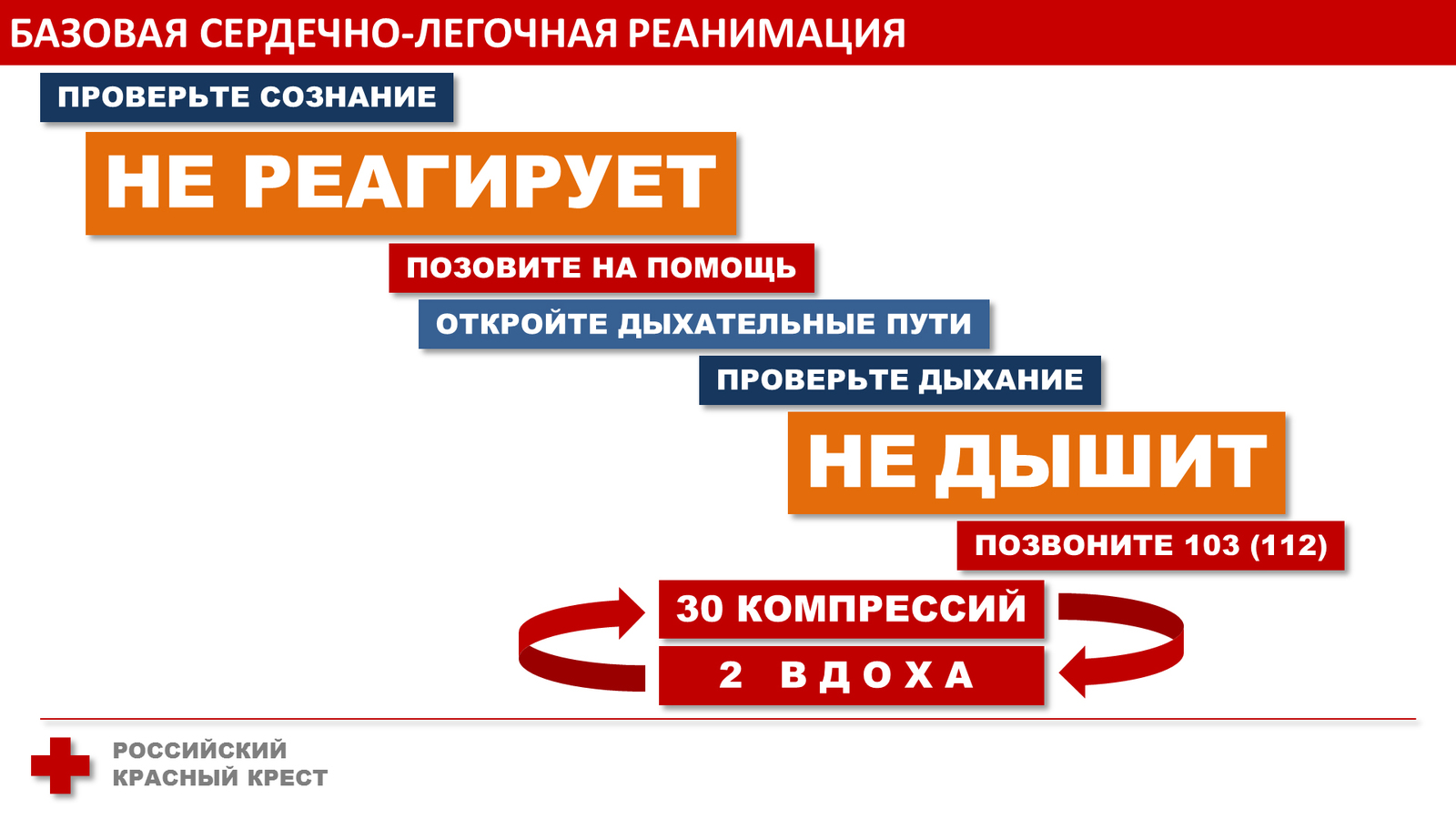
Использование автоматического наружного дефибриллятора
Автоматический наружный дефибриллятор (АНД) – это небольшое, портативное устройство, которое способно наносить электрический разряд (дефибрилляция) сердцу через грудную клетку.
Автоматический наружный дефибриллятор
Этот разряд потенциально может восстановить нормальную сердечную активность и возобновить спонтанное кровообращение. Так как не все остановки сердца нуждаются в выполнении дефибрилляции, АНД обладает способностью оценивать сердечный ритм потерпевшего и определять наличие необходимости в нанесении электрического разряда.
Большинство современных аппаратов способны воспроизводить голосовые команды, дающие указания людям, оказывающим помощь.
Использовать АНД очень просто, эти приборы специально были разработаны для того, чтобы ими могли воспользоваться люди без медицинского образования. Во многих странах АНД размещают в местах с большим скоплением людей – например, на стадионах, вокзалах, в аэропортах, университетах и школах.
Последовательность действий по использованию АНД:
- Включите питание прибора, который после этого начинает давать голосовые инструкции.
- Оголите грудную клетку. Если кожа на ней влажная, вытрите кожу. АНД имеет липкие электроды, которые нужно прикрепить к грудной клетке так, как нарисовано на приборе. Один электрод прикрепите выше соска, справа от грудины, второй – ниже и левее от второго соска.
- Убедитесь, что электроды плотно прикрепились к коже. Провода от них присоедините к прибору.
- Убедитесь, что никто не касается потерпевшего, и нажмите кнопку «Анализ» («Analyze»).
- После того, как АНД проанализирует сердечный ритм, он даст указание о дальнейших действиях. Если аппарат решит, что нужна дефибрилляция, он предупредит вас об этом. В момент нанесения разряда никто не должен прикасаться к потерпевшему. Некоторые приборы выполняют дефибрилляцию самостоятельно, на некоторых нужно нажать кнопку «Разряд» («Shock»).
- Сразу же после нанесения разряда возобновите проведение реанимационных действий.
Этапы сердечно-легочной реанимации по новым стандартам
Крайне важно соблюдать правильный порядок проведения реанимационных мероприятий. Согласно последним медицинским протоколам, для спасения пострадавшего необходимо придерживаться алгоритма «АВС»:
- А — обеспечить проходимость дыхательных путей для оксигенации, устранить перекрытие просвета глотки и трахеи;
- В — выполнить дыхание методом «рот в рот» или «рот в нос»;
- С — восстановить кровообращение методом непрямого массажа.
Техника и порядок проведения непрямого массажа сердца и искусственной вентиляции легких
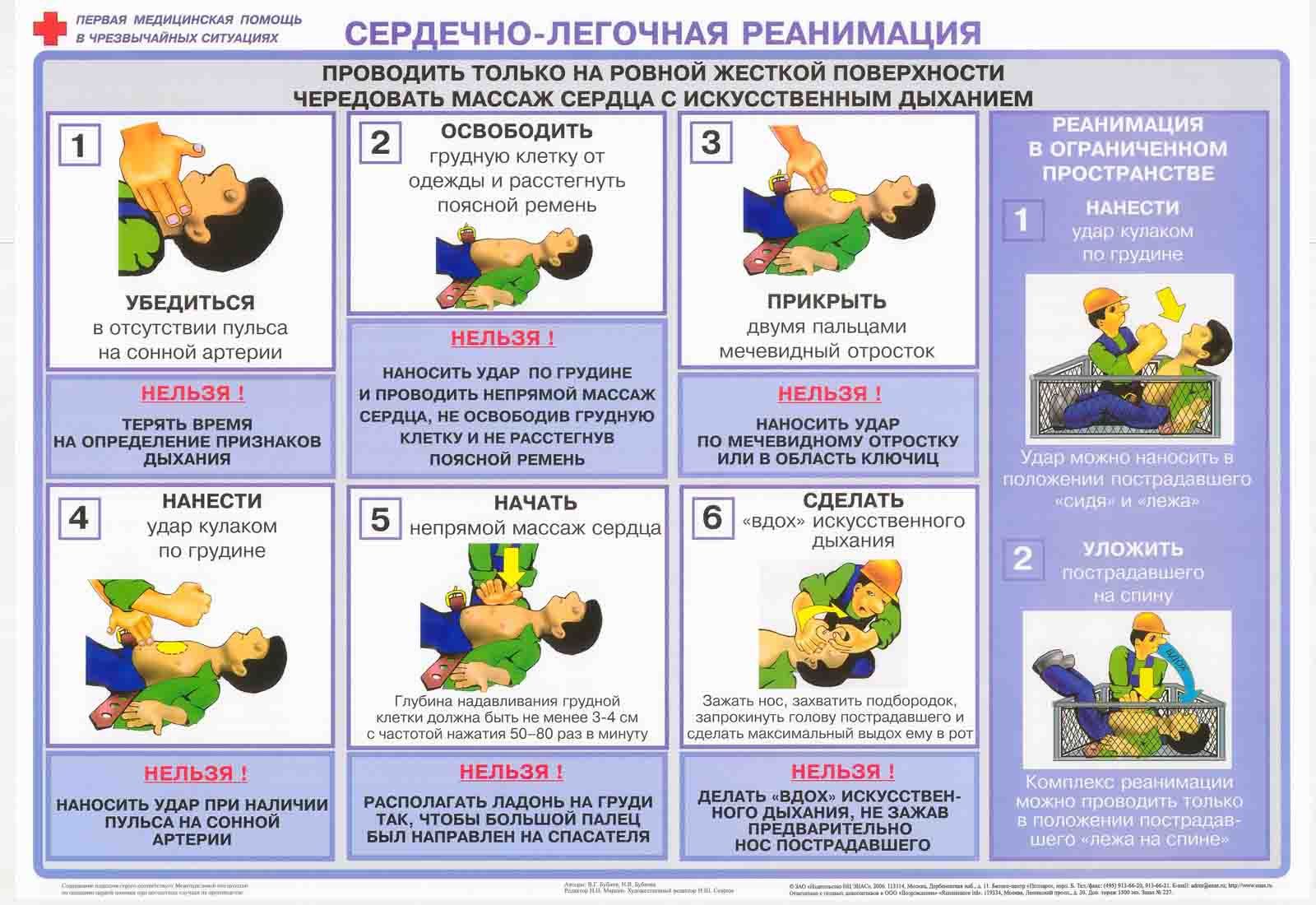
Важно соблюдать безопасность, перед началом СЛР необходимо уложить человека на жесткую, устойчивую и твердую поверхность или на пол.
После этого наклонить голову набок, приоткрыть рот и убедиться, что просвет дыхательных путей не перекрыт. При обнаружении непроходимости — очистить дыхательные пути подручными средствами (платком или салфеткой).
Для эффективного искусственного дыхания произвести прием Сафара — запрокинуть голову назад, выдвинуть челюсть вперед и кверху, приоткрыть рот одним движением.
При признаках перелома позвоночника в области шеи только выдвинуть челюсть.
Комплекс реанимации начинается с 30 компрессионных сжатий грудины, которые выполняет один человек ритмично без перерывов.
Для этого необходимо поместить правую руку с упором ладони на нижнюю часть грудины по центру, поверх правой руки приложить левую и сплести пальцы.
Для выполнения массажа сердца руки должны быть прямыми, не согнутыми в локтевых суставах.
Выполняют 100-120 нажатий в минуту с ритмичной компрессией грудины на 5-6 см вглубь, до полного расширения грудной клетки после сжатия.
После 30 компрессионных сжатий совершают 2 выдоха в полость рта или носа пострадавшего на протяжении 1 секунды.
При проведении дыхания методом «рот в рот» необходимо сжать ноздри пальцами перед совершением выдоха.
Во время двух выдохов следует смотреть на грудную клетку: расправление и поднятие свидетельствуют о правильном выполнении.
Если грудная клетка не поднимается и не опускается, необходимо проверить, проходимы ли дыхательные пути, возможно понадобится повторить прием Сафара.
При СЛР нужно обязательно проверять пульс каждые 2 минуты
Реанимируют без остановок до 30- 40 минут.
Критерии эффективности мероприятий
При своевременном начале помощи повышается шанс на спасение человека
Для этого важно четко соблюдать правила проведения сердечно-легочной реанимации. Об эффективном выполнении комплекса СЛР свидетельствует:
- появление пульса на сонных артериях — дабы убедиться, что пульс сохраняется, массаж сердца можно прекратить на 3-5 секунд;
- возвращение реакции зрачков на световой раздражитель — сужение свидетельствует об обогащении оксигенированной кровью головного мозга;
- появление самостоятельного дыхания с полноценным устойчивым вдохом и выдохом, без эпизодов судорожных вдохов с последующим прекращением (апноэ);
- исчезновение синюшности кожи лица, губ, кистей;
После восстановления сердцебиения и дыхания реанимационный комплекс прекращают выполнять, однако пострадавший должен находиться в поле зрения реаниматора до приезда врача
Частые ошибки в оказании помощи
Следует помнить, что неправильно оказанная доврачебная помощь нередко наносит больше вреда, чем ее отсутствие. Следующие ошибочные рекомендации и мифы часто встречаются в интернете (правило четырех «НЕ») :
- Не проверяйте дыхание с помощью зеркальца или перышка — вы тратите время на его поиск, вам может помешать влажность на улице, а при использовании перышка ветер может помешать достоверности результата. В такой ситуации вы ошибочно посчитаете мертвого человека живым.
- Не проверяйте зрачковый рефлекс – это нужно уметь делать правильно и никак не с помощью обычного фонарика. Если человек жив, слишком яркий свет при отдельных заболеваниях может повредить сетчатку. Наконец, существуют неврологические нарушения, при которых этот рефлекс не будет работать у особы с сохраненными витальными функциями.
- Не стоит делать прекардиальный удар. Для этого нужна соответствующая практика, к тому же такой способ не доказан с точки зрения эффективности, а в некоторых случаях может принести еще больший вред.
- Не делайте ИВЛ без защиты (без пленки-клапана) незнакомых людям – высокий риск передачи инфекции. Если во время проведения искусственной вентиляции грудная клетка не подымается, стоит предположить, что воздух проходит в желудок, или же дыхательные пути закупорены. В первом случае ограничьтесь НМС, во втором – очистите рот или примените прием Геймлиха.
Терминальные состояния
В процессе умирания обычно выделяют
несколько стадий – преагонию, агонию,
клиническую смерть, биологическую
смерть. Первые 3 стадии называют
терминальными состояниями.
Преагональное состояние– сознание
угнетено, кожные покровы бледные или
цианотичные, глазные рефлексы сохранены,
тахипное и тахикардия сменяются брадипноэ
и брадикардией, АД снижается до 60 мм
рт.ст. и ниже, пульс нитевидный или не
пальпируется, прогрессивное угнетение
электрической активности мозга и
стволовых рефлексов. Преагональное
состояние может продолжаться несколько
часов, а иногда и суток.
Агония– сознание и глазные рефлексы
отсутствуют, резкая бледность кожных
покровов, акроцианоз, АД не определяется,
пульс на периферических сосудах не
пальпируется, тоны сердца глухие. Одним
из клинических признаков агонии является
агональное дыхание с характерными
редкими, короткими, глубокими судорожными
дыхательными движениями, иногда с
участием скелетных мышц. При агонии
иногда наблюдается внезапная активация
стволовых центров, которая приводит к
кратковременному повышению АД,
восстановлению синусового ритма,
усилению дыхания, электрической
активности мозга, восстановлению
сознания. Эта вспышка очень кратковременная
и заканчивается полным угнетением всех
жизненных функций.
Клиническая смерть – период
клинической смерти организма начинается
с остановки кровообращения и продолжается
до необратимых изменений в органах.
Затем наступает биологическая смерть.
У пациента в состоянии клинической
смерти в результате гипоксии в первую
очередь страдает кора головного мозга.
Если в результате реанимационных
мероприятий восстанавливается сердечная
деятельность, но возникает необратимое
поражение коры головного мозга, у
пациента наступает социальная смерть
(декортикация, децеребрация, вегетативное
состояние).
Длительность клинической смерти
определяется многими причинами: исходное
состояние больного или пострадавшего,
возраст, сопутствующая патология и т.д.
Она удлиняется при гипотермии, молодом
возрасте и укорачивается при тяжелых
сопутствующих заболеваниях
сердечно-сосудистой системы, легких,
болезнях обмена, в пожилом возрасте.
От длительности периода клинической
смерти и своевременности начала
реанимационных мероприятий зависит
результат СЛР!
Для установки факта клинической
смерти достаточно трех признаков:
1. Потеря сознания.
2. Отсутствие дыхания
или наличие дыхания агонального типа.
3. Отсутствие пульса
на магистральных артериях.
Дополнительным признаком наступления
клинической смерти являетсярасширение
зрачковс утратой реакции их на свет.
Проявляется этот признак через 30—60секунд после прекращения кровотока
через головной мозг.
Для начала базовой СЛР достаточно
наличия трех основных признаков
клинической смерти.
Биологическая смерть — выражается
посмертными изменениями во всех органах
и системах, которые носят постоянный,
необратимый, трупный характер.
Посмертные изменения имеют функциональные,
инструментальные, биологические и
трупные признаки:
1.Функциональные:
-
отсутствие сознания
-
отсутствие дыхания, пульса, артериального
давления -
отсутствие рефлекторных ответов на
все виды раздражителей.
2.Инструментальные:
-
— электроэнцефалографические
-
— ангиографические.
3.Биологические:
-
максимальное расширение зрачков
-
бледность и/или цианоз, и/или мраморность
(пятнистость) кожных покровов -
снижение температуры тела.
4.Трупные изменения:
-
ранние признаки
-
поздние признаки.
Причины внезапной остановки
кровообращения:
-
Гипоксия.
-
Гиперкапния.
-
Нарушение водно – электролитного
баланса и кислотно – щелочного
равновесия. -
Вегетативные рефлексы.
-
Острая коронарная недостаточность
(спазм, тромбоз коронарных сосудов). -
Острая гиповолемия.
-
Прямое механическое воздействие на
сердце (травма грудной клетки). -
Действие лекарственных веществ
(сердечные гликозиды, адреномиметики). -
Эмоционально – психические факторы.
-
Поражение электрическим током.
Различают виды остановки кровообращения:
-
Асистолия (в систолу, в диастолу) –
полное прекращение сокращения сердца;
на ЭКГ – изолиния. -
Фибрилляция желудочков (при внезапном
воздействии – крупноволновая; при
гипоксии и ацидозе – мелковолновая) –
некоординированное сокращение мышечных
волокон; на ЭКГ — характерные фибриллярные
осцилляции неравномерной амплитуды с
частотой 400-600/мин. -
Электромеханическая диссоциация;
неэффективное сердце – выраженная
брадикардия (менее 40уд/мин.), измененные
желудочковые комплексы; возникает, как
правило, на фоне хронической сердечной
патологии.
КАРОНАСТОП — травяной сбор для иммунитета

На сегодняшний день огромным спросом пользуется травяной сбор «КАРОНАСТОП». Популярность обоснована прежде всего тем, что в сборе собрано 16 трав, благодаря чему средство способно оказывать помощь в поддержании иммунитета, широко при этом воздействуя на все внутренние органы. Известность о целебном воздействие напитка распространилась достаточно быстро, его эффективность была оценена многими людьми, которым он значительно улучшил качество жизни и оказал существенную помощь в поддержке иммунитета в период вирусных и инфекционных заболеваний
Сейчас это как никогда важно!
- n
-
Поддерживает иммунитет
n
-
В сборе собрано 16 трав которые помогут восстановить иммунитет, дадут полный заряд ВСЕХ необходимых витамин; уберегут от попадания вирусов!
n
-
Все растения собраны в чистейших экологических местах!nповышает упругость и эластичность кожи, устраняет и предотвращает возникновение растяжек.
n
Перейти на сайт поставщика
Осложнения закрытого массажа сердца
Повреждение печени — наиболее тяжелое (иногда летальное) осложнение, обычно возникает, когда надавливание на грудную клетку производится ниже грудины. Разрыв желудка встречается редко, обычно когда он растянут воздухом. Разрыв селезенки встречается редко. Более часто случается регургитация и аспирация желудочного содержимого с последующим развитием аспирационной пневмонии, которая может оказаться летальной.
Переломы ребер иногда невозможно избежать, так как толчки должны быть довольно глубокими, чтобы обеспечить достаточный кровоток. У детей редко бывают переломы благодаря эластичности каркаса грудной клетки. Повреждение ткани легких встречается редко, но пневмоторакс может возникать при переломе ребер. Травмы сердца при отсутствии аневризмы сердца наблюдаются редко. Опасность этих осложенений не является основанием для отказа от проведения сердечно-легочной реанимации.
Мониторинг и внутривенный доступ. Налаживается мониторинг ЭКГ. Обеспечивается внутривенный доступ; наличие двух сосудистых доступов снижает вероятность его потери во время сердечно-легочной реанимации. Предпочтительно обеспечить периферический венозный доступ с помощью катетера большого диаметра на предплечье. При невозможности периферического доступа у взрослых нужно обеспечить доступ к центральным венам (подключичная или внутренняя яремная вена). Внутрикостный и бедренный доступы предпочтительнее у детей. Установка длинного бедренного венозного катетера, который проводится в центральную вену, очень практична, так как не требует прерывания сердечно-легочной реанимации, но эта процедура осложняется тем, что невозможно пропальпировать пульсацию бедренной артерии. Вид инфузионного раствора и его объем зависят от клинической ситуации. Обычно используется медленная инфузия физиологического раствора для поддержания открытым сосудистого доступа. При гиповолемии рекомендуется введение больших объемов кристаллоидов, коллоидов и препаратов крови.
Дефибрилляция
Наиболее частым нарушением ритма при остановке кровообращения является ФЖ; необходимо как можно раньше произвести кардиоверсию. ЖТ с неэффективной гемодинамикой лечится так же, как и ФЖ.
В отсутствии возможности дефибрилляции используют прекардиальный удар. Сильный прекардиальный удар редко оказывается эффективным, и его не рекомендуется проводить у детей. Один или два удара производятся на границе средней и нижней трети грудины сжатым кулаком с высоты 20-25 см над грудиной.
Дефибрилляция более эффективна, чем антиаритмические средства; хотя ее эффективность снижается на 10 % с каждой минутой. Контактные электроды дефибриллятора располагаются между ключицей и вторым межреберным промежутком справа (от оператора) от грудины и на верхушке сердца в 5-м или 6-м межреберье. При наложении электродов используют электропроводную пасту или гель, у некоторых дефибрилляторов проводящий материал уже встроен в электроды. Кардиоверсия проводится однократно (ранее рекомендовалось — 3 раза). Энергия разряда для двухфазных дефибрилляторов составляет 120-200 Дж (2Дж/кг для детей); для монофазных — 360 Дж. Сразу после кардиоверсии сердечный ритм не оценивается, это делают после 2 мин сердечно-легочной реанимации; при постоянном мониторинге это можно сделать раньше. Каждый последовательный разряд производят энергией той же, либо большей мощности (максимум 360 Дж, 2-4 Дж/кг у детей). При сохраняющейся ФЖ или ЖТ проводится медикаментозная терапия.
Особые обстоятельства
В случае удара током необходимо убедиться в том, что пациент не контактирует с источником электричества. Для этого любым неметаллическим предметом необходимо переместить жертву в безопасное место, чтобы начать сердечно-легочную реанимацию.
При утоплении искусственное дыхание можно начать на мелководье, в то время как для эффективного массажа сердца необходимо положить человека на твердую поверхность.
Если остановка кровообращения произошла после травмы, сначала необходимо восстановить дыхание. Движения в шейном отделе позвоночника должны быть минимальными, не запрокидывая головы выдвинуть челюсть. В большинстве случаев при тяжелой травме закрытый массаж сердца не будет эффективен из-за значительной кровопотери или повреждения головного мозга, не совместимого с жизнью. При тампонаде сердца или напряженном пневмотораксе необходимо немедленно произвести декомпрессию иглой, иначе все реанимационные мероприятия окажутся неэффективными.
[], [], [], [], [], [], [], []
При каких видах отравлений возможна остановка сердца и дыхания
При большинстве отравлений полное выздоровление наступает в течение 5-10 суток, однако некоторые вещества способны вызвать прекращение работы сердца и органов дыхания.
К летальному исходу могут привести следующие виды отравлений:
- Алкогольное. Смертельной концентрацией этанола в крови считается показатель выше 4 г/л. При этой интоксикации сначала блокируется работа дыхательного центра, после чего останавливается сердце. К такому состоянию приводит употребление некачественных суррогатов или прием очень больших доз крепкого алкоголя.
- Угарный газ. Отравление этим веществом чаще всего встречается в частном секторе. Газ не имеет запаха и цвета, поэтому обнаружить его утечку сложно. Длительное вдыхание вызывает сонливость, вялость, потерю сознания. Через некоторое время падает кровяное давление, после чего может остановиться сердце.
- Медикаменты. К ухудшению и последующей остановке дыхания может привести передозировка антибиотиками или гипотензивными (понижающими артериальное давление) медикаментами.
- Палочка ботулизма. При этом отравлении страдает не только нервная система, но и дыхательная функция. При ботулизме развивается одышка, возможно развитие пневмонии и дыхательной недостаточности, что может стать причиной полной остановки дыхания.
- Ядовитые растения. Некоторые виды растений способны вызвать остановку сердца и дыхания: белладонна (парализует дыхательный центр), болиголов (вызывает удушье), ландыш (способен спровоцировать остановку сердца).
Проверьте дыхание
Наклонитесь к открытому рту пострадавшего щекой. В течение 10 секунд внимательно слушайте дыхание, ощущайте кожей поток воздуха и наблюдайте, как двигается грудная клетка. За это время человек должен сделать не менее двух вдохов. Если он не дышит, переходите к следующему шагу.
Если человек дышит редко (меньше двух раз за 10 секунд), шумно или едва слышно — считайте, что дыхания нет и готовьтесь проводить реанимацию.
Не проверяйте дыхание с помощью зеркальца или пёрышка. Такие методы ненадёжны и забирают много времени. Не пытайтесь проверить пульс: чтобы всё сделать верно, нужна практика.
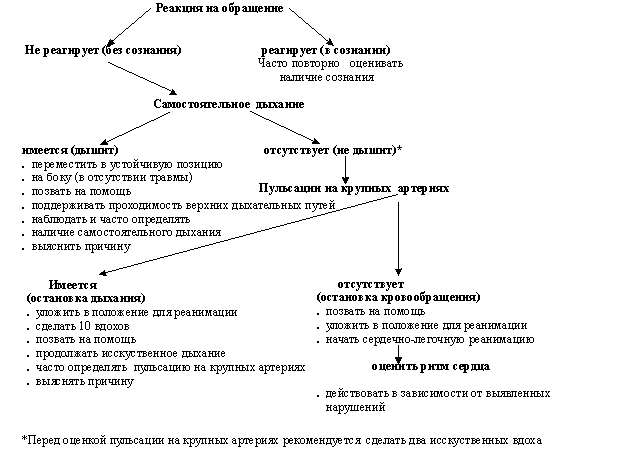
4 Элементарное поддержание жизни (1-я стадия)
Как уже было упомянуто выше, комплекс первичной или элементарной реанимация по правилу ABC включает в себя три этапа:
- A (Air way open) — восстановление и дальнейший контроль проходимости дыхательных путей;
- B (Breathe for victim) — искусственная вентиляция легких (ИВЛ ) человека;
- C (Circulation his blood) — искусственное поддержание кровообращения путем массажа сердца.
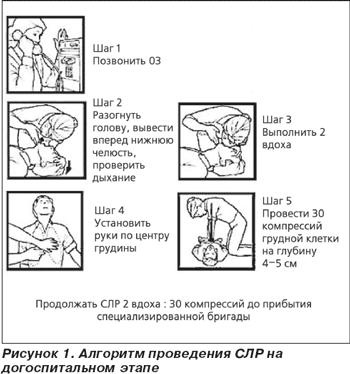
1-й этап. Для начала необходимо уложить пациента или пострадавшего соответствующе: придать горизонтальное положение (на спине) на твердой поверхности так, чтобы грудная клетка, шея и голова находились в одной плоскости, аккуратно запрокинуть голову, если отсутствуют подозрения на травму шейного отдела позвоночника, в противном случае лифтообразным движением вывести вперед нижнюю челюсть.
Запрокидывание головы, выдвижение нижней челюсти и открывание рта составляют тройной прием Сафара на дыхательных путях. Представлено на рисунке ниже. Неправильное положение нижней челюсти или головы — самые частые причины неэффективной ИВЛ. Следует также очистить полость рта и ротоглотки от инородных тел и слизи, если в этом есть необходимость.
Проверка полости рта на наличие инородных тел проводится, если при ИВЛ нет подъема грудной клетки. Необходимо выполнить два медленных вдоха различным методом ИВЛ (описано ниже).
2-й этап заключается в ИВЛ методом активного вдувания воздуха (кислорода) в легкие пострадавшего. ИВЛ осуществляют методом «рот в рот» или «рот в рот и нос » (так называемое искусственное дыхание), также можно проводить иными способами. Классификация методов проведения ИВЛ при СЛР:
- изо рта в рот;
- изо рта в нос ;
- изо рта в лицевую маску;
- изо рта в воздуховод;
- изо рта в интубационную трубку/ларингеальную маску;
- изо рта в трахеостамическую канюлю;
- вентиляция с помощью мешка Амбу;
- аппаратом ИВЛ (лучше всего проводить 100%-м кислородом).
Первые два способа обычно проводят при отсутствии поблизости медработников и медицинских средств (мешок Амбу и др.).
Стоит отметить, что у взрослых остановка кровообращения чаще всего вызвана первичной сердечной патологией, поэтому у таких пациентов реанимационные мероприятия начинают не с искусственного дыхания, а с массажа сердца. Таким образом порядок действий при СЛР у взрослых приобретает вид CAB (по новым стандартам ERC 2010-2015).
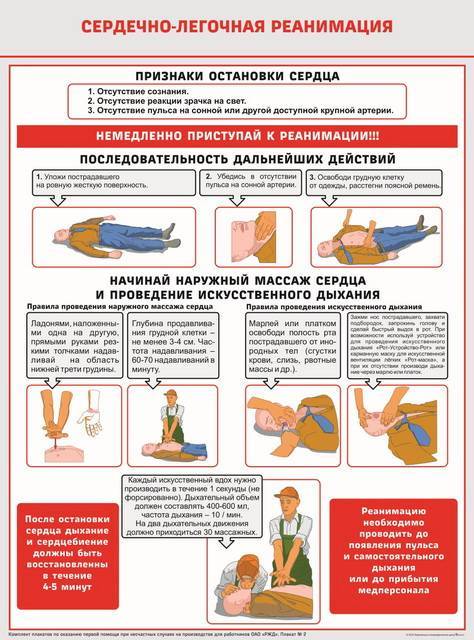
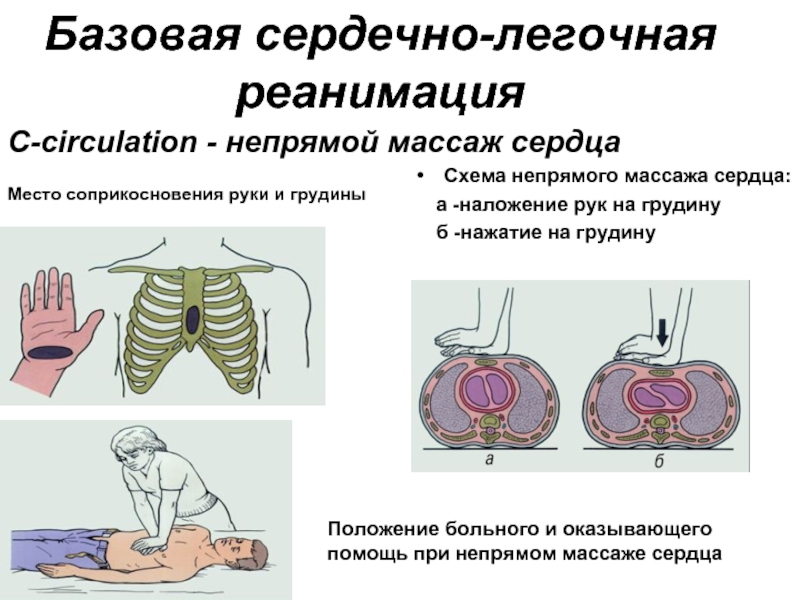
3-й этап заключается в выполнении закрытого (непрямого) массажа сердца. Последний проводится с целью восстановления и поддержания кровообращения. Сущность непрямого массажа заключается в сдавлении сердца между позвоночником и грудиной, опорожнении камер сердца в магистральные сосуды (аорта и легочной ствол) с последующим заполнением правых и левых камер сердца кровью из венозного русла малого и большого кругов кровообращения.
Максимальное сдавление должно приходиться на нижнюю треть грудины: выше мечевидного отростка на два поперечных пальца в центре грудины (представлено на цветном рисунке). Оптимальной расценивается у взрослых глубина сдавлений не менее 5, но и не более 6 см (спорный момент, потому что пациентам с ожирением такой глубины будет недостаточно, а у худых тоже могут быть чересчур глубокими, приводя к переломам ребер и/или грудины ). Необходимо следить, чтобы грудная клетка полностью расправлялась
Очень важно, чтобы перерывы между непрямым массажем сердца и другими специфическими мероприятиями были сведены к минимуму!
У взрослых закрытый массаж сердца проводится путем надавливания на грудную клетку обеими руками, прижимая друг к другу пальцы. Плечи должны находиться над сомкнутыми руками, необходимо руки в локтях не сгибать (на рисунке ниже). Наиболее эффективным является отношение числа сдавлений к частоте дыхания равное 30:2. При работе более чем одного спасателя реанимационными мероприятиями руководит тот, кто обеспечивает ИВЛ (считает число сдавлений грудной клетки и др.).
Правильная техника наружного массажа сердца.
Длительность реанимационных мероприятий должна быть не менее 30 минут!
Суть процедуры
Частота сердечных сокращений записывается на ленту при снятии ЭКГ специальным аппаратом. Для того чтобы это совершить, пациенту на руки и ноги накладываются специальные прищепки. Если определяют грудные отведения, 7 присосок устанавливаются на грудную клетку. Стандартно используется запись в 12 отведениях. Электрокардиограмма — это определение ритма сердца методом регистрации импульсов с поверхности грудной клетки. Скорость записи ЭКГ находится в зависимости от индивидуальных характеристик аппарата. Она составляет 50 или 25 мм/сек. На ней базируется дальнейший подсчет ЧСС. Его производят с помощью клеточного и совмещенного методов. Первый из них используется при ритмичных сердечных сокращениях, второй позволяет подсчитать ЧСС при аритмиях.
Метод «по клеточкам»
Суть его состоит в использовании в формуле расчета скорости записи ленты и расстояния между сердечными комплексами в миллиметровом значении. За отправную точку последних берется зубец R. К примеру, если скорость записи электрокардиограммы составляла 25 мм/сек, это равно 300 клеточкам миллиметровой ленты. Минутная запись при этом имеет суммарное расстояние 1500 мм, поскольку каждая клетка равна 5 миллиметрам. Этот способ подсчета целесообразен при ритмичном сердцебиении. Если же у пациента наблюдается аритмия, расстояние интервалов между зубьями R будет разным и результаты подсчета станут недостоверными.
Совмещенная методика
Она заключается в подсчете числа сердечных сокращений, за которое берется длина записи за минуту. Она умножается на количественное значение интервалов между R-зубцами. Полученные цифры делятся на суммарную интервальную длину. 3 зубца — это всегда 2 интервала между ними. К примеру, это расстояние составляет 20 клеток по 5 мм. Если запись электрокардиограммы производилась со скоростью 25 мм/сек, ЧСС рассчитывается путем умножения 300 на 2 и деления полученного произведения на 20. Если сумма 3 интервалов не превышает 22 клетки, у пациента наблюдается тахикардия. Когда же она составляет более 30 клеточек — у больного брадикардия.
Выполнение реанимационных мероприятий у детей
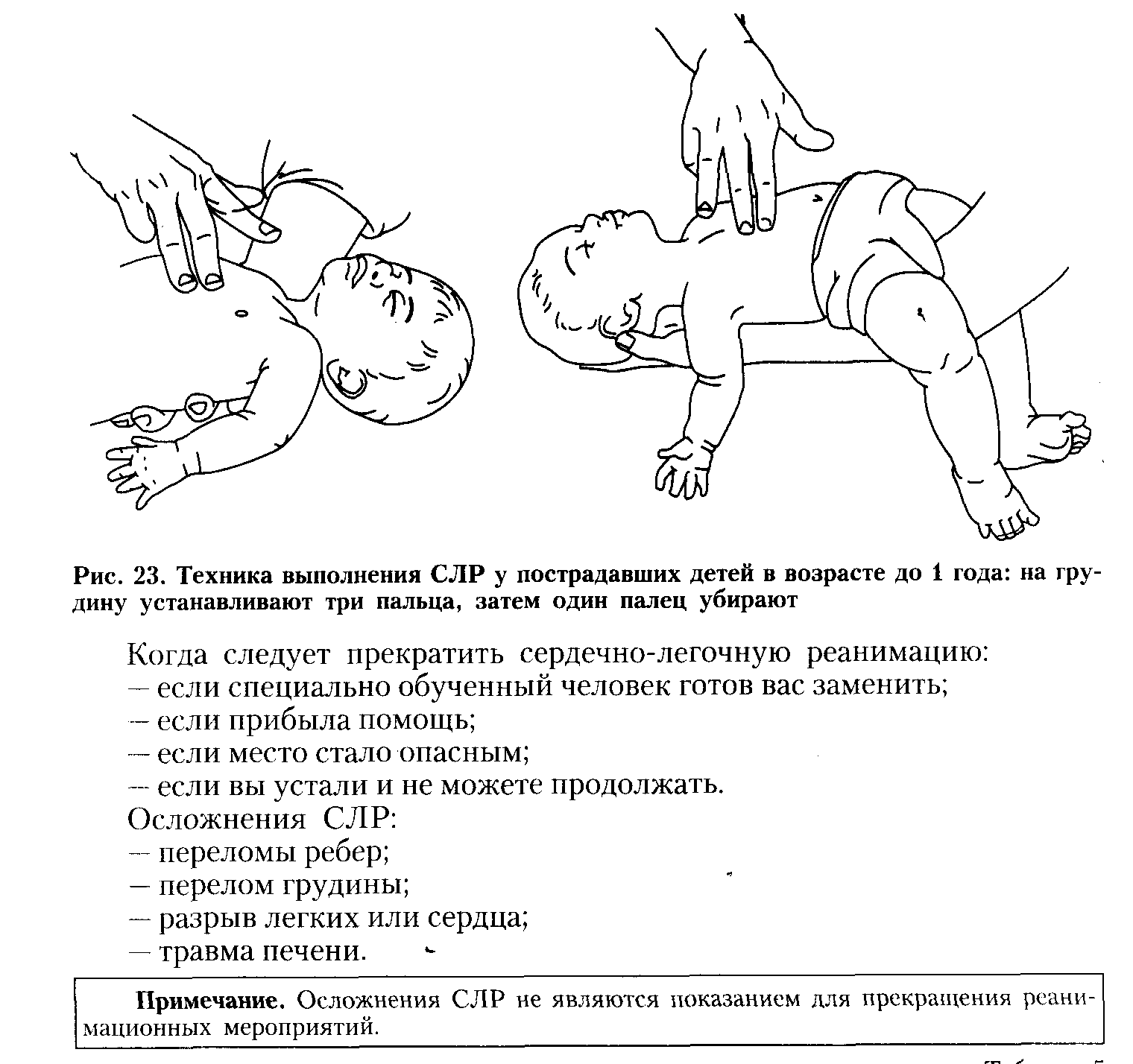
Маленьким детям до года массаж делают двумя большими пальцами. Малыша укладывают на жесткую поверхность на спину. Руками обхватывают грудину, а пальцы ставят на зону, расположенную чуть ниже линии сосков.
Детям от года до 8 лет массаж выполняют одной ладонью. Ее располагают между средней и нижней частью грудины. Норма сжатий в минуту для детей такого возраста – 80-100 раз, а глубина сдавливания не должна превышать 2,5-3,5 см.

Детям старше 8 лет массаж делают двумя ладонями. Грудину сжимают на глубину 4-5 см, норма надавливаний – 80 раз в минуту.
Одновременно с массажем следует проводить дыхательную реанимацию в соотношении 15 сжатий грудины к 2 вдохам. Малышам до 1 года его делают способом «изо рта в нос», однако при этом следует контролировать объем выдуваемого воздуха. В минуту совершают 20 вдуваний.
Если грудь при проведении реанимации не расширяется, это может говорить о закупорке дыхательных путей.
Детям от года до 8 лет вдувания при реанимации можно проводить как в нос, так и в рот. Перед этим следует убедиться в проходимости дыхательных путей. Норма вдуваний – 20 раз в минуту. Соотношение сжиманий грудины и вдохов равно 15 к 2.
Как определить правильно ли выполняется реанимация
Через 3-5 реанимационных циклов состояние пострадавшего оценивают. Необходимо прощупать пульс: если он появился, но дыхание еще не восстановилось, массаж прекращают и продолжают выполнять вдувания.
При грамотной реанимации грудина больного при вдуваниях расширяется и приподнимается. Зрачки начинают сужаться (при отсутствии пульса и дыхания они расширены). Кожные покровы приобретают нормальный розовый оттенок.
Правильно проведенная реанимация позволяет привести в норму кровообращение и дыхательную функцию. Больной при этом начинает дышать самостоятельно, но может находиться без сознания. Тогда его укладывают на бок для того, чтобы снизить риск западения языка.
Вовремя и правильно проведенные реанимационные действия могут спасти жизнь человеку. Прежде, чем начать массаж или искусственное дыхание, следует вызвать скорую помощь, а затем немедленно приступить к оказанию помощи больному.

Подготовка к проведению сердечно-легочной реанимации
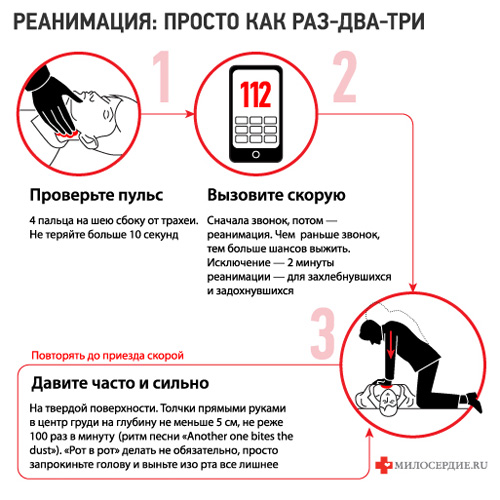
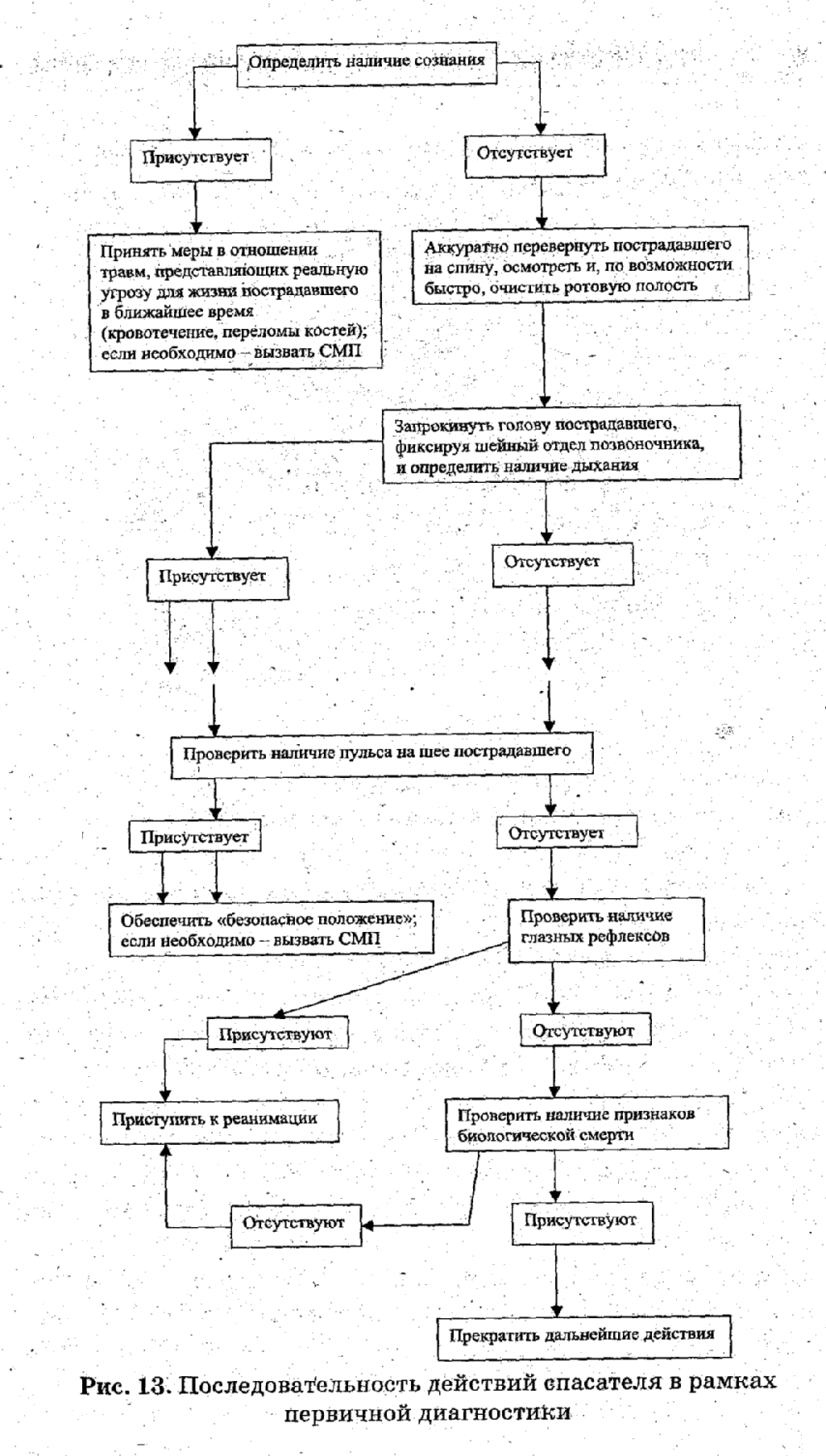
Необходимость в выполнении реанимационных действий возникает в том случае, если пострадавший находится в бессознательном состоянии и не подает признаков жизни. Выполните следующие действия:
- Измерьте пульс, приложив два пальца к запястью или сонной артерии.
- Проверьте дыхание, поднеся к ноздрям пострадавшего палец, смочив его водой или слюной.
- Приложите ухо к грудной клетке человека, чтобы еще раз проверить наличие дыхания, а также выявить сердцебиение.
Если признаки жизни ощущаются слабо или отсутствуют вовсе, незамедлительно позвоните в службу спасения по номеру 911 или вызовите скорую помощь, набрав 03 (110 или 113 с мобильного телефона). После этого, правильно расположив больного, приступите к оказанию первой помощи.
Одновременное проведение непрямого массажа и искусственного дыхания
Эта методика подходит для взрослых и подростков, которые выглядят старше 14 лет. О том, как делать реанимацию маленьким детям, читайте ниже.
Положите пострадавшего на спину на твёрдой поверхности и встаньте на колени сбоку от него. Освободите грудную клетку от одежды
Очень важно правильно найти место для непрямого массажа сердца: от этого во многом зависит эффективность реанимации
Расположите основание ладони чуть ниже центра грудины (кость, к которой прикреплены рёбра). Сверху положите вторую ладонь и соедините пальцы в замок. Выпрямите локти и держите плечи прямо над руками.
Нажимайте на грудину всем своим весом, продавливая её на 5–6 см со скоростью 100–120 нажатий в минуту (примерно два раза в секунду). Прежде чем делать очередное нажатие, не отрывайте руки и дождитесь, пока грудь распрямится.

Плёнка-клапан для проведения искусственного дыхания
Искусственное дыхание может быть опасным, если проводить его незнакомому человеку. Если вы не умеете делать это или боитесь чем-то заразиться, ограничьтесь только непрямым массажем сердца. Для личной защиты можно использовать плёнку-клапан для сердечно-лёгочной реанимации.
После 30 нажатий вновь запрокиньте голову потерпевшему, чтобы освободить дыхательные пути. Зажмите нос пальцами, откройте рот и плотно охватите последний своими губами. Сделайте равномерный вдох пострадавшему в течение 1 секунды. Наблюдайте за грудной клеткой: она должна подняться. Если движения нет, ещё раз запрокиньте голову назад и сделайте второй вдох. На всё это должно уйти не более 10 секунд.
Искусственная вентиляция легких (ивл).
ИВЛ необходима
всегда, когда первый этап реанимации —
восстановление проходимости
дыхательных путей не привел к восстановлению
самостоятельного дыхания. ИВЛ начинают
тотчас после восстановления проходимости
дыхательных путей, для чего оказывающий
помощь вдувает воздух после глубокого
вдоха в рот или нос пострадавшего. Лучше
использовать метод «ото рта ко рту»,
так как узость носовых ходов создает
повышенное сопротивление на вдохе,
кроме того, они часто бывают забиты
слизью и кровью. При вдувании воздуха
в рот для создания герметичности ноздри
пострадавшего должны быть зажаты
пальцами или прижаты щекой оживляющего.
Если грудная клетка расширяется, значит,
вдох осуществлен правильно. Затем
рот больного освобождается и происходит
пассивный выдох (Рис. 2).
Рис.
2. Техника искусственной вентиляции
легких методом «ото рта ко рту».
Интервалы между
дыхательными циклами должны составлять
5 с — (12 циклов в 1 мин)
Не следует стремиться
вдыхать воздух чаще, важно обеспечить
достаточный объем искусственного вдоха
— примерно 0,7 — 1,0 л (для взрослого человека)
Главный критерий
эффективности ИВЛ — расширение грудной
клетки при вдувании воздуха и спадение
ее при пассивном выдохе. Вздутие
надчревной области, возникающее при
ИВЛ, свидетельствует о попадании воздуха
в желудок, что чревато возможностью
регургитации желудочного содержимого.
Правильное обеспечение проходимости
дыхательных путей позволяет избежать
этого осложнения.
Экспираторный
метод ИВЛ высокоэффективен, несмотря
на то, что в выдыхаемом реанимирующем
воздухе содержится всего 15 — 17% кислорода
и 2 — 4% углекислого газа. Неполноценность
состава выдыхаемого воздуха компенсируется
повышенными объемами: при объеме
искусственного вдоха 1 л и частоте 12 в
1 мин. минутный объем дыхания составляет
12 л. в 1 мин., т. е. в среднем 150% от должной
величины. Кроме того, начальная часть
вдуваемого воздуха (примерно 3000 мл)
поступает при выдохе из анатомического
мертвого пространства легких человека,
оказывающего помощь, и по своему
составу близка к атмосферному воздуху.
Однако, длительная
ИВЛ таким методом утомительна для
оживляющего, поэтому целесообразно
использовать простейшие инструменты
и приспособления. Они позволяют
исключить непосредственный контакт с
дыхательными путями пострадавшего и
повысит эффективность ИВЛ
Первое
достигается с помощью S-образных
воздуховодов или ротоносовой маски.
При использовании маски важно следить
за тем, чтобы она плотно прилегала к
лицу пострадавшего (краевой обтуратор
максимально раздут). Можно использовать
маску и воздуховод одновременно
При ИВЛ аппаратом
частота дыханий составляет 12 — 15 в 1 мин,
объем воздуха 0,5 — 1 л. При ИВЛ с помощью
аппаратов также необходим контроль за
проходимостью верхних дыхательных
путей. Однако лучшим способом обеспечения
проходимости дыхательных путей является
интубация трахеи (см. Рис. 3 на следующей
странице). Необходимо, чтобы каждый
врач скорой помощи был готов к ее
проведению.
МАССАЖ СЕРДЦА.
Существует два
вида массажа: прямой (открытый) и непрямой
(закрытый). Открытый массаж — это
хирургическая операция, которая в
условиях оказания скорой помощи на
догоспитальном этапе сегодня не может
быть рекомендована.
Закрытый массаж
сердца (ЗМС),
правильнее — массаж грудной клетки,
является
наиболее простым и быстрым способом
экстренного искусственного поддержания
кровообращения. Проводя ЗМС, мы
осуществляем массаж всех органов грудной
клетки и, прежде всего, легких, что
облегчает приток крови к сердцу. Вдувание
воздуха в легкие обеспечивает
дополнительное внутрилёгочное
давление, что также способствует притоку
крови от легких к сердцу. К закрытому
массажу следует приступать немедленно,
как только поставлен диагноз острой
остановки кровообращения, без выяснения
ее причин и механизмов. Поэтому закрытый
массаж сердца должен немедленно
начинать тот, кто первым оказался вблизи
умирающего и зафиксировал остановку
кровообращения.
Примечание.
В случаях неэффективности сердечных
сокращений не следует дожидаться
полной остановки сердца или же
самостоятельного восстановления
адекватной сердечной деятельности, а
надо приступать к закрытому массажу
сердца.
Рис.
3. Этапы оротрахеальной интубации:а –
прямая ларингоскопия,
б –
вход в гортань (1 – надгортанник, 2 —
голосовая связка, 3 — голосовая щель, 4
— черпаловидный хрящ, 5 – вход в пищевод),
в
– интубация трахеи, г
—
раздувание манжетки, д
– фиксация интубационной трубки.
NB!
Все время нужно следить за проходимостью
верхних дыхательных путей!