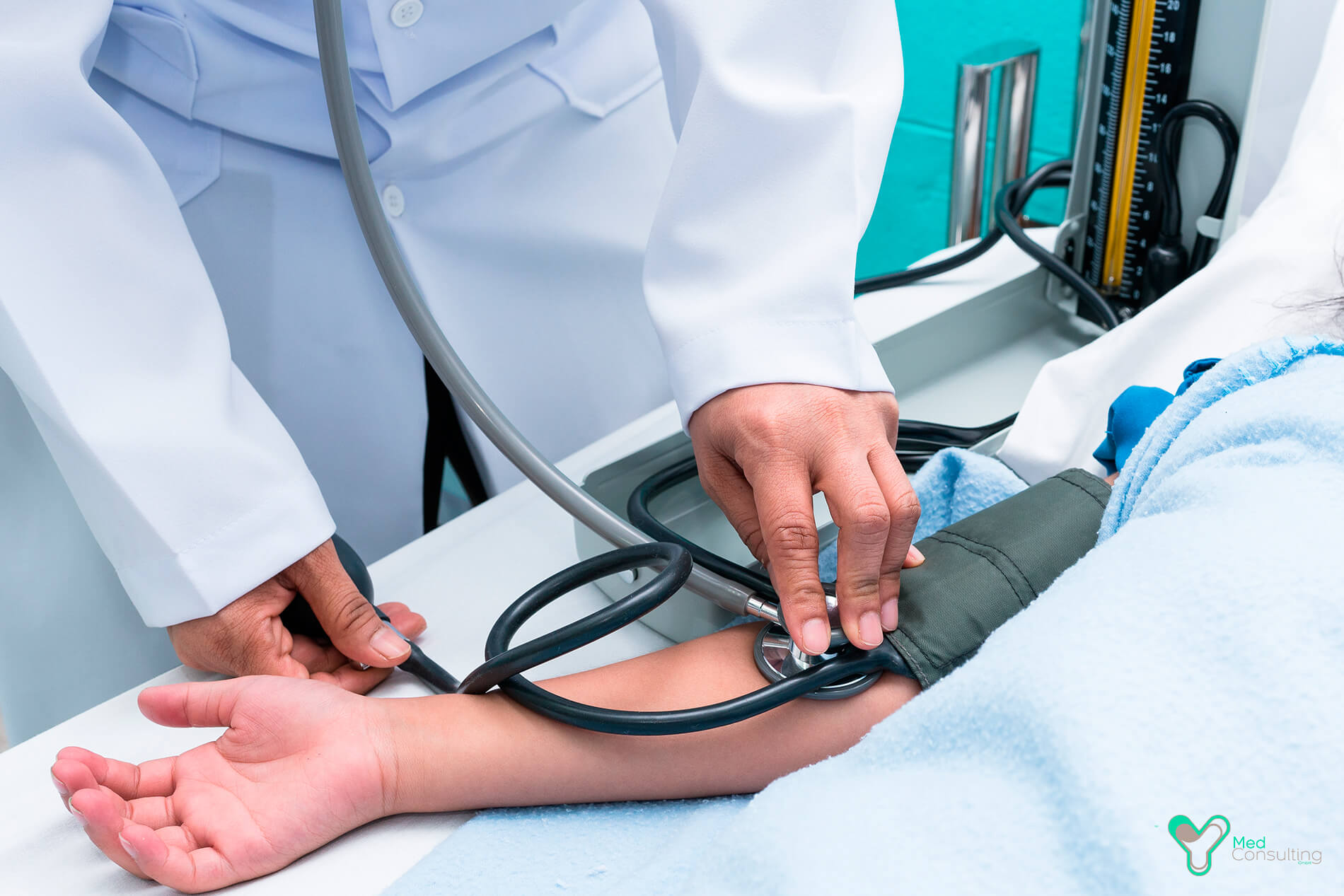
Лечение
Терапевтические мероприятия, как правило, основаны на корректировке образа жизни
Прежде всего пациенту следует обратить внимание на потребляемую пищу. Врачи рекомендуют:
- Употреблять больше ягод, фруктов, свежих овощей;
- Уменьшить потребление соли, кофе, кондитерских изделий;
- Добавить в рацион кисломолочную продукцию и мясо (постное);
- Отказаться от употребления кофе, а также крепкого чая;
- При избыточной массе тела сократить порции и разделить приём пищи на 4—5 раз.
Если повышение возникает из-за стрессов, можно прибегнуть к помощи успокаивающиех, например, настойка пустырника или «Глицин». В случае скачков АД из-за сидячего образа жизни, необходимо увеличить физическую активность и заняться спортом.
Обратите внимание. Если этих мер окажется недостаточно, то могут быть назначены препараты с гипотензивным эффектом, мочегонные и другие лекарства для устранения болезни
Но любое назначение делает только врач.
Профилактика
Генетическую предрасположенность к болезни мы изменить не можем. Но вести здоровый образ жизни и правильно питаться способен каждый.

Профилактика артериальной гипертонии может разделяться на первичную и вторичную:
| Первичная (предупреждение появления недуга) | Вторичная (если уже поставлен диагноз «артериальная гипертония») |
|---|---|
| В нее входит: — исключение вредных привычек: курения, приема — наркотиков, злоупотребления спиртными напитками; — нормализация массы тела; — повышение физической активности; — повышение стрессоустойчивости (иногда с помощью психологов); — сбалансированный рацион с низким количеством соли. |
Предотвратить осложнения поможет: — следование всех инструкций врача; — точный прием назначенных препаратов для стабилизации артериального давления; — строгая диета; — систематический контроль показателей артериального давления утром и вечером. |
Предупредить развитие артериальной гипертонии помогают такие продукты питания, как фрукты, овощи, ненасыщенные жиры (льняное, оливковое масло, красная рыба). А от избытка жирного, жареного и сладкого лучше отказаться навсегда. Из видов спорта врачи советуют пеший туризм, поездки на велосипеде, плаванье, лыжи, бег трусцой, разные виды фитнеса (без серьезных нагрузок).
https://youtube.com/watch?v=fI1pJL9gtN8
Эффективное лечение болезни
Лечение гипертонии 1 степени начинается с профилактических мер без употребления химических лекарств.
К консервативным мерам профилактики относят:
Корректировка образа жизни и привычек. Для улучшения состояния больного ему необходимо проявить собственную инициативу и силу воли. Отказаться от всех вредных привычек: курения и алкоголя. Никотин пагубно влияет на стенки кровеносных сосудов. Под его действием они разрушаются и теряют эластичность. Отказ от алкоголя или уменьшение его потребления. Даже малая доза спиртного всегда повышает АД. Разрешенная доза алкоголя при слабом течении болезни: до 30 гр. в день мужчинам и до 20 гр. женщинам.
Увеличение физических нагрузок и изменение ритма дня. Человеку следует больше двигаться. При ожирении или лишнем весе пациенты больше подвержены риску возникновению тяжелых форм артериальной гипертонии. Существует риск атеросклероза сосудов головного мозга и сердца. Страдают суставы ног и рук, позвоночник. Возможно развитие сахарного диабета. Если фигура человека внешне напоминает яблоко (излишнее скопление жира в нижнем отделе живота), то он уже попадает в группу риска. Доказано, что снижение веса у больных гипертонией всегда влечет понижение АД. Физические упражнения или занятия ЛФК. Для улучшения сосудистого тонуса и укрепления сердечной мышцы вводят анаэробные нагрузки по 30 — 40 минут, 4 раза в неделю
Также важно соблюдать режим отдыха и сна. Отказаться от длительного просмотра телевизора и не засиживаться за монитором компьютера.
Соблюдение правильного режима питания
Обязательно условие – каждодневный прием пищи не менее 4 раз за сутки.
Нельзя переедать или набивать желудок на ночь. Последний прием пищи должен быть за 2-3 часа до подготовки ко сну. Также стоит добавлять в рацион питания свежие овощи и фрукты, злаки. В них содержится необходимый для сердца калий, а также кальций. Чтобы пополнить запасы магния в организме, необходимо есть молочные продукты. Для улучшения состояния тканей сосудов стоит снизить потребление животных жиров
С осторожностью относиться к соленой пище. Рекомендуемая норма потребления пищевой соли до 5 гр
в стуки. Доказано, что увеличение этой нормы всего в два раза повышает уровень АД на 4-5 мм.рт.ст. Для улучшения работы кровеносной системы стоит разнообразить рацион питания рыбными продуктами, особенно морского происхождения.
Таблица: Клинические рекомендации по лечению 1 и 2 степени гипертонии
| Гипертензия первой стадии | Гипертония второй стадии |
|---|---|
| Отказ от вредных привычек и изменение образа жизни на 30-и дневный срок. Через месяц курс легких препаратов для снижения АД. | Полный отказ от вредных привычек, диета, отказ от жирной и соленой пищи сроком на 14 дней. Через две недели начало курса приема гипотензивного препарата, после обследования врачом. |
Больным с артериальной гипертонией важно своевременно обратится к специалисту для консультации и подбора нужного лекарственного препарата. Важно помнить, что успешное лечение зависит не только от доктора, но и от самого пациента
Медикаментозное лечение
Лучший эффект при лечении резистентной формы гипертонии дает комбинированная терапия.
Специалисты советуют следовать двухкомпонентной терапии. То есть врач подбирает два препарата, относящихся к разным группам. Диуретики в этом случае оказываются наиболее действенным способом медикаментозного лечения.

Рекомендуется подбирать лекарства, учитывая наличие других заболеваний у пациента. Повышать дозировку можно с согласия врача, но делать это нужно постепенно.
Из медикаментов обычно оказываются эффективны сосудорасширяющие средства (например, «Миноксидил»), гипотензивные медикаменты наподобие «Москарел» или «Моксонидипин». Также врач может предложить лекарственные средства из группы бета-блокаторов (Бетаксолол).
В более редких случаях врач может сочетать не два препарата, а три и даже более. Такой способ лечения рекомендуется, когда двухкомпонентная терапия оказывается безрезультатной.
При резистентной форме гипертонии лучше всего сочетать лекарства следующих групп:
- Мочегонный препарат, антагонист кальция и ингибитор АПФ.
- Ингибитор АПФ, бета-блокатор и антагонист кальция.
- Диуретик, ингибитор АПФ и бета-блокатор.
- Мочегонный препарат, бета-блокатор и антагонист кальция.
Подбирать нужное лекарство самостоятельно не рекомендуется, только после беседы с врачом. Доктор при этом должен учитывать образ жизни пациента, протекание болезни и другие особенности организма.
Лечение
Терапию начинают с коррекции образа жизни пациента – ему рекомендуют уменьшить излишние физические нагрузки, правильно питаться, принимать витамины для улучшения состояния сердца и сосудов. В некоторых случаях может потребоваться хирургическое вмешательство. Если обойтись без медикаментов невозможно, пациенту назначают препараты следующих групп:
- бета-адреноблокаторы;
- мочегонные;
- антагонисты кальция;
- ингибиторы АПФ;
- альфа-блокаторы.
Медикаменты могут назначаться отдельно или в комплексе.
 Хороший эффект в лечении гипертонии достигается, если пациент использует в качестве дополнения народные средства. К примеру, регулярный прием чесночного отвара снижает показатели тонометра на 10-15 единиц. Необходимо измельчить 5 головок чеснока, выдавить из них сок и смешать с 0,5 л кипятка. Средство настаивают полчаса и перед едой употребляют по 2 чайных ложки.
Хороший эффект в лечении гипертонии достигается, если пациент использует в качестве дополнения народные средства. К примеру, регулярный прием чесночного отвара снижает показатели тонометра на 10-15 единиц. Необходимо измельчить 5 головок чеснока, выдавить из них сок и смешать с 0,5 л кипятка. Средство настаивают полчаса и перед едой употребляют по 2 чайных ложки.
Привести в порядок сосуды и ускорить действие медикаментов поможет лечебный массаж. При стимуляции определенных зон уменьшаются головные боли, улучшаются обменные процессы, проходит напряжение и усталость.
Физическая активность тоже играет не последнюю роль в терапии гипертензии. Старайтесь больше времени проводить на свежем воздухе, делайте пешие прогулки, занимайтесь плаванием, йогой или дыхательной гимнастикой.
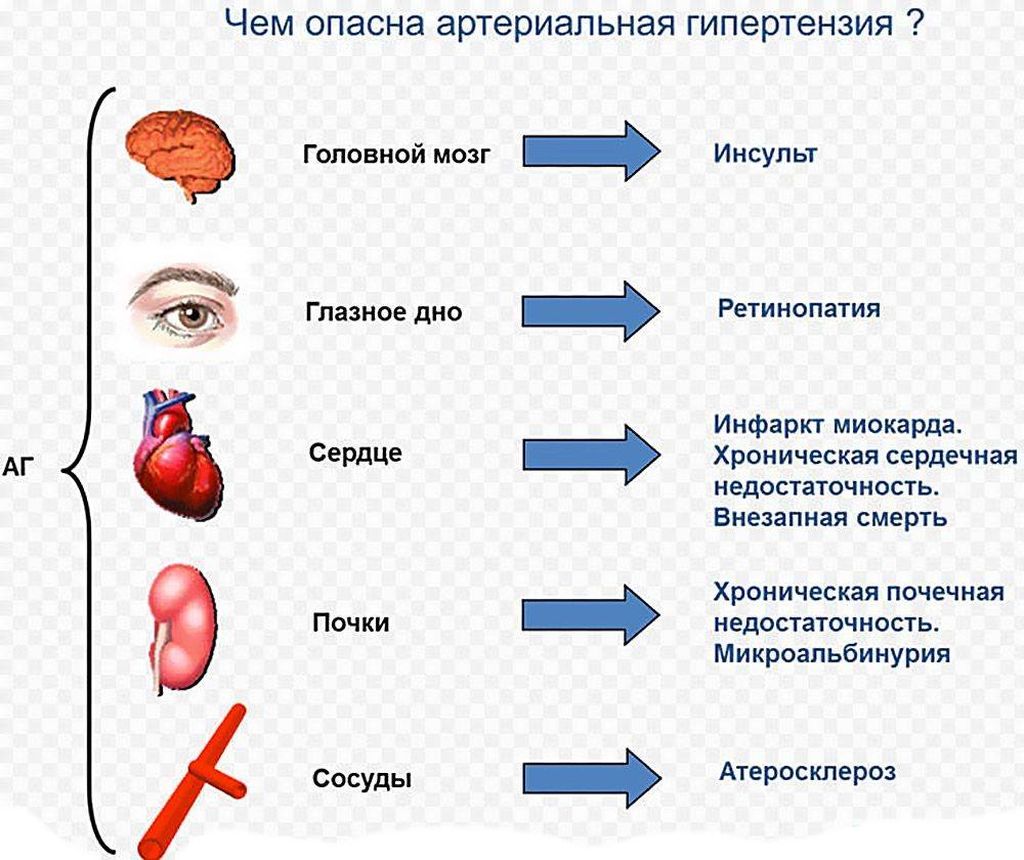
Классификация
Указанное заболевание развивается с возрастом, склонно к хроническому течению с регулярными обострениями. Для успешного лечения гипертонии требуется правильно определить характер патологии, предпосылки повышения давления в легочных артериях. Специально для этих целей предусмотрена условная классификация по следующим критериям оценки:
- по патогенному фактору;
- по особенностям патологического процесса;
- по локализации и специфики очага патологии.
Виды
В зависимости от этиологии патологического процесса врачи выделяют вторичную и первичную легочную гипертензию (эссенциальную гипертонию). В пером случае речь идет об осложнениях основных недугов организма, как вариант – почечные и сосудистые патологии, хирургические осложнения и неврологические состояния. Если изучать первичную легочную гипертензию, причины патологического процесса для многих специалистов по-прежнему остаются загадкой.
Степени
Кровяное давление в диапазоне 135-140/85-90 является пограничным состоянием между нормой и патологией, требует обязательного врачебного участия. По мере роста указанных значений врачи выделяют четыре степени артериальной гипертензии, каждая из которых снижает качество жизни клинического больного, приковывает к постели. Итак:
- Легкая степень. Гипертензия прогрессирует под воздействием физических и психических факторов, а показатель давления после устранения патогенного фактора очень скоро приходит в норму.
- Умеренная. Скачки АД преобладают на протяжении дня, остальная симптоматика протекает в легкой форме, требует врачебного участия. Гипертонические кризы наблюдаются крайне редко.
- Тяжелая. Скачки кровяного давления модифицируются во внутричерепную гипертензию, ишемию головного мозга, повышение креатинина в крови, гипертрофию левого желудочка, сужение глазных артерий.
- Крайне тяжелая. Может закончиться для пациента летальным исходом. Как следствие патологического процесса развитие злокачественных артериальных гипертензий с тяжелыми осложнениями со стороны сердечно-сосудистой и нервной систем.
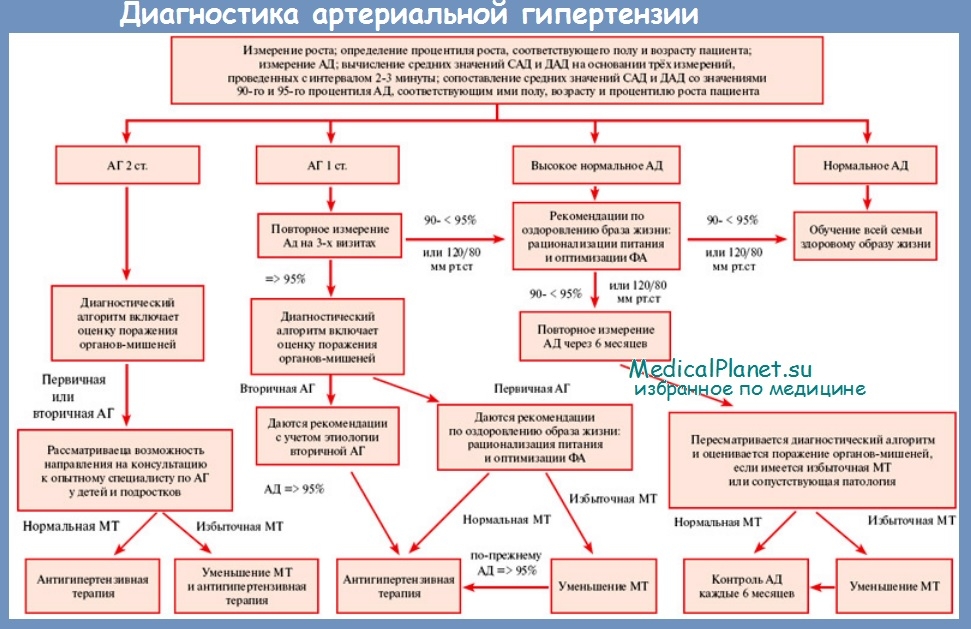
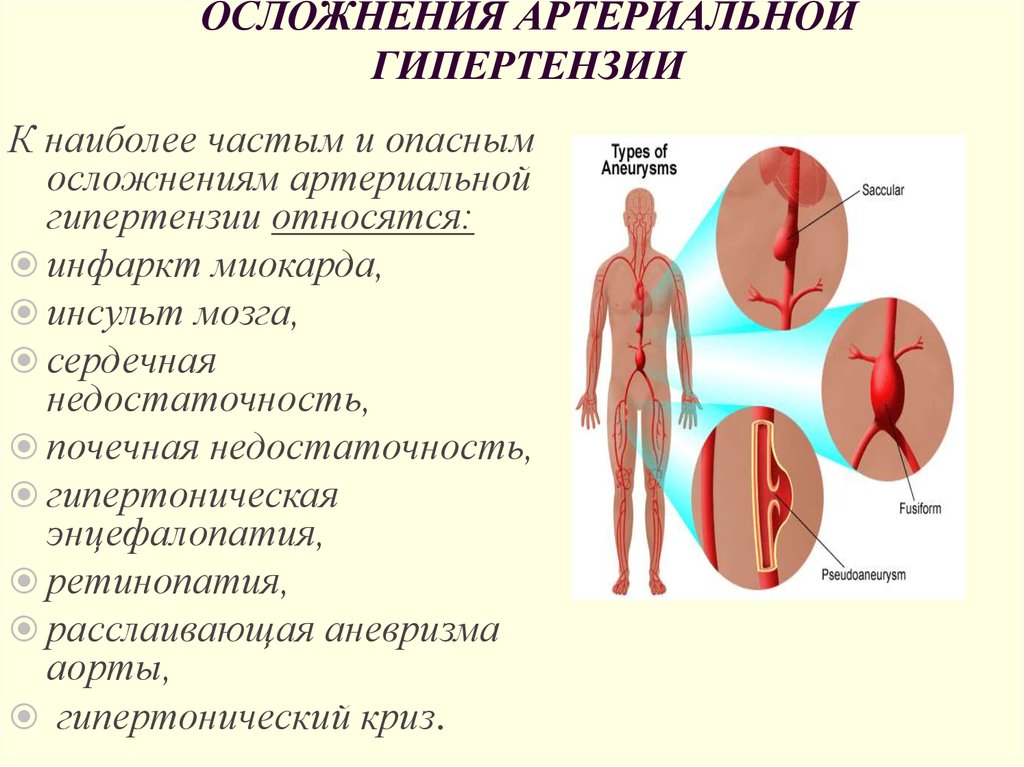
Диагностика и лечение гипертонии и гипертензии
Разобравшись с тем, что такое гипертония и гипертензия (и в чем разница), рассмотрим методы диагностики этих состояний.
При обращении пациента с жалобами на периодическое повышение артериального давления врач- -терапевт или кардиолог должен определить:
- как часто и до каких значений поднимается АД;
- предполагаемую причину гипертензии;
- какие лекарства пациент принимает (например, гормональные средства у женщин в период климакса могут спровоцировать повышение АД);
- наличие или отсутствие изменений во внутренних органах.
- Чаще всего диагностика гипертонической болезни проводится в амбулаторных условиях, однако в некоторых случаях требуется госпитализация пациента.
Диагностические процедуры включают в себя:
- суточное мониторирование уровня артериального давления с целью определения периодов повышения этого показателя;
- ЭКГ и эхо-КГ для оценки функционального состояния, выявления изменений в строении сердца;
- определение уровня сахара крови, мочевины, креатинина, азота;
- анализ мочи с целью определения уровня белка и глюкозы;
- оценка количества холестерина, липопротеидов низкой и высокой плотности с целью выявления вероятности атеросклероза сосудов.
После постановки диагноза и определения причины развития этого состояния врач назначает лечение.
Если у пациента имеется только артериальная гипертензия без признаков гипертонической болезни, следует отдавать предпочтение немедикаментозным методам терапии.
Для нормализации тонуса сосудов таким людям рекомендуется соблюдать диету, регулярно заниматься физкультурой, отказаться от вредных привычек и избегать стрессовых ситуаций. Если этих мер недостаточно, показан прием лекарственных средств:
- диуретиков;
- сосудорасширяющих;
- успокоительных на растительной основе.
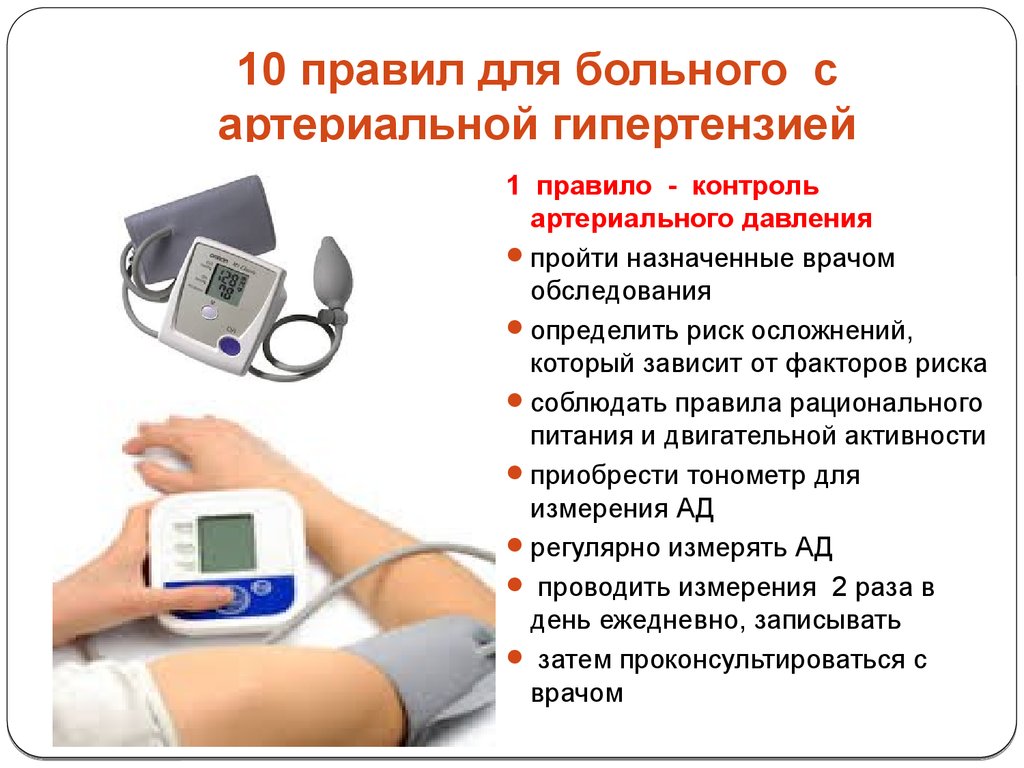
Важно регулярно контролировать артериальное давление и наблюдаться у врача-терапевта или кардиолога. Это поможет правильно оценить эффективность терапии и при необходимости своевременно изменить схему лечения
Если имеются признаки гипертонической болезни, лечение должно включать не только изменение образа жизни пациента, но и прием антигипертензивных лекарственных средств.
В этом случае важно добиться снижения уровня артериального давления до целевых значений, чтобы не допустить значительного изменения функции почек, сердца и других органов. Для лечения гипертонической болезни используют лекарства следующих групп:
Для лечения гипертонической болезни используют лекарства следующих групп:
- мочегонные средства;
- ингибиторы АПФ;
- сосудорасширяющие препараты;
- сартаны;
- бета-блокаторы;
- антагонисты кальциевых рецепторов;
- антагонисты альдостерона.
Подбор любого лекарственного препарата должен проводить врач, основываясь на данных обследования пациента. При поражении внутренних органов показано использовать средства для нормализации их функции.
Самостоятельно проводить терапию нельзя, так как такое лечение может оказаться недостаточно эффективным и небезопасным.
Важно соблюдать режим приема медикаментов – многие пациенты пьют таблетки только при повышении уровня АД, из-за чего эффективность терапии снижается. Принимать лекарства необходимо ежедневно, даже после нормализации давления и при отсутствии симптоматики
Принимать лекарства необходимо ежедневно, даже после нормализации давления и при отсутствии симптоматики.
Причины повышения давления
Человек может не задумываться, что некоторыми вредными привычками может вредить своему здоровью. Для снижения высокого АД необходимо выяснить первопричину заболевания, устранить ее, и только затем прибегать к народной медицине.
Факторы риска:
-Частое, интенсивное курение (1 пачка в день и более).
-Чрезмерное употребление спиртных напитков.
-Избыточный вес.
-Регулярные стрессы, утомляемость.
-Беременность.
-Нервозность, истерия.
-Отсутствие физических нагрузок.
-Пожилой возраст.
-Разбалансированное питание.
В большинстве случаев человек вредит себе самостоятельно, чем повышает давление в сосудах. Устранение вредных привычек существенно облегчит состояние при высоком АД.
Берут ли в армию?
Болезнь относится к лёгкой форме гипертонии и характеризуется кратковременным повышением кровяного давления, поэтому при диагнозе лабильная артериальная гипертензия в армию призывают. Если же болезнь приобрела хроническую стадию и повышенное АД носит постоянный характер, то после обследования подростка комиссуют с диагнозом гипертония.
Заболевание, конечно, серьёзное, но при соблюдении рекомендаций врача прогнозы благоприятные. Вовремя начатый курс терапии предотвращает риск развития различных патологий. Если всё делать правильно, то вероятность возникновения гипертонии составляет менее 20%.
Портальная гипертензия
Портальная гипертензия – это заболевание, которое вызывает патогенное нарушение в воротной вене. Нормальный показатель составляет 7 мм рт. ст. Если эта цифра увеличивается, то это приводит к увеличению вен и варикозному расширению. Патология опасна тем, что вены могут лопнуть, это спровоцирует внутреннее кровотечение.
Причин развития портальной гипертензии очень много. К ним относится пагубное влияние внешних факторов и разнообразные заболевания внутренних органов и систем. Как правило, медики выделяют такие первопричины:
- заболевания почек;
- избыток витамина А;
- наличие гельминтов отдельных групп;
- проблемы в работе печени;
- неправильный обмен желез;
- болезнь Кароли, Гоше, Уилсона;
- повреждения или врожденные изменения воротной вены;
- осложнения после хирургического вмешательства;
- перидакардит;
- тромбоз.

Заболевание всегда сопровождается тяжелыми клиническими проявлениями. Человек ощущает постоянную тошноту и боль в правом подреберье, у него нарушается нормальный стул, появляется отечность. Очевидными симптомами является желтуха, расширение под кожей вен и их разрыв, что приводит к внутреннему кровотечению. При первых симптомах необходимо обратиться к доктору. Специалист назначит ряд обследований, на основании которых будет установлен точный диагноз. После чего доктор подберет индивидуальное лечение.
Основные причины развития недуга
Существует огромное количество причин развития гипертонии. Что это за предрасполагающие факторы? Список их довольно внушительный.
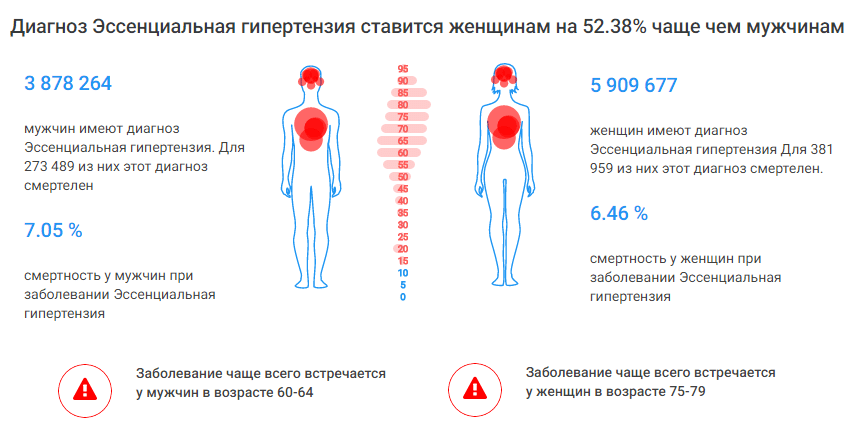
Согласно статистике важное значение имеет возраст. В большинстве случаев артериальная гипертония регистрируется у людей старше 35 лет — в более молодом возрасте подобное заболевание считается редкостью
Определенное значение имеет и пол. Недуг чаще диагностируется у мужчин, чем у женщин. В данном случае можно говорить и о наследственности. Если близкие родственники человека страдали от гипертонии, то риск развития подобного заболевания повышается. К факторам риска относят постоянные психоэмоциональные нагрузки, стрессы. На фоне подобных состояний в крови резко повышается уровень адреналина, что сопровождается повышением артериального давления. Если уровень стресса высок постоянно, временная гипертензия может перейти в хроническую форму. К числу наиболее распространенных причин можно отнести атеросклероз. Это заболевание сопровождается образованием бляшек на внутренней поверхности сосудов и снижением тонуса артериальной стенки. Сужение просвета сосуда приводит к росту артериального давления. Гипертония и диабет также связаны. Более того, существует множество эндокринных заболеваний, которые могут привести к появлению проблем с давлением (тиреотоксикоз, феохромоцитома). Иногда повышение артериального давления связано с нарушением работы выделительной системы. К перечню причин можно отнести пиелонефрит, поликистоз почек, гидронефроз, невроптоз, аневризмы и тромбозы почечных артерий. Гипертензия может иметь и нейрогенное происхождение. Повышение давление в артериях может быть связано с менингитами, полиневропатиями, опухолями мозга и т. д. К факторам риска относят и погрешности в диете. Например, чрезмерное употребление поваренной соли приводит к повышению концентрации натрия в организме. Для того чтобы восстановить водно-солевой баланс, организм начинает накапливать жидкость в мягких тканях, что приводит к увеличению объема крови, образованию отеков и повышению кровяного давления. Считается, что гиподинамия увеличивает риск развития недуга. Дефицит физической активности сказывается на метаболизме организма. Более того, с любыми нагрузками сердцу справляться гораздо труднее. К факторам риска относят ожирение. Дело в том, что появление избыточного веса, как правило, сопряжено с неправильным питанием, гипертонией, атеросклерозом. Опасными являются и вредные привычки. Например, курение провоцирует спазм сосудов. Кроме того, некоторые компоненты сигаретного дыма вызывают повреждение сосудов. Неблагоприятно на сосудистой системе сказывается и алкоголь. Постоянное злоупотребление спиртными напитками вызывает повышение артериального давления (на 5 мм рт. ст. в год).
Совокупность вышеописанных факторов риска в результате приводит к развитию стойкой, хронической гипертензии.
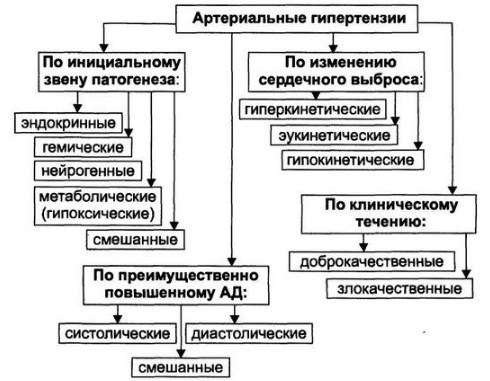
Классификация
Артериальную гипертензию классифицируют в зависимости от различных факторов.
Учитывая происхождение патологии, выделяют такие виды:
- эссенциальная артериальная гипертензия (первичная). Точную причину развития определить сложно из-за отсутствия видимых предпосылок;
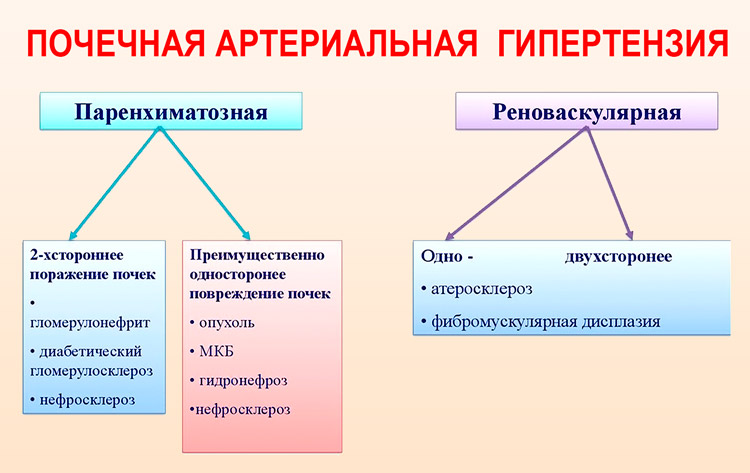
- симптоматическая (вторичная). Повышение давления считается следствием развития определенной болезни, выступает одним из ее признаков. Вторичный вид болезни в зависимости от причины развития делится на следующие типы: эндокринные, почечные, медикаментозные, гемодинамические, нейрогенные.
Если учитывать уровень АД, патологию делят на такие виды:
- пограничная. Давление периодически подымается к 140 – 149/90, затем оно понижается, нормализуется;
- систолическая изолированная. Отмечается повышение верхнего показателя (он достигает 140 и выше). Нижнее при этом остается в пределах 90 и ниже.
- транзиторный. У больного эпизодически подымается давление. Это состояние может длиться часами, сутками. Давление приходит в норму без применения медикаментов;
- лабильный. Он проявляется на начальной стадии развития патологии. Это состояние считают пограничным, ведь скачки давления незначительные, нестабильные. Давление обычно нормализуется самостоятельно;
- стабильная артериальная гипертензия. Повышение давления стойкое, для его снижения нужна поддерживающая терапия;
- кризовый. Характерны периодические гипертонические кризы;
- злокачественный. Давление повышается до серьезных показателей, гипертония развивается быстро, вызывая тяжелые осложнения. Возможен летальный исход.
Также существует международная классификация болезни, разработанная в зависимости от степени артериальной гипертензии:
- 1 стадия (мягкая). Ей характерно повышение АД (140 – 159/90 – 99 мм рт. ст.), но при этом ткани органов-мишеней не поражены (сердце, почки, мозг).
- 2 стадия называется умеренной (160 – 170 на 100 – 109 мм рт. ст.). Ей свойственно поражение тканей органов-мишеней, которое проявляется ангиопатией сосудов сетчатки, увеличением левого желудочка, выраженным повышением показателей креатинина, формированием атеросклеротических бляшек внутри артерий. Больному нужен отдых, госпитализация, медикаментозная терапия.
- 3 стадия называется тяжелой (180 на 110 мм рт. ст. и выше). Врачи фиксируют признаки повреждения органов-мишеней, у больного наблюдаются ишемические атаки, приступы стенокардии, симптомы кровоизлияния в мозг, сбои в функционировании почек. Болезнь протекает с тяжелыми осложнениями.
Советы по питанию и образу жизни
В борьбе с гипертонией жизненно важную роль играют образ жизни и диетическое питание. Они предотвращают его осложнения и позволяют облегчить медикаментозное лечение.
Регулярная физическая активность, отказ от курения и определенный выбор продуктов питания важны.
Снизьте потребление соли: натрий и артериальное давление

Натрий (соль) способствует развитию гипертонии в разной степени, в зависимости от чувствительности каждого человека. Люди, страдающие ожирением или диабетом 2-го типа, а также пожилые люди более чувствительны к негативным последствиям употребления в пищу слишком большого количества соли.
В Финляндии было вдвое меньше случаев гипертензии, когда среднее потребление соли сократилось на треть благодаря таким регулирующим мерам, как частичное замещение хлорида натрия хлоридом калия.
В России среднее потребление соли составляет от 8 до 10 г в день, что намного выше рекомендованных 5 г. 10-20% людей потребляют более 12 г соли в день, что в два с половиной раза больше рекомендуемого количества!
Людям с сердечной недостаточностью часто приходится соблюдать диету с очень низким содержанием соли (от 4 до 6 г в день или даже меньше 4 г в день).
Соль, которую мы употребляем, обычно на треть обеспечивается хлебом (в среднем от 5 до 6 г соли), деликатесами, сыром, поваренной солью, а также вареными блюдами.
- Остерегайтесь промышленных приготовленных блюд и консервированных продуктов, которые часто бывают слишком солеными.
- Научитесь читать этикетки и отправляйтесь на охоту за продуктами с низким содержанием натрия (соли). Определение: 400 мг (0,4 г) натрия соответствуют 1 г соли.
- Приправьте свои блюда один раз в тарелке или во время приготовления. Чтобы придать аромат, используйте ароматические травы, специи, лимонный сок, например.
Ешьте более сбалансированную пищу
- Ешьте больше свежих фруктов и овощей. Фрукты и овощи богаты калием, который противодействует вредному воздействию натрия. Питайтесь бананами, сухофруктами, виноградом.
- Ограничьте потребление животных жиров.
- Ешьте полуобезжиренные молочные продукты. Они богаты кальцием, магнием и калием, которые снижают воздействие натрия.
- Пейте не менее полутора литров воды каждый день. Остерегайтесь минеральных вод, богатых натрием (более 200 мг/л).
- Ограничьте потребление кофеина. Старайтесь не пить напитки с кофеином более трех стаканов в день, таких как кофе, кола, какао или чай, так как кофеин может повысить кровяное давление.
- Уменьшите потребление алкоголя. Алкогольные напитки повышают артериальное давление и влияют на эффективность лечения гипертонии. Кроме того, в алкоголе высокое содержание калорий.
Физическая активность
Постоянная физическая активность способствует снижению артериального давления и помогает контролировать стресс.
Оптимальной тренировкой для поддержания физической формы является трехразовое упражнение на выносливость продолжительностью около 45 минут (активная ходьба, езда на велосипеде, плавание и т.д.).
Чрезмерная одышка, учащенное сердцебиение или необычные боли (особенно в груди) должны обязательно привести к прекращению физических упражнений и послужить основанием для обращения к врачу.
Отказ от курения
Курение повышает кровяное давление и повреждает кровеносные сосуды. Если у вас высокое кровяное давление, необходимо бросить курить, даже если это потребует многочисленных попыток. Лучший союзник по отказу от курения — врач.
Снижение уровня стресса
Достаточно поспать, заняться хобби, спортом или релаксацией (йога, тайцзи, медитация, софрология и т.д.). Найдите время расслабиться и насладиться жизнью.