Классификация
Различают три типа болезни Виллебранда.
1-й тип обусловлен частичным количественным дефицитом фактора Виллебранда. При этом его мультимерна структура сохранена. Имеется снижение прокоагулянтной активности фактора VIII, агрегации тромбоцитов, индуцированной ристоцетин, ристоцетинкофакторной активности, антигена фактора Виллебранда. Частота данной формы составляет от 75% до 80% всех случаев болезни Виллебранда. Наследование аутосомно-доминантное.
- 2-й тип обусловлен качественными изменениями фактора Виллебранда, связанный с нарушением формирования мультимера и подразделяется на подтипы: 2A, 2B, 2M, 2N.
- Фенотип подтипа 2A является результатом нарушения двух разных механизмов: дефекта синтеза высокомолекулярных мультимера и повышение протеолиза фактора Виллебранда. При подтипы 2B отмечается повышенное сродство фактора Виллебранда к рецептору на мембране тромбоцитов гликопротеина Ib.
- Подтип 2В .Это дефект «усиление функции». Способность качественно дефектного фактора фон Виллебранда привязываться к гликопротеину1 (GP1) рецептора на мембране тромбоцитов аномально повышенная, что приводит к его спонтанного связывания с тромбоцитами и дальнейшего быстрого клиренса из связанных тромбоцитов и больших мультимера фактора Виллебранда. Может возникнуть тромбоцитопения, а большие мультимера Виллебранда исчезнуть из циркуляции.
- Подтип 2M характеризуется нарушением связи фактора Виллебранда с рецептором гликопротеином Ib на мембране тромбоцитов.
- Подтип 2N характеризуется нормальным уровнем фактора Виллебранда и низкой прокоагулянтная активностью, что обусловлено нарушением связи фактора VIII и фактора Виллебранда.
Наследование болезни Виллебранда 2-го типа аутосомно-доминантное, за исключением подтипа 2N, где оно рецессивный. Частота появления данных форм составляет от 5% до 15% всех случаев болезни Виллебранда.
3-й тип — наиболее тяжелая форма с полным дефицитом фактора Виллебранда. Эта форма характеризуется отсутствием фактора Виллебранда в плазме, тромбоцитах и сосудистой стенке. Уровень фактора VIII ниже 10%. Наследование — аутосомно-рецессивное. Заболевание проявляется у гомозигот с одинаковыми дефектными аллелями или в двойных гетерозигот с двумя различными дефектными аллелями. У пациентов с 3-м типом имеется вероятность появления аллоантитил к фактору Виллебранда. Частота встречаемости заболевания 3-го типа болезни Виллебранда менее 5%.
Кроме того, существует тромбоцитарный тип болезни Виллебранда, который обусловлен мутацией в гене тромбоцитарного рецептора гликопротеина Ib, в результате которой повышается чувствительность данного рецептора к высокомолекулярных мультимера фактора Виллебранда. Фенотип аналогичный подтипа 2B.
Приобретенный синдром Виллебранда определяется у пациентов с аутоиммунными, лимфопролиферативных заболеваниями, обусловлен появлением ингибитора против фактора Виллебранда, а также качественными аномалиями фактора VIII в связи с адсорбцией высокомолекулярных мультимера патологическими белками.
Приобретенная болезнь Виллебранда
Приобретенная болезнь Виллебранда может возникнуть у больных с аутоантителами. В этом случае функция фактора Виллебранда НЕ ингибированная, но комплекс фактор Виллебранда — антитело быстро выводится из кровотока.
Еще одна Форма ХВ возникает у пациентов с аортальным стенозом, что приводит к желудочно — кишечных кровотечений (синдром Хейди — англ. Heyde’s syndrome). В 2003 г.. Выяснилось, что пациенты с приобретенной болезнью Виллебранда и аортальным стенозом, перенесших протезирование клапанов, требовали коррекции аномалий гемостаза. Но эти аномалии могли проявляться повторно за 6 месяцев, если протез клапана плохо подходил пациенту. Кроме того, появляется склонность к кровотечениям у людей с имплантатом из левого желудочка (Left Ventricular Assist Device — LVAD), насос, качает кровь из левого желудочка сердца в аорту. В обоих случаях наблюдается разрушение крупных мультимера фактора Виллебранда, вследствие механических давления и нагрузок.
Тромбоцитемия является еще одной причиной приобретенной болезни Виллебранда, в связи с отторжением фактора Виллебранда через адгезию огромного числа тромбоцитов.
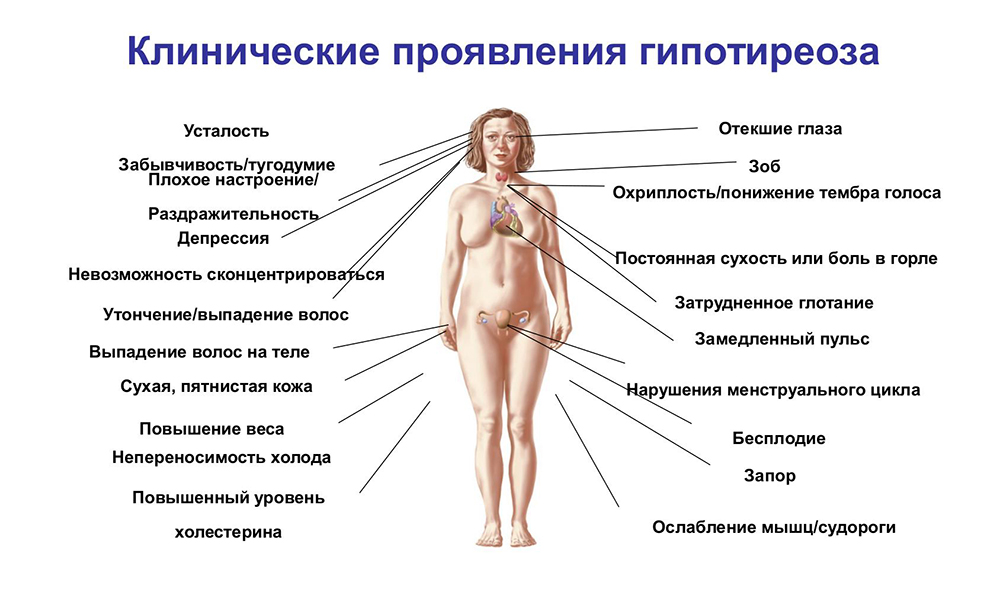
Приобретенная болезнь Виллебранда также была описана при следующих нарушениях: опухоли, гипотиреоз и мезенхимальные дисплазии Вильмса.
Лечение
Важно! Болезнь Виллебранда – опасное, неизлечимое полностью заболевание, требующее лечения у специалиста гематолога. При диагностировании патологии у одного из членов семьи, остальным необходимо также наблюдаться у врача.. Терапия болезни Виллебранда зависит от типа патологии
Для более легких форм подходят различные местные кровоостанавливающие средства, гемостатические средства, активаторы образования тромбопластина. Пациентам с более тяжелым течением проводят гемотрасфузии и переливания факторов свертывания
Терапия болезни Виллебранда зависит от типа патологии. Для более легких форм подходят различные местные кровоостанавливающие средства, гемостатические средства, активаторы образования тромбопластина. Пациентам с более тяжелым течением проводят гемотрасфузии и переливания факторов свертывания.
Лечение болезни Виллебранда в легкой форме состоит в профилактике и остановке кровотечений:
- использование давящих повязок, губок с гемостатическим эффектом;
- фибриновый гель на поврежденный участок кожи;
- холод на пораженный сустав, ограничение нагрузки на него, иногда может потребоваться пункция;
- антифибринолитики.
Эффективным антифибринолитическим препаратом является Транексамовая кислота, ингибирующая действие активатора плазмина. Средство выпускается в виде порошка и ампул для внутривенного введения для купирования симптомов острой кровопотери.
Активно используется препарат Дицинон, гемостатическое средство, выпускаемое в таблетированной форме и в растворах. Препарат повышает устойчивость капиллярной стенки, благотворно влияет на микроциркуляцию и адгезию тромбоцитов. Может использоваться во время хирургических операций. Противопоказан при порфирии и тромбозах.
Тяжелые формы заболевания, сопровождающиеся значительными кровопотерями и анемиями тяжелой степени, могут потребовать переливания крови. Однако гемотрансфузия лишь на время нормализует состояние больного, не влияя на причины и патогенез. Для восстановления гемостаза используют кровяные препараты, содержащие непосредственно фактор Виллебранда или фактор VIII. Иногда достаточно всего одного введения препарата плазмы.
Внимание. Болезнь Виллебранда легкой и средней степени можно контролировать и профилактировать развитие её симптомов.. Для этого больным рекомендуют снижать бытовой и спортивный травматизм, избегать употребления аспирина, вести здоровый образ жизни, употреблять в пищу больше продуктов, содержащих железо
Оперативное лечение таким больным показано только по жизненным показаниям
Для этого больным рекомендуют снижать бытовой и спортивный травматизм, избегать употребления аспирина, вести здоровый образ жизни, употреблять в пищу больше продуктов, содержащих железо. Оперативное лечение таким больным показано только по жизненным показаниям.
https://youtube.com/watch?v=eZdML3TJfJQ
Диагностика
 Заподозрить болезнь Виллебранда можно по характерной клинике и по семейному анамнезу. Для этого врачу необходимо провести тщательный расспрос пациента с детализацией жалоб, временем и частотой возникновения кровотечений и гематом, причинами возникновения симптомов. Обязателен и сбор анамнеза у близких родственников больного.
Заподозрить болезнь Виллебранда можно по характерной клинике и по семейному анамнезу. Для этого врачу необходимо провести тщательный расспрос пациента с детализацией жалоб, временем и частотой возникновения кровотечений и гематом, причинами возникновения симптомов. Обязателен и сбор анамнеза у близких родственников больного.
Из физикальных методов имеют значение проба жгута и щипка, которые позволяют наглядно продемонстрировать повышенную кровоточивость. На начальном этапе обследования помощь оказывает и общий анализ крови, имеющий данные о количестве эритроцитов и ретикулоцитов, об уровне гемоглобина и тромбоцитов. По этому стандартному анализу можно косвенно судить о тяжести и объеме кровопотери.
Более детальное изучение предполагаемой болезни потребует участия специального врача – гематолога, а также проведение более специфических тестов:
- развернутая коагулограмма;
- определение активности тромбоцитов;
- определение типа заболевания.
Внимание. Коагулограмма наиболее полно дает представление о состоянии свертывающей системы пациента
Время свертывания характеризует интервал от начала кровотечения до его полной остановки, при болезни Виллебранда оно значительно повышено.
Более четкие показатели дает определение протромбинового индекса, с помощью него можно спрогнозировать кровопотерю. Этапы коагуляции отражаются в анализе на АЧТВ и АВР, а уровень фибриногена характеризует возможности для образования нормального сгустка.
Активность тромбоцитарных телец определяют для выявления дефицита фактора VIII, для чего проводят реакцию с ристоцетином. Для диагностирования определенного типа болезни сравнивают агрегационную способность тромбоцитов пациента с нормальными показателями. Особую роль в определении формы патологии играет коллагеносвязывающая методика.
Лечение
 Детям с целью лечения данной патологии назначают инфузии свежезамороженной плазмы и криопреципитата.
Детям с целью лечения данной патологии назначают инфузии свежезамороженной плазмы и криопреципитата.
При легких формах болезни I и II типа больным не назначается терапия заболевания, но рекомендуется наблюдение у гематолога. В таких случаях прием лекарственных средств может быть показан только при необходимости выполнения каких-либо инвазивных манипуляций или хирургических вмешательств.
Роженицам с таким заболеванием показано введение гемопрепаратов, в состав которых входит фактор VIII. Такие средства не могут присутствовать в крови пациентки длительное время, и для достижения терапевтического эффекта врачам приходится назначать частые переливания крови, позволяющие предупреждать массивную кровопотерю во время родов.
Детям для лечения рассматриваемого в рамках этой статьи заболевания показано назначение средств, которые применяются для терапии гемофилии:
- свежезамороженная плазма крови;
- криопреципитаты.
Кроме вышеописанных препаратов, детям и подросткам назначаются гомеопатические средства. Начавшим менструировать девушкам рекомендуется прием таких лекарств, как Местранол и Инфекундин. При развитии глубокой постгеморрагической анемии проводятся переливания крови для восполнения утраченной крови и питательных веществ, необходимых для нормального функционирования органов и систем.
Взрослым с тяжелым течением заболевания для постоянной терапии назначаются лекарственные препараты. Их прием направлен на:
- введение недостающего vWF извне;
- активацию выделения эндотелием собственного, находящегося в тромбоцитах и эндотелии сосудов vWF.
Показаниями для начала заместительной терапии являются эпизоды массивных и длительных кровотечений. Следует отметить, что такая тактика не всегда эффективна при маточных кровотечениях.
Являющиеся синтетическими аналогами антидиуретического гормона DDAVP или Декомпрессин вызывают высвобождение фактора Виллебранда из эндотелия. Эти средства могут вводиться:
- внутривенно;
- подкожно;
- в виде назальных спреев.
В случаях интраназального введения повторные аппликации средства способны снижать терапевтическое воздействие на 30 %. Для нивелирования такого нежелательного результата рекомендуется проводить аппликации Декомпрессина не менее чем через 12-24 часа или 5 суток. Эффективность приема таких вызывающих высвобождение vWF средств во многом определяется и формой болезни:
- при I она максимальная;
- при II A или M – меньшая;
- при III – результативность полностью отсутствует.
При II В форме назначение Декомпрессина противопоказано, так как его введение способствует развитию еще большей тромбоцитопении.
Для восполнения дефицита фактора Виллебранда применяются:
- высокоочищенный концентрат vWF с или без фактора VIII;
- очищенный плазматический концентрат фактора VIII с vWF.
Стандартом для заместительной терапии этого заболевания является Гемате (концентрат фактора VIII с vWF – 1:2,2). Аналогами такого лекарства являются следующие препараты:
- Immunate (Baxter);
- Fahndi (Grifols);
- VHP-vWF (LFB);
- Alfanate (Grifols).
Самым современным методом терапии этого недуга является применение аргинин-терминального синтетического аналога Вазопрессина.
Больным может назначаться переливание тромбоцитоконцентрата при выявлении в результатах анализов крови тромбоцитопении. Для остановки незначительных кровотечений используется Этамзилат.
Также пациентам может рекомендоваться прием кровеостанавливающих средств: транексамовая кислота и АКК (ε-аминокапроновая кислота). А менструирующим женщинам рекомендуется прием гормональных препаратов (прогестерона и эстрогена) для уменьшения маточных кровотечений. Такие курсы гормональной терапии в большинстве случаев бывают длительными.
Если у больного возникают травмы, то на рану наносится специальный фибриновый клей (или другое аналогичное средство). Такой же препарат может использоваться при проведении некоторых хирургических или стоматологических манипуляций (например, во время удаления зуба). При развитии массивных кровотечений выполняется операция для перевязки или удаления части поврежденного крупного сосуда.
Кровотечения из носа при этом заболевании купируются по таким же методикам, как и при гемофилии.
Фитотерапия при болезни фон Виллебранда может рекомендоваться для остановки кровотечений:
- из желудочно-кишечного тракта – настой коры белой ивы;
- из носа – измельченный в порошок сухой корень окопника (насыпается в ноздри по одной небольшой щепотке);
- любого кровотечения – сок полыни горькой, отвар листьев крапивы двудомной.
Прием таких средств народной медицины обязательно должен согласовываться с врачом.
Лечение болезни Виллебранда
Используются те же препараты, что и для лечения больных гемофилией А. Предпочтение отдается криопреципитатам, свежезамороженной плазме. Применяются и местные гемостатические средства. При меноррагиях показаны инфекундин, местранол. Глубокая постгеморрагическая анемия требует гемотрансфузий крови.
Высокоочищенные препараты VIII фактора свёртывания крови малоэффективны в том чтобы провести лечение болезни, т.к. не содержат фактора фон Виллебранда. В терапии можно применять синтетический аналог АДГ — десмопрессин. При возникновении кровотечений (кроме почечных!) используют аминокапроновую кислоту. При меноррагиях показан местранол.
Теперь вам известно что представляет собой болезнь фон Виллебранда, ее симптомы и способы лечения. Здоровья вашему ребенку!

Современная медицина шагнула далеко вперёд, но даже это не спасает от генетических и врождённых патологий. Врачи до сих пор активно ведут исследования этих проблем, одна из них – это количественный и качественный дефицит плазменного фактора Виллебранда. Каковы основные причины развития и симптомы? Что необходимо предпринять для лечения и профилактики?
Клиническая картина
Наиболее характерным и специфическим симптомом при болезни Виллебранда являются кровотечения из слизистых полости рта, носа, внутренних органов. Симптомы кровоточивости варьируют от умеренно выраженных до крайне тяжелых, протекают преимущественно по микроциркуляторному типу. У пациентов с резким дефицитом фактора VIII наблюдаются обильные и продолжительные кровотечения (носовые, десневые, маточные), также кровоизлияния в мышцы и суставы. Кроме того, могут возникать длительные кровотечения при травмах, удалении зубов, операциях.
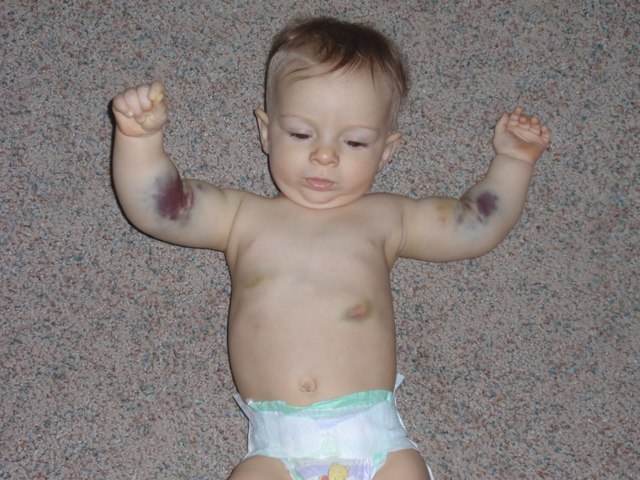
В детском возрасте часто бывают кровотечения из слизистых оболочек полости рта, носовые кровотечения, синяки на коже. Более тяжелое течение геморрагического диатеза отмечается во время или вскоре после перенесенных инфекционных заболеваний. Наиболее вероятным пусковым механизмом кровотечения на фоне инфекции является нарушение проницаемости сосудов. Вследствие этого появляются самопроизвольные кровотечения диапедезного типа.
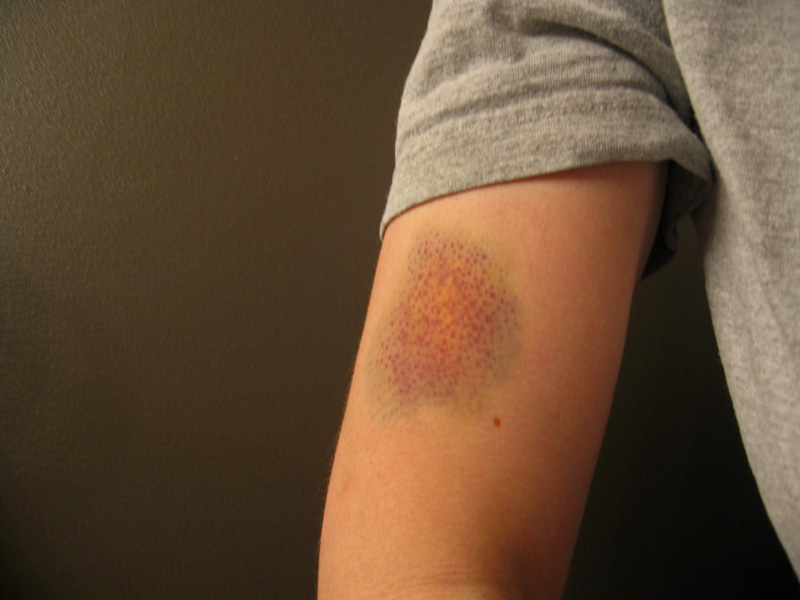
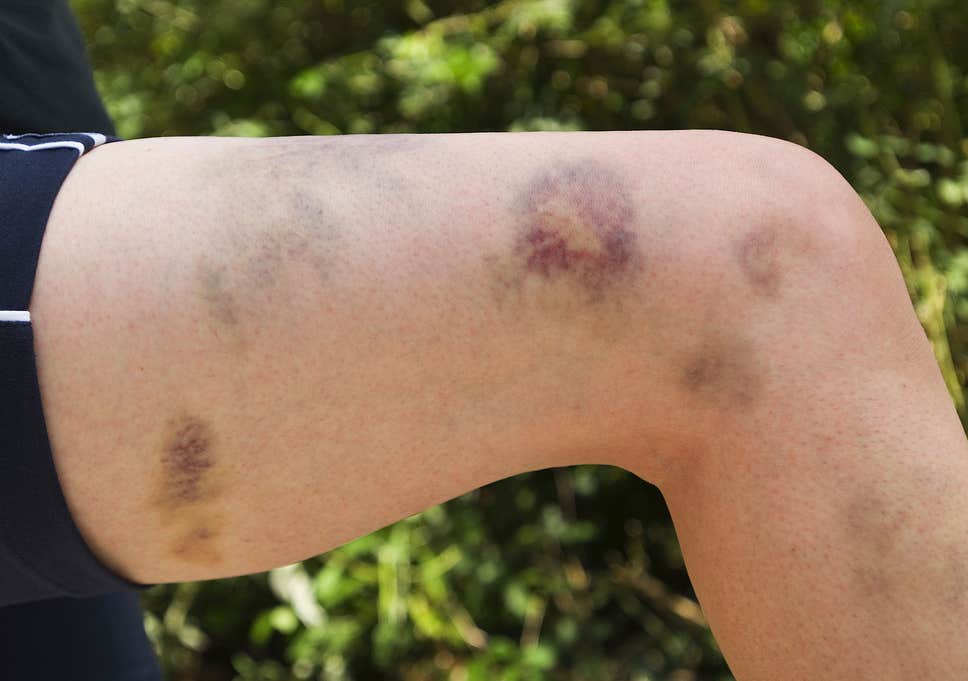
Гематомы — кровоизлияния в подкожную клетчатку и мышечные ткани наблюдаются преимущественно после травм у больных с тяжелыми формами заболевания.
При болезни Виллебранда геморрагический синдром проявляется не всегда, периоды обострения чередуются с периодами полного или почти полного отсутствия геморрагий. У некоторых пациентов болезнь Виллебранда может сочетаться с признаками мезенхимальной дисплазии: повышенной растяжимостью кожи, слабостью связок с повышенной подвижностью суставов, пролабированием створок клапанов сердца.
Аутосомный тип наследования обусловливает одинаковую частоту возникновения болезни Виллебранда у пациентов обоих полов. У женщин вследствие особенностей физиологического строения организма, связанных с репродуктивной функцией, наблюдается более частое проявление геморрагических симптомов. Около 65 % женщин с болезнью Виллебранда страдают меноррагиями. Рецидивирующие маточные кровотечения, продолжающиеся более 10 дней, сопровождаются постгеморрагической анемией.
Желудочно-кишечные кровотечения у пациентов с болезнью Виллебранда не являются преобладающей формой кровоточивости. Они могут быть вызваны приемом препаратов, влияющих на агрегацию тромбоцитов (ацетилсалициловая кислота и другие нестероидные противовоспалительные средства). Кроме того, источниками кровотечений являются латентные язвы желудка и двенадцатиперстной кишки, также эрозивные гастриты, геморроидальные узлы.
У пациентов с болезнью Виллебранда могут быть длительные кровотечения при операциях, у женщин — во время родов. Роды у женщин с болезнью Виллебранда связаны с риском возникновения значительной кровопотери. У большинства пациентов со среднетяжелой и легкими формами заболевания во время беременности уровень фактора VIII повышается в 2—3 раза и достигает нормальных значений, однако в послеродовом периоде возвращается к исходному уровню.
Гемартроз — наиболее редкое проявление болезни Виллебранда, характерное для заболевания 3-го типа. Острый гемартроз сопровождается болевым синдромом, обусловленным повышением внутрисуставного давления. Сустав увеличен в объеме, кожа над ним гиперемирована и горячая на ощупь. Если гемартроз возник после травмы, нужно исключить дополнительные повреждения (внутрисуставной перелом, отрыв мыщелка, ущемление тканей). Рецидивирующие гемартрозы вызывают хронический синовит. На стадии синовита синовиальная оболочка гипертрофируется и становится основным источником кровоизлияния в сустав. При остром синовите гемартрозы могут рецидивировать, несмотря на трансфузии фактора свертывания VIII, что обусловлено воспалительным процессом в синовиальной оболочке. При хроническом синовите болевой синдром может отсутствовать, поскольку разрушена капсула сустава.
В отличие от гемофилии, при болезни Виллебранда дальнейшего прогрессирования патологического процесса и развития деформирующего остеоартроза, как правило, не наблюдается.
Кровоизлияния в головной и спинной мозг и их оболочки при болезни Виллебранда возникают в связи с травмой. В отдельных случаях причиной таких кровоизлияний может быть гипертонический криз или прием препаратов, значительно нарушающих гемостатическую функцию тромбоцитов (ацетилсалициловая кислота, бутадион и др.).
Учитывая аутосомно-доминантный тип наследования, генетический риск для потомства составляет 50 % независимо от пола плода.
Диагностика
Диагностировать болезнь Виллебранда в легкой форме ее течения практически невозможно, поскольку кровотечения при ней возникают не часто. Человек может заметить только сильное кровотечение при тяжелой травме, или после хирургического вмешательства стоматолога.
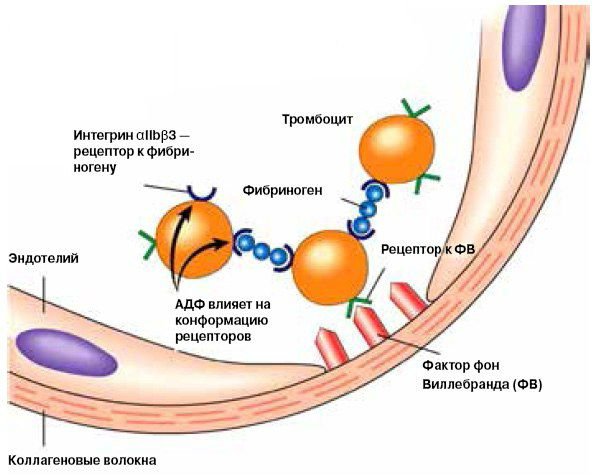
Если у лица есть подозрение на наличие болезни Виллебранда, то для точной диагностики необходимо провести количественное и качественное исследование плазмы крови пациента на наличие фактора Виллебранда. Этот процесс осуществляется путем измерения уровня фактора Виллебранда (антигенов этого фактора), содержащихся в исследуемом образце крови. Касаясь проверки функциональности этого фактора, то обычно определяют уровень связывания фактора Виллебранда с гликопротеином (GP) Ib, его связь с коллагеном. Другими методами проверки активности ФВ может быть определение активности кофактора ристоцетин (RiCof) или скорость агглютинации тромбоцитов, после введения ристоцетин (ristocetin induced platelet agglutination (RIPA)).
Кроме того, может быть осуществлена проверка уровня фактора VIII, ведь фактор Виллебранда препятствует быстрому разрушению фактора VIII в крови. То есть, дефицит фактора Виллебранда может привести к резкому снижению уровня фактора VIII. Однако, даже нормальный уровень этих коагуляционных факторов не исключает наличие заболевания, особенно если речь идет о 2 тип ХВ. В таком случае болезнь может быть обнаружена только путем исследования взаимодействия тромбоцитов с субэндотелиальным слоем в кровотоке (фактор активации тромбоцитов PAF), что производится только в узкоспециализированных лабораториях и обычно не осуществляется в большинстве обычных медицинских лабораторий. Анализ агрегации тромбоцитов, как правило, показывает ненормальную реакцию на введение ристоцетин, однако реакция на другие антагонисты будет нормальной. Тип 2N болезни Виллебранда может быть диагностирован только после проведения анализа активности фактора VIII. Выявление ХВ осложняется еще и тем, что фактор Виллебранда — это острофазовый белок, то есть его уровень в организме резко повышается во время беременности, при стрессе и инфекционных заболеваниях.
Симптоматика
У здоровых людей при повреждении кровеносного сосуда мелкие кровяные пластинки направляются в очаг кровотечения, склеиваются друг с другом и закрывают образовавшийся дефект. У больных этот процесс нарушается, и кровь теряет способность сворачиваться.

Специфическим симптомом заболевания является кровотечение различной интенсивности, обширности и локализации. Причины длительных кровотечений — травматические повреждения, оперативные вмешательства, стоматологические манипуляции. При этом у больных появляется слабость, головокружение, бледность кожи, учащается сердцебиение, снижается кровяное давление, возникает предобморочное состояние. Клиническая картина патологии во многом определяется величиной и скоростью кровопотери.
У детей геморрагический диатез протекает наиболее тяжело после перенесенных ОРЗ и прочих острых инфекций. Во время интоксикации повышается проницаемость сосудов, что приводит к появлению спонтанных кровотечений. Болезнь Виллебранда является неизлечимой патологией с волнообразным течением, при котором периоды обострения сменяются полным отсутствием геморрагий.
Основные проявления геморрагического синдрома при болезни Виллибранда:
- Кровотечения из пищеварительного тракта возникает после приема лекарств из группы НПВС и дезагрегантов. У больных обычно кровоточат язвы слизистой ЖКТ и геморроидальные узлы. Артериовенозные соустья часто становятся причиной повторяющихся кровотечений. Симптомами желудочного кровотечения является мелена – дегтеобразный черный жидкий стул и рвота измененной темной кровью.
- Гемартроз — кровоизлияние в полость сустава, проявляющееся болью, ограничением функции, отечностью и покраснением кожи, усилением болезненности при пальпации. Сустав увеличивается в объеме, становится шарообразным, контуры его сглаживаются. При продолжающимся кровотечении в сустав кожа становится синюшной, мягкие ткани – тугими, напряженными, появляется местная гипертермия.
- В особо тяжелых случаях геморрагический синдром у больных сочетается с признаками мезенхимальной дисплазии. Местные сосудистые и стромальные дисплазии провоцируют упорно повторяющиеся кровотечения преимущественно одной локализации.

Симптоматика легкой формы патологии:
- Частые кровотечения из носа,
- Обильные менструальные кровотечения,
- Продолжительные кровотечения при незначительных повреждениях кожи,
- Петехии,
- Геморрагии после травм.
Клинические признаки тяжелой формы:
- Кровь в моче сопровождается болью в пояснице и симптомами дизурии,
- Обширные гематомы после легкого ушиба сдавливают крупные сосуды и нервные стволы, что проявляется болью,
- Гемартрозы, сопровождающиеся болью в пораженном суставе, его отеком, местной гипертермией,
- Продолжительные кровотечения из десен после чистки зубов,
- Кровотечения из зева и носоглотки могут привести к бронхообструкции,
- Кровоизлияния в оболочки мозга приводят к поражению ЦНС или летальному исходу.
В этом случае симптомы болезни практически идентичны гемофилии.
Диагностика
При легкой форме патологию обнаружить сложно, поскольку симптомы не проявляются, в тяжелых случаях наблюдаются частые и сильные кровотечения, которые не остаются незамеченными, наиболее опасными считаются внутренние.
Для диагностики патологии назначаются такие мероприятия:

- Составление семейного анамнеза. Выявляется наследственная предрасположенность к патологии.
- Проведение теста по Айви модификации Шитиковой. Устанавливается продолжительность кровотечений.
- Активность антигенов фактора Виллебранда.
- Мультимерное исследование.
- Активность фактора VIII.
- Ристоцетино-кофакторная активность.
Лечение
Основной метод лечения данного заболевания заключается в переливании плазмы крови, содержащей большое количество нужного белка, а в случае наличия анемии – цельной крови. Как правило, одной такой процедуры хватает, чтобы купировать недуг.
В качестве альтернативы можно применить десмопрессин ацетат. Данный препарат увеличивает содержание фактора Виллебранда в сыворотке крови и сокращает длительность кровотечения.
Важно! Не у всех собак данный препарат вызывает положительную реакцию.
При незначительном и умеренном кровотечении, можно использовать бинты или другие средства давления, чтобы его остановить. Если кровотечение открылось в течение операции, ветеринару необходимо максимально быстро сшить кровеносные сосуды. Собаке, потерявшей значительное количество крови, необходимо переливание.
Если о наличии патологии у собаки известно до начала операции и операция при этом – необходимая мера, нужно вводить собаке криопреципитат – продукт крови, с высоким содержанием фактора фон Виллебранда.
Важно! Применение аспирина, транквилизаторов, производных фенотиазина, противовоспалительных средств, подавляющих функцию тромбоцитов, строго противопоказано