Синегнойная палочка у детей
У детей синегнойная инфекция протекает гораздо тяжелее, чем у взрослых. Всё дело в неокрепшем организме ребёнка. Кроме этого, синегнойная палочка может вызвать опасные заболевания, с которыми малышу будет очень сложно бороться. Специалисты выделяют несколько особенностей протекания этой инфекции у ребят:
- дети болеют этим недугом в десять раз чаще, чем взрослые люди;
- зачастую заболевание поражает недоношенных детей и малышей в первые несколько месяцев их жизни;
- в организме ребёнка бактерия может жить очень долго, из-за чего инфицированные ребята представляют опасность для других детей;
- у ребёнка школьного возраста эта инфекция встречается крайне редко;
- чаще всего микроб попадает в организм ребёнка через пупочный канатик, кожу и ЖКТ;
- труднее всего у ребёнка протекает воспаление ЖКТ. Это объясняется токсическими проявлениями и сильным обезвоживанием.
Профилактика
Очень важно осуществлять профилактические меры внутри больниц, направленные на предупреждение развития и распространения возбудителя. Необходимо строго соблюдать правила асептики и антисептики помещений, инструментов и мед
персонала. Также рекомендована регулярная смена применяемых в стационаре антибиотиков.
Индивидуальные меры профилактики сводятся к укреплению иммунитета и избеганию контакта с больными людьми. В настоящее время разработана эффективная вакцина, которая вводится пациентам с ослабленным иммунитетом перед определением в стационар и лицам, контактировавшим с больными людьми.
Юлия Пешкова
Дипломированный специалист, в 2014 году закончила с отличием ФГБОУ ВО Оренбургский госудаственный университет по специальности «микробиолог». Выпускник аспирантуры ФГБОУ ВО Оренбургский ГАУ.
В 2015г. в Институте клеточного и внутриклеточного симбиоза Уральского отделения РАН прошла повышение квалификации по дополнительной профессиональной программе «Бактериология».
Лауреат всероссийского конкурса на лучшую научную работу в номинации «Биологические науки» 2017 года.
Здравствуйте, беременность 24 недели, по узи все хорошо, плацента чистая, в мазке обнаружена синегнойная палочка 10 в 3 степени и кандидоз 10 в 4, насколько это опасно для плода? лечение пимафуцином не помогло
Хронические болезни: нет
На сервисе СпросиВрача доступна консультация гинеколога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
ЗДравствуйте, дорогая Вика!
Синегнойная палочка не в большой концентрации но личить ее обязательно! и пимафуцином она не вылечится- это точно, только антибиотиком. и пока она ни на вас ни на вашего ребенка не повлияло.Поэтому желательно получить антибактериальное лечение как можно скорей. Относительно молочницы, просто свечами тоже ее тяжело вылечить у беременных, так как у них снижен иммунитет и гормональный , то есть основные причины молочницы. Здесь необходимо комплексное воздействие- это свечи и таблетки пимафуцина, иссключение прокладок и поддержание диеты с исключением соленого и сладкого.
Будьте здоровы! и легкой вам беременности!
Здравствуйте, Виктория! Для плода данные инфекции в большом количестве опасны, особенно при прохождении ребеночка через родовые пути. Синегнойная палочка может вызвать различные гнойные воспаления тех органов малыша, в которые она попадет. Кандида часто вызывает кандидоз ротовой полости, но может и внутриутробно ухудшить состояние плода, если грибов большое количество. Хорошо, что на УЗИ у Вас все нормально. К моменту родов Вам надо обязательно просанировать влагалище. Но и прием внутрь антибиотиков для плода не менее опасно.
Синегнойная палочка и грибы в норме присутствуют у всех людей в минимальных количествах и относятся к условно патогенной флоре, рост которой сдерживается нормальной микрофлорой человека. Данные проблемы у Вас возникли из-за сниженного иммунитета, который не смог сдержать рост этих бактерий и грибов, но кол-во их пока не столь критичное. Назначение антибиотиков чреваты не только негативным влиянием на плод, но и снижением Вашего иммунитета, из-за чего увеличится количество грибов и могут появиться другие условно-патогенные инфекции, даже если количество синегнойной Вам удастся уменьшить. К тому же, синегнойка очень плохо поддается антибиотикотерапии.
Поэтому я бы Вам порекомендовала уничтожить синегнойную палочку бактериофагом, он применяется даже у недоношенных детей и не опасен, к тому же не снижает Ваш иммунитет, что не приведет к новым проблемам. Посоветуйтесь с врачом по поводу целесообразности МЕСТНОГО введения антибиотиков вместе с бактериофагом, что касается лечения синегнойной палочки.
Затем надо приняться за лечение кандидоза, возможно, тоже попробовать местное лечение в виде свечей. Ну а главное лечение — это укрепление иммунитета, хорошее питание, здоровый образ жизни, отсутствие стрессов.
Какого микроорганизм боятся все врачи и не хотят видеть его в результатах анализов? Конечно же, это синегнойная палочка, или по-латински Pseudomonas aeruginosa. Она настолько опасна и возведена в ранг ужасных и непредсказуемых, что при её обнаружении специалисты хватаются за голову. Основания для этого есть и очень веские. Что же делать, если у пациента обнаружена эта злосчастная бактерия?
Лечение
Лечение синегнойной инфекции включает в себя этиотропную терапию, применение патогенетических и симптоматических средств. Этиотропная терапия направлена на борьбу с инфекцией и включает в себя применение следующих групп лечебных средств:
- Антибиотики (с учетом чувствительности возбудителей).
- Плазма из крови больных, иммунизированной поливалентной корпускулярной синегнойной вакциной (иммунная гомологичная плазма, иммуноглобулин).
- Гетерологичный антисинегнойный иммуноглобулин для местного лечения.
- Синегнойный бактериофаг для лечения ожогов и гнойных инфекций кожи.
Рис. 11. На фото синегнойная инфекция мягких тканей стопы до и после лечения.
Антибиотики от синегнойной палочки
Из-за множественной резистентности (устойчивости) синегнойная инфекция тяжело поддается лечению. Причиной этого является передавая по наследству плазмидами (молекулы ДНК) резистентности к целому ряду антибактериальных препаратов (до 20). Механизмы устойчивости:
- Блокада транспортировки препарата внутрь клетки (внутриклеточной мишени).
- Инактивация препарата (антибиотика) ферментами бактериальной клетки — бета-лактамазами, апетилтрансферазами и нуклеотидазами.
- Активное выведение препаратов из клетки возбудителя.
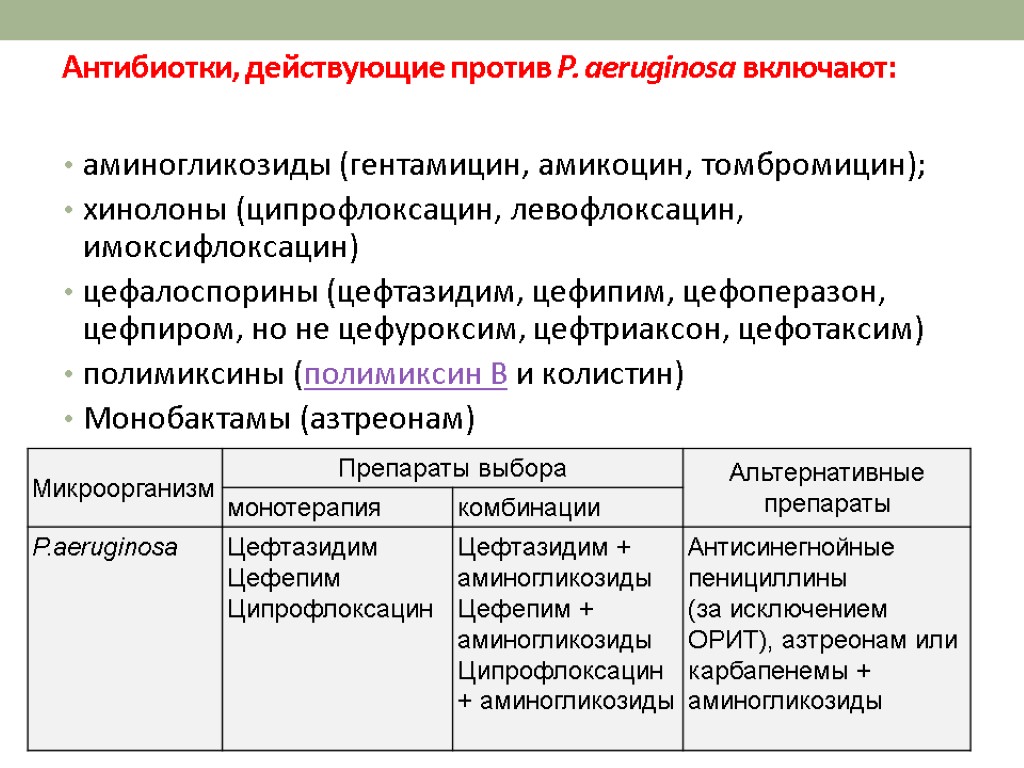
Наиболее активные антибиотики против синегнойной палочки:
- β-лактамные антибиотики (пенициллины, карбапенемы, цефалоспорины и монобактамы). В порядке убывания:
Карбапенемные антибиотики (Имипенем и Меропенем) обладают наибольшей природной активностью в отношении Pseudomonas aeruginosa.
Цефалоспорины IV поколения (Цефепим) и III поколения (Цефтазидим, Цефоперазон).
Монобактамы (Азтреонам)
Пенициллины антипсевдомонадные: уредопенициллины (Пиперациллин, Пиперациллин/Тазобактам) и карбоксипенициллины (Карбенициллин, Тикарциллин, Тикарциллин/Клавуланат).
- Аминогликозиды (Амикацин).
- Фторхинолоны (Ципрофлоксацин, Левофлоксацин). Чувствительность к ним быстро сменяется на устойчивость.
При лечении синегнойной инфекции β-лактамные антибиотики часто применяются в сочетании с Амикацином или Ципрофлоксацином. Наибольшую чувствительность Pseudomonas aeruginosa регистрируется в отношении Меропенема и Амикацина.
Практически не встречается устойчивости бактерий к Полимиксину.
Лечение синегнойной инфекции достаточно сложное, без адекватного микробиологического контроля малоэффективное. Чувствительность Pseudomonas aeruginosa прогнозируется плохо.
Рис. 12. Синегнойная инфекция наружного слухового прохода.
Бактериофаг против синегнойной палочки
Наряду с применением антибиотиков при лечении синегнойной инфекции используется синегнойный бактериофаг. Иммунологический препарат обладает способностью разрушать (растворять) бактериальные клетки, способствует синтезу иммуноглобулинов, снимает выраженные симптомы заболевания, способствует выздоровлению.
Обязательным условием применения препарата является предварительное определение чувствительности возбудителя. Препарат применяется при разных локализациях воспалительного процесса в виде раствора местно, ректально, вагинально и перорально.
- Местно бактериофаг применяется в виде повязок, орошений, аппликаций и тампонов.
- В плевральную, суставную и брюшную полости бактериофаг вводится через дренажную трубку.
- В полость мочевого пузыря препарат вводится через катетер, в почечную лоханку — через нефростому или цистостому.
- При остеомиелите препарат вводится через дренаж или турунды.
- При гинекологических заболеваниях бактериофаг вводится в полость влагалища и матки.
- При заболеваниях ЛОР-органов раствор бактериофага вводится в полость среднего уха и нос. Препарат используется в виде полоскания, закапывания, промывания, введения смоченных в растворе турунд.
- Детям в возрасте до 6-и месяцев бактериофаг вводится через прямую кишку в виде высоких клизм.
Курс лечения раствором синегнойного бактериофага составляет 5 — 15 дней. В случае возникновения рецидивов заболевания рекомендуется проведение повторных курсов. Бактериофаг разрешено применять вместе с другими препаратами, использующимися при лечении синегнойной инфекции.
Рис. 13. Бактериофаг синегнойной палочки.
Хирургия синегнойной инфекции
В ряде случаев при синегнойной инфекции требуется применение хирургических методов лечения:
- Удаление некротизированных участков тканей.
- Дренирование при скоплении гноя в полостях.
- Лапаротомия с последующей резекцией при некротическом энтероколите.
- Хирургическое лечение при обструкциях мочевых путей.
- Протезирование клапанов сердца при их поражении
Диагностика
Предварительная диагностика затруднена в виду отсутствия специфических симптомов. Поводом для проведения лабораторных диагностических процедур, направленных на выявление P. aeruginosa является длительное сохранение воспалительного процесса, несмотря на применение антибактериальных препаратов обширного спектра активности. Кроме того необходимость в диагностике может возникнуть у людей, прошедших оперативное вмешательство и длительную терапию в стационаре больницы.
Лабораторные методы
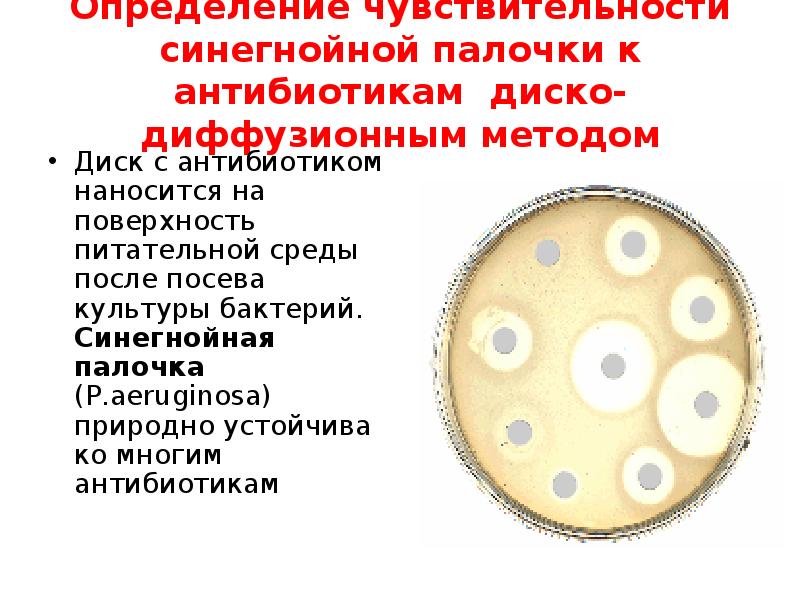
Основным методом диагностики является бактериологический – культивирование биологического материала на специальных средах, учёт количества выросших колоний (степень обсеменённости) и наличия специфического зелёного пигмента. После выделения чистой культуры P. aeruginosa проводится микроскопия фиксированного препарата.
Разработаны специальные тесты для идентификации бактерий до вида по биохимическим признакам.
Как правило, наряду с выделением и идентификацией сразу же проводятся тесты по определению чувствительности чистой культуры к различным классам антибиотиков.
Серологическая диагностика
К методикам дополнительной диагностики относят серологические исследования венозной крови с целью выявления наличия специфичных к P. aeruginosa антител. Как правило, данная методика применяется при сомнительных результатах.
В норме данный вид бактерий не выделяется из биологического материала человека. Норма в кале, мокроте, раневом отделяемом и других исследуемых материалах – отсутствие роста.
Пути передачи синегнойной палочки
Синегнойная инфекция передается несколькими способами, основным источником заражения являются носители бактерий – инфицированные люди или животные. Пациенты с гнойными ранами и больные, страдающие от воспаления легких, представляют особую опасность для окружающих. Инфекция проникает в человеческий организм через кожу, конъюнктиву глаз, желудочно-кишечный тракт, органы дыхания, пупочную ранку или мочевыводящую систему.
Для синегнойных бактерий не характерна сезонная привязка, в группе риска находятся маленькие дети и пожилые люди. Грамотрицательная палочка развивается в двух случаях – при нечувствительности микроорганизмов к дезинфицирующим растворам или несоблюдении санитарно-гигиенических норм в помещении. Заражение происходит одним из трех путей – воздушно-капельным, контактно-бытовым или пищевым.
- Контактно-бытовой вариант передачи палочковидных микробов встречается чаще других, поскольку предметами обихода человек пользуется ежедневно. К ним относятся дверные ручки, унитазы, полотенца, раковины. Редко инфекция передается через инструменты и аппаратуру. Иногда микроорганизмы попадают в организм человека через руки персонала медицинских учреждений, даже при условии предварительной обработки дезинфицирующими средствами.
- Заражение пищевым путем происходит при употреблении воды или продуктов питания (молоко, мясо, рыба), содержащих синегнойную бактерию.
- Порой микробы проникают воздушно-капельным путем во время дыхательного процесса, что объясняется содержанием грамотрицательной палочки в воздухе.

Внутрибольничная инфекция
Типичными спутниками медицинских учреждений являются внутрибольничные инфекции. Госпитальный недуг может подхватить любой человек, но чаще других это происходит среди пациентов интенсивной терапии или следующих отделений: кардиохирургических, реанимационных, ожоговых, общехирургических. Наличие патологических микроорганизмов внутри больницы также свидетельствует о плохой организации санитарно-противоэпидемического режима, но гораздо чаще грамотрицательная палочка возникает по другим причинам.
Синегнойные бактерии занимают лидирующее место среди больничных инфекций из-за устойчивости к антибиотикам и дезинфицирующим растворам. Единичные случаи госпитальных недугов не опасны, но при вспышке эпидемии существует реальная угроза для здоровья пациентов. Согласно медицинской статистике, синегнойные бактерии вызывают не менее половины внутрибольничных инфекций. Микроб можно обнаружить на мыле, щетках для мытья рук, водопроводных кранах, пеленальных столиках, наркозных аппаратах.
Всегда есть вероятность активизации условно-патогенной палочки в организме больного по причине снижения иммунитета. Некоторые особенности синегнойных бактерий помогают им приспособиться к изменчивости окружающей среды. Для микроорганизмов данного вида характерно:
- наличие сигнальных молекул, формирующих чувство кворума (способность бактерий общаться и координировать свое поведение);
- способность принимать общие решения для самозащиты;
- устойчивость к большим дозам антибиотиков;
- наличие особенной защитной биопленки;
- способность к адгезии (слипанию клеток друг с другом и с различными субстратами).
Как передается синегнойная палочка
Заразиться можно от людей, которые являются носителями или болеют данной инфекцией. Максимальную опасность представляют люди с лёгочной локализацией воспалительного процесса.
Возможные пути передачи:
- воздушно-капельный (чихание, кашель);
- контактный (прямой контакт с больным человеком, пользование общими бытовыми предметами, данный микроорганизм способен сохранять длительное время жизнеспособность на окружающих предметах);
- алиментарный (употребление обсеменённой воды, пищи без достаточной термической обработки, через грязные руки).
В больницах отмечаются вспышки нозокомиальной синегнойной инфекции в случае пренебрежения строгими правилами асептики и антисептики ли при позднем выявлении носителя инфекции. Возможна передача возбудителя вместе с плохо простерилизованными медицинскими инструментами и на руках мед.работников.
Патогенез
Главная роль в патогенезе принадлежит токсинам, которые выделяет P. aeruginosa. За счёт них происходит общая интоксикация организма. Взаимодействие с клетками тканей человека осуществляется за счёт специфических рецепторов. После прикрепления бактерий в клетках отмечается снижение синтеза фибронектина. Характерен высокий уровень устойчивости к защитным силам организма человека (факторам резистентности) за счёт чего псевдомонады вызывают обширные бактериемии.
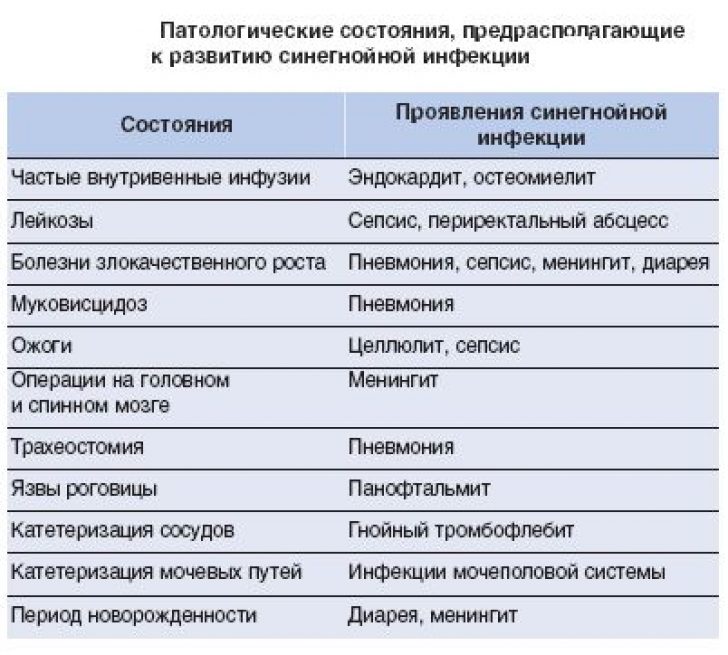
В большей степени заболеванию подвержены люди:
- получающие длительное лечение в стационарах клиник;
- с истощением, авитаминозам, сопутствующими острыми или хроническими патологиями;
- с обширным раневыми или ожоговым повреждениями кожи;
- которым необходимы проникающие методы терапии и наблюдения (установка катетеров, желудочных зондов и искусственной вентиляции лёгких);
- с длительным курсом антибиотикотерапии с обширным спектром действия, а также гормональных препаратов (в особенности глюкокортикостероидов);
- с болезнями органов дыхания;
- с аутоиммунными патологиями;
- с положительным статусом ВИЧ;
- перенесшие нейрохирургическое оперативное вмешательство;
- с патологиями мочеполовой системы;
- новорождённые и старше 55 лет.
Что это такое простыми словами?
Простыми словами, синегнойная палочка – это особо патогенная бактерия, которую можно легко заполучить при лечении в стационаре; передача ее в быту возможна, но подобное происходит реже. Наиболее часто микроб «живет» в реанимационных отделениях, ведь в них имеется большое количество аппаратуры и инструментария, используемого многократно. При этом ко многим антисептикам он не чувствителен, а некоторые, например, риванол, употребляет «в пищу». Приписывают бактерии и некий «коллективный разум».
Суть истории о синегнойной палочке и заболеваниях, которые она вызывает – не в том, чтобы лечиться самостоятельно или не ложиться в стационар (ведь ее концентрация больше в больничных стенах, чем на улице или дома). Смысл в том, чтобы делать все возможное, чтобы заболевание не потребовало проведения интенсивной терапии (есть люди, которые настаивают на лечении в отделении реанимации). В это понятие входит плановое обследование, обращение к врачу при появлении каких-то непонятных симптомов, а также – правильное питание, достаточная активность и поддержание – без фанатизма – чистоты кожных покровов.
Целый ряд особенностей позволяет синегнойной палочке лидировать по частоте возникновения внутрибольничных инфекций:
- Широкая распространенность – бактерия относится к условно-патогенной микрофлоре и в норме встречается на коже, слизистых оболочках, желудочно-кишечном тракте у трети здоровых людей;
- Высокая изменчивость – палочка в короткие сроки приобретает устойчивость к дезинфицирующим средствам и антибиотикам;
- Устойчивость во внешней среде – микроорганизм длительное время переносит отсутствие питательных веществ, перепад температур, воздействие ультрафиолетовых лучей; широкий ряд патогенных веществ – синегнойная палочка содержит в своих структурах эндотоксин и дополнительно вырабатывает экзотоксины, которые угнетают рост конкурентной микрофлоры и активность клеток иммунитета;
- Способность к неспецифической адгезии – бактерия обладает свойством прикрепляться к небиологическим объектам: катетерам, трубкам аппарата искусственной вентиляции легких, эндоскопам, хирургическим инструментам;
- Образование биопленок – колония синегнойных палочек формирует сплошной пласт, покрытый биополимером, который надежно защищает их от воздействия неблагоприятных факторов окружающей среды.
ссылки
- Боди, М. и Дж. Гарначо. (2007). Pseudomonas aeruginosa: Комбинированное лечение против монотерапии. Интенсивный Мед Том 31 (2): 83-87.
- Bouza, E. et al. (2003) Pseudomonas aeruginosa: Многоцентровое исследование в 136 испанских больницах. Преподобный Esp Quimioterap. Том 16 (1): 41-52.
- Гавиланес Э. (2017). Инфекционные осложнения у пациентов, находящихся на гемодиализе в отделении гемодиализа Кардиологической больницы Теодоро Мальдонадо в 2013-2016 гг. Университет Гуаякиля. 36 стр.
- Gómez, J. et al. (2002). Бактериемия от Pseudomonas aeruginosa: эпидемиология, клиника и лечение. Проспективное исследование семь лет. Преподобный Esp Quimioterap. Том 15 (4): 360-365.
- Luján, D., J. Ibarra и E. Mamani. (2008). Устойчивость к антибиотикам в клинических изолятах Pseudomonas aeruginosa в университетской больнице в Лиме, Перу. Преподобный Биомед. Том 19 (3): 156-160.
- Ллория М. (2009). Инфекции от Pseudomonas aeruginosa. Аргентинское общество интенсивной терапии. Комитет по критической инфектологии. 20 пп.
- Mejía, E. et al. (2018). Антибактериальный эффект в пробирке между Sonchus oleraceus и цефтазидим против Pseudomonas aeruginosa. Преподобный Мед Трухильо. Том 13 (3): 122-130.
- Prados, C. and R. Girón. (2018). Лечение МВ-инфекции и бронхоэктазов. за Pseudomonas aeruginosa. Монографии бронхопневмологических файлов. Том 5: 108-123.
- Риго Э. (2017). Характеристика профилей провоспалительной способности и цитотоксической способности штаммов Pseudomonas aeruginosa от острых инфекций против штаммов от хронических инфекций. Университет Балеарских островов. 29 стр.
Синегнойная палочка в моче
Синегнойная палочка способна поражать мочеполовую систему. Инфицирование происходит, в основном, через катетеры, растворы для орошений и инструменты, использующиеся для исследования и лечения в урологической и гинекологической практике. Способствует заболеванию постоянная катетеризация мочевого пузыря, инородные тела, обструкция мочевых путей, врожденные пороки, удаление простаты. Pseudomonas aeruginosa являются основными возбудителями инфекции в пересаженной почке.
Симптомы и течение. Синегнойная инфекция мочевыводящих путей проявляется в виде уретритов, циститов и пиелонефритов. Часто болезнь протекает бессимптомно. При хроническом течении заболевание протекает длительно (месяцы и даже годы). Редко инфекция распространяется за пределы первичного очага. Иногда бактерии попадают в кровяное русло, вызывая сепсис и даже септический шок.
Диагностическим материалом служит моча.
При лечении используют инстилляции противомикробных препаратов в мочевой пузырь.
Рис. 9. Синегнойная инфекция органа зрения. Панофтальмит (фото слева) и язва роговицы (фото справа).
Социальное поведение
Pseudomonas aeruginosa благодаря сигнальным молекулам, формирующим чувство кворума, могут принимать общие решения для приспособления к особенностям среды и собственной защиты. Это делает их особо устойчивыми даже к большим дозам антибиотиков. Формируемая, например, таким способом биоплёнка защищает целую колонию от попадания в неё вредных веществ, в том числе и антибиотиков, тем сильно затрудняя лечение.
Доказано, что некоторые вещества, например содержащиеся в чесноке, оказывают ингибиторное воздействие на социальное поведение Pseudomonas aeruginosa, тем самым делая лечение более эффективным, помогая антибиотикам проникнуть к клеткам бактерии через биоплёнку, которая либо хуже, либо совсем не формируется.
Псевдомонадная пневмония: симптомы и лечение
Синегнойная пневмония бывает первичная и вторичная. Вторичная синегнойная инфекция дыхательной системы развивается на фоне уже имеющегося заболевания — хронического бронхита, бронхоэктатической болезни или муковисцидоза. Нередко заболевание развивается у больных, находящихся на искусственной вентиляции легких (бактерии обладают способностью прикрепляться к поверхности эндотрахеальных трубок). Синегнойная палочка является одним из основных возбудителей нозокоминальных пневмоний.
Способствуют адгезии (слипанию) с эпителиальными клетками наличие множественных микроворсинок (фимбрий) у бактерий. Адгезия возрастает при нарушениях мукоцилиарного транспорта, что часто регистрируется при целом ряде патологий, в том числе при муковисцидозе, когда отмечается дефицит фиброкинетина.
Течение синегнойных пневмоний затяжное, характеризуется развитием деструктивных процессов и резистентностью к антибактериальным препаратам.
Диагноз ставится на основании обнаружения бактерий в мокроте, промывных водах трахеи и бронхов, биоптатах легочной ткани, крови и плевральной жидкости.
Лечение псевдомонадной пневмонии проводится антибиотиками, к которым сохранена чувствительность бактерий. Важным элементом лечения является проведение очистки дыхательных путей (бронхоальвеолярный лаваж). В некоторых случаях показано введение антибиотиков в аэрозоли. Прогрессирующее течение пневмонии, вызванной Pseudomonas aeruginosa, является показанием к пересадке органа.
Рис. 8. В местах повышенного потоотделения и влажности нередко развивается псевдомонадная опрелость.
Пути передачи инфекции и клиника
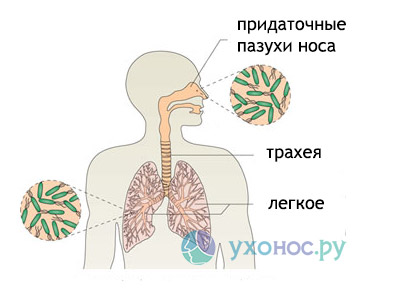 Источник инфекции – это сам больной, резервуаром бактерий в его организме являются легкие либо мочевыводящие пути. Синегнойная палочка настолько быстро адаптируется в организме человека, что всего через пару дней после инфицирования ее заразность возрастает в несколько раз. Следовательно, заболевший пациент становится опасным источником инфекции в стационаре. Дальнейшему распространению возбудителя способствуют руки медперсонала и любые объекты больничной среды, в которых есть жидкость (душевые кабины, емкости с дезрастворами, увлажнители аппаратов искусственной вентиляции легких).
Источник инфекции – это сам больной, резервуаром бактерий в его организме являются легкие либо мочевыводящие пути. Синегнойная палочка настолько быстро адаптируется в организме человека, что всего через пару дней после инфицирования ее заразность возрастает в несколько раз. Следовательно, заболевший пациент становится опасным источником инфекции в стационаре. Дальнейшему распространению возбудителя способствуют руки медперсонала и любые объекты больничной среды, в которых есть жидкость (душевые кабины, емкости с дезрастворами, увлажнители аппаратов искусственной вентиляции легких).
Синегнойная инфекция передается следующими путями:
- Контактно-инструментальным;
- Пищевым;
- Водным;
- Воздушно-капельным (только через небулайзер, ингалятор или аппарат искусственной вентиляции легких);
- Трансплантационным.
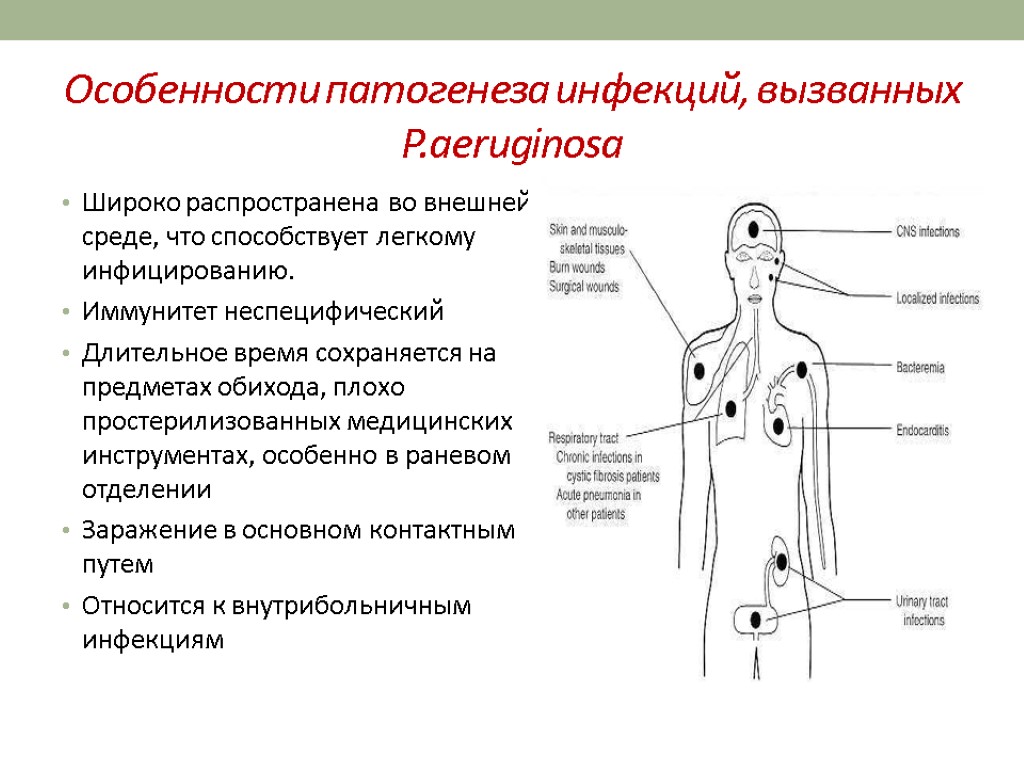
Симптомы синегнойной инфекции зависят от локализации возбудителя, так как он способен поражать различные системы человека:
- Кожа и подкожно-жировая клетчатка – размножение возбудителя происходит в ранах, порезах, ожогах, трофических язвах и приводит к гнойному процессу, устойчивому к антибактериальному лечению. Гной имеет характерную окраску с синим оттенком.
- Глаза – бактерия вызывает изъязвление роговицы, обильное слезотечение, светобоязнь, сильное жжение в пораженном глазу. Воспаление может переходить на подкожно-жировую клетчатку орбиты, в этом случае глазное яблоко выбухает из глазницы, кожа вокруг него гиперемирована.
- Ухо – проявляется в виде отита – воспаления наружного уха с гнойным или кровянистым отделяемым из слухового прохода. Болезнь быстро прогрессирует и захватывает среднее ухо, сосцевидный отросток височной кости. Больного беспокоит сильная распирающая боль в ухе, нарушение слуха.
- Желудочно-кишечный тракт – протекает по типу пищевой токсикоинфекции: жидкий обильный стул, спастические боли в животе, тошнота, рвота, отсутствие аппетита. Заболевание редко длится более 3-х дней.
- Твердая мозговая оболочка – менингит развивается после люмбальной пункции, проявляется нарастающей головной болью, тошнотой, напряжением мышц шеи, нарушением сознания.
- Мочевыводящие пути – вызывает уретрит, цистит, пиелонефрит. Проявляется учащенным мочеиспусканием, болью внизу живота или в пояснице.
- Дыхательная система – синегнойная палочка часто вызывает воспаление легких, проявляющееся одышкой, выраженным кашлем с гнойной мокротой, болью в грудной клетке. В верхних дыхательных путях (в носу, в горле) она становится причиной острого и хронического синусита, фарингита, тонзиллита.
В большинстве случаев описанные выше симптомы сочетаются с выраженным нарушением общего самочувствия больного. У него повышается температура до 38-40 градусов С, нарушается сон и аппетит, его беспокоит головная боль, разбитость, общая слабость.
Что это такое?
Эта палочковидная бактерия — оппортунистический патоген, встречающийся в природной среде, а также в составе естественной микрофлоры человеческого организма. Передвигается микроорганизм при помощи одного полярного жгутика, и имеет минимальные требования к питанию и выносит самые разнообразные физические условия. Диапазон температур, в которых развивается бактерия, колеблется от 4 до 42 °C. Патогенное воздействие обусловлено вырабатыванием экзотоксинов А и S, вызывающих глубокие воспалительные процессы, и продуктами жизнедеятельности микроорганизмов. Бактерии способны создавать биопленки в областях, которые они заражают, что делает инфекцию намного выносливей для лечения и более устойчивой к антибиотикам.
Этиология
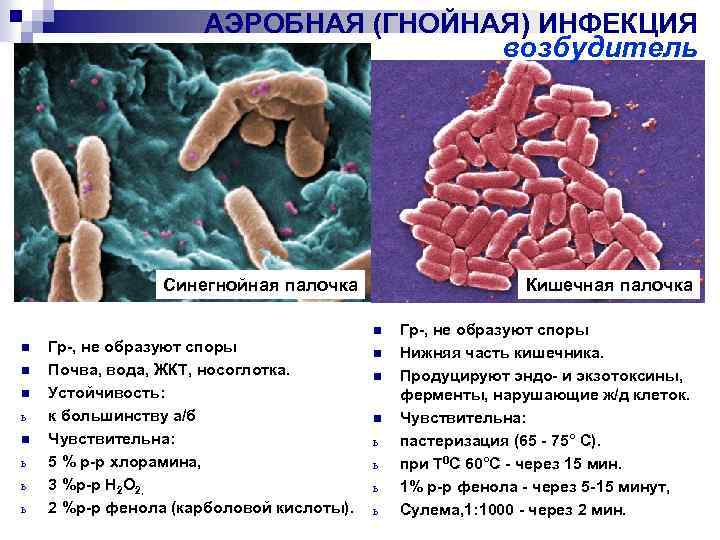
Pseudomonas aeruginosa — бактерия, имеющая форму прямой или немного искривленной палочки с закругленными концами. Она является хемоорганотрофом и строгим аэробом. Жгутики обеспечивают подвижность микроба. По Грамму псевдомонады окрашиваются в красный цвет. В мазке располагаются одиночно, парами или цепочками.

Pseudomonas aeruginosa
Бактерия не требовательна к питательным средам. Хорошо растет на МПА, окрашивая его в сине-зеленый цвет. На бульоне псевдомонада дает рост в виде помутнения и биопленки на поверхности сине-зеленого цвета. Поскольку псевдомонады — облигатные аэробы, они устремляются на поверхность жидкой среды, где кислород имеет иную концентрацию. На селективной среде ЦПХ-агар образуются слизистые, плоские колонии с зеленоватым оттенком и запахом жасмина. Температурный оптимум для роста бактерии — 37 градусов.
Микробы рода Pseudomonas продуцируют пигменты:
- Пиоцианин сине–зеленого цвета,
- Пиовердин желтовато–зеленого цвета,
- Пиорубин красно–коричневого цвета,
- Флюоресцин.
Существуют также атипичные непигментированные штаммы бактерий.
Факторы патогенности:
- Экзотоксин А нарушает синтез белка,
- Экзоэнзим S способствует развитию воспаления в легочной ткани,
- Цитотоксин вызывает разрушение клеток,
- Гемолизин – некроз ткани печени и легких,
- Фосфолипаза разрушает сурфактант, который поддерживает воздушность легких,
- Энтеротоксический фактор способствует развитию диареи,
- Фактор проницаемости,
- Нейраминидаза усиливает воздействие других токсинов,
- Протеаза разрушает соединительнотканные волокна и повышает проницаемость кровеносных сосудов,
- Коллагеназа.
Имеет соматический О и жгутиковый Н антигены, некоторые штаммы – К антиген.
Синегнойная палочка, попадая в организм человека, обильно выделяет экзотоксины и ферменты, обеспечивающие развитие инфекции. Происходит расщепление защитных барьеров организма, подавляется иммунитет и рост иных патогенов. Вне живого организма процесс токсинообразования прекращается.
Колонии синегнойных палочек образуют биопленки, благодаря которым бактерии обладают устойчивостью к негативным факторам внешней среды. На ворсистых тканях они живут не менее полугода, в аппаратах ИВЛ и в растворе для контактных линз сохраняются годами. Метаболизм псевдомонад оптимизируется и подстраивается под изменяющиеся условия внешней среды. Бактерии резистентны к целому ряду антисептических и дезинфицирующих средств, УФО. Они погибают при автоклавировании, длительном кипячении, обработке хлорамином, перекисью водорода, фенолом.
Pseudomonas aeruginosa – типичный внеклеточный паразит, продуцирующий токсины и вызывающий различные поражения. Местное проникновение бактерий в ткани приводит к возникновению локальной инфекции. При распространении микробов по всему организму происходит генерализация процесса, и развивается бактериемия.
Клинические проявления
Pseudomonas spp . – условно-патогенные бактерии, вызывающие воспаление только поврежденных тканей. Инфекция чаще всего локально развивается на месте порезов и ожогов. Циститы и уретриты обусловлены введением нестерильных катетеров, конъюнктивиты и кератиты – травмами или операциями, воспаления кожного покрова — ранениями или пиодермией. Pseudomonas aeruginosa у детей часто вызывает средний отит, пневмонию, эндокардит, менингит, абсцесс мозга, воспаление костей, суставов и мышц, различных отделов ЖКТ.
Симптоматика патологии зависит от локализации очага поражения. Возможно одновременное воспаление сразу нескольких органов.
-
Синегнойная палочка при поражении ногтей располагается под ногтевой пластиной. Патологический процесс развивается при проникновении влаги. Ноготь постепенно становится мягким и темным, иногда приобретает сине-зеленый или красный оттенок. Ногтевая пластина начинает отслаиваться. На ней появляются пятна, которые быстро растут и сливаются друг и с другом. При отсутствии своевременного лечения присоединяется местный болевой синдром, образуется гнойное отделяемое.
- В кишечник псевдомонады попадают через пищеварительный тракт. Синегнойная палочка вызывает тяжелое нарушение пищеварительной функции и выраженный интоксикационный синдром. У больных возникает лихорадка, диспепсические явления, расстройство стула в виде зловонного поноса с примесью зеленоватой слизи и крови. Общее состояние резко ухудшается, возникает слабость и потеря работоспособности, развивается сильное обезвоживание. На стенках кишечника могут образовываться язвы и очаги некроза. Синегнойную палочку чаще всего высевают из кала ребенка. У взрослых иммунная система сама справляется с подобными патогенами. Если патологический процесс развивается, он протекает вяло и сопровождается субфебрилитетом и диареей.
-
При локализации псевдомонады в горле у больных возникают следующие симптомы: гиперемия и отек зева, боль при глотании, увеличение миндалин, лихорадка, выделение слизи из носа.
- Воспаление уха проявляется болью, снижением слуха, интоксикацией, отделяемым желто-зеленого цвета. Инфекционный процесс стремительно распространяется на барабанную полость и кости черепа.
- При поражении органов мочевыделительной системы у больных воспаляется мочевой пузырь, уретра, почки. Появляется характерная клиническая симптоматика: дизурия, учащенные ложные позывы, выделение мочи небольшими порциями с появлением крови и резкой боли в конце, изменение лабораторных показателей мочи.
- Воспаление легочной ткани развивается у лиц, имеющих хронические заболевания органов дыхания или перенесших эндотрахеальный наркоз. Патология обычно встречается у детей до 2-х лет и проявляется признаками пневмонии или бронхита. У больных возникает одышка, кашель с гнойной мокротой, боль в грудной клетке. Отличительные черты воспаления — длительное, прогрессирующее течение и некротическое поражение легочной ткани.
-
Синегнойная палочка в крови вызывает сепсис. Происходит генерализация инфекции благодаря гематогенному пути распространения микробов. Это неотложное состояние, требующее оказания срочной медицинской помощи.
- При поражении кожи образуется небольшой гнойничок на розовом фоне, который зудит и болит. Если у больного иммунная система справится с патогеном, на месте гнойника появится корка коричневого цвета. В противном случае гнойное воспаление распространится на большую площадь, появится сине-зеленое отделяемое, сформируется фиолетовая или черная корка на поверхности. При отсутствии лечения развивается некроз наружных слоев кожи, или формируется абсцесс.
- Воспаление зрительного анализатора проявляется изъязвлением роговицы, обильным слезотечением, светобоязнью, болью и жжением в пораженном глазу.
Все перечисленные выше симптомы возникают на фоне общей интоксикации и астенизации организма. Пациенты отмечают повышение температуры тела, озноб, слабость, недомогание, снижение работоспособности, отсутствие аппетита, ломоту во всем теле.