Патогенез
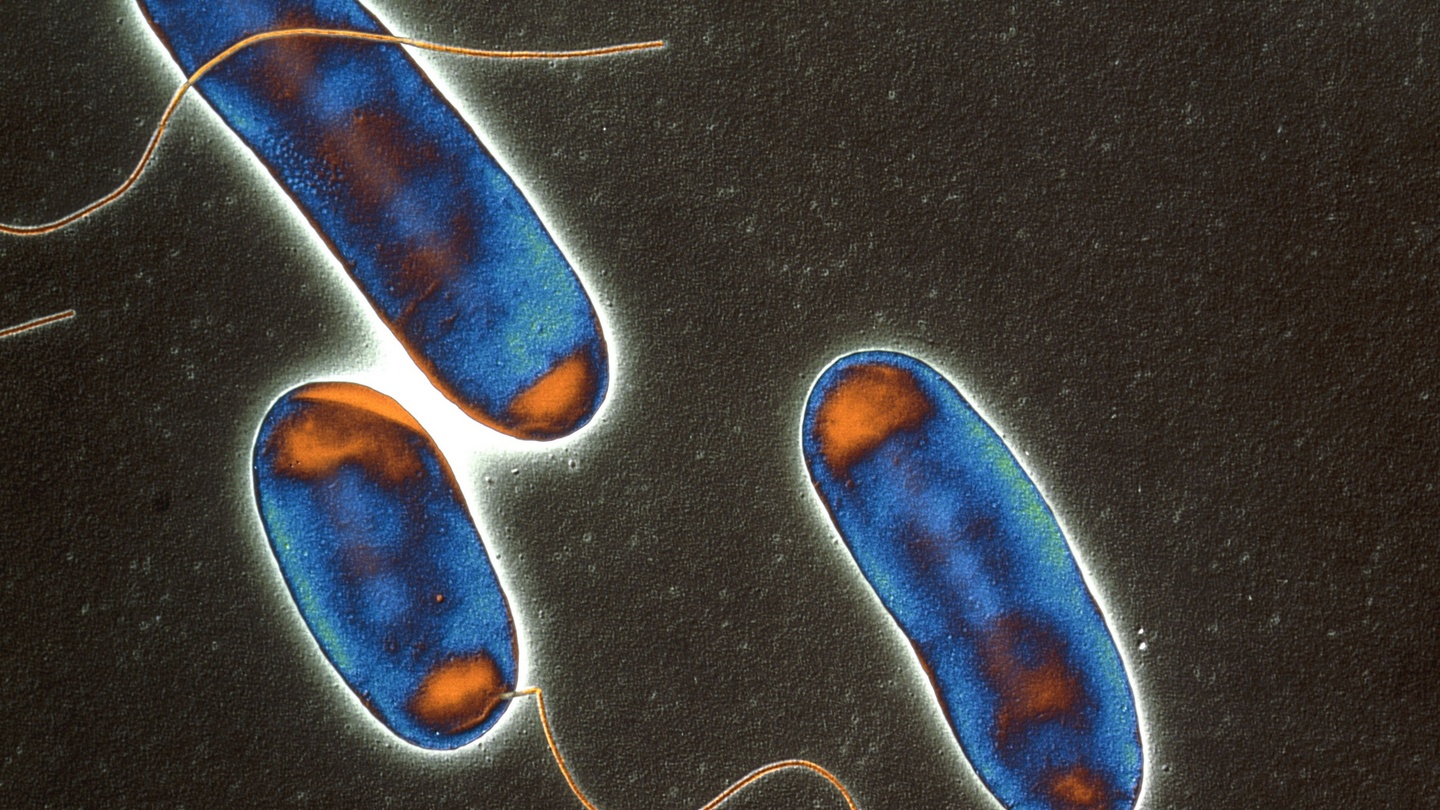
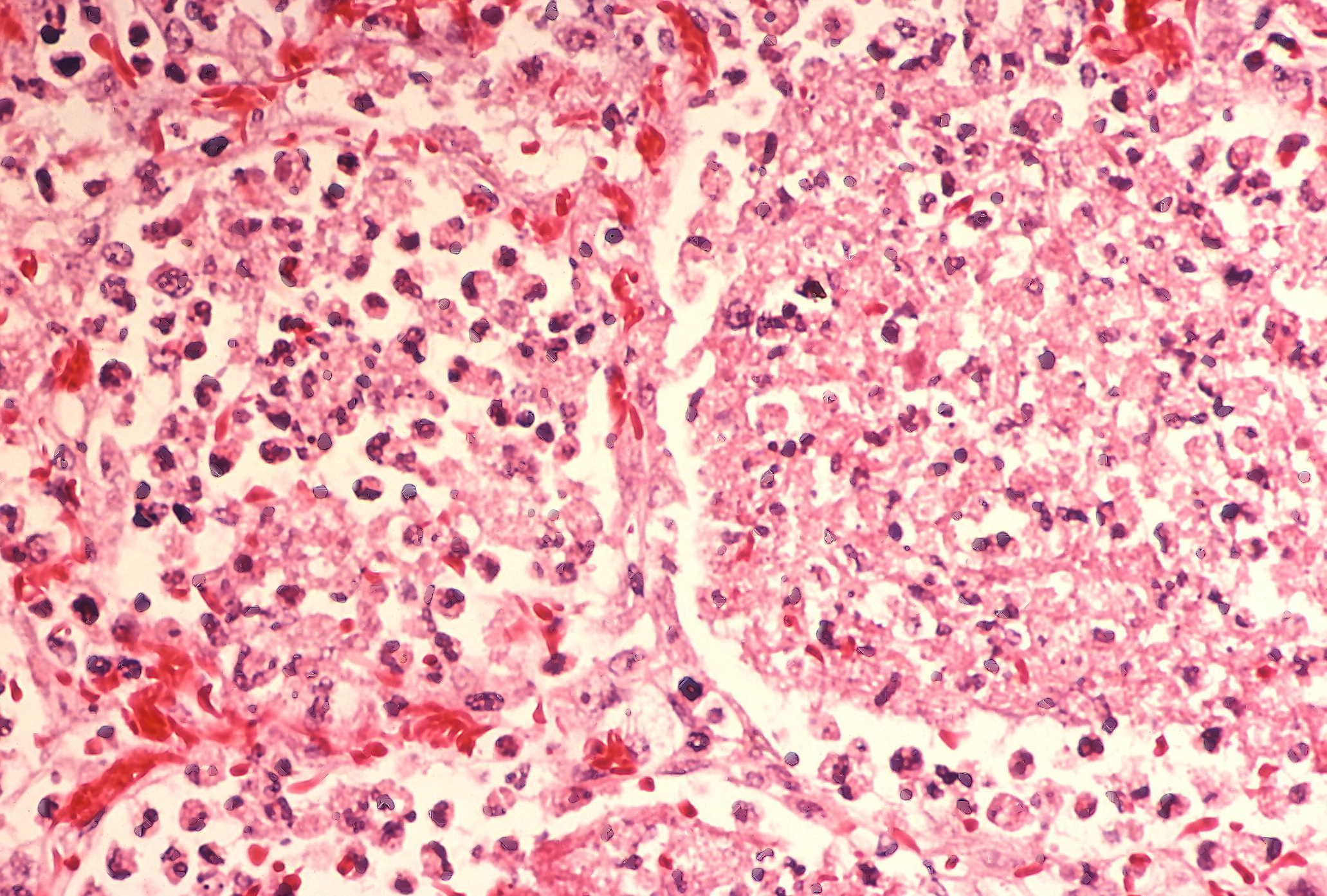
Палочки легионеллы (окрашены красным цветом) в ткани лёгкого. Ткань обильно инфильтрирована лейкоцитами. Отмечаются признаки воспаления лёгочной ткани
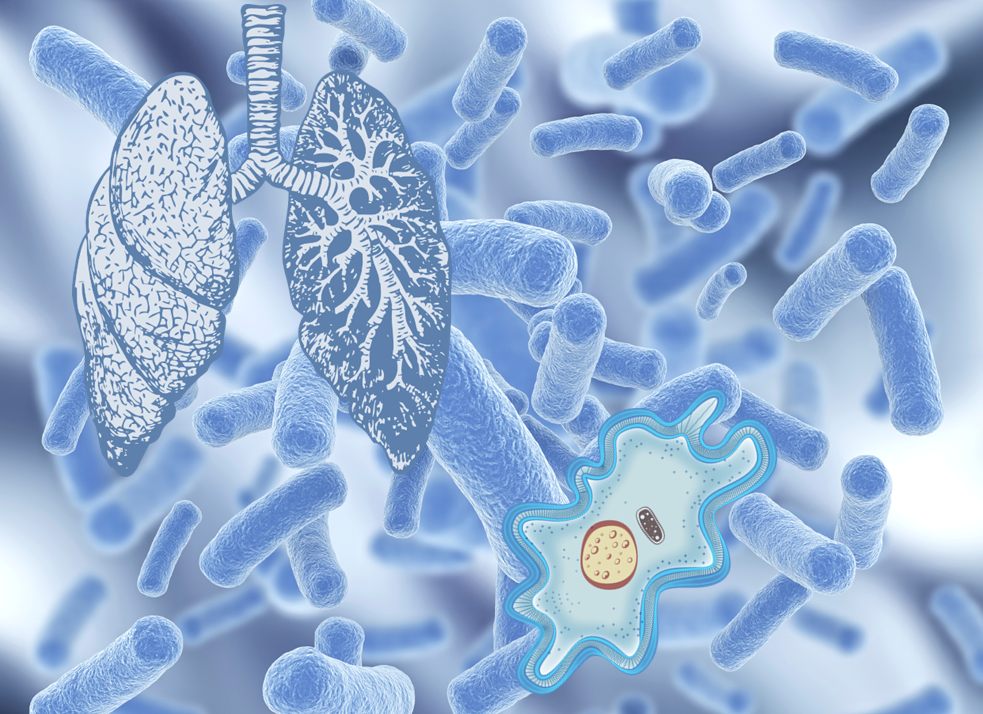
О патогенезе легионеллёза известно мало. Воротами инфекции является слизистая оболочка респираторного тракта. Проникновение возбудителя в организм происходит при вдыхании водных аэрозолей (душ, кондиционеры воздуха, ванна, ультразвуковые распылители воды, увлажнители систем искусственной вентиляции лёгких, фонтаны и т. п.). Легионеллы могут жить в организме амёб. Так, например, установлено, что при первой вспышке болезни легионеров в 1976 году через систему кондиционирования попали амёбы, содержащие патогенные бактерии. Несмотря на то, что в мокроте больных обнаруживаются легионеллы, фактов передачи инфекции от человека к человеку не установлено.
Большинство случаев заболевания легионеллёзом связано с поражением лёгких. Легионеллы прикрепляются к альвеолярным макрофагам нижних дыхательных путей через рецепторы комплемента и засасываются в их лизосомы, таким образом предотвращая свою гибель, и размножаются свободно в кислой среде. Патологические изменения охватывают, как правило, не менее одной доли лёгкого и протекают в виде сливной пневмонии. Воспалительный процесс распространяется на терминальные бронхиолы и альвеолы (более крупные бронхи обычно интактны). В зоне поражения обнаруживается массивная экссудация полиморфоядерных нейтрофилов и макрофагов с явлениями интенсивного лизиса лейкоцитов, накопление ядерного детрита и фибрина. Отмечается также выраженный отёк интерстициальной ткани. Тот факт, что курильщики сигарет более чувствительны к инфекции, чем некурящие люди, позволяет предположить, что определённую роль в развитии болезни может играть нарушение функции альвеолярных макрофагов. Предполагается, что эти явления связаны с выделением легионеллами токсинов, обусловливающие другие клинические проявления болезни.
Следует отметить, что все описанные изменения не являются патогномоничными для легионеллёза и встречаются при пневмониях другой этиологии.
Немного истории
Впервые американские врачи столкнулись с этой болезнью, протекающей по типу пневмонии, в 1976 году. Это случилось в Филадельфии после съезда Американского легиона. Через три дня после завершения мероприятия – 27 июля – у одного из участников наступила скоропостижная смерть, которой предшествовала пневмония невыясненной этиологии. Спустя некоторое время среди участников съезда были выявлены новые больные со специфическими признаками воспаления легких.
Все случаи заболеваний были связаны официальными органами воедино лишь 2 августа, и к этому моменту летальный исход от пневмонии наступил у 18 заболевших. В итоге после съезда воспаление легких развилось у 221 человек и 34 пациента скончалось.
После анализа всех случаев этой специфически протекающей пневмонии и выделения ее возбудителя – Legionella семейства Legionellaceae – это характерное заболевание было названо «болезнью легионеров».
Предполагается, что на съезде Американских легионеров колонии этого возбудителя находились в жидкости вентиляционных систем гостиницы, в которой жили участники массового мероприятия. Именно таким путем бактерии поступали в дыхательную систему и провоцировали пневмонию. Впоследствии, после более детального изучения различных форм этого недуга, название этой патологии было изменено на «легионеллез», и окончательная классификация форм этого заболевания еще не устоялась.
По данным статистики ВОЗ уровень смертности при легионеллезе составляет около 20%. Это заболевание встречается повсеместно, и на его распространенность влияют не только климатические условия, но и антропогенный фактор. Этим объясняется, что болезнь легионеров отчасти техногенная инфекция.
Общий уровень количества больных этим инфекционным заболеванием невелик по всему миру. Но ежегодно в разных странах (преимущественно, в экономически развитых) отмечаются спорадические или эпидемические вспышки легионеллеза.
За период с 2000 по 2007 год вспышки этого недуга наблюдались в Италии, России, Испании, Франции, США и др.
Специалистами отмечен тот факт, что легионеллезами чаще болеют путешественники, туристы, служащие отелей и медработники. Это объясняется тем, что во время смены климатических зон часто снижается иммунитет и для перемещения используются различные транспортные средства, которые могут быть резервуаром для размножения возбудителя. А в лечебных учреждениях и отелях автономная система вентиляции может становиться местом для развития колоний легионелл.
Инфекция день за днем
Патогенез легионеллеза можно описать следующим образом. Попав с током вдыхаемого воздуха в дыхательные пути, легионеллы проникают внутрь макрофагов и моноцитов в альвеолах легких, где начинают реплицироваться. Активированные Т-клетки производят лимфокины, стимулирующие повышенную противомикробную активность макрофагов. Эта клеточно-опосредованная активация позволяет остановить внутриклеточный рост бактерий. Большое значение, которое имеет в течении заболевания клеточный иммунитет, объясняет, почему болезнь легионеров чаще развивается у иммунонекомпетентных пациентов. Гуморальный иммунитет играет второстепенную роль в ответе организма на инфицирование легионеллами.
Легионеллы несут ответственность за две самостоятельные нозологические единицы: болезнь легионеров и болезнь Понтиака (понтиакская лихорадка). Первая характеризуется развитием пневмонии. Вторая, нелегочная форма легионеллеза, представляет собой краткосрочное заболевание (2–5 дней) средней тяжести, которое проявляется высокой температурой и миалгией. Болезнь Понтиака, в отличие от болезни легионеров, чаще развивается у молодых и здоровых людей. Она не вызывает озабоченности специалистов: понтиакская лихорадка имеет легкое течение и не требует лечения.
Намного тяжелее проходит болезнь легионеров. Инкубационный период легионеллеза колеблется от 2 до 10 дней. Для этой патологии характерно наличие продромального периода: за 1–2 дня до начала стадии клинических проявлений больные испытывают легкую головную боль и миалгию. Острая стадия сопровождается значительным повышением температуры (в среднем 38,8–40,5°С) и лихорадкой.
Кашель, присутствующий в 90 % случаев, в начале заболевания непродуктивный, но по мере прогрессирования становится влажным. Другие легочные проявления включают одышку, боль в груди, кровохарканье, присутствующее у третьей части больных.
Желудочно-кишечные симптомы легионеллеза: тошнота, рвота, водянистый понос, боль в животе и анорексия. Неврологические проявления включают головную боль, сонливость, энцефалопатию, часто — изменения психического состояния. Кроме того, для болезни легионеров характерны миалгии. Отметим, что нелегочные симптомы ярко проявляются на начальных стадиях заболевания.
Болезнь легионеров может протекать по‑разному. Одни пациенты хорошо отвечают на антибактериальное лечение и быстро идут на поправку, в то время как у других развивается тяжелая, длительная пневмония, плохо поддающаяся терапии. Наиболее опасны нозокомиальные пневмонии: уровень смертности в таких случаях приближается к 50 %. Самая частая причина летального исхода — прогрессирующая дыхательная недостаточность. Исход заболевания во многом зависит от сопутствующих заболеваний пациента и, конечно, своевременного начала антибиотикотерапии.
Профилактика
Санитарная охрана водоисточников и обеззараживание воды, используемой для душевых установок и кондиционеров, дезинфекция душевых помещений и установок. Больных помещают в отдельные палаты. Проводят текущую дезинфекцию мокроты и других выделений больного.
Мероприятия по профилактике распространения легионеллёза через системы водоснабжения включают периодическую тепловую промывку всех систем как холодного, так и горячего водоснабжения и устройство таких систем из медных труб. Применение труб для водопровода из полимерных материалов, особенно различных видов полиэтилена, наоборот, способствует при благоприятных температурах воды интенсивному формированию на внутренней стенке колоний legionallea pneumophila (KWR 02.090: «Influence of the piping material on the growth of Legionella bacteria in a test piping installation», KIWA, Febr. 2003), из-за чего использование таких труб в трубопроводах на объектах с повышенным риском распространения легионеллёза — в больницах, общежитиях, устройстве фонтанов, автомоек и др. противопоказано.
Немного о легионерах
Откуда столь странное название? Дело в том, что история легионеллеза началась 21 июля 1976 года, когда организация военных ветеранов «Американский легион» имела несчастье открыть ежегодный трехдневный съезд в отеле Bellevue-Stratford Hotel (Пенсильвания), оборудованном новейшими системами климат-контроль. Уже через три дня после конференции началась череда загадочных смертей. В течение нескольких последующих дней из 2000 участников съезда было госпитализировано более 150 человек. В результате вспышки заболевания погибло 29 ветеранов.
Поиск причин, повлекших эпидемию, занял полгода. В январе 1977 года был идентифицирован источник инфекции легионеллеза — бактерия, в имени которой — легионелла — навечно запечатлен образ первых заболевших людей — легионеров. Некоторые специалисты считают, что легионеллы начали свою разрушительную деятельность гораздо раньше. Предположительно, они могли быть ответственны за вспышки пневмоний в США еще до 1976 года. Тем не менее массированная «атака» бактерий началась одновременно с созданием бытовых приборов и систем, в которых существует возможность застоя теплой воды.
Legionella pneumophila, получившая прекрасную возможность жить и развиваться во влажной и комфортной микросреде бассейнов, внутренних систем водоснабжения, душевых, холодильных шкафов, джакузи, фонтанов, современного стоматологического оборудования, стеклоомывателей автомобиля и, конечно же, систем кондиционирования воздуха, и сегодня продолжает оставаться причиной 2–15 % всех случаев внебольничных пневмоний в мире, требующих госпитализации .
Клиника
Различают следующие клинические формы легионеллёза:
- Болезнь легионеров (тяжёлая пневмония).
- Понтиакская лихорадка
- Лихорадка «Форт-Брагг»
В клинической картине легионеллёза нет патогномоничных симптомов, то есть симптомов, при наличии которых можно с большой вероятностью говорить об этиологии заболевания. Подозрение на легионеллёзную этиологию инфекции возникает в случае тяжёлого течения внебольничной пневмонии, если есть факторы риска:
- тёплое время года
- возраст старше 40 лет
- мужской пол
- путешествие внутри страны или за рубеж, совпадающее со сроком инкубационного периода (2-10 дней до начала заболевания)
- курение
- злоупотребление алкоголем
- наличие сопутствующих заболеваний (в первую очередь, сахарного диабета, сердечно-сосудистые заболевания, заболевания, сопровождаемые курсом системной гормональной или интенсивной иммуносупрессорной терапии)
Болезнь легионеров
Болезнь легионеров — это клинический вариант легионеллёза, протекающий с преимущественным поражением лёгких, то есть с развитием легионеллёзной пневмонии.
Для этого заболевания характерен инкубационный период 2—10 дней. Для короткого продромального периода характерна повышенная утомляемость, анорексия, умеренная головная боль. Больных может беспокоить преходящая диарея.
Затем состояние больного резко ухудшается, в течение нескольких часов температура тела стремительно повышается, достигая 40 °C. Это повышение температуры сопровождается ознобом, резким усилением головной боли, нарастающей адинамией, болями в мышцах, иногда — болями в суставах. В первый день часто отмечается сухой кашель, позже появляется компонент мокроты. Мокрота, как правило, слизистая, реже — слизисто-гнойная. Очень редко отмечается кровохарканье. Больные могут предъявлять жалобы на колющие интенсивные боли в груди. Эти боли, как правило, усиливаются при кашле и при глубоком дыхании. Боли в груди — признак развития плеврита. Нарастающая острая дыхательная недостаточность диагностируется у 20—30 % больных и требует респираторной поддержки.
Помимо поражения лёгких, при болезни легионеров поражаются и другие органы и системы. Внелёгочная симптоматика в ряде случаев может даже доминировать над симптоматикой пневмонии. В основном она обусловлена интоксикацией. У больных могут отмечаться симптомы поражения желудочно-кишечного тракта: тошнота, рвота, боли в животе, диарея. Для болезни легионеров характерно увеличение размеров печени. Заболевание может сопровождаться нарушением сознания, дезориентацией в месте и времени, дизартрией. Могут развиваться судороги, . Острая почечная недостаточность при легионеллёзах вторична — её развитие является следствием инфекционно-токсического шока.
Лихорадочный период обычно длится около двух недель, при благоприятном лечении далее отмечается медленное выздоровление с длительным сохранением явлений астении. В тяжёлых случаях больные погибают в связи с нарастающей дыхательной недостаточностью, а в условиях продолжительной реанимации — от полиорганной недостаточности.
Понтиакская лихорадка
Основная статья: Понтиакская лихорадка
При остром респираторном заболевании (лихорадка Понтиак) инкубационный период от 5 часов до 3 суток. Клиническая картина не имеет специфических черт. Начало острое. Протекает по типу острого трахеобронхита без очаговой лёгочной симптоматики. Отмечают озноб, миалгии, головную боль, возможно головокружение, спутанность сознания, лихорадка 38—40 °С длится 2—5 суток. Характерны сухой кашель, насморк, возможны рвота и жидкий стул. Течение благоприятное. Летальных исходов при этой форме болезни не наблюдается.
Лихорадка «Форт-Брагг»
При остром лихорадочном заболевании с экзантемой (лихорадка форта Брагг) инкубация длится от нескольких часов до 10 суток. Основные клинические симптомы: лихорадка до 38—38,5 °С, озноб, головная боль, полиморфная сыпь на коже. Экзантема может быть крупнопятнистой, кореподобная, петехиальной с различной локализацией. Шелушение не наблюдается. Длительность болезни 3—7 дней. Течение благоприятное.
Эпидемиология
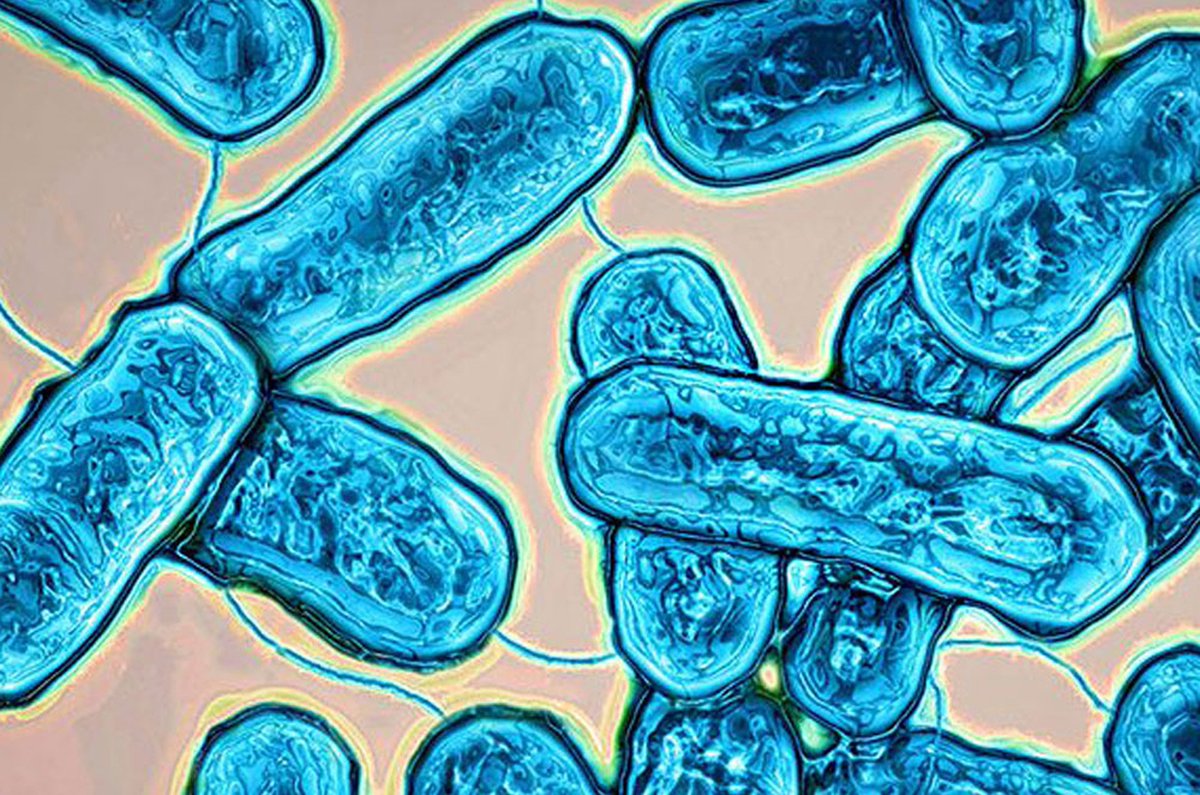
Что такое легионелла? Это род бактерий, которые могут вызывать альвеолиты и пневмонии тяжелого течения. Зонами естественного обитания патогенной флоры инфекции считаются почва и водные ресурсы с пресной водой.
 Интенсивное размножение наблюдается при температуре35-40 °C. С этой целью возбудитель легионеллеза выбирает простейших. Например, в теле амебы бактерия чувствует себя защищенной от внешнего давления, в том числе от воздействия хлористых соединений.
Интенсивное размножение наблюдается при температуре35-40 °C. С этой целью возбудитель легионеллеза выбирает простейших. Например, в теле амебы бактерия чувствует себя защищенной от внешнего давления, в том числе от воздействия хлористых соединений.
Благодаря повышенным адаптивным характеристикам колонии успешно населяют душевые, бассейны и системы охлаждения (к примеру, кондиционер).Если человек заразился легионеллезом, его нельзя считать инфекционным источником.
Главный механизм передачи недуга — аэрозольный. Это значит, что инфицирование происходит в момент вдыхания воздушных масс со стороны уже зараженного источника.
Историческая справка
Впервые американским ученым пришлось столкнуться с этой коварной болезнью в далеком 1976 году. Все произошло в Филадельфии, где на тот момент случился съезд Американского легиона. Примерно на третьи сутки после окончания встречи у одного из его участников была диагностирована скоропостижная смерть. Летальному исходу, как стало ясно позднее, предшествовала пневмония неясной природы.
 Спустя несколько дней у других участников этого съезда были выявлены симптомы воспаления легких. Все случаи болезни удалось связать воедино только через несколько месяцев. К тому времени летальный исход именно на фоне пневмонии был подтвержден у 18 человек. Всего после исторической встречи воспаление легких диагностировали у 221 участника, а 34 больных скончались.
Спустя несколько дней у других участников этого съезда были выявлены симптомы воспаления легких. Все случаи болезни удалось связать воедино только через несколько месяцев. К тому времени летальный исход именно на фоне пневмонии был подтвержден у 18 человек. Всего после исторической встречи воспаление легких диагностировали у 221 участника, а 34 больных скончались.
Исследование всех случаев болезни позволило выделить возбудителя специфической пневмонии — бактерию легионелла пневмофила. Позднее патологию назвали болезнью легионеров. Предполагается, что на встрече в Филадельфии колонии с возбудителями легионеллеза находились в вентиляционных системах. Таким образом легионелла проникала в дыхательную систему человека, провоцируя развитие пневмонии.
Сегодня уровень пострадавших от легионеллеза по всему земному шару не превышает критических показателей. Ежегодно во многих странах фиксируют спорадические его вспышки. В период 2000-2007 гг. эпидемии этой болезни наблюдались на территории нескольких европейских государств.
Офисный фактор
Болезнь легионеров заметно отличается ярко выраженной сезонностью. Большая часть вспышек недуга приходится на летний период. Данная тенденция легко объяснима. Все дело в том, что летом многие используют на рабочих местах кондиционер. Кроме риска подхватить всем известную простуду, офисные сотрудники редко подозревают о скрытой опасности.
 В охлаждающих системах постоянно скапливается некоторое количество конденсата. Летнее солнце нагревает его до температуры 30-35 °C, а это и есть благоприятная среда для активной жизнедеятельности легионеллы. Такая проблема существует там, где имеются разветвленная сеть систем охлаждения воздуха.
В охлаждающих системах постоянно скапливается некоторое количество конденсата. Летнее солнце нагревает его до температуры 30-35 °C, а это и есть благоприятная среда для активной жизнедеятельности легионеллы. Такая проблема существует там, где имеются разветвленная сеть систем охлаждения воздуха.
Однако стандартный офисный кондиционер функционирует иначе. Из него сразу выводится конденсат. Многим приходилось ловить на себе капельки воды, проходя мимо окон бизнес-центров. У воды, в такого рода системе, чрезвычайно низкая температура. Поэтому в ней не могут успешно размножаться бактерии, в том числе и легионнелы.
Во избежание развития патогенной флоры их необходимо периодически менять, а также вызывать профильного специалиста для диагностического осмотра.
Примечания
- Атлас по медицинской микробиологии, вирусологии и иммунологии / Под ред. А. А. Воробьева, А. С. Быкова. — М.: Медицинское информационное агентство, 2003. — С. 59. — ISBN 5-89481-136-8.
- Ryan K. J., Ray C. G. (editors). Sherris Medical Microbiology (неопр.). — 4th. — McGraw-Hill Education, 2004. — ISBN 0-8385-8529-9.
- Lawrence K. Altman. . New York Times (1 августа 2006).
- Trends in legionnaires disease, 1980—1998: declining mortality and new patterns of diagnosis. Benin AL; Benson RF; Besser RE. Clin Infect Dis November 1, 2002;35(9):1039-46. Epub October 14, 2002.
- .
- . Дата обращения 22 декабря 2011.
- (недоступная ссылка). Дата обращения 25 ноября 2013.
- .
- .
- (недоступная ссылка). Дата обращения 25 ноября 2013.
- (недоступная ссылка). Дата обращения 8 февраля 2009.
- (недоступная ссылка)
- «(1) Продемонстрировать эффективность уничтожения Legionella in vitro используя лабораторные тесты, (2) разрозненные свидетельства предотвращения легионеллёза в больницах, (3) контролируемые исследования в отдельных больницах, и (4) подтверждение в сообщениях из множества больниц на протяжении длительного времени.»
- .
- .
- ↑
- ↑
- ↑
История
Первая крупная вспышка легионеллёза, положившая начало исследованиям заболевания, произошла на съезде Американского легиона
Название заболевания связано со вспышкой 1976 года в Филадельфии тяжёлого респираторного заболевания, протекавшего по типу пневмонии. В июле 1976 года более 4000 участников съезда Американского легиона собралось в Филадельфии (штат Пенсильвания, США). Это был 49-й ежегодный съезд организации. После того, как съезд благополучно завершился, участники вместе со своими семьями разъехались по домам. Через три дня после окончания мероприятия, а именно 27 июля 1976 года, один из участников скоропостижно скончался от заболевания, протекавшего подобно пневмонии
Ещё через три дня один из пенсильванских терапевтов обратил внимание на то, что трое больных пневмонией, которых он лечил, тоже посещали съезд Американского легиона. В тот же день медицинская сестра одной из окрестных больниц обнаружила похожее заболевание ещё у трёх участников съезда
Официальные органы власти штата объединили все случаи, связав заболевание со съездом, уже 2 августа 1976 года. К этому моменту умерли 18 легионеров. Всего же во время этой вспышки заболел 221 человек, из них 34 скончалось.
Анализ предыдущих случаев заболевания пневмониями неясной этиологии после выделения возбудителя рода Legionella доказал, что массовая заболеваемость на съезде Американского легиона — не первый случай пневмонии, вызванной бактериями рода Legionella. Несмотря на этот факт, болезнь получила название «болезни легионеров», и лишь впоследствии была предложена классификация легионеллёзов.
Впервые грамотрицательная палочка, отнесённая к роду Legionella, была выделена Джозефом Мак-Дейдом и Чарльзом Шепардом в 1977 году, через полгода после описанной вспышки. Бактерия была высеяна с фрагмента лёгкого погибшего от легионеллёза человека. Вспышку заболевания, по мнению учёных, спровоцировали колонии легионелл, размножавшиеся в жидкости вентиляционной системы, установленной в гостинице, где остановились участники съезда.
Легионеллёзы до 1976 года
Как уже говорилось выше, до 1976 года отмечались случаи пневмонии неясной этиологии. После того, как был открыт возбудитель легионеллёза, начали организовываться исследования, направленные на уточнение этиологии давних вспышек. В результате проведённых анализов удалось установить, что L. pneumophila являлась возбудителем вспышек в , , и 1974 годах. Достаточно хорошо изучена вспышка 1965 года, имевшая место в одной из больниц Вашингтона. При изучении этой вспышки активно обсуждались механизмы распространения инфекции, был поставлен вопрос о воздушно-капельном механизме как о возможном механизме передачи инфекции. Эпидемиологический анализ, проводившийся во время вспышки, связал последнюю с открытыми окнами и строительной площадкой неподалёку от больницы.
Широко известен случай, произошедший в 1968 году в поликлинике города Понтиак (Мичиган). При этой вспышке развилось заболевание, которое кардинально отличается от «болезни легионеров», описанной в 1976 году в Филадельфии, несмотря на то, что вызвано тем же самым микроорганизмом. Это заболевание получило название понтиакской лихорадки. Название возникло ещё до точного определения этиологии инфекции, закрепилось за нозологической формой и встречается до сих пор как наименование одной из форм легионеллёза. Несмотря на то, что симптомы поражения дыхательной системы отмечались и в Филадельфии, и в Понтиаке, не было зафиксировано ни единого случая развития пневмонии во время понтиакской вспышки. Летальных исходов от понтиакской лихорадки не отмечалось.
В 1968 году во время вспышки понтиакской лихорадки учёные вплотную подошли к выделению микроорганизма, вызывающего заболевание. Были использованы микробиологические способы диагностики, были высеяны колонии неизвестных микроорганизмов, были проведены опыты на морских свинках, доказавшие связь между высеянной культурой и развивающихся у морских свинок воспалительных процессов в различных отделах респираторного тракта. Однако дальнейшие исследования дали отрицательные результаты. Сыворотка больных в Понтиаке изучалась методом непрямой иммунофлюоресценции на наличие антител к микроорганизмам, выращенным из полученных культур. Достаточного уровня антител до сих пор по неизвестным причинам выявлено не было, и исследования были свёрнуты. Необходимо отметить, что первое описание заболевания, похожего на понтиакскую лихорадку, относится к 1949 году.