Лечение гиповолемического синдрома
Лечением гиповолемического синдрома занимаются реаниматологи, хирурги, специалисты ожоговых отделений, инфекционисты, которые наиболее часто сталкиваются с патологией, провоцирующей снижение ОЦК
При планировании терапии важно выяснить вид гиповолении, чтобы возместить те компоненты, в которых организм нуждается больше всего

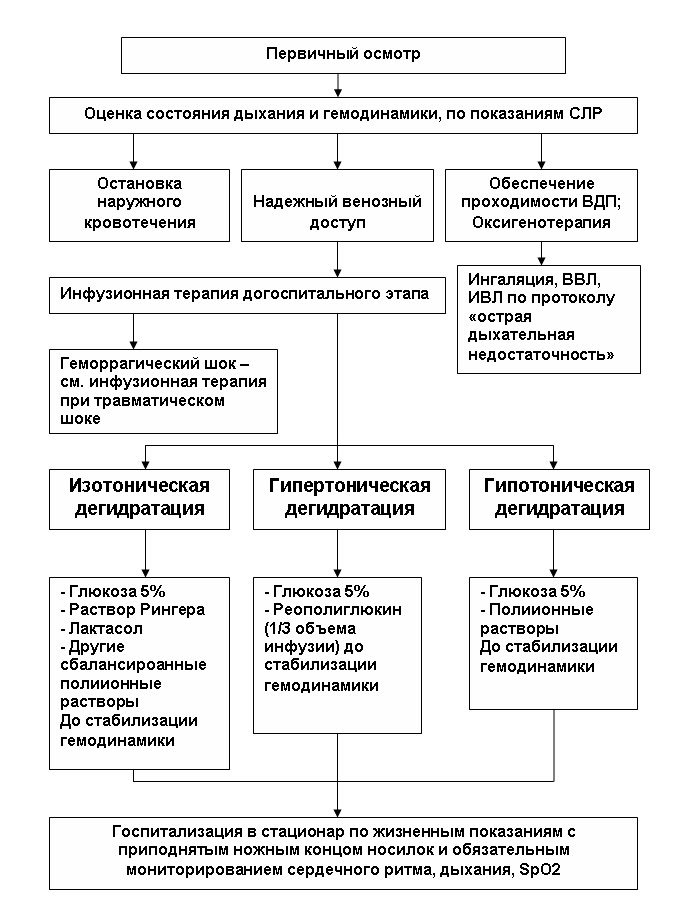
Гиповолемический шок — ургентное состояние, требующее срочных мер, которые должны быть предприняты еще на догоспитальном этапе. Врач «неотложки» или приемного покоя, диагностировавший гиповолемию, должен действовать соответственно алгоритму неотложной помощи, включающему:
- Остановку кровотечения при его наличии;
- Обеспечение доступа к периферической вене катетером максимального диаметра, при необходимости катетеризируются две и более вены;
- Налаживание быстрого внутривенного введения растворов для возмещения ОЦК под контролем давления;
- Обеспечение проходимости дыхательных путей и подачу дыхательной смеси с кислородом;
- Обезболивание по показаниям — фентанил, трамадол;
- Введение глюкокортикостероидов (преднизолон, дексаметазон).
Если описанные действия принесли результат, и давление достигло или даже превысило 90 мм рт. ст., то пациенту продолжают инфузионную терапию под непрерывным контролем пульса, давления, дыхания, концентрации кислорода в крови до момента передачи его в реанимационное отделение, минуя приемный покой. В случае продолжающейся тяжелой гипотонии во вводимый раствор добавляют допамин, фенилэфрин, норадреналин.
Коррекция дефицита ОЦК состоит в восполнении потерянной жидкости, устранении основного причинного фактора патологии и симптоматическом воздействии. Главная цель лечения — восстановить ОЦК, для чего применяется инфузионная терапия, способствующая максимально быстрой ликвидации гиповолемии и профилактике шока.

Медикаментозное лечение включает:
- Инфузионные препараты — солевые растворы (физиологический раствор, раствор Рингера, ацесоль, трисоль и др.), свежезамороженная плазма, реополиглюкин, альбумин;
- Кровезамещающие средства — эритроцитарная и тромбоцитная масса;
- Раствор глюкозы и инсулин, вводимые внутривенно;
- Глюкокортикостериоды (внутривенно);
- Гепарин при диссеминированном внутрисосудистом тромбозе и в целях его профилактики при полицитемическом типе гиповолемии;
- Аминокапроновую кислоту, этамзилат при кровотечениях;
- Седуксен, дроперидол при выраженном психомоторном возбуждении, судорожном синдроме;
- Контрикал для лечения и профилактики шока и гемокоагуляционных расстройств;
- Антибиотикотерапию.
Первый этап лечения включает введение кристаллоидных солевых растворов под контролем уровня систолического давления, которое не должно быть ниже 70 мм рт. ст., иначе не будет достигнут минимальный уровень перфузии органов и мочеобразования в почках. По современным представлениям объем вводимой жидкости должен быть равным таковому при кровопотере.
Если кристаллоидов недостаточно, а давление не достигает желаемой цифры, то дополнительно вводятся декстраны, препараты на основе желатина и крахмала, свежезамороженная плазма, а также вазотоники (адреналин, норэпинефрин, допамин).
Одновременно с инфузией жидкости проводится ингаляция кислорода, при необходимости налаживается аппаратная вентиляция легких. Функция свертывающей системы поддерживается путем назначения альбумина, гепарина, аминокапроновой кислоты (в зависимости от типа нарушения гемостаза).
Хирургическое лечение состоит в остановке кровотечения, проведении экстренных вмешательств при перитоните, панкреонекрозе, кишечной непроходимости, травматических повреждениях, пневмотораксе и т. д.
2012-2020 sosudinfo.ru
Перейти в раздел:
Кровь и её заболевания, компоненты, анализы, биохимия
Рекомендации читателям СосудИнфо дают профессиональные медики с высшим образованием и опытом профильной работы.
На ваш вопрос в форму ниже ответит один из ведущих авторов сайта.
Причины
Частично вопрос уже рассмотрен. Какие факторы непосредственно провоцируют расстройство:

Обильное кровотечение
В контексте ситуации не важно, наружное или внутреннее. Суть в том, что количество крови падает физически
Это чревато стремительным развитием гипоксии, ишемии всего организма. Состояние крайне опасное. Терапия проводится в стационаре. Лечение подбирают по ситуации. Как правило, применяют сочетание переливания крови и назначением симптоматической коррекции.
Рвота. Сильная, неукротимая. Когда человек теряет много жидкости вместе с отходящими массами. Подобная ситуация довольно редкая в клинической практике. Типичными провокаторами можно считать тяжелые инфекционные процессы. Например, холеру. Также острые критические отравления. Чуть реже подобное встречается при токсикозе. Но это явный показатель аномального течения беременности. Обычно рвота куда слабее и не столь опасна. В клинке нужно восстановить объем жидкости в организме (применяют капельные растворы), также устранить позывы. Для этого используют классические противорвотные, например, Церукал.
Полиурия. Обильное мочеиспускание. Это не самостоятельное заболевание, а синдром. То есть комплекс проявлений, типичных для какого-либо отклонения. Особо часто встречается при несахарном диабете. Количество урины может достигать десятков литров. Без постоянного восполнения жидкости не миновать летального исхода.
Чуть проще обстоит дело с заболеваниями почек. Но не всегда. В зависимости от тяжести нарушения, возможны критические осложнения.
При сахарном диабете количество мочи может достигать 5-6 литров и это не предел. Все эти состояния опасны. Необходимо лечить их, а не саму полиурию. В симптоматической коррекции смысла мало.
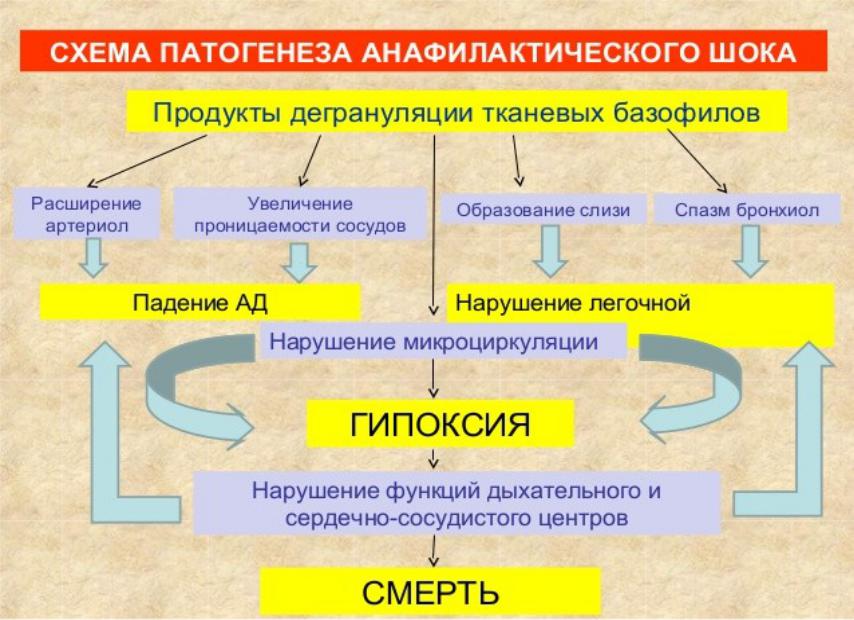
Шок. Обобщенное название синдрома. Характеризуется падением артериального давления, коллапсом, возможно коматозным состоянием. Организм не способен справиться с интенсивным фактором. Обычно внутренним. Будь то тяжелая травма, выраженный ответ иммунной системы (сильная аллергия) и прочие. Концентрация крови остается нормальной, а вот количество форменных клеток серьезно страдает. Это дополнительный фактор риска. Лечение проходит в реанимационном отделении. После устранения аномального состояния удается вернуть пациента в норму. Хотя некоторое время за ним присматривают и только потом выписывают.
Сильная диарея. На фоне кишечных инфекций или, реже, интоксикаций. Особенно опасно это состояние, если человек не может быстро получить грамотную помощь. Необходимо устранить причину поноса. Применяются внутренние антисептические средства, антибиотики по потребности. Также показан специальный рацион. Далее действуют по обстоятельствам. Как правило, при своевременной коррекции удается избежать летальных и просто тяжелых последствий.
Отмирание эритроцитов. Гемолиз. Встречается по самым разным причинам. От некоторых форм стрептококковой инфекции и до врожденных аномалий в системе кроветворения. Воздействуют на основной фактор, провоцирующий проблему.
Применение некоторых лекарственных препаратов. Особенно часто — мочегонных. Ознакомиться с вероятными осложнениями, побочными эффектами можно в аннотации. Для устранения состояния достаточно просто отказаться от препарата. Хотя в некоторых случаях это не так легко сделать. Имеет смысл пересмотреть схему терапии. Под контролем врача-специалиста. Самовольно отказываться от курса нельзя. Особенно, если есть основания для приема лекарства.
Это не полный список. Он отражает только определенную часть возможных диагнозов. Хотя как раз названные состояния и встречаются в основной массе случаев.
Симптомы и признаки гиповолемии
У пожилых людей тургор кожи снижается независимо от объема ЭЦЖ. Больные могут испытывать жажду. Сухость слизистых не всегда отражает снижение объема, особенно у пожилых людей или у дышащих преимущественно ртом. Типичный признак — олигурия.
При снижении объема ЭЦЖ на 5-10% обычно (но не всегда) наблюдается ортостатическая тахикардия, гипотензия или то и другое вместе. Ортостатические сдвиги опять-таки могут регистрироваться и в отсутствие снижения объема ЭЦЖ, особенно у ослабленных или прикованных к постели пациентов. Тургор кожи снижается в большей степени.
При потере > 10% жидкости появляются признаки шока.
Разновидности и симптоматика при гиповолемии
В зависимости от соотношения количества крови и объема сосудистого русла различают три вида гиповолемии:
- Нормоцитемическая.
- Полицитемическая.
- Олигоцитемическая.
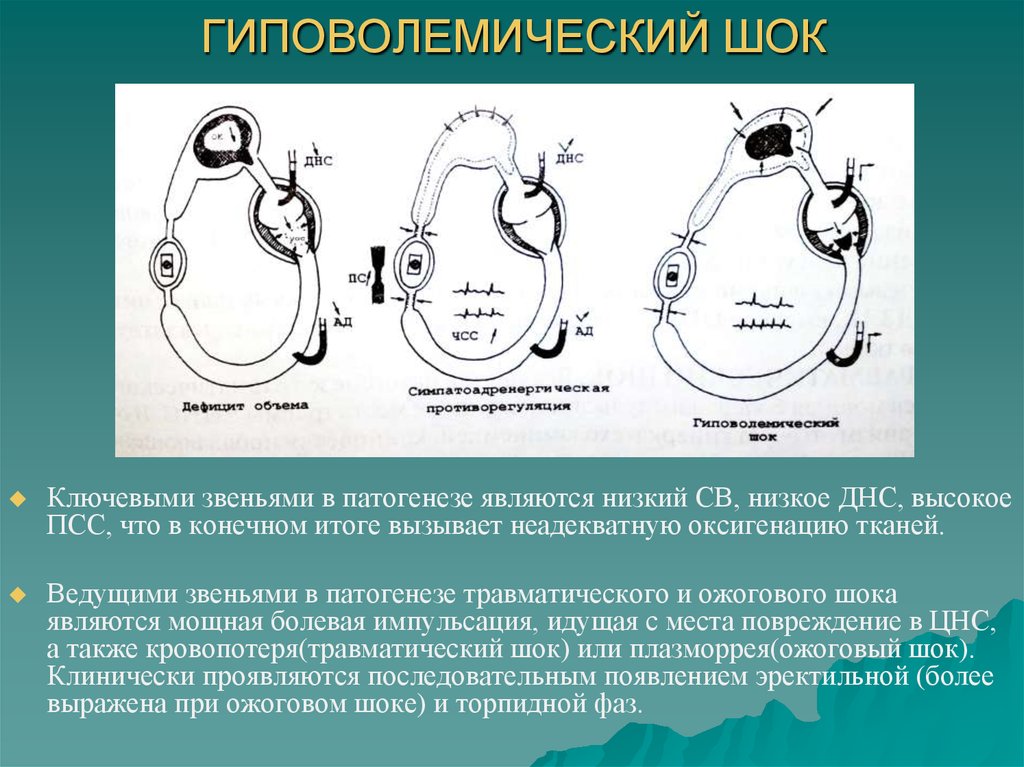
При нормоцитемическом варианте происходит равномерное снижение ОЦК за счет плазмы и форменных элементов (кровопотеря, шок, вазодилатация).
При олигоцитемической разновидности ОЦК уменьшается преимущественно за счет числа форменных элементов (гемолиз, апластическая анемия, перенесенная кровопотеря с дефицитом эритроцитов).
Полицитемическая гиповолемия сопровождается преимущественной потерей жидкости при относительной сохранности клеточного компонента крови — обезвоживание при диарее и рвоте, лихорадке, ожогах, отсутствии питьевой воды.
В ряде случаев происходит сочетание описанных вариантов гиповолемии. В частности, при обширных ожогах можно наблюдать полицитемию вследствие пропотевания плазмы из сосудов либо олигоцитемию по причине сильного гемолиза.
Клиника гиповолемии обусловлена, главным образом, колебанием артериального давления и снижением перфузии периферических тканей, испытывающих гипоксию, препятствующую адекватному выполнению функций. Выраженность симптоматики зависит от скорости развития гиповолемии и степени тяжести.

Основными симптомами снижения ОЦК считают:
- Снижение артериального давления;
- Резкую слабость;
- Головокружение;
- Боли в животе;
- Одышку.
Объективными признаками гиповолемии будут бледность кожи или даже цианоз, учащение пульса и дыхания, гипотония и снижение активности больного, расстройства деятельности мозга разной степени выраженности.
Из-за снижения ОЦК и гипотонии нарушается терморегуляция — кожа становится прохладной, пациент испытывает чувство зябкости, даже если градусник показывает повышенную температуру. Нарастает пульс, появляются неприятные ощущения в груди, дыхание становится частым. По мере снижения давления головокружение сменяется полуобморочным состоянием, возможна потеря сознания, сопор и кома при тяжелейшем гиповолемическом шоке.
В случае с детьми признаки гиповолемического синдрома нарастают довольно быстро, особенно, у грудничков и на первых 2-3 годах жизни. Мама малыша, у которого внезапно появился понос и рвота, очень скоро заметит сильную вялость ребенка, который до болезни мог быть чрезвычайно активным, капризы сменяются апатией и сильной сонливостью, кожа становится бледной, а носогубный треугольник, кончик носа, пальчики могут приобрести синюшный оттенок.
Симптомы гиповолемии различны на разных стадиях патологии:
- При легкой степени нормоволемической гиповолемии, возникшей на фоне кровопотери, отмечается гипотония до 10% от исходного уровня давления, умеренная тахикардия и тахипноэ, бледность кожи, появляются головокружение, слабость, жажда, тошнота, сильная слабость, обморочные состояния;
-
Средняя степень гиповолемии характерна для кровопотери до 40% от объема циркулирующей крови, при этом систолическое давление снижается до 90 мм рт. ст., уменьшается фильтрация мочи, нарастает тахикардия и одышка, пациент покрыт холодным липким потом, бледен или синюшен, сонлив, зевает вследствие гипоксии, испытывает жажду, сознание может быть «затемнено»;
- Тяжелая гиповолемия сопровождает сильнейшие кровопотери, когда организм лишается до 70% ОЦК. При этом состоянии давление не превышает 60 мм рт. ст., выражена тахикардия (до 150 ударов за минуту), пульс частый и нитевидный, кожа чрезвычайно бледная, возможны судороги, становятся явными признаки нарушения мозговой деятельности — сопор, заторможенность, спутанность сознания, кома.
Тяжелая степень гиповолемического синдрома очень быстро переходит в шок, при котором резкая гипотония провоцирует потерю сознания или, наоборот, психомоторное возбуждение, характерно нарушение работы почек в виде анурии, тахикардия, тахипное или дыхание типа Чейн-Стокса.
Полицитемическая гиповолемия, помимо перечисленных выше признаков, сопровождается выраженными нарушениями гемокоагуляции в виде тромбозов мелких сосудов и прогрессирования недостаточности органов вследствие некротических процессов из-за расстройства микроциркуляции.
Прогнозы
Туманные. При должной помощи или, если патологический процесс сравнительно легко протекает — положительные. Но в любой момент может произойти декомпенсация.
Куда хуже перспективы при тяжелых травмах. Хотя и тут все неоднозначно и зависит от момента начала терапии.
Гиповолемия — синдром, присущий множеству опасных состояний. Лечить нужно не его. Основные силы стоит направить на борьбу с первоисточником. И сделать это необходимо так быстро, как только возможно. В таком случае есть все шансы на восстановление без последствий.
Аделина Павлова
Особенности заболевания
Гиповолемия — уменьшение тонуса сосудов, развивающееся при массивной потере крови и плазмы с нарушением соотношения форменных элементов, а также в результате сбоев в нервно-рефлекторной регуляции. Если в первом случае гиповолемия возникает на фоне снижения объема циркулирующей крови, то во втором — при перераспределении крови с перенаполнением венозного русла. Синдром гиповолемии характерен для таких тяжелый заболеваний, как ЧМТ, сердечно-сосудистая недостаточность, шоковые патологии, но легкая гиповолемия вполне может развиваться при стрессе, болевом синдроме и множестве других состояний.
Выделяют несколько видов гиповолемии — олигоцитемическая, полицитемическая, нормоцитемицеская. Что касается снижения объема крови, то стоит отметить норму показателя, характеризующего количество циркулирующей крови. Для мужчин это — 69 мл/кг веса, для женщин — 65 мл/кг. Нормальный объем плазмы для мужчин — 39 мл/кг, для женщин — 40 мл/кг. Любое изменение этих показателей в меньшую сторону считается гиповолемией. Если дефицит объема циркулирующей крови составляет более 20%, появляются основные признаки патологии, когда дефицит превышает 40%, высока вероятность тяжелых осложнений и летального исхода.
При гиповолемии далеко не всегда утрачивается белковая часть плазмы, что в большинстве случаев наблюдается только при термической травме. Чаще всего при этом осложнении происходит потеря воды, солей с выходом их в отечные ткани, в кишечник, с дыханием и мочой. Гиповолемия приводит к развитию компенсаторных реакций гемодинамики — тахикардии, повышению венозного возврата, сопротивления сосудов из-за роста выработки почками ренина. Далее происходит серьезное снижение сердечного выброса, возникает неадекватное систолическое давление и прочие нарушения:
- гиперосмолярность крови;
- сильное сгущение крови и снижение ее текучести;
- гипоксия органов, тканей;
- сбои в кровоснабжении головного мозга.
При легкой гиповолемии достаточно незначительного повышения частоты сердечных сокращений, чтобы обеспечить приток крови к органам. Но тяжелая гиповолемия вызывает усиленную выработку гормона ангиотензина, увеличение напряжения сосудов и активацию симпатической нервной системы. Истощение работы этих механизмов приводит к гипотонии — падению артериального давления. Возможно развитие шокового состояния, коллапса и смерти.
Гипоксия многих органов и систем возникает из-за уменьшения притока крови в правое предсердие, снижения минутного объема сердца и нарушения периферического кровотока. Гипоксия нередко развивается совместно с ацидозом, при этом симптомы патологии очень тяжелые, выраженные. Даже при умеренной гиповолемии изменяются показатели крови, в связи с чем есть риск возникновения различных осложнений, коррекция которых проводится только в реанимации.
Еще одна классификация гиповолемии такова:
- Абсолютная гиповолемия — настоящий дефицит объема крови, циркулирующей в организме, который связан с недостаточным поступлением жидкости или с сильной кровопотерей.
- Относительная гиповолемия — достаточное количество жидкости в организме, иногда — ее избыток, что сочетается с вазодилатацией, повышений проницаемостью капилляров.
Гиповолемия причины
Причинами неправильного распределения внеклеточной жидкости считаются: понижение онкотического давления в плазме крови, повышенная проницаемость стенок кровеносных сосудов, повышение в артериолах гидростатического давления, повышение артериального и венозного давления.
Онкотическое давление может понижаться в первую очередь при почечных нарушениях. Прием диуретиков, как и другие состояния, приводят к потере воды и солей натрия через почки. В частности диуретики повышают выведение натрия. Также реабсорбция солей натрия может быть нарушена из-за повышенной фильтрации таких веществ, которые вызывают осмотический диурез (мочевина и глюкоза). Такое состояние может быть при сахарном диабете в декомпенсированной форме или при питании людей с повышенным содержанием белка.
Повышенная секреция воды почками приводит к гиповолемии, но при этом понижается уровень внутриклеточной жидкости (2/3 всех потерь) и потому гиповлемия при данном процессе носит умеренный характер. Такое состояние может наблюдаться при несахарном центральном диабете и при нефрогенном диабете. Данные состояния обусловлены нарушением секреции АДГ и понижением к нему чувствительности работы почек.
Потери жидкости не через почки включают потери через желудочно-кишечный тракт, легкие, кожу и проникновение жидкости в постороннее пространство (ожоги, перитонит, острый панкреатит). При ожогах или аллергических реакциях, как правило, наблюдается повышенная проницаемость стенок сосудов.
В течение 24 часов в желудочно-кишечном тракте секретируется около 7,5 л жидкости, причем еще около двух литров поступают с пищей. Приблизительно 98% данной жидкости всасывается, из-за чего потери воды с каловыми массами при опорожнении кишечника составляют около 200 мл/сут. Поэтому к гиповолемии может приводить повышенная секреция ЖКТ и пониженная реабсорбция в нем жидкости. К таким состояниям можно отнести диарею и рвоту.
Также известно, что при дыхании происходит выведение жидкости и при потоотделении через кожу. Такие потери воды называют скрытыми. Они составляют около полулитра в сутки. При лихорадочных состояниях, физической активности и при жарких погодных условиях потоотделение значительно усиливается. Концентрация солей натрия в потоотделяемой жидкости составляет примерно 30-50 ммоль/л и исходя из этого при потоотделении теряется жидкость гипотонического характера, что приводит к жажде и потери воды восполняются. Но при профузном потении может начаться гиповолемия, потому что при таком состоянии происходит выраженное и продолжительное выведение натрия.
Потери жидкости через органы грудной клетки увеличиваются при искусственной вентиляции легких. Выход жидкости в другое пространство наблюдается при целом ряде состояний. Такое пространство не может обмениваться жидкостью ни с внутриклеточным пространством, ни с внеклеточным. Поскольку в другое пространство выводится жидкость из внеклеточного, то развивается выраженная гиповолемия. К другим пространствам относят: подкожную клетчатку при выраженных ожогах, просвет кишечника при его непроходимости, пространство за брюшиной при приступе острого панкреатита, область брюшины при развитии перитонита.
В некоторых случаях могут наблюдать гиповолемию щитовидной железы, при которой значительно понижается уровень не только жидкости и гормонов, ею вырабатываемых. Но такое состояние бывает крайне редко. Как правило, ему предшествует выраженная гиповолемия, которая наблюдается при длительных кровопотерях.
Что означает гиповолюмия
Гиповолюмия – термин, который используется при ультразвуковом обследовании. Означает сокращение объема органов вследствие врожденных аномалий, недоразвития или образовавшееся после некоторых заболеваний. Гиповолюмию щитовидной железы вызывают такие патологии:
- Гипоплазия щитовидки. Орган формируется не полностью, часто еще в утробе матери. Когда количества вырабатываемых щитовидкой гормонов хватает, небольшой размер считается нормой. Однако чаще всего вследствие недоразвития железы образуется недостаток тиреоидных гормонов, что вызывает гипотиреоз хронической формы.
- Атрофия щитовидки вследствие гибели части фолликулярной ткани. В большинстве случае вызывает дефицит гормонов.
Гиповолюмия имеет 2 степени:
- При 1 степени необходимый уровень железистой ткани компенсируется организмом. В итоге щитовидная железа еще какое-то время функционирует нормально.
- 2 степень гиповолюмии щитовидки характеризуется очень низким уровнем гормонов, вследствие чего в организме происходят серьезные нарушения.
Чем старше человек, тем меньше объем щитовидной железы. Постепенное уменьшение ее размеров – явление физиологическое. Ничего общего с гиповолюмией данное состояние не имеет.
 Иногда ставят похожий диагноз – гиповолемия. Это другая проблема, а именно уменьшение кровоснабжения органа.
Иногда ставят похожий диагноз – гиповолемия. Это другая проблема, а именно уменьшение кровоснабжения органа.
Неотложная помощь и дальнейшее лечение
Неотложная помощь при гиповолемическом шоке включает базовые мероприятия, которые проводят на месте:
- Вводят альбумины для частичного поддержания состояния организма. Белки без прочих медикаментов не дадут достаточного эффекта.
- Используют инфузионные растворы. Для физического восстановления количества жидкости. Применяют, например, разведенный сульфат магния или хлорид натрия, хорошо всем известный как физраствор.
- Подают искусственный кислород. Для сохранения хотя бы минимального газообмена.
Далее задача заключается в транспортировке. Основные мероприятия начинают после поступления больного в стационар.
В медицинском учериждении показаны более обширные процедуры:
- Вливание плазмы. Жидкой фракции крови. В некоторых случаях этого недостаточно.
- Тогда дополнительно вводят эритроцитарную массу.
- В обязательном порядке, если того требует ситуация, устраняют источник кровотечения (травму или дефект).
- Для нормализации артериального давления применяют дополнительные средства. Но это нужно не всегда.
После того, как пациент выходит из критического состояния, первую помощь можно считать оконченной. Начинается восстановительное лечение. Используют разные препараты: антибиотики, противовирусные, средства от воспаления и другие.
Основная задача — устранить виновника нарушения. Взять под контроль диабет, нормализовать отхождение мочи, концентрацию гормонов щитовидки и пр.
Это уже специальные вопросы. Они требуют отдельного рассмотрения.
Внимание:
Борьбу с патологическими процессами лучше оставить на профильных специалистов: эндокринологов и прочих.
Механизмы развития
Поскольку вода проникает через клеточные мембраны за счет пассивного осмоса, снижение уровня главного внеклеточного катиона (натрия) быстро приводит к потере воды в пространстве ЭЦЖ. Таким образом, потеря натрия всегда приводит к потере воды. Однако в зависимости от многих факторов, концентрация натрия в сыворотке крови при обезвоживании (несмотря на уменьшенное общее его содержание в организме) может быть высокой, низкой или нормальной. Объем ЭЦЖ связан с эффективным объемом циркуляции. Уменьшение ЭЦЖ (гиповолемия), как правило, сопровождается снижением эффективного объема циркулирующей крови, что, в свою очередь, уменьшает перфузию органов с клиническими последствиями. Частые причины уменьшения объема перечислены в Частые причины уменьшения объёма.
Основу патологического процесса составляют три возможных случая. Они исчерпывают все существующие варианты.
Физическое падение количества крови
Типичная форма. Сопровождается, как и следует из описания, снижением объема циркулирующей в русле жидкой ткани. Почему подобное может произойти, понятно и без объяснений — обильные кровотечения.
Неважно, какой этиологии и типа. В любом случае, начинаются нарушения работы внутренних органов
Ткани и системы недополучают кислорода, полезных соединений.
Объем оставшейся крови физически не способен обеспечить потребности тела. Осложнения развиваются стремительно. Без качественной медицинской помощи велика вероятность того, что пациент погибнет.
Первичные мероприятия проводят на месте. Основные — в условиях стационара или же реанимационного отделения. Зависит от тяжести случая.
Гибель эритроцитов
Формально это тоже гиповолемия. Только снижается на абсолютный, а функциональный объем крови. Клеток, красных телец становится куда меньше, а они ответственны за перенос кислорода. Без этих структур нормальное дыхание тканей невозможно. Снижения ОЦК (объема циркулирующей крови) при этом формально нет и количество плазмы достаточное.

Но ситуация явная, диагностика трудностей не представляет и с ходу дает понять что к чему. Терапия также строго стационарная. И желательно начинать лечение как можно быстрее. Все промедления играют против пациента.
Снижение количества жидкого компонента крови
Явление обратное описанному выше. На сей раз концентрация эритроцитов в норме, а вот плазмы становится существенно меньше. В основном подобное встречается после обильной рвоты, сильного поноса. Вероятно и обезвоживания. Когда нет возможности восстановить объем жидкости. Помимо того, что крови фактически становится меньше, так еще она густеет. Велика вероятность тромбозов и прочих опасных явлений.
Это основные механизмы развития патологического процесса. Все три встречаются часто. Сказать, какой из них лидер довольно трудно. Да и практического смысла в этом нет. Независимо от этиологии состояния, лечение необходимо и проводить его нужно в стационаре.
Гиповолемия симптомы
Понижение объема жидкости внутри клеток проявляется понижением артериального давления и снижением объема циркулирующей плазмы. Гипотония развивается из-за преднагрузки венозного аппарата и замедления сердечного выброса. Это приводит к пониженной импульсации от б-рецепторов каротидных синусов и к пониженной импульсации б-рецепторов дуги аорты. Из-за этого начинает развиваться повышенная возбудимость симпатической нервной и ренин-ангиотензиновой систем. Такие реакции носят адаптационный характер, поддерживают артериальное давление и сохраняют перфузию сердца и мозга. Адаптационные реакции со стороны почечной системы направлены на восполнение объема плазмы.
Самыми типичными жалобами при гиповолемии являются: жажда, высокая утомляемость, спазмы в мышцах, головокружение при перемене тела из вертикального положения в горизонтальное и наоборот. Такие симптомы неспецифичны и вызываются вторичными нарушениями тканевой перфузии и электролитного баланса. Также наблюдается снижение диуреза, бледность слизистых и кожного покрова, понижение температуры тела, увеличение частоты сердечных сокращений и уменьшение наполнения пульса.
Выраженная гиповолемия сопровождается нарушением перфузии органов брюшной полости и грудной клетки. Она проявляется болями в области живота, грудной клетки, сопором, оглушенностью, цианозом, олигурией. А также может наступить гиповолемический шок при потере большого количества жидкости.
При физикальном обследовании наблюдается спадение вен в области шеи, а также тахикардия и ортостатическая гипотония. Понижение тургора кожных покровов, а также сухость слизистых оболочек считаются не особо надежными критериями определения степени гиповолемии.
Виды
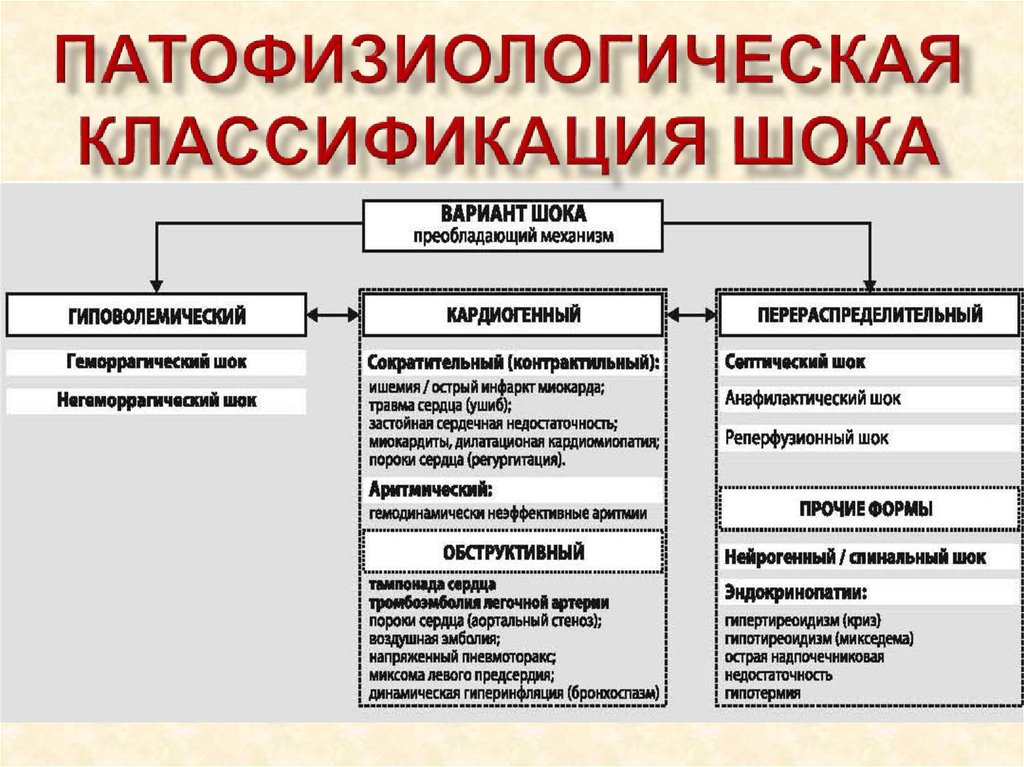
В зависимости от пропорциональности элементов и плазмы, говорят о нескольких видах заболевания.
- Нормоцитемическая гиповолемия. Это общее снижение объёма крови при стабильном уровне элементов на объём плазмы. Причины: острая кровопотеря, шок, вазодилатационный коллапс. Данное состояние характерно для первого времени после утраты крови.
- Олигоцитемическая: процент форменных элементов в значительной степени падает. Причины: состояние ослабленности вследствие кровопотери, эритропения при ожогах. Состояние приводит к прекращению доступа кислорода в организм. Не обойтись без срочного переливания крови.
- Полицитемическая. Это гиповолемия, характеризующаяся снижением объёма плазмы, причинами которого является обезвоживание вследствие длительной диареи и рвоты, полиурии, повышенного потоотделения, нарушения водного режима, кровь становится вязкой.
Гиповолемия бывает острой, возникающей в процессе кровопотери, и хронической, которая развивается после оказания врачебной помощи пострадавшему.