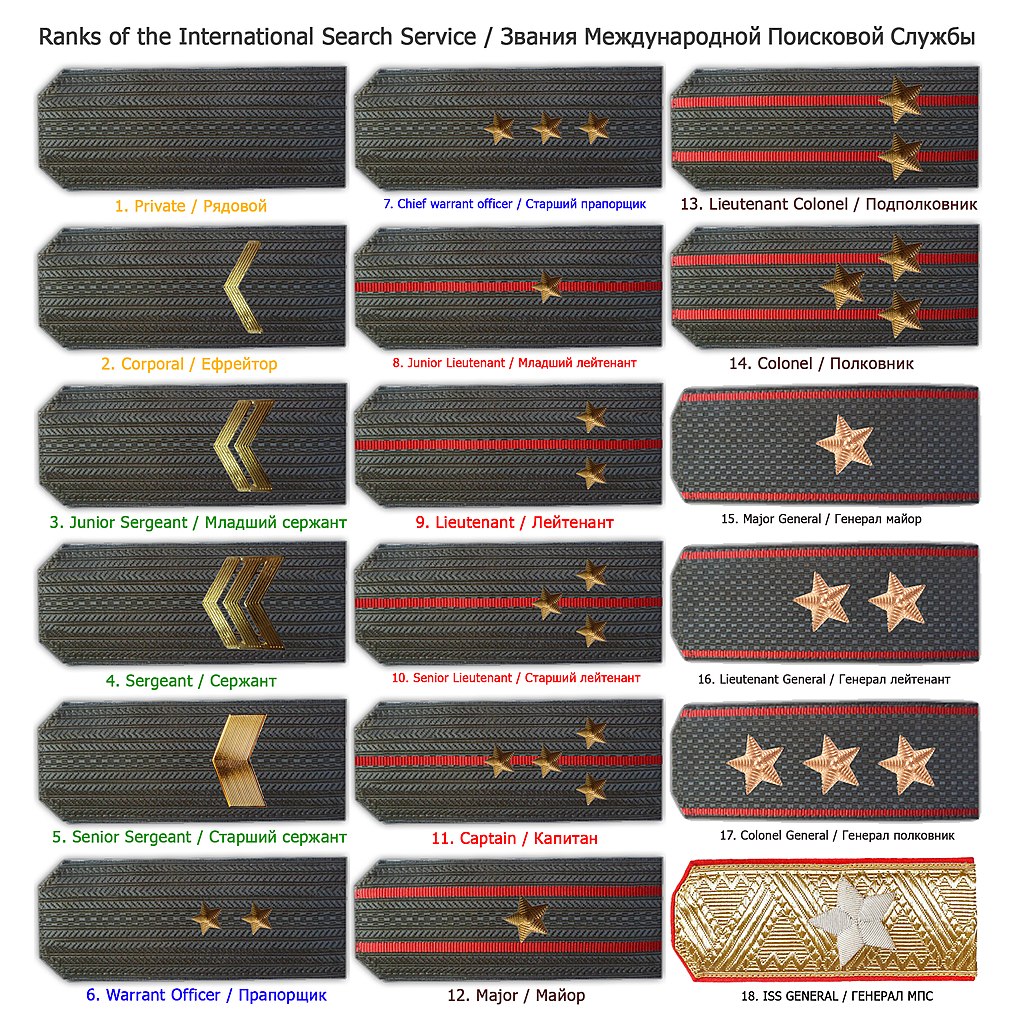
Министерство путей сообщения Российской Федерации
20 января 1992 г. — образование МПС Российской Федерации.
В 1998 году постановлением Правительства РФ была утверждена «Концепция структурной реформы федерального железнодорожного транспорта», в которой были определены основные задачи и цели перестройки отрасли.
9 марта 2004 г. — МПС России упразднено Указом Президента Российской Федерации № 314 «О системе и структуре федеральных органов исполнительной власти».
Функции упраздненного министерства — федерального органа исполнительной власти переданы Министерству транспорта Российской Федерации, Федеральной службе по надзору в сфере транспорта и Федеральному агентству железнодорожного транспорта.
При подготовке материала были использованы издания:
Железнодорожный транспорт. Энциклопедия. — М.: Большая Российская энциклопедия, 1994.
Министры и наркомы путей сообщения / МПС РФ. — М.: Транспорт, 1995.
История железнодорожного транспорта России и Советского Союза, Т. 1: 1836-1917 гг. — СПб., 1994; Т. 2: 1917 — 1945. — СПб., 1997.
Железнодорожный транспорт XX века, М. 2000.
Страницы истории железных дорог России. Фотоальбом. 1995.
screenRenderTime=1
Диагноз и дифференциальный диагноз
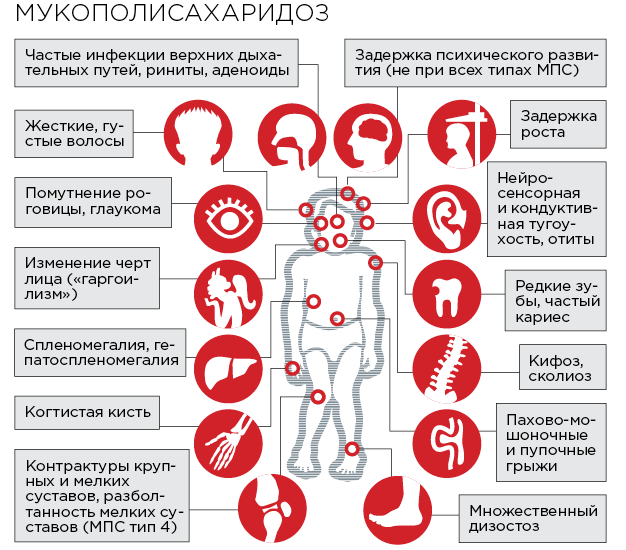
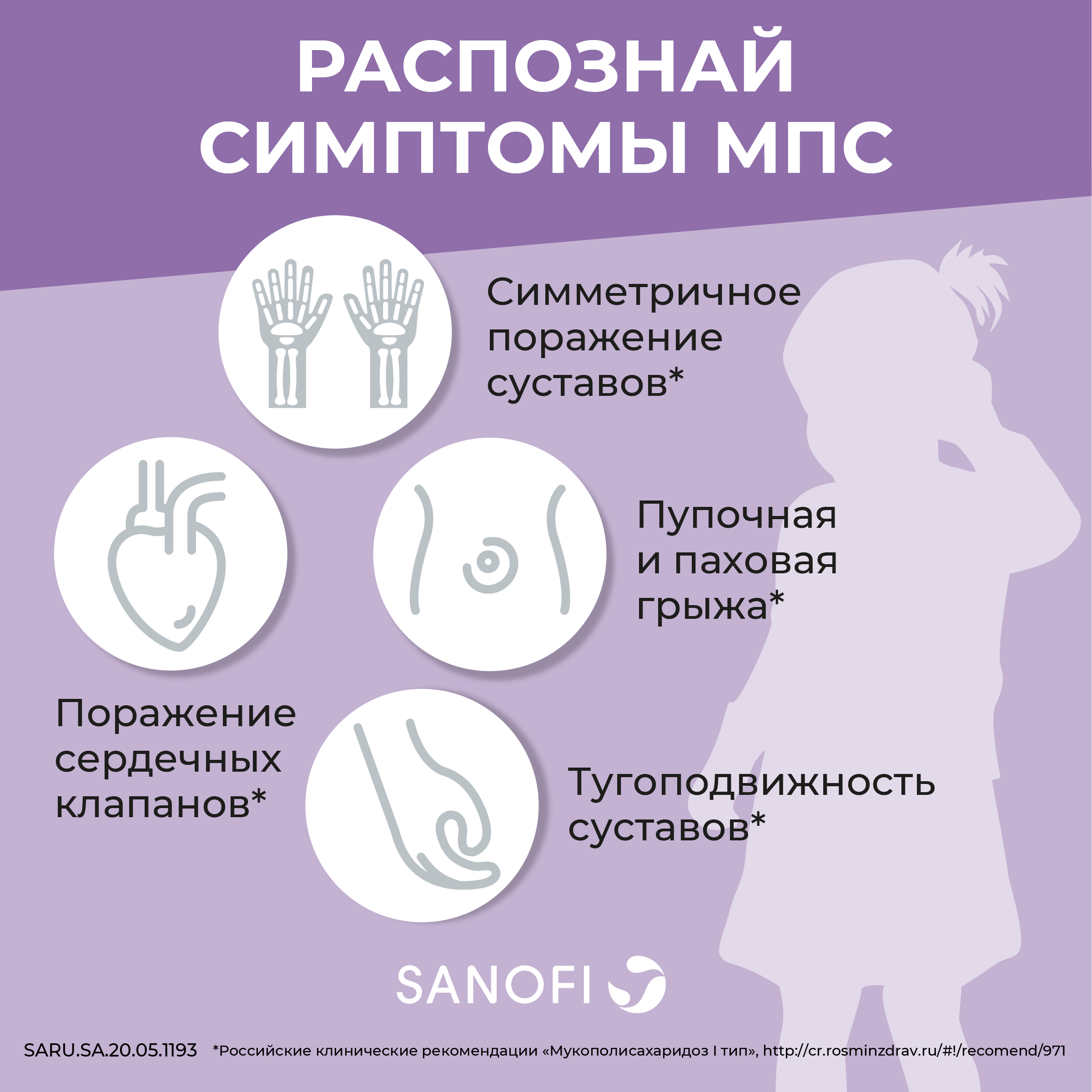
Алгоритм диагностики и дифференциальной диагностики МПС у пациентов с поражением опорно-двигательного аппарата представлен на рис. 4 . Если контрактуры суставов определяются у новорожденного ребенка, то наиболее вероятен диагноз артрогрипоза – заболевания, характеризующегося врожденными контрактурами двух и более суставов несмежных областей в сочетании с мышечной гипо- или атрофией. Различают артрогрипоз с поражением верхних и/или нижних конечностей, генерализованный и дистальный варианты. Артрогрипоз – это не самостоятельная нозологическая форма, а скорее физический симптом, который может быть обусловлен различными причинами, например, ограничением движений плода во время его развития (многоводие, маловодие, пороки развития и опухоли матки, многоплодная беременность), нарушением развития мышц (вирусные инфекции), генетическими факторами и др.
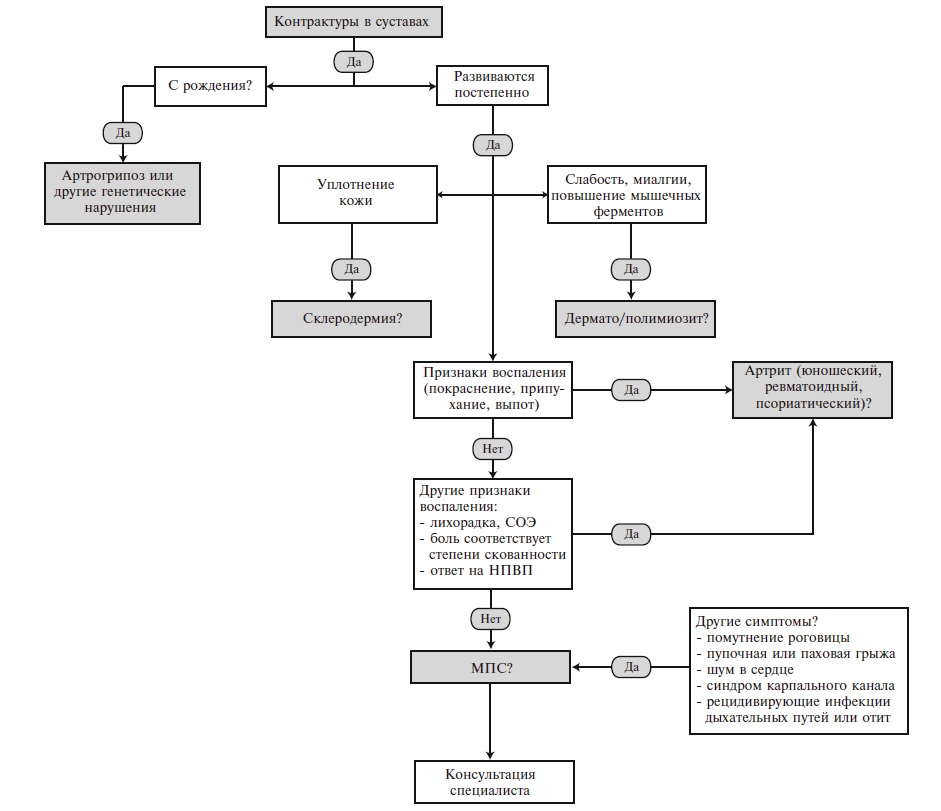 Рис. 4. Алгоритм дифференциальной диагностики у пациентов с тугоподвижностью/контрактурами суставов
Рис. 4. Алгоритм дифференциальной диагностики у пациентов с тугоподвижностью/контрактурами суставов
Боли и тугоподвижность суставов, появляющиеся в детском или подростковом возрасте, могут имитировать ревматические заболевания, в частности юношеский идиопатический артрит, ревматоидный или псориатический артрит. Основное значение для дифференциальной диагностики с этими заболеваниями имеют отсутствие воспалительной боли (т.е. боли, возникающей по утрам и сопровождающейся скованностью, которая уменьшается на фоне физической активности), локальных (припухание и болезненность при пальпации суставов) и системных (повышение температуры тела и/или СОЭ и уровня С-реактивного белка) признаков воспаления (рис. 4) . Глюкокортикостероиды неэффективны, хотя нестероидные противовоспалительные препараты могут несколько уменьшить имеющиеся симптомы.
Признаки поражения суставов, появляющиеся в более старшем возрасте, часто расценивают как первичный остеоартроз. Дифференцировать поражение опорно-двигательного аппарата при МПС с этим забо
леванием позволяют развитие артропатии в подростковом или молодом возрасте при отсутствии факторов риска первичного остеоартроза и наличие других типичных проявлений генетического заболевания (карликовый рост, измененные черты лица, порок клапана сердца, помутнение роговицы и т.п.) (табл. 3).
| Поражение опорно-двигательного аппарата |
| Контрактуры суставов, развивающиеся в раннем возрасте и не сопровождающиеся признаками воспаления или эрозивными изменениями костей |
| “Когтистая лапа” |
| Деформация позвоночника (сколиоз, кифоз, лордоз) |
| Рентгенологические признаки множественного дизостоза |
| Другие клинические проявления |
| Нарастающая “грубость” черт лица |
| Помутнение роговицы |
| Короткая ригидная шея |
| Частые респираторные инфекции, рецидивирующий средний отит, заложенность носа, шумное дыхание/храп |
| Шум в сердце |
| Пупочные и/или паховые грыжи |
| Низкий рост |
| Нарушение походки |
| Увеличение живота за счет печени и селезенки |
Скрининговым методом диагностики МПС является измерение экскреции ГАГ с мочой. Определение типа ГАГ в моче (дерматансульфат, гепарансульфат, хондороитинсульфат и кератансульфат) с помощью тонкослойной хроматографии или электрофореза имеет определенное значение для дифференциальной диагностики МПС, однако результаты этих исследований все же не позволяют установить окончательный диагноз. Экскреция ГАГ с мочой у детей, подростков и молодых людей с МПС обычно превышает таковую у здоровых людей сопоставимого возраста . Однако у взрослых людей с МПС, особенно с более легкими и медленно прогрессирующими формами заболевания, она может оказаться близкой к норме
Соответственно, следует осторожно интерпретировать результаты этих тестов и продолжать обследование, если диагноз МПС представляется вероятным на основании клинических данных.
Следующий этап диагностики – определение активности лизосомных ферментов в высушенных пятнах крови, лейкоцитах или фибробластах. Анализ высушенных пятен крови обычно проводят в тех случаях, когда образец необходимо отправить в лабораторию, находящуюся в другом городе или стране. Более надежным считают исследование лейкоцитов, выделенных из цельной крови, или культивированных фибробластов.
Трудности диагностики МПС
МПС относятся к очень редким (орфанным) заболеваниям. В разных странах различные МПС регистрировали с частотой 1 на 16000-29000 живых новорожденных , а в 2007 году в Скандинавских странах распространенность МПС составила всего 4-7 случаев на 1 млн населения . В связи с этим информированность врачей, особенно наблюдающих взрослых пациентов, о МПС низкая. Дополнительные сложности в диагностике возникают при более легком течении МПС, особенно при отсутствии типичных фенотипических проявлений, таких как низкий рост и характерные черты лица. Например, в зависимости от клинических проявлений и течения выделяют три формы МПС I – тяжелую (синдром Гурлера), промежуточную (синдром Гурлера-Шейе) и более легкую (синдром Шейе). Во всех случаях причиной заболевания является мутация гена, кодирующего α-L-идуронидазу. У пациентов с синдромом Гурлера симптомы появляются в раннем детском возрасте и часто наблюдается тяжелое поражение ЦНС, в то время как при синдроме Шейе симптомы менее выражены и возникают значительно позднее, а когнитивные расстройства обычно отсутствуют . Два варианта течения заболевания – тяжелый и более легкий – возможны и при МПС VI (синдроме Марото–Лами), обусловленном мутациями гена, кодирующего арилсульфатазу В.
В клинике им. Е.М. Тареева за последние 3 года были обследованы 5 взрослых пациентов в возрасте от 20 до 33 лет с МПС VI. У трех из них диагноз был установлен в подростковом возрасте (от 7 до 16 лет), а у двух – в возрасте 23 и 30 лет, соответственно. Необ хо димо подчеркнуть, что хотя у двух последних пациенток наблюдалось замедленное прогрессирование заболевания, тем не менее, в обоих случаях на момент госпитализации в клинику имелось тяжелое поражение опорно-двигательного аппарата с резким ограничением подвижности в суставах, пороки клапанов сердца, стеноз шейного отдела позвоночника, нарушение проходимости дыхательных путей, поражение органа зрения и др. Обе пациентки были низкого роста (132 и 146 см) .
Замедленное прогрессирование течение иногда на блюдается и при МПС II (синдроме Хантера). Два года назад в нашу клинику был госпитализирован 42-летний пациент с МПС II, который был диагностирован в возрасте 13 лет на основании характерных изменений внешнего вида и наличия синдрома Хантера у старшего брата и подтвержден при энзимологическом (дефицит активности идуронат-2-сульфатазы) и молекулярногенетическом (мутация с.236С>А гена IDS в гемизиготном состоянии) исследованиях . В течение длительного времени состояние пациента оставалось удовлетворительным. Успешно закончил школу, а затем институт. Работал инженером на заводе. С 30-летнего возраста прогрессирующее снижение чувствительности и боли в кистях и стопах, ухудшение зрения и выпадение центральных полей зрения, однако продолжал работать. Резкое ухудшение состояния, связанное с развитием сердечной недостаточности на фоне тяжелого порока аортального клапана, было отмечено только за год до госпитализации, т.е. в возрасте около 40 лет.
Министры путей сообщения Российской империи, СССР и Российской Федерации
Основная статья: Список министров путей сообщения России
(с 20.11.1809 — Главноуправляющие водяных и сухопутных сообщений, с 25.07.1810 — Главноуправляющие путей сообщения, с 29.09.1832 — Главноуправляющие путей сообщения и публичных зданий, с 23.06.1865 — Министры путей сообщения, с 7 ноября 1917 по 1946 — Народные комиссары путей сообщения)
- С 1809 г. Принц Ольденбургский, Георгий Петрович
- С 1812 г. Деволант Франц Петрович
- С 1818 г. Бетанкур, Августин Августинович
- С 1822 г. Александр Вюртембергский (1771-1833)
- С 1833 г. Толь, Карл Фёдорович
- С 1842 г. Клейнмихель, Пётр Андреевич
- С 1855 г. Чевкин, Константин Владимирович
- С 1862 г. Мельников, Павел Петрович
- С 1869 г. Бобринский, Владимир Алексеевич (министр), внук внебрачного сына Екатерины II, генерал, министр путей сообщения с 1869 г. При нём шло усиленное железнодорожное строительство по концессиям, в результате задолженность частных дорог казне возросла до огромных сумм, и министр был уволен.
- С 1871 г. Бобринский, Алексей Павлович, генерал, двоюродный брат предыдущего, министр путей сообщения с 1871 г. Считал, что железные дороги должны строиться за счет казны, но против этого возражал министр финансов М. Х. Рейтерн.
- С 1874 г. Посьет, Константин Николаевич
- С 1888 г. Паукер, Герман Егорович
- С 1889 г. Гюббенет, Адольф Яковлевич, служил в Министерстве финансов, затем в Министерстве путей сообщения, министр с 1889 г. Ввел правительственный надзор за тарифами по проезду на частных железных дорогах.
- С 1891 г. Витте, Сергей Юльевич
- С 1892 г. Кривошеин, Аполлон Константинович
- С 1895 г. Хилков, Михаил Иванович
- В 1905 г. Немешаев, Клавдий Семенович
- С 1905 г. Шауфус, Николай Константинович
- С 1908 г. Рухлов, Сергей Васильевич
- С 1915 г. Трепов, Александр Фёдорович
- С 1916 г. Кригер-Войновский, Эдуард Брониславович
- 2 марта — 4 июля 1917 Некрасов, Николай Виссарионович
- 11 — 24 июля 1917 Тахтамышев, Георгий Степанович
- 25 июля — 31 августа 1917 Юренев, Пётр Петрович
- 31 августа — 25 октября 1917 Ливеровский, Александр Васильевич
- 28 октября 1917 — февраль 1918 Елизаров, Марк Тимофеевич
- февраль 1918 — май 1918 Рогов, Алексей Гаврилович
- май 1918 — июль 1918 Кобозев, Пётр Алексеевич
- июль 1918 — март 1919 Невский, Владимир Иванович
- 1919—1920 Красин, Леонид Борисович
- 25 марта — 10 декабря 1920 Троцкий, Лев Давидович
- 1920—1921 Емшанов, Александр Иванович
- 1921 — 2 февраля 1924 Дзержинский, Феликс Эдмундович
- 2 февраля 1924 — 11 июня 1930 Рудзутак, Ян Эрнестович
- 11 июня 1930 — 2 октября 1931 Рухимович, Моисей Львович
- 2 октября 1931 — 28 февраля 1935 Андреев, Андрей Андреевич
- 28 февраля 1935 — 22 августа 1937 Каганович, Лазарь Моисеевич
- 22 августа 1937 — 5 апреля 1938 Бакулин, Алексей Венедиктович
- 5 апреля 1938 — 25 марта 1942 Каганович, Лазарь Моисеевич
- 25 марта 1942 — 26 февраля 1943 Хрулёв, Андрей Васильевич
- 26 февраля 1943 — 20 декабря 1944 Каганович, Лазарь Моисеевич
- 20 декабря 1944 — 5 июня 1948 Ковалёв, Иван Владимирович
- 5 июня 1948 — 14 января 1977 Бещев, Борис Павлович
- 14 января 1977 — 29 ноября 1982 Павловский, Иван Григорьевич
- 29 ноября 1982 — 26 декабря 1990 Конарев, Николай Семёнович
- 8 мая — 26 ноября 1991 Матюхин, Леонид Иванович
- 20 января 1992 — 9 августа 1996 Фадеев, Геннадий Матвеевич
- 22 августа 1996 — 14 апреля 1997 Зайцев, Анатолий Александрович
- 14 апреля 1997 — 21 мая 1999 Аксёненко, Николай Емельянович
- 29 мая — 16 сентября 1999 Старостенко, Владимир Иванович
- 16 сентября 1999 — 3 января 2002 Аксёненко, Николай Емельянович
- 4 января 2002 — 22 сентября 2003 Фадеев, Геннадий Матвеевич
- 7 октября 2003 — 9 марта 2004 Морозов, Вадим Николаевич
Клиническая картина
Ревматический митральный стеноз, как правило, диагностируется у женщин. В основном пациентки обращаются к врачу с такими жалобами:
- одышка (сопутствует физическим нагрузкам повышенной интенсивности);
- боли в груди;
- иногда – учащенное сердцебиение.
 Одышка – следствие увеличения легочного застоя на фоне усиленного выброса крови в малый круг при повышенной физической активности. Нередко этот симптом дополняется кашлем (проявляется во время ходьбы), а также тахикардией (учащенным сердцебиением), при прослушивании определяется измененный тон открытия митрального клапана.
Одышка – следствие увеличения легочного застоя на фоне усиленного выброса крови в малый круг при повышенной физической активности. Нередко этот симптом дополняется кашлем (проявляется во время ходьбы), а также тахикардией (учащенным сердцебиением), при прослушивании определяется измененный тон открытия митрального клапана.
Сочетанный митральный порок накладывает свой отпечаток на цвет лица пациентов – оно приобретает желтовато-бледный оттенок, губы становятся синюшными. Больные МПС выглядят астеничными, нередко с чертами физического инфантилизма. В ряде случаев течению болезни сопутствует характерный ярко-красный румянец на щеках – следствие синтеза печенью гистаминоподобных веществ.
Клапанная недостаточность крайне редко является самостоятельным заболеванием – это, скорее, промежуточный этап развития митральных и аортальных пороков сердца (комбинированных). После нее, как правило, возникает и стеноз.
Наркомат путей сообщений
Основные статьи: Народный комиссариат путей сообщения РСФСР и Народный комиссариат путей сообщения СССР
После Октябрьской революции советской власти было необходимо обеспечить централизацию в управлении железнодорожным транспортом. При формировании нового правительства был образован Народный комиссариат путей сообщения РСФСР (НКПС).
В ходе Первой мировой и гражданской войн было разрушено более 60 % сети, 90 % локомотивного и 80 % вагонного парка. Только к 1928 году удалось в основном восстановить разрушенный железнодорожный транспорт и перевозки довести до объёма 1913 года.
Здание МПС
В 1923 году после образования СССР Народный комиссариат путей сообщения РСФСР был преобразован в общесоюзный Народный комиссариат путей сообщения СССР.
В 1931 и 1932 годах Советом народных комиссаров СССР был принят ряд постановлений, направленных на интенсификацию перевозок и улучшение работы железнодорожного и безрельсового транспорта.
В 1932 году было принято решение Совета народных комиссаров о реконструкции железных дорог. Этим решением предусматривалось: усиление пути за счёт укладки более тяжёлых рельсов, широкое использование щебёночного балласта, создание мощных паровозов (ФД, ИС), большегрузных 4-осных вагонов, перевод подвижного состава на автотормоза и автосцепку, создание систем полуавтоматической и автоматической блокировки, внедрение механической и электрической централизации стрелок и сигналов и др.
В 1940 году эксплуатационная длина сети достигла 106,1 тыс. км, перевозки грузов составили 592,6 млн т.
Во время Великой Отечественной войны большая часть сети железных дорог в европейской части СССР была полностью разрушена, потеряно 40 % вагонов и 50 % локомотивов. Несмотря на это, железнодорожный транспорт полностью обеспечил военные перевозки и доставку грузов на фронт.
Дизайн
Японский производитель выпускал две «Мазды МПС». Это заряженный хетчбек на основе «тройки» и седан. Последний был сделан на базе автомобиля Mazda-6. МПС-версия практически не отличается от гражданской внешне. В этом и вся «фишка».

Только истинные фанаты «Мазды» смогут отличить эту машину от обычной, гражданской версии. То же самое касается и седана. Здесь все те же раскосые фары, узнаваемая решетка радиатора с фирменным значком и рельефный капот. Единственное, по чем можно распознать заряженную версию МПС – это по огромным 18-дюймовым дискам на низкопрофильной резине. Причем такие колеса стоят как на третьей, так и на шестой серии «Мазды МПС». Несмотря на свой год выпуска (а это 2005-й и 2006-й для седана и хетчбека соответственно), машины выглядят довольно стильно и современно. Этот автомобиль универсален и подойдет как сильному, так и слабому полу.
Как бороться с проблемой
На этапе компенсации лечение МПС предполагает соблюдение надлежащего режима. Это необходимо для того, чтобы предотвратить возможные осложнения, которые впоследствии могут привести к сердечной недостаточности. Поскольку сочетанный митральный порок в основном следствие ревматического эндокардита, при рецидивах основного заболевания больному показана комплексная противоревматическая терапия (проводится исключительно в условиях стационара под строгим контролем врача).
Пациенты с МПС должны избегать усиленных физических нагрузок, стрессов, то есть всех тех факторов, которые могли бы привести к появлению основных симптомов нарушения работы сердца – одышки, тахикардии.
Важно: лекарственное лечение при сочетанном ПМК направлено не только на борьбу с ревматизмом, но и на предупреждение развития сердечной недостаточности. Медикаментозная терапия также проводится в случае появления осложнений недостаточности митральных клапанов у детей и взрослых (тромбоэмболий, фибрилляции предсердий)
Медикаментозная терапия также проводится в случае появления осложнений недостаточности митральных клапанов у детей и взрослых (тромбоэмболий, фибрилляции предсердий).
Основные препараты:
- Антикоагулянты.
- Антиагреганты.
- Бета-блокаторы.
Виды операций при МПС:
- Внутрисосудистый метод. В бедренную артерию (либо другой крупный сосуд) вводят специальный катетер, который под контролем рентгенаппаратуры направляют к двустворчатому клапану. Далее, с помощью соответствующих инструментов хирург расширяет клапанное отверстие при стенозе либо, если речь идет о недостаточности, пациенту проводится пластика митрального клапана. Примечательно, что такая операция проводится и внутриутробно, что позволяет предотвратить врожденный МПС.
- Оперативное вмешательство на открытом сердце (предполагает временную остановку кровообращения). С помощью данной методики хирурги могут осуществлять пластику клапанного фиброзного кольца, а также устанавливать биологический имплантат (искусственный протез).
Хирургическое лечение митрального стеноза предполагает комиссуротомию (устранение прогиба, разделение сращенных клапанных створок), вальвулопластику – восстановление их первоначальной формы, протезирование.
 Комиссуротомия – хирургическое вмешательство, которое показано больным с митральным стенозом. При клапанной недостаточности пациентам проводят операцию по протезированию пораженного клапана.
Комиссуротомия – хирургическое вмешательство, которое показано больным с митральным стенозом. При клапанной недостаточности пациентам проводят операцию по протезированию пораженного клапана.
При МПС умеренной выраженности женщинам разрешается рожать ребенка. Тяжелые пороки МК – прямое противопоказание к беременности. В случае если на клапане проводилось оперативное вмешательство, зачатие осуществляется не ранее, чем через год после процедуры.
Технические характеристики «тройки»
Итак, сперва рассмотрим младшую серию МПС. Именно в подкапотном пространстве скрывается весь потенциал этой «Мазды». На «Мазду-3 МПС» ставился другой, более объемный и мощный двигатель.

Вышедшая на свет в 2006-м году Mazda-3 МПС просто «рвала на куски» новомодные «Мерседесы» и «БМВ». Это был настоящий успех для японского производителя. Ведь впервые он установил турбированный двигатель на серийную, дешевую машину. Этот автомобиль утирал нос даже премиальному сегменту в плане динамики. Что касается конкретных цифр, разгон до сотни занимал всего 6 секунд. Максимальная скорость была 250 километров в час.
Машина имела высокий расход топлива. В городе показатель составлял не ниже 13 с половиной литров. В смешанном цикле «тройка» укладывалась в десятку. Кстати, для этого мотора подходил только 98-й бензин. Некоторые устанавливают на «Мазду» газобалонное оборудование с целью экономии. Ведь октановое число пропан-бутана – больше ста. А значит, что топливо пригодно для использования в моторе подобного типа. Но среди автомобилистов ходит много споров по поводу ГБО на турбированных двигателях. Тем не менее, такое часто можно встретить на заряженных «Форестерах» и других машинах японского автопрома.
Почему возникает проблема
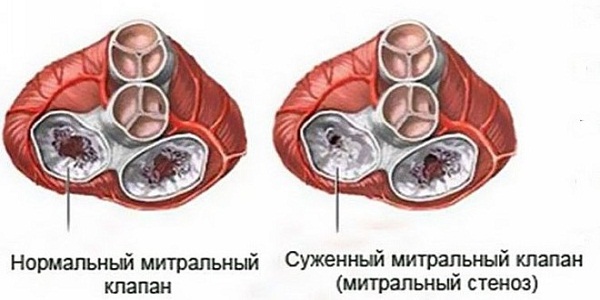
МПС развивается на фоне ревматического поражения митрального клапана сердца. При такой патологии, как ревматизм, в аномальный процесс вовлекаются все структурные элементы миокарда – эндокард, перикард, сосудистая система мышцы. Симптомы и тяжесть течения заболевания определяются тем, насколько сильно поражен клапанный аппарат.
На более поздних этапах развития патологии сращенные отверстия «обрастают» отложениями солей кальция – это влечет за собой нарушение работы, снижение подвижности (изменение противофазы) митрального клапана (МК).
Помимо ревматических патологий митральных клапанов (основная причина проблемы), приводить к появлению пороков могут и другие провоцирующие факторы. Так, по мнению экспертов, МПС в ряде случаев являются следствием и гемодинамических воздействий, которым подвергается функционирующий клапан. Комиссуры подвергаются нагрузке, на них появляются надрывы, которые, в свою очередь, постепенно «обрастают» тромбами. Это влечет за собой дальнейшее развитие стеноза и прогрессирование порока.
Врожденные ПМК (например, пролапс митрального клапана) – следствие нарушения внутриутробного развития ребенка либо результат перенесенного матерью инфекционного заболевания. возникают на фоне ревматизма или бактериального эндокардита.
В редких случаях к стенозу (недостаточности) двустворчатого клапана могут приводить такие причины:
- миксома (доброкачественное опухолевое образование, возникает в области предсердия);
- системные заболевания (склеродермия, волчанка);
- пролапс клапана при тонких, прогнутых, сильно измененных створках и сдерживающих их нитях соединительных тканей;
- аневризма сердца;
- инфаркт миокарда;
- обструктивная гипертрофическая кардиомиопатия;
- тяжелые формы гипертонии;
- аортальная недостаточность;
- синдрома Марфана.
Прогноз и профилактика
Даже незначительные МПС со временем прогрессируют при повторяющихся ревматических эпизодах. В дальнейшем при отсутствии надлежащего лечения тромбоэмболические осложнения и сердечная недостаточность могут привести к смерти больных с МПС. Только своевременная операция на митральном клапане существенно снижает риск летального исхода и повышает качество жизни пациентов с соответствующими диагнозами.
Профилактика митральных пороков сводится к предупреждению возникновения обуславливающих эти нарушения патологических состояний (ревматизма и эндокардита). Таковыми являются:
- хронические инфекционные, воспалительные заболевания верхних дыхательных путей, миндалин, носоглотки;
- кариес;
- дефицит физической активности, неправильное питание, регулярные стрессы.
Пациентам с врожденными МПС рекомендуется закаливание, тренировки умеренной интенсивности, любые профилактические мероприятия, направленные на укрепление иммунитета.
Больные должны полностью отказаться от курения и употребления спиртных напитков, регулярно посещать врача-кардиолога, делать УЗИ сердца, по рекомендации специалиста принимать соответствующие препараты (например, антикоагулянты либо медикаменты для предотвращения сердечной недостаточности).
Основная опасность пороков передней створки митрального клапана заключается в том, что они долгое время «молчат». С большинством проявлений пациенты сталкиваются тогда, когда стеноз (недостаточность) достигли критической фазы, и требуется хирургическое вмешательство. Именно поэтому своевременное обследование у кардиолога и правильно подобранное лечение (профилактика) МПС помогут избежать тяжелых осложнений и операции на сердце.
Заключение
Итак, мы выяснили, что собой представляет «Мазда МПС». Как видите, это довольно быстрый автомобиль «из народа». Но первооткрывателями этого направления «хот хетчей» поистине являются немцы. Именно с «Фольксвагеном Гольф ГТИ» началась эта гонка производителей. Сейчас эти машины очень популярны в народе. Ведь не каждый имеет возможность приобрести дорогой автомобиль люксового класса, либо спорт-кар. Некоторым это просто не нужно. Достаточно просто иметь заряженную «бюджетку», которая, не выделяясь ничем из общего потока, сможет обогнать любой приспортивленный «Мерседес» или «БМВ».