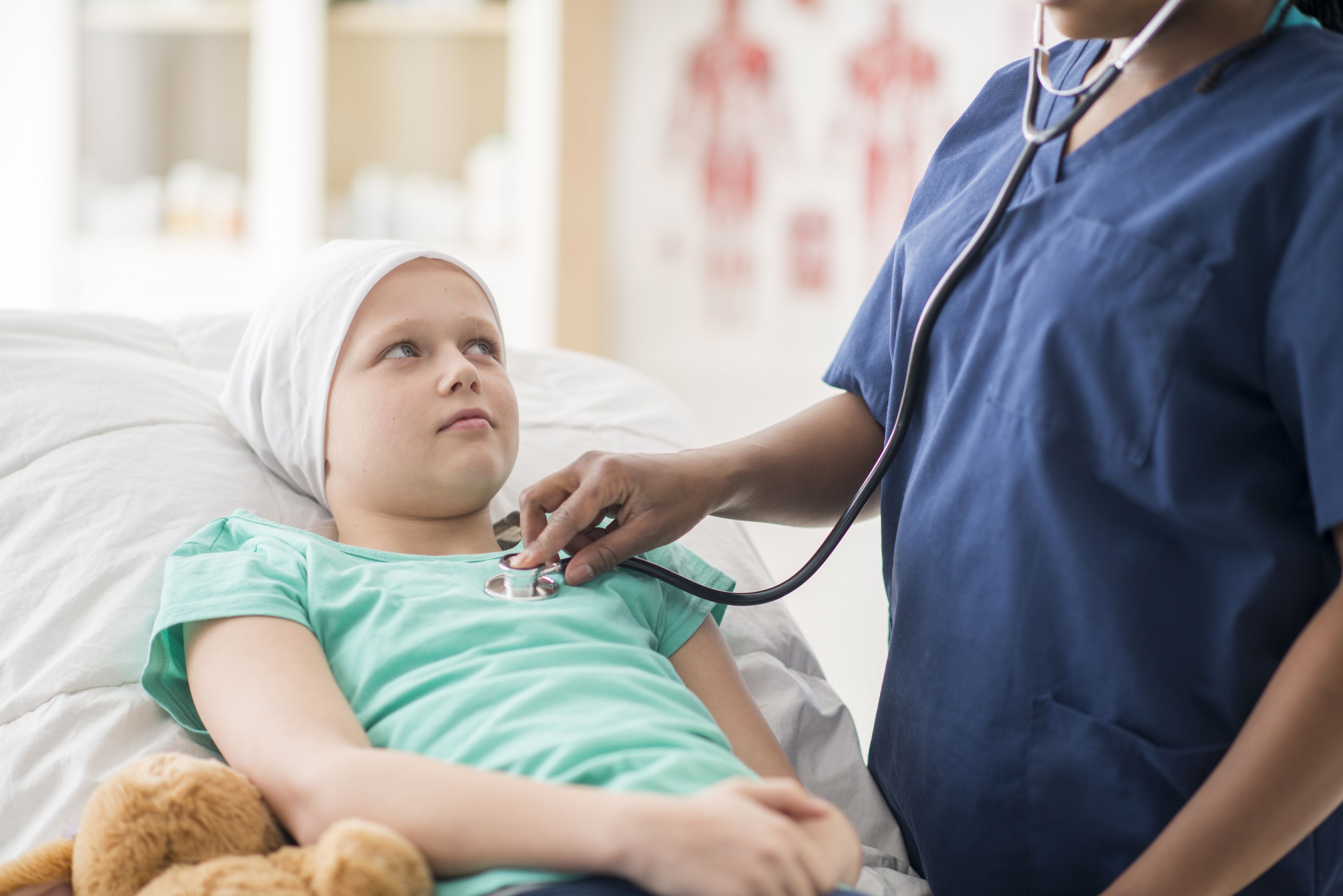
Лечение острого лимфобластного лейкоза у детей
Лечение ОЛЛ обычно проходит в несколько этапов:
-
Первый этап — индукционная терапия (лечение при помощи электромагнитных волн). Цель этой фазы — убить как можно больше бластных клеток в крови и костном мозге;
-
Второй этап – консолидирующая химиотерапия. Во время этой фазы необходимо уничтожить бласты, оставшиеся после первого этапа. Они могут быть неактивными, однако, обязательно начнут размножаться и вызовут рецидив;
-
Третий этап – поддерживающая терапия. Цель здесь та же самая, что и на втором этапе, но дозы лекарств значительно ниже. При этом поддерживающая терапия крайне важна, чтобы избавиться от негативных последствий химиотерапии.
На протяжении всего курса лечения у ребенка будут регулярно брать новые анализы крови и костного мозга. Это необходимо, чтобы выяснить насколько хорошо организм реагирует на лечение.
Стратегия борьбы с ОЛЛ будет варьироваться в зависимости от возраста ребенка, подтипа заболевания и степени риска для здоровья. В общих чертах для лечения острого лимфобластного лейкоза у детей используют пять видов лечения:
-
Химиотерапия. Это наиболее распространенный метод лечения ОЛЛ и лейкемии. Она обычно предполагает комбинацию из нескольких препаратов (антиметаболиты, винкаалкалоиды, синтетические производные подофиллина, алкилирующие агенты и т.д.). При этом в каждом случае комбинация препаратов подбирается индивидуально. Лекарства для химиотерапии могут приниматься перорально, либо вводиться в вену или мышцы. В отдельных случаях препараты могут вводить непосредственно в спинномозговой канал (дефектные клетки могут «прятаться» внутри спинного мозга).
-
Лучевая терапия. Представляет собой метод лечения ионизирующей радиацией, которая убивает раковые клетки и останавливает их рост. Источником излучения может быть специальный аппарат (внешняя лучевая терапия) или радиоактивные вещества, доставляемые в организм или непосредственно к источнику раковых клеток (внутренняя лучевая терапия). При лечении ОЛЛ онкологи назначают лучевую терапию только в самых крайних случаях с высоким риском, поскольку радиация крайне негативно сказывается на развитии мозга, особенно у детей младшего возраста.
-
Таргетная (молекулярно-таргетная) терапия. Используется для целевого выявления и уничтожения раковых клеток без ущерба для всего организма. Препараты, называемые ингибиторами тирозинкиназы, блокируют фермент, который стимулирует рост бластных клеток, вызванный специфическими генетическими мутациями.
-
Химиотерапия в сочетании с трансплантацией стволовых клеток. Она призвана убить собственные бласты организма и заменить кроветворящие клетки донорскими. Это может быть необходимо, если была замечена генетическая аномалия собственных стволовых клеток или они серьезно пострадали после предыдущих этапов лечения. Собственные стволовые клетки пациента (или клетки донора) замораживают, а затем приступают к интенсивному курсу химиотерапии. После этого сохраненные стволовые клетки пересаживают обратно в костный мозг. Трансплантация стволовых клеток может иметь тяжелые краткосрочные и долгосрочные побочные эффекты, поэтому редко применяется для лечения ОЛЛ у детей и подростков. К ней прибегают при рецидиве болезни.
-
Кортикостероиды. Детям с ОЛЛ часто назначают курс кортикостероидных препаратов, таких как преднизон или дексаметазон. Однако у этих препаратов могут быть различные побочные эффекты, включая набор веса, повышение сахара в крови, опухание лица.
Новым подходом при лечении острого лимфобластного лейкоза у детей является так называемая CAR-T терапия, или адаптивная клеточная терапия. Препарат изготавливается из крови самого пациента. Клетки модифицируются таким образом, чтобы позволить им идентифицировать аномальные бластные клетки и устранить их.
Нужно понимать, что лечение острого лимфобластного лейкоза всегда рискованно и сопровождается множеством побочных эффектов. Они могут включать:
-
анемию (падение уровня эритроцитов);
-
легкое кровотечение;
-
тошноту, рвоту;
-
язвы во рту;
-
выпадение волос;
-
диарею;
-
истончение костей;
-
снижение иммунитета и сопутствующие инфекции.
Пациенту с ОЛЛ необходимо крайне тщательно соблюдать личную гигиену во время всего курса лечения и восстановления. Любая болезнь (даже обычная ОРВИ) может спровоцировать тяжелейшие последствия
Ребенок будет нуждаться в регулярных осмотрах и после успешного лечения, чтобы избежать рецидива.
Хронический миелолейкоз
Этот тип лейкемии составляет около 25% всех лейкозов, следовательно, возникает в частоте 1–2 случая на 100 000 человек в год. Чаще всего заболевание развивается в возрастной группе 45–55 лет, с более высокой частотой у мужчин. У детей недуг встречается очень редко.
Характерной особенностью хронического миелолейкоза является наличие так называемой филадельфийской хромосомы. Эта хромосома представляет собой компонент клеточного ядра и сохраняется в качестве индивидуального измерения генов (т.е. ДНК). В клетке хромосом несколько, а при этом типе лейкоза именно 22-я хромосома является укороченной, и на ней соединены 2 гена, которые принадлежат каждый к другой хромосоме. Соединяясь друг с другом, они создают проблемы, которые заключаются в чрезмерной пролиферации лейкозных клеток, а также повышенной устойчивости к их гибели. Тем не менее, у людей с филадельфийской хромосомой лучший прогноз по сравнению с теми, у которых она отсутствует (5% случаев хронического миелоидного лейкоза).
Лейкемия: диагностика
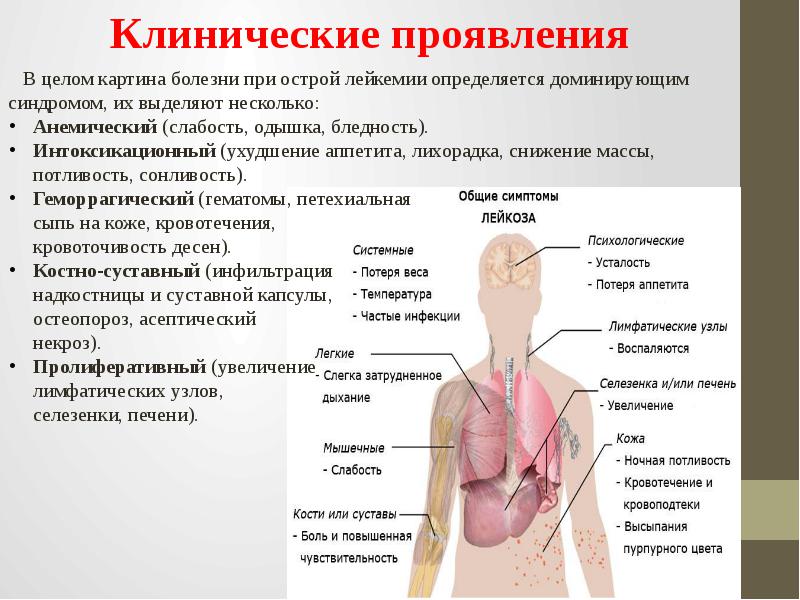
Хотя хронический лейкоз обычно остается бессимптомным в течение длительного времени, острые формы начинаются относительно внезапно и быстро прогрессируют. Симптомы, такие как снижение работоспособности, бледность, учащенное сердцебиение, частые носовые кровотечения или постоянная лихорадка, также встречаются при многих других, иногда и безвредных заболеваниях. Вот почему они не всегда воспринимаются достаточно серьезно. Тем не менее, такие жалобы всегда наводят на мысль о лейкемии. Поэтому обязательно стоит сходить к врачу.
Первый контакт при подозрении на рак крови – семейный врач. При необходимости он направит пациента к специалисту, например специалисту по крови и раку (гематолог или онколог).
Беседа и медицинский осмотр
Врач сначала соберет историю болезни (анамнез). Для этого он спрашивает, как пациент чувствует себя, каковы симптомы и как долго они дляться
Также может быть важно предоставить информацию о любых других заболеваниях, которые существуют в настоящее время или были ранее. Кроме того, врач спрашивает, например, получает ли пациент какие-либо лекарства и известны ли семейные раковые заболевания
Затем следует тщательный медицинский осмотр. Помимо всего прочего, врач прослушивает легкие и сердце, измеряет артериальное давление и пальпирует печень, селезенку и лимфатические узлы. Результаты помогают врачу лучше оценить общее состояние пациента.
Анализ крови
Важным исследование при подозрении на лейкоз является анализ крови. Общий анализ крови указывает, помимо прочего, на количество лейкоцитов, эритроцитов и тромбоцитов. Для дифференциальной картины крови различные подгруппы лейкоцитов измеряются индивидуально. Кроме того, под микроскопом можно оценить внешний вид клеток крови.
В дополнение к клеткам крови, лаборатория также оценивает другие параметры крови, такие как почечные показатели и печеночные ферменты. Эти значения показывают, насколько хорошо работают эти два органа. Если лейкемия будет прогрессировать, то и показатели почек и / или печени у пациента будут плохими, это необходимо учитывать при планировании лечения.
Лаборатория также проверяет наличие каких-либо признаков заражения бактериями, вирусами или грибками в крови. Так как эти патогены также могут быть причиной некоторых симптомов, таких как повышение уровня лейкоцитов, лихорадка и усталость.
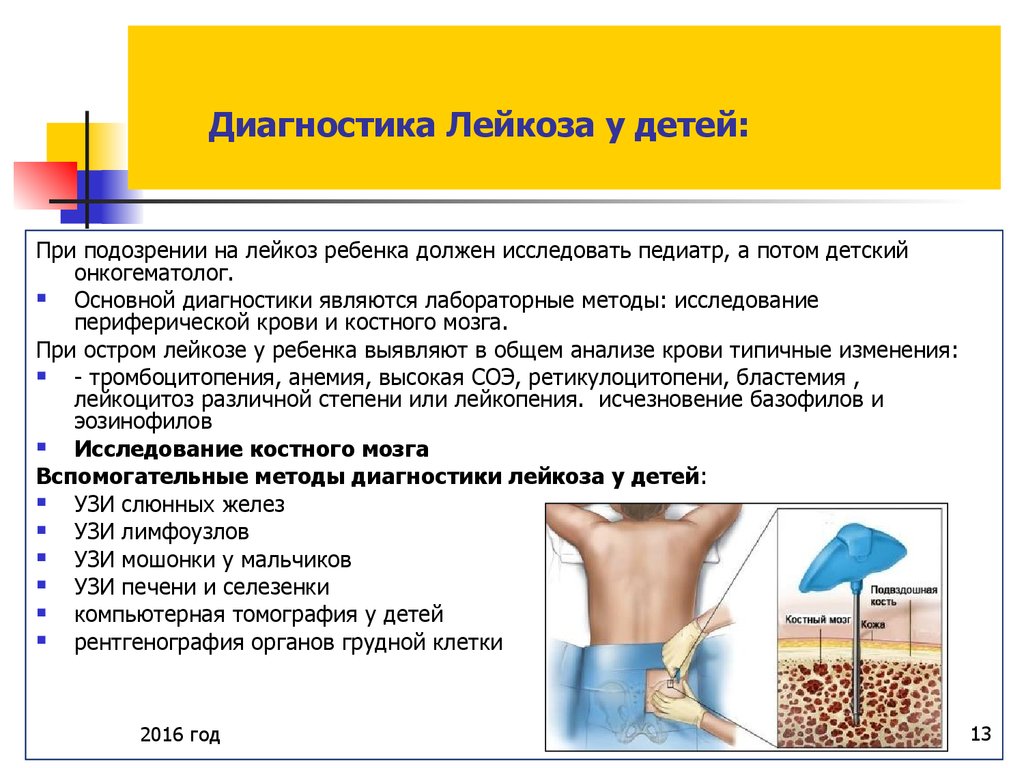
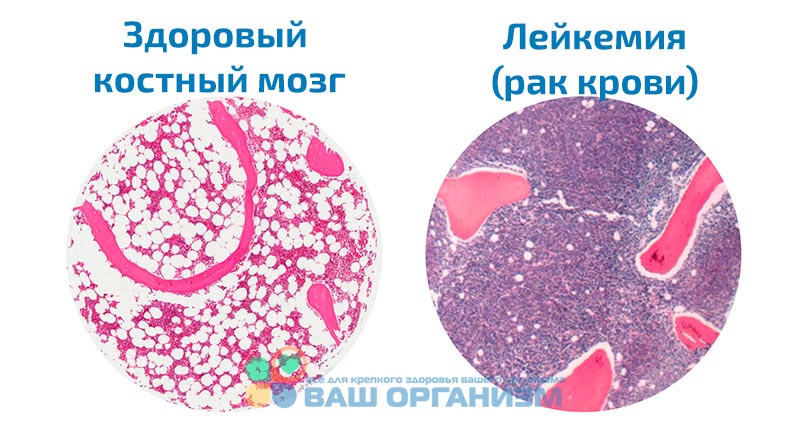
Исследование костного мозга
Подозрение на любой лейкоз требует тщательного обследования костного мозга пациента. Для этого врач берет образец костного мозга под местной анестезией специальной иглой, обычно из тазовой кости (пункция костного мозга). Количество и внешний вид клеток костного мозга исследуются в лаборатории. Типичные изменения могут четко обнаружить лейкоз. Иногда даже форма заболевания может быть определена. Кроме того, клетки можно исследовать на предмет изменений в их геноме (например, «Филадельфийская хромосома» при хроническом миелолейкозе).
Взрослые и старшие дети обычно получают местную анестезию перед пункцией костного мозга. Для маленьких детей может быть полезен короткий наркоз. Вся процедура обычно занимает около 15 минут и может быть выполнен амбулаторно.
Дальнейшие исследования
Если диагноз лейкемии подтвержден, часто необходимы дальнейшие исследования . Они должны показать, поражены ли другие области тела и органы раковыми клетками. Общее состояние пациента также можно лучше оценить с помощью таких обследований
Это важно для планирования терапии
Например, можно исследовать внутренние органы (селезенку, печень и т. д.) с помощью ультразвука.
Возможно также компьютерная томография (КТ) . Эта техника визуализации также полезна для оценки костей
Это важно, если врач подозревает, что раковые клетки распространились не только в костном мозге, но и в самой кости. Иногда также выполняется магнитно-резонансная томография (МРТ) или сцинтиграфия
При остром лимфолейкозе (ОЛЛ), а также при некоторых подтипах острого миелоидного лейкоза (ОМЛ) раковые клетки иногда проникают в мозг или мозговые оболочки. Возможные признаки включают головные боли и нервные расстройства, такие как помутнение зрения и паралич. Поэтому можно взять образец спинномозговой жидкости (люмбальная пункция) и проанализировать в лаборатории. МРТ также может быть полезна для обнаружения раковой атаки мозга.
Органы кроветворения и ХЛЛ
Для начала полезно разобраться, как вообще устроено кроветворение в организме и какую роль в этом играет костный мозг.
Нужно знать, что человеческий организм – это огромная фабрика, на которой непрерывно вырабатываются новые клетки и новые ткани. Они приходят на замену отмершим «выработавшим ресурс» клеткам.
Понятие о стволовых клетках
Стволовыми клетками называют особый тип клеток в организме, которые могут трансформироваться практически в любую иную форму: клетки печени, кожи, мозга или крови. Они формируются в костном мозге. Те стволовые клетки, которые участвуют в кроветворении, называются гемопоэтическими (стволовыми клетками крови).
Чем так важны стволовые клетки крови?
Кровяные тельца непрерывно стареют, повреждаются и погибают. На них место должны непрерывно поступать новые, причем в достаточном количестве. Так, например, в норме у здорового взрослого человека должно содержаться от 500 до 1500 лимфоцитов на 1 мкл (примерно 25-40% от общего объема крови).
Стволовые клетки продуцируются в основном в мягкой губчатой ткани костей, но некоторое их число также можно встретить в циркулирующей крови.
Гемопоэтические клетки активно трансформируются в лимфоидные и миелоидные стволовые клетки:
- Лимфоидные вырабатывают лимфобласты, которые в свою очередь преобразуются в несколько типов лейкоцитов, включая лимфоциты и NK-клетки;
-
Миелоидные, соответственно, продуцируют миелобласты. А те превращаются в другие типы лейкоцитов: гранулоциты, эритроциты и тромбоциты.
У каждого типа клеток крови своя специализация и предназначение.
-
Лейкоциты активно противостоят инфекциям и внешним раздражителям.
-
Красные кровяные тельца (эритроциты) отвечают за перенос кислорода из легких к тканям и доставку углекислого газа обратно в легкие для удаления.
-
Тромбоциты образуют сгустки, чтобы замедлить или прекратить кровотечение.
Хронический миелолейкоз
Наиболее частая форма заболевания. Возникает у детей и молодых людей, длится много лет. В начальной стадии заболевания симптомы либо отсутствуют, либо беспокоит тяжесть в левом подреберье за счет увеличения селезенки. Болезнь выявляется часто при исследовании анализа крови во время профилактического осмотра.
Далее развивается утомляемость, потливость, слабость (связаны с нарастанием анемии). У ½ больных выявляют инфаркт селезенки, который протекает с острыми болями в животе, повышением температуры тела. Селезенка достигает значительных размеров. Она легко пальпируется при осмотре. Печень тоже увеличивается, но ее функции не страдают. Редко бывает желтушность кожных покровов. Характерны боли в области сердца, аритмии. Геморрагических изменений нет. Больные длительно сохраняют работоспособность. Хорошо поддаются лечению. Подробнее о миелобластном лейкозе можно узнать из этой статьи.
В терминальной стадии появляются невралгические боли по ходу нервных корешков, наклонность к кровоизлияниям, распространенной инфекции.
Причины возникновения
В развитии лейкоза отмечается роль ионизирующей радиации. Из других экзогенных факторов отмечается бензол, который, кроме аплазии костного мозга, может вызвать лейкоз у человека и животных, а также диметиламиноазобензол, ортоамидоазотолуол, 9, 10-диметил-1,2 бензантрацен.
Доказано, что химические соединения, образующиеся в организме в процессе межуточного обмена веществ, играют роль в развитии опухолей и лейкозов. Так, метилхолантрен был получен из дезоксихолевой кислоты, содержащейся в желчи.
Большую роль в патогенезе лейкозов приписывают эндокринным факторам. Считается, что эстрогены являются лейкемогенами.
Многочисленные клинические и экспериментальные данные подтверждают антилейкозогенное действие гормонов гипофиза и коры надпочечников, деятельность которых, как известно, связана с функцией половых желез.
Из других эндогенных факторов в развитии лейкоза известную роль играет наследственная отягощенность.
Т-клеточный лейкоз вызывается вирусами.
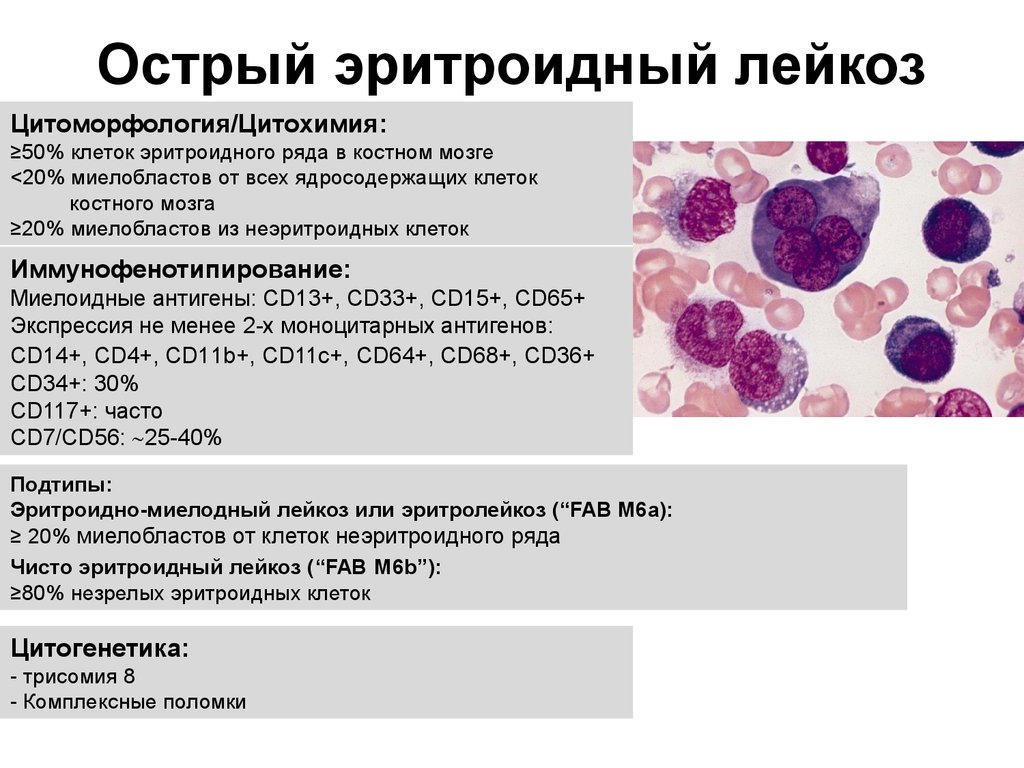
Лечение миелоидной саркомы: химиотерапия
Химиотерапия — это использование противораковых лекарств, которые вводятся в вену, под кожу или в спинномозговую жидкость (ликвор), или препаратов, которые принимаются внутрь для разрушения или контроля раковых клеток. За исключением случаев, когда препарат вводится в ликвор, эти средства попадают в кровоток и достигают всех областей тела, что делает это лечение полезным при раковых заболеваниях, таких как лейкемия, которые распространяются по всему организму. Химиотерапия является основным методом лечения для большинства людей с острым миелолейкозом (ОМЛ). Химиотерапия часто не рекомендуется для пациентов со слабым здоровьем, но пожилой возраст сам по себе не является препятствием для получения химиотерапии.
Лечение МЛ обычно делится на этапы:
- Индукция является первой фазой лечения. Цикл короткий и интенсивный, обычно длится около недели. Цель состоит в том, чтобы очистить кровь от лейкозных клеток (бластов) и уменьшить количество бластов в костном мозге до нормального уровня.
- Консолидация — химиотерапия после того, как пациент восстановился после индукции. Она предназначена для того, чтобы убить небольшое количество лейкозных клеток, которые все еще существуют, но их не видно (потому что их мало). Для консолидации химиотерапия проводится циклично, за каждым периодом лечения следует период отдыха, чтобы дать организму время восстановиться.
- Третья фаза, называемая поддержкой (или постконсолидацией), включает введение малой дозы химиотерапии в течение месяцев или лет после завершения консолидации. Это часто используется для лечения острого промиелоцитарного лейкоза, но редко используется для других типов ОМЛ.
Обратите внимание
Схемы химиотерапии, используемые для лечения МЛ, интенсивны и могут вызывать серьезные побочные эффекты, поэтому лечение обычно проводится в больнице.
Побочные эффекты
Химиопрепараты могут воздействовать на некоторые нормальные клетки в организме, что может привести к побочным эффектам. Они зависят от типа и дозы принимаемых лекарств и от того, как долго они принимаются. Побочные эффекты могут включать в себя:
- выпадение волос;
- потерю аппетита;
- тошноту и рвоту;
- диарею или запор.
Химиопрепараты также влияют на нормальные клетки костного мозга, что может снизить количество клеток крови. Это может привести к:
- Повышенному риску инфекций (из-за того, что слишком мало нормальных лейкоцитов).
- Легким кровоподтекам или кровотечениям (от слишком малого количества тромбоцитов).
- Усталости и одышке (из-за слишком малого количества эритроцитов).
Большинство побочных эффектов химиотерапии исчезают после окончания лечения. Низкое количество клеток крови может сохраняться несколько недель, но затем должно вернуться к норме.
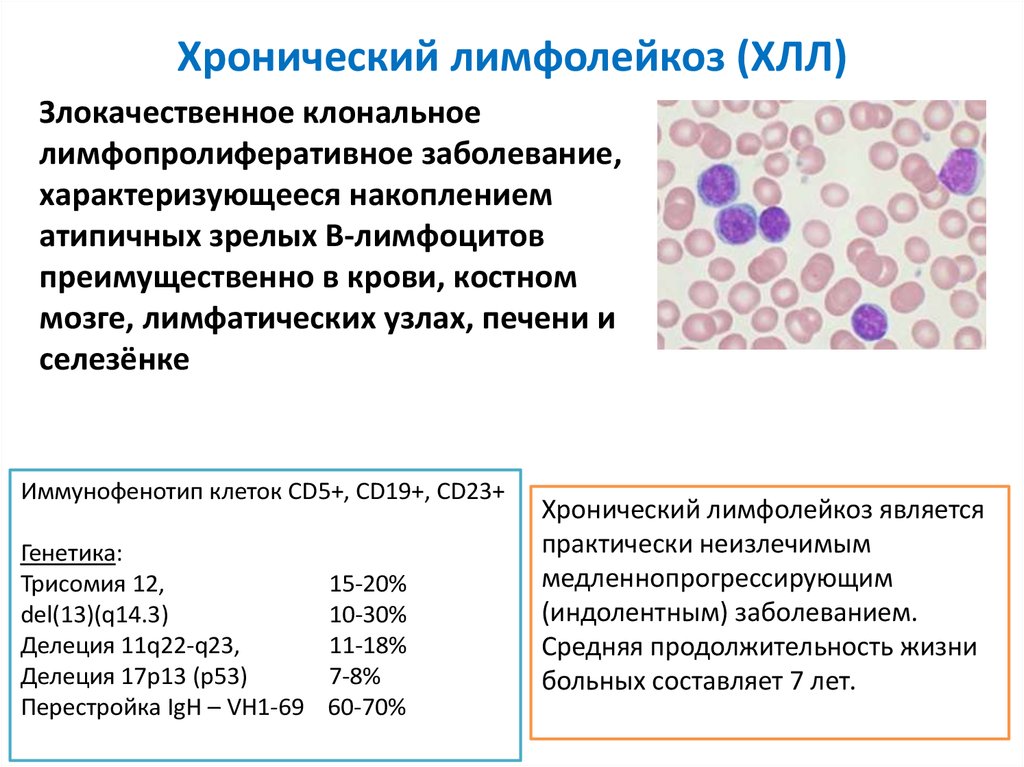
Хронический лимфобластный лейкоз
Лимфатическая лейкемия
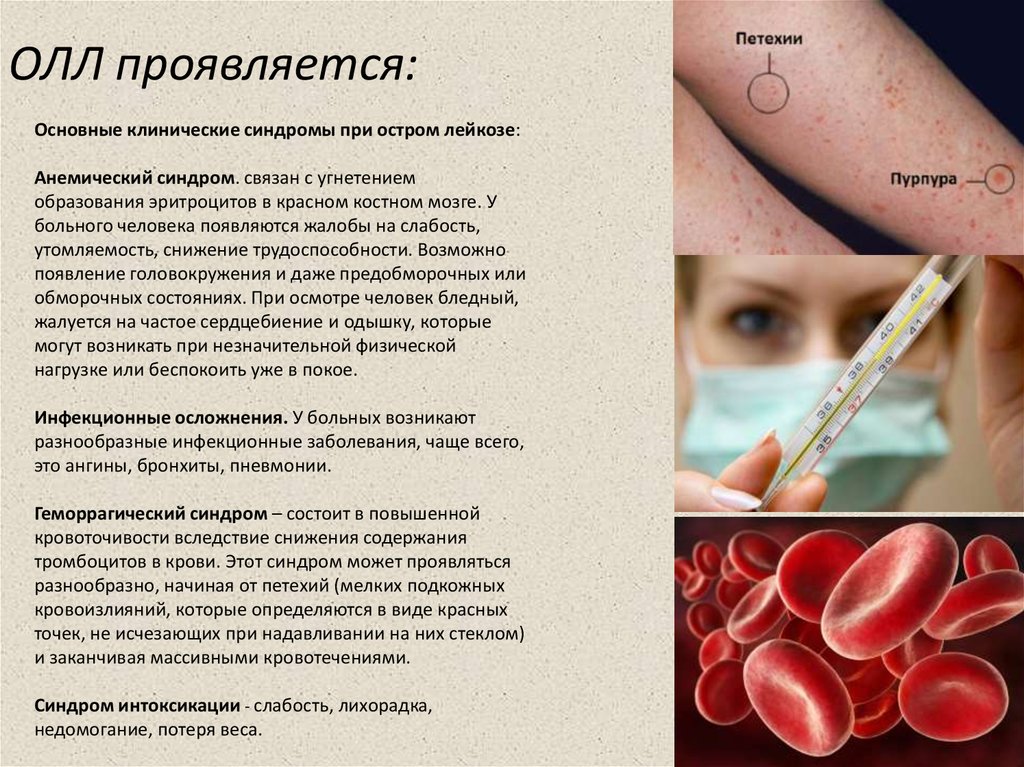
Для лимфатической лейкемии характерны следующие симптомы:
- Потеря аппетита, резкое похудение. Слабость, головокружение, сильные головные боли. Усиление потоотделения.
- Увеличение лимфатических узлов (от размера с небольшую горошину до куриного яйца). Они не связаны с кожным покровом и легко перекатываются при пальпации. Их можно прощупать в области паха, на шее, подмышками, иногда в полости живота.
- При увеличении лимфатических узлов средостения, происходит сдавливание вены и возникает отек лица, шеи, рук. Возможно их посинение.
- Увеличенная селезенка выступает на 2-6 см из-под ребер. Примерно на столько же выходит за края ребер и увеличенная печень.
- Наблюдается частое сердцебиение и нарушение сна. Прогрессируя, хронический лимфобластный лейкоз вызывает у мужчин снижение половой функции, у женщин — аменорею.
Анализ крови при таком лейкозе показывает, что в лейкоцитарной формуле резко увеличено количество лимфоцитов. Оно составляет от 80 до 95 % . Количество лейкоцитов может достигать 400 000 в 1 мм³. Кровяные пластинки — в норме (или немного занижены). Количество гемоглобина и эритроцитов — значительно снижено. Хроническое течение болезни может быть растянуто на период от трех до шести-семи лет.
Лечение лимфолейкоза
Особенность хронического лейкоза любого вида в том, что он может протекать годами, сохраняя при этом стабильность. В этом случае, лечение лейкоза в стационаре можно и не проводить, просто периодически проверять состояние крови, при необходимости, заниматься укрепляющей терапией в домашних условиях. Главное соблюдать все предписания врача и правильно питаться. Регулярное диспансерное наблюдение — это возможность избежать тяжелого и небезопасного курса интенсивной терапии.
Фото: повышенное число лейкоцитов в крови (в данном случае – лимфоцитов) при лекозе
Если наблюдается резкий рост лейкоцитов в крови и состояние больного ухудшается, то возникает необходимость проведения химиотерапии с использованием препаратов Хлорамбуцил (Лейкеран), Циклофосфан и др. В лечебный курс включены также антитела-моноклоны Кэмпас и Ритуксимаб.
Единственный способ, который дает возможность полностью вылечить хронический лимфолейкоз — трансплантация костного мозга. Однако эта процедура является очень токсичной. Ее применяют в редких случаях, например, для людей в молодом возрасте, если в качестве донора выступают сестра или брат пациента. Необходимо отметить, что полное выздоровление дает исключительно аллогенная (от другого человека) пересадка костного мозга при лейкозе. Этот метод используется при устранении рецидивов, которые, как правило, протекают намного тяжелее и труднее поддаются лечению.
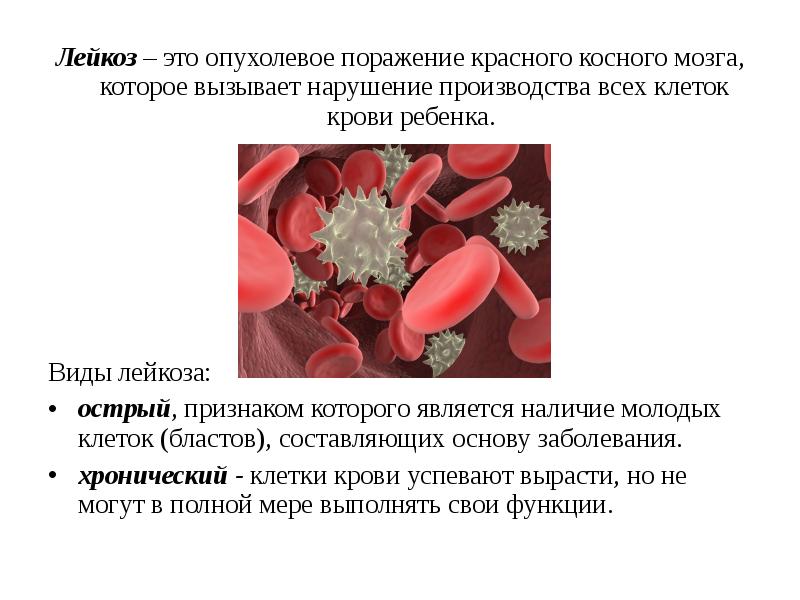
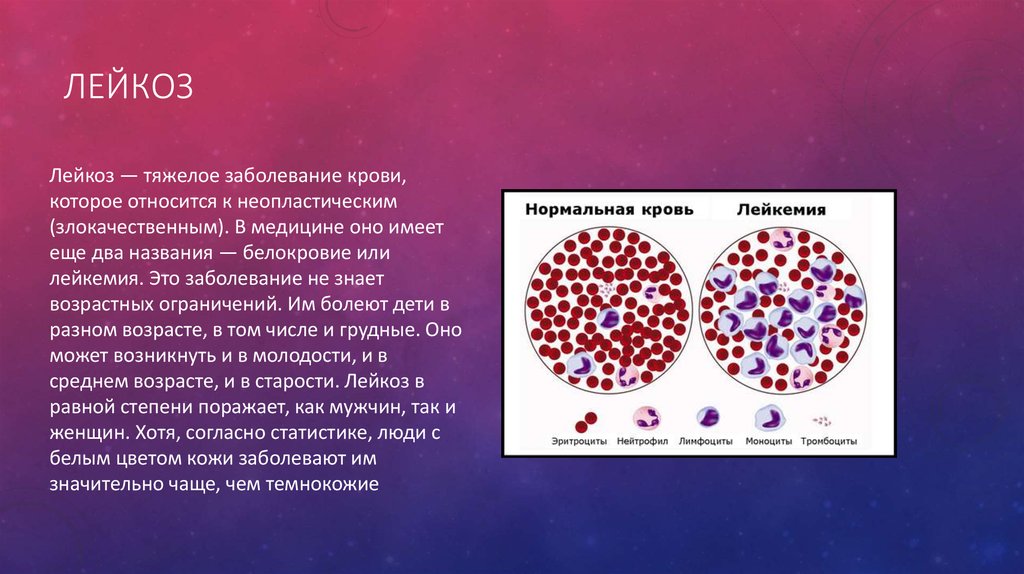
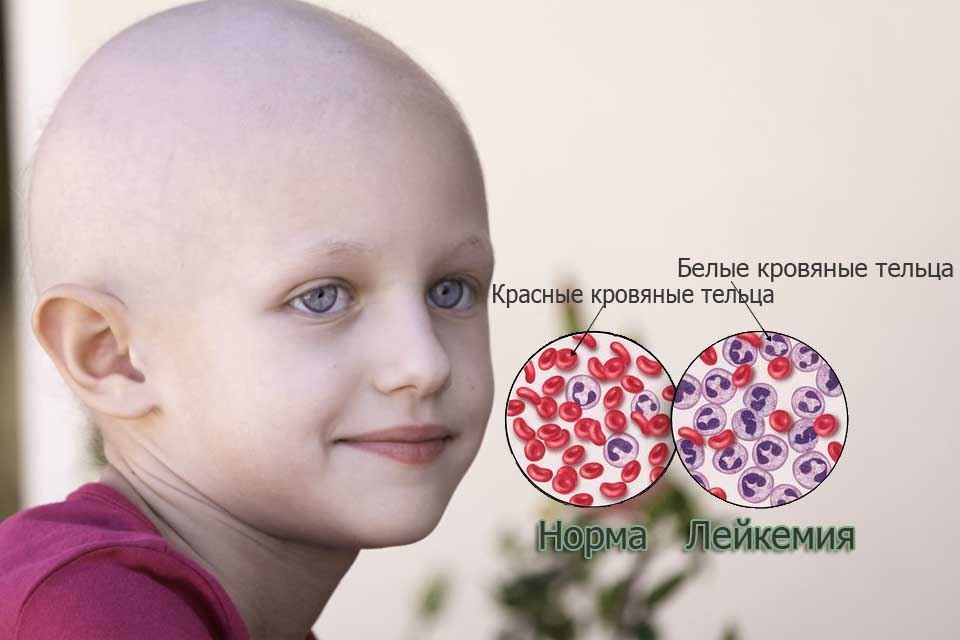
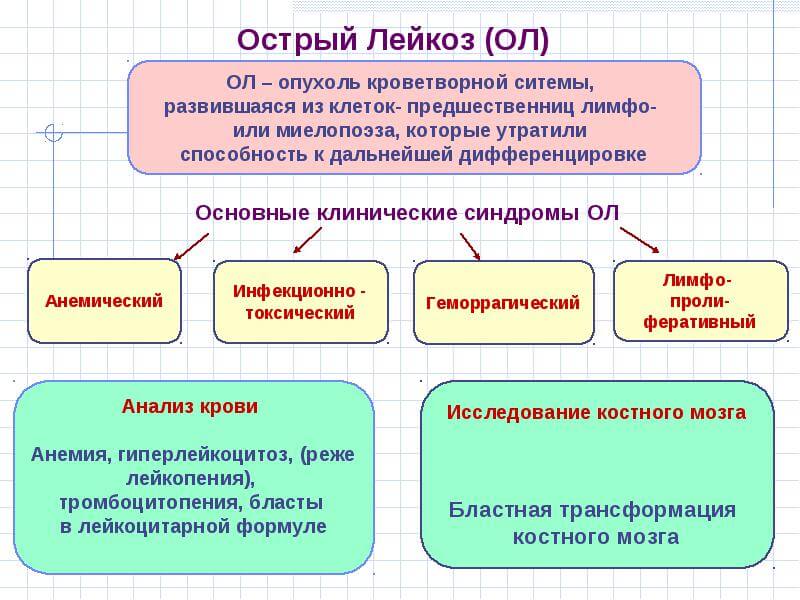
1.Что такое лейкемия, типы лейкоза
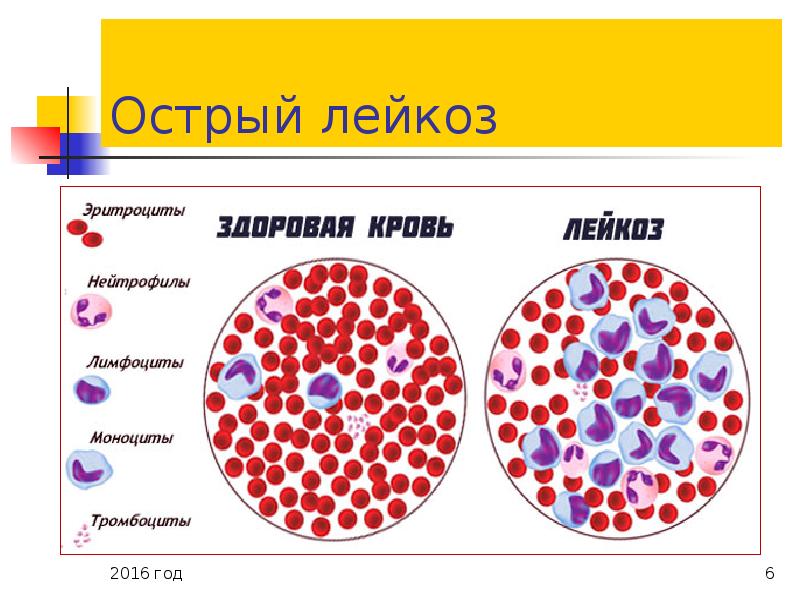
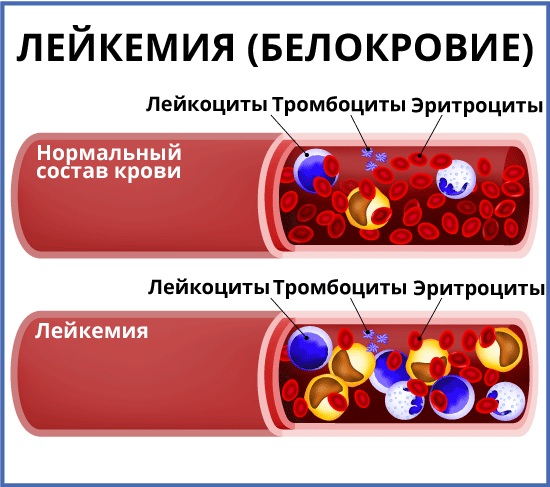
Лейкемия, или лейкоз – это рак крови. Лейкемия начинается в костном мозге — мягких тканях внутри костей. Именно в костном мозге вырабатываются клетки крови.
У здоровых людей костный мозг состоит из разных типов клеток:
- Белых кровяных клеток, которые помогают организму бороться с инфекцией;
- Красных кровяных телец, которые переносят кислород во все части Вашего тела;
- Тромбоцитов, которые отвечают за свертываемость крови.
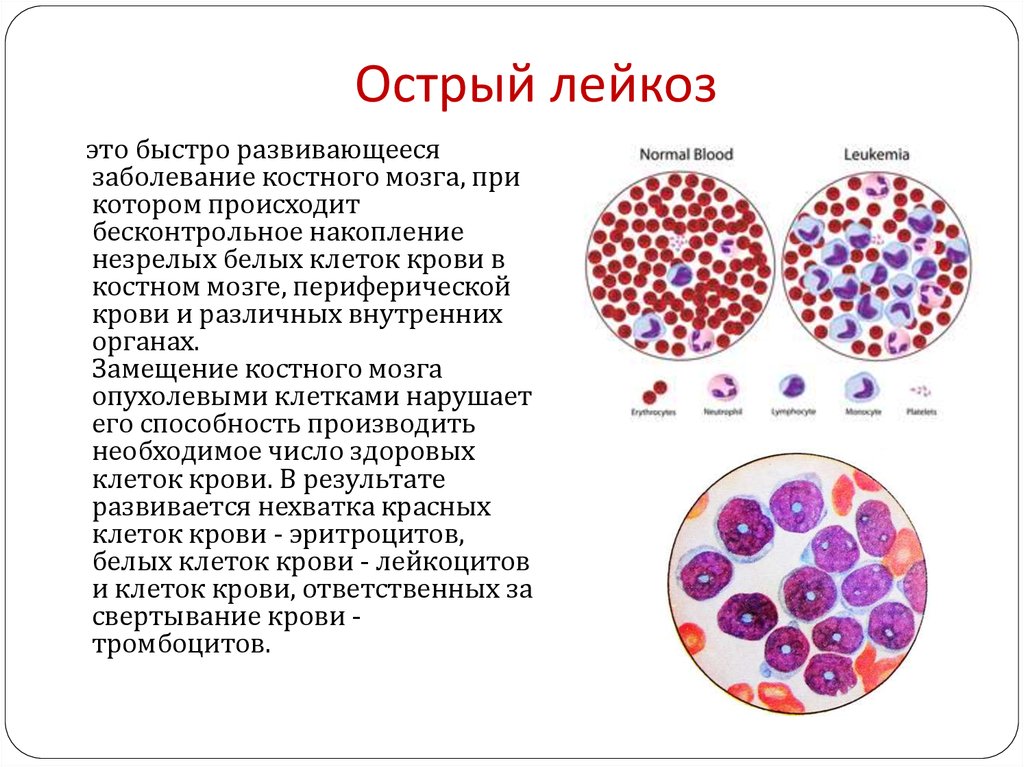
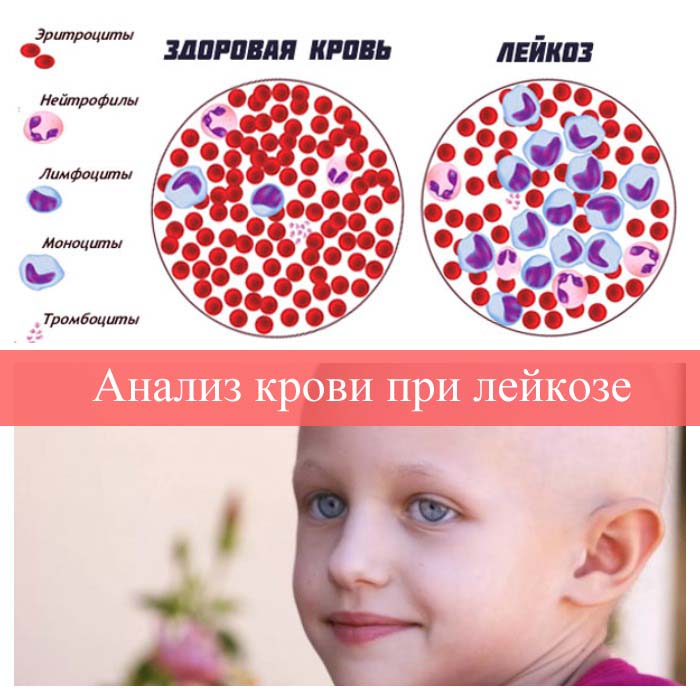
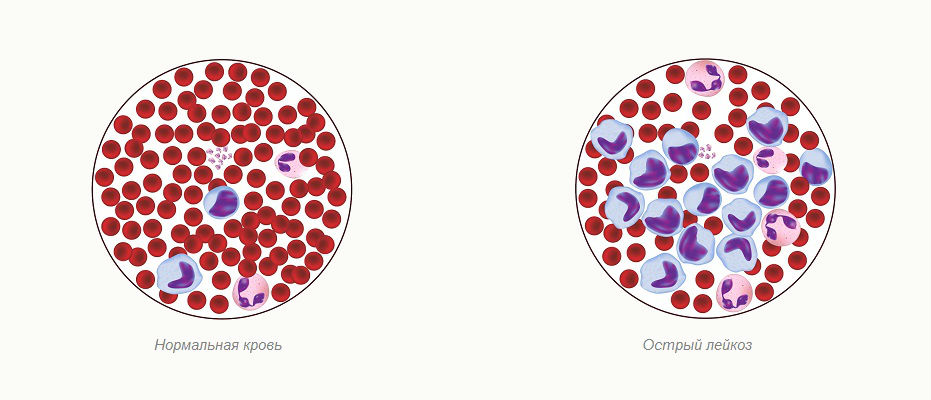
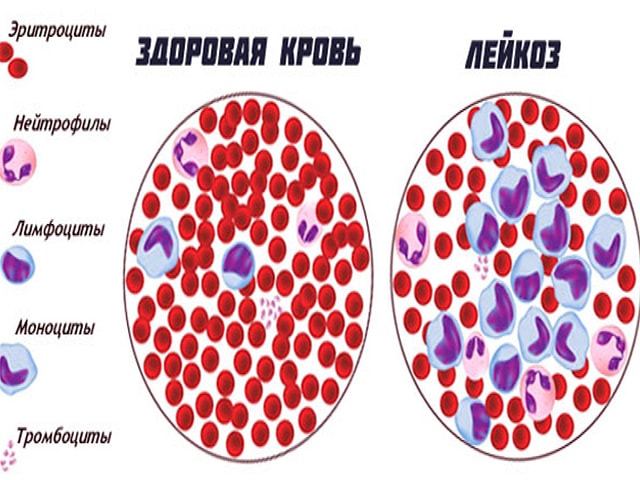
У людей с лейкозом костный мозг начинает производить большое количество белых кровяных клеток, называемых лейкозными. При этом лейкозные клетки не выполняют функции нормальных белых кровяных клеток, растут быстрее, чем обычные клетки, и их рост не прекращается тогда, когда в норме это должно произойти.
Со временем лейкозные клетки вытесняют здоровые клетки крови, в том числе эритроциты и тромбоциты. Это может привести к серьезным проблемам, таким как анемия, кровотечения и инфекции. Лейкозные клетки также могут распространиться на лимфатические узлы и другие органы и вызвать их опухание и боль.
Какие бывают типы лейкоза?
Есть несколько видов лейкемии. В целом лейкоз классифицируется в зависимости от того, насколько быстро ухудшается болезнь и на какие белые кровяные клетки лейкоз влияет.
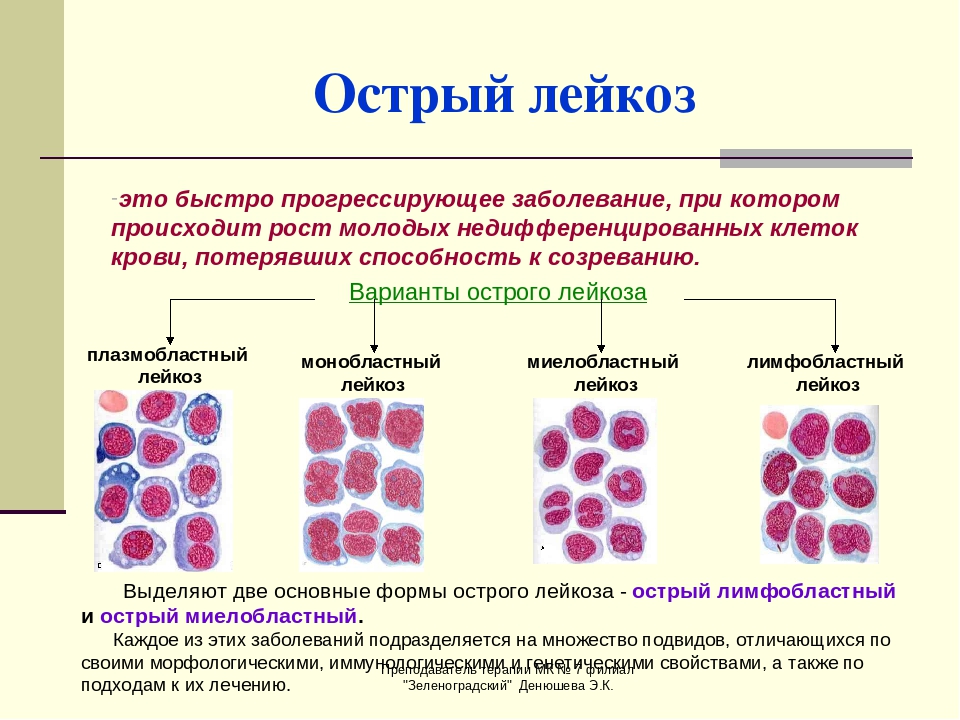
- Лейкоз может быть острым или хроническим. Острый лейкоз прогрессирует очень быстро и приводит к ухудшению самочувствия сразу же. Хроническая лейкемия прогрессирует медленно, и может не вызывать никаких симптомов лейкоза в течение многих лет;
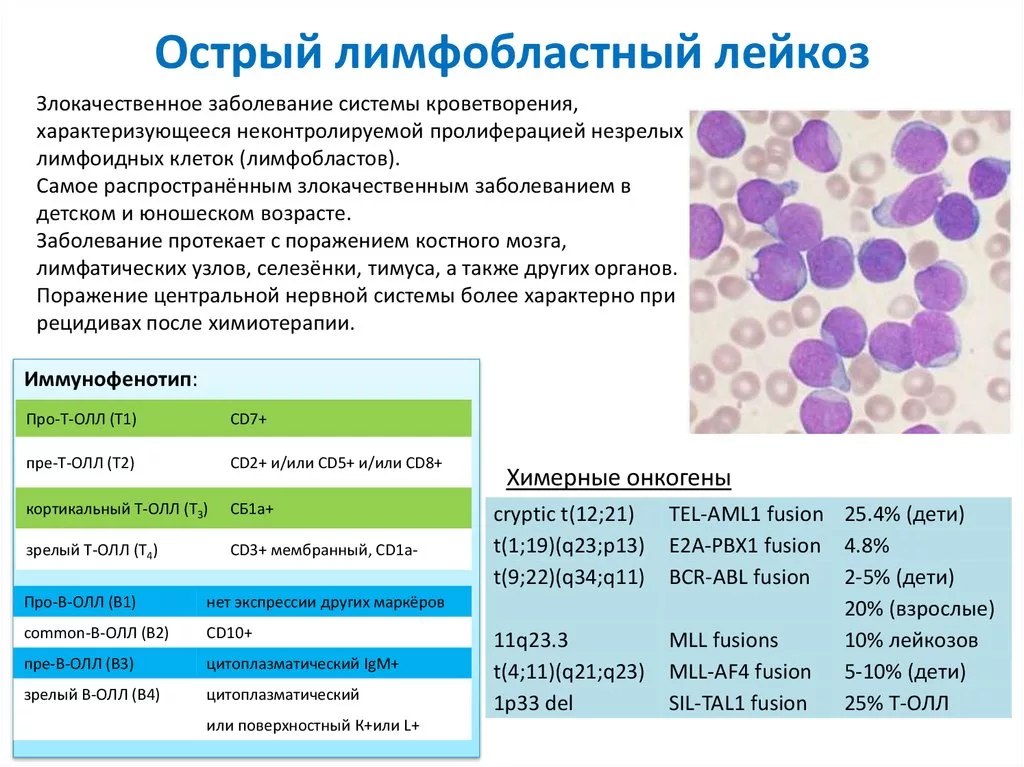
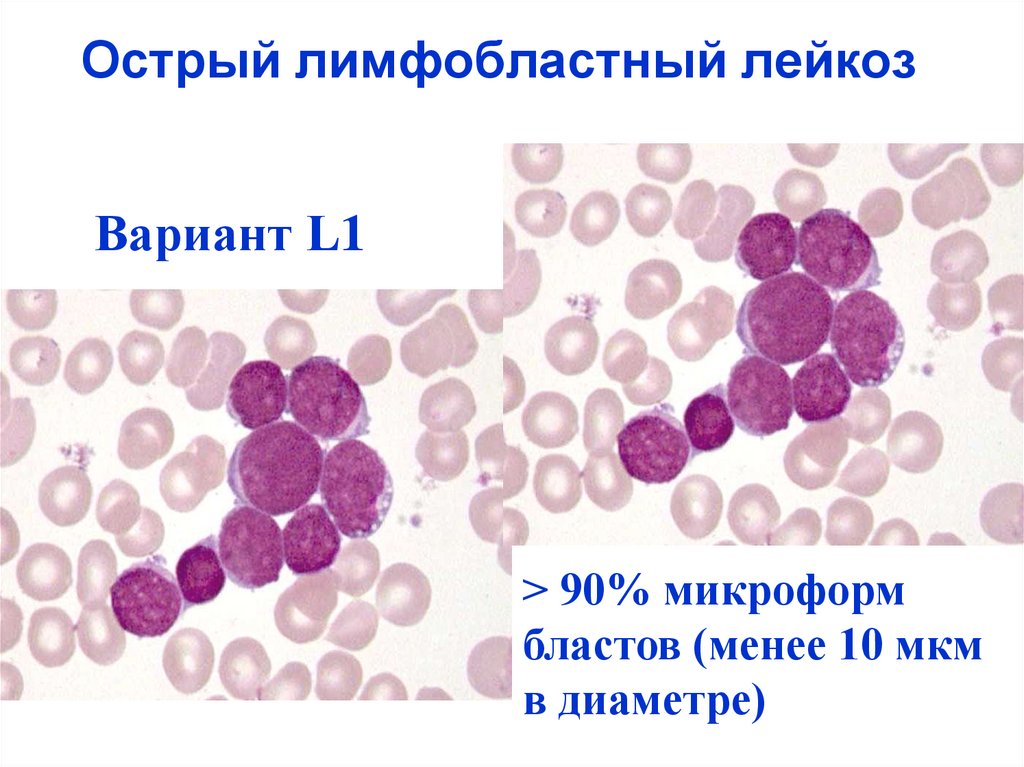
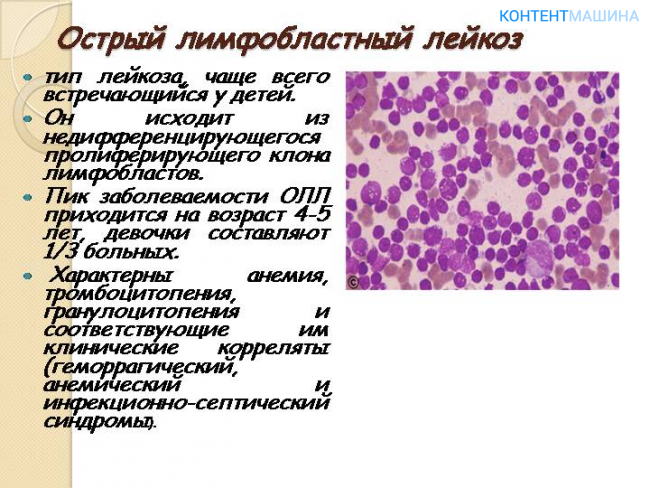
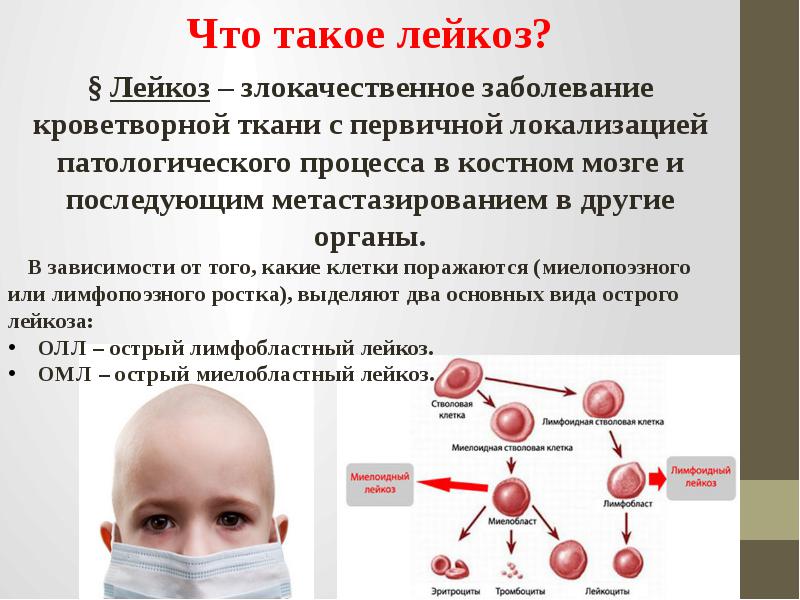
- Лейкемия может быть лимфоцитарной лейкемией или лейкозом. Лимфоцитарный, или лимфобластный лейкоз влияет на белые кровяные клетки, называемые лимфоцитами. Миелолейкоз поражает белые кровяные клетки, которые называются миелоцитами;
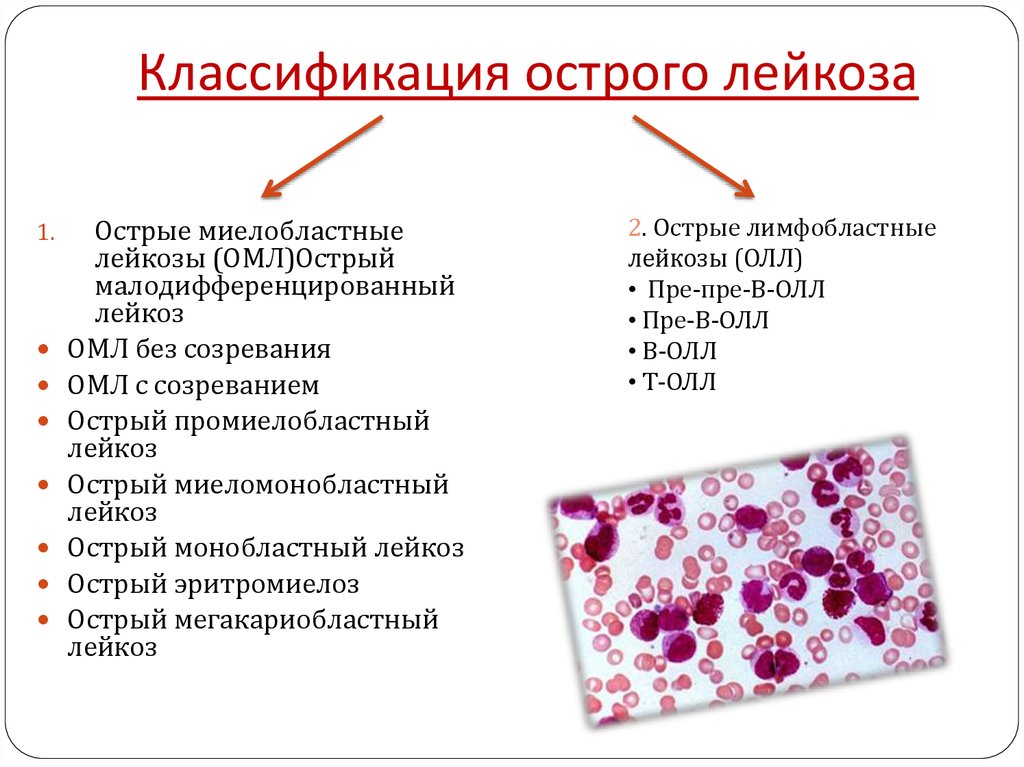
Исходя из этих критериев выделяют четыре основных типа лейкемии:
- Острый лимфобластный лейкоз;
- Острый миелобластный лейкоз, или сотрый миелолейкоз;
- Хронический лимфоцитарный лейкоз;
- Хронический миелолейкоз.
У взрослых наиболее распространенными типами лейкоза является хронический лимфолейкоз и острый миелобластный лейкоз. Лейкоз у детей чаще всего проявляется в форме острого лимфобластного лейкоза. Встречается у детей и острый миелобластный лейкоз и другие виды миелоидой лейкемии, такие как хронический миелолейкоз и миеломоноцитарный лейкоз.
Существуют и менее распространеннее типы лейкоза, такие как волосатый клеточный лейкоз, и подтипы лейкемии, например – промиелоцитарная лейкемия.
Виды лейкемии
В зависимости от того, какие клетки поражаются злокачественным процессом, рак крови классифицируют на острый и хронический.
При острой форме процесс начинается в одной стволовой клетке костного мозга. Мутировав, она создает неполноценное потомство – молодые клетки уже не могут стать полноценными стволовыми и продолжают существовать в недозрелом виде.

Как правило, признаки острого лейкоза проявляются резко и являются ярко выраженными.
Хроническая лейкемия диагностируется в том случае, если уже созревшие клетки крови начинают мутировать одна за другой. Такая форма заболевания характеризуется менее выраженной симтоматикой, а также чередованием ремиссий и обострений.
И в первом, и во втором случае раковые клетки из костного мозга попадают в кровь и воздействуют на различные органы и ткани. Таким образом и развивается лейкемия.
По происхождению мутирующих стволовых клеток острые лейкозы бывают лимфобластными и миелобластными, хронические имеют лимфоцитарное, миелоцитарное либо моноцитарное происхождение. А по степени дифференцированности пораженных стволовых клеток выделяют недифференцированную, бластную и цитарную формы.
Несмотря на довольно сложную классификацию, признаки лейкоза у взрослых мало зависят от его разновидности и являются общими для всех форм рака крови. Далее об этом – более подробно.
Типичные симптомы лейкоза у взрослых в начальной стадии
Состояния, позволяющие заподозрить развитие в организме пациента рака кроветворной системы, неспецифичны. Это значит, что они могут свидетельствовать о целом ряде иных заболеваний. Так наиболее частые признаки лейкемии в своем большинстве аналогичны симптомам, проявляющимся при тромбоцитопенической пурпуре – аутоиммунной патологии совершенно иного происхождения и течения, инфекционном мононуклеозе, ревматоидном артрите, нейробластоме и других
Поэтому для пациента крайне важно обратиться к врачу как можно раньше – дабы провести качественную и тщательную дифференциальную диагностику и точно выявить причину плохого самочувствия
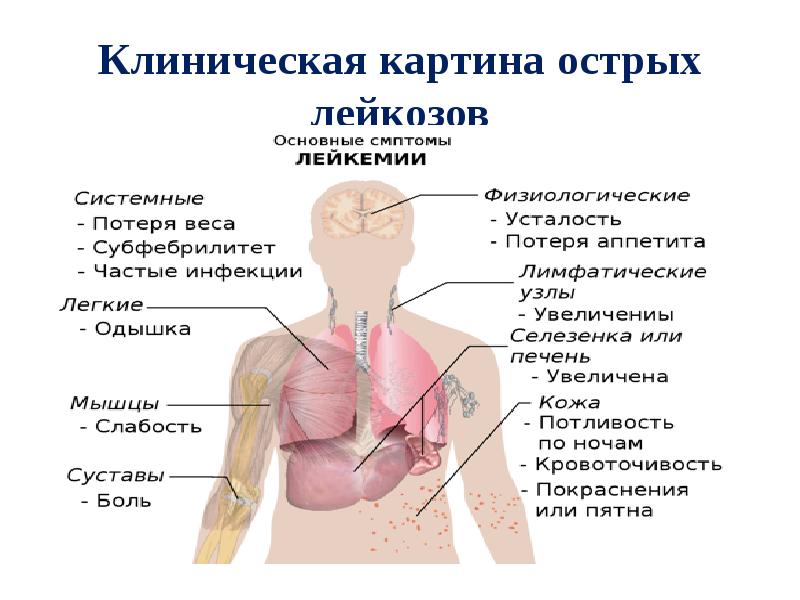
Итак, первые признаки лейкоза у взрослых пациентов – это:
- субфебрильная температура более недели, причину которой выяснить не удается;
- склонность к частым простудным заболеваниям;
- обильное потоотделение во время сна и сразу после пробуждения;
- общая слабость, утомляемость, головокружения, потери сознания;
- снижение аппетита и, как следствие, потеря веса;
- сонливость, слабость и усталость, ощущаемые сразу же после ночного сна;
- побледнение кожных покровов;
- увеличение лимфатических узлов. При этом органы, увеличиваясь в размере, остаются мягкими и безболезненными, а кожные покровы над ними сохраняют привычный оттенок;
- постоянные беспричинные головные боли разной степени интенсивности.
Все вышеперечисленные признаки лейкемии у взрослых свидетельствуют об общей интоксикации организма, одной из причин которой как раз и может быть злокачественный процесс в системе кроветворения человека.
К более поздним симптомам лейкемии у взрослых больных относят:
- боли в костях, суставах и позвоночнике. Особенно часто болезненные ощущения возникают в трубчатых костях – начиная от бедренной, мало- и большеберцовой, лучевых, локтевых, плечевых и заканчивая более мелкими пястными и плюсневыми. Боль может ощущаться даже в фалангах пальцев;
- значительное увеличение печени и селезенки;
- иногда – болезненные ощущения по типу сдавливания в области средостения. Они вызваны гипертрофией тимуса (вилочковой железы), являющейся частью лимфатической системы человека и продуцирующей Т-лимфоциты;
- кровотечение из десен и носа, кровоподтеки, появляющиеся сами по себе, а не вследствие внешних воздействий, внутренние кровотечения, а также точечные подкожные покраснения. Симптомы лейкоза крови этой группы возникают вследствие нарушения свертываемости крови – одного из сопутствующих признаков болезни.
Вышеописанная симптоматика проявляется и при острой, и при хронической формах онкопатологии – разница лишь в ее выраженности.
Дабы не довести заболевание до запущенной стадии с неблагоприятным прогнозом, важно знать о том, как проявляется лейкемия. Это позволит своевременно обратиться за медицинской помощью
Поскольку, как уже было сказано ранее, симптоматика является крайне неспецифичной, целесообразно начать с визита к терапевту или семейному врачу для исключения иных заболеваний и состояний.
О лечении
Как лечить лейкоз крови? Лечение лейкемии проводят исключительно в специальных медицинских центрах сертифицированным лечащим доктором. Лечение лейкоза должно быть по соответствующему плану, зависящего от возраста больного, присутствия лейкоцитарных мутированных клеток в церебральной жидкости, а также проводимых раньше лечебных мер.
Лейкемия не лечится народными способами. Вылечить лейкоз можно основными способами с помощью:
- Химиотерапевтического лечения.
- Биологических способов лечения.
- Радиотерапии.
- Пересадки костномозговых тканей (стволовых клеточных структур).
Если лейкоз выявлен в запущенной форме, у больного увеличена селезёнка, то лечить лейкемию дополнительно можно путём спленэктомии. Как у детей, так и у взрослых лечение острой лейкемии должно быть незамедлительным. Цель лечебных мер заключается в том, чтобы достигнуть ремиссионного периода.
Только потом, как исчезла клиника лейкоза, больной получает поддерживающую терапию. У больных, имеющих хроническую лейкемию, протекающую бессимптомно, потребности в немедленных лечебных мерах нет. Таких пациентов тщательно наблюдают, а лечение этого лейкоза выполняют при ухудшенном состоянии больного.
Химиотерапевтический способ наиболее распространён при лечении лейкемии. Применяют при лейкозе препараты, подавляющие разрастание незрелых клеточных элементов или уничтожающие мутирующие лейкоцитарные клетки.
Лекарственные средства при лейкозе вводят разными способами, даже в канал спинного мозга. Это осуществляется с помощью:
- Пункции спинного мозга (вводят препарат с помощью специальной иглы в нижней поясничной зоне).
- Постановки специального катетера, установленного в канал спинного мозга, окончание которого выводят и закрепляют на голове. С помощью этого катетера лекарственные средства можно вводить многократно без проведения повторной люмбальной пункции.
Химиотерапевтическое лечение при лейкозе проводят циклично курсами, между которыми обязательно существует восстановительная пауза. Химиотерапию при лейкемии можно проводить в домашних условиях, если позволяет способ, при котором вводятся лекарственные препараты.
Новейшим разрешённым способом лечения лейкемии (называется Gleevec) считается направленный вид терапии, воздействующий на изменённые клетки без побочного воздействия на нормальные клетки и ткани.
Лечение лейкемии и виды препаратов
Сегодня в лечении лейкемии используются самые инновационные терапевтические методики. По результатам диагностики подбираются необходимые препараты комплексной химиотерапии, используются методы гемотрансфузии и облучения, что позволяет получить положительные результаты.
Химиотерапевтическое лечение проводится в обязательном порядке. С помощью высокой дозировки токсичных средств проводится нейтрализация основной части атипических клеток, что обеспечивает снижение выраженности болезненной симптоматики. По достижении ремиссии, пациентам показана поддерживающая, в оптимальных дозах, химиотерапия.
- Препараты лечения и дозировка подбираются индивидуально. Основные из них, это – «L-аспарагиназа», «Преднизин», «Метотрексат», «Дасатиниб» используют при остром лимфобластном гемобластозе.
- При миелоидном – «Даунорубицин», «Митоксантрон», «Идарубицин». В случае рецидива – «Гемтузумаб», при хроническом течении – «Иматиниб» или комбинацию препаратов «Циклофосфамид» + «Винкристин» + «Преднизон», либо «Аллопуринол» + «Иммуноглобулин» + «Интерферон».
- Для каждого конкретного случая подбираются препараты поддерживающей терапии – иммуноглобулины, антибактериальные и стероидные средства.
- В качестве вспомогательного лечения применяются различные методики лучевой терапии. Они используются в случае распространения злокачественного процесса в узлы лимф системы, структуру головного и спинного мозга.
- Методика ТСК (трансплантации стволовых клеток) используется в случаях неэффективности предыдущих курсов терапии – пациенту капельным методом вводится клеточный концентрат из органа кроветворения здорового донора. Прижившиеся клетки обеспечивают рост здоровых, собственных клеток пациента, способных приступить к своим основным функциям.
- Используются и оперативные методики. К примеру – хирургическая операция по удалению пораженных органов.
Спрогнозировать исход белокровия сегодня довольно трудно. Прогноз выживаемости сильно варьируется, так как зависит от многих факторов – формы проявления, распространенности процесса и индивидуальной реакции организма на терапию.
С внедрением в лечебный процесс инновационных методик и препаратов, более 70% пациентов могут прожить больше 10 лет. Хороший прогноз для детей до 5-ти летнего возраста. 90% малышей, при ранней диагностике симптомов и своевременном лечении лейкемии могут победить болезнь.