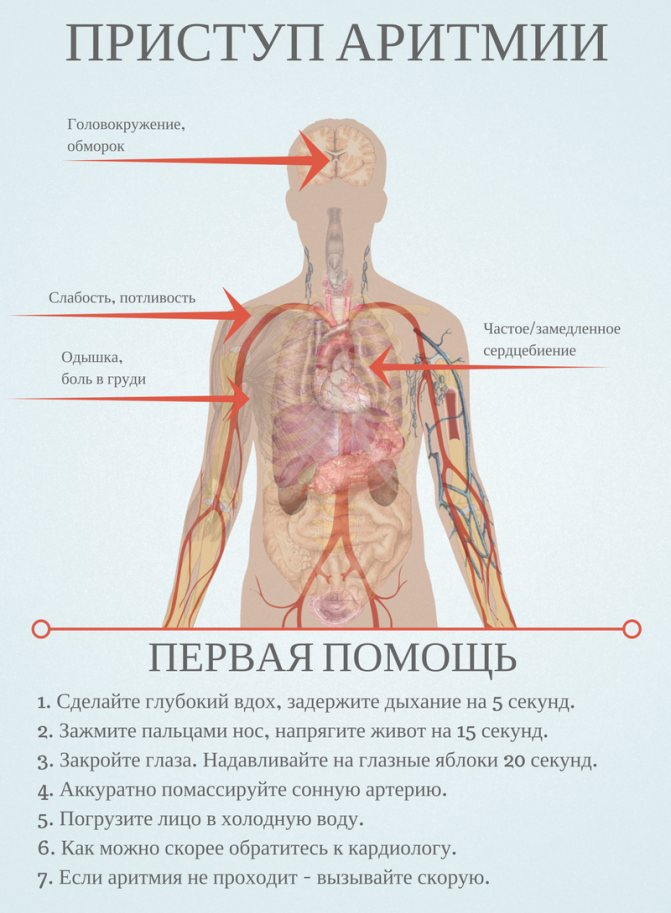
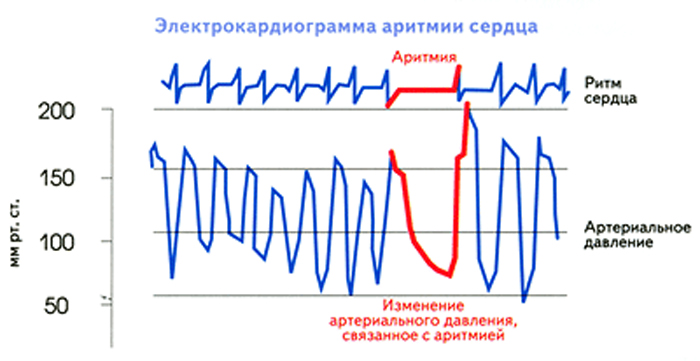
Виды и симптомы
В медицинской практике насчитывается более десятка разновидностей этой патологии. Аритмия разных видов отличается механизмом возникновения, проявлением, характером течения заболевания. Нередко у здоровых людей наблюдается синусовая тахикардия, при которой происходит ускорение ритма сердца. Она практически не встречается при серьезных сердечных заболеваниях.
Брадикардия
Если наблюдается низкий ритм сердца, ниже 55 в минуту, это признак брадикардии. Основные симптомы:
- резкий упадок сил;
- перепады артериального давления;
- преждевременная утомляемость;
- частые головокружения.
Определяет наличие брадикардии терапевт на основании электрокардиограммы: на ленте хорошо видны нарушения ритма. Врач устанавливает частоту и причину симптомов, их остроту, давность, также большую роль играет возраст пациента. Причинами брадикардии являются различные заболевания: атеросклероз, постинфарктные рубцы, миокардиты и другие заболевания . Замедлять сердечный ритм могут эндокринные заболевания, тяжелые инфекции или высокое давление. Чтобы избавиться от брадикардии, обычно проводят медикаментозное лечение.
Тахикардия
Тахикардией называют учащенное сердцебиение, которое имеет разное происхождение. Частота сокращений иногда достигает 100 ударов в минуту. В зависимости от причины возникновения тахикардия бывает патологической и физиологической. Если физиологическая форма заболевания возникает у здорового человека вследствие острых реакций на внешние факторы, то патологическая тахикардия – это обязательное наличие каких-то заболеваний сердца.

Опасность тахикардии в том, что она уменьшает объем выброса крови, поэтому снижается кровенаполнение желудочков. Это влияет на артериальное давление, а внутренние органы недостаточно снабжаются кровью. Длительная тахикардия снижает эффективность работы сердца. Основные симптомы заболевания:
- усиленный пульс;
- потемнение в глазах;
- боли в груди;
- головокружение;
- потеря сознания.
Экстрасистолия
Распространенным видом аритмии сердца, когда оно сокращается несвоевременно или отдельными камерами, является экстрасистолия. Нередко возникает желудочковая разновидность этого вида аритмии, которая бывает и у больных, и у здоровых людей. Основная причина таких сбоев в работе сердца – стресс или переутомление, но нередко наблюдается экстрасистолия от воздействия алкоголя, кофеина, табака и других возбуждающих средств. Пациенты жалуются на слишком сильные удары, а также на ощущение его полной остановки.
К симптомам экстрасистолии также относят:
- нехватку воздуха;
- потливость;
- страхи;
- бледность кожи.
Лечение требует применения лекарственных препаратов. В половине случаев экстрасистолия связана не с сердечными заболеваниями, а с вегетативными или психоэмоциональными нарушениями, расстройством электролитного баланса организма, работы мочеполовой системы, рефлекторными воздействиями со стороны ЖКТ или длительным применением каких-либо лекарственных препаратов.
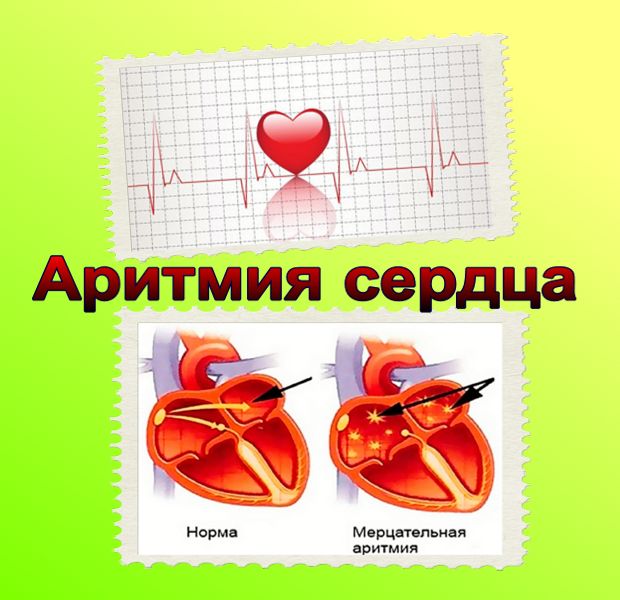
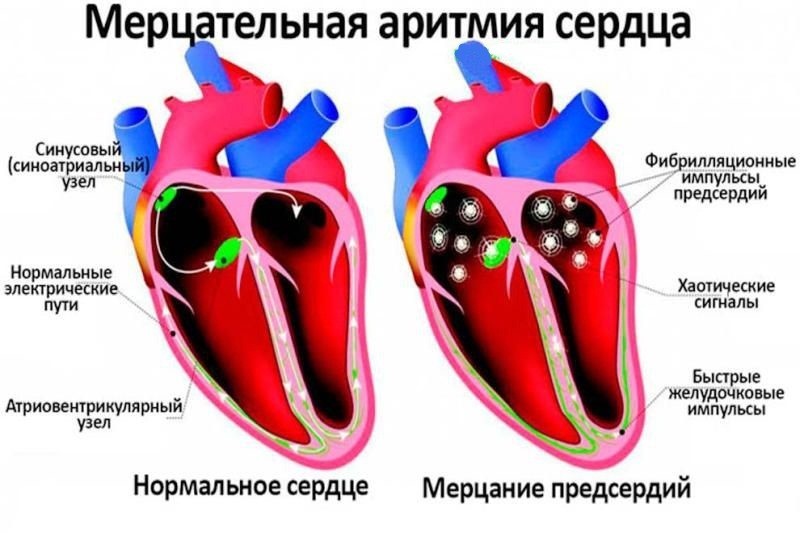
Мерцательная аритмия
Хаотичным возбуждением ритма сердца, подергиванием или частым сокращением предсердий сопровождается мерцательная аритмия. Иногда частота сердечных сокращений достигает 350-600 ударов в минуту. Если мерцательная аритмия длится более 48 часов, то увеличивается риск ишемического инсульта и образования тромбов. Врачи выделяют хроническую и переходящую формы этого заболевания. Хроническая мерцательная аритмия длится более 7 суток, а переходящая форма бывает рецидивирующей.
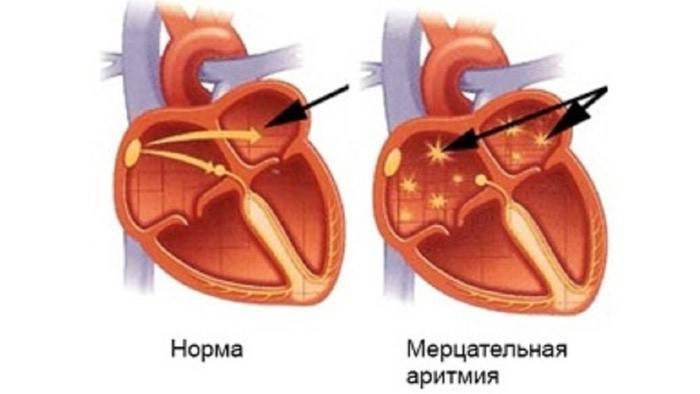
Проявление симптоматики зависит от состояния клапанного аппарата, миокарда, особенностей психики человека. Обычно вначале такая аритмия протекает приступообразно, а частота и продолжительность приступов индивидуальны. У ряда пациентов после нескольких приступов устанавливается хроническая форма, у других — наблюдаются очень редкие короткие ухудшения, которые не прогрессируют. Если у вас мерцательная аритмия, посмотрите видео ниже, где доктор Мясников рассказывает, что делать при возникновении заболевания:
 О самом главном: Мерцательная аритмия, ранний инфаркт и тромбоз, цитомегаловирус
О самом главном: Мерцательная аритмия, ранний инфаркт и тромбоз, цитомегаловирус
Смотреть видео
Блокады сердца
Когда импульс проходит по проводящей системе, он иногда встречает препятствие, в связи с чем происходит задержка ритма или он переходит на нижние отделы. В первом варианте блокада называется неполной, а во втором – полной. Блокада сердца бывает врожденной или приобретенной. При врожденной блокаде, если ритм колеблется от 50 до 60 ударов в минуту, человеку лечение не требуется, а только нужны профилактические меры. При приобретенной блокаде врачи назначают лекарственные препараты, улучшающие обмен калия в сердечной системе.
Профилактика
Профилактика довольно проста, но позволяет предупредить заболевание в 80% пациентов. С целью предотвращения аритмии нужно исключить стрессовые ситуации и негативные эмоции, волнение. Большая роль отводится диете, она должна быть богата на витамины и минералы, ненасыщенные жиры, аминокислоты. Следует исключить жаренную, жирную, острую пищу, следить за употреблением соли. Категорически запрещен алкоголь
Важно соблюдать здоровый образ жизни, отказаться от употребления табака. Крайне желательно снизить вес, ведь у лиц с ожирением риск развития сердечных патологий на 60% выше
Причины аритмии
Основной причиной нарушения ритма сердцебиения являются
кардиологические нарушения, при которых наблюдается изменение структуры сердца,
например, гипотрофия, ишемия, деструкция и другие. Поэтому аритмия зачастую
становится следствием возникновения других заболеваний:
- ИБС;
- кардиальная миопатия;
- воспалительных процессов;
- пролапс митрального клапана;
- врожденных и приобретенных пороков сердца.
Некоторые лекарства также способны приводить к нарушениям
ритма сокращения сердца разной степени выраженности. Подобным действием
отличаются:
- сердечные гликозиды;
- мочегонные препараты;
- симпатомиметики и др.
Иногда к аритмии приводит дефицит или избыток определенных
веществ в организме, в частности калия, магния. Никотин, алкоголь и
наркотические вещества также оказывают весьма пагубное воздействие на состояние
сосудов и сердца, поэтому при наличии пристрастия к ним аритмия, как и другие
кардиологические патологии, возникают значительно чаще.
Сегодня аритмия диагностируется и у взрослых, и у детей,
причем с каждым годом все чаще. Главным образом, увеличение частоты случаев
возникновения заболевания кроется в изменении условий современной жизни и
нарастании количества и выраженности факторов риска, одновременно
воздействующих на человека.
Способствуют нарушению сердечного ритма:
- Наследственная предрасположенность – наличие врожденных аномалий развития является весомым фактором, значительно повышающим риск развития аритмии, а некоторые виды, к примеру, синдром Вольфа-Паркинсона-Уайта, наследуются детьми от родителей.
- Заболевания щитовидной железы – вырабатываемые щитовидной железой гормоны оказывают непосредственное влияние на скорость протекания обменных процессов в организме. Они могут как замедлять, так и ускорять их, что становится причиной повышения или сокращения ЧСС.
- Гипертония – увеличение артериального давления провоцирует развитие ИБС, при которой отмирает часть клеток миокарда. Это соответственно может вызывать развитие аритмии.
- Гипогликемия – снижение уровня сахара (глюкозы) в крови приводит к расстройству сердечной деятельности.
- Ожирение – является одним из важных факторов развития артериальной гипертензии, наличие которой приводит к аритмии. Кроме того, наличие лишнего веса провоцирует увеличение нагрузки на сердце, что еще более усугубляет ситуацию.
- Повышение уровня холестерина и атеросклероз – отрицательно сказывается на состоянии кровеносных сосудов, сужает их просвет и провоцирует развитие гипертонии, ИБС и, как следствие аритмии.
- Железодефицитная анемия – дефицит железа становится причиной того, что многие клетки человеческого тела испытывают нехватку кислорода. Это со временем может приводить к нарушениям сердечного ритма.
- Нарушения гормонального фона – чаще всего аритмия становится следствием климактерических изменений.
- Остеохондроз – изменение высоты межпозвоночных дисков может приводить к ущемлению нервных волокон. В результате передача импульсов по ним ухудшается, что приводит к нарушениям иннервации сердца и аритмии.
Тем не менее не всегда изменение ЧСС является признаком
патологии. Существуют физиологические факторы, способствующие кратковременному
увеличению или уменьшению частоты сердечных сокращений. Это:
- Кратковременные или длительные стрессовые
ситуации. Переживания провоцируют выброс в кровь катехоламинов и кортизола, что
приводит к активизации всех система организма и его перегрузке. Поэтому
подобное не может не отразиться на качестве работы сердца. У здорового человека
наблюдается увеличение частоты сердечных сокращений (тахикардия), что бесследно
проходит спустя несколько минут после окончания действия отрицательно влияющего
фактора. Но при наличии других кардиологических заболеваний этого бывает
достаточно для развития инфаркта миокарда или инсульта. - Неадекватно большая физическая нагрузка для
конкретного человека. При выполнении слишком тяжелой физической работы, к
которой организм не готов, наблюдается повышенная стимуляция структур сердца,
что приводит сначала к ускорению его работы, а затем замедлению. У физически
неподготовленных людей подобное может привести к кардиогенному шоку. - Интоксикация. Употребление алкоголя,
психостимулирующих веществ, солей тяжелых металлов, передозировка определенными
кардиологическими препаратами отрицательно влияет на состояние сосудов и сердечный
ритм. - Дефицит или избыток жидкости в организме.
Изменение реологических свойств крови может приводить к нарушениям сердечного
ритма разной степени выраженности.
Виды аритмии и их отличия
Нарушения темпа сердечных сокращений называют тахикардией (частота пульса свыше 80 ударов в минуту) или брадикардией (замедление сердечного ритма ниже 60 ударов в минуту). Брадикардия встречается у совершенно здоровых людей, например, у тренированных легкоатлетов, лыжников и других спортсменов, которым важна выносливость и возможность ускориться.
Тахикардия – естественная реакция организма на физическую или эмоциональную нагрузку. Учащенный пульс в состоянии покоя часто говорит о болезни, но иногда встречается и в норме.
Нарушения ритма сердца подразделяют на синусовые, предсердные и желудочковые в зависимости от того, в какой области сердца возникает нарушение электрического сигнала и, соответственно, ритма.
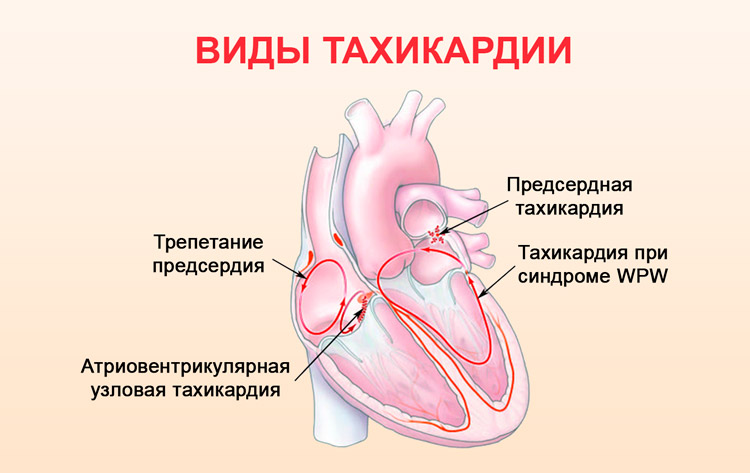
Аритмии сердца бывают постоянными и пароксизмальными. При постоянных аритмиях нарушения, как правило, незначительны или легко корректируются препаратами.
Пароксизмальные аритмии – это сердечный приступ со значительным, до 150-200 ударов в минуту, повышением частоты сердечных сокращений и ощущения слабости вплоть до потери сознания. При пароксизмальных аритмиях часто без медицинской помощи не обойтись.
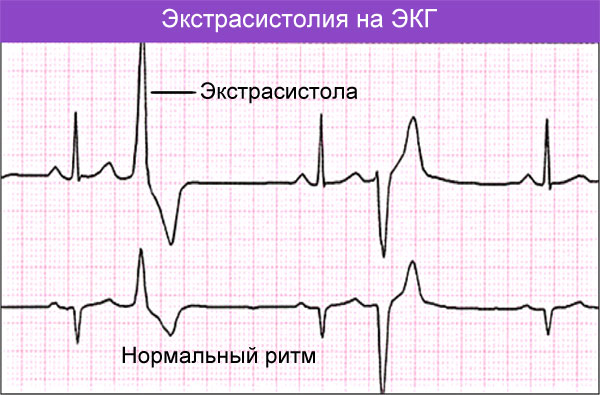
Самые распространенные виды аритмий – это экстрасистолия и мерцательная аритмия сердца.
Экстрасистолия – это дополнительное сокращение предсердий или желудочков, которое, как правило, не требует лечения и протекает бессимптомно.
Мерцательная аритмия сердца – это асинхронная работа миокардиоцитов предсердий, из-за чего предсердия не могут нормально сократиться. В результате нарушается и работа желудочков, страдает кровообращение.

Виды аритмии
Брадикардия
При синусовой брадикардии частота сердечных сокращений снижается до 59 и меньше ударов в минуту. В среднем — 40-50 уд./мин. Может ощущаться в виде дискомфорта в области сердца, слабости и головокружения. Данный вид аритмии также может быть у здоровых людей в покое или во сне.
Её возникновение может быть вызвано гипотонией (артериальной гипотензией), также сопутствовать заболеваниям сердца и при снижении функции щитовидной железы.
Синусовая тахикардия
При синусовой тахикардии частота сердечных сокращений превышает 90 ударов в минуту, ощущается человеком как сердцебиение в груди.
Возникновение данного вида аритмии, зачастую, может быть вызвано чрезмерными физическими нагрузками, эмоциональным перенапряжением, повышением температуры тела (при простудных и инфекционных заболеваниях), а также заболеваниями сердца и других причин возникновения аритмии.
Пароксизмальная тахикардия
Это правильный ритм работы сердца, но частый. При данном виде аритмии частота сердечных сокращений 140-240 ударов в минуту. При этом человек ощущает слабость, сердцебиение, повышенное потоотделение.
Она может начаться внезапно и так же внезапно исчезнуть. Причинами данного вида аритмии являются такие же причины, как и других видов аритмии.
Мерцательная аритмия
Мерцательная аритмия — это беспорядочное сокращение отдельных мышечных волокон, при этом предсердия полностью не сокращаются, а желудочки сокращаются неритмично, с частотой 100-150 ударов в минуту. При трепетании предсердий они сокращаются регулярно с частотой 250-300 ударов в минуту. Человек при этом не всегда чувствует сердцебиение и не наблюдает изменений в самочувствии. Но, чаще, люди с мерцательной аритмией жалуются на трепетание в груди, боли в сердце и одышку.
Данный вид аритмии возникает при заболеваниях и пороках сердца, щитовидной железы, алкоголизме.
Самое опасное нарушение ритма – это мерцание и трепетание желудочков. Оно может возникнуть при любом тяжелом заболевании сердца, электротравмах, передозировке некоторых лекарственных средств. Характеризуется внезапным прекращением работы сердца, отсутствием пульса, потерей сознания, хриплым дыханием, судорогами, расширением зрачков. В таком случае необходима неотложная медицинская помощь: искусственное дыхание и наружный непрямой массаж сердца.
Дыхательная аритмия
Дыхательная аритмия — это неправильное чередование сердечных сокращений. Обычно встречается у детей и подростков.
Дыхательная аритмия в большинстве случаев не требует лечения и не влияет на самочувствие.
Экстрасистолии
Экстрасистолия характеризуется внеочередным сокращением сердечной мышцы, после которого человек ощущает как бы остановку (замирание) сердца, дискомфорт, возможно нехватку воздуха, после чего сильный удар миокарда и восстановления нормального ритма сердечных сокращений. При груповых экстрасистолах подобный сбой происходит по несколько к ряду, друг за другом.
Могут наблюдаться у здоровых людей, также могут быть вызваны различными заболеваниями и вредными привычками. Наиболее частая же причина — стресс, эмоциональное перенапряжение, страх или злоупотребление кофеин-содержащими напитками и алкоголем.
Блокады сердца
Данный вид аритмии связан с замедлением и прекращением проведения импульсов по структурам миокарда. Признаком блокад является периодическое исчезновение пульса. Блокады могут быть полными или неполными.
Такие состояния могут сопровождаться обмороком и судорогами. При полной поперечной блокаде может возникнуть сердечная недостаточность и внезапная смерть.
Диагностика
Самой первой диагностикой нарушений сердечного ритма являются их клинические проявления. Симптомы аритмии не похожи на проявления других заболеваний, при их возникновении следует сделать электрокардиограмму. Но диагноз может подтвердиться при регистрации кардиограммы только в том случае, если аритмия носит постоянный или устойчивый характер. В случае подозрения на аритмию пароксизмального характера проводят круглосуточную регистрацию электрокардиограммы. Этот метод диагностики называют Холтеровским мониторированием. Он заключается в постоянной регистрации сердечного ритма с помощью датчиков присоединенных к компактному прибору. Иногда в суточном режиме не удается зафиксировать нарушение.
Если не ЭКГ, ни холтеровское мониторирование не фиксирует заболевание, проводится более сложная диагностика аритмии, при которой определяются факторы, вызывающие ее возникновение. Это дает возможность определить механизм ее возникновения. К таким исследованиям относят чреспищеводную стимуляцию сердца. Метод используется при подозрении на синдром слабости синусового узла, для уточнения диагноза и назначения правильного профилактического лечения, при подозрении на синдром WPW, скрытую коронарную недостаточность, при невозможности диагностики ишемической болезни сердца другими методами. Исследование заключается в навязывании ритма через специализированый электрод, который вводится подобно обычному зонду и закрепляется в пищеводе.
Также для выявления аритмий проводят тилт – тест. Он позволяет выявить причину обморочных состояний. При проведении теста пациента из горизонтального положения приводят в вертикальное, с разной силой интенсивности. Тест провоцирует обморочное состояние, а проводимый во время обследования контроль сердечного ритма и уровня артериального давления дает возможность определить причину потери сознания.
Внутрисердечное (инвазивное) электрофизиологическое исследование считается самым информативным исследованием электрофизиологических свойств сердца и проводящей системы. Такая диагностика аритмии применяется при уточнении локализации атриовентрикулярной блокады, характера тахикардий и других отклонений. Очень важным остается это исследование при выборе хирургического лечения и имплантируемых электрокардиостимуляторов. В некоторых случаях внутрисердечное электрофизиологическое исследование используют для купирования тяжелых аритмий.
Обследование проводят только в специально оборудованных лабораториях, так как этот метод достаточно рискованный. Для его проведения пунктируют основную вену плеча, или бедренную вену. Под рентгеновским контролем в правые отделы сердца вводят электроды-катетеры, и проводят исследование.
Народные методы лечения аритмии
Нетрадиционная разновидность терапии может использоваться в сочетании с консервативной схемой терапии. В некоторых случаях, когда приступы нарушения ритма не сильно выражены и нет других кардиологических нарушений, стараются лечить только растительными препаратами. В любом случае лечение народными средствами предварительно согласовывается с врачом, иначе могут быть плачевные последствия.
Адонис весенний — среди большого разнообразия препаратов зеленой аптеки показал свою высокую эффективность, единственное, его используют с осторожностью и не более двух недель, затем на такой же период делают перерыв. Для лечения берут настойку, которую принимают по 15 капель три раза в день
Адонис является сердечным гликозидом, поэтому его принимают совместно с диуретиками.
Фиалка трехцветная — известна еще под названием “анютины глазки”. Для использования пригодна высушенная трава, которую в количестве 2 ч. л. заваривают стаканом кипяченной воды. После настаивания на протяжении нескольких часов настой готов к приему по 2 ст. л. до трех раз в день
Важно не передозировать лекарство, поскольку может развиться тошнота и рвота.
Соцветия кислицы — используются для терапии нарушения ритма в виде настоя, который готовится из стакана кипятка и столовой ложки растения. Лекарство должно настояться, считается готовы к употреблению после остывания.
Спаржа — мало кому известна, хотя с помощью ее побегов и корневищ можно успокоить сердечную деятельность и нормализовать ритм
Указанные составляющие должны быть мелко измельчены, из общего количества берется столовая ложка смеси и заливается стаканом кипятка. Далее порядка трех часов лекарство настаивается в тепле и затем принимается в небольшом количестве несколько раз за день. Таким образом можно лечится несколько месяцев, но с перерывами на 10 дней через каждые три недели приема.
Боярышник — это растение широко себя зарекомендовало в лечении сердечно-сосудистых заболеваний. В основном берутся цветки, но могут быть использованы и плоды растения. На стакан крутого кипятка берется несколько столовых ложек цветков или плодов. На заваривание обычно достаточно 20 минут, затем можно пить по типу чая.

В некоторых случаях от аритмии рекомендуют принимать чеснок, но этот продукт далеко не всем подходит, особенно тем, у кого болит желудок. Беременность же не противопоказана к приему свежего чеснока, но все должно быть в меру. Мед также может оказать благотворное действие на сердце, но только если нет аллергии.
Народными средствами могут считаться смеси трав, которые обладают успокаивающим, общеукрепляющим, витаминизирующим действием
Какое бы лекарство не было выбрано, важно принимать его с согласия лечащего врача, иначе могут проявиться побочные эффекты
Лечение аритмии народными средствами
Важно! Нельзя назначать лечение себе самостоятельно. Перед лечением обязательно проконсультируйтесь с врачом, т.к
даже народными средствами можно навредить организму!!!
Настой валерианы. 1 ст. ложку измельченного корня валерианы залейте 1 стаканом кипяченой воды (комнатной температуры). Настаивайте в закрытой посуде 8-12 часов, процедите и принимайте по 1 ст. ложке 3-4 раза в день.
Отвар валерианы. 2 ч. ложки залейте 100 мл воды, прокипятите в течение 15 минут и принимайте по 1 ст. ложке 3-4 раза в день перед едой.
Настой календулы. 2 ч. ложки соцветий календулы залейте 2 стаканами кипятка, дайте постоять 1 час и процедите. Пейте по 0,5 стакана 4 раза в день.
Настой мелиссы. 1 ст. ложку залейте 2,5 стакана кипятка, дайте постоять пару часов (укутав) и процедите. Пейте по 0,5 стакана 3-4 раза в день. 1 раз в 2 месяца делайте недельные перерывы.
Настойка боярышника. Залейте 10 г сухих плодов боярышника 100 мл водки и оставьте настояться 10 дней. Процедите и принимайте по 10 капель с водой 3 раза в день до еды.
Отвар цветков боярышника. 5 г цветков боярышника залейте 1 стаканом кипятка, накройте крышкой, нагрейте на водяной бане 15 минут, охладите и процедите. Пейте по 0,5 стакана 2-3 раза в день за 30 минут до еды.
Сок редьки с мёдом. Смешайте в пропорции 1:1 свежий сок посевной редьки черной и мёд. Принимайте по 1 ст. ложке 2-3 раза в день.
Настой хвоща. 1 ст. ложку сухой измельченной травы хвоща полевого залейте 400 мл кипятка, дайте настоятся 2 часа и процедите. Принимайте по 1 ст. ложке 5-6 раз в день.
Закуска от аритмии. Натрите сельдерей, добавьте петрушку, укроп, майонез и чуток соли. Ешьте полученную смесь 1 раз в день, перед ужином. Такое вкусное лекарство можно кушать отдельно, а можно намазывать на хлеб.
Лук с яблоком. Измельчите небольшую головку репчатого лука и 1 яблоко. Смешайте и принимайте в перерывах между приемами пищи 2 раза в день в течение 1 месяца.