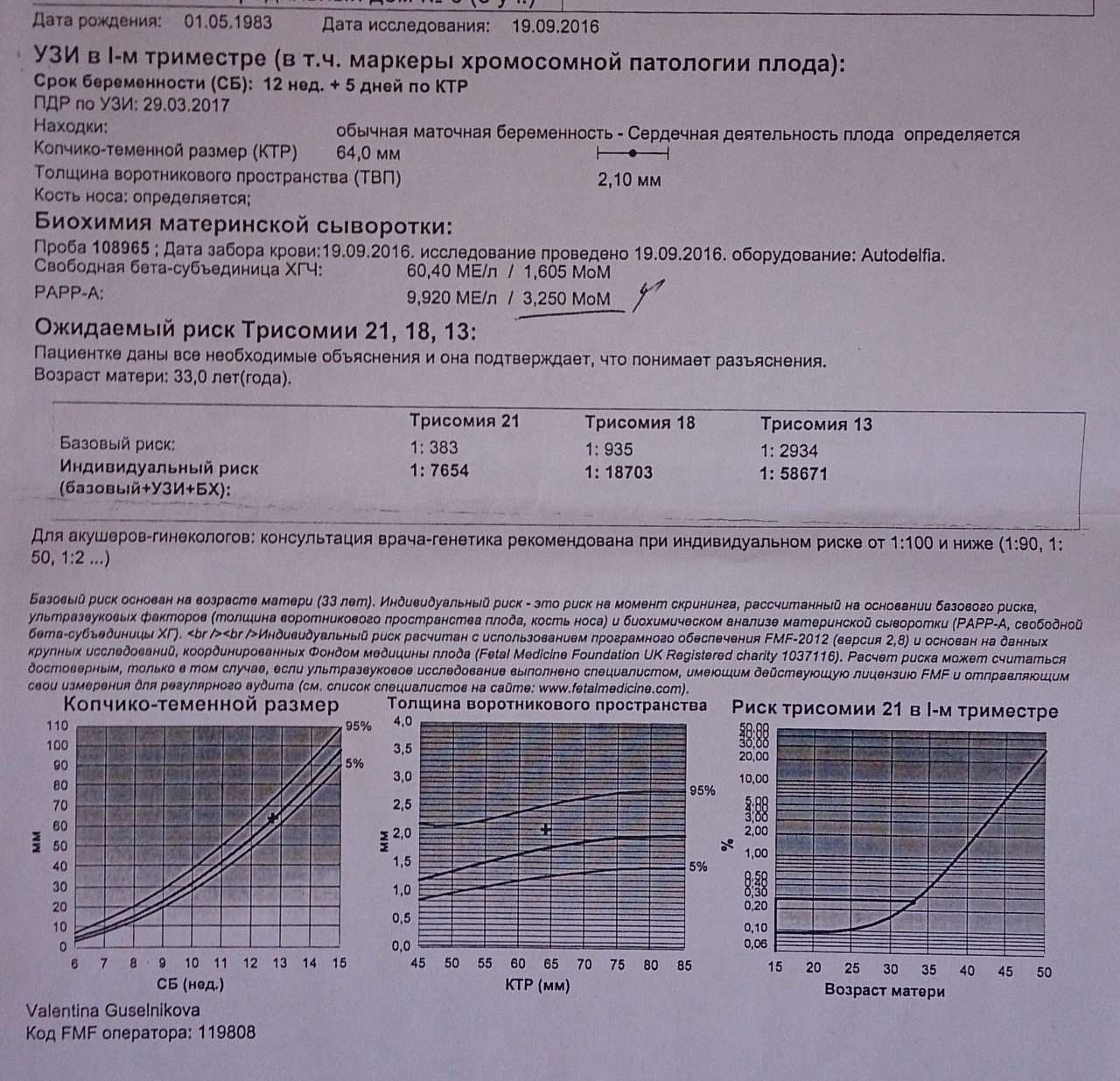
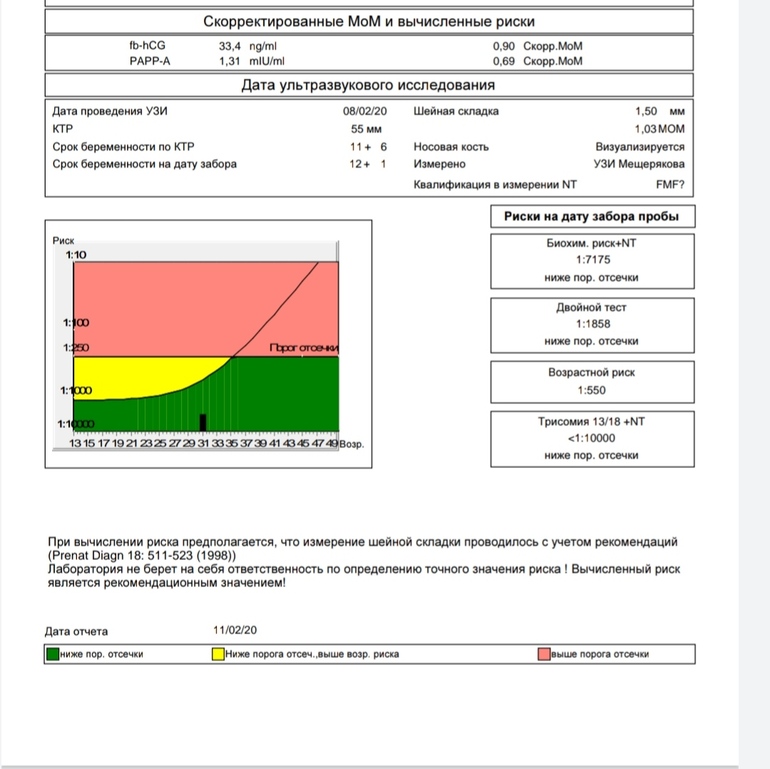
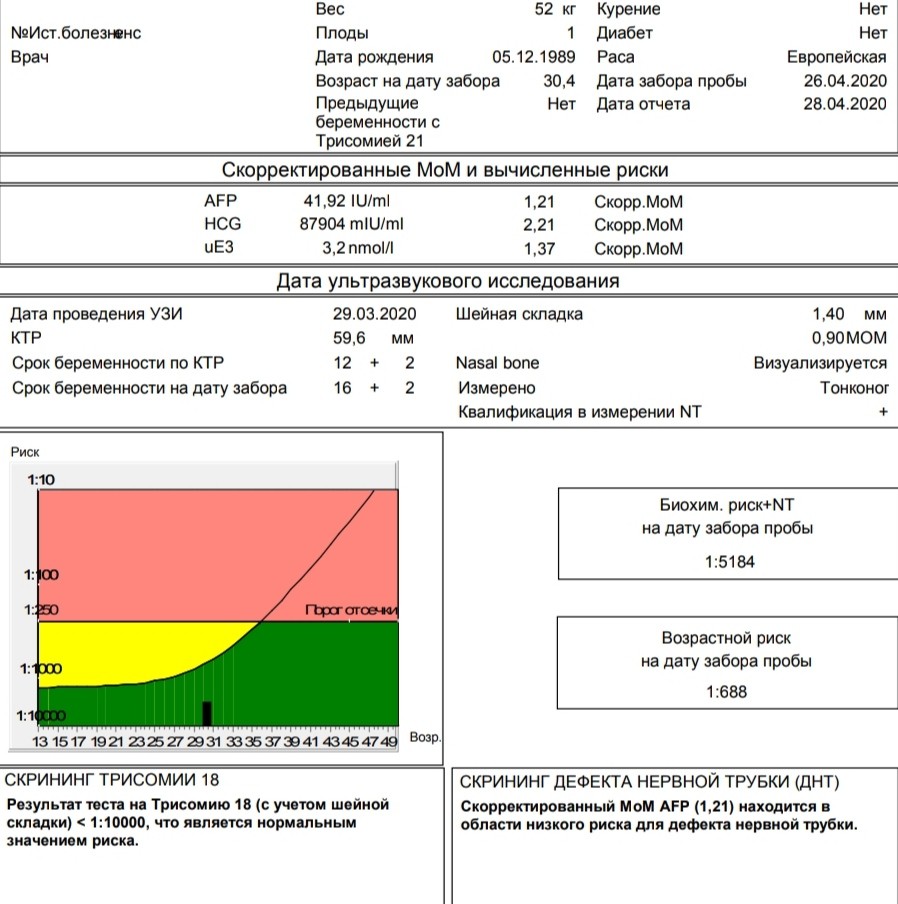
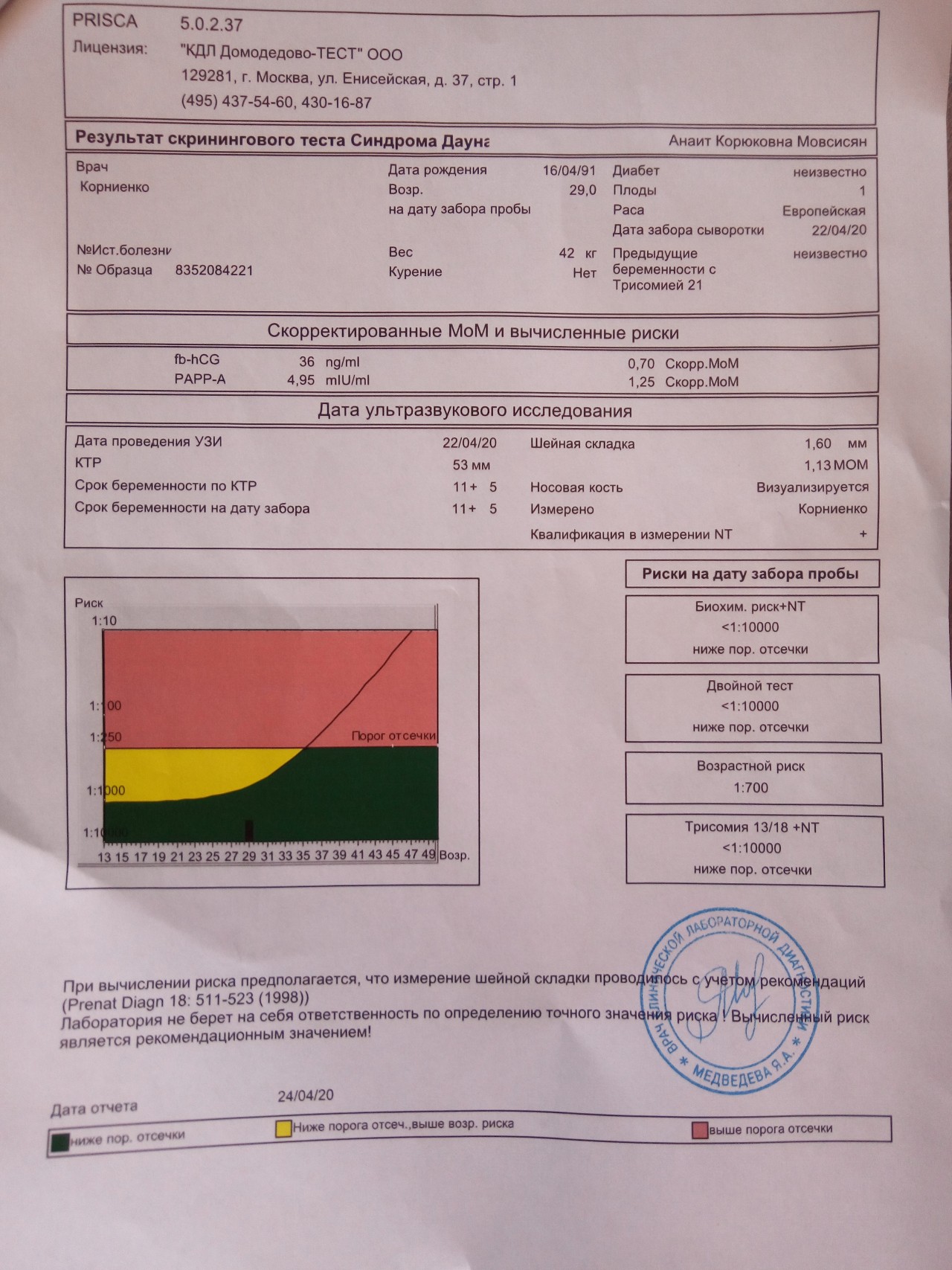
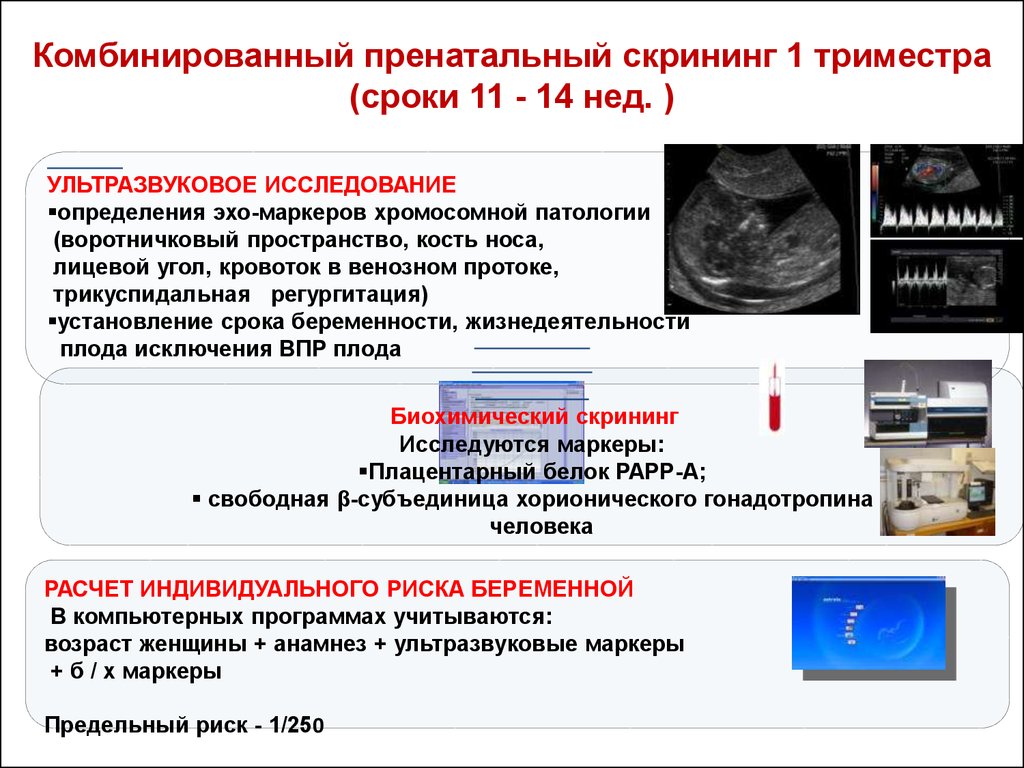
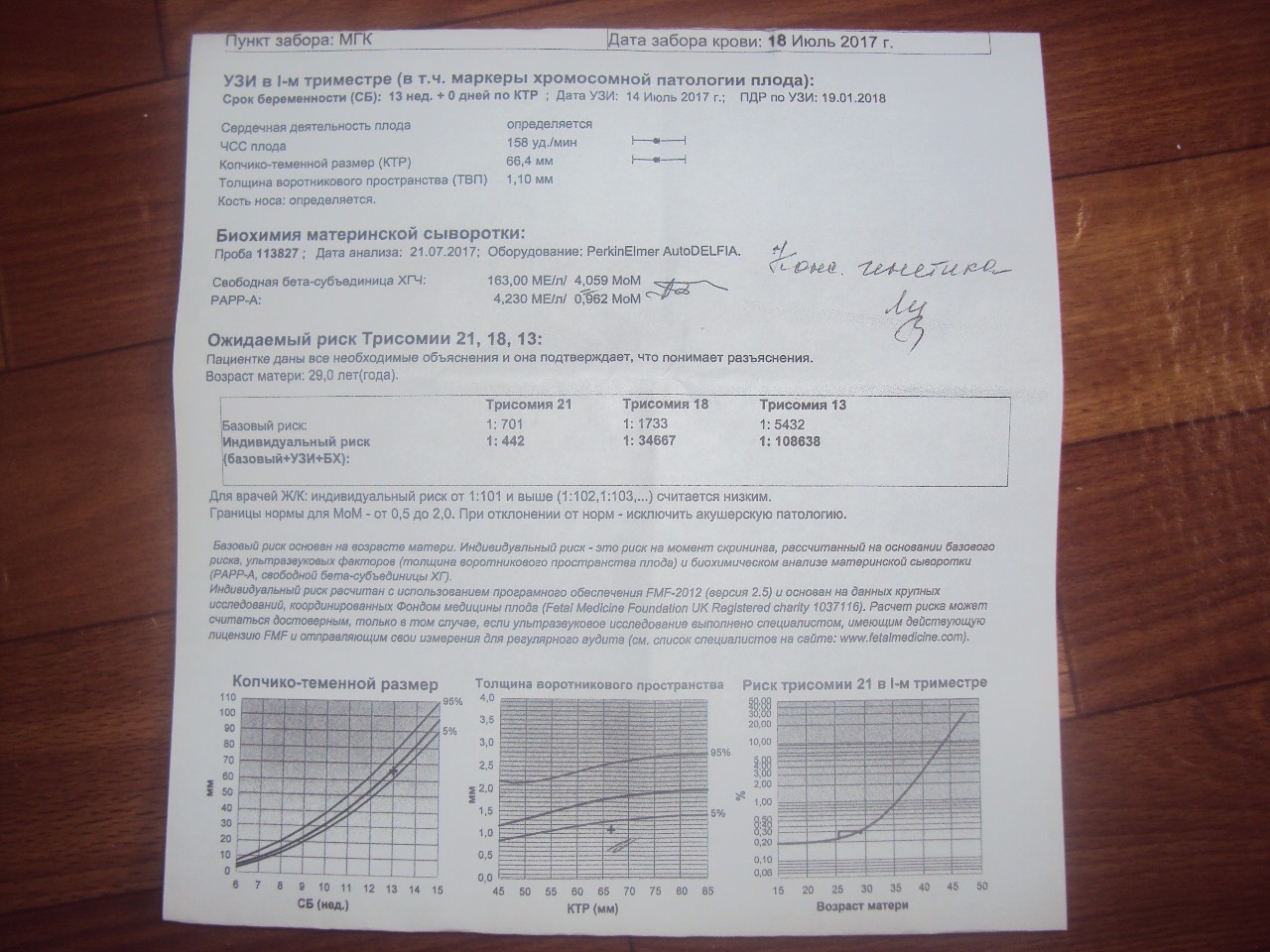
Что включает в себя скрининговое обследование при беременности?
Скрининг включает в себя комплекс мероприятий, направленных на оценку развития плода, исключение хромосомных аномалий и внутриутробных пороков. В пренатальный скрининг беременных входит:
- трехкратное УЗИ на разных сроках беременности;
- биохимический анализ крови на определение специфичных маркеров;
- допплерометрия – оценка кровотока сосудов плода и плаценты;
- кардиотокография – оценка частоты и ритма сердечных сокращений плода.
Таким образом, скрининг – более широкое, детальное и точное обследование. Оно направлено на исключение всех отклонений в течении беременности. Прохождение обследования рекомендовано всем беременным вне зависимости от возраста. По своему желанию женщина может отказаться от процедуры, подписав письменный отказ.
Ультразвуковое исследование включает в себя трехкратное обследование на разных сроках беременности:
- в 11–14 недель;
- в 18–21 неделю;
- в 30–34 недели.
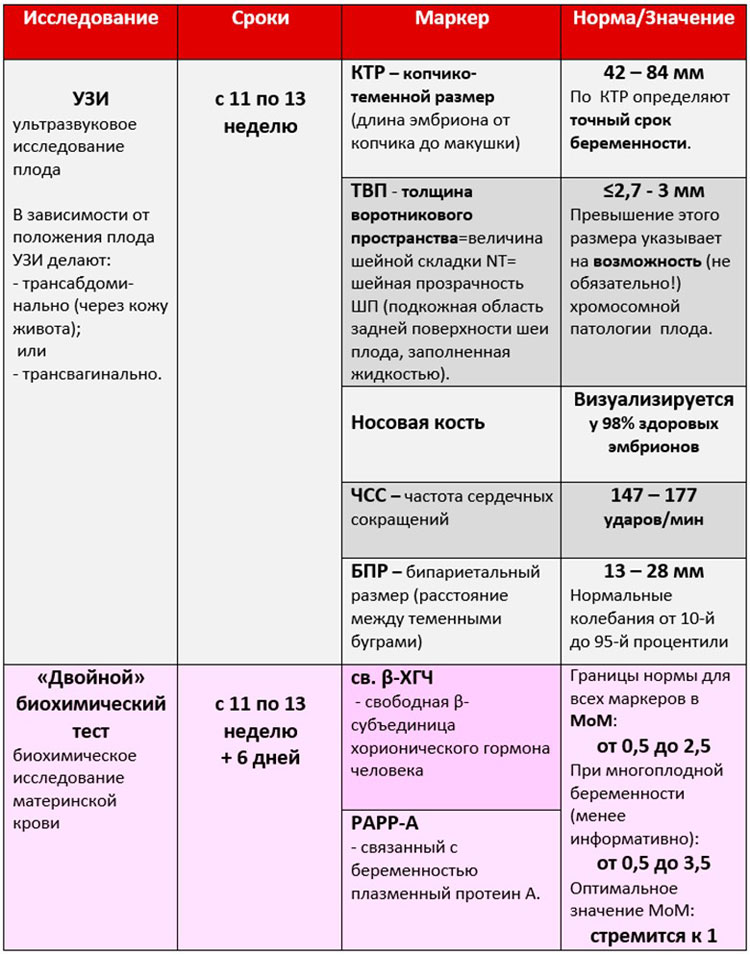
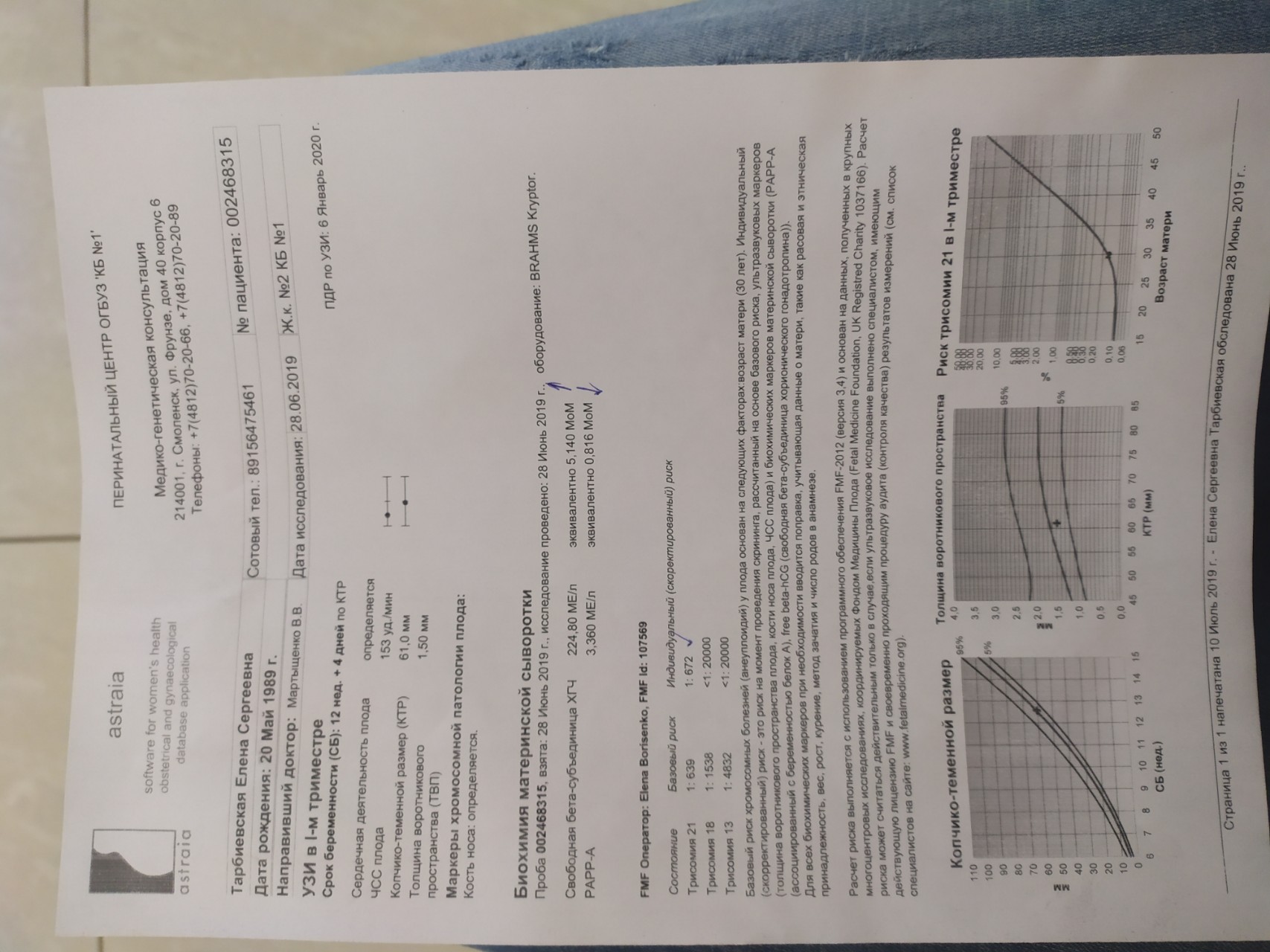
Первое УЗ-обследование беременной направлено на выявление хромосомных аномалий плода. С помощью аппарата врач осуществляет необходимые замеры, которые подробно описывает в заключении. В ходе УЗИ в 1 триместре оценивают следующие параметры:
- копчиково-теменной размер (КТР);
- бипариентальный размер головы плода (БПР);
- толщина воротникового пространства (ТВП);
- длина носовой кости;
- частота сердечных сокращений (ЧСС).
Данные параметры позволяют на ранних сроках беременности выявить аномалии плода по трисомии 21, 18 и 13 – Синдром Дауна, Синдром Эдвардса и Синдром Патау. Примерно на 20 акушерской неделе проводится второе УЗИ, которое опровергает, либо подтверждает данные первого. Расшифровка данных второго обследования содержит следующую информацию:
- размеры плода и соответствие их нормам;
- подробное описание внутренних органов;
- уровень зрелости легких;
- развитие конечностей;
- толщина и структура плаценты;
- объем околоплодных вод.
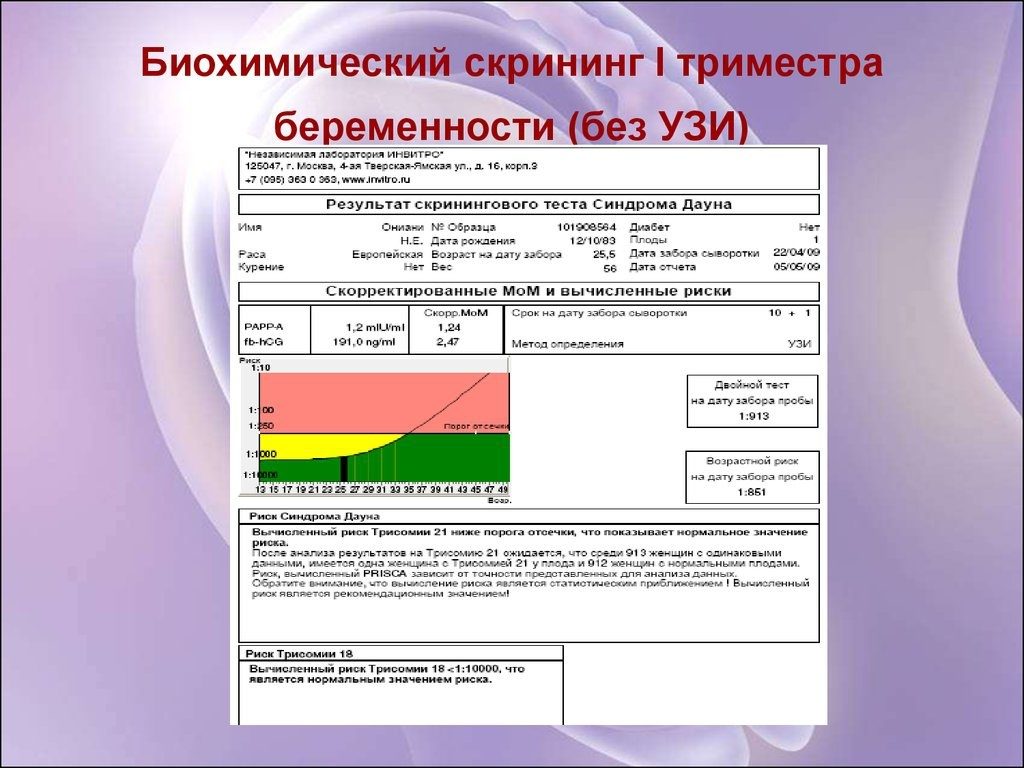
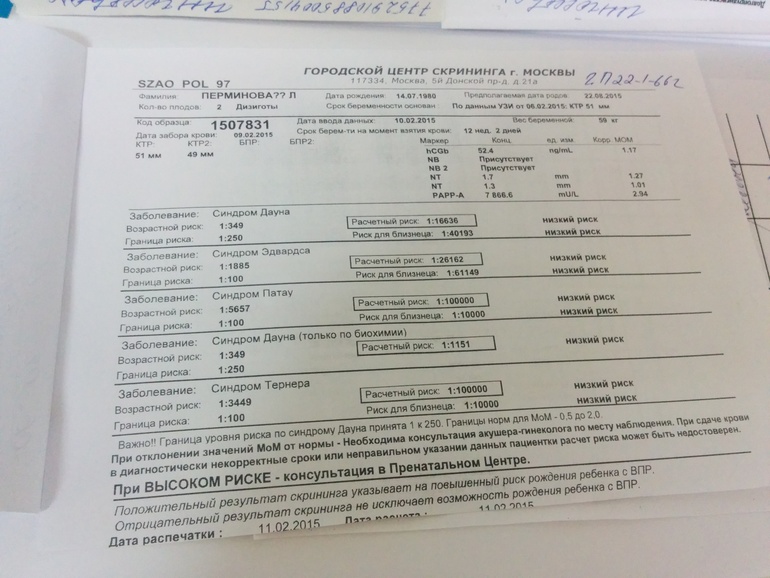
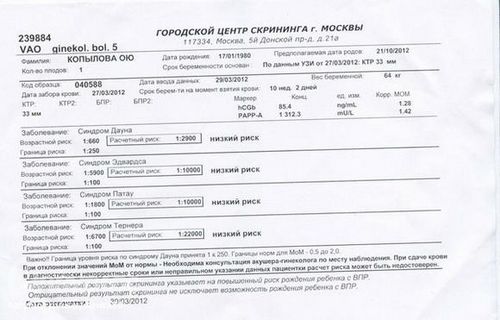
Биохимический анализ крови – составная часть первого и второго скрининга беременных. После первого планового УЗИ пациентка сдает кровь на следующие свободный бета-ХГЧ и белок А, ассоциированный с беременностью (PAPP-А).
На основании размеров плода по УЗИ, результатов лабораторных анализов и анамнеза пациентки (возраст, вес и рост, наличие вредных привычек, эндокринные и хронические соматические заболевания, аборты, выкидыши, ЭКО и т. д.) с помощью компьютерной программы производится расчет риска генетических отклонений. Кровь сдается с утра натощак либо через 4 часа после последнего перекуса.
На 18–19 неделе беременности пациентка при необходимости сдает кровь второй раз – такой анализ носит название «тройной тест». При расчете риска используются следующие данные:
- результаты 1-го УЗИ на 11–14 неделе беременности;
- анализ крови на ХГЧ;
- анализ крови на АФП;
- анализ крови на свободный эстриол.
Второй биохимический скрининг назначается пациентке в следующих случаях:
- при плохих результатах первого скрининга;
- при отсутствии результатов первого скрининга;
- по личному желанию беременной.
Если результаты 1-го скрининга в норме, пациентке достаточно сдать кровь на АФП для исключения дефектов нервной трубки плода. После прохождения второго скрининга гинеколог может направить пациентку к генетику для получения подробной консультации.
УЗИ – распространенный метод диагностики, который часто назначают будущим матерям. Благодаря этому исследованию гинеколог визуально наблюдает за малышом, пока тот находится в материнской утробе. За весь срок вынашивания ребенка женщине назначают как минимум три таких процедуры. Но если выявлены патологии, то исследования УЗИ проводятся чаще.
УЗИ от скрининга отличается задачами исследований
Первое УЗИ проводится, когда мать становится на учет. Благодаря процедуре врач может судить о сроке и степени развития эмбриона. Но ультразвуковое обследование не выявляет хромосомных патологий плода, а оценивает его внешнее строение. И чтобы узнать, нет ли у малыша генетических заболеваний, проводится перинатальный скрининг.
Под этим термином предполагается целый комплекс обследований, включающий биохимический анализ крови и УЗИ. Благодаря им еще на ранних стадиях выявляется риск развития у плода серьезных генетических заболеваний, таких как синдром Дауна, Эдвардса и других.
Скрининг обязательно проводится на 10–13-й неделе и 20–22-й неделе
Основная цель обследований – выявить маркеры хромосомных отклонений у эмбриона. Но также при осмотре оценивается состояние матки, плаценты и амниотической жидкости. Если есть патология, женщине назначаются дополнительные консультации у генетика. И также проводится дополнительный скрининг на 30−32-й неделе.
Какие патологии могут быть выявлены после первого скрининга
Случается так, что в процессе деления клеток происходит сбой. Это явление получило в науке название анеуплоидия.
В случае если показатель толщины воротникового пространства не соответствует норме и превышает её, то это говорит о наличии хромосомных отклонений:
- Трисомия — это вариант анеуплоидия, т. е. изменения кариотипа, при котором в клетке человека имеется дополнительная третья хромосома вместо нормального диплоидного набора. Другими словами, ребёнок наследует от своих родителей дополнительную 13, 18 или же 21 хромосому, которая, в свою очередь, влечёт за собой генетические отклонения, препятствующие нормальному физическому и умственному развитию. Имеется 3 хромосома вместо двух:
- трисомия 13, заболевание, известное как синдром Патау, характеризующееся присутствием в клетках человека дополнительной 13 хромосомы;
- трисомия по 21 хромосоме, известная всем как синдром Дауна, генетическое заболевание человека, при котором кариотип (т. е. полный набор хромосом) представлен вместо 46 хромосомами 47-ю. Синдром Дауна по статистике — это наиболее часто встречающееся заболевание, обусловленное присутствием 21 хромосомы;
- трисомия по 18 хромосоме — это хромосомная болезнь. Для синдрома Эдвардса (второе название этого заболевания) характерна множественность пороков развития, несовместимых с жизнью.
- Моносомия — это вариант анеуплоидии, при котором отсутствует в хромосомном наборе клеток организма одна из парных хромосом, в норме присущая данному виду. Моносомия по X-хромосоме, геномное заболевание, названо в честь открывших его учёных синдромом Шерешевского-Тернера.
- Неспецифические отклонения:
- дефекты нервной трубки, например, порок развития позвоночника (менингомиелоцеле и менингоцеле) или черепно-мозговая грыжа (энцефалоцеле). Приём фолиевой кислоты в период планирования беременности и на протяжении всего первого триместра во много раз снизил частоту возникновения патологий нервной трубки плода;
- синдром Корне де Ланге — аномалия, при которой фиксируются множественные пороки развития, влекущие за собой как физические отклонения, так и умственную отсталость;
- триплоидия — генетический порок развития, при котором в хромосомном наборе происходит сбой, как правило, плод при наличии такой патологии не выживает;
- омфалоцеле — эмбриональная или пуповинная грыжа, патология передней брюшной стенки, при которой некоторые органы (печень, кишечник и другие) развиваются в грыжевом мешке вне брюшной полости;
- синдром Смита-Опица — генетическое отклонение, которое затрагивает процессы метаболизма, что впоследствии приводит к развитию множества тяжёлых патологий, например, аутизма или умственной отсталости.
Дети, рождённые с синдромами Эдвардса, так же как и в случае с синдромом Патау, обычно не доживают до года, в отличие от тех, кому не повезло родиться с синдромом Дауна. Такие люди могут доживать до глубокой старости. Однако такую жизнь скорее можно назвать существованием, ведь отдельно от опекающих их родителей такие люди существовать не могут из-за неразвитости мозга.
Для того, чтобы исключить подобные аномалии, беременные женщины, особенно из группы риска, должны в обязательном порядке проходить скрининг-обследование. Исследователи утверждают, что развитие генетических отклонений находится в прямой зависимости от возраста будущей матери. Чем моложе женщина, тем менее вероятно, что у её ребёнка будут выявлены какие-либо аномалии.
Что делать, если результат исследования неутешительный
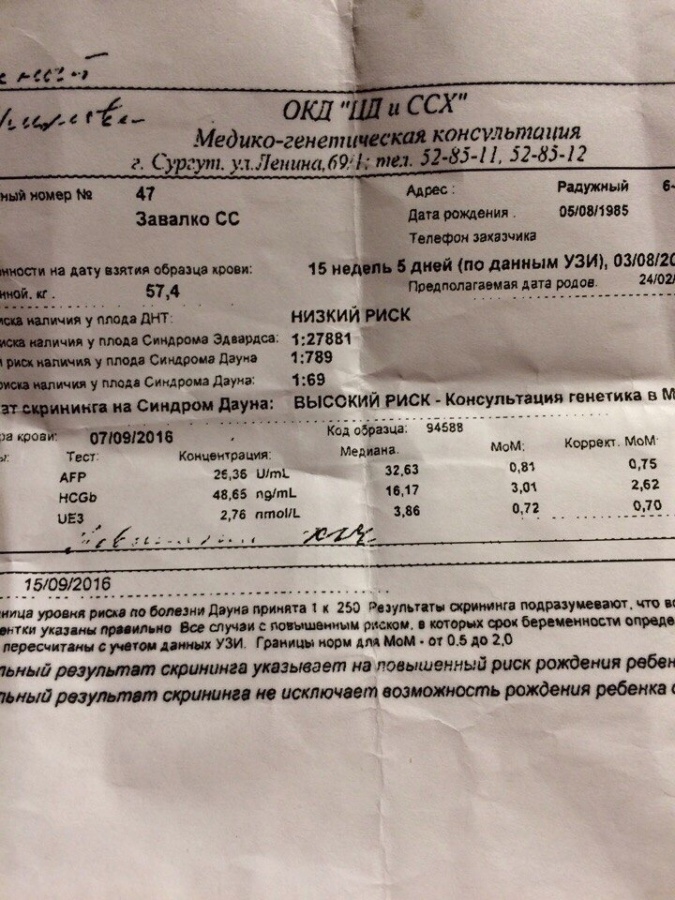
Если программа подсчёта рисков выдаёт результат возможности поражения плода ниже приемлемого в один:380, то необходимо в срочном порядке обратиться к генетику и пройти дополнительное обследование для уточнения диагноза. Для постановки окончательного диагноза будущей матери придётся пройти одну из инвазивных процедур. В случае если диагноз генетического отклонения был подтверждён, врачи предложат прервать беременность. Насильно женщину принудить к этому не могут. Будущая мать вправе сохранить жизнь своему ребёнку. Решение зависит только от женщины, вынашивающей будущую жизнь.
Когда нужно делать УЗИ во время беременности
В 2012 г на территории г. Санкт-Петербурга в силу вступил нормативный акт «Распоряжение Комитета по Здравоохранению правительства Санкт-Петербурга № 39-р»1. Исходя из вышеуказанного документа, для полноценного УЗИ-скрининга желательно прохождение исследования в «…первом триместре: 11+0-13+6 недель; 18+0-20+6 недель; и 32+0-34+6 недели беременности». Однако, эти сроки применимы только к неосложненной одноплодной беременности. При этом ранняя постановка на учет ограничена сроком до 12 недель беременности с вытекающими последствиями (выплата единовременного пособия женщинам, вставшим на учет в медицинских учреждениях в ранние сроки беременности п. 2-в Постановления Правительства РФ от 15.10.2001 N 727 (ред. от 04.09.2012).
Следовательно, в 11 недель беременная может быть поставлена на учет при констатации факта развивающейся беременности, для чего рекомендуется УЗИ «…в первом триместре». Большинство врачей рекомендуют делать его на сроках 7-8 недель беременности, потому что именно на этом сроке всегда определяется сердцебиение развивающегося эмбриона как признак физиологичного развития беременности.
Следующие обязательные этапы ультразвукового исследования являются скрининговыми (англ. screening – просеивание). Вся беременность делится на три периода (триместра) и в каждом важную роль играет УЗИ.
Что такое диагностическое окно для УЗИ при беременности
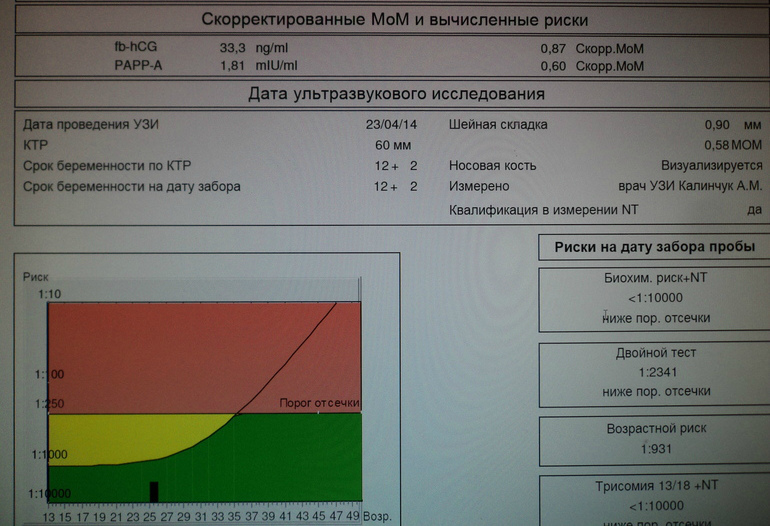
Первое скрининговое исследование проводятся на сроках с 11 недель 0 дней беременности до 13 недель 6 дней беременности. Эти границы приняты для своевременного выявления патологических состояний, определяющих прогноз для здоровья плода. Теоретически, любая беременная женщина может обратиться для проведения УЗИ как в начале одиннадцатой, так и в конце тринадцатой недели – весь период является скрининговым. Однако, среди докторов, посвятивших свою жизнь пренатальной ультразвуковой диагностике, существует мнение о наиболее предпочтительном периоде в каждом скрининговом сроке – так называемое «диагностическое окно» или «счастливые дни».
Сроки прохождения ультразвукового исследования плода
|
Регламентированный законодательно срок (распоряжение КЗ СПб № 39-р от 01.02.12 г) |
Оптимальные сроки/«счастливые дни» |
|
— |
7-8 |
|
11 нед. 0 дн. – 13 нед. 6 дн. |
12 нед. 2 дн. — 12 нед. 4 дн. |
|
18 нед. 0 дн. – 20 нед. 6 дн. |
20 нед. 0 дн. — 20 нед. 6 дн. |
|
32 нед. 0 дн. – 34 нед. 6 дн. |
32 нед. 0 дн. — 33 нед. 3 дн. |
Что входит в скрининг первого триместра в ЦИР
Видео с приема узиста. Демонстрируется УЗИ первого триместа беременности.
После того, как пациентка сделала ультразвуковое исследование, она приходит в лабораторию и сдаёт анализ крови на биохимический скрининг. И потом специальная программа, учитывая данные ультразвукового, биохимического исследования и анамнестические данные, делает оценку возможных рисков.
Очень многие полагают, что скрининг 1 триместра помогает исключить только хромосомные аномалии. К счастью, это не так. Это исследование более информативное, и оно очень сильно помогает врачам акушерам-гинекологам спрогнозировать течение беременности и исключить возможность серьезных рисков во втором и третьем триместрах беременности.
Нужно сказать, что раньше проводился двойной тест. То есть в биохимическом скрининге смотрели 2 показателя: PAPP-A и свободную бета-субъединицу ХГЧ.
Наш центр, учитывая международный опыт, уже достаточно давно проводит тройной тест. Нужно сказать, что в Москве практически все медицинские учреждения, которые занимаются ведением беременности, также проводят только тройные тесты. Но в регионах это не так.
Что входит в тройной тест? PAPP-A, свободная бета-субъединица ХГЧ и плацентарный фактор роста (PLGF). Все эти факторы (чтобы было более понятно) говорят о работе плаценты. И учитывая эти факторы, мы можем избежать серьезных осложнений во втором и третьем триместре беременности, мы можем избежать развития преэклампсии – состояния, которое развивается у 5-8 женщин из 100, состояния, которое опасно как для мамы, так и для плода.
«Против» № 1: ультразвуковое исследование вредит малышу
Существует довольно распространенное мнение, что УЗИ негативно влияет на нервную систему ребенка, раздражает его — малыши во время обследования часто стараются спрятаться от аппарата, прикрывают голову ручками. Поэтому дети, мамы которых регулярно делали УЗИ в течение беременности, более беспокойны по сравнению с малышами, мамы которых отказались от ультразвуковой диагностики. Так ли это на самом деле?
По мнению врачей, УЗИ не может причинить малышу совершенно никакого вреда — современное оборудование абсолютно безопасно. Поэтому официальная медицина настаивает на том, чтобы УЗИ проходили абсолютно все беременные женщины. Ведь своевременно проведенная диагностика позволяет, во-первых, видеть полную картину течения беременности, а во-вторых, в случае необходимости, корректировать те или иные проблемы.
Ультразвуковое исследование проводится минимум трижды за беременность (в первом триместре на 11-13 неделе, во втором — на 18-21 и в третьем — на 30-32 неделе), но при необходимости доктор может рекомендовать проходить его чаще.
Особенно важными считаются данные, полученные на УЗИ первого пренатального скрининга (на 11-13 неделе беременности). На этом сроке во время исследования:
- определяется количество эмбрионов в матке, их жизнеспособность;
- ставится более точный срок беременности;
- исключаются грубые пороки развития;
- определяется толщина воротникового пространства — ТВП (т.е. измеряется количество подкожной жидкости на задней поверхности шеи ребенка — в норме ТВП не должна превышать 2,7 мм);
- исследуется наличие или отсутствие носовой кости.
Так, например, у детей с синдромом Дауна содержание жидкости сильно превышает норму, а носовая кость часто не визуализируется.
Группа риска
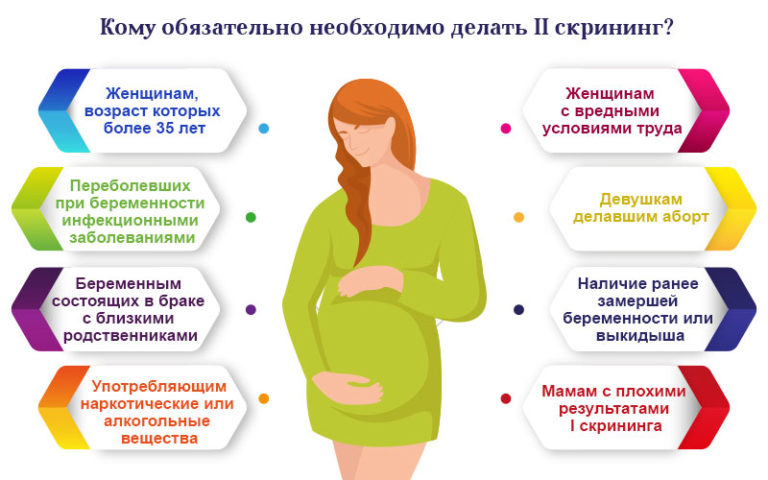
Одна из вышеописанных патологий может возникнуть абсолютно у любой женщины, однако существуют так называемые группы риска. В них входят будущие мамы, у которых вероятность генетических проблем плода выше, чем у остальных.

Так, к их числу относятся:
- позднородящие (если беременная старше 35 лет);
- беременные, у которых раньше были выкидыши из-за хромосомных аномалий развития плода, а также женщины, которые рожали детей с наследственными заболеваниями;
- девушки и женщины, в анамнезе которых имеется более двух выкидышей, произошедших один за другим;

- беременные, которые по незнанию или другим причинам в начале беременности продолжали прием медикаментозных препаратов, запрещенных к приему во время вынашивания ребенка;
- беременные от близкого кровного родственника;
- беременные от донорской спермы;
- женщины, которые не обладают информацией о состоянии здоровья отца ребенка и не имеют с ним контакта;
- женщины, работающие во вредных условиях, особенно если их труд связан с радиоактивным облучением, а также женщины, чьи мужчины работают в таких условиях и подвергаются воздействию радиации;
- женщины, у которых в семейном анамнезе имеются родственники с генетическими заболеваниями, а также дамы, чьи супруги имеют таких родственников.

Если у девушки в молодом возрасте зачат желанный ребенок от вполне здорового мужчины, то риски аномалий ниже, но исключить их совсем нельзя
Именно поэтому важно не отказываться от прохождения такого обследования

Подготовка
Для получения достоверных результатов очень важно правильно подготовиться. Между сдачей биохимических анализов и УЗИ может пройти несколько дней
В этом случае соблюдать все рекомендации следует на протяжении всего периода подготовки ко второму скринингу.
Гиполипидемическая диета поможет в получении более точных результатов. Такое питание полностью исключает любые жирные и жареные продукты. Также ограничивается любая еда, насыщенная холестерином. Соблюдать такую диету следует за 5-7 дней до проведения скрининга. В этом случае результаты исследования будут более достоверными.
Ограничивать белок в своем питании будущим мамочкам не стоит. Он необходим для полноценного роста и развития плода. Перед сдачей анализов им следует выбирать более легкие белковые продукты. К ним относится нежирная птица и белая рыба, постная говядина, индейка. Употреблять свинину и баранину за неделю до похода в лабораторию не стоит.


Акушеры-гинекологи не рекомендуют беременным женщинам накануне проведения исследований как-то существенно менять свой питьевой режим. Особенно не стоит этого делать будущим мамам, страдающим различными отеками. Основное ограничение – перед проведением УЗИ.
Сразу же стоит отметить, что в некоторых ситуациях может потребоваться и наоборот, активное наполнение мочевого пузыря. Обычно это необходимо для выполнения трансабдоминального исследования по определенным медицинским показаниям. Для этого врач порекомендуют будущей мамочке за 1-1,5 часа до исследования выпить 3-4 стакана воды. Обычно такие рекомендации даются до проведения УЗИ.
За 2-3 суток до проведения ультразвукового обследования будущим мамочкам следует ограничить в своем меню фрукты и овощи. Также под ограничение попадают бобовые и все виды капусты. Эти продукты богаты грубой волокнистой клетчаткой, усиливающей газообразование и кишечную перистальтику. Также к появлению газов в кишечнике приводит употребление газированных напитков или даже кваса.

Сдавать анализы крови следует утром. Делать это нужно строго натощак. Врачи давно отметили, что сданные в вечернее время анализы довольно часто становятся не информативными. Вечером накануне сдачи лабораторных тестов следует покушать максимально легко. Утром после пробуждения уже есть нельзя.
Результаты биохимических тестов довольно сильно зависят от воздействия многих факторов. К их искажению может привести даже употребление в пищу морепродуктов, цитрусовых, шоколада и меда. Довольно часто это происходит в тех ситуациях, когда данные продукты употребляются накануне сдачи анализов.


Перед проведением скрининга также не следует посещать специальные занятия или йогу для беременных. Лучше отложить их в этом случае на пару недель. Ежедневные прогулки на свежем воздухе станут для будущих мам отличной альтернативой физическим нагрузкам в этом периоде. Такой променад понравится и будущему малышу. Во время прогулок на воздухе в кровь попадает большое количество кислорода, что является отличной профилактикой развития гипоксии плода.
Исключение психоэмоциональных стрессов – очень важный шаг перед проведением скрининга. Врачи установили, что если будущая мамочка во время вынашивания ее малыша часто волнуется или переживает, то риск развития неврологических нарушений у ее ребенка существенно повышается. Также сильный психоэмоциональный стресс может повлиять на получение достоверных результатов УЗИ. Он провоцирует выраженный спазм кровеносных сосудов, что может отрицательно отразиться на показателях маточно-плацентарного кровотока.

Анализ на биохимические маркеры
В крови беременной женщины есть несколько веществ (маркеров), уровень которых меняется в зависимости от состояния плода и осложнений беременности. Комбинация этих маркеров и показатели их уровней могут быть прогностическим критерием в отношении синдрома Дауна, пороков развития нервной трубки (спина бифида), передней стенки живота и ряда других заболеваний.
Все тесты делятся:
- на скрининг 1 триместра, который проводится до 14 недель беременности;
- скрининг 2 триместра, который проводится в 15–18 недель.
На более поздних сроках беременности может также определяться наличие специфических маркеров в околоплодных водах. Некоторые учреждения используют комбинацию скринингов первого и второго триместров.
Существует несколько биохимических маркеров, которые определяют в сыворотке крови. Одни из них вырабатываются плацентой (ХГЧ, РАРР-А, ингибин А), другие — плодом (альфа-фетопротеин), третьи могут производиться и плодом, и плацентой (эстриол 3).
Биохимические маркеры появляются на разных сроках беременности, к тому же с ее прогрессом уровень этих веществ меняется, поэтому важно проводить скрининги вовремя — на том сроке беременности, для которого они были разработаны. При поспешном проведении пренатального генетического скрининга на ранних сроках или, напротив, запоздалом можно получить ложные результаты
РАРР-Р (pregnancy associated plasma protein A) — ассоциируемый с беременностью сывороточный белок А, состоящий из довольно крупных молекул. Он вырабатывается трофобластом. Его функция изучена не до конца.
Ингибин А вырабатывается трофобластом, плацентой, частично плодными оболочками, рядом органов плода и присутствует только в сыворотке беременной женщины. Он играет роль в регуляции биосинтеза гормонов (гонадотропинов) и участвует в выработке и обмене стероидных гормонов яичниками и плацентой. Низкий уровень ингибина А не ассоциируется с хромосомными и генетическими заболеваниями.
Альфа-фетопротеин (АФП) — это белок, гликопротеин, вырабатываемый сначала желточным мешком, а потом печенью плода. В крови плода его концентрация в 500 раз больше, чем в крови матери. Выделяясь вместе с мочой плода, белок попадает в околоплодные воды, а оттуда в кровеносное русло матери. Количество выделяемого АФП зависит от возраста плода (срока беременности), однако при дефектах его нервной трубки содержание белка в околоплодных водах увеличивается. Повышенный уровень АФП может отмечаться и при многоплодной беременности. Его уровень также увеличивается в 28–32 недели, после чего его медленно заменяет другой белок — альбумин.
Эстриол (uE3) в норме вырабатывается яичниками в незначительном количестве, но в период беременности его уровень в сыворотке крови повышается. Плод в норме тоже вырабатывает одно из производных эстриола, которое окисляется в печени плода и используется плацентой для выработки эстриола. При ряде синдромов плода обмен стероидных гормонов нарушается, что может сопровождаться низким уровнем эстриола.
Существует несколько комбинаций маркеров, которые используют в дородовых скринингах разные учреждения. Чувствительность этих комбинаций составляет приблизительно 60% (с погрешностью 1–2%) для синдрома Дауна и около 80–90% для дефектов нервной трубки.
Важно знать (не столько вам, сколько вашему врачу), какие именно маркеры и в какой комбинации у вас определялись

Кому нельзя пропустить исследование?
В настоящее время врачи рекомендуют проходить такое исследование абсолютно всем беременным без исключения. Это профилактическая медицинская процедура позволяет своевременно выявлять опасные патологии органогенеза у плодов.
Первые 12 акушерских недель — время активного роста и развития всех внутренних органов малыша. Воздействие любых внешних факторов может привести к формированию патологий. Только комплексная диагностика позволит их выявить. Также на этом сроке можно выявить и сопутствующие заболевания внутренних половых органов у матери.

Врачи рекомендуют обязательно проходить скрининг в первом триместре будущим мамам, у которых зачатие произошло после их 35-летия
Также важно проводить такой комплекс исследований всем беременным с отягощенным семейным анамнезом по генетическим и хромосомным заболеваниям
Существует также и высокий возрастной риск по развитию этих патологий. В этом случае проводить первый скрининг следует женщинам, которые забеременели после 40 лет. Будущие мамочки, у которых часто случались самопроизвольные выкидыши или внезапно прерывались предшествующие беременности, также не должны пропускать такой комплекс диагностики.
Врачи рекомендуют проходить скрининг в первые недели беременности также будущим мамочкам, которые имеют тяжелые сопутствующие заболевания внутренних органов.

Если будущая мамочка принимает гормональные или глюкокортикостероидные препараты постоянно, требуется обязательно проводить скрининг. Эти средства могут оказывать неблагоприятное действие на органогенез плода. Если прием этих лекарственных средств невозможно отменить на весь период вынашивания малыша, требуется обязательно контролировать течение беременности.
Первый скрининг обязательно проводится и будущим мамам, которые уже имеют деток, страдающих генетическими или тяжелыми соматическими заболеваниями. Повышенный генетический риск — повод для обязательного прохождения такого комплекса исследования.

Также скрининг первого триместра обязательно проводится беременным, которые злоупотребляют алкоголем или продолжают курить. В этом случае риск формирования опасных внутриутробных патологий возрастает в несколько раз. Также следует пройти скрининг, если у будущей мамочки и плода разный резус-фактор.

Что можно увидеть на УЗИ?
На УЗИ в ходе первого скрининга женщина сможет увидеть своего малыша. Для многих — это первая встреча с крохой. Ребенок, который перестал быть эмбрионом и стал плодом, сможет порадовать маму своим громким и ритмичным сердцебиением, показать ей, как хорошо он научился двигаться, хотя она этого пока и не чувствует. На УЗИ в конце первого триместра можно определить количество плодов, их жизнеспособность, особенности развития.

Хороший ультразвуковой сканер в высоким разрешением на этом сроке показывает головку и лицевой профиль плода, его ручки и ножки, пальчики на руках, глазницы. Доктор сможет осмотреть плаценту, пуповину, оценить состояние матки и труб, околоплодных вод. Несколько так называемых маркеров генетических патологий помогут сделать вывод о том, есть ли у малыша вероятность врожденного хромосомного заболевания.
При благоприятном обзоре и на хорошем аппарате врач теоретически может узнать пол ребенка, но гарантировать ничего не станет, ведь половые различия между мальчиками и девочками в этот период беременности не настолько сильно выражены.
Определение пола ребенка не входит в перечень интересующих врачей вопросов во время скрининга, а потому за эту услугу женщине придется заплатить по тарифам оказания платных услуг данной медицинской организации, в которой она проходит диагностику. Исключение составляют только случаи, когда от половой принадлежности зависит генетическое благополучие малыша. Например, гемофилия бывает только у мальчиков.

Как делают скрининг первого триместра?
Скрининг при беременности в 1 триместре проводится в строгие временные рамки. Женщине заранее сообщают время его проведения. В назначенный срок она приходит в консультацию и сначала проходит УЗИ. Проводиться данное исследование может трансвагинально (через влагалище) или трансабдоминально (через переднюю брюшную стенку). В целом процедура для пациентки не отличается от обычного УЗИ. После получения результатов при подозрении на патологию назначают биохимическое исследование крови. Материал забирается из вены, натощак в утреннее время.

Первый скрининг при беременности – сроки проведения
Чтобы настроить себя, заранее подготовиться к исследованию, женщины нередко интересуются у врачей, когда делают скрининг 1 триместра. Сроки этого обследования очень ограничены – чтобы получить объективные результаты, проводить его надо строго в определенные сроки беременности. Оптимальным для скринингового исследования является период от первого дня 10 недели беременности до 6 дня 13 недели. В большинстве случаев первый скрининг при беременности, сроки которого названы выше, осуществляют на 11–12 неделях гестации. В это время ошибка в расчетах минимальна.
Подготовка к скринингу 1 триместра
Чтобы скрининг первого триместра оказался объективным, врачи настаивают на соблюдении правил подготовки к исследованию. В случае с УЗИ все просто: если оно проводится трансвагинальным датчиком, то особой подготовки не требуется; если через переднюю брюшную стенку – требуется наполнить мочевой пузырь перед процедурой УЗИ.
Подготовка к биохимическому исследованию крови является более сложной и включает в себя:
- Соблюдение диеты: исключение из рациона цитрусовых, морепродуктов, шоколада.
- Отказ от жареных и жирных блюд.
- Кровь сдается в утренние часы, натощак. Последний прием пищи должен происходить не позднее чем за 12 часов до предполагаемого времени анализа.