Содержание питательных веществ
Для полного парентерального питания необходимы вода (30-40 мл/кг/ сут), энергия (30-60 ккал/кг/сут в зависимости от расходов энергии), аминокислоты (1-2,0 г/кг/сут в зависимости от степени катаболизма), незаменимые жирные кислоты, витамины и минеральные вещества. У детей, которые нуждаются в полном парентеральном питании, потребности в жидкости могут отличаться, а потребности в энергии (120 ккал/кг/сут) и аминокислотах (2,5-3,5 г/кг/сут) — значительно больше.
Основные растворы для полного парентерального питания готовятся в стерильных условиях, в литровых упаковках по стандартным формулам. Обычно в день необходимо 2 л стандартного раствора. Растворы могут быть изменены на основании данных лабораторных исследований, наличия основных расстройств, гиперметаболизма или других факторов. Часто добавляются коммерчески доступные эмульсии липидов для обеспечения эссенциальными жирными кислотами и триглицеридами; 20-30 % общей энергии восполняется липидами. Однако отказ от липидов и их энергии может помочь страдающим ожирением пациентам мобилизовать эндогенные жировые запасы, увеличивая тем самым их чувствительность к инсулину.
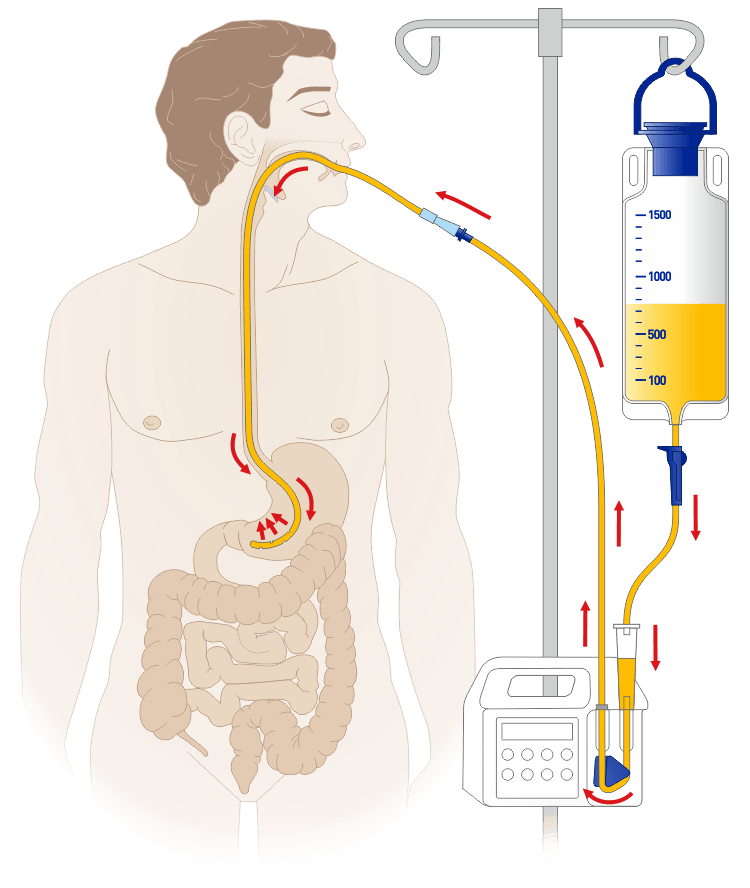
Энтеральное и парентеральное питание — что лучше?
Преимущества энтерального питания перед парентеральным:
- естественная форма питания;
- дешевле;
- меньше осложнений;
- проще возвращаться к обычным продуктам, так как отсутствует атрофия ворсинок.
До тех пор пока жидкости и электролиты, предназначенные для замещающей или поддерживающей терапии, не будут адекватными в отношении содержания калорий, они не будут способствовать нормальному развитию. Их можно, однако, вводить в течение очень непродолжительного периода. У некоторых детей, особенно новорожденных, подвергающихся хирургическому вмешательству и при затянувшейся диарее, парентеральное питание необходимо продолжать длительно. Режим, предназначенный для покрытия дефицита питания, может оказаться эффективным в отношении поддержания положительного баланса азота и нормального развития ребенка, если проводится в течение 60 дней и более.
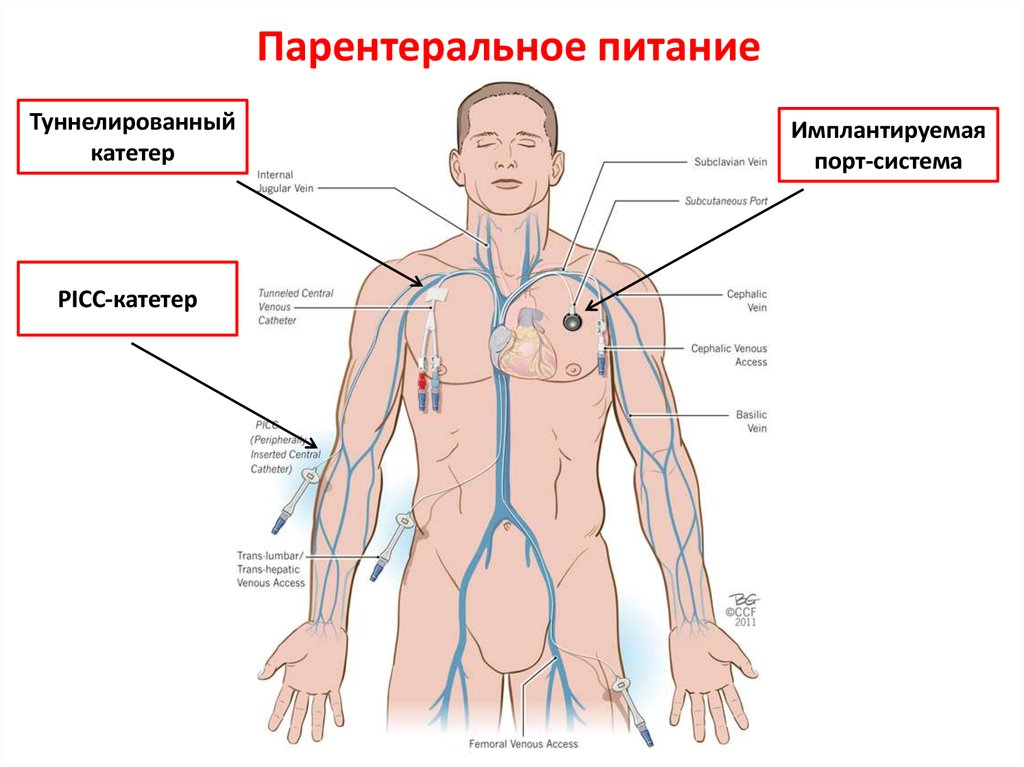
Стандартные инфузионные растворы готовят из аминокислотного препарата, содержащего 20% глюкозы и различные электролиты. К раствору добавляют поливитаминные препараты, избегая при этом избыточного количества витамина Е. Цинк, медь, хром и магний добавляют в рекомендуемых микродозах. Раствор вводят в центральную вену капельно с постоянной скоростью через длинный катетер. Для снижения риска внесения инфекции иглу катетера вводят под кожу на значительном расстоянии от входа в вену. Раствор вводят из расчета 135 мл/кг в сутки, что обеспечивает поступление в организм приблизительно 120 кал/кг в сутки. Это удовлетворяет потребности в белке, оцениваемые в пределах 2,0-3,0 г/кг в сутки. Жиры можно вводить ежедневно, но наиболее эффективно внутривенное введение 20 мг/кг жиров, содержащих линолевую и линоленовую кислоты, через каждые 10 дней, что обеспечивает адекватное количество незаменимых жирных кислот.
Лицам, которым невозможно ввести катетер в центральную вену, и новорожденным парентеральное питание можно проводить через периферические вены. Концентрация глюкозы в растворах в этих случаях должна быть уменьшена до 10%. Для частичной компенсации сниженной калорийности раствора при лечении детей старшего возраста количество аминокислот доводят до 30 г/л. Поскольку новорожденные обычно плохо переносят введение растворов, обогащенных аминокислотами, им необходимо вводить растворы, содержащие меньшее количество аминокислот и глюкозы, даже если они обеспечивают поступление всего 464 кал/л. В этих случаях новорожденные должны ежедневно получать жиры.
При этом часто развиваются осложнения, например, сепсис, выраженная гипергликемия, особенно на ранних этапах лечения детей, родившихся с низкой массой тела, угрожающая жизни гипофосфатемия, чаще всего развивающаяся в первые недели парентерального питания у гипотрофичных больных, гипераммониемия, типичная для детей младшего возраста с кишечными заболеваниями, выраженный ацидоз и другие нарушения электролитного равновесия. Для избежания осложнений установка катетера и замена системы для вливания должны проводиться только специально обученным и опытным персоналом; необходимо постоянно наблюдать больного и периодически оценивать степень возмещения потерь жидкости, регулярно определять уровень глюкозы в моче, особенно в первые недели лечения. До начала лечения и однократно в неделю в процессе лечения следует определять концентрацию в сыворотке электролитов, фосфата, глюкозы, мочевины, гемоглобина. С несколько большими интервалами определяют уровни кальция, азота и альбумина. По клиническим показаниям определяют функциональное состояние печени, количество микроэлементов и витаминов.
Парентеральное питание у детей
У новорожденных уровень метаболизма в перерасчете на МТ в 3 раза выше, чему взрослых, при этом примерно 25 % энергии тратится на рост. В то же время у детей по сравнению со взрослыми энергетические резервы существенно ограничены. Например, у недоношенного ребенка с массой тела 1 кг при рождении жировые запасы составляют всего 10 г и потому быстро утилизируются в процессе обмена веществ при недостатке пищевых элементов. Запас гликогена у детей младшего возраста утилизируется за 12-16 ч, старшего — за 24 ч.
При стрессе до 80 % энергии образуется из жира. Резервом является образование глюкозы из аминокислот — гликонеогенез, при котором углеводы поступают из белков организма ребенка, прежде всего из белка мышц. Распад белка обеспечивают стрессовые гормоны: ГКС, катехоламины, глюка гон, соматотропный и тиреотропный гормоны, цАМФ, а также голод. Эти же гормоны обладают контринсулярными свойствами, поэтому в острую фазу стресса утилизация глюкозы ухудшается на 50-70 %.
При патологических состояниях и голоде у детей быстро развиваются потеря МТ, дистрофия; для их предупреждения необходимо своевременное применение парентерального питания. Следует также помнить, что в первые месяцы жизни интенсивно развивается головной мозг ребенка, продолжают делиться нервные клетки. Недоедание может привести к снижению не только темпов роста, но и уровня умственного развития ребенка, не компенсирующегося в последующем.
Для парентерального питания используют 3 основные группы ингредиентов, включающие белки, жиры и углеводы.
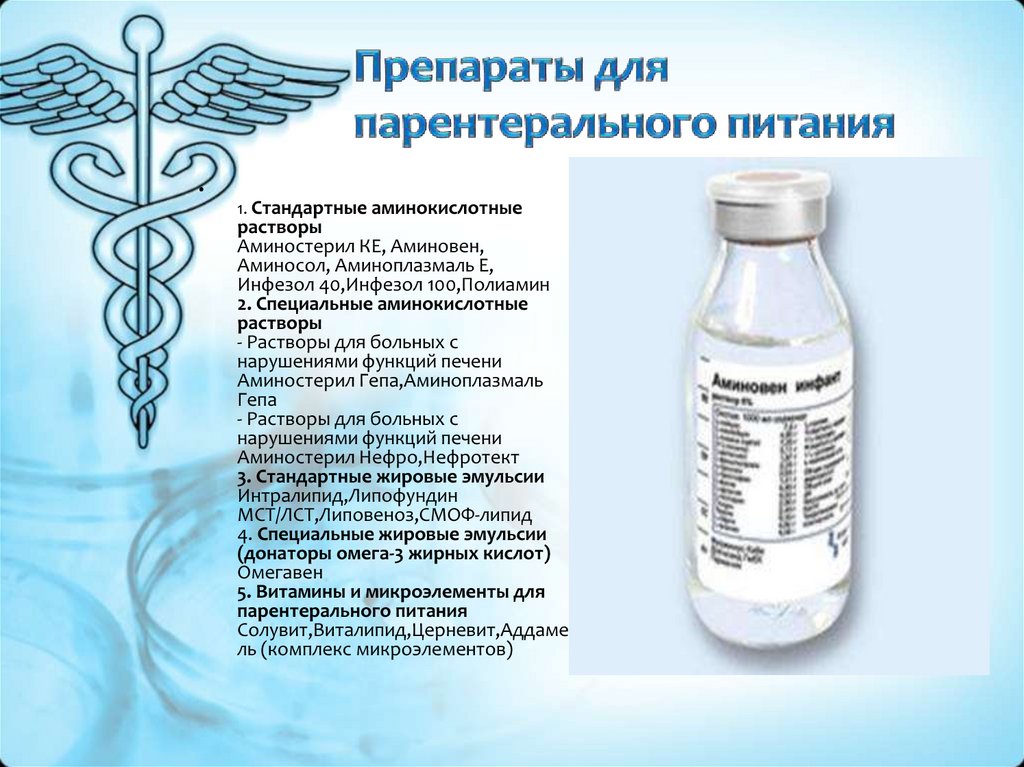
Белковые (аминокислотные) смеси: белковые гидролизаты — «Аминозол» (Швеция, США), «Амиген» (США, Италия), «Изовак» (Франция), «Аминон» (Германия), гидролизин-2 (Россия), а также растворы аминокислот — «Полиамин» (Россия), «Левамин-70» (Финляндия), «Вамин» (США, Италия), «Мориамин» (Япония), «Фриамин» (США) и др.
Жировые эмульсии: «Интралипид-20%» (Швеция), «Липофундин-С 20%» (Финляндия), «Липофундин-С» (Германия), «Липозин» (США) и др.
Углеводы: обычно применяются глюкоза — растворы различной концентрации (от 5 до 50%); фруктоза в виде 10 и 20% растворов (меньше раздражают интиму вен, чем глюкоза); инвертоза, галактоза (мальтоза применяется редко); спирты (сорбитол, ксилитол) добавляются в жировые эмульсии для создания осмолярности и как дополнительный энергетический субстрат.
Обычно считается, что парентеральное питание необходимо продолжать до тех пор, пока не восстановится нормальная функция ЖКТ. Чаще парентеральное питание необходимо на очень короткий срок (от 2-3 нед до 3 мес), но при хронических заболеваниях кишечника, хронической диарее, синдроме мальабсорбции, синдроме короткой петли и других болезнях оно может быть более длительным.
Парентеральное питание у детей может покрывать основные потребности организма (при стабильной фазе воспаления кишечника, в предоперационном периоде, при длительном парентеральном питании, при бессознательном состоянии больного), умеренно повышенные потребности (при сепсисе, кахексии, болезнях ЖКТ, панкреатите, у онкологических больных), а также повышенные потребности (при тяжелом поносе после стабилизации ВЭО, ожогах II-III степени — более 40 %, сепсисе, тяжелых травмах, особенно черепа и мозга).
Парентеральное питание обычно осуществляется путем катетеризации вен больного. Катетеризация (венепункция) на периферических венах проводится только при предполагаемой длительности парентерального питания менее 2 нед.
Показания
Показания: тяжелые заболевания и травмы, сопровождающиеся усилением катаболических и угнетением анаболических процессов, отрицательным азотистым балансом, к-рый не удается корригировать вследствие затруднения введения необходимых ингредиентов питания энтеральным путем или нарушения их усвоения. Выделяют абсолютные и относительные показания к П. п.
Абсолютные показания: 1) предоперационная подготовка больных с явлениями полного или частичного голодания вследствие локализации патол, процесса в ротовой полости,, глотке, различных отделах пищеварительного тракта, в верхних дыхательных путях (опухоли, рубцовые сужения, ожоги и др.); 2) первые дни после обширных операций на гортани, глотке, пищеводе, органах брюшной и грудной полостей; 3) осложнения послеоперационного периода — несостоятельность различных анастомозов, перитонит, свищи; 4) тяжелые гнойно-септические процессы, обширные ожоги, травмы, кровопотеря; 5) инф. болезни (холера, дизентерия); 6) реанимация и интенсивная терапия с использованием длительной искусственной вентиляции легких (поражения ц. н. с., столбняк, отравления, асфиксия новорожденных и др.); 7) неврологические и психические заболевания при анорексии, рвоте, отказе от приема пищи. При абсолютных показаниях необходимо применение полного П. п.
Относительные показания возникают при недостаточной компенсации пластических потребностей, энергетического и гидроионного баланса организма, несмотря на возможное питание энтеральным путем: 1) нарушение всасывания, переваривания и эвакуации нищи при тяжелых гастритах, энтероколитах, язвенных колитах, язвенной болезни желудка и двенадцатиперстной кишки, дизентерии, токсической диспепсии и др.; 2) усиленный распад белка при хрон, заболеваниях — гнойных процессах, гипертермии, тиреотоксикозе, токсикозе беременных и др.; 3) нарушения синтеза белка при органических и функц, поражениях печени. При относительных показаниях П. п. является неполным, дополнительным.
Виды препаратов
Основными составляющими смесями ПП, которые дает Анатомо-терапевтическо-химическая классификация препаратов (АТХ), являются аминокислотные растворы, жировые эмульсии (ЖЭ) и углеводы (У), а также смеси комбинированного действия, витаминные комплексы. По данным этой международной системы все препараты подразделяются по терапевтическому использованию на группы, и каждая из них отличается своим фармацевтическим действием. Сюда внесены описания и названия препаратов, применяющихся для организации нутритивной поддержки.
Кратко об аминокислотных растворах – донаторах пластического материала
Если ранее применяли продукты расщепления белка до аминокислот и пептидов – гидролизаты, то в настоящее время недостаток белковой составляющей при ПП восполняется благодаря использованию L-аминокислотных растворов. Белковые препараты для парентерального питания выпускаются в разных формах и могут содержать:
- полный состав незаменимых аминокислот;
- компоненты с наибольшей биоценностью состава (например, «картофель-яйца»);
- смеси с дополнительным введением энергоносителей, янтарной кислоты, витаминов, электролитов.
Также существует деление растворов на стандартные (вамин) и специализированные (аминоплазмель Гепа).
Растворы аминокислот для парентерального питания являются пластическим материалом, вследствие этого необходимо проводить параллельно инфузию энергоносителей небелковых (на 1 г азота добавляется до 150 ккал углеводных или жировых). Дозировки субстратов могут доводить до 2 г/кг при скорости введения в час до 0,1 г/кг. Иногда требуется переливание сывороточного альбумина.
Об энергетических донаторах
Инфузионные препараты для парентерального питания этой группы включают моносахариды и спирты, относящиеся к углеводам, и жировые эмульсии. При введении субстратов соотношение составляет 70:30 (У/ЖЭ), но может изменяться.
Жировые эмульсии для парентерального питания более выгодны в качестве энергопоставщиков. К их преимуществам относят:
- низкий показатель осмолярности или его отсутствие;
- наличие жирных кислот и снижение окислительных процессов;
- большая калорийность и низкий фактор риска появления ацидоза.
Применяются ЖЭ трёх поколений: эмульсии, насыщенные кислотами Омега-3; триглицериды; эмульсии длинноцепочечные.
Нужно понимать, что торговое название жировых эмульсий (интралипид, КлинОлеик), под которыми они реализуются, определяет регистрационные наименования производителя и могут отличаться от фармакологических аналогов.
Другие составляющие питательных смесей
При нутритивной поддержке в препаратах типа солювита N, виталипида в организм поступают витамины. Электролиты «заботятся» о насыщении аминокислотных растворов микроэлементами в виде анионов и катионов. Минералы участвуют как в регуляции активности гормонов и ферментов, так и осмотических процессах.
Возможные осложнения
При ПП возможно развитие осложнений следующего характера:
- технические;
- инфекционные (или септические);
- метаболические;
- органопатологические.
Такое разграничение иногда является условным, поскольку причины осложнений могут быть сочетанными. Однако профилактика их возникновения всегда заключается в регулярном мониторинге показателей гомеостаза и строгом соблюдении всех правил асептики, техники постановки и ухода за катетерами.
Технические осложнения
Эти последствия ПП возникают при неправильном создании доступа для введения питательных растворов в сосуды. Например:
- пневмо- и гидроторакс;
- надрывы вены, в которую вводится катетер;
- эмболия и другие.
Для предотвращения подобных осложнений необходимо строгое соблюдение техники установки внутривенного катетера для ПП.
Инфекционные осложнения
Такие негативные последствия ПП в ряде случаев вызываются неправильной эксплуатацией катетера или несоблюдением правил асептики. К ним относят:
- тромбозы катетера;
- катетерные инфекции, приводящие к ангиогенному сепсису.
Профилактика этих осложнений заключается в соблюдении всех правил ухода за внутривенным катетером, применении защитных пленок, силиконированных катетеров и постоянном соблюдении правил строгой асептики.
Метаболические осложнения
Эти последствия ПП вызываются неправильным применением питательных растворов. В результате таких ошибок у пациента развиваются нарушения гомеостаза.
При неправильном введении аминокислотных составов могут возникать следующие патологические состояния:
- дыхательные нарушения;
- азотемия;
- нарушения психики.
При неправильном введении углеводных растворов могут возникать следующие патологические состояния:
- гипер- или гипогликемия;
- гиперосмолярная дегидратация;
- глюкозурия;
- флебит;
- нарушения функций печени;
- дисфункции дыхания.
При неправильном введении жировых эмульсий могут возникать следующие патологические состояния:
- гипертриглицеридемия;
- непереносимость препарата;
- синдром перегрузки липидами.
Органопатологические осложнения
Неправильное проведение ПП может приводить к дисфункциям органов и обычно связано с метаболическими нарушениями.
Чаще такие последствия ПП вызываются нерациональным введением углеводных средств. У больного может развиваться гипергликемия, глюкозурия и гиперосмолярный синдром. Кроме этого, гипергликемия может являться первым признаком развития катетерного сепсиса, а появление сахара в моче указывать на гипокалиемию.
Неправильное применение углеводных составов способно вызывать и следующие органопатологические осложнения:
- гипогликемия (при передозировке инсулина, добавляемого в раствор глюкозы);
- увеличение минутного объема дыхания (у истощенных больных);
- жировая инфильтрация печени (при чрезмерной активации липонеогенеза).
Неправильное введение жировых эмульсий может приводить к ранним или поздним осложнениям.
Ранние последствия проявляются различными острыми реакциями на инфузию препаратов в виде:
- аллергии и реакций гиперчувствиельности;
- потоотделения;
- одышки;
- головокружения;
- цианоза;
- головной боли;
- повышения температуры;
- тошноты и рвоты;
- болей в пояснице;
- воспалений в месте введения инфузии.
Поздние осложнения ПП, связанные с неправильным применением жировых эмульсий, выражаются в развитии:
- холестаза и гепатомегалии;
- тромбоцитопении;
- лейкопении;
- спленомегалии.
Превышение норм введения аминокислотных составов способно приводить к развитию азотемии. Избыток протеинов может вызывать легочные нарушения у больных с хроническими патологиями легких. Кроме этого, применение стандартных растворов аминокислот для пациентов с дисфункциями печени способно провоцировать печеночную энцефалопатию, приводящую к нарушениям психики.
Особенно вероятно развитие осложнений при проведении длительного ПП. Такие последствия могут проявляться в виде:
- гиповитаминозов;
- недостатка микроэлементов;
- нарушения свертываемости крови из-за недостатка витамина К;
- заболеваний желчного пузыря, возникающих из-за снижения его сократительной функции и нарушений состава желчи;
- остеопороза, спровоцированного нарушением метаболизма витамина D.
Применение парентерального питания
Парентеральное питание направлено на поддержание и восстановление водно-электролитного и кислотно-основного баланса в организме. С его помощью удается обеспечить организм пластическими и энергетическими субстратами, макро- и микроэлементами, витаминами.
Парентеральное питание целесообразно применять в следующих случаях:
- Если пероральный или энтеральный прием пищи невозможен.
- Если у пациента отмечен выраженный гиперметаболизм, либо произошли значительные потери белка, а ЭП не дает возможности преодолеть дефицит нутриентов.
- Необходимость на время исключить кишечное пищеварение.
Полное ПП показано, если нет возможности принимать пищу естественно или через зонд, и при этом усиливаются катаболические процессы и угнетаются анаболичские, отмечается отрицательный азотистый баланс:
- В период после обширных оперативных вмешательств в брюшной полости или при осложнениях в послеоперационный период.
- В период после тяжелых травм – после серьезных ожогов, множественных травм.
- При нарушении синтеза белка или его усиленном распаде.
- Реанимационным пациентам, которые долго не приходят в сознание, или при резких нарушениях деятельности ЖКТ.
- В случае нервно-психических болезней – анорексии, отказа от пищи и др.
- При тяжелых инфекционных заболеваниях.
Классификация ПП
В медицине определяются следующие типы ПП:
- Полное (тотальное) – весь объем суточной потребности организма в питательных веществах, а также поддержания обменных процессов на нужном уровне обеспечивается за счет ПП.
- Неполное (частичное) – направлено на то, чтобы восполнить недостаток тех компонентов, которые по определенной причине не усваиваются через энтеральное питание. Практикуется как дополнительное к другим типам питания.
- Смешанное искусственное – это сочетание ЭП и ПП, при этом ни один из этих типов не преобладает.
Как проводят ПП
Нутриенты вводят в той форме, которая адекватна метаболическим потребностям клеток. Белки вводят в виде аминокислот, углеводы – моносахаридов, жиры – жировых эмульсий.
Для проведения ПП используют электронные регуляторы капель, инфузионные насосы
Очень важно строго соблюдать скорость введения соответствующих питательных субстратов. Инфузию проводят с определенной скоростью на протяжении 24 часов
Скорость не должна быть больше, чем 30-40 капель в минуту, чтобы предотвратить перегрузку ферментных систем.
Инфузионные системы необходимо менять один раз в каждые 24 часа.
Если проводится полное ПП, то в состав смеси обязательно включаются концентраты глюкозы.
Больному, пребывающему на ПП нужна жидкость из расчета 30 мл/кг массы тела. При патологических состояниях жидкое питание должно быть более обильным.
Существует несколько режимов введения ПП:
- круглосуточный;
- продленная инфузия (до 20 часов);
- циклический (на протяжении 8-12 часов).
Существует также ряд важных требований к препаратам, которые используются для ПП:
Они должны обеспечивать питательное действие (в составе присутствуют все важные для организма вещества в нужных количествах и соотношениях).
Важно, чтобы они пополняли организм жидкостью, так как при многих патологических состояниях отмечается обезвоживание.
Желательно, чтобы средства оказывали стимулирующее и дезинтоксикационное действие.
Важно, чтобы их применение было безопасным и удобным.
Противопоказания
Определяются следующие абсолютные противопоказания к ПП:
- электролитные нарушения, шок, гиповолемия;
- возможность проводить адекватное энтеральное и пероральное питание;
- отказ больного или его опекуна;
- аллергические проявления на компоненты ПП;
- если проведение ПП не улучшает прогноз болезни.
Существует также ряд противопоказаний к применению конкретных препаратов для парентерального приема.
Какие осложнения возможны
Осложнения при применении парентерального питания подразделяют на такие разновидности:
- технические;
- метаболические;
- органопатологические;
- септические.
Чтобы не допустить таких осложнений, важно очень строго соблюдать все правила введения растворов и строго отслеживать показатели гомеостаза
Показания к применению препаратов парентерального питания
Показания к применению парентеральных искусственных средств могут быть тотальными, то есть, все аминокислоты и прочие составляющие препарата поступают в кровь внутривенно, или смешанно, когда парентеральные растворы и смеси сочетаются с введением других пищевых средств. Врачебными показаниями к переходу на особенные искусственные смеси и препараты являются все заболевания и различные патологические состояния, которые связаны с нарушением органической или функциональной несостоятельностью желудочно-кишечного тракта. Также показаниями могут служить подготовка пациента с тяжелой недостаточностью питания к хирургическим мероприятиям, облучению, химиотерапии и так далее. В большинстве случаев подобные ситуации возникают при ишемии кишечника или полной его непроходимости
Важно знать, что парентеральное питание никогда не назначается в качестве единственного средства питания
Причина назначений искусственных видов смесей (аминокислот) – показания анализов о выраженной белковой недостаточности у заболевших, она возникает в следующих показаниях:
- катаболическая реакция больного на хирургическое вмешательство, результатом реакции является распад белка под воздействием гиперпродукции гормонов коры надпочечников;
- так как повышается энергетическая потребность организма, активно происходит распад белков;
- в послеоперационный период происходит потеря внутрисосудистого белка в раневую полость и по дренажам;
- если присутствует показания алиментарного фактора в послеоперационный период, это также является причиной распада белков.
Важнейшей целью показаний искусственных средств ПП служит возобновление разрушенного обмена веществ желудочно-кишечного тракта.
Пациентам, которым вводятся искусственные парентеральные растворы, также назначаются различные виды препаратов и смесей, которые являются источниками энергии (аминокислоты, углеводы, спирты, жиры). Например, в случаях тяжелой диспротеинемии, перитонита, острого панкреатита и другие.
Виды смесей
Пищевой и фармацевтической промышленностью выпускаются специальные смеси для энтерального питания, которые, в зависимости от состава и энергетической ценности, подразделяются на:
- Стандартные изокалорические питательные смеси (назначаются при нормальных потребностях в нутриентах и сохраняющейся необходимости в энтеральном питании при сохранной функции ЖКТ) — ПентаШур.
- Гиперкалорические смеси (назначаются при повышенных потребностях в белках и энергии или при необходимости ограничения жидкости) — ПентаШур НР.
- Смеси с высоким содержанием биологически активного белка, обогащенные микроэлементами, глутамином, аргинином, омега-3 жирными кислотами (назначаются при критических и иммунодефицитных состояниях) — ПентаШур иммуномакс.
- Питательные смеси с пониженным содержанием жиров и углеводов, содержащие пищевые волокна (назначаются больным сахарным диабетом);
- Смеси с высоким содержанием жира и низким содержанием углеводов (назначаются при нарушениях функции легких в стадии декомпенсации);
- Смеси с низким содержанием ароматических аминокислот и высоким содержанием аминокислот с разветвленной цепью (назначаются при нарушениях функции печени) — ПентаШур иммуномакс.
- Олигомерные смеси, содержащие дипептиды, трипептиды, некоторое количество аминокислот и являющиеся практически полностью всасываемыми (назначаются при нарушенных функциях ЖКТ (первые сутки после операций на ЖКТ, обширные резекции тонкого кишечника, ферментативная недостаточность различного генеза));
- Специальные иммуностимулирующие низкообъемные гипокалорические смеси с глутамином (назначаются в отделениях реанимации и интенсивной терапии в первые часы развития критических состояний).
Стандартной энергетической плотностью продуктов энтерального питания у взрослых и детей старше 1 года жизни считается плотность 1,0 ккал/мл. Энергетическая плотность 1,5 ккал/мл считается повышенной. Стандартные смеси содержат все необходимые макронутриенты, микронутриенты и витамины в соответствии с суточными потребностями организма в различных патологических состояниях и предназначаются для коррекции или предупреждения белково-энергетической недостаточности практически во всех ситуациях, когда естественное питание невозможно или недостаточно. Использование стандартных полимерных диет предполагает сохранность функций желудочно-кишечного тракта на этапе его восстановления при переходе от парентерального питания к энтеральному и обычному питанию. Кроме того, повышается качество жизни пациентов в постгоспитальный период.
Иммуномодулирующие гиперметаболические смеси — предназначены для коррекции нарушений метаболического и иммунного статуса у больных и пострадавших с тяжелой травмой, ожогами, сепсисом, риском развития инфекции и инфекционных осложнений, особенно в критических состояниях.
Присутствие в смеси среднецепочечных триглицеридов (50 % МСТ) повышает её усвояемость в желудочно-кишечном тракте, позволяет назначать в ранние сроки после операций, в том числе на ЖКТ, при ограниченном усвоении жиров у больных с нарушениями функции пищеварительной системы. В отдельных смесях углеводы представленные смесью мальтодекстринов с различным декстрозным эквивалентом (степенью гидролиза) и определенным соотношением углеводных компонентов, что обеспечивает физиологическую осмолярность и удовлетворительные органолептические свойства данных смесей. Дополнительное введение в состав смесей глутамина, аргинина, омега-3 жирных кислот определяет иммунномодулирующий эффект энтерального питания.
Кроме того, для обеспечения разных клинических потребностей существуют продукты энтерального питания с содержанием пищевых волокон или без них. Пищевые волокна делятся на ферментируемые и неферментируемые. Ферментируемые пищевые волокна (целлюлоза и пектин) метаболизируются бактериями кишечника с образованием предельных карбоновых кислот жирного ряда с короткой цепью (уксусная, масляная и др.). Они могут использоваться в качестве источника энергии для слизистой оболочки толстой кишки, а также задерживать опорожнение желудка и уменьшать диарею. Неферментируемые волокна (лигнины) не расщепляются бактериями кишечника, изменяют осмотическое давление, увеличивают поступление жидкости в просвет кишечника, объем каловых масс и усиливают их движение, предупреждая и уменьшая развитие запоров. Содержание пищевых волокон в смесях для энтерального питания колеблется в пределах 12—14 г/л.
Добавки в парентеральное питание
Для ПП применяется раствор, который не содержит других компонентов. Их добавляют в смесь при необходимости исходя из состояния пациента, для поддержания гомеостаза. Электролиты, которые должны присутствовать в растворе для внутривенного вливания: натрий, калий, кальций, фосфор. При необходимости добавляют также витамины и микроэлементы.
Электролиты
Вводимые смеси должны иметь минеральный состав, включающий основные необходимые элементы.
Калий содержится в большом количестве внутри клетки. Он теряется при форсированном диурезе, при активации метаболизма потребность в нем резко повышается. При ПП количество калия увеличивается — определяется гипергликемия. Из-за имеющейся глюкозы в составе ПП в крови повышается количество инсулина. Это активирует K+ Na+ — АТФазу и поступление ионов К+ из межклеточного жидкости в клетку.

Магний участвует в создании мышечных клеток и структуры кости
Из организма выводится в больших количествах с мочой, поэтому важно рассчитывать диурез при его пополнении и учитывать почечный кровоток. Дефицит магния развивается при алкоголизме, истощении, патологии паращитовидных желез, приеме аминогликозидов в связи с повышенным выделением магния с мочой на его фоне
При выраженном недостатке вводится внутривенно в растворах, поскольку гипомагниемия вызывает сниженное содержание кальция в крови.
Кальций также включается в смесь, особенно при сепсисе и травмах, когда происходит его усиленная потеря. Расходуется кальций, содержащийся в костях, происходит снижение и при гиповитаминозе D. Также это происходит при гипоальбуминемии, поскольку кальций связан с этой фракцией белка (примерно 50-60%).
Фосфаты присутствуют в эритроцитах, входят в состав аминокислот, фосфпротеидов и липидов, участвуют в обменных процессах в костной ткани. При тяжелой патологии и длительном голодании развивается истощение, которое приводит к гипофосфатемии. Парентеральное питание этот процесс усиливает, поскольку глюкоза, как и в случае с калием, переводит фосфор из внеклеточной жидкости внутрь клетки.
Витамины
В ПП добавляются витаминные препараты A, D, Е в их водорастворимой форме, группа В, аскорбиновая, фолиевая кислота, биотин. Они применяются в дозировках, значительно превышающих указанную в инструкции суточную потребность. Витамин К вводится раз в 7-10 дней, кроме тех пациентов, которым назначены антикоагулянты. Пациент на гемодиализе должен получать фолиевую кислоту — добавляется в обязательном порядке, поскольку происходит ее вымывание после процедуры. При переводе на энтеральное питание он получает поливитамины в таблетках.

Микроэлементы
Основные микроэлементы (хром, марганец, медь, селен и цинк) добавляются в питательную смесь для внутривенного введения ежедневно.
Инсулин
Инсулин нет необходимости применять пациентам с ненарушенным углеводным обменом. Он нужен при выявленном сахарном диабете.