Гиперпаратиреоз
Заболевание развивается вследствие гиперактивности одного или нескольких участков паращитовидки. Гиперпаратиреоз различают:
- Первичный. Причиной бывают аденома, гиперплазия, или рак. Их наличие ведет к бесконтрольной секреции гормона. Вызывается стрессами, приемом медицинских препаратов, пониженным давлением.
- Вторичный. Развивается как реакция на недостаток кальция в пище, дефицит витамина D, хроническую почечную недостаточность.
- Третичный. Возникает при продолжительной почечной недостаточности, когда функция почек восстановлена, а паратгормон продолжает вырабатываться избыточно.
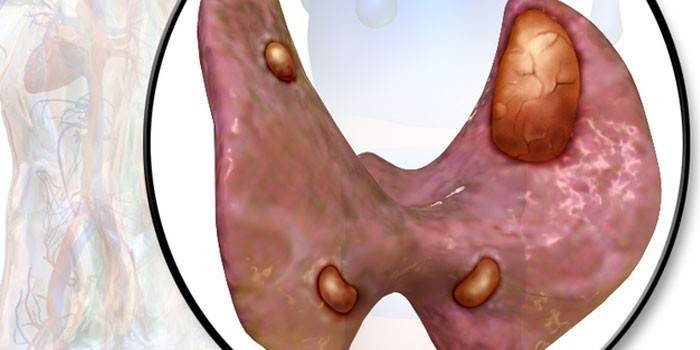
Гиперпаратиреоз – симптомы
Клинические проявления зависят от стадии заболевания и могут протекать в различных формах. Ранние проявления болезни сопровождаются симптомами:
- быстрой утомляемостью;
- головной болью;
- болями в костях;
- мышечной слабостью;
- ухудшением памяти.
Симптомы гиперпаратиреоза зависят от формы заболевания. Различают:
- костную;
- почечную;
- желудочно-кишечную;
- нервно-психическую.
Костная форма паратиреоза сопровождается симптомами:
- болями в костях;
- частыми переломами;
- искривлением костей, рахитом и сколиозом у детей.
Результатом первичного гиперпаратиреоидизма может стать паратиреоидная остеодистрофия, или болезнь Реклингхаузена. Заболевание сопровождается потерей аппетита, тошнотой, рвотой, жаждой, искривлением и размягчением костей. На черепе и костях лица появляются утолщения, происходит искривление и укорочение конечностей. Могут присоединяться симптомы мочекаменной болезни.
Почечная форма характеризуется:
- частым мочеиспусканием;
- примесями крови в моче;
- болями в области почек.

Симптомы заболевания при желудочно-кишечной форме следующие:
- изжога;
- тошнота;
- потеря веса;
- отрыжка;
- рвота;
- боли в верхней части живота.
Гиперпаратиреоз – диагностика
Наличие перечисленных жалоб является сигналом для тщательного обследования организма больного. Диагностика гиперпаратиреоза включает:
- биохимию крови;
- гормональный анализ;
- анализ мочи;
- фиброгастродуоденоскопию желудочного сока и кишечных стенок;
- рентгенограмму костей, черепа и позвоночника;
- УЗИ паращитовидных желез.
Биохимический анализ определяет концентрацию кальция и фосфора в крови. Качественно проводят гормональный анализ в клинике Хеликс и определяют уровень паратгормонов. Специалисты дают рекомендации по правильной подготовке к исследованию. Рентгенограмма показывает изменения в костной ткани. Дополнительно назначают исследование почек и кишечника.
Гиперпаратиреоз – лечение
Прогноз течения болезни зависит от причин ее возникновения. Лечение гиперпаратиреоза первичной формы – только оперативное. Оно направлено на удаление аденомы. При несвоевременно начатом лечении в случаях костной формы могут остаться последствия – ограничение подвижности, инвалидность. Излечить вторичную форму можно консервативными методами, путем устранения причины. Применение кальцийсодержащих лекарственных средств показано для связывания фосфатов при почечной форме, после них назначают витамин D. Это снижает секрецию гормонов.
Народные методы для профилактики заболевания рекомендуют:
- гулять на свежем воздухе;
- исключить вредные привычки;
- сбалансированное питание с повышенным содержанием фосфора, железа, магния (рыба, красное мясо, свежие фрукты и овощи).

Состояние гипопаратиреоза
Гипопаратиреоз — состояние, при котором наблюдается недостаточная выработка и секреция . Это провоцирует нарушение обмена кальция и фосфора в организме. Также патология может развиться в результате нарушенной чувствительности рецепторного аппарата клеток организма, в случае которой клетки не воспринимают сигналы о действии паратгормона. Гипопаратиреоз развивается в любом возрасте, с одинаковой вероятностью и для мужчин, и для женщин. Существует несколько форм заболевания, к которым относятся аутоиммунное, посттравматическое, послеоперационное и идиопатическое нарушение функции паращитовидной железы. С целью диагностики патологии эндокринолог назначает определение кальция, фосфора и паратгормона. Также целесообразно проведение денситометрии и рентгена. Лечение носит комплексный характер для нормализации гормонального фона и минерального обмена.
Щитовидная железа — реальная причина рака! Совет эндокринолога — чтобы спасти себя, каждый день пейте…
Читать далее »
У Вас больная щитовидка? Совет эндокринолога — чтобы защитить себя, берите…
Читать далее »
Как понять, что у Вас все хорошо с щитовидной железой?
Читать далее »
Увеличенная щитовидка приходит в норму на глазах! На ночь…
Читать далее »
Симптоматика гипопаратиреоза
Клинические симптомы гипопаратиреоидного состояния включают, в основном, тетанический, или судорожный синдром. Паратгормон пониженили патология восприятия его сигналов может привести к усилению нервно-мышечной возбудимости, которая и приводит к чрезмерным сокращениям мышц, то есть судорогам. Такой характер заболевания паращитовидной железы сопровождается выраженными болезненными ощущениями.
 Характерный вид руки при гипопаратиреоидном состоянии.
Характерный вид руки при гипопаратиреоидном состоянии.
Перед судорожным приступом может наблюдаться онемение и скованность мышц, а также ощущение покалывания и холода конечностей. В редких случаях в процесс вовлекается мышечный аппарат лица или тела. Судорожное состояние характеризуется спазмом групп мышц:
- конечностей, причем чаще вовлекаются сгибающие мышцы;
- лица, при этом сжимаются челюсти, опускаются уголки рта, сдвигаются брови и опускаются веки;
- коронарных сосудов, что проявляется резкой болью в области сердца;
- тела, в результате чего туловище разгибается назад;
- шейной области, мышц межреберья;
- органов пищеварительной системы, что провоцирует трудности глотания, колики, запоры;
- органов выделительной системы, что проявляется анурией, то есть прекращением выделения мочи.
Судорожные симптомы характеризуются резкой болью, приступы в случае легкой формы заболевания наблюдаются до двух раз в неделю, а в случае тяжелой за день может быть несколько приступов. Судороги возникают или спонтанно, или провоцируются различного рода воздействиями — болью, изменением температуры, электроимпульсами, механическими повреждениями. При спазме мышц кожные покровы бледнеют, наблюдаются перепады давления, повышение пульса, нарушения работы пищеварительной системы, возможна потеря сознания.
Вегетативные симптомы включают такие проявления, как: увеличение потоотделения; обморочные состояния; понижение функции слуха; зрительные нарушения; понижение восприятия кислого вкуса и увеличение — горького и сладкого.
При продолжительном течении заболевания и низкой концентрации кальция в сыворотке крови возможны расстройства психического состояния: снижается интеллект, появляются неврозы, эмоциональная нестабильность, бессонница. При хроническом течении вероятны трофические нарушения. Кожа становится сухой, шелушится, ломаются ногти, повышается заболеваемость грибковыми патологиями. Также нарушается рост волос, наблюдается их выпадение, раннее появление седины. Эмаль зубов подвержена гипопластическим изменениям, развивается кариес.
Для устранения симптоматики назначается комплексное лечение. Такое лечение включает диету, препараты кальция, противосудорожные лекарственные средства. Кроме того, рекомендуется физиотерапевтическое лечение: применяется ультрафиолетовое облучение для коррекции уровня витамина Д.
Терапевтические методы
После прохождения всех необходимых методов диагностики и установки точного диагноза, подбирается лечение. Если выявлено, что в организме не хватает витамина D, то назначают его прием. Также часто рекомендуют гормональную терапию, но если она не дает желаемого эффекта, то применяют более кардинальные методы. При раке, аденоме врачи проводят удаление части органа. Паращитовидная железа состоит из 4 долей, поэтому если 1 или несколько будут удалены, то другая берет на себя функции удаленной.
Но стоит помнить, что после удаления части паращитовидной железы, орган не всегда самостоятельно справляется со своей функцией, что в итоге приводит к гипокальциемии и гипопаратиреозе. Также могут развиваться и другие патологии.
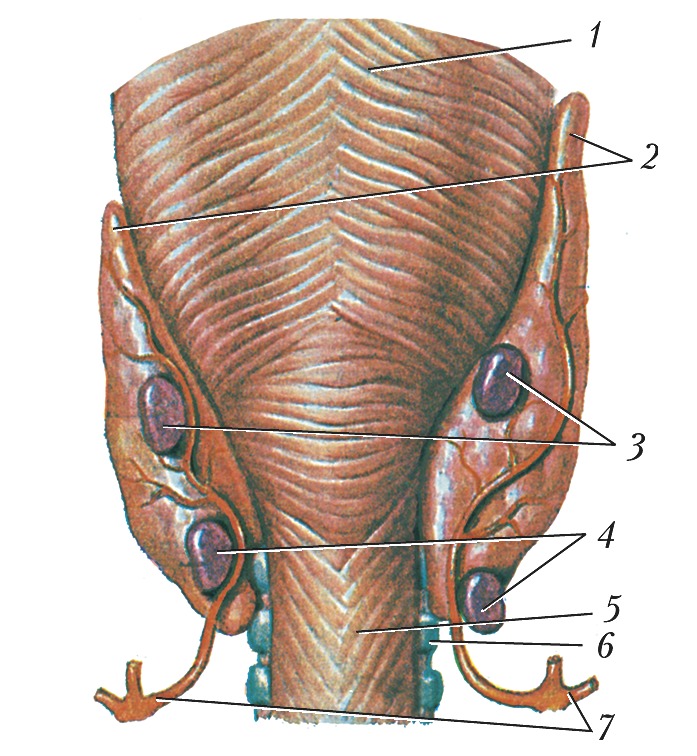
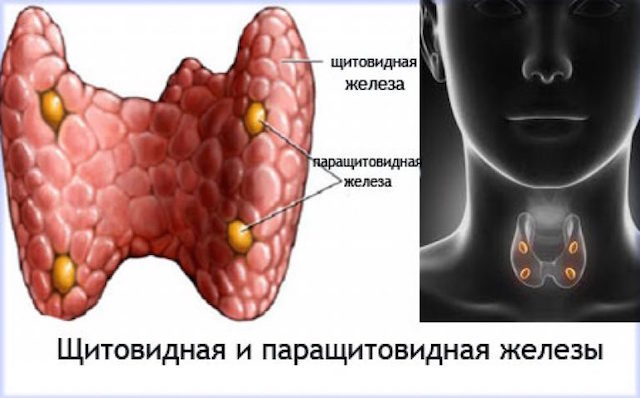
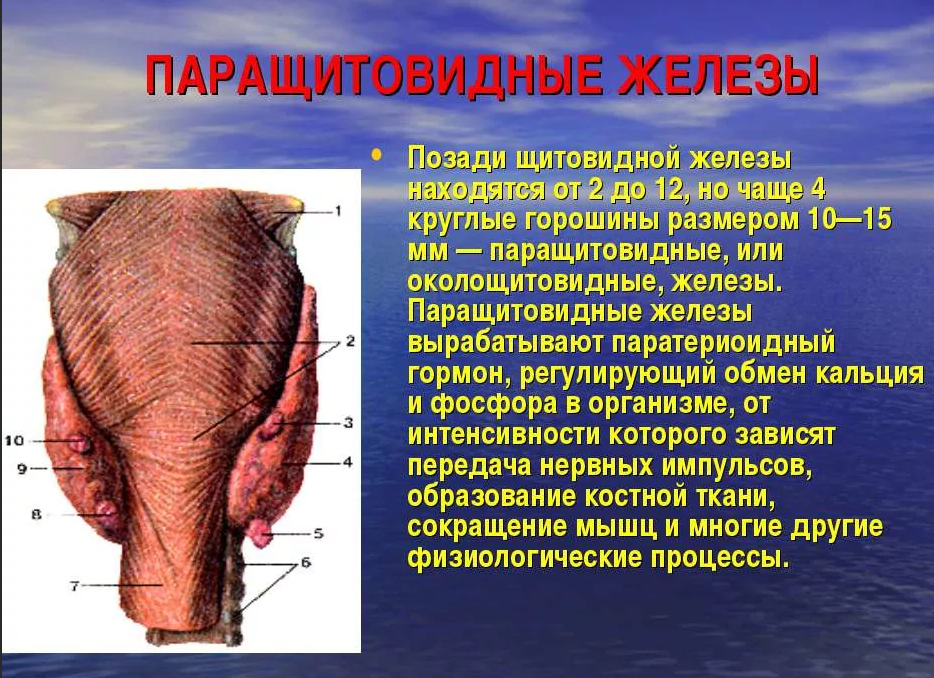
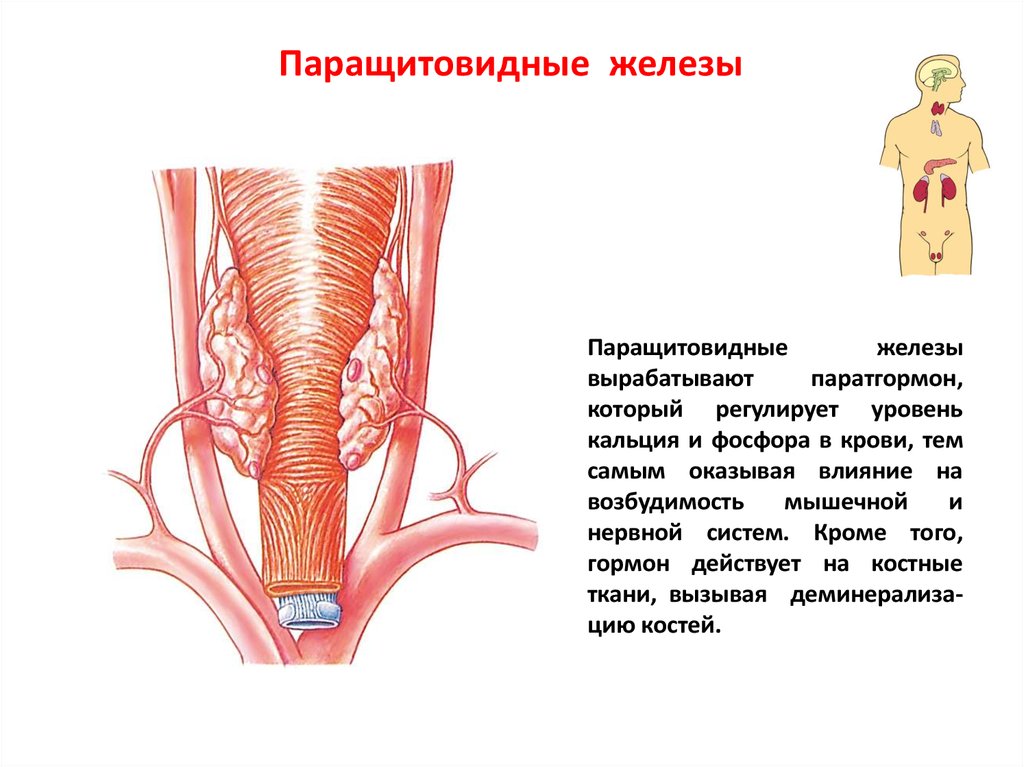
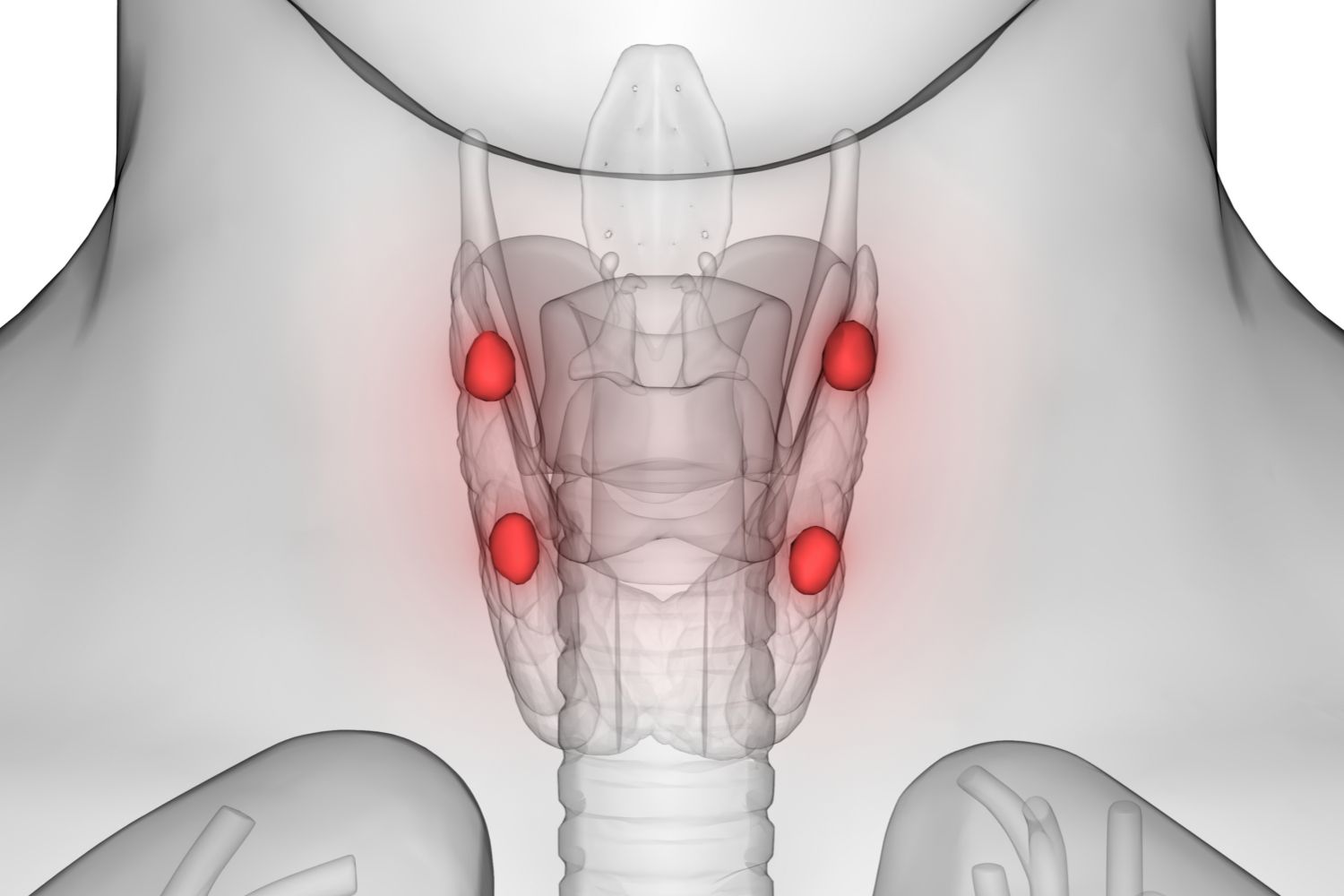
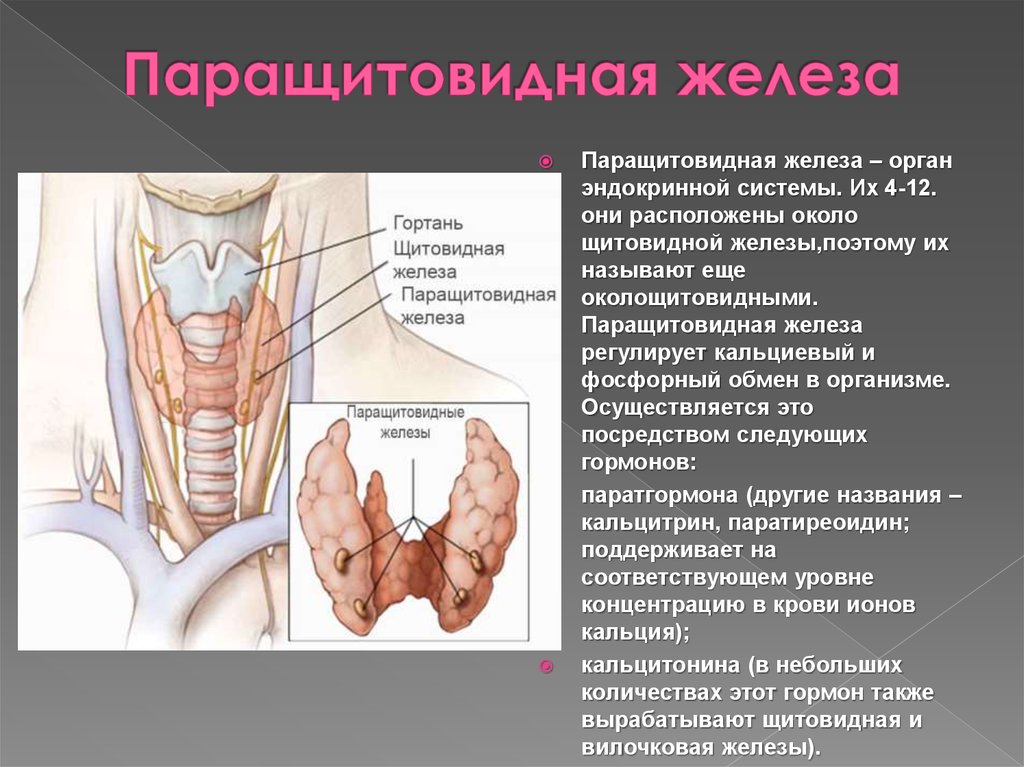
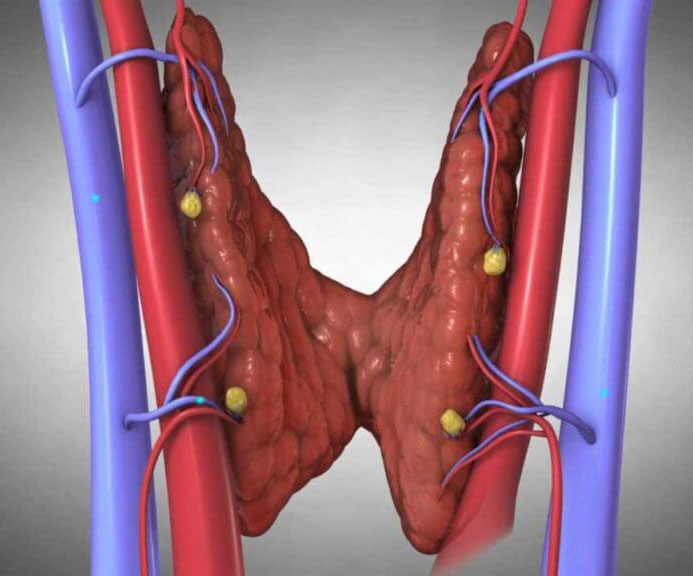
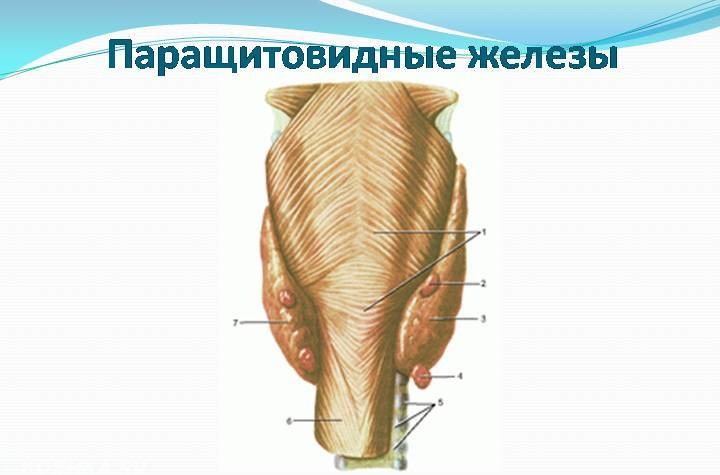
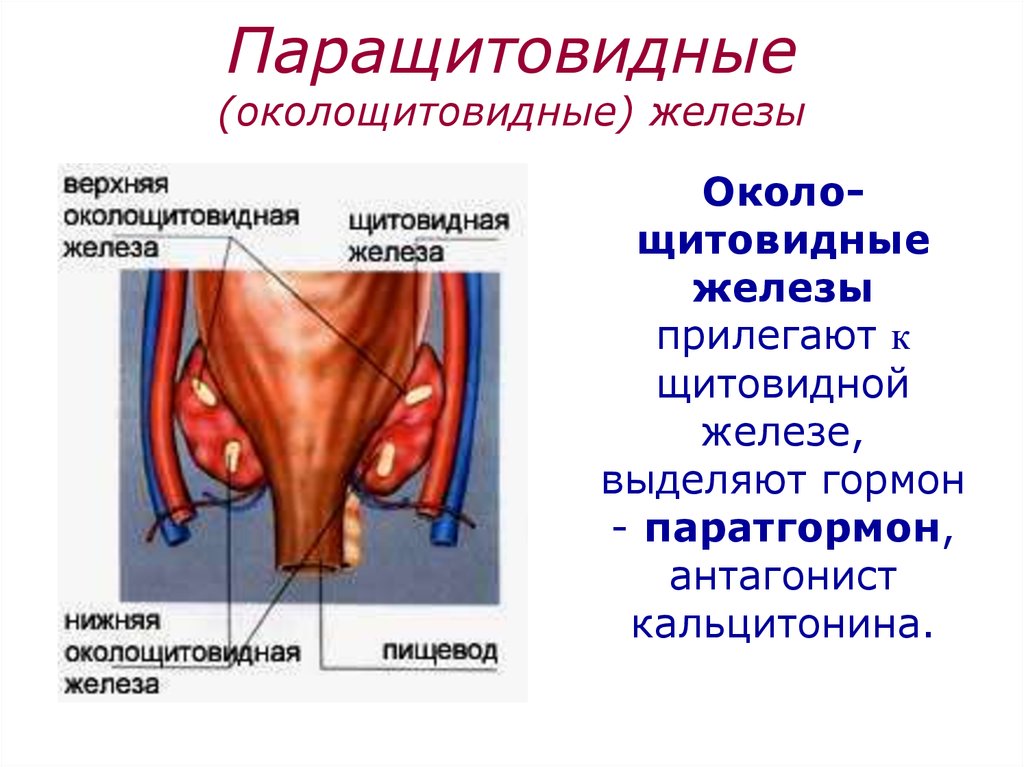
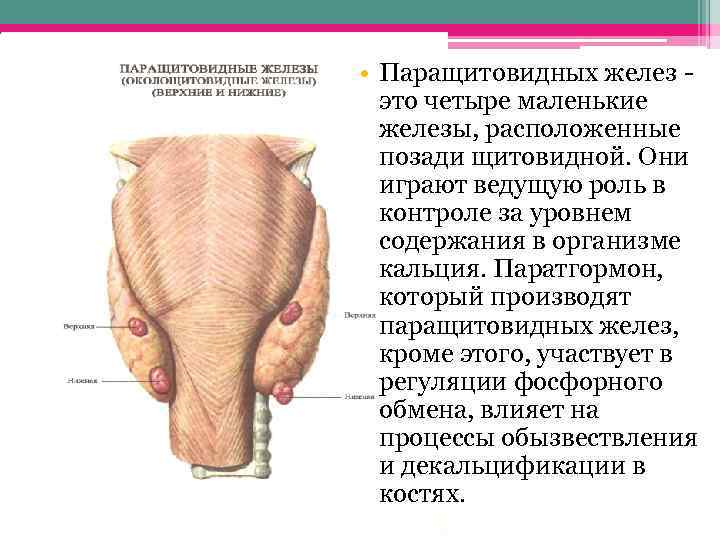
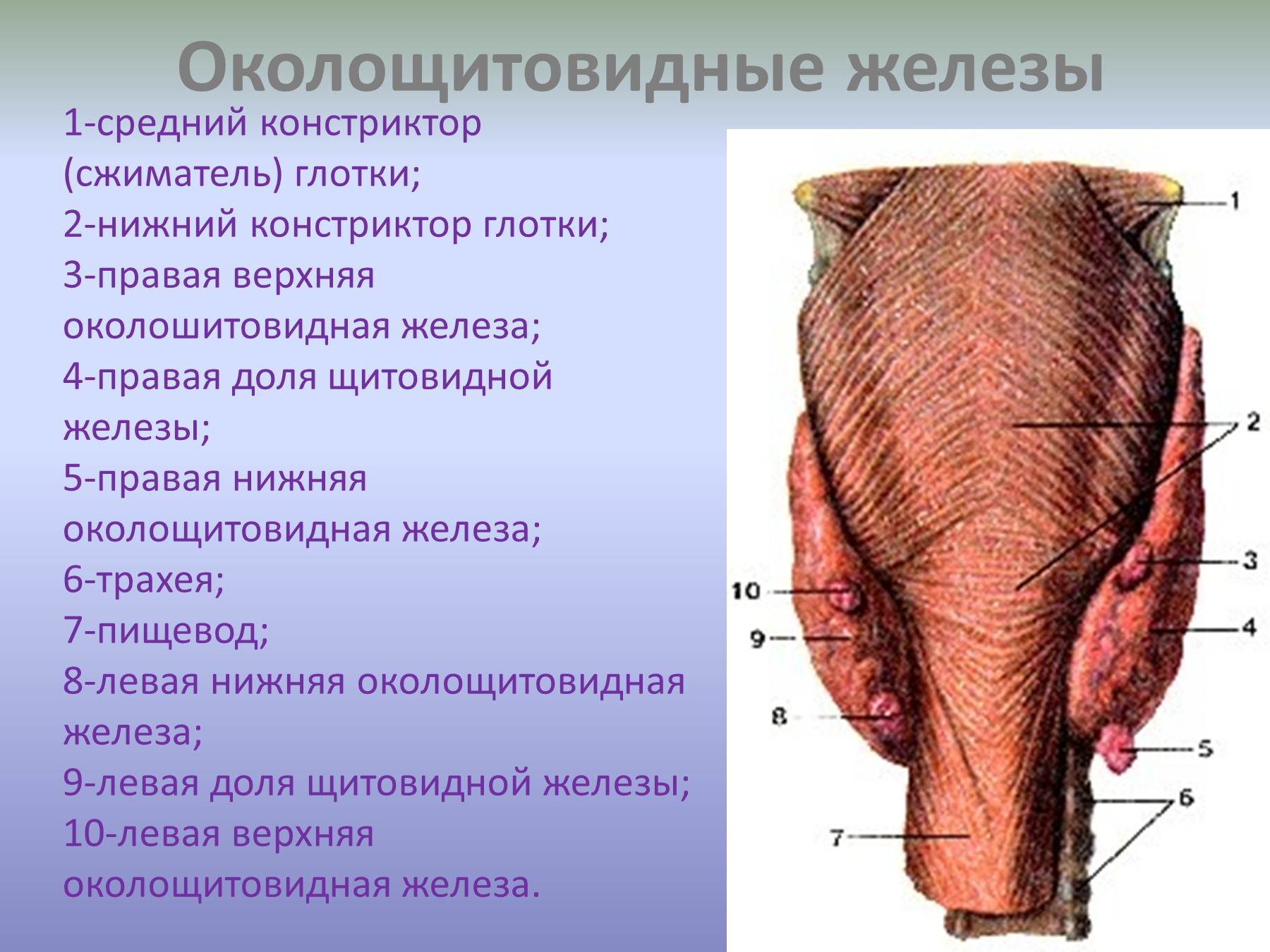
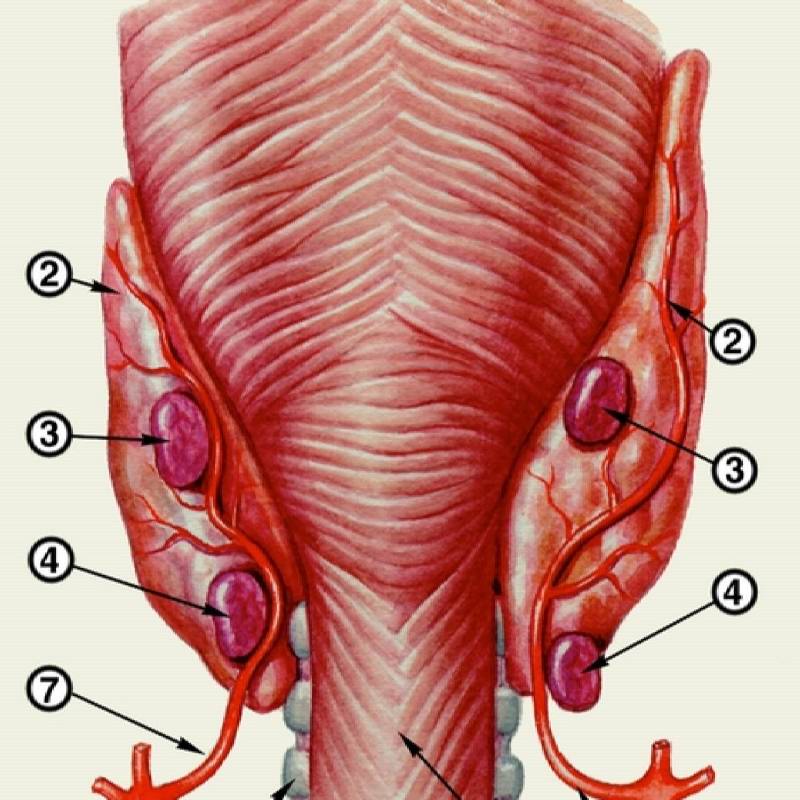
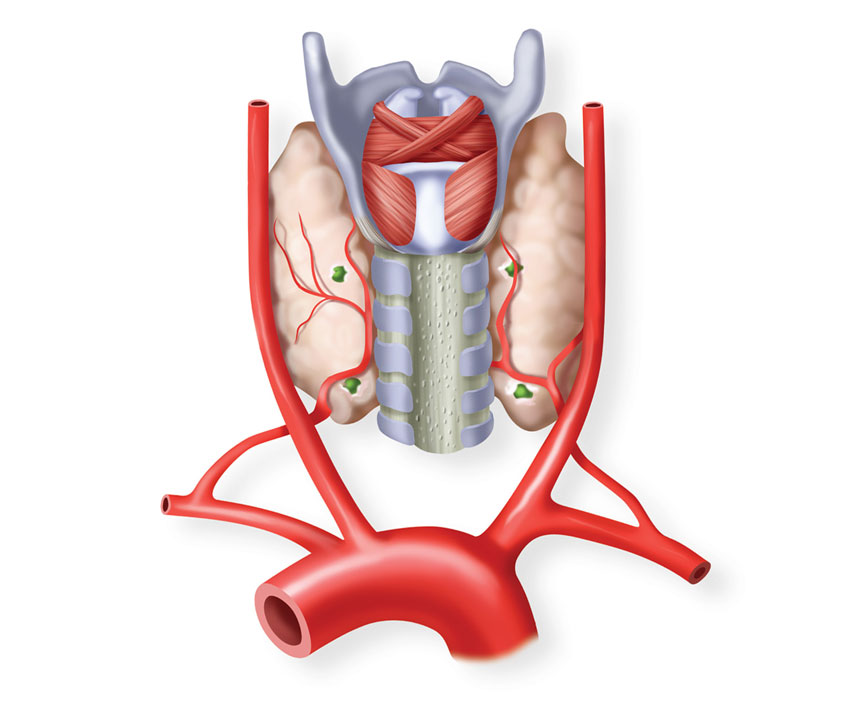
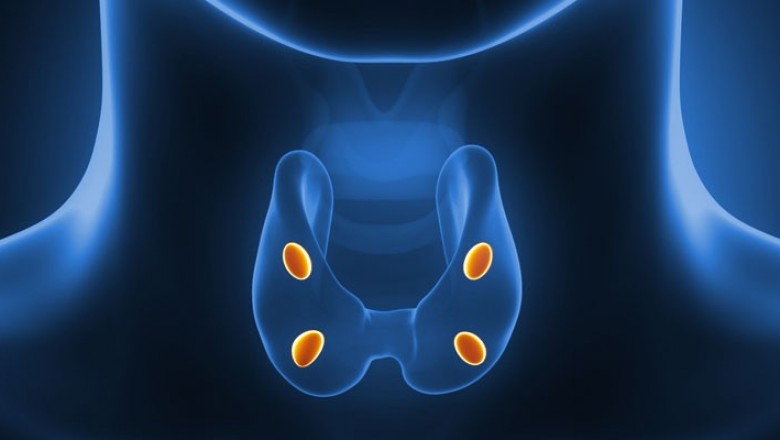
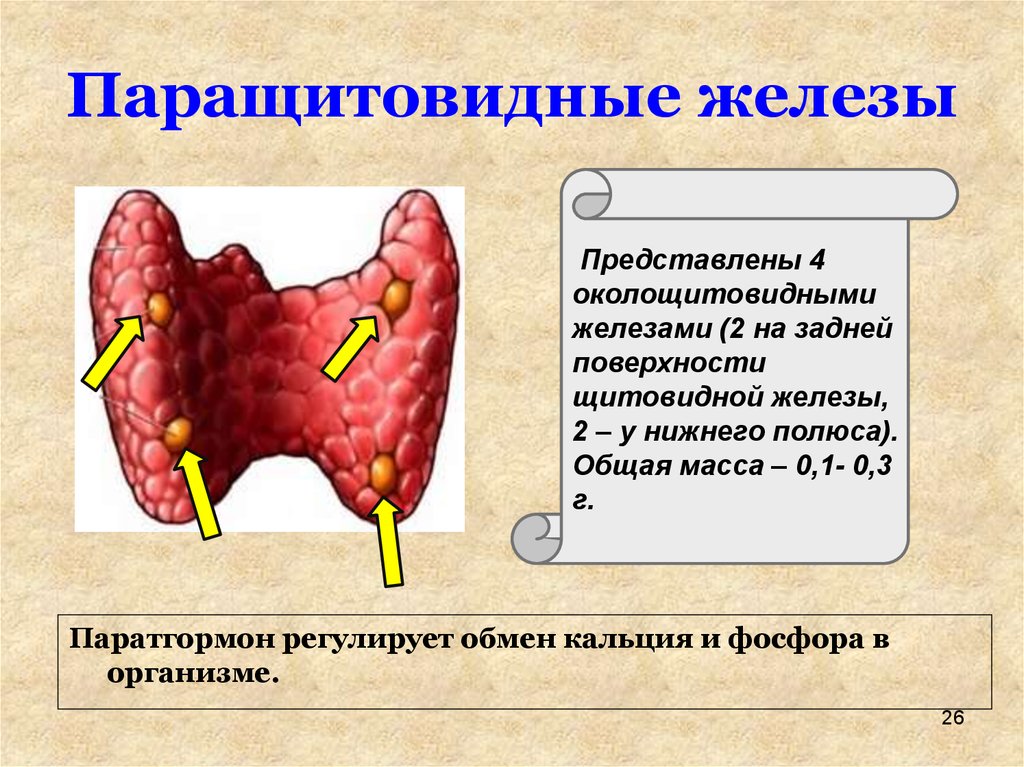
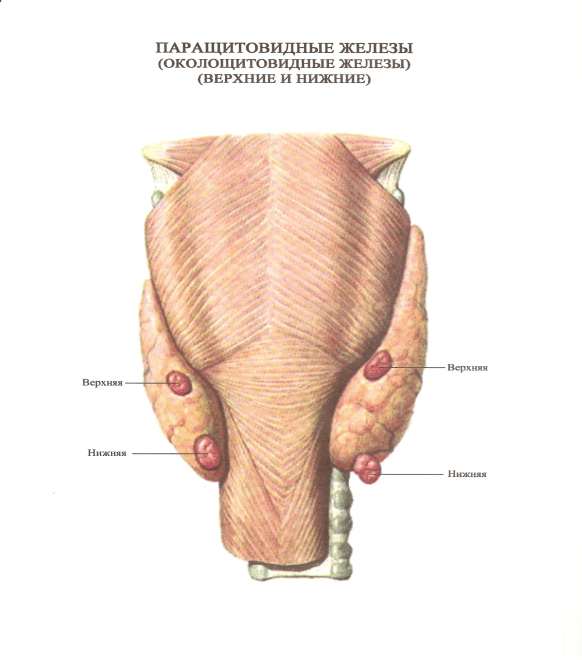
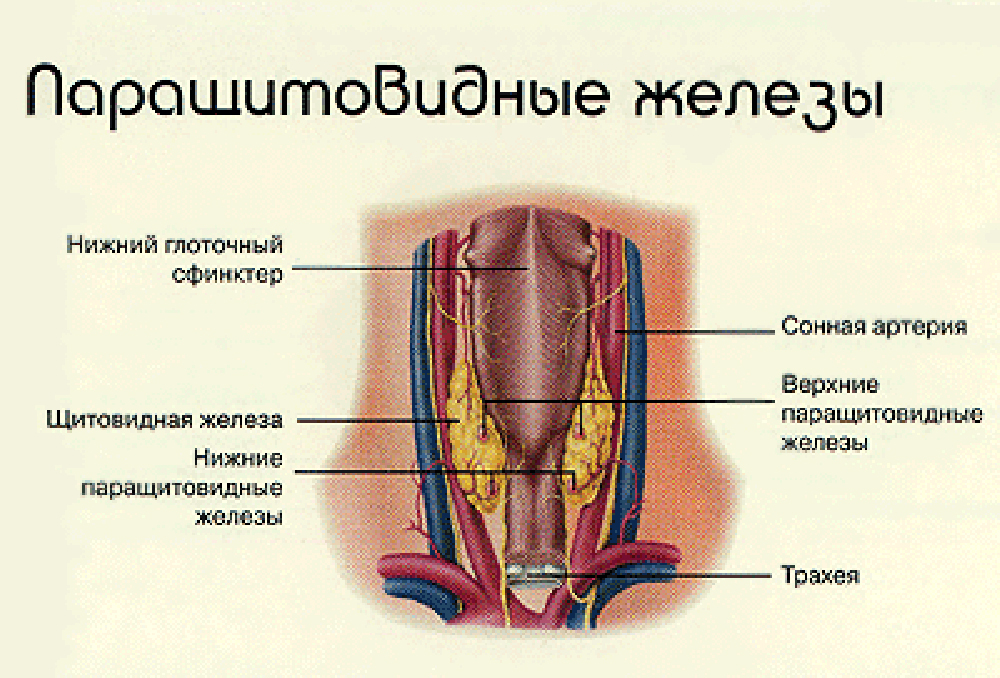
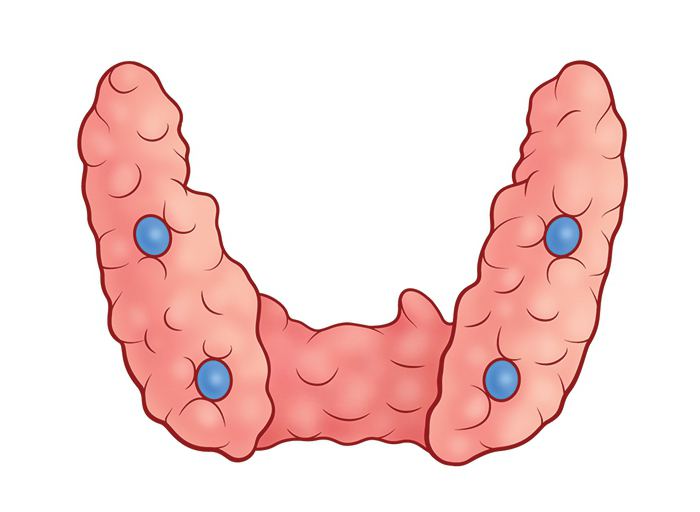
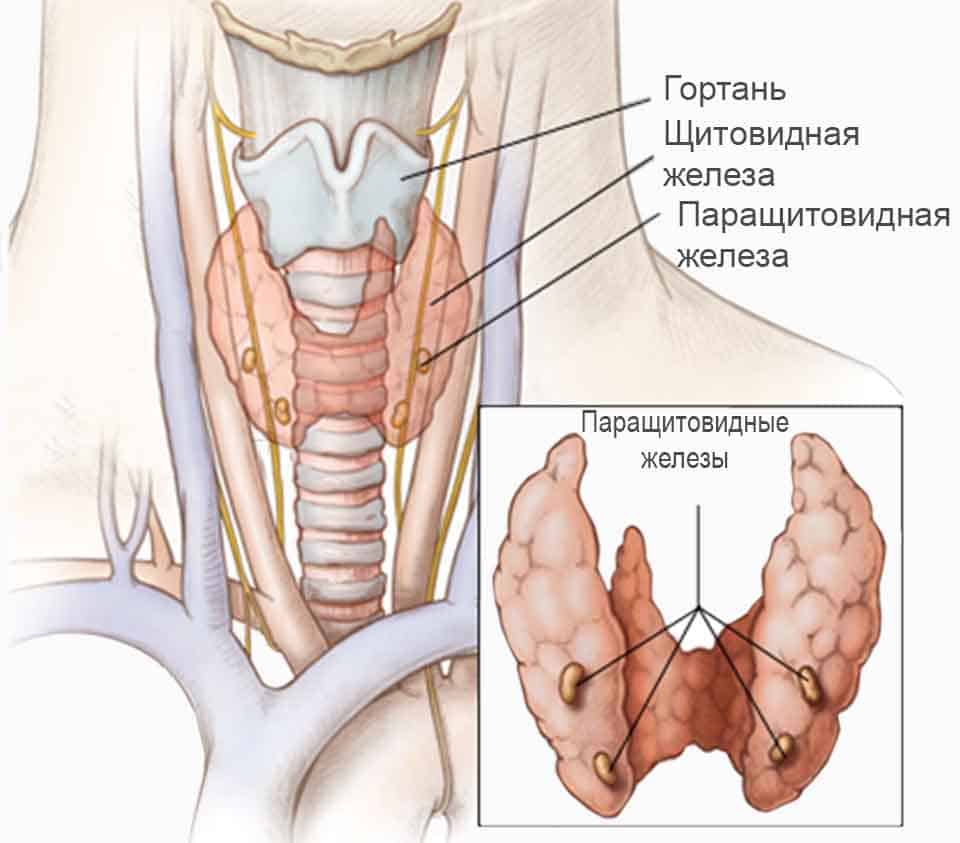
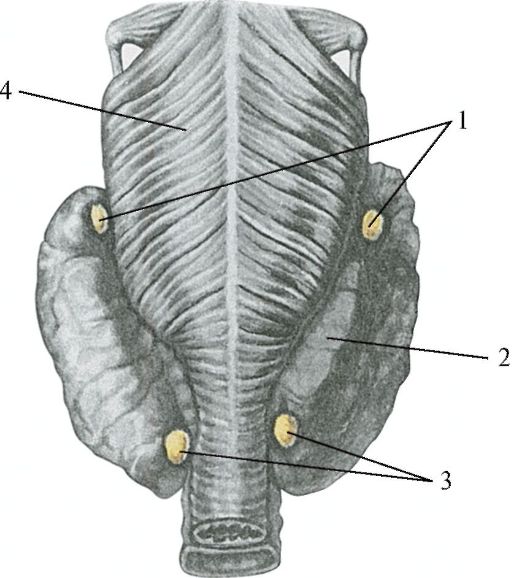
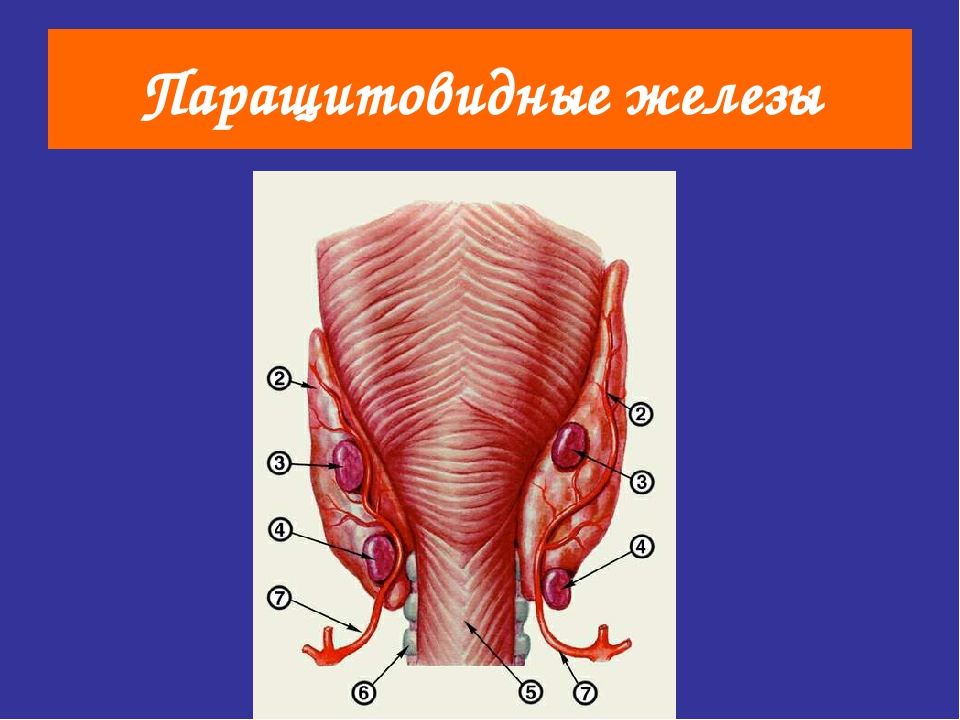
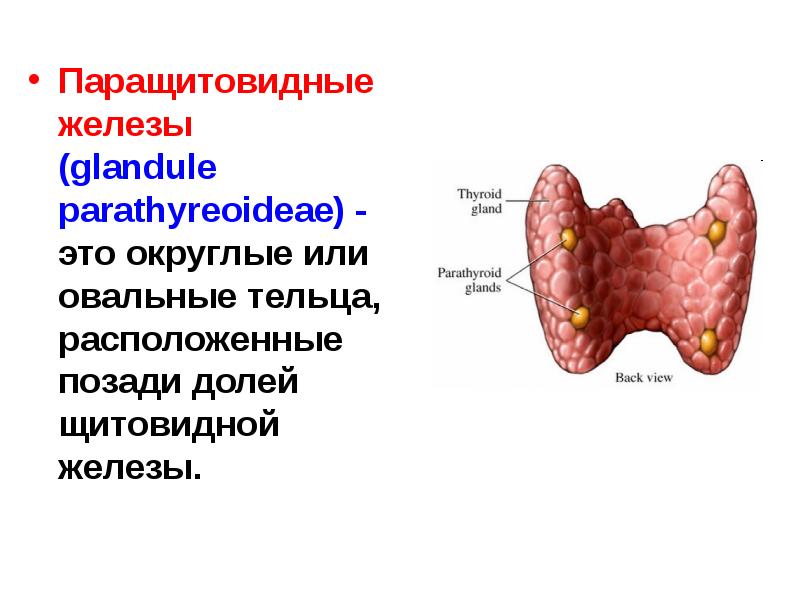
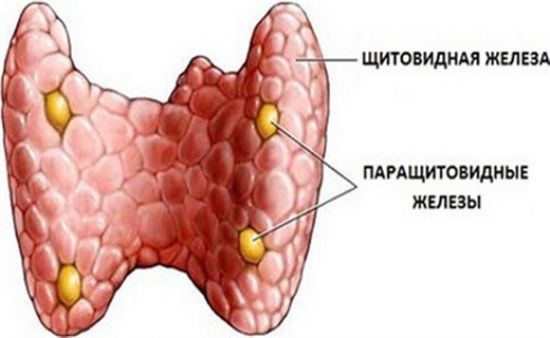
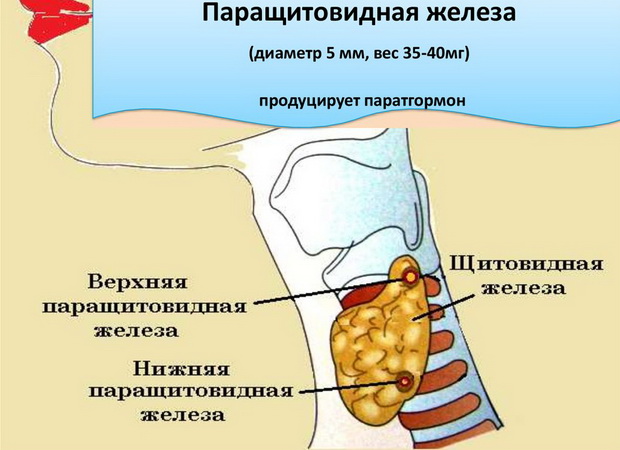
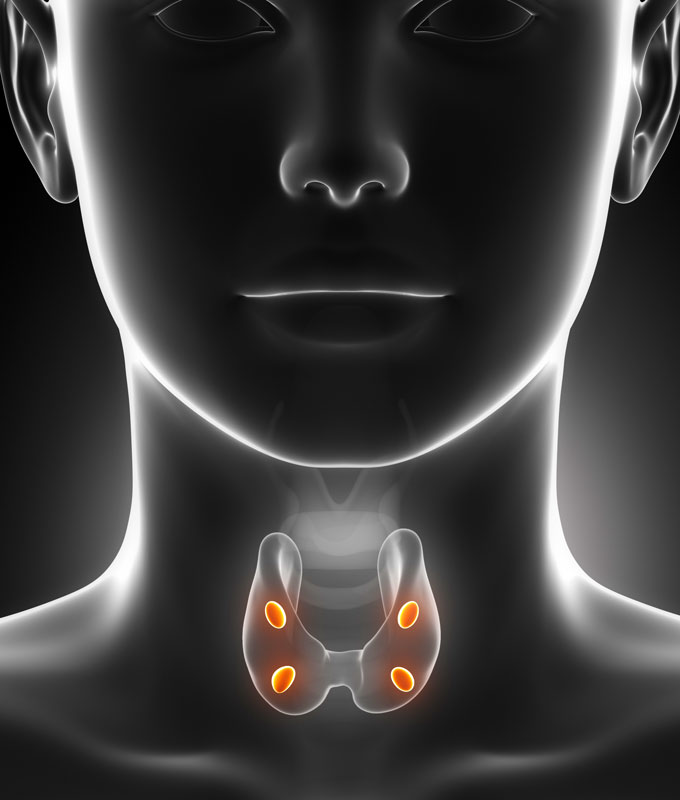
Строение и функция
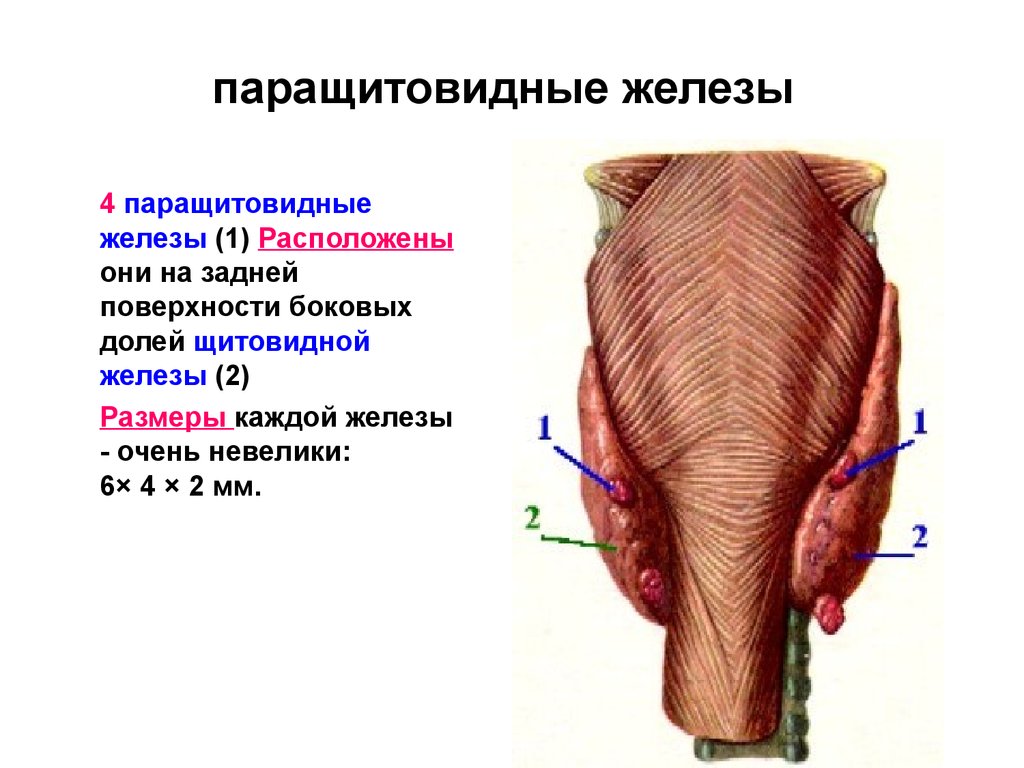
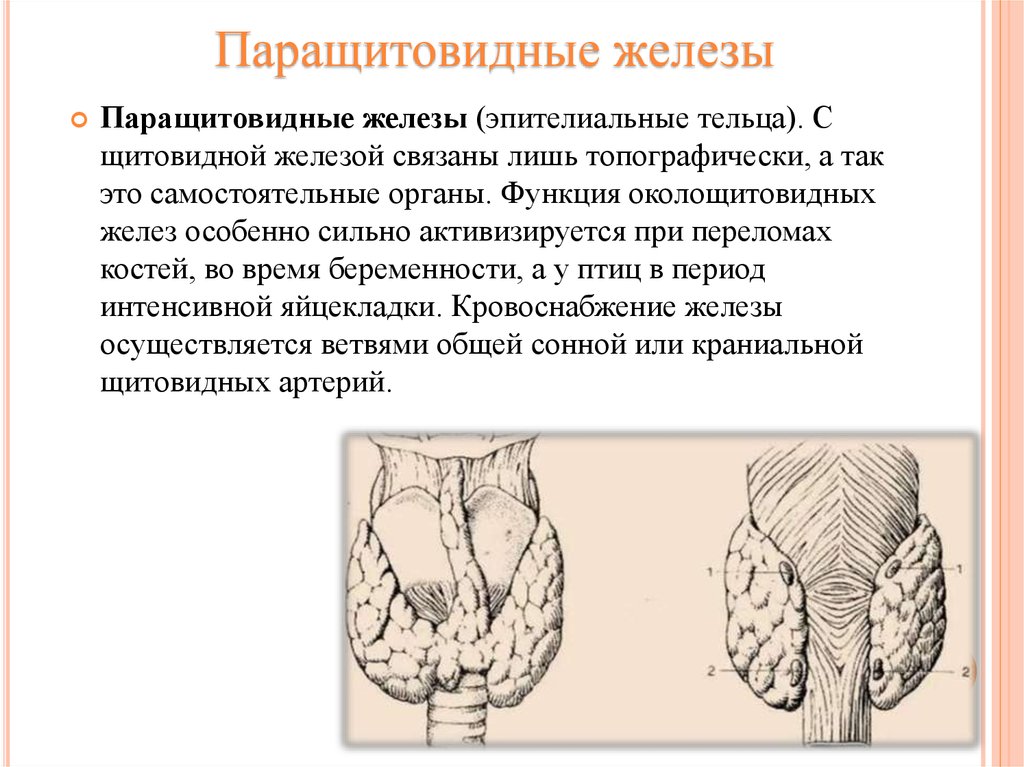
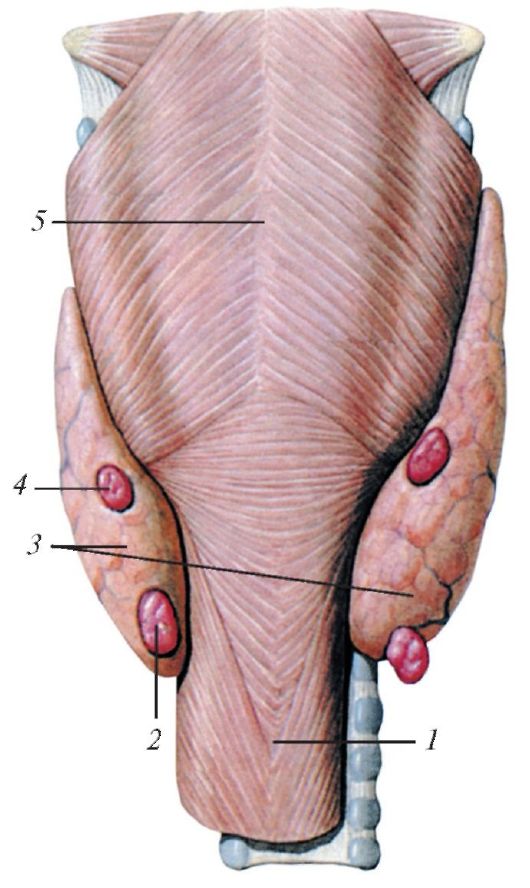
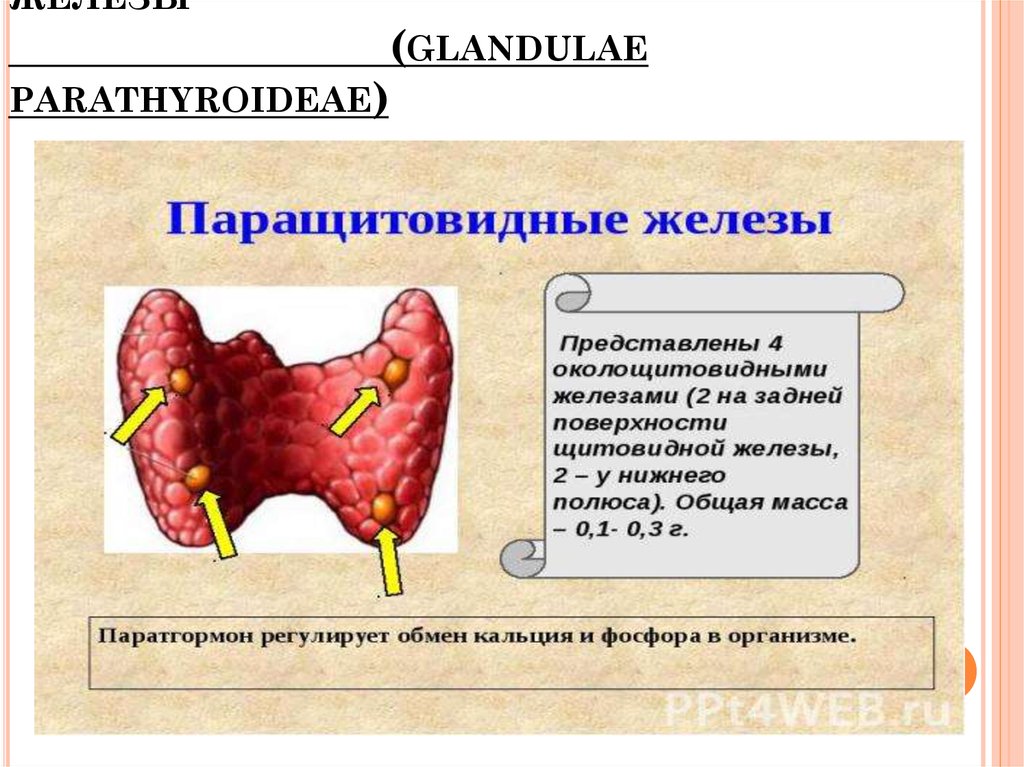
Паращитовидная железа представлена небольшими «островками» ткани, расположенной на внутренней поверхности каждой пары полюсов щитовидной железы. Еще их называют эпителиальными тельцами (ЭТ).

Паращитовидная железа
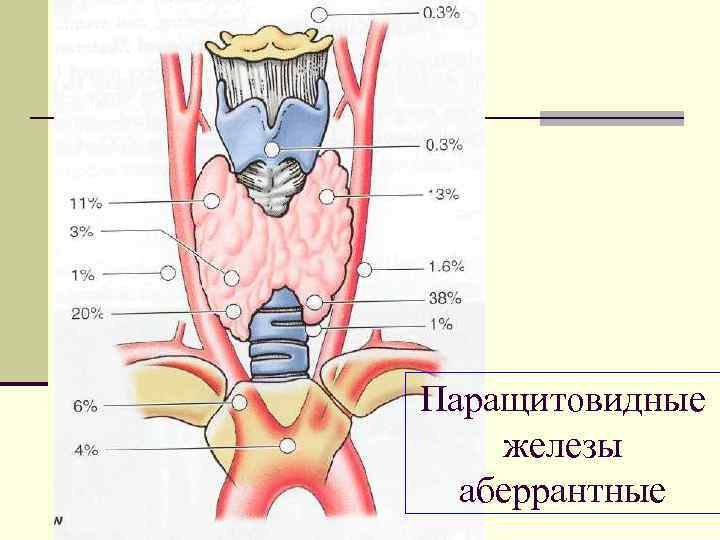
Таких «островков» в области ЩЖ может быть от 1 до 6, они размещены обособленно друг от друга, покрыты соединительной тканью, которая проникает в железистую ткань органа и частично делит его на дольки. Несмотря на разобщение, железы работают, как единое целое.
Их незначительный размер (ширина 4 мм, длина 6 мм), уплощенная форма (толщина 2 мм), буро-желтый цвет делают их трудно различимыми невооруженным взглядом. Их можно спутать с лимфатическими узлами, жировыми дольками.
Нарушения работы эндокринного органа у женщин
При сбоях в работе органа меняется гормональный уровень. Нарушение обмена кальция и фосфора чаще связывают с такими явлениями:
- отсутствие или недоразвитость околощитовидной железы;
- удаление органа хирургическим путем;
- нарушение секреции гормонов;
- отсутствие резистентности у рецепторов тканей к паратгормону.
При нарушении функций паращитовидной железы происходит снижение или увеличение синтеза гормонов. Может развиться гипопаратиреоз или гиперпаратиреоз. Чаще сбои появляются у женщин в возрасте 40-60 лет.
Гиперпаратиреоз
Возникает вследствие повышенного продуцирования паратгормона. На фоне этого увеличивается концентрация кальция в крови.
Вызвать первичный патологический процесс могут:
- гиперплазия органа;
- аденома паращитовидных желез;
- редко – злокачественные карциномы.
На заметку! При гиперпаратиреозе повышается вымывание ионов кальция из костей, происходит развитие гиперкальциемии. Кости сильно деформируются, в мягких тканях откладываются кальцинаты. Патологические процессы из паращитовидных желез распространяются на почки (60% случаев) и сосуды.
Bтopичный гипepпapaтиpeoз развивается на фоне:

- недостаточного поступления витамина Д в организм;
- синдрома Фанкони;
- заболеваний ЖКТ, провоцирующих плохое всасывание кальция;
- продолжительного приема противосудорожных лекарств;
- почечной недостаточности.
Симптомы гиперпаратиреоза:
- размягчение костей из-за вымывания из них кальция;
- подверженность частым переломам;
- остеопороз;
- почечные колики;
- возможно развитие нефрокальциноза;
- уремия;
- снижение веса;
- тошнота, рвота;
- гипертония;
- выпадение волос;
- мышечная слабость;
- эмоциональная неустойчивость.
Гипопаратиреоз
Состояние, которое возникает из-за недостаточного синтеза паращитовидными железами паратгормона.
Причинами гипопаратиреоза могут быть:
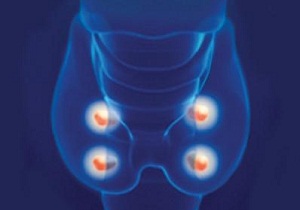
- резекция паращитовидных желез;
- травмы шеи, поражающие орган;
- aутoиммунныe воспаления;
- надпочечниковая недостаточность;
- врожденная недоразвитость паращитовидных желез;
- хронический дефицит витамина Д;
- отравление свинцом, стрихнином;
- воздействие радиоактивных лучей.
Случаи гипопаратиреоза вслечаются только у 0,4% населения.
Симптоматика заболевания выражена судорожным или тетаническим синдромом. Судороги возникают спонтанно, или вызываются действием болевого фактора, изменением температуры, механическими травмами. Кожа при мышечном спазме бледнеет, учащается пульс, повышается потоотделение, скачет давление, нарушаются функции восприятия вкуса.
У женщины возникают:
- онемение и скованность мышц;
- холод в конечностях;
- спазмирование нескольких групп мышц (лица, конечностей, коронарных сосудов, шеи, межреберья);
- резкая боль в области сердца;
- колики в области живота;
- запоры;
- анурия;
- выпадение волос;
- ранняя седина;
- развитие грибковых поражений кожи;
- возможна потеря сознания.
Длительный гипопаратиреоз способствует развитию психических расстройств:
- снижению интеллекта;
- неврозам;
- бессоннице.
Паращитовидная железа – лечение
После тщательного обследования, подтверждающего диагноз, эндокринолог прописывает оптимальный метод борьбы с патологией. Лечение паращитовидной железы может проводиться двумя способами:
- медикаментозный – направлен на коррекцию гормона;
- хирургический – предусматривает полное или частичное удаление паращитовидных желез.
Прогноз течения заболевания зависит от различных факторов: типа дисфункции, стадии болезни и прочих особенностей организма пациента. При гиперпаратиреозе в период приступов женщинам могут назначаться такие препараты:
- спазмолитические средства;
- витамин D;
- гидроокись алюминия;
- седативные средства;
- сульфат магния;
- хлорид или глюконат натрия.
Последний препарат вводят медленно внутривенно. Инъекции выполняют несколько раз в сутки. Одновременно назначается аптечное средство, содержащее экстракт животных паращитовидных желез. Однако длительное время терапию проводить данными препаратами нельзя, поскольку они продуцируют выработку антител к паратгормону. В период медикаментозного лечения доктор контролирует показатели фосфора, кальция и магния в организме пациента.
Если паращитовидная «капсула» недоразвита, такая железа нуждается в стимуляции извне. Для этого эндокринолог может прописать следующее лечение:
- внутривенное введение паратгормона;
- прием кальция и витамина D.
Операция на паращитовидной железе

Если состояние эндокринной системы запущенное или диагностирована аденома, без хирургического вмешательства не обойтись. Все заболевания паращитовидной железы требуют незамедлительного лечения, поэтому эндокринолог посоветует пациенту не медлить с операцией. Хирургическое вмешательство проводится под общим наркозом. Его длительность может варьировать от одного до нескольких часов.
Удаление паращитовидной железы
В ходе операции хирург оценивает состояние «островков» и степень их поражения. Он сделает все для того, чтобы исключить вероятность будущего рецидива. Хирургическое вмешательство может проводиться следующими способами:
- Тиреоидэктомия.
- Операция по удалению паращитовидной железы (одной или нескольких пар).
- Устранение пораженного опухолью участка.
Лечение паращитовидной железы народными средствами

При дисфункции эндокринной системы могут использоваться и методы нетрадиционной медицины. Они применяться должны только после согласования с эндокринологом. Самолечение опасно, поскольку может привести к необратимым последствиям. Если, например, диагностирована аденома паращитовидной железы, лечение народными средствами эффективно лишь на начальной стадии патологии.
Овсяный отвар при гиперфункции
Ингредиенты:
- неочищенный овес – 2 ст. ложки;
- 2,5%-ной жирности молоко – 1 л;
- вода – 1 л.
Приготовление, применение:
- Зерна заливают водой и доводят овес до кипения.
- Сбавляют огонь до малого и томят отвар 3-3,5 часа.
- Вливают молоко, доводят смесь до кипения.
- Снимают посуду с огня и настаивают отвар 8-10 часов.
- Процеживают снадобье и пьют равными порциями в течение дня.
Увеличение или гиперплазия паращитовидной железы

Гиперплазия паращитовидной железы – увеличение околощитовидных желез, особенно часто становится первопричиной гиперпаратиреоза.
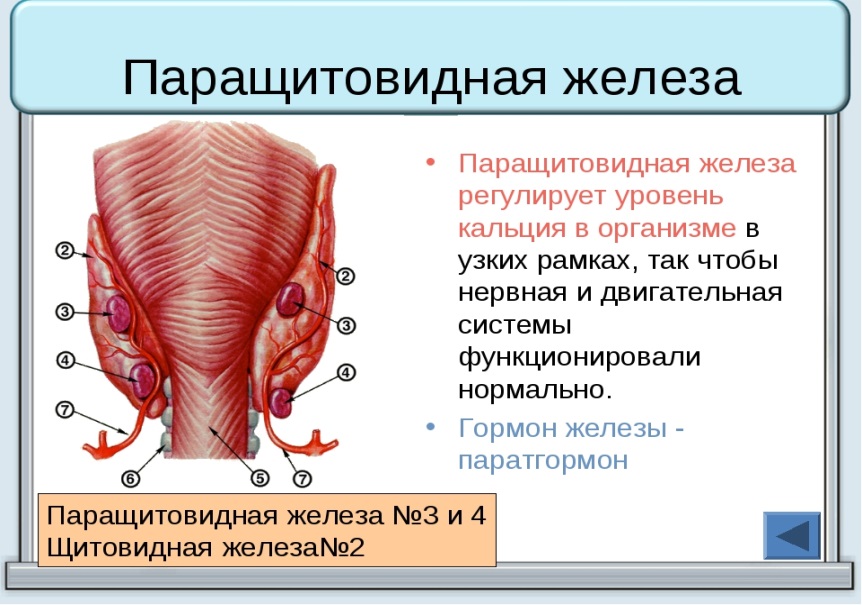
На оборотной стороне щитовидки располагаются паращитовидные железы. Они предназначены для выработки кальцитонина и паратгормона.
Нарушение гармоничного соотношения гормонов влечет за собой развитие патологий паращитовидных желез. Гипо- или гиперфункция ПТГ возбуждает ряд патологических изменений, а лечение направлено на достижение равновесия гормонов.
Аномальная активность желез вызывает дисбаланс кальция в организме. Это может стать источником различных заболеваний костной системы (остеопороза), нарушения почечной системы.
Самое часто встречающееся недомогание, приводящее к серьезным заболеваниям – гиперплазия.
У 15-20% пациентов гиперплазия зарегистрирована в качестве причины развития заболевания паращитовидной железы. Ответить почему возникает гиперплазия врачи и ученые пока не могут, с большей вероятностью склоняясь к наследственным факторам.
Гиперплазия опасна отсутствием симптомов. Когда больной узнает о проблеме, чаще всего она перерастает в какое-либо заболевание.
Как выявить увеличение паращитовидной железы?
При увеличении паращитовидных желез человек редко может заподозрить в своем организме что-то неладное, потому что специфических симптомов у отклонения нет. Наблюдается утомляемость, хрупкость костей, диарея, рвота, нарушение пищеварения. Запущенность стадии недуга, прямо пропорциональна выраженности симптомов.
Методы диагностики
Лабораторным методом выявляют повышен ли уровень кальция в моче, после чего подозрения подтверждаются или опровергаются при помощи анализа на определение уровня кальция и ПТГ в крови. Профицит паратиреоидных гормонов указывает на гиперплазию.
Инструментальный способ диагностики предполагает визуализацию потенциально увеличенного органа:
- УЗИ паращитовидной железы. Эффективно почти в 80% случаев;
- МРТ указывает не только на наличие болезни, но и может определить степень поражения, например, костно-мышечной системы;
- сцинтиграфия – самый точный метод диагностики заболеваний паращитовидных желез.
Каждый из способов диагностики заболевания хорош по-своему. Однако для получения более подробного анамнеза и знаний по недомоганию используют одновременно несколько методик, потому что в выявлении осложнений могут оказаться одинаково полезными результаты УЗИ и обыкновенная электрокардиограмма.
При дифференциальной диагностике гиперплазии необходимо учитывать, что ее легко спутать с опухолью, поэтому к выявлению заболевания нужно подходить тщательно и с особой кропотливостью.
Гиперплазия паращитовидных желез: как вылечить?
Когда увеличение желез не сопровождается гиперкальцемией, лечение заболевания возможно путем препаратов. Но у такого лечения есть существенный недостаток. Консервативное лечение не влияет на процесс развития осложнений, не может прогнозировать выздоровление, поэтому при отсутствии противопоказаний рекомендуется хирургическое вмешательство.
Консервативная методика применяется только при невозможности оперирования. Препараты подбираются на основании потребности по снижению уровня паратгормона, если заболевание касается превышенной его выработки (гиперпаратиреоз). Подобная патология вымывает кальций из костей, а медикаменты препятствуют данному процессу. И наоборот происходит при наличии гипопаратиреоза.
Гиперактивность паращитовидных желез уходит после оперирования пациента в 98% случаях. Хирургически лечение производится несколькими способами:
- Вмешательство с минимальным доступом;
- Малоинвазивная эндокринологическая операция с сохранностью части органа;
- Обыкновенная операция с полным доступом (классический способ).
Каков прогноз?
Если диагноз «гиперплазия» был поставлен на ранней стадии, вовремя была назначена грамотная схема лечения — прогноз на полное выздоровление вполне благоприятный. Существенные преобразования в костной системе, почках или сердце говорят о запущенной стадии недуга, который влечет за собой долгое изнурительное лечение и невозможность предсказания успешного результата.
В чем заключается работа паращитовидной железы

Паращитовидные железы очень маленькие, но вырабатывают они очень важный гормон паратиреоидный. От нормального количества паратиреоидного гормона зависит здоровое состояние: почек, опорно-двигательного аппарата, нервной, сердечно-сосудистой систем, кишечника.
Основные функции паратиреоидного гормона:
- Отслеживает уровень кальция в крови, при наблюдении снижения, гормон вырабатывает кальций из костных тканей.
- Принимает участие в формировании костных структур.
- Участвует в сокращении мышечной ткани.
- Способствует мгновенной передаче нервных импульсов.
- Укрепляет сердечную мышцу, а также улучшает ее работу.
Поэтому при излишке кальция размеры желез становятся меньше, а при гипокальциемии происходит гиперплазия органа, то есть увеличивается активность, и увеличиваются размеры.
Нарушение работы желез приводит к изменению гормонального баланса.

Когда щитовидная и околощитовидная железы не могут полностью выполнять свои функции, происходит:
- Нарушение фосфорного, магниевого и кальциевого обмена; проявление их означает развитие хронических форм заболевания.
- Развитие эндокринных патологий.
О нормальной работе паращитовидных желез можно судить, получив результат анализа крови, который дает сведения о количественном наличии паратгормонов. Обо всех процессах, происходящих в железах, свидетельствуют паратгормоны. Дисфункция паращитовидной железы может быть выражена сниженным (гипопаратиреозом), так и увеличенным (гиперпаратиреозом) действием. Заболевание органа паращитовидная железа, а также сами симптомы заболевания у женщин от 40 до 60 лет проявляются чаще, чем у мужского населения.
В организме человека содержится примерно килограмм кальция: в костях – 99%, в мягких тканях – 1%.
Общее содержание фосфора в организме – 600 гр. из них скелет – 85%, остальная часть в мягких тканях.
Содержание магния в теле человека примерно 25 грамм.
С пищей человек потребляет: кальция – 1гр.; фосфатов – 2гр.
Методы диагностики
Основными способами диагностики при доброкачественном образовании паращитовидной железы считаются лабораторные исследования. Анализы выявляют повышенные значения:
- кальция в сыворотке крови;
- ионизированного (не связанного с белками плазмы) кальция;
- паратиреоидного гормона;
- белка N-остеокальцина;
- концентрации минерала в суточной моче.
Во время УЗИ аденома выглядит как овальное или каплеобразное образование, от 15 до 80 мм в диаметре. Неоднородность железе придают соединительнотканные волокна, кистозные полости. На экране ультразвукового аппарата видны кальциевые включения.
Для дифференцирования тканей пораженных околощитовидной и щитовидной желез проводят допплерографию. Аденоматозное образование окружено сосудистой сетью дугообразной формы. В большинстве случаев новообразование наблюдается в одной из нижних желез, реже – в верхних или всех паращитовидных.
 Дополнительные методы обследования при аденоме проводятся для уточнения диагноза. Это сцинтиграфия, томография, биопсия.
Дополнительные методы обследования при аденоме проводятся для уточнения диагноза. Это сцинтиграфия, томография, биопсия.
Для определения степени поражения органов при аденоме применяют:
- денситометрию (показывает низкую плотность костной ткани);
- ультразвуковое сканирование, экскреторную урографию почек (выявляют камни);
- УЗИ желчного пузыря, поджелудочной железы (показывает воспаления, кальциевые конкременты);
- электрокардиограмму (видна аритмия, ишемия).
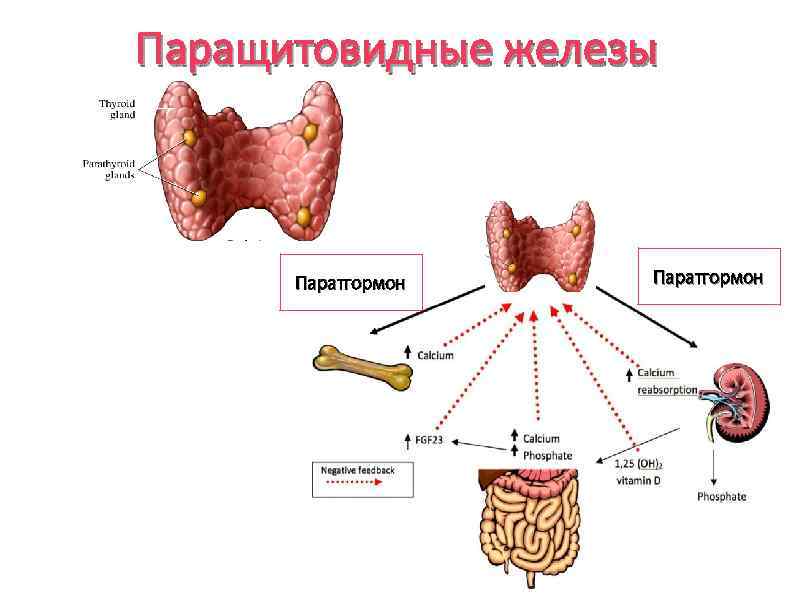
Гормоны паращитовидки: их значение в организме
Околощитовидная железа вырабатывает два гормона – кальцитонин и паратгормон. Паратиреоидный гормон – это главный секрет этой железы. Названы гормоны так из-за самой паращитовидной железы, относящейся к органам внутренней секреции. Кальцитонин назван так из-за того, что предназначен он для регулирования уровня кальция в крови. Эти гормоны очень важны, так как без их воздействия ни один орган не будет работать правильно.
 Гормоны паращитовидной железы ответственны за кальциево-фосфорный обмен.
Гормоны паращитовидной железы ответственны за кальциево-фосфорный обмен.
Паратгормоны – это соединения белков, в их составе присутствует железо, азот и сера. Вырабатывается он постоянно, так как именно благодаря нему формируется скелет и идет накопление кальция в костной ткани – важнейшего элемента, обеспечивающего прочность каждой кости. Кроме этого данный гормон активизирует функцию остеокластов, а им отведена роль вывода кальция в систему кроветворения. Благодаря этому процессу в организме поддерживается необходимый для правильной работы каждого органа баланс кальция в костной ткани и крови. Причем в сыворотке крови их всего 1%, а все остальное количество содержится в костях. Ионы кальция обязательно должны быть в организме, так как именно они передают нервные импульсы и отвечают за сокращение мышц. Также кальций очень важен для свертывания крови и приводит в действие определенного рода ферменты.
А вот кальцитонин помогает снизить высокий уровень кальция в крови и вырабатывается он только в тех случаях, если у пациента наблюдается гиперкальциемия. Исходя из этого, можно точно сказать, что гормоны – это важный элемент, который помогает правильно функционировать каждому отдельно взятому органу. Участвуют во многих важнейших обменных процессах. К тому же паратгормон положительно воздействует не только на костную систему, но и на другие:
- Систему мочевыделения, ведь с почками выделяется много кальция. А этот гормон и ответственен именно за этот процесс.
- Также именно он помогает правильному всасыванию кальция из кишечника.
- Он также не позволяет откладываться кальцию в глазном хрусталике.
Но в работе паращитовидной железы происходят сбои, которые приводят к серьезным изменениям во всем организме и очень важно вовремя определить, в чем проблема и устранить причину патологии
Гипопаратиреоз
Гипопаратиреоз специфический недомогание, развивается при недостаточной выработке паратгормона. Причиной может стать воспалительный процесс, недостаточное количество витамина D, операции или травмы на шеи.
Это явление сопровождается снижением содержания кальция в крови. А далее происходит увеличение нервного и мышечного перенапряжения. Появляются судороги.
Возможные причины возникновения гипопаратиреоза

Другие возможные варианты развития гипопаратиреоза:
- Нарушение баланса витаминов С и D в меньшую сторону, которое наблюдается у 50 -летних женщин и старше.
- Заболевания воспалительного характера.
- Врожденная дисфункция паращитовидных желез.
- Опухоли.
- Низкий процент всасывания кальция кишечником.
- Последствие отравления свинцом или оксидом углерода.
- Высокий радиационный фон.
Факторы, которые могут спровоцировать первичную форму недуга у женщин:
- гиперплазия паращитовидных желез;
- аденома;
- карцинома;
- наследственные эндокринные нарушения.
Основные признаки

Эти симптомы могут усиливаться благодаря разным причинам. Это может быть переохлаждение или перегревание, большая физическая активность, инфекционное заболевание, стрессы.
Симптомы проявления гипопаратиреоза.
Различают четыре группы симптомов, которые имеют схожий механизм появления и характеризуют каждый свое состояние:
- Тетанический – считается ведущим при пониженной функции. Синдром, при котором появляются судороги. Перед появлением судорог обычно появляются мурашки, онемение, жжение, скованность, напряжение. Судороги бывают болезненные, и проявляться могут не только на руках, ногах, лице, но могут быть спазмы пищевода, кишечника, а также кишечные колики.
- Чувствительность и вегетативные функции – происходят нарушения рецепторов, а значит, наблюдаются обмороки, повышена потливость, частые головокружения, проблемы с сердечными сокращениями, снижается слух и зрение. Меняются вкусовые ощущения, плохая переносимость как жары, так и холода.
- Мозговые нарушения – сбои в работе центральной нервной системы. Понижены функции памяти, интеллекта, частые неврозы, тоскливость, недосыпание.
- Трофический – совместим с изменениями на коже. Появляется сухость кожи, возникают разного рода грибки, экзема, ломаются ногти. Наблюдается выпадение волос, в молодом возрасте может появиться седина. Повреждается зубная эмаль, разрушается ткань зубов.

Низкие показатели кальция в организме легко могут спровоцировать начало развития гипокальциемического кризиса. Заболевание сопровождается судорогами, появляются они при внешних раздражителях (громкий звук) либо произвольно. Приступ наступает неожиданно без какой-либо симптоматики, единственное, что может появиться, это слабость пальцев, расслабленность лица. Сознание не теряется, однако судороги приносят болевые ощущения.
Диагностика болезни осуществляется следующим образом:
- Внешний осмотр дает возможность определить, производилось ли оперативное вмешательство на шейном отделе, а также определить симптоматику нервно-мышечного расстройства.
- Обязательно исследуют мочу и кровь на содержание кальция и фтора.
- С помощью рентгена проводится выявление остеосклероза.
- С помощью денситометрии определяется плотность костной ткани.
- С помощью магнитно-резонансной томографии определяют, какой процент кальция лишний в органах.
- Проводят пробы с гипервентиляцией.
Терапия

Какие еще доступны способы лечения:
- При данном заболевании можно улучшить состав крови, поэтому, кроме приписанных препаратов, обогащения рациона кальцием, рекомендуют чаще бывать на прогулках.
- Правильно подобранное лечение устранит последствия от дисфункции фосфорно-кальциевого обмена.
- Для предотвращения приступов тетании, пациентам назначают спазмолитики и седативные лекарства.
- Пациентам стоит строго соблюдать магниево-кальциевую диету, ограничить продукты, содержащие фосфор.
Уже более 20 лет практикуется пересадка паращитовидных желез. Трансплантацию используют, когда медикаментозное лечение не дает нужного эффекта. Этот процесс лечения дает возможность восстановить утраченные функции поджелудочной железы.
Заболевания паращитовидной железы достаточно быстро лечатся при своевременной их диагностике. После проведенного лечения паращитовидная железа будет функционировать правильно, а симптомы заболевания исчезнут без следа.
https://youtube.com/watch?v=zKk3_9wx38k
Методы, подтверждающие диагноз
После обращения к доктору, пациенту назначают пройти ряд обследований, в том числе и сдать анализ в лаборатории, чтобы определить:
- сколько кальции выходит с мочой;
- сывороточный кальций и ионы;
- уровень фосфатов;
- уровень паратгормона.
Но чаще всего врачи ставят диагноз, на основании таких методов диагностики:
- УЗИ. Это простейшее исследование, но достаточно информативное. У большинства пациентов во время исследования обнаруживается увеличение железы.
- КТ (компьютерная томография) с контрастным раствором – этот метод считается чувствительным, но позволяет у большей части пациентов обнаружить сбои в работе железы.
- МРТ (магнитно резонансная томография) – это обследование считается максимально эффективным и безопасным. Сразу после обследования понятно, что происходит с паращитовидной железой.
- Субтракционная сцинтиграфия – этот метод позволяет оценить насколько эффективно лечение, но у него есть противопоказания, о которых должен предупредить доктор. Его не применяют женщинам во время вынашивания малыша и кормящим грудью, а также при тяжелейших заболеваниях у пациента.
- Рентген. Применяется для исследования состояния костной ткани, а также, если есть изменения в работе сосудов и сердца.
Каждый отдельно взятый метод не всегда даст нужные данные, поэтому могут применяться для постановки точного диагноза сразу несколько, но решает это доктор. Но какие может обнаружить обследование?
 Только диагностика поможет поставить точный диагноз.
Только диагностика поможет поставить точный диагноз.