Содержание термина «телемедицина»
Существует большое количество определений термина «Телемедицина»
Формальное определение важно с юридической и политической точек зрения. В рамках политики Всемирной организации здравоохранения в области телемедицины предлагается следующее определение: «Телемедицина — это предоставление услуг здравоохранения в условиях, когда расстояние является критическим фактором, работниками здравоохранения, использующими информационно-коммуникационные технологии для обмена необходимой информацией в целях диагностики, лечения и профилактики заболеваний и травм, проведения исследований и оценок, а также для непрерывного образования медицинских работников в интересах улучшения здоровья населения и развития местных сообществ»
Барьеры перед телемедициной
Несмотря на то, что область телемедицины сильно развилась за последние несколько лет, по-прежнему существуют препятствия на пути широкого ее применения.
Законодательство
Государственное законодательство определяет ограничения и часто — оплату за услуги телемедицины, в этом государстве. Например, любое государство, принявшее закон о паритете телемедицины, поручило частным плательщикам в этом государстве оплачивать телемедицинские визиты с той же скоростью, что и сопоставимый личностный визит. Хотя большинство государств уже приняли законы о паритете телемедицины, изменение законодательства часто является трудоемким, громоздким процессом и может иметь огромное влияние на практику телемедицины в этом государстве.
Процесс оплаты
Оплата расходов на телемедицинские услуги часто не так проста, как для традиционных медицинских услуг. Государственная структура телемедицины постоянно меняется, что влияет на правила об оплате расходов через государственные программы и через частных плательщиков. Хорошей новостью является то, что происходит переход к более широкой оплате телемедицины через всех сторонних плательщиков с меньшими ограничениями.
Стоимость внедрения / оборудования
Рост телемедицинских решений означает, что варианты телемедицины в настоящее время более разнообразны, и многие ее решения более доступны. Однако большинство телемедицинских программ требуют приобретения оборудования, его настройки и обучения персонала новым технологиям — некоторые из них могут быть вне бюджета поставщиков в более мелких независимых практиках. Кроме того, для пациентов, которые могут не иметь доступа к смартфонам или компьютерам с Интернетом, телемедицина в реальном времени может быть недоступна.
Как появилась телемедицина
Термин «телемедицина» очень молодой — впервые его использовали в 1974 году. Но медицинскую помощь на расстоянии начали оказывать намного раньше. После изобретения телефона — а это было больше 100 лет назад — пациенты пытались через него передавать стук сердца, чтобы врач на другом конце провода поставил им диагноз. Конечно, в то время вылечить такими сомнительными методами никого не удалось.
Повторно к этой идее вернулись во второй половине XX века, когда начала развиваться космическая отрасль и требовалось получить хоть какую-то информацию о состоянии здоровья астронавтов. Тогда и возникли первые телеметрические системы. Наряду с космонавтами ими пользовались военные, а позже и гражданские. Хотя многие приборы были экспериментальными, они производили настоящий wow-эффект. Чего только стоила удаленная демонстрация операции пациентов студентам-медикам в 1959 году! А спустя пару месяцев по коаксиальному кабелю из США в Канаду была впервые отправлена рентгенограмма.
Серьезный сдвиг в сторону уже современной клинической телемедицины произошел в 80–90 годы, и понятно, что этому способствовало бурное распространение интернета. Тогда же заработали многие международные программы в области телемедицины, актуальные и сегодня: EPIC, MDIS, FEST, ISAAC, SHINE, TELEPRIM и TRILOGY.
Сейчас телемедицину называют одним из самых быстро растущих сегментов в мире — ежегодно рынок увеличивается на 20%. Это происходит благодаря большому количеству стартапов, носимых гаджетов и приложений, связанных с медициной, а также инициативе властей. Те хотят таким способом снизить затраты на здравоохранение в развитых государствах и сделать медицинские услуги более доступными в развивающихся странах. Немного интересной статистики из США. Здесь дистанционные медицинские консультации снизили количество случаев госпитализации на 19%, а на очную консультацию после удаленного общения с врачом приходит на 70% меньше пациентов. Страховые компании и работодатели экономят благодаря телемедицине до 80%!
Российская практика
В российской медицине дебют телекоммуникационных технологий состоялся в 1995 году. Тогда специалисты Военно-медицинской Академии Санкт-Петербурга организовали дистанционные консультации в режиме радиосвязи. Однако еще в 70-х года ХХ века, сотрудники того же учреждения осуществляли передачу электронных кардиограмм в другие больницы, что также можно считать практическим применением информационных разработок.
В 1997 году в столице стартовал проект «Москва — регионы», представляющий собой набор конференций, организованный посредством видеосвязи. В 1999 году московские специалисты запустили корпоративную сеть, охватившую 32 медицинских центра. Наконец уже в 2001 году российские больницы и госпитали встроились в единую мировую систему здравоохранения, став элементом общего телекоммуникационного пространства.
Развитие телемедицины в мире
Первой страной, поставившей телемедицину на практические рельсы, стала Норвегия, где имеется большое количество труднодоступных для традиционной медицинской помощи мест. Второй проект был осуществлен во Франции для моряков гражданского и военного флотов.
В настоящее время во многих странах и в международных организациях разрабатываются многочисленные телемедицинские проекты. Объём мирового рынка телемедицины в 2016 году, по данным P&S Market Research, составил порядка $18 млрд.
ВОЗ разрабатывает проект создания глобальной сети телекоммуникаций в медицине, включающей в себя электронный обмен научными документами и информацией, её ускоренный поиск с доступом через телекоммуникационные сети, проведение видеоконференций, заочных дискуссий и совещаний, электронного голосования.
Получают развитие и международные сети медицинских телекоммуникаций, направленных на разные цели: система «Satellife» — для распространения медицинских знаний в развивающихся странах и подготовки кадров, «Planet Heres» — предложенная ВОЗ система глобальных научных телекоммуникаций, международной научной экспертизы и координации научных программ, другие системы и сети.
Европейское сообщество профинансировало более 70 международных проектов, нацеленных на развитие различных аспектов телемедицины: от скорой помощи (проект HECTOR) до проведения лечения на дому (проект HOMER-D). Главной задачей проектов является развитие методов медицинской информатики, нацеленных на регистрацию и формализацию медицинских данных, их подготовку к передаче и приему. Разрабатываются и испытываются алгоритмы сжатия информации, стандартные формы обмена информацией как на уровне исходных данных (изображений, электрических сигналов, например электрокардиограмм, и т. д.), так и на уровне истории болезни. Идет разработка автоматизированных рабочих мест по различным врачебным и диагностическим специальностям (ультразвуковая диагностика, компьютерная томография, рентгенология, биохимия). Кроме того, существуют проекты, интегрирующие все конкретные разработки (например, ITHACA), а также проекты, осуществляющие оценки эффективности частных проектов и распространение лучших решений (STAR). Практически все проекты дублированы, то есть ЕЭС заведомо идет на увеличение расходов, чтобы получить наилучшие решения.
На конец 2016 года уровень проникновения телемедицины в Европе составлял около 30 %.
В настоящее время в мире известны более 250 телемедицинских проектов, которые по своему характеру делятся на клинические (подавляющее большинство), образовательные, информационные и аналитические. По географической распространенности проекты распадаются на: местные (локальные внутри одного учреждения, их 27 %), региональные (40 %), общенациональные (16 %) и международные (17 %). Многие проекты являются многоцелевыми, в половине случаев (48 %) они связаны с телеобразованием и телеобучением. В каждом четвёртом проекте новые каналы передачи информации используются для нужд управления и администрации. В 23 % телемедицина используется для медицинского обслуживания жителей сельских и удаленных районов.
Сегодня (конец 2016 года) самым развитом рынком телемедицинских консультаций являются США. В 2016 году в стране было проведено около 1,25 млн телеконсультаций. По статистике Американской телемедицинской ассоциации, дистанционные консультации и мониторинг сокращают количество госпитализаций на 19 %, а количество обращений за очной консультацией — на 70 %. Экономия на транспортировке тяжелобольных благодаря онлайн-консилиумам достигает $500 млн ежегодно.
История телемедицины
Телемедицина – это не новое явления, как могло бы показаться. На самом деле, идея оказания дистанционной медицинской помощи возникла еще 100 лет назад. Именно тогда, после изобретения телефона, люди пытались передать по телефону звучание тонов сердца, чтобы специалист смог оценить состояние здоровья пациента. Вряд ли стоит говорить, что такие попытки не увенчались успехом.
Когда во второй половине двадцатого века началось активное освоение космоса, возникла потребность удаленного мониторинга физиологических параметров космонавтов. Именно тогда появились первые телеметрические системы, которые затем нашли свое применение в спорте, авиации, военной медицине.
 Теледоктор, 1954 г.
Теледоктор, 1954 г.
В 1959 году канадский врач Альберт Ютрас впервые передал видеоизображение из больницы на свой домашний приемник. Впоследствии он создал телемедицинскую систему, связавшую две больницы в Монреале в целях осуществления телерадиологической диагностики.
В том же 1959 году впервые была проведена удаленная демонстрация пациентов с неврологическим заболеванием студентам-медикам Психиатрического института Небраски. Но, пожалуй, самое яркое достижение этого года – передача рентгенограммы легких из США в Канаду по коаксиальному кабелю.
В 60-70-е года прошлого века было создано большое количество телеметрических систем и приборов для разных областей медицины. В основном, это были экспериментальные устройства, использовавшиеся в частных случаях.
Важным этапом развития телемедицины стало появление мобильных медицинских станций, позволявших оказывать дистанционную помощь в удаленных регионах благодаря использованию спутниковых технологий. Этот проект был организован NASA и получил название STARPAHS (Space Technology Applied to Rural Papago Advanced Health Care, программа применения космических технологий для обеспечения медицинского обслуживания в сельских районах Папаго). Благодаря этому проекту медицинскую помощь получили почти 4000 человек, которые, скорее всего, ее не получили бы, если бы не развитие технологий.
Несмотря на определенные прорывы в сфере телемедицины во второй половине двадцатого века, мы смогли наблюдать настоящий бум этой отрасли медицины только ближе к концу прошлого века и в начале нового тысячелетия.
Этому способствовало глобальное развитие информационных технологий и реализация ряда международных программ и документов, регламентирующих их использование в медицине:
Положения об использовании компьютеров в медицине, о медицинском обследовании, телемедицине и медицинской этике, принятые Всемирной медицинской ассамблеей в 80-90-х годах.
Международные программы в области телемедицины:
- MDIS ‑ европейская система информации о донорах костного мозга;
- EPIC ‑ европейская модель для интегрированного лечения;
- FEST – база знаний для европейских служб телемедицины;
- ISAAC – интегрированная телекоммуникационная система;
- SHINE ‑ стратегическая информационная сеть здравоохранения Европы;
- TELEPRIM – телематические сервисы для оказания первой помощи;
- TRILOGY ‑ телематические сервисы системы здравоохранения.
Сегодня телемедицина выполняет широкий спектр задач и доступна значительно большему количеству пациентов. Это стало возможным благодаря быстрому росту проникновения смартфонов – сотовая связь и Интернет проникли даже туда, где медицина не всегда недоступна. Легкий доступ к мобильным решениям и удобство их использования повысили привлекательность телемедицины для пациентов, а возможность сократить временные и материальные затраты на лечение и диагностику стали ключевыми факторами роста интереса к телемедицине у врачей и медицинских учреждений.
Для чего нужен сервис телемедицины
Данная услуга является очень удобной по ряду причин:
- Если клиника находится далеко от дома;
- Проживание в поселке или деревне вдали от медучреждений;
- Путешествие;
- Незначительные проблемы со здоровьем, для которых подойдут небольшие консультации;
- Если вы хотите, чтобы врач постоянно контролировал состояние вашего здоровья;
- Необходимость узнать мнение разных специалистов по одной проблеме;
- Если нужно расшифровать результаты анализов.
Это лишь некоторые причины для чего создана услуга телемедицины. Основное преимущество – ваш врач всегда на связи и вам не нужно тратить время и силы в очередях.

Новости инноваций
05.03.19
Подборка медицинских гаджетов с CES 2019: часть 2
На прошлой неделе M-Health Congress рассказывал о первой шестерке медицинских девайсов с CES 2019, которая…
05.03.19
Мировое здравоохранение в 2019 году: развитие цифровых технологий и персонализированная медицина
По прогнозам аналитиков компании Deloitte, к 2022 году объем расходов на мировом рынке здравоохранения достигнет…
01.03.19
Цифровая медицина как способ сократить бумажную работу в сфере здравоохранения
По данным аналитического агентства Frost&Sullivan, рынок цифровых медицинских решений к 2021 году составит $6 млрд…
Все новости
Телемедицина в России
Потенциал российского рынка телемедицинских услуг оценивается в 18 млрд руб. в год (по информации на конец мая 2017 года).
Президент России Д. А. Медведев в мае 2010 года так обозначил важность телемедицинских консультаций:
Хорошим примером организации системы отложенных телемедицинских консультаций может служит телемедицинская система Пензенской области, где в эту систему были включены все центральные районные больницы, а в качестве консультантов служат ведущие специалисты всех областных ЛПУ.

2005 год. За сеансом Каменка-Пенза-Москва наблюдают президент РФ В. В. Путин, губернатор В. К. Бочкарёв, руководитель проекта В. И. Шеляпин, министр здравоохранения РФ М. Ю. Зурабов
В России, с её значительными расстояниями, довольно перспективно выглядит и рынок консультаций в режиме реального времени. Считается, что дистанционная видеоконсультация в 20 раз дешевле поездки пациента с Урала в Москву, для Якутии и Забайкалья — в 40 раз (в случае необходимости сопровождения пациента медицинским работником стоимость поездки удваивается).
Система телемедицины, обеспечивающая консультации в режиме реального времени. Федеральный центр нейрохирургии (Тюмень), 2013 год
Кроме того, уже более восьми лет через стандартные средства Интернета обеспечивается доступ к видеокамерам, установленным в лаборатории телемедицины и операционных Российского научного центра хирургии РАМН, что позволяет вести трансляции хирургических операций.
История российской телемедицины
Первые видеоконсультации в РФ прошли в 1995 году в Военно-медицинской Академии им. С.М. Кирова, в городе Санкт-Петербург. Но ими отмечается, что первые шаги относятся к 70 годам, когда в основном осуществлялась передача ЭКГ на расстоянии в специальные консультативные центры.
1997 год. Реализация проекта видеоконференций «Москва-регионы России», объединивший Научный Центр сердечно-сосудистой хирургии имени Бакулева РАМН, НИИ педиатрии, и ряд других центров.
1999 год. Создается московская корпоративная телемедицинская сеть, в которую входили 32 учреждения ЛПУ.
2001 год. Интеграция Российских телемедицинских сетей с мировым информационным пространством.
2017 год. В мае законопроект о телемедицине, разработанный Минздравом России, был направлен на рассмотрение в Госдуму.
Новый закон о телемедицине
В январе 2017 года Госдума России приняла в третьем и окончательном чтении законопроект о телемедицине, который дал возможность выписки электронных рецептов и проведения дистанционной врачебной помощи. 31 июля закон был подписан президентом Владимиром Путиным. Впервые в истории разрешено врачам оказывать медицинскую помощь пациентам с помощью телемедицинских консультаций, консилиумов, дистанционного мониторинга.
Закон устанавливает формат взаимодействия врача и пациента: если пациент первый раз обратился к врачу в формате телеконсультации, то ему должны установить профильного врача и назначить время очной встречи. Затем, когда прошла очная встреча, был поставлен диагноз, назначено лечение — пациент имеет право обращаться к своей лечащему врачу с дополнительными вопросами заочно, например, посредством сети Интернет. Для идентификации участников планируется использоват единую систему идентификации и аутентификации (ЕСИА), информационный обмен будет осуществляться с помощью единой системы межведомственного электронного взаимодействия.
Лечащий врач получает право выписывания как обычных, так и электронных рецептов, включая рецепты на препараты, содержащие наркотические или психотропные вещества. Устанавливается возможность дистанционного наблюдения за состоянием здоровья пациента лечащим врачом после очного приема, на основании полученных данных о пациенте.
Активную работу в разработке законопроекта и дорожной карты приняла рабочая группа «Яндекса» под руководством Александра Шульгина. «Яндекс» выступил в качестве соавтора поправок к законодательству, легализующих телемедицинские технологии, с помощью которых можно оказывать удаленную помощь пациентам.
Закон вступает в силу с 1 января 2018 года, электронные рецепты станут законными с 2019 года.
Сервисы телемедицины
В 2016 году было запущено мобильное приложение «Яндекс.Здоровье», которое предоставляет возможность получения онлайн-консультаций от разных врачей с помощью видеоконференций.
Также на рынке присутствует компания Doc+, которая оказывает услуги в области телемедицины, в нее в 2016 году «Яндекс» и «Baring Vostok» вложили 5,5 млн долларов США.
Развитие телемедицины в мире[править]
По представлениям специалистов телемедицина остается, в первую очередь, дистанционной диагностикой, но её потенциальные возможности значительно шире. Сетевые технологии предоставляют возможность документальной передачи историй болезни при переводе больных из клиники в клинику, оперативное решение вопросов страхования и оплаты, новые возможности повышения квалификации врачей, широкое внедрение новых медицинских технологий и методов, дистанционные медицинские консультации, консилиумы, телеконференции, и телеманипуляции (дистанционное управление аппаратурой и даже хирургические вмешательства на расстоянии).
Первой страной, поставившей телемедицину на практические рельсы, стала Норвегия, где имеется большое количество труднодоступных для традиционной медицинской помощи мест. Второй проект был осуществлен во Франции для моряков гражданского и военного флотов. А сегодня уже трудно назвать западноевропейскую страну, где бы не развивались телемедицинские проекты. Особый размах сеансы «телемедицины» получили в США.
В настоящее время во многих странах и в международных организациях разрабатываются многочисленные телемедицинские проекты. ВОЗ разрабатывается идея создания глобальной сети телекоммуникаций в медицине. Имеется в виду электронный обмен научными документами и информацией, её ускоренный поиск с доступом через телекоммуникационные сети, проведение видеоконференций, заочных дискуссий и совещаний, электронного голосования.
Получают развитие и международные сети медицинских телекоммуникаций, направленных на разные цели: система «Satellife» — для распространения медицинских знаний в развивающихся странах и подготовки кадров, «Planet Heres» — предложенная ВОЗ система глобальных научных телекоммуникаций, международной научной экспертизы и координации научных программ, другие системы и сети.
Европейское сообщество уже несколько лет назад финансировало более 70 международных проектов, нацеленных на развитие различных аспектов телемедицины: от скорой помощи (проект HECTOR) до проведения лечения на дому (проект HOMER-D). Главной задачей проектов является развитие методов медицинской информатики, нацеленных на регистрацию и формализацию медицинских данных, их подготовку к передаче и приему. Разрабатываются и испытываются алгоритмы сжатия информации, стандартные формы обмена информацией как на уровне исходных данных (изображений, электрических сигналов, например электрокардиограмм, и т. д.), так и на уровне истории болезни. Идет разработка автоматизированных рабочих мест по различным врачебным и диагностическим специальностям (ультразвуковая диагностика, компьютерная томография, рентгенология, биохимия).
Все разрозненные на первый взгляд проекты на самом деле хорошо скоординированы, существуют проекты, интегрирующие все конкретные разработки (например, ITHACA), а также проекты, осуществляющие оценки эффективности частных проектов и распространение лучших решений (STAR). Практически все проекты дублированы, то есть ЕЭС заведомо идет на увеличение расходов, чтобы получить наилучшие решения.
В настоящее время в мире известны более 250 телемедицинских проектов, которые по своему характеру делятся на клинические (подавляющее большинство), образовательные, информационные и аналитические. По географической распространенности проекты распадаются на: местные (локальные внутри одного учреждения, их 27 %), региональные (40 %), общенациональные (16 %) и международные (17 %). Многие проекты являются многоцелевыми, в половине случаев (48 %) они связаны с телеобразованием и телеобучением. В каждом четвёртом проекте новые каналы передачи информации используются для нужд управления и администрации. В 23 % телемедицина используется для медицинского обслуживания жителей сельских и удаленных районов.
Нейросетевые языковые модели как многоцелевой медицинский ИИ
Нейросетевые языковые модели — это большие нейронные сети, которые обучаются предсказывать следующее слово (или часть слова) в тексте с учетом предыдущего контекста. Несмотря на кажущуюся простоту задачи, оказалось, что такая постановка задачи приводит к появлению весьма многофункциональной нейронной сети.
Некоторые исследователи даже предположили, что языковые модели могут стать путем к AGI — сильному искусственному интеллекту человеческого уровня. Предположение это исходит из того, что сама задача предсказания следующего слова является ИИ-полной (требующей мышления) на уровне человека. В этой статье приведу некоторые примеры того, что может сделать с языковой моделью, обученной на медицинских данных.
Почему мы все еще не лечим простуду онлайн
Помимо того что некоторые люди (особенно старшего поколения) просто противятся прогрессу, есть и другие причины, которые тормозят массовое распространение телемедицины. Нехватка квалифицированных кадров — одна из них. Терапевт и педиатр есть в любой поликлинике, но точно не каждый специалист может оказывать помощь удаленно. Отчасти потому, что у них для этого просто нет технических средств — необходимого оборудования и программных систем, которые бы обеспечили взаимодействие с пациентами. Другие антидрайверы — проблемы с совместимостью гаджетов, отсутствие стандартов обслуживания на государственном и мировом уровне, трудности с защитой персональной информации. В отдельных странах есть свои специфические проблемы — например, когда услуги телемедицины не покрываются страховой компанией.
С другой стороны, не все так плохо, и мы можем рассчитывать, что через несколько лет телемедицина шагнет далеко вперед. Для этого тоже много поводов: глубокое проникновение интернета, в том числе в отдаленные районы, появление большого количества мобильных и носимых гаджетов, IoT, блокчейна, технологий искусственного интеллекта. Также этому способствует появление медицинских стартапов и популярность здорового образа жизни.
Поделиться
Концепция стандартов телемедицины
Концепция функциональных стандартов телемедицины в России требует решения следующих задач:
- Медицинская информационная система нуждается в том, чтобы в ее состав входили исключительно те компоненты, которые разрабатываются одним производителем. Такая необходимость объясняется тем, что на данный момент большое количество врачебной техники оснащается компьютерами с личным программным обеспечением. Но подобные программы либо не могут общаться с другими компонентами, либо ведут диалог в своем формате, поддерживая тот или иной стандарт обмена данными. Внедрение единого стандарта в отношении обмена информацией позволило бы устранить проблемы внутри информационной системы.
- На сегодняшний день наблюдается завершение периода автономных компьютерных систем в сфере медицины, которые разрабатываются отдельными подразделениями в целях решения тех или иных задач. Сейчас наступает другой период, когда начинают взаимодействовать между собой медицинские компьютерные системы. Стандарты информационных технологий делают возможным обмен информацией не только внутри конкретной системы, но и по отношению к внешним базам в том числе. Это помогает взаимодействовать региональным медицинским учреждениям с крупными центрами, а также российским организациям с иностранными.

- Современные стандарты приводят к облегчению внедрения в медицинскую сферу информационных технологий. Благодаря использованию программного обеспечения, которое поддерживает эти стандарты, и оборудования для телемедицины, лечебные учреждения будут обладать возможностью постепенного внедрения информационных систем, начиная с каких-либо отделов, заканчивая постепенным созданием структур большого масштаба.
- Программное обеспечение, которое поддерживает современные стандарты, может дольше не устаревать и легко модернизироваться, а также обновляться. Как показывает практика, такой тип обслуживания работает стабильнее. К тому же он на порядок дешевле, ввиду того, что введение стандартов способно вызывать рост конкуренции на рынке программного обеспечения.
Виды телемедицины
Что вы представляете, когда кто-то говорит «телемедицина»? Самой популярной картиной, вероятно, является врач, консультирующий пациента через видеочат. Двусторонняя видеоконференция быстро становится популярной виртуальной альтернативой личному посещению врача.
Определение телемедицины включает в себя гораздо более широкий спектр медицинских услуг, чем медицинские консультации в режиме реального времени по видео. Телемедицина включает любые клинические услуги, предоставляемые с помощью телекоммуникационных технологий.
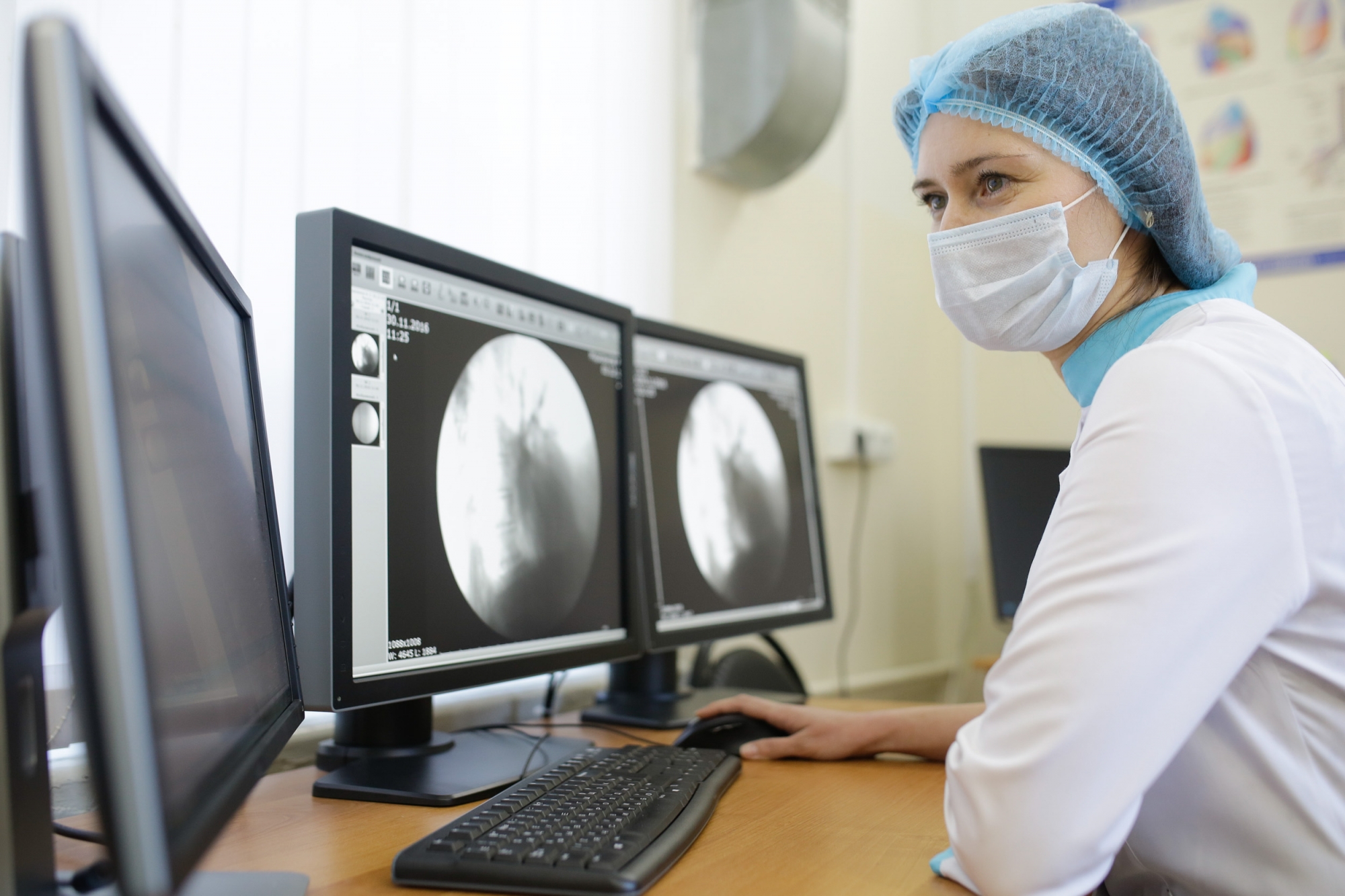
Хранение и передача данных
Так называемая асинхронная телемедицина включает в себя решения для хранения и передачи данных и позволяет поставщикам медицинских услуг отправлять и делиться медицинскими данными пациента (результаты лабораторных исследований, изображения, видеоролики, записи) со специалистом в другом месте. Эти платформы предлагают своего рода сложную, безопасную платформу для электронной почты — способ совместного использования частных данных пациентов.
Асинхронной она называется потому, что специалисту-консультанту, пациенту и второму врачу не нужно, чтобы все общались одновременно.
Хранение и пересылка телемедицинских данных лучше всего подходит для межпрофессиональных медицинских услуг — там, где врач должен переслать диагноз на узкому специалисту. Например, телерадиология в значительной степени опирается на технологию хранения и пересылки данных, которая позволяет техникам и специалистам в небольших больницах делиться рентгеновскими снимками пациента для диагностики специалистом в другом месте. Асинхронная телемедицина также широко используется для теледерматологии и телеофтальмологии.
Хранение и пересылка данных при помощи телемедицины — отличный способ повысить эффективность здравоохранения, так как провайдер, пациент и специалист не должны находиться в одном и том же месте одновременно. Это также облегчает диагностику, особенно пациентов, находящихся в местах, где отсутствуют нужные специалисты
Удаленный мониторинг пациента
Телемедицинские решения позволяют медицинским работникам отслеживать жизненно важные показатели пациента и другие данные о его здоровье на расстоянии. Это позволяет быстро оказывать помощь пациентам, здоровье которых подвержено риску или, например, если они выздоравливают после недавней операции. Этот вид телемедицины иногда также называют «телемониторингом» или «домашним телездоровьем».
Например, пациент с диабетом, у которого есть глюкозный трекер в своем доме, может регулярно измерять уровень глюкозы и передавать данные своему врачу. Если все хорошо, эти результаты просто записываются. Если что-то не так, врач может отметить это и позвонить пациенту для консультации.
Как и большинство телемедицинских инструментов, удаленные решения для мониторинга пациентов облегчают общение пациентам и врачам. Многие решения автоматически записывают и передают медицинские данные пациента, генерируя регулярный отчет для врача. В некоторых случаях эти медицинские данные передаются команде специалистов по мониторингу здоровья, которые несут ответственность обнаружение любых отклонений и оповещение врача – в том случае, если это необходимо.
Ключом к успешному мониторингу пациента через телемедицину является наличие правильных гаджетов для отслеживания состояния здоровья в доме пациента
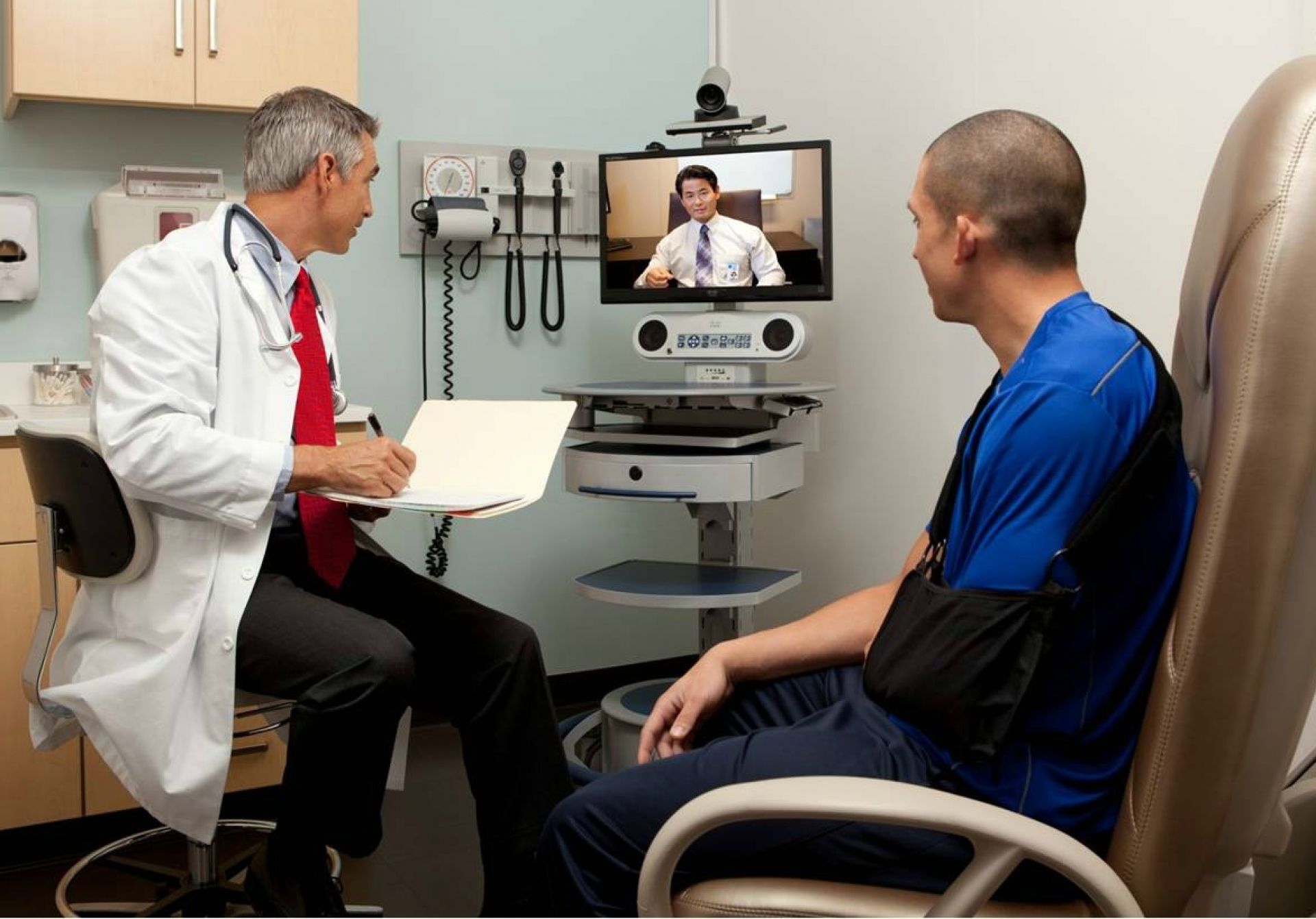
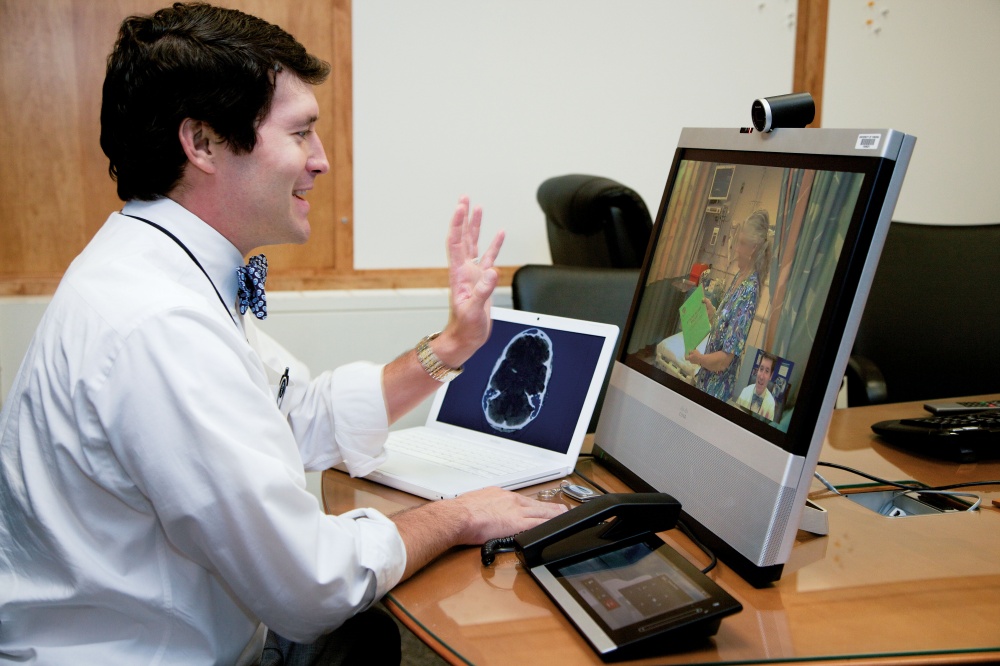
Телездоровье в режиме реального времени
Телемедицина в режиме реального времени (также называемая «синхронная телемедицина»), вероятно, это то, о чем большинство людей впервые думает, когда они слышат «телемедицина». Телемедицина в реальном времени требует живого взаимодействия как со специалистом в области здравоохранения, так и с пациентом, или между специалистами здравоохранения, используя аудио- и видеосвязь.
Популярность решений для телемедицины в реальном времени быстро увеличивалась за последние несколько лет, поскольку компании предложили доступный и простой способ для пациентов связаться с врачом из любого места и получить немедленное лечение. Имея на руках лишь подключение к Интернету, микрофон и веб-камеру, пациент может теперь получить лечение.