Недостаточность митрального клапана 1, 2, 3, 4 степени: что это такое, лечение и прогноз
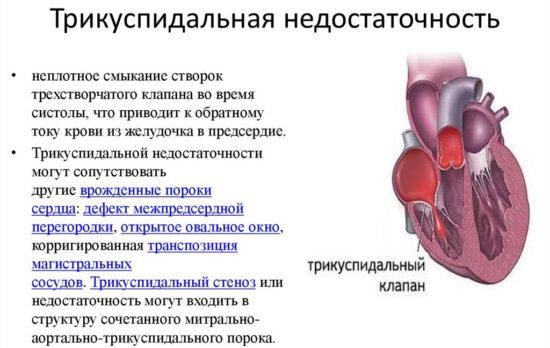
Митральная недостаточность — разновидность пороков сердца клапанного типа. Патогенез обусловливается неполным закрытием митрального отверстия, чему предшествуют нарушения строения створок, тканей, находящихся под клапанами.
Патология характеризуется регургитацией крови в левое предсердие из левого желудочка. Рассмотрим детально, что это такое, характер развития и клиническую картину течения недостаточности митрального клапана при 1, 2 и 3 степенях заболевания, методы его лечения и прогноз возвращения к нормальной жизни.
Что это такое
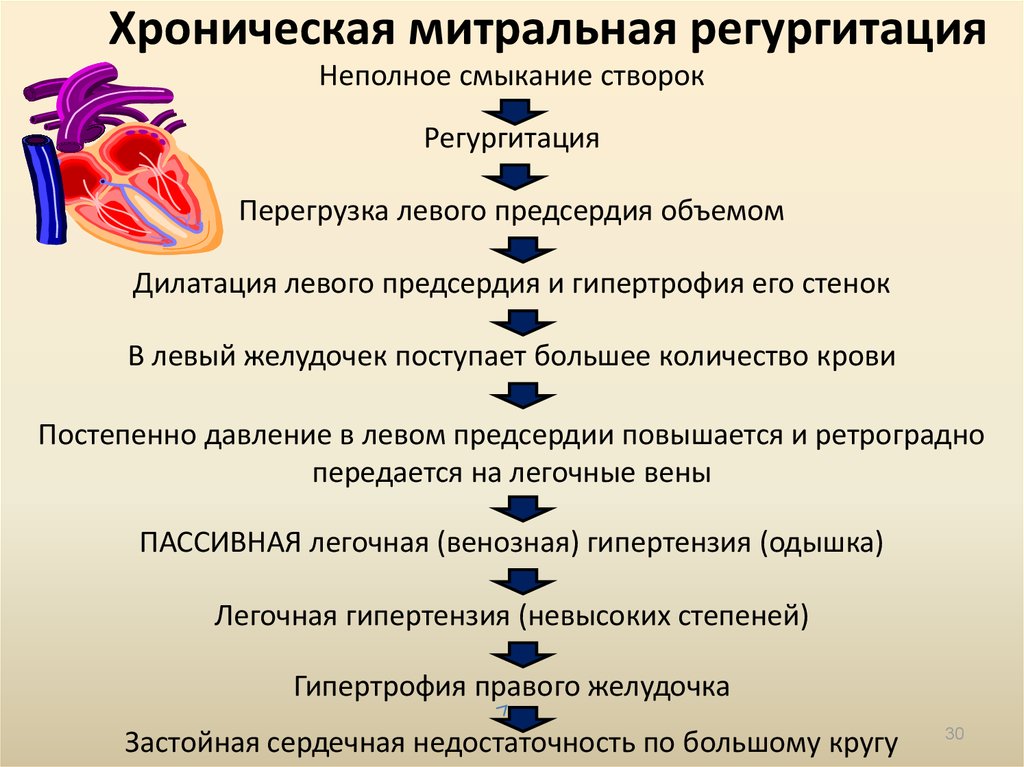
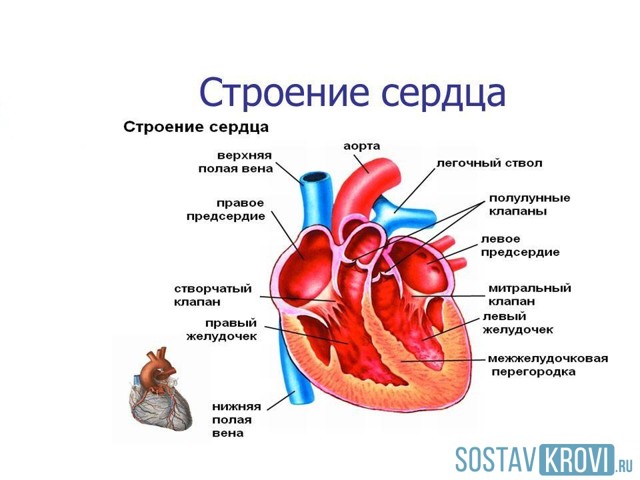
Порок митрального клапана с обратным током крови (регургитацией) из левого желудочка в предсердие в результате неполного смыкания створок носит название митральной недостаточности. В самостоятельном виде приобретенное заболевание встречается нечасто и долгое время носит доброкачественный характер.
Но в составе комбинированных и сочетанных дефектов оно выявляется в половине всех случаев кардиальных пороков и быстро приводит к серьезным осложнениям. В норме левый желудочек в систолу выбрасывает содержимое в аорту, которая разветвляется, образуя большой круг кровообращения.
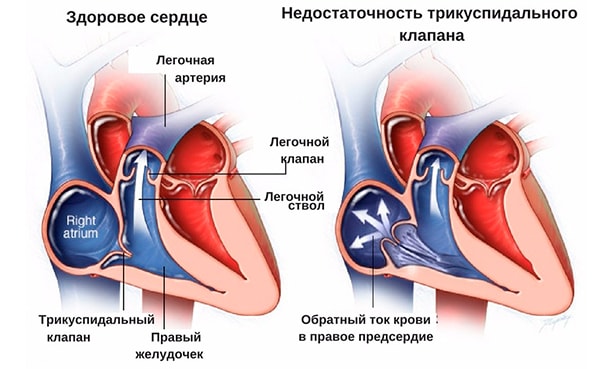
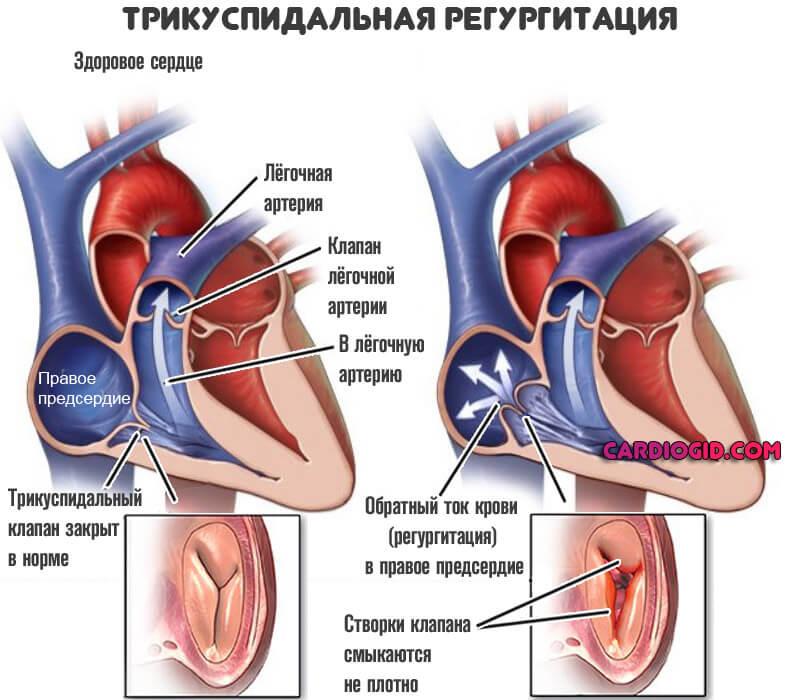
Таким способом осуществляется перенос питательных веществ и кислорода в органы, в том числе и миокард. Под давлением двустворчатый клапан закрывается и не допускает обратного движения. При наличии отверстия во время сокращения возникает регургитация, и часть крови возвращается обратно, растягивая левое предсердие.
По мере прогрессирования состояния происходит устойчивое увеличение объема полостей сердца, повышение давления, застой в сосудах легких.
Механизм формирования порока можно рассмотреть на рисунке:
Виды, формы, стадии
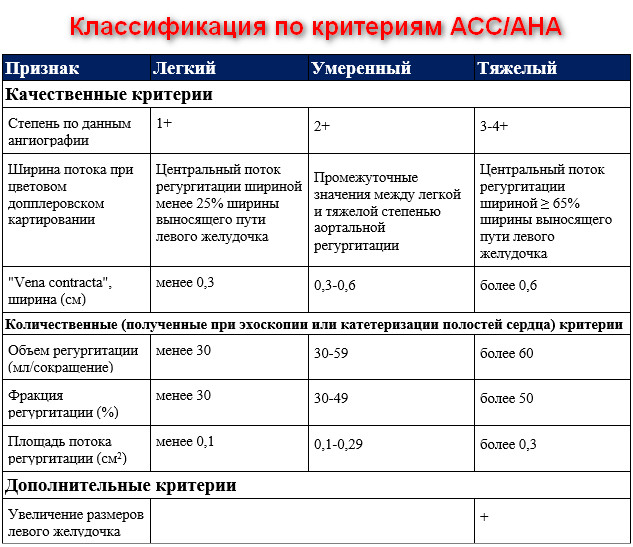
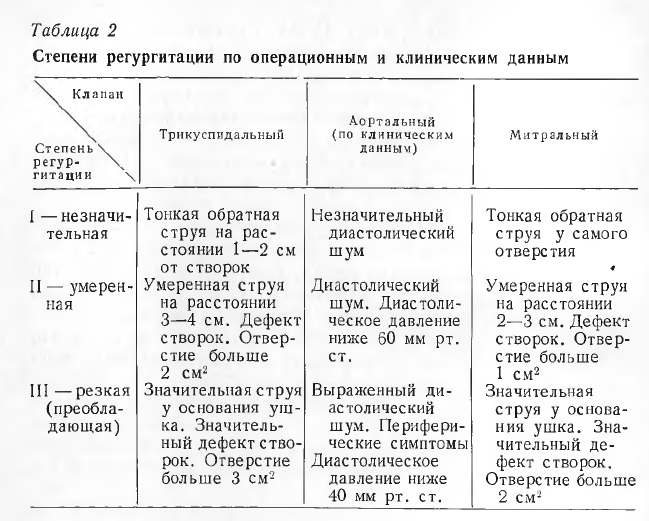
При НМК оценивается общий ударный объем крови левого желудочка. В зависимости от его количества заболевание разделяется на 4 степени тяжести (в процентах указывается часть крови, которая перераспределяется неправильно):
- I (наиболее мягкая) — до 20 %.
- II (умеренная) — 20-40 %.
- III (средняя форма) — 40-60 %.
- IV (самая тяжелая) — свыше 60 %.
По формам течения заболевание можно разделить на острое и хроническое:
При определении особенностей передвижения митральных створок выделяют 3 типа классификации патологии:
- 1 — стандартный уровень подвижности створок (при этом болезненные проявления заключаются в дилатации фиброзного кольца, прободении створок).
- 2 — деструкция створок (наибольший урон принимают хорды, так как происходит их вытягивание или разрыв, также проявляется нарушение целостности сосочковых мышц.
- 3 — снижение подвижности створок (вынужденное соединение комиссур, сокращение протяженности хорд, а также их сращивание).
Причины возникновения
Формирование порока может происходить во внутриутробном периоде, и в этом случае он считается врожденным. Причинами такой патологии могут быть:
- алкоголизм, прием наркотиков и курение матери во время беременности;
- ионизирующее облучение;
- отравление и прием некоторых препаратов (антибиотики, нестероидные противовоспалительные);
- системные и инфекционные заболевания.
Этиологическими факторами приобретенного отклонения обычно выступают:
- стрептококковые и стафилококковые инфекции с развитием септического эндокардита;
- аутоиммунные заболевания (волчанка, рассеянный склероз);
- поражение миокарда в результате инфаркта;
- пролапс митрального клапана;
- синдром Марфана;
- травмы грудной клетки с разрывом створок или волокон, которые их удерживают.
Относительная недостаточность митрального клапана наблюдается при выраженном увеличении левого желудочка. Причиной этого состояния могут быть дилатационная кардиомиопатия, аортальный порок, миокардит и гипертоническая болезнь.
Врожденные и приобретенные пороки сердца
Как ни парадоксально, возможно возникновение проблемы в рамках других кардиальных изменений и генетических отклонений (об этом ниже).
Так, на фоне аортальной недостаточности возможно ослабление мышц и сухожильных нитей митрального клапана.
Все патологические процессы подобного рода проявляются довольно поздно. Некоторые и вовсе не дают знать о себе вплоть до летального результата. Порой диагноз ставится уже в процессе аутопсии.
Пролапс клапана
Клинический вариант органического изменения кардиальной структуры. Характеризуется западением створок образования внутрь предсердий.
Чаще это врожденная аномалия. Примерно в 30% клинических ситуаций — приобретенная, на фоне травм или оперативных вмешательств. Лечение, как и в случае с пороками хирургическое, перспективы восстановления хорошие. Подробнее в этой статье.
Диагностика процесса и детализация жалоб
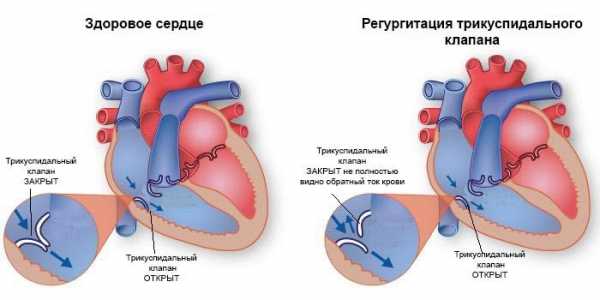
Заболевание может быть диагностировано только после обращения пациента за помощью. Регургитация митрального клапана 1 степени (до 5 мл) клинически не проявляется. Симптомы возникают уже при более значительном нарушении гемодинамики.
Длительное скрытие митральной недостаточности обеспечивается утолщением миокарда левого желудочка. Однако при истощении резервов этого механизма состояние больного резко ухудшается.
Выделяют 5 стадий митральной недостаточности.
| Стадия | Жалобы | Нарушения гемодинамики | Лечение |
|---|---|---|---|
| Компенсации | Отсутствуют | Клинически незначимая регургитация, до 1+ (не больше 5 мл) | Не требуется |
| Субкомпенсации | Одышка при ходьбе на длинные расстояния, беге | Регургитация в пределах 2+ (около 10 мл). Левый отдел сердца: гипертрофия желудочка, дилатация предсердия | Хирургическое лечение не показано |
| Декомпенсации правого желудочка | Нарушение дыхания при незначительных физических упражнениях | Значительная регургитация, 3+. Дилатация левого желудочка, увеличение правых отделов. | Рекомендуются хирургические методы лечения |
| Дистрофическая | Одышка без внешних причин, кашель, отёки, усталость | Ухудшение насосной функции сердца, относительная недостаточность трикуспидального клапана | Показано хирургическое лечение |
| Терминальная | Состояние больного тяжелое. Кровохаркание, кашель, отёки, плохо заживающие язвы. | Декомпенсация системы кровообращения | Лечение не показано |
Характерные жалобы при митральной недостаточности:
- одышка (сначала при значительной физической активности, в терминальных стадиях – на постоянной основе);
- ощущение сердцебиения (при физической активности);
- акроцианоз (посинение кончиков пальцев);
- «митральная бабочка» (румянец на щеках синюшного цвета);
- кардиалгия (боль в сердце ноющего или давящего, иногда колющего характера, не обязательно связана с нагрузками);
- отёки на ногах (появляются во второй половине дня, к вечеру, на начальных стадиях проходят за ночь);
- боль в правом подреберье (появляется в результате застоя крови, при ярко выраженных отеках);
- кашель (при застое крови в малом кругу кровообращения, чаще непродуктивный);
- кровохаркание (при декомпенсации состояния больного).
Диагностировать нарушения гемодинамики можно такими инструментальными методами:
- электрокардиография (гипертрофия левого желудочка, аритмии, после третьей стадии – гипертрофия правого желудочка);
- фонокардиография (первый тон ослаблен, на верхушке сердца определяют систолический шум);
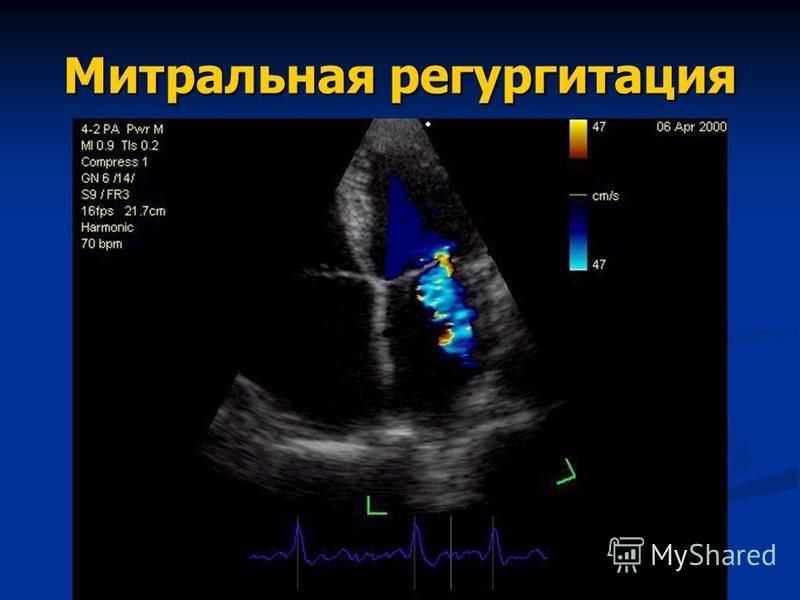
- эхокардиография (увеличение полостей сердца и утолщение миокарда, изменение движений межжелудочковой перегородки, кальцинаты в створках митрального клапана);
- доплер-эхокардиография (обнаружение возвращения части крови в предсердие при систоле желудочка).
Диагностика
Предварительно диагноз можно заподозрить на основании жалоб пациента и объективного осмотра.
Для подтверждения наличия регургитации на аортальном клапане выполняются такие методы исследования:
Так, по результатам эхокардиографии можно получить следующие данные:
- Ширину корня аорты;
- Гипертрофию ЛЖ;
- Конечно-диастолический объем ДЖ;
- Наличие перикардита;
- Наличие аневризмы аорты;
- Величину разбора крови в ЛЖ и др.
Частота выполнения ЭХО-КГ:
- Так, если пациенту ставят диагноз 1-я степень аортальной регургитации, его волнует вопрос, что это такое. В данном случае локальный заброс крови в полость левого желудочка совсем небольшой, и на качестве его жизни это не сказывается. Если течение заболевания не имеет симптоматики, а размеры ЛЖ и его функция в пределах нормы УЗИ сердца нужно выполнять 1 раз в год.
- Если есть клинические проявления и/или объективные изменения ЛЖ (конечно-диастолический размер равен 60-70 мм) – 2 раза в год.
- КДР левого желудочка более 70 мм – показание для направления за консультацией к кардиохирургу.
Если полученной информации при УЗИ сердца с допплерографией недостаточно, можно прибегнуть к:
- магниторезонансной томографии;
- радионуклидной ангиографии;
- катетеризации сердца.
Терапия аортальной регургитации преследует две основные цели:
- Предотвратить развитие осложнений – сердечной недостаточности и гибели пациента.
- Улучшить качество его жизни.
Консервативное лечение
Лечение лекарственными препаратами направлено на снижение уровня САД (систолического давления крови) и уменьшения количества обратно поступающей крови.
Препараты, которые эффективны в данном случае, это вазодилятаторы разных групп:
— блокаторы кальциевый каналов (нифекард);
Лекарства показаны в следующих случаях:
- Есть противопоказания для оперативного лечения или нежелание пациента прибегать к оперативному лечению – препараты назначаются на долгое время.
- Выраженные проявления сердечной недостаточности или тяжелая регургитация перед оперативным лечением – назначается коротким курсом.
- Выраженные клинические проявления, дилатация ЛЖ, но ФВ в норме – назначается с целью замедления прогрессирования.
Показания к операции:
- Пациенты, имеющие ФВ менее 55%, КСР ЛЖ более 55 мм, КДР ЛЖ более 75 мм, даже без видимых проявлений.
- Тяжелая симптоматика (признаки появляются ежедневно при нагрузке или выполнении специального нагрузочного теста).
- Выраженное расширение полости ЛЖ даже при нормальной фракции выброса.
- Планирование других операций на сердце и сосудах.
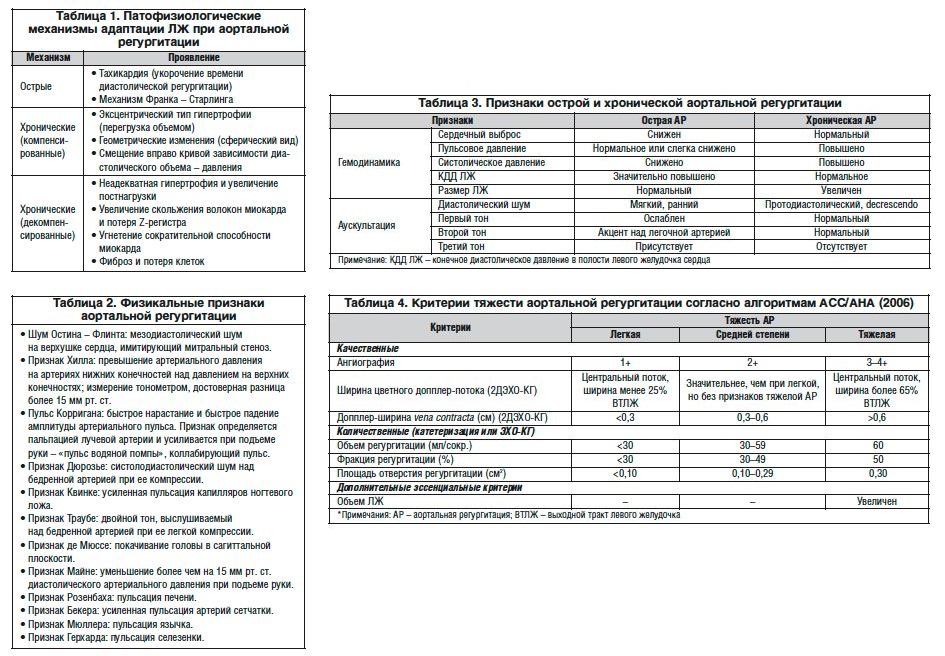
Определяется прогноз в зависимости от степени развившейся регургитации и формы.
Так, при возникновении острой формы регургитации на аорте, есть высокая вероятность гибели пациента.
Для хронического течения прогноз боле благоприятный: 75% проживают более 5 лет, а более 10 лет живет больше половины всех пациентов. Однако если развилось такое осложнение, как стенокардия, смерть пациента наступает уже спустя 4 года, а при признаках сердечной недостаточности этот срок и вовсе сокращается до 2 лет.
Регургитация аортального клапана — это обратный ток крови из аорты в левый желудочек. Такая патология возникает из-за неполного закрытия клапана аорты. Чаще всего эта патология наблюдается у мужчин старше 60 лет.
Прогноз
Прогноз при регургитации клапанов сердца первой степени благоприятный. При постоянном наблюдении у лечащего врача, осложнения выявляются сразу и при необходимости назначается лечение.
При второй степени дело обстоит иначе. После установления диагноза, только шестьдесят процентов продолжают оставаться на ногах и то, только в течение пятнадцати лет. Смерть приходит по причине инфаркта, недостаточность сердца, эмболии, легочной пневмонии.
Профилактические мероприятия направлены на снижение рисков возникновения обратного кровотока в сердце.
Таким образом, регургитация клапанов сердца является серьезным заболеванием. Которое может быть, как приобретенным, так и врожденным. Локализуется между разными отделами сердца (в правой его части или левой). Имеет различные степени развития, первая из которых самая простая, не имеет симптомов, поэтому заболевание сложно вычислить.
При выявлении патологии проводят лечение операционными методами или медикаментозным. Главное не опоздать, поэтому рекомендуют систематическое обследование организма у специалиста.
Аортальная регургитация: симптомы
При ОАР чаще всего первым симптомом становится кардиогенный шок, который вызван неспособностью миокарда справляться с резко увеличившимся объёмом крови. Пациенты чувствуют слабость, у них понижается артериальное давление, появляется одышка с последующим развитием отёка лёгких.
В случае с ХАР симптоматики длительно не обнаруживается. В бессимптомный период компенсаторную функцию берут механизмы адаптации: происходит выше описанное постепенное расширение полостей сердца, гипертрофия ЛЖ и т.д.
Симптомы появляются только на 4 или 5 десятке лет жизни. Выявляется увеличение размеров сердца в виде кардиомегалии, возникает дисфункция миокарда. Первым симптомом является одышка со снижением в выносливости во время физической нагрузки — проявления сердечной астмы.
На поздних стадиях заболевания развивается стенокардия напряжения, которая также может проявиться и ночью. Тогда пациенты покрываются холодным липким потом, ощущают нехватку воздуха, страх смерти. Всё это вызвано урежением частоты сердечных сокращений, снижением артериального давления. Нередко пациенты предъявляют жалобы на невозможность переносить «удары сердца» в горизонтальном положении. К тому же сложно выносить больным и боль в груди, которая и вызывается ударами сердца. При эмоциональном возбуждении развивается тахикардия и покачивание головы в такт ударам сердца. Очень тяжело переносятся больными желудочковые экстрасистолы.
Причины аортальной регургитации
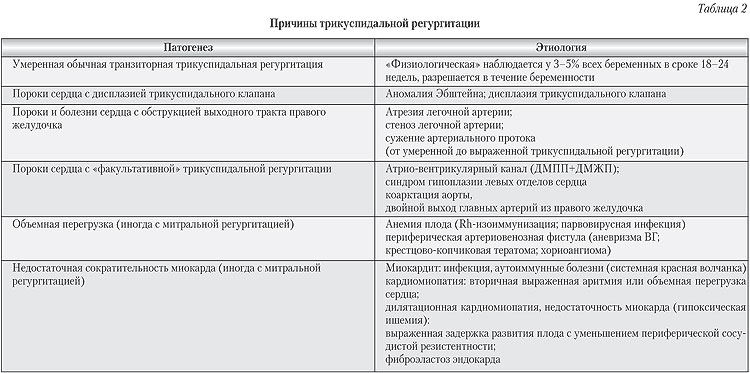
Недостаточность KA разделяют на ревматическую и не ревматическую (сюда же относятся и дегенеративные формы РГ. У молодых 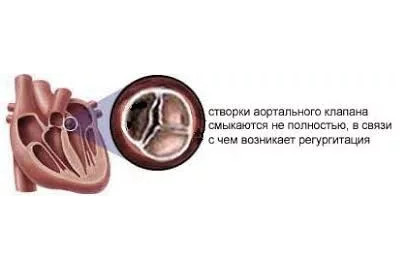 пациентов, PГ на аортальном клапане, как правило, связана с:
пациентов, PГ на аортальном клапане, как правило, связана с:
- приобретенными ревматическими пороками сердца и сочетается со стенозом аорты, пороком митрального клапана (митральная регургитация);
- врожденным двухстворчатым КА (в норме – трехстворчатый).
Помимо ревматического повреждения сердца, важную роль в формировании возвратной волны играет артериальная гипертензия с частыми гипертоническими кризами. Значительное повышение артериального давления способствует расширению корня аорты, способствуя развитию недостаточности КA.
Основные причины возникновения РГ разделяют на дисфункции КА и патологии ее корня.
К клапанным дисфункциям относят:
- врожденные дефекты KA (двухстворчатый или четырехстворчатый), сопровождающиеся неполным смыканием полулунных створок или пролапсом (пригибанием створок). У детей наиболее распространенной причиной врожденной тяжелой регургитации, считают тетраду Фалло , гиперплазию клапана ЛА (легочная артерия), значимые дефекты перегородок;
- приобретенные пороки ревматической природы, возникающие как осложнение перенесенной стрептококковой инфекции (стрептококковые тонзиллиты). К данной группе пороков, приводящих к AP, относят фиброз створок, их сморщивание, сращение или укорочение.
К приобретенным порокам, которые сопровождаются РГ, относят:
- расстройства гемодинамики после перенесенных инфекционных эндокардитов и вальвувитов (воспалительное поражение створок и эндокарда);
- кальциноз (в результате кальциноза возникают дегенеративные повреждения КА (часто сочетанные) и возникает регургитация митрального клапана и КА тяжелой степени;
- дегенерацию миксоматозного характера (миксоматозная дегенерация – это деформация створок, приводящая к их растяжению и утолщению, нарушая их полноценное смыкание и приводя к возникновению митральной РГ);
- повреждение створок из-за системных заболеваний, сопровождающихся поражением соединительной ткани и аутоиммунных патологий. У пациентов с системной красной волчанкой нарушение гемодинамики может возникать при развитии волчаночного эндокардита Либмана-Сакса. Также к формированию обратной волны крови может приводить поражение клапанного аппарата у пациентов с синдромом Марфана, ревматоидным артритом, псориатическим артритом, анкилозирующим спондилитом.
- травматические, токсические, медикаментозные поражения створок;
- сифилитический аортит;
- аортоартериит Такаясу.
К патологиям корня аорты, приводящим к РГ, относят:
- аневризмы ;
- расширение корня на фоне артериальной гипертензии;
- поражение сердечно-сосудистой системы при сифилитических аортитах;
- синдром Элерса-Данлоса (наследственное поражение соединительной ткани, обусловленное дефектным синтезом коллагена);
- дилатацию кольца КА у пациентов с синдромом Марфана;
- синдром Рейтера, развивающийся при гонококковой или хламидийной инфекции;
- тупые травмы грудной клетки.