Мировой день контрацепции
26 сентября определяется как Мировой День Контрацепции, посвященный повышению осознания контрацепции и улучшения образования о сексуальном и репродуктивном здоровье, с видением «мира, где каждая беременность требуется». Это поддержано группой международных NGO, включая
Азиатский Тихоокеанский Совет по Контрацепции, Centro Latinamericano Salud y Mujer, европейское Общество Контрацепции и Репродуктивного здоровья, немецкого Фонда для Мирового Населения, Международной федерации Педиатрической и Юной Гинекологии, Международной Федерации Искусственного ограничения состава семьи, Marie Stopes International, Population Services International, Совета Населения, Агентства международного развития США (АМР США), Женщины Поставляют.
Цели
Воспитание ребенка требует существенного количества ресурсов: время, социальное, финансовое, и экологическое.
Планирование может помочь гарантировать, что ресурсы доступны. Цель планирования семьи состоит в том, чтобы удостовериться, что у любой пары, человека или женщины, у которой есть желание иметь ребенка, есть ресурсы, которые необходимы, чтобы закончить эту цель. С этими ресурсами пара, человек или женщины могут исследовать варианты естественного рождения, суррогатного материнства, искусственного оплодотворения или принятия. В другом случае, если человек не хочет иметь ребенка в определенное время, они могут исследовать ресурсы, которые необходимы, чтобы предотвратить беременность, такую как контроль над рождаемостью, противозачаточные средства, или физическая защита и предотвращение.
Здоровье
КТО заявляет о материнском здоровье что:
: «Материнское здоровье относится к здоровью женщин во время беременности, рождаемости и послеродового периода. В то время как материнство часто — положительный и выполняющий опыт, для слишком многих женщин оно связано со страданием, плохим здоровьем и даже смертью».
Приблизительно 99% смертей матерей происходят в развивающихся странах; больше чем половина происходит в Африке района Сахары и почти одна треть в Южной Азии.
и раннего и последнего материнства есть повышенные риски. Молодые подростки сталкиваются с более высоким риском осложнений и смерти в результате беременности. Ожидание, пока матери не по крайней мере 18 лет прежде, чем попытаться иметь детей, улучшает здоровье матери и ребенка.
Кроме того, если дополнительные дети желаемы после того, как ребенок рождается, это более здорово для матери и ребенка, чтобы ждать спустя по крайней мере 2 года после предыдущего рождения прежде, чем попытаться забеременеть (но не больше чем 5 лет). После ошибки или аборта, это более здорово, чтобы ждать по крайней мере 6 месяцев.
Планируя семью, женщины должны знать, что репродуктивные риски увеличиваются с возрастом женщины. Как пожилые люди, у пожилых женщин есть более высокий шанс наличия ребенка с аутизмом или синдромом Дауна, возможностями наличия многократных увеличений рождений, которые вызывают дальнейшие риски последней беременности, у них есть увеличенный шанс заболевания диабетом во время беременности, потребность в Кесаревой секции — тела больших, пожилых женщин, не столь подходящие для поставки ребенка. Риск длительного труда выше. У матерей старшего возраста есть более высокий риск долгого труда, помещая ребенка в бедствие.
«Планирование семьи приносит пользу здоровью и благосостоянию женщин и семей во всем мире. Используя контрацепцию может помочь избежать нежелательных беременностей и космических рождений; защитите от STD, включая ВИЧ/СПИД; и обеспечьте другую пользу для здоровья».
Медицинские программы лечебно-восстановительной направленности по наиболее распространенным хроническим заболеваниям детского возраста
Это уже третичная профилактика, предусматривающая эффективное лечение и реабилитацию детей с хроническими заболеваниями, выявленными в ранние сроки с помощью скринирующих диагностических систем первичной и вторичной профилактики. Ранние сроки выявления отклонений позволяют осуществить гораздо более эффективное вмешательство в течение болезни. Формируются комплексы медицинских технологий в связи с профилем выявленных отклонений. Организация диспансеризации, лечения и реабилитации может проходить в консультативных кабинетах и центрах, создаваемых для объединенного использования несколькими подразделениями. Для мониторирования течения болезней и функциональной недостаточности рекомендуется выделить следующие подгруппы детей:
- с задержкой роста, моторного, речевого, психического развития;
- страдающих аллергическими заболеваниями;
- с дефектами слуха;
- с нарушениями зрения;
- с поражением опорно-двигательного аппарата;
- с ревматическими заболеваниями;
- с сахарным диабетом;
- с хроническими заболеваниями желудочно-кишечного тракта и мальабсорбцией;
- с дисплазиями соединительной ткани и гипермобильностью суставов;
- часто и длительно болеющих;
- перенесших черепно-мозговые травмы, менингиты, энцефалиты;
- носителей вирусов гепатита и ВИЧ;
- с нарушениями ночного сна и риском синдрома внезапной смерти;
- с врожденными пороками сердца и нарушениями ритма;
- с хроническими заболеваниями почек;
- с эндокринными заболеваниями (кроме диабета);
- с хроническими неспецифическими болезнями легких;
- инфицированных микобактериями туберкулеза.
Чем занимаются центры репродукции и планирования семьи?

Центры планирования и репродукции сейчас имеются практически в каждом крупном городе. Их сфера деятельности, которая заключается в первую очередь в ведении беременности женщины, практически одинакова. Здесь все зависит от квалификации врачей, а также наличия современной техники, которая может не только диагностировать патологию, но и выбрать подходящую терапию в каждом конкретном случае. Врачи таких центров подробно расскажут, что такое репродукция.
Главными направлениями работы центров является решение проблем женского и мужского бесплодия. В последнее время у около 45 % всех пар, обращающихся в клиники, проблемы с репродуктивной функцией выявляются именно у мужского пола. Стоит отметить, что бесплодность у мужчин в большинстве случаев излечима, тогда как женская невозможность к зачатию — более сложный случай. Именно он требует тщательного изучения состояния здоровья.
Причинами женского бесплодия, как отмечают в большинстве центров планирования и репродукции, является непроходимость маточных труб, недостаточное количество яйцеклеток, гормональный сбой или нарушение процесса овуляции. Чаще всего в такие клиники обращаются пары, которые в течение года не смогли самостоятельно забеременеть.
Лечение бесплодия как женского, так и мужского, начинается с диагностики, выявления патологий и их лечения. Сначала назначается медикаментозная терапия. Если она не помогает, женщину начинают готовить к ЭКО (искусственному оплодотворению).
ГОРМОНАЛЬНАЯ КОНТРАЦЕПЦИЯ
Огромным
шагом вперед стало внедрение в генекологическую практику гормональной
контрацепции, которая представляет собой не только средство
предотвращения нежелательной беременности, но и метод лечения некоторых
гинекологических заболеваний.
Все гормональные
контрацептивы содержат либо эстрогены и гестагены, либо только
гестагены. В качестве эстрогена в настоящее время чаще используется
этинилэстрадиол.
Механизм действия гормональных
контрацептивов в конечном итоге происходит за счет блокады овуляции, так
как извне вводимые ежедневно гормоны нарушают циклическую деятельность
гипоталамо-гипофизарной системы. В эндометрии при этом происходят
регрессивные изменения вплоть до атрофии, в результате чего имплантация
яйцеклетки, если оплодотворение все же произошло, становится
невозможной.
Кроме того, гестагены, повышая вязкость
цервикальной слизи, делают ее непроходимой для сперматозоидов; замедляют
перистальтику маточных труб и продвижение по ним яйцеклетки.
На
протяжении последних 45 лет постоянно проводится работа по
совершенствованию качества гормональных контрацептивов: за счет выбора
оптимального соотношения эстрогенов и гестагенов, а также подбора дозы
каждого из препаратов.
В зависимости от состава, дозы и метода применения гормональных контрацептивов их подразделяют на следующие группы:
• комбинированные оральные контрацептивы (КОК);
• гестагенные контрацептивы:
а) оральные контрацептивы, содержащие микродозы гестагенов (мини-пили);
б) инъекционные;
в) имплантанты;
г) влагалищные кольца, содержащие гормоны;
•
посткоитальная конрацепция (большие дозы эстрогенов, прогестерона,
кортикостероидов), применяемые в первые часы после незащищенного
полового акта.
Принудительное вмешательство с планированием семьи
Принудительная стерилизация
Обязательная стерилизация или вызванная стерилизация — программа или государственная политика, которая пытается вынудить людей подвергнуться хирургической стерилизации без своего свободно данного согласия. Люди от маргинализованных сообществ в большей части риска принудительной стерилизации. Принудительная стерилизация произошла в последние годы в Восточной Европе (против женщин цыган) в Перу (в течение 1990-х против местных женщин), и в Китае.
Сексуальное насилие
Женщина, которая изнасилована, может забеременеть. Беременность от насилия может произойти во множестве ситуаций, в пределах от военного насилия к принудительной проституции к брачному насилию. В Руанде Национальный Офис Населения оценил, что между 2 000 и 5 000 детей родились в результате сексуального насилия, совершенного во время геноцида, но группы жертв дали более высокое предполагаемое число более чем 10 000 детей.
Считаем дни
Зная физиологию половой системы и периоды фертильности своего менструального цикла, женщина может использовать естественные методы планирования семьи:
- с целью зачатия — планирование полового акта на середину цикла (10- 15-й день), когда оплодотворение наиболее вероятно;
- с целью контрацепции — воздержание от полового акта на протяжении той фазы менструального цикла, во время которой вероятность зачатия наиболее велика. При этом нет необходимости в применении лекарственных препаратов, различных приспособлений и манипуляций.
При естественных методах планирования семьи (ЕМПС) используются чередования на протяжении менструального цикла периодов пониженной и повышенной фертильности; учитывается длительность способности половых клеток к оплодотворению.
При расчете фертильности следует учитывать, что сперматозоиды при благоприятных условиях сохраняют способность к оплодотворению яйцеклетки до 5 дней, а яйцеклетка способна к оплодотворению в течение 24 часов с момента овуляции.
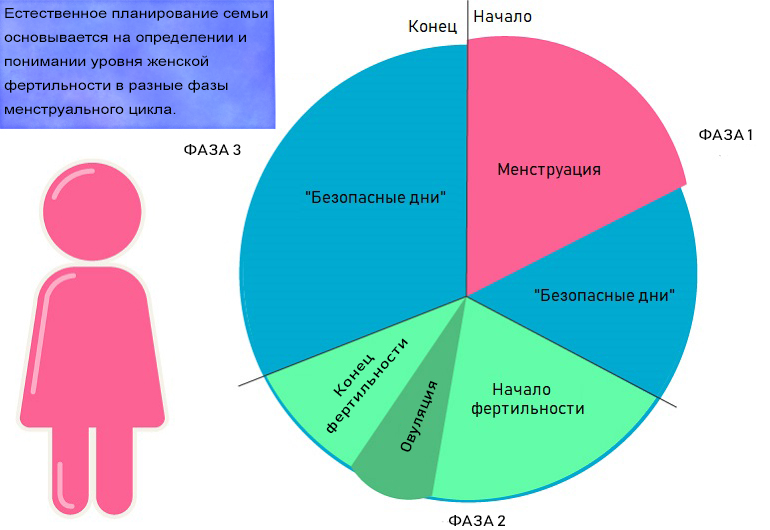
Имея в виду возможность оплодотворения, в менструальном цикле можно выделить три фазы (абсолютной стерильности, относительной стерильности и фертильности).
Относительная стерильность (фаза 1) длится с первого дня менструального цикла до овуляции.
Продолжительность этой фазы менструального цикла зависит от быстроты ответа фолликула на действие гормонов гипофиза, что, в свою очередь, может зависеть от эмоционального фона, от экологических, климатических условий и т.п. То есть овуляция может произойти чуть раньше или чуть позже в зависимости от тех или иных факторов внешней среды.
В этой фазе иногда возникают сложности с контрацепцией, поскольку продолжительность фазы может варьировать от цикла к циклу в пределах нескольких дней, даже при стабильной продолжительности менструального цикла в целом. Этот факт; следует учитывать и при желании забеременеть в данном цикле, то есть не следует рассчитывать на один половой акт в день предполагаемой овуляции: результат будет гарантированным при наличии половой близости 1 раз в 2 — 3 дня.
Фаза фертильности (фаза 2) начинается с момента овуляции и заканчивается через 48 часов после овуляции.
Эти 48 часов включают время, в течение которого зрелая яйцеклетка способна к оплодотворению (24 часа); следующие 24 часа отводятся на неточность определения времени овуляции.
Абсолютная стерильность (фаза 3) начинается через 48 часов после овуляции и продолжается до конца менструального цикла. Длительность этой фазы достаточно постоянна и составляет 10-16 дней.
Например, первый день менструации пришелся на 1 октября. При средней продолжительности менструального цикла 28 дней следующая менструация начнется 29 октября, фаза относительной стерильности — 1 -14 октября, фаза фертильности — 14-16 октября, фаза абсолютной стерильности — 16-28 октября.
Если речь идет о контрацепции, то рационально считать фазой абсолютной стерильности последние 10 дней цикла.
Примечания
- ↑ . Administration for Children & Families (2000). Дата обращения 30 октября 2019.
- ↑
- ↑ (недоступная ссылка). NHS. Дата обращения 9 ноября 2019.
- United Nations Population Fund (англ.). Дата обращения 6 марта 2018.
- Сэнгер, Маргарет
- ↑ . www.unfpa.org.
- (недоступная ссылка). Дата обращения 10 ноября 2019.
- . Adoption Exchange Association. Дата обращения 21 апреля 2012.
- . Усыновление в России. Министерство образования и науки РФ. Дата обращения 1 марта 2012.
- (недоступная ссылка). Дата обращения 10 ноября 2019.
- Trussell, James. // Contraceptive technology / Hatcher, Robert A.; Trussell, James; Nelson, Anita L.; Cates, Willard Jr.; Kowal, Deborah; Policar, Michael S. (eds.). — 20th revised ed.. — New York: Ardent Media, 2011. — P. 779–863. — ISBN 978-1-59708-004-0.
- Trussell, James. Contraceptive efficacy // Contraceptive technology (неопр.) / Hatcher, Robert A.; Trussell, James; Nelson, Anita L.; Cates, Willard Jr.; Kowal, Deborah; Policar, Michael S.. — 20th revised. — New York: Ardent Media, 2011. — С. 779—863. — ISBN 978-1-59708-004-0. Table 26-1 =
- . Brown University Health Education Website. Brown University. Дата обращения 11 декабря 2012.
- ↑
- ↑ Center for Nutrition Policy and Promotion. (недоступная ссылка). United States Department of Agriculture (2007). Дата обращения 10 ноября 2019.
- . bigenc.ru. Большая российская энциклопедия (2016). Дата обращения 15 декабря 2019.
- Л. Н. Кузьмичёв, Е. А. Калинина. . bigenc.ru. Большая российская энциклопидия. Дата обращения 15 декабря 2019.
- Редакция Британской энциклопедии. (англ.). Encyclopedia Britannica. Дата обращения 15 декабря 2019.
- . Society for Reproductive Medicine. Дата обращения 6 ноября 2014.
- . Дата обращения 21 апреля 2012.
- ↑
- ↑
- (недоступная ссылка). California Department of Public Health. Дата обращения 9 ноября 2019.
- Powdthavee, N. (англ.). The British Psychological Society (26 December 4241). Дата обращения 27 мая 2018.
- (недоступная ссылка). www.iei.liu.se. Дата обращения 9 ноября 2019.
- Всемирная организация здравоохранения . Всемирная организация здравоохранения (2018).
- ↑ . World Health Organization.
- ↑ (недоступная ссылка). USAID. Дата обращения 13 мая 2008.
Комплекс планирования семьи
- Социально-психологическое консультирование.
- Комплекс предконцепционного обследования и восстановительных
- мер по уменьшению риска для плода и будущего ребенка:
- генетическое консультирование;
- выявление хронических инфекционных заболеваний, прежде всего урогенитальных и генерализованных инфекций, латентных очагов инфекции, носительства вирусов гепатита, цитомегалии, герпеса, вируса Эпстайна-Барр и парвовируса В-19;
- диагностика хронических заболеваний желудочно-кишечного тракта и их влияния на всасывание и баланс эссенциальных нутриентов;
- выявление и лечение хронических заболеваний сердечно-сосудистой системы, оценка связанного с ними риска для течения беременности;
- определение явной или скрытой анемизации; уточнение природы анемии, ее лечение и предупреждение рецидивов в последующие периоды беременности;
- скрининг на гемохроматоз;
- выявление явной или скрытой остеопении, лечение и профилактика прогрессирования;
- анализ питания женщины, расчет мультикомпонентно и обеспеченности для компенсации задолженности и восстановления;
- установление иммунологического статуса по антителам к нативной ДНК и антинуклеарным антителам;
- тестирование на иммунитет к краснухе, решение вопроса о целесообразности иммунизации;
- скрининг и диагностика антифосфолипидного синдрома для принятия решения по аспиринопрофилактике при беременности;
- скрининг на содержание гомоцистеина в плазме крови и активность метилтетрагидрофолатредуктазы;
- выявление заболевания зубов и наличия пломб, содержащих амальгаму (с возможным перепломбированием);
- определение концентрации йода, выделяемого с мочой, изучение состояния щитовидной железы (ультразвуковое исследование, гормональная функция);
- скрининг тяжелых металлов в волосах и ногтях; при повышении содержания свинца, ртути, фтора, кадмия, бериллия — анализ их концентраций в крови, консультация токсиколога, меры по элиминации;
- по показаниям — скрининг на алкоголь и наркотики.
При выявлении существенных для будущего плода факторов риска дают советы по проведению лечебно-восстановительных мер и временном воздержании от зачатия.
Немного о бесплодии

Бесплодие – это состояние, когда пара детородного возраста не может зачать малыша. Зачастую оно диагностируется спустя год после неуспешных попыток зачатия. Именно тогда у пары возникают вопросы, что такое репродукция, как исправить ситуацию и стать родителями.
По статистике, мужское и женское бесплодие в последнее время практически сравнялось. Но есть небольшой процент случаев, когда причины бесплодия необъяснимы. Этого пугаться не стоит, поскольку с каждым годом появляются все новые методы и способы лечения бесплодия у обоих полов.
Формы бесплодия:
женское;
мужское;
комбинированное (у обоих супругов) ;
несовместимость половых партнеров;
идиопатическое, то есть бесплодие неясного генеза (невыясненного характера).
Методы
Усыновление, удочерение
Усыновление является ещё одним вариантом, используемым для создания семьи.
Из двух форм семейного устройства детей, оставшихся без попечения родителей — усыновления и опеки — усыновление является оптимальной, поскольку при этом между усыновителями и усыновляемым не только складываются близкие родственные отношения, но и происходит юридическое закрепление этих отношений, когда усыновленный ребёнок в своих правах и обязанностях полностью приравнивается к кровному, а усыновители принимают на себя все родительские права и обязанности.
Контрацепция
Основная статья: Контрацепция
См. также: Безопасный секс
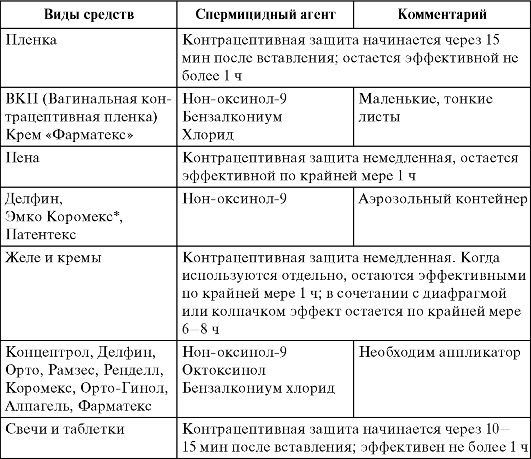
В дополнение к обеспечению контроля над рождаемостью мужские и женские презервативы защищают от венерических заболеваний (ЗППП). Презервативы могут использоваться отдельно или в дополнение к другим методам, в качестве дополнительной защиты или для предотвращения ЗППП. Хирургические методы (перевязка маточных труб, вазэктомия) обеспечивают долгосрочную контрацепцию (что не защищает от ЗППП) для тех, кто завершил свои семьи.
Для предотвращения нежелательной беременности можно использовать комбинированные оральные контрацептивы. Это наиболее часто используемое средство контрацепции в развитых индустриальных странах. При корректном приёме это один из наиболее надёжных методов предохранения от нежелательной беременности — более надёжный, чем использование презерватива. Индекс Перля составляет 0,3—0,9.
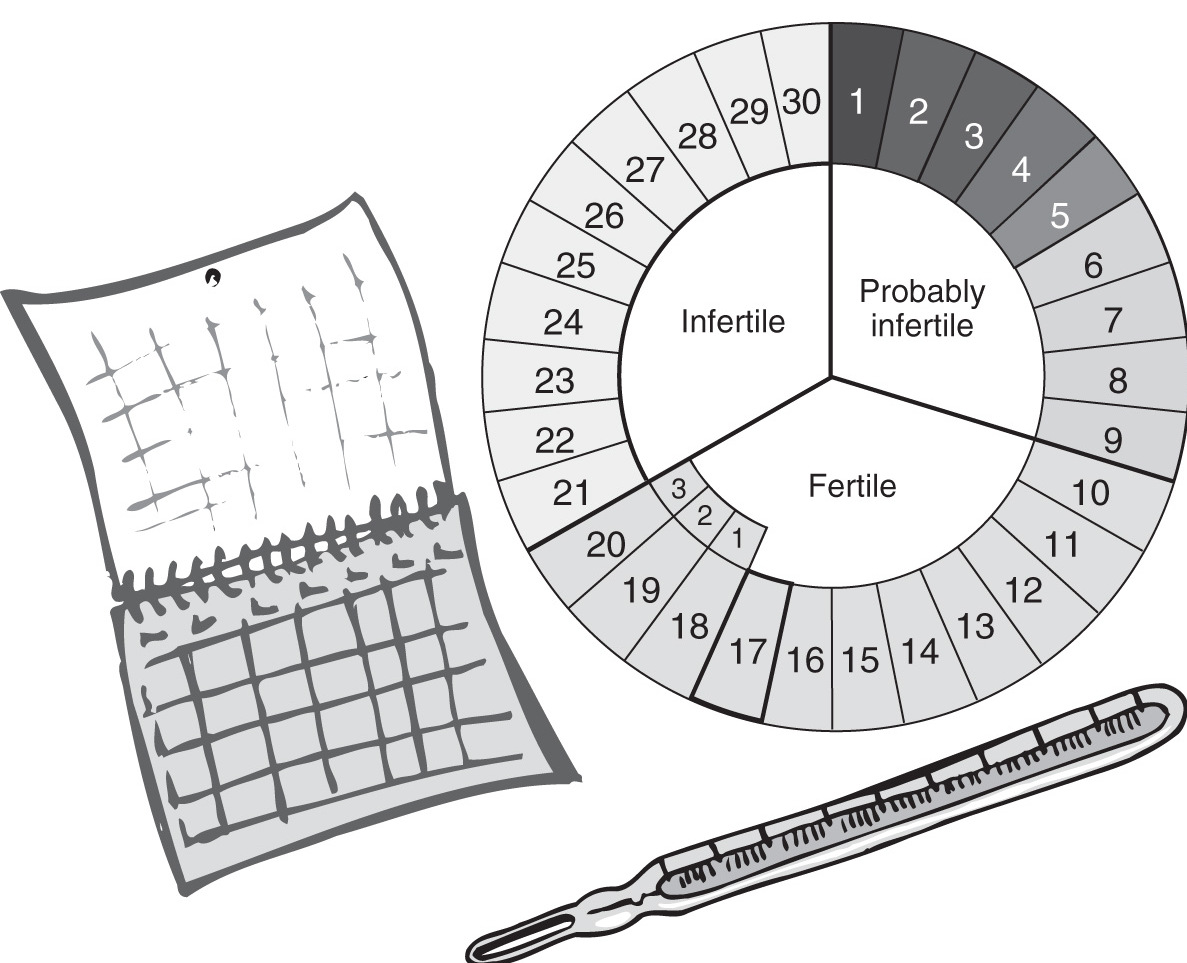
Фертильные (плодовитые) дни
Осведомленность о фертильности относится к набору практик, используемых для определения фертильных и бесплодных фаз менструального цикла женщины. Методы осведомленности о фертильности могут быть использованы для предотвращения беременности, для достижения беременности или для мониторинга гинекологического здоровья. Методы выявления бесплодных дней были известны с древности, но научные знания, полученные в течение прошлого столетия, увеличили число и разнообразие методов. Могут быть использованы различные методы, и Симптотермальный метод достиг успеха более чем на 99 % при правильном использовании.
Эти методы используются по разным причинам: отсутствие побочных эффектов от лекарств, они бесплатны для использования или имеют небольшую первоначальную стоимость, также их применяют по религиозным причинам. Их недостатки заключаются в том, что в период фертильности требуется либо воздержание, либо другой метод, обычное (непрофессиональное) использование часто менее эффективно, чем другие методы, и оно не защищает от ЗППП.
Финансы
Планирование семьи является одним из наиболее экономически эффективных вмешательств в области здравоохранения. «Экономия средств обусловлена сокращением нежелательной беременности, а также сокращением числа случаев передачи инфекций, передаваемых половым путем, включая ВИЧ».
Расходы на рождение ребёнка и дородовое медицинское обслуживание составляли в среднем 7 090 долл. США для нормальных родов в Соединенных Штатах в 1996 году. По оценкам Министерства сельского хозяйства США, для ребёнка, родившегося в 2007 году, семья США будет тратить в среднем от 11 000 до 23 000 долларов в год в течение первых 17 лет жизни ребёнка. (Общие сметные расходы с поправкой на инфляцию: от 196 000 до 393 000 долл. США, в зависимости от дохода домохозяйства.) Разбивка расходов по возрасту, типу расходов, региону страны. Корректировки по количеству детей (один ребёнок — тратить на 24 % больше, в семье с тремя детьми или более тратить меньше на каждого ребёнка.)
Соотношение качества и количества
Наличие детей приводит к компромиссу между качеством и количеством: родители должны решить, сколько детей иметь и сколько вкладывать в будущее каждого ребёнка. Растущие затраты на качество (образование, материальные ценности) по отношению к количеству (количеству детей) создают компромисс между количеством и качеством. Компромисс между качеством и качеством означает, что политика, которая увеличивает выгоды от инвестирования в качество детей, приведет к более высокому уровню человеческого капитала, а политика, которая снижает стоимость рождения детей, может иметь непреднамеренные неблагоприятные последствия для долгосрочного экономического роста.
В исследовании говорится, что их оценка, вероятно, смещена в меньшую сторону. Исследование в Китае на близнецах показало, что количество детей отрицательно валияет на качество образования. В исследовании подчёркивается, что в городе эта связь близка нулю. Эффект различается в зависимости от пола ребёнка и уровня образования матери.
Выделения в шейке матки
Цервикальная слизь — это гликопротеиновая пробка, которая образуется в шейке матки и зависит от уровня гормонов. Специфическая жидкость на протяжении всего цикла меняет свою структуру. По мере приближения овуляции в матке увеличивается содержание гормона эстрогена, что приводит к прозрачным и эластичным выделениям. В это время текстура и pH-баланс цервикальной слизи защищают сперму на всем пути вплоть до оплодотворения яйцеклетки. Если вы пытаетесь избежать беременности, выделения, похожие на яичный белок говорят вам, что нужно воздержаться от секса. И наоборот, если вы хотите зачать ребенка, самое время вступить в половой контакт. А вот густая белая и клейка слизь, которая отмечается в начале и в конце цикла, зажигает зеленый свет для плотских утех в том случае, если беременность не желательна.
С помощью стакана воды я решаю все пельменные проблемы (главное — влить вовремя)
В древнее искусство керамики вмешиваются новые технологии: истории 4-х новаторов
Новая катастрофа приближается: выброшенные маски и перчатки на пляжах и газонах
ВНУТРИМАТОЧНАЯ КОНТРАЦЕПЦИЯ
Внутриматочная контрацепция (ВМК)связана
с введением в матку внутриматочных средств (ВМС), изготовленных из
инертных веществ (серебро; золото; пластмасса; пластмасса; содержащая
медь или серебро). Некоторые ВМК содержат гормоны, которые постепенно
выделяются в организм. История создания и широкого внедрения в практику
ВМК началась с 60-х годов прошлого столетия. В настоящее время формы ВМК
и материалы их самые различные. Заканчиваются внутриматочные
контрацептивы нитями, за которые при необходимости потягиванием возможно
удалить ВМС из полости матки.
Наиболее часто
используются следующие ВМК (рис. 33.2): медь содержащие (Copper T-380,
Мультилоад); Мирена, представляющая собой T-образный контрацептив с
полупроницаемой мембраной, выделяющей ежедневно гестагены
(левоноргестрел).
 Рис. 33.2. Внутриматочные контрацептивы. А — Multiload; Б — Copper T-380
Рис. 33.2. Внутриматочные контрацептивы. А — Multiload; Б — Copper T-380
Методика
введения ВМК заключается в следующем: шейка матки обнажается зеркалами,
обрабатывается дезинфицирующим веществом, передняя губа ее
захватывается пулевыми щипцами. Измеряют длину полости матки зондом и
подбирают соответствующий размер контрацептива. ВМС размещают в матке
специальную трубку — проводник, которая без расширения шеечного канала
вводится в полость матки до дна и специальным пушером контрацептив
выталкивается. Нити подрезают, оставляя 2-3 см их длины.
Обычно контрацептив располагается в ее полости без труда, если его размер сопоставим с размером матки.
ВМК рекомендуется вводить на 6-8 день менструального цикла, когда наличие беременности исключено.
Вы хорошо узнаете свое тело
Ведите календарь, в котором вы будете отмечать не только день, когда наступила менструация, но и овуляционный период. Так вы узнаете все о биологических маркерах фертильности. Вы сможете отслеживать изменения в вашем организме в течение месяца с помощью конкретных способов. Естественный контроль рождаемости очень полюбили феминистки, ведь во главе угла данного метода стоит ориентир на предсказуемые сигналы женского тела. Некоторые из них считают, что фармацевтические препараты продаются, чтобы лишний раз указать нам на неудобства, связанные с менструацией. Естественное планирование учит женщин укреплять доверие к своему телу. Когда вы научитесь сопоставлять факторы, вы поймете, почему очередная менструация задерживается. Это может быть не связано с наступлением беременности, а происходить потому, что женщины испытывают различные стрессы или преднамеренно голодают.
Шутка или пиар? Асмус и Харламов не разводятся?
Рейтинг самых безопасных стран этим летом: Вьетнам, Греция и другие
Полуоткрытый пирог с бобами, горошком и беконом: рецепт
Планирование семьи: для чего это нужно?
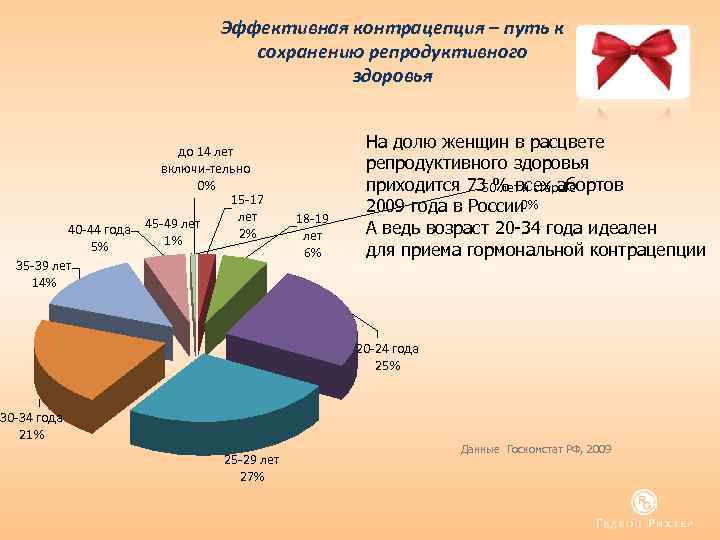
Если супруги решили ответственно подойти к вопросу деторождения, первое, на что обращают внимание специалисты – это возраст будущей мамы. Так, ранняя беременность (до 20 лет) должна протекать под чутким наблюдением лечащего врача, поскольку данная категория женщин относится к повышенной группе риска
Ранний возраст роженицы может спровоцировать осложнения как в процессе вынашивания ребенка, так и во время родов. Женщины от 35 лет и старше также должны наблюдаться у акушера-гинеколога и наносить ему визиты чаще остальных, поскольку шанс родить ребенка с разного рода отклонениями у них выше, чем у более молодых будущих мам
Так, ранняя беременность (до 20 лет) должна протекать под чутким наблюдением лечащего врача, поскольку данная категория женщин относится к повышенной группе риска. Ранний возраст роженицы может спровоцировать осложнения как в процессе вынашивания ребенка, так и во время родов. Женщины от 35 лет и старше также должны наблюдаться у акушера-гинеколога и наносить ему визиты чаще остальных, поскольку шанс родить ребенка с разного рода отклонениями у них выше, чем у более молодых будущих мам.
Планирование семьи снижает процент женской смертности, вызванный такими факторами, как: невыявленные вовремя генетические или злокачественные заболевания, возникшие осложнения в процессе родов, прерывание беременности, производящееся некомпетентными докторами и в антисанитарных условиях.
Важно понимать, что репродукция семьи во многом зависит от того, насколько тщательно женщина следит за своим здоровьем. Одна ошибка врача, совершающего прерывание беременности, или же индивидуальная реакция организма на аборт может в корне изменить репродуктивную систему женщины
По данным медиков, раннее прерывание беременности значительно повышает процент риска неудачных попыток забеременеть в дальнейшем, увеличивает вероятность выкидышей, преждевременных родов или бесплодия.
От возраста роженицы также зависит здоровье будущего ребенка. Дети, рожденные менее чем через год после предыдущей беременности и родов, умирают вдвое чаще чем дети, которые родились спустя 2 года и больше от прошлых родов.
Специализированная помощь как компонент индивидуальной стратегии формирования здоровья
Очень важно, чтобы в подавляющем большинстве клинических ситуаций сохранялся приоритет выполнения стратегий ведения здорового ребенка. Ребенку необходимо сохранять максимальные возможности нормального роста и развития, обеспечивать все эссенциальные «пайки» стимуляции как при пограничных нарушениях здоровья, так и при хронических заболеваниях
Выполняя это, мы тем самым откликнемся на призыв генерального директора ВОЗ Lee Jong-wook (2005) об изменении стратегий медицинской службы. Он настаивал:
- на приоритетности «вертикальных» программ;
- на сочетании широкого спектра мероприятий по поддержке здоровья;
- на преимущественной ориентации на детей, а не только на их заболевания;
- на интегрирование разных служб защиты детства.