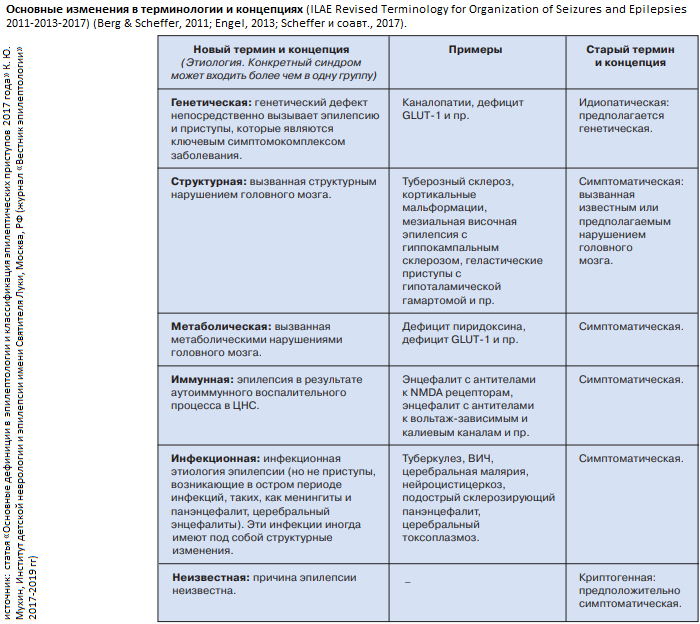
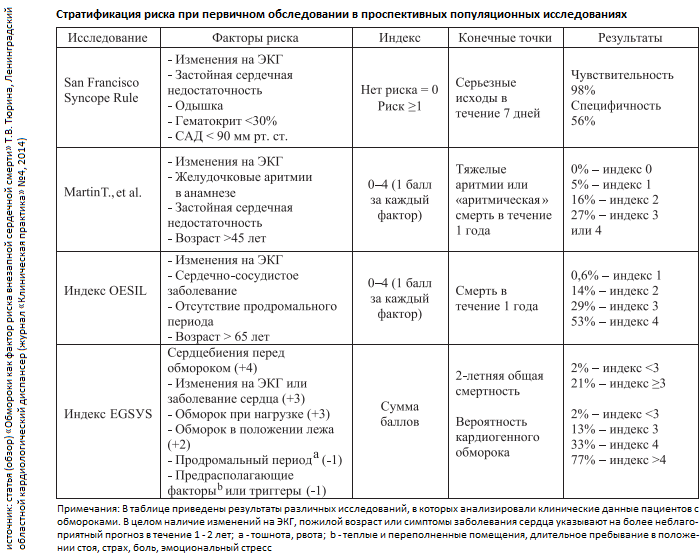
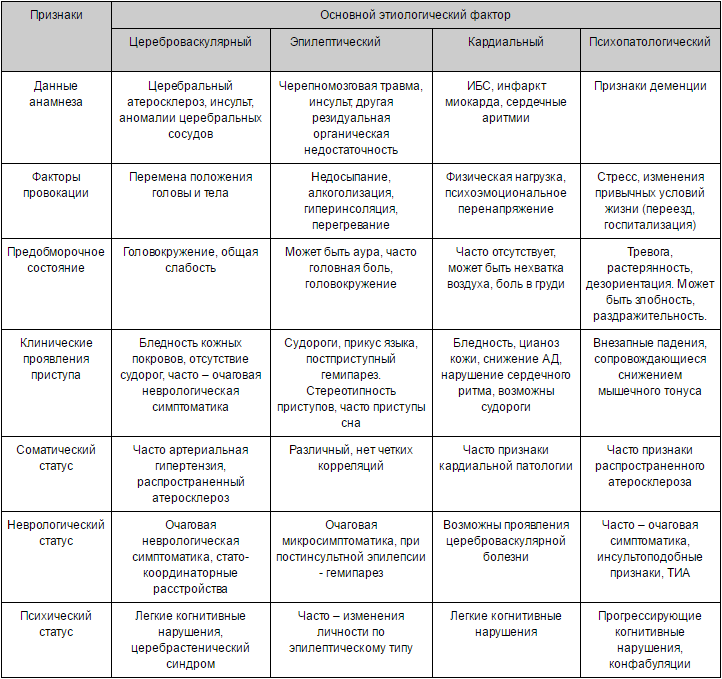
Установление диагноза «синкопе»
При наличии жалоб на обмороки прежде всего необходимо удостовериться, действительно ли была потеря сознания, поскольку пациенты под «обморок» могут понимать головокружение, потемнение в глазах, слабость и другие симптомы при сохраненном сознании, называемые «пресинкопе».
После получения подтверждения факта обморока вторым шагом в сборе анамнеза является установление наличия трех характеристик состояния:
- внезапного начала (для исключения постепенного нарушения сознания при интоксикации, шока, гипергликемии и т.д.);
- короткой продолжительности (для дифференциации от состояний с длительным нарушением сознания, например, запятой);
- полного спонтанного восстановления.
Третьим шагом является исключение состояний с кратковременным обморок с другими патогенетическими механизмами, чем глобальная гипоперфузия ЦНС. Так, следует убедиться в отсутствии черепно-мозговой травмы (жалобы, анамнез, осмотр) как причины потери сознания.
Поскольку во время синкопального состояния нередким является травматизм, нужно в случае травмы, связанной с падением, установить последовательность событий: потеря сознания произошла после травмы головы или потеря сознания была первичной. В первом случае потеря сознания является симптомом черепно-мозговой травмы и не является синкопальным состоянием.
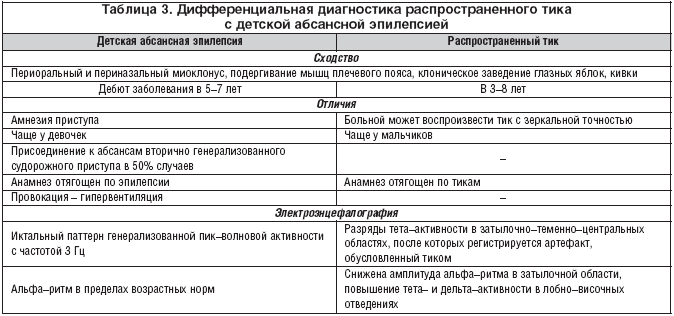
Особое внимание в ходе опроса и дальнейшего обследования пациентов необходимо уделить дифференцировке синкопального состояния с эпилептическим приступом (дифференциальную диагностику приведены в таблице 2. Мы считаем рациональным проведения электроэнцефалографии при обследовании всех пациентов с синкопальными состояниями
Большое значение для установления диагноза обморока и для дифференциальной диагностики различных видов и похожих состояний имеет дальнейшее тщательное опрос по:
- определенного случая (были предвестники, каким был ход потери сознания, чем он сопровождался)
- наличии таких случаев в прошлом (частота возникновения, сходство с этим случаем, установления причины)
- наличие сопутствующих заболеваний (сердечных, эпилепсии, сахарного диабета, заболеваний щитовидной железы и т.д.).
Перечень состояний, подобных обмороков, приведены в таблице 3.
Таблица 3. Состояния, чаще всего неправильно диагностируются как обмороки
Состояния с транзиторной полной или частичной потерей сознания, но без общей церебральной гипоперфузии:
- эпилепсия
- метаболические нарушения, включая гипогликемию, гипоксию, гипервентиляцию с гипокапнией
- интоксикация
- вертебробазилярная транзиторная ишемическая атака
Состояния без потери сознания:
- катаплексия (кратковременная, приступообразная потеря мышечного тонуса, что приводит к падению больного, без потери сознания на фоне сильного эмоционального потрясения)
- дроп-атаки (резкое снижение мышечного тонуса с последующим падением больного в результате транзиторной ишемии ствола мозга)
- падение
- психогенное псевдозомлиння
- транзиторная ишемическая атака каротидного происхождения
Прогноз и профилактика
При частых приступах для профилактики образования сгустков крови дополнительно к антиаритмической терапии назначают варфарин, являющийся антагонистом витамина К. Принимать его необходимо ежедневно под контролем свертывающей системы. Главным показателем является МНО (международное нормализованное отношение), которое нужно поддерживать в пределах 2,5-3,5. Анализ крови следует сдавать один раз в месяц.
Мерцание предсердий может развиться практически у любого. Самое главное, что нужно делать при появлении первых симптомов, незамедлительно обратиться за медицинской помощью. Крайне желательно восстановить синусовый ритм в первые 48 часов. В противном случае резко возрастает риск эмболических осложнений.
Пароксизмальная форма мерцательной аритмии предупреждается при помощи несложных профилактических мероприятий:
- своевременное лечение заболеваний, которые способны осложниться аритмией;
- достаточное получение кальция и магния организмом;
- предупреждения запоров и метеоризма;
- контроль за объемом съедаемой пищи;
- поддержание нормальной массы тела;
- умеренная физическая активность, без резких движений;
- отказ от вредных привычек.
При возникновении симптомов, которые доставляют дискомфорт и снижают качество жизни, нужно немедленно обратиться к врачу. Самостоятельно начинать прием лекарственных препаратов категорически запрещено. Многие из них помогают при одной форме мерцательной аритмии, но строго противопоказаны при другой.

(Пока оценок нет)
Симптомы заболеваний вегетативной нервной системы
Для симпато-адреналовых пароксизмов характерно внезапное начало, без предвестников. Чаще всего приступ случается после бессонной ночи или перенапряжения (эмоциональное, физическое, умственное). Основные проявления:
- бледность кожных покровов;
- мидриаз;
- полиурия;
- дрожь, озноб в теле;
- сухость во рту;
- похолодание конечностей;
- гипергликемия (редко).
Пароксизм начинается и завершается выраженными нарушениями в работе сердечно-сосудистой системы (нестабильность кровяного давления, тахикардия, одышка). Пациент выходит из пароксизма медленно, в течение нескольких часов.
Для ваго-инсулярных пароксизмов характерно:
- затруднённое дыхание;
- падение кровяного давления;
- чувство нехватки воздуха;
- вялость;
- гипогликемия;
- тошнота;
- нарушения в работе пищеварительного тракта;
- гипергидроз;
- сонливость.
Пациенты довольно быстро выходят из пароксизма и восстанавливаются после приступа. В течение первых двух часов после криза может быть адинамия, сонливость, потливость и сосудодвигательные расстройства.
При смешанной форме регистрируются симптомы, характерные для двух вышеописанных приступов.
Гипоталамическое происхождение приступов определяется такими проявлениями, как:
- полиурия;
- булимия;
- гипертермия.
В межприступном периоде могут регистрироваться эндокринологические заболевания и невротическая симптоматика. К нерезко выраженным неврологическим симптомам относятся:
- вялость брюшных рефлексов;
- анизорефлексия;
- асимметрия носогубных складок;
- анизокория.
Поведенческий статус пациента во время приступа зависит от его социального облика, культуры и структуры личности. У каждого пациента выраженность вегетативных нарушений разная. У некоторых лиц отмечается углубление невротических симптомов во время пароксизма и после него. При гипоталамической дисфункции (динамическая и морфологическая форма) чаще регистрируются симпатико-адреналовые и крайне редко – смешанные пароксизмы.
Лечение ВСД у взрослых

Лечение ВСД проводится комплексно и включает в себя следующие пункты:
- Нормализация режима дня, сна, отдыха;
- Устранение гиподинамии, с использованием дозированной физической нагрузки (ЛФК);
- Лечебный массаж и водные процедуры;
- Бальнеотерапия (лечение минеральными водами);
- Фототерапия;
- Ограничение источников эмоциональных переживаний – компьютерных игр, телепередач;
- Консультирование и семейная психологическая коррекция;
- Нормализация питания (регулярное употребление обогащенной витаминами пищи);
- Электрофорез;
- Медикаментозная терапия.
Самый сложный этап в терапевтическом воздействии – устранение причин, повлекших за собой вегетативное расстройство. Отзывы больных вегето-сосудистой дистонией говорят о том, что человек зачастую самостоятельно способен определить факторы, способствующие проявлению синдрома. Они указывают на стресс, переутомление, ссоры и конфликты в семье, приводящие к приступу ВСД.
Препараты при вегето-сосудистой дистонии
При неэффективности немедикаментозных методов назначают фармацевтические препараты. Эти препараты подбираются индивидуально для каждого пациента, начинают с минимальных доз и постепенно доводят до нужной концентрации
Особое внимание уделяют избавлению от хронических очагов инфекции в организме, лечению эндокринной и других патологий
Медикаментозное лечение определяется преимущественной симптоматикой у конкретного больного. Основную группу препаратов при ВСД составляют средства с успокоительным действием:
- Фитопрепараты – валериана, пустырник, ново-пассит и др.;
- Антидепрессанты – ципралекс, пароксетин, амитриптилин;
- Транквилизаторы – седуксен, элениум, тазепам, грандаксин.
В зависимости от беспокоящих жалоб доктор может прописать таблетки от вегетососудистой дистонии следующих лекарственных групп:
- калиевые и магниевые препараты (Магне В-6, Панангин, Аспаркам) – для улучшения сосудистого тонуса и взаимосвязи между нервными клетками;
- бета-адреноблокаторы (Метапролол, Анаприлин) – при стойкой артериальной гипертензии;
- ноотропы (Пирацетам) – для нормализации обменных процессов и улучшения кровообращения;
- антидепрессанты (Амитриптилин, Ципралекс) – при выраженных симптомах депрессии для регуляции работы ЦНС;
- транквилизаторы (Диазепам) – для оказания седативного эффекта при тревожных состояниях и приступах панических атак.
Физиотерапия при ВСД
Физиотерапия при лечении вегето-сосудистой дистонии направлена на регуляцию сосудистого тонуса, нормализацию обмена веществ и устранение болевых ощущений. Характер, систематичность и интенсивность процедур подбираются врачом в соответствии с особенностями заболевания.
Эффектами, которые производят физиопроцедуры на пациента с вегетоневрозом, являются:
- успокаивающий – электросон, электрофорез препаратов седативного действия, аэроионотерапия;
- тонизирующий – магнитная и лазерная терапия, индуктотермия;
- сосудорасширяющий – гальванизация, местная дарсонвализация;
- сосудосуживающий – электрофорез адреналина и других адреномиметических средств (лекарства, стимулирующие адренорецепторы);
- антиаритмический – электрофорез хлорида калия, лидокаина.
Лечебный массаж и водные процедуры
Физическое воздействие на организм, в частности лечебный массаж и водные процедуры улучшают кровообращение, улучшают работу лимфатической системы, при необходимости, восстанавливают строение позвоночника (в случае остеохондроза), а вместе с позвоночником выравниваются и нервные каналы с сосудами, которые через него проходят. Кроме этого, массаж позволяет расслабиться, снять стресс, улучшить мышечный тонус.
Физические упражнения
Большинство специалистов в области профилактики и лечения вегето-сосудистой дистонии сходятся во мнении, что на первое место стоит поставить физреабилитацию.
Именно различные физические упражнения способны существенно помочь в деле борьбы с недугом
Но тут важно правильное соотношение сложности физических упражнения и способностей конкретного пациента. Только так можно добиться наилучших результатов
Чего нужно избегать?
Некоторые действия больного могут усугубить состояние при ВСД. Так, при уже имеющихся нарушениях в работе вегетативной нервной системы не следует:
- чрезмерно увлекаться медитацией;
- создавать для организма дополнительный стресс или изнурять себя повышенными физическими нагрузками;
- продолжительное время сидеть на диетах или вовсе голодать;
- быть заядлым пессимистом;
- употреблять алкогольные напитки, курить;
- слушать рекомендации людей, не имеющих соответствующего медицинского образования (особенно в вопросах медикаментозного лечения заболевания).
Результаты обследования состояния детей
Для того чтобы понять, как выглядят неэпилептические пароксизмальные состояния у детей, есть смысл обратить внимание на несколько актуальных примеров. Прежде всего это задержки дыхания, имеющие кратковременный характер
К подобной проблеме может привести сильный испуг, фрустрация, боль, а также какая-либо неожиданность. Во время такого состояния ребенок может кричать, при этом сам крик задерживается на выдохе, после чего часто следует потеря сознания. Иногда появляются клонические подергивания. Подобный приступ длится, как правило, минуту. Возможна выраженная брадикардия и произвольное мочеиспускание
Прежде всего это задержки дыхания, имеющие кратковременный характер. К подобной проблеме может привести сильный испуг, фрустрация, боль, а также какая-либо неожиданность. Во время такого состояния ребенок может кричать, при этом сам крик задерживается на выдохе, после чего часто следует потеря сознания. Иногда появляются клонические подергивания. Подобный приступ длится, как правило, минуту. Возможна выраженная брадикардия и произвольное мочеиспускание.
Приступы такого рода чаще всего фиксируются в возрастном периоде от 6 месяцев до 3 лет. При этом хорошая новость заключается в том, что их наличие не сулит повышение риска ухудшения познавательных способностей или появления эпилепсии.
Пароксизмальное состояние у ребенка — что это? Стоит уделить внимание еще одному примеру, наглядно демонстрирующему подобную проблему. Речь идет о потере сознания
Обморок в этом случае является результатом острой недостаточности кровообращения в области головного мозга. Фактически это не что иное, как проявление сосудистой лабильности.
Обмороки проявляются в основном у подростков, среди детей, которые находятся в раннем возрасте, подобные состояния — явление редкое. Что касается причин данной проблемы, то к ним можно отнести резкий переход из горизонтального в вертикальное положение, а также состояние сильного эмоционального возбуждения.
Начинается обморок с того, что возникает ощущение потемнения в глазах и головокружение. При этом как потеря сознания, так и утрата мышечного тонуса происходят в одно время. Всегда есть вероятность того, что во время угнетения сознания ребенка могут появиться кратковременные клонические судороги. Как правило, дети не пребывают в бессознательном состоянии, обусловленном обмороком, более 1 минуты.
Рефлекторная эпилепсия — это еще одна проблема, причиной которой может стать пароксизмальное состояние у ребенка. Что это достаточно опасное состояние, говорить излишне. Провоцировать подобные проявления могут стрессовые ситуации и вспышки света. А вот сложная деятельность и слуховые раздражители вряд ли станут причинами появления рефлекторной эпилепсии.
Основные причины патологии и ее симптоматика
Пароксизм наджелудочковой тахикардии формируется из-за отклонений нервной системы либо повреждений органического характера. В первой ситуации при пароксизмальной тахикардии сердечная мышца подвергается нервной стимуляции. Механизм ее следующий: появляется патогенная область возбуждения, вызывающая аномальную активность миокарда. Сердечный ритм нарушается, диагностируются несвоевременные сердечные сокращения, экстрасистолы, формируется наджелудочковая экстрасистолия. Данный тип аритмии является самым распространенным.
Органические причины пароксизма наджелудочковой тахикардии следующие:
- повреждения мышцы сердца, проводящих сердечных путей, которые возникают при ишемии, инфаркте, кардиопатиях, миокардитах и пороках сердца;
- синдром Вольфа — Паркинсона — Уайта и прочие заболевания, при которых формируются дополнительные проводящие пути;
- патологии сердца, особенности строения данного органа: дополнительные спайки, хорды, пролапс митрального клапана.
Экстрасистолия и пароксизмальная тахикардия могут появиться даже у здоровых людей, если имеется воздействие патогенных факторов, а также при сильных стрессах и длительных нагрузках высокой эффективности.

Перечисленные причины именуются экстракардиальными. К их числу относятся также вредные привычки пациента, например злоупотребление алкогольными напитками, курение, пристрастие к продуктам, в которых содержится слишком много кофеина. Когда диагностируется предсердная тахикардия, желательно проверить гормональный уровень щитовидной железы. Патологии других органов могут также стать причиной пароксизма наджелудочковой тахикардии. В их число включаются:
- нарушения почечного функционирования;
- острые и хронические легочные патологии;
- заболевания ЖКТ.
Тахикардия наджелудочковая обладает выраженной симптоматикой, отличающей ее от синусовой разновидности. Резкое начало приступа и внезапное его завершение, общая продолжительность могут колебаться от одной минуты до нескольких дней.
Пациент изначально чувствует значительный толчок в грудине, после чего появляется выраженное учащенное сильное сердцебиение. От 140 до 220 ударов в минуту – это большой стресс для организма человека, поэтому больной чувствует следующие симптомы:
- шум в голове;
- головокружения;
- сжимание сердца.
Если отсутствует своевременно начатое лечение, то в медицинской практике существуют случаи наступления гемипарезов и афазии. Кроме того, неустойчивый пароксизм наджелудочковой тахикардии зачастую проходит одновременно с симптоматикой вегетативных нарушений:
- чрезмерная потливость;
- кишечное вздутие;
- рефлекс тошноты;
- легкая форма субфебрилитета.
Когда приступ заканчивается, больной наблюдает выделение большого количества светлой мочи с низкими значениями плотности. При продолжении пароксизма в течение долгого времени артериальное давление снижается, появляются слабость, человек теряет сознание.
Очень редко пароксизм наджелудочковой тахикардии появляется сам по себе. Патология чаще всего выступает следствием другого значительного сердечного недуга, поэтому пациент нуждается в тщательном обследовании и точном определении заболевания.

Анализы и диагностика
Крайне важно провести дифференциальную диагностику между пароксизмом вегетативной нервной системы и диэнцефальной (гипоталамической) эпилепсией или другой патологией гипоталамуса. В некоторых случаях это бывает крайне сложно, необходимо учитывать сразу несколько факторов и обстоятельств
Во время гипоталамической эпилепсии наблюдаются судороги, происходит потеря сознания (даже кратковременная). Для эпилептических приступов характерны частые и короткие повторы, обычно в ночное время суток. Они не связаны с переутомлением, перенапряжением.
Важное значение в дифференциальной диагностике имеет проведение электроэнцефалографии. У лиц с гипоталамической эпилепсией на ЭЭГ в межприступном периоде выявляются специфические изменения в виде эпилептических разрядов в оральном отделе ствола головного мозга
Описанный электро-энцефалографический критерий считается основным для подтверждения гипоталамической эпилепсии.
Для установки точной природы вегетативного приступа (эпилептическая или неэпилептическая) врачу необходимо также изучить поведение больного после приступа, разобраться в личности пациента, познакомиться с его семьёй для выявления «малых» эпилептических признаков.
Вегетативный пароксизм может случиться в результате вовлечения лимбической системы при височной эпилепсии и быть аурой. В таких случаях приступы стереотипны, кратковременны и часто проявляются изолированными нарушениями какой-либо висцеральной функции. Также диагностика вегетативных приступов требует исключения патологии внутренних органов (особенно в работе сердца)
Важно исключить истерию и артериальную гипертензию
Профилактика, как укрепить вегетативную нервную систему?
Пациенты, склонные к пароксизмам, должны более внимательно относиться к собственному здоровью, прислушиваясь ко всем симптомам и изменениям в работе организма. Соблюдение простых рекомендаций позволит укрепить вегетативную нервную систему, избежать пароксизмов (либо максимально сократить их число).
- Начинайте свой день с контрастного душа. Лёгкая утренняя манипуляция не только улучшит самочувствие и настроение, но и восполнит запас энергии. Для новичка достаточно окатить себя холодной водой после принятия душа. Хороший эффект даёт принятие хвойной ванны перед сном, что обеспечивает максимальное расслабление.
- Полный отказ от табакокурения и употребления алкогольсодержащих напитков. Никотин способствует сосудистому спазму, а алкоголь негативно влияет на работу нервной системы.
- Принимать витаминные комплексы курсами. Витамин А, витамины группы В, а также аскорбиновая кислота (Витамин С) оказывают положительное влияние на работу нервной системы.
- Заниматься йогой. Расслабляющая методика нормализует работу вегетативной нервной системы
- Регулярно гулять на свежем воздухе.
Предупредить пароксизмы помогают стресспротекторы. Именно с этой целью назначаются транквилизаторы дневного действия. Антиконвульсанты, некоторые нейролептики, антидепрессанты и бензодиазепиновые транквилизаторы назначаются для коррекции психоэмоционального состояния пациента. Вышеуказанные препараты оказывают положительное влияние на «застойную» циркуляцию нервных импульсов и очаги повышенной возбудимости.
Антидепрессанты оказывают седативное, тимоаналептическое и анксиолитическое воздействие, блокируют обратный захват серотонина и норадреналина.
Психотерапия также помогает откорректировать психоэмоциональное состояние больного, изменить личностное отношение к психотравмирующим факторам.
Симптомы вегето-сосудистой дистонии у взрослых

Проявления вегето-сосудистой дистонии многообразны, что обусловлено многогранным влиянием на организм ВНС, регулирующей основные вегетативные функции — дыхание, кровоснабжение, потоотделение, мочеиспускание, пищеварение и др. Симптомы вегетативной дисфункции могут быть выражены постоянно или проявляться приступами, кризами (паническими атаками, обмороками, другими приступообразными состояниями).
Все симптомы, характерные для ВСД, можно объединить в следующие большие группы:
- Слабость, утомляемость, вялость, особенно сильная в утренние часы;
- Неприятные ощущения или боли в области сердца;
- Ощущение нехватки воздуха и связанные с этим глубокие вдохи;
- Тревожность, нарушения сна, беспокойство, раздражительность, концентрация внимания на своем заболевании;
- Головные боли и головокружения;
- Чрезмерная потливость;
- Неустойчивость давления и тонуса сосудов.
Все вышеперечисленные симптомы во многом обусловлены тонусом сосудов. Поэтому в зависимости от того, какой именно тонус сосудов преобладает у данного конкретного человека, выделяют следующие типы ВСД:
- Гипертензивный;
- Гипотензивный;
- Смешанный;
- Кардиалгический.
- Головная боль,
- приступы мигрени невыясненной этиологии,
- тахикардия
- Потливость (в области локтевых сгибов, стоп и ладоней),
- холодные конечности,
- головокружения,
- мышечная слабость,
- изменение цвета кожного покрова (бледный оттенок и синюшность на отдельных участках)
- Нехватка воздуха,
- одышка,
- головная боль
- гипертонического
- гипотонического типа
Человек, у которого вегетососудистая дистония, часто страдает:
- расстройствами сна
- головной болью
- метеозависимостью
- повышенной утомляемостью
- депрессивным настроением
- навязчивыми состояниями и всевозможными неврозами
- У него могут быть частые обмороки, тремор рук, сбои сердечного ритма, панические атаки, фобии различных болезней и т. д.
Симптомы приступа ВСД
Как и другие патологии, вегето-сосудистая дистония может обостряться после эмоциональных волнений или острого кислородного голодания. Острый приступ не опасен для жизни больного, но он может стать причиной нарушений в работе кровеносных сосудов, а также психических расстройств и внутренних патологий.
Чтобы этого не произошло, необходимо знать симптомы, которыми проявляется обострение нейроциркуляторной дисфункции. К ним относятся:
- резкое ухудшение самочувствия;
- мышечная слабость, ощущение «ватных» ног;
- изменение давления;
- боль в области грудной клетки;
- нарушение сердечного ритма;
- боль в эпигастральной зоне;
- жар;
- тошнота.
Народные средства

Существует много народных средств при вегето-сосудистой дистонии, ниже мы собрали несколько эффективных рецептов при разном типе ВСД.
Гипертонический тип (при повышенном давлении):
- Лучше всего помогает боярышник.Тут можно воспользоваться следующим рецептом: чайную ложку средства выдержать на водяной бане (250 мл воды) в течение 4 часов; этот настой можно пить по 25 граммов три раза в день.
- В равных пропорциях смешивают мелиссу, брусничные листья, цветки боярышника. Отмеряют 8 г смеси, заливают 0,3 л кипятка и настаивают. Принимать отвар нужно по 50 мл 5 раз в день;
Гипотонический тип (когда давление пониженное):
берут по 1 части корней заманихи, ягод шиповника и боярышника, по 2 порции ромашки аптечной и зверобоя. Набирают 10 г сырья, заливают стаканом холодной воды и оставляют на 4 часа, далее греют на водяной бане 15 минут, настаивают час, процеживают. Объем пьют в 3 приема в течение дня;
При скачках артериального давления можно использовать специальный настой:
- в него включаются такие ингредиенты, как цветки боярышника (20 грамм), цветки ландыша (10 г), корень валерианы (20 г), шишки хмеля (10 г), листья перечной мяты (15 г), плоды фенхеля (15 г);
- одна столовая ложка такой смеси (хорошо истолченной) заливается стаканом кипятка;
- для настаивания нужно на три часа поставить раствор в прохладное место, затем довести до кипения и дать остыть.
При ВСД для общетонизирующего действия на организм употребляют настой используя эхинацею, хмель и родиолу (золотой корень). Чтобы изготовить данное средство потребуется:
- Соцветия эхинацеи;
- Корень родиолы розовой;
- Шишки хмеля.
Смешивают в пропорции 2:2:1 и добавляют горячую воду с расчета стакан воды на одну ст.л. сбора. Когда настой остынет, нужно добавить одну ст. л. меда. Настоявшееся травяное средство выпивают в течении дня в три приема. Употребляют это средство каждый день в течении месяца. Такое лечение желательно проводить раз в год.
Прогноз вегето сосудистой дистонии благоприятен, нередко ее проявления навсегда остаются в детстве. Однако, без профилактики и лечения, вегето-сосудистой дистонии может приводить к стойкому повышению артериального давления, из-за чего изменяются структура и функции различных внутренних органов; к нарушениям процессов пищеварения и т.д..
При ВСД необходимо проводить регулярные (обычно сезонные) курсы профилактики обострений, для чего назначают:
- фитотерапию,
- витаминотерапию,
- массаж,
- лечебную физкультуру,
- физиотерапевтические процедуры,
- санаторно-курортное лечение.
Мы простыми словами объяснили, что это такое за заболевание и почему важно вовремя начать лечить вегето сосудистую дистонию. Берегите свое здоровье и при первых признаках и симптомах ВСД, обращайтесь к врачу
Патогенез
Главную роль в патогенезе пароксизмов играет вегетативный дисбаланс, возникающий в результате нарушения вегетативной регуляции. Согласно распространённой концепции Selbach между парасимпатическим отделом нервной системы и симпатическим есть своеобразное «качающееся равновесие»: при повышении тонуса одного отдела повышается активность и другого. Благодаря такому равновесию удаётся поддерживать гомеостаз и создавать определённые условия, обеспечивающие лабильность физиологических функций.
Экспериментальным методом удалось доказать лабильность всех систем: кровяное давление, вариация сердечного ритма, температурный режим и т.д. Вегетативная система становится уязвимой при выходе данных колебаний за пределы гомеостатического диапазона. Эндогенные и экзогенные стимулы перенапрягают регуляторные системы, что приводит к их поломке, «дезинтеграции» с особой клинической симптоматикой в виде вегетативных пароксизмов.