«Не стой над пациентом — посиди рядом»
У волонтера Сони розовый костюм, делающий ее похожей на медсестру — она сама решила, что хочет такую «форму». Поэтому пациенты называют ее «цветочек». Пока своими глазами не увидишь, как она приподнимает тяжелую инвалидную коляску, не верится, что у нее это получится. Но Соня умеет еще и не такое: она окончила курсы по уходу за тяжелобольными, предназначенные для медсестер. Сейчас она вместе с Гулей — сиделкой от «Веры» — ухаживает за пациентами: купает, гуляет, кормит.
Гулять с пациентами нужно в любую погоду. Соня и Гуля катят коляски по лужам. Волонтер заглядывает под дерево, находит там каштаны и протягивает их пациентке. Затем собирает для нее букет из желтых кленовых листьев. Позже Соня мне объясняет: у этой женщины был инсульт.
«После этого у людей иногда появляется речевая дисфункция, а речь связана с мелкой моторикой. Как у детей: если маленький ребенок не разговаривает, ему нужно заниматься с кубиками, трогать разные на ощупь предметы. При восстановлении после инсульта работает та же схема, — говорит она. — Эта женщина сейчас ушла в себя, спряталась в кокон. Чтобы ее вытащить, нужны хоть какие-то эмоции. Желтые листья — как раз для этого».
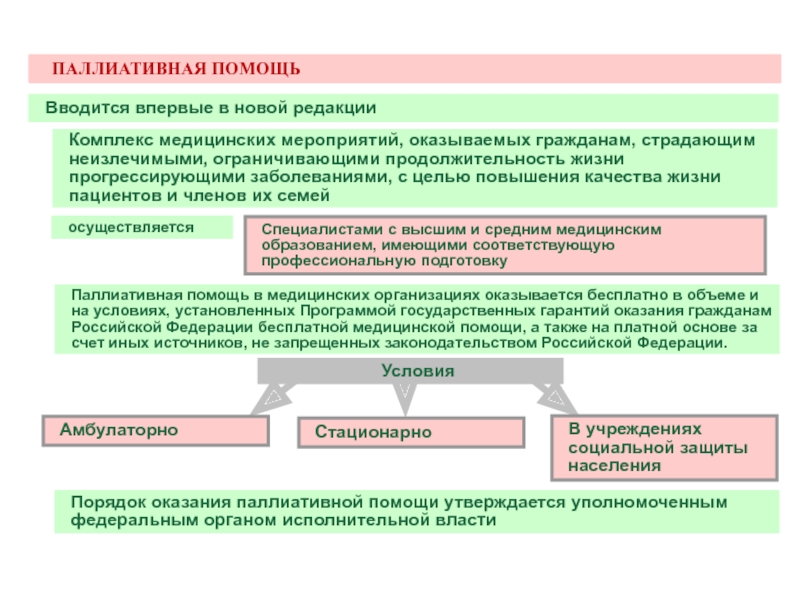
Центры паллиативного лечения, хосписы
Стационары, предусматривающие помещение больных на 2-3 недели для оказания того или иного вида симптоматического лечения, в том числе обезболивания, когда это невозможно осуществить в домашних условиях или в дневном стационаре.
Хоспис является государственным учреждением, предназначенным для инкурабельных онкологических больных для обеспечения паллиативного (симптоматического) лечения, подбора необходимой обезболивающей терапии, оказания медико-социальной помощи, ухода, психосоциальной реабилитации, а также психологической поддержки родственников на период болезни и утраты близкого (Из положения о первом Московском хосписе Комитета здравоохранения г. Москвы).
Медицинская помощь и квалифицированный уход за больными в хосписе осуществляется бесплатно. Дотации (оплата со стороны родственников или больных) запрещаются. Не запрещаются благотворительные пожертвования.
Хоспис не занимается коммерческой, хозрасчетной и иной деятельностью, он является бюджетным учреждением. На хоспис возлагается создание службы добровольных помощников, обеспечивающих безвозмездный уход за больным в домашних условиях и в стационаре, обучение их.
Хоспис включает в себя следующие службы: поликлиническое отделение (выездная служба и дневной стационар), стационар, организационно-методический кабинет.
При оказании паллиативной помощи главным является не продление жизни больному, а принятие мер, делающих оставшуюся жизнь по возможности комфортной и значимой. Паллиативная помощь в хосписе – это большой круг задач, среди которых трудно выделить отдельные компоненты. Медицинские, социальные, психологические, духовные и другие задачи, стоящие перед пациентом, его родственниками, персоналом, добровольцами, органично связаны и вытекают друг из друга.
“Хоспис – это путь к избавлению от страха перед страданием, сопутствующим смерти, путь к восприятию ее как естественного продолжения жизни; это дом, в котором соединяются высочайший гуманизм и профессионализм…
Помощь другим важна и для самого помогающего. Только активная помощь другим может как-то успокоить нашу совесть, которая все же должна быть беспокойной”
В настоящее время в России функционируют 45 хосписов, а еще около 20 находятся на стадии формирования.
Смотрите подробнее на сайте: hospice.ru (Первый московский хоспис)
Кем осуществляется контроль качества оказания паллиативной помощь
Так как законом регулируется паллиативная помощь, порядок оказания услуг, работу медицинских организаций контролирует Росздравнадзор. В ходе проверок не исключены разбирательства, если медучреждение:
- нарушает права граждан;
- не соблюдает порядок оказания услуг;
- не придерживается порядка обращения с медикаментами и правил предоставления медицинских изделий.
Организации постоянно должны улучшать качество оказания услуг, соблюдать требования нового закона и развиваться во всех направлениях. В случае выявления серьезных нарушений медучреждение или служба паллиативной помощи лишается лицензии.
Помните, что организация паллиативной помощи требует повышенного внимания. Работать с тяжелобольными людьми смогут только самоотверженные специалисты, которые пришли в медицину, чтобы облегчать жизнь больным и разделять их страдания. Периодическое прохождение курсов подготовки и переподготовки поможет лучше ориентировать в лечении и избегать проблем при проверках.
Больше материалов по теме:
Паллиативная медицинская помощь
Дабы предотвратить и минимизировать страдания больных посредством снижения тяжести проявления симптоматики заболевания или затормаживания его течения проводится комплекс мероприятий — паллиативная медицинская помощь.
Понятие поддерживающая (паллиативная) медицина следует представлять, как системный подход, способствующий улучшению качества существования инкурабельных пациентов, а также их родни, при помощи предотвращения и минимизации болезненных ощущений благодаря правильной оценке состояния, раннему выявлению, адекватной терапии. Следовательно, паллиативная медицинская помощь больным заключается во внедрении и проведении всевозможных мероприятий, устремленных на смягчение симптоматики. Аналогичные мероприятия часто проводятся с целью смягчить или устранить побочные проявления терапевтических процедур.
Паллиативная медицинская помощь направлена на оптимизацию при помощи любых средств качества жизни индивидов, снижение либо полное устранение боли и иных физических проявлений, что способствует облегчению или решению пациентами психологических проблем или социальных. Данная разновидность медицинских методов терапии подходит больным на любых стадиях недуга, включая, неизлечимые патологии, неминуемо ведущие к смерти, хронические болезни, старость.
Что такое паллиативная помощь? Паллиативная медицина опирается на междисциплинарный подход в оказании помощи пациентам. Ее принципы и методы основываются на совместно направленных действиях, медиков, фармацевтов, священников, работников социальной сферы, психологов и иных специалистов смежных профессий. Разработка лечебной стратегии и врачебной помощи дабы облегчить мучения субъектов позволяет команде специалистов решить эмоционально-духовные переживания и социальные проблемы, облегчить физические проявления, которые сопутствуют заболеванию.
Методики терапии и фармакопейные препараты, употребляемые для снятия либо облегчения проявлений неизлечимых хворей, носят паллиативный эффект, если только снимают симптоматику, но не воздействуют непосредственно на патологию либо фактор, его породивший. К таким паллиативным мероприятиям можно отнести снятие тошноты, вызванной химиотерапией, либо болевого синдрома при помощи морфия.
Большинство современных медиков сосредотачивают собственные усилия на излечении заболевания, забывая о необходимости и обязательности проведения поддерживающих мероприятий. Они полагают, что методы, устремленные лишь на облегчение симптоматики, являются опасными. Между тем, без психологического комфорта индивида, страдающего тяжелым недугом, невозможно освободить его от мучающей болезни.
Принципы паллиативной помощи включают:
— направленность на освобождение от болезненных ощущений, явлений одышки, тошноты, а также иной мучительной симптоматики;
— поддержание жизни;
— отношение к кончине как к вполне естественному процессу;
— отсутствие направленности на ускорение конца либо действий, чтобы отсрочить смерть;
— поддержание работоспособности и активности пациентов на привычном уровне, по возможности;
— повышение качество бытия;
— поддержание семьи неизлечимого пациента, дабы помочь им справиться;
— объединение психологических аспектов ухода и заботы об инкурабельных пациентов;
— применение на стадии дебюта заболевания;
— сочетание с иными разнообразными методами терапии, сосредоточенными на продлении существования (например, химиотерапией).
Первостепенная задача паллиативной терапии заключается в освобождении пациентов от страданий, устранение боли и иных неприятных проявлений, психологической поддержке.
Цели и задачи паллиативной помощи
Ранее паллиативной поддержкой считалась симптоматическая терапия, обращенная на помощь онкобольным. Данное понятие сегодня охватывает пациентов, страдающих любым неизлечимым хроническим недугом на терминальном этапе течения патологии. Сегодня паллиативная помощь больным является направлением социальной сферы и медицинской области деятельности.
Основополагающая цель паллиативной помощи заключается в оптимизации качества жизнедеятельности инкурабельных пациентов, их родни, семей при помощи предотвращения и снятия болезненной симптоматики за счет раннего обнаружения, внимательного оценивания состояния, купирования приступов боли и иных неприятных проявлений со стороны психофизиологии, а также устранения проблем духовного характера.
Одним из узловых направлений рассматриваемого ответвления медицины является оказание вспомогательных мероприятий тяжелобольным индивидам в условиях их обитания и поддержка стремления жить.
Когда лечебные мероприятия, применяемые в стационаре, оказываются практически неэффективными, пациент остается вдвоем с собственным опасением, переживаниями и мыслями. Поэтому нужно, прежде всего, стабилизировать эмоциональный настрой самого инкурабельного больного индивида и родни.
Ввиду этого можно выделить первоочередные задачи рассматриваемой разновидности врачебной практики:
— купирование болей;
— психологическая поддержка;
— формирование адекватного воззрения и отношения к неминуемой смерти;
— решение проблем биомедицинской этики;
— удовлетворение потребностей духовной направленности.
Паллиативная помощь оказывается амбулаторно. Ответственность за своевременность ее оказания лежит на системе здравоохранения, государстве и социальных институтах.
При большинстве госпиталей открыты кабинеты, деятельность которых сосредоточена на помощи неизлечимо больным субъектам. В таких кабинетах ведется надзор за состоянием и общим здоровьем субъектов, выписываются лекарственные средства, выдаются направления на консультации специалистов, стационарное лечение, проводятся консультации, осуществляются мероприятия, обращенные на повышение эмоционального настроя пациента.
Различают три больших группы неизлечимо больных индивидов и субъектов, нуждающихся в индивидуальном паллиативном уходе: люди, страдающие злокачественными новообразованиями, СПИДом и неонкологическими прогрессирующими патологиями хронического течения на последних этапах.
По мнению части медиков, критериями отбора нуждающихся в поддерживающих мероприятиях являются, пациенты, когда:
— ожидаемая длительность их существования не превышает порога 6 месяцев;
— существует несомненность факта, что всякие попытки терапевтического воздействия нецелесообразны (включая и уверенность врачей в достоверности диагноза);
— наличествуют жалобы и симптоматика дискомфорта, требующие специальных умений для осуществления ухода, а также симптоматической терапии.
Организация паллиативной помощи нуждается в серьезной доработке. Проведение ее мероприятий наиболее актуально и целесообразно дома у пациента, поскольку большинство инкурабельных больных желают провести оставшиеся дни собственного существования дома. Однако сегодня оказание паллиативной помощи на дому не развито.
Таким образом, основополагающей задачей паллиативной помощи является не продление либо сокращение бытия человека, а повышение качества существования, дабы оставшиеся время человек смог прожить в максимально спокойном состоянии духа и смог использовать оставшиеся дни наиболее плодотворно для себя.
Паллиативную помощь следует оказывать инкурабельным больным незамедлительно при обнаружении начальной патологической симптоматики, а не исключительно при декомпенсации функционирования систем организма. Каждый индивид, страдающий активным заболеванием прогрессирующего характера, которое приближает его к смерти, нуждается в оказании поддержки, включающей множество сторон его бытия.
5 принципов, без которых немыслима детская паллиативная помощь
- Врач должен уметь и не бояться обезболивать
Почему дети в России страдают от боли? С детскими лекарствами у нас беда – обезболивать детей толком нечем. В арсенале российских медиков значительно меньше препаратов, чем у зарубежных коллег. У нас разрешены морфин и промедол в ампулах, но такие уколы сами по себе очень болезненны. Детских лекарственных форм – капель, пластырей, таблеток, в России пока нет.
«Взрослую» ампулу приходится делить, медицинские работники не всегда готовы связываться с утилизацией наркотика. Существует проблема и с возрастными ограничениями – нет разрешения для использования некоторых обезболивающих препаратов для детей. Все эти вопросы на самых разных уровнях обсуждаются не один год.
На то, чтобы нужные препараты появились, по самым оптимистическим прогнозам уйдет несколько лет, это будет происходить поэтапно. Московский эндокринный завод уже проводит клинические исследования морфина в таблетках, а жидкий морфин прошел доклинические исследования.
Но даже если морфин в нужной дозировке окажется в ближайшей аптеке, этого будет недостаточно. Нужно, чтобы врач умел выписывать наркотические обезболивающие и не боялся этого делать. Наши врачи к этому пока не готовы.
Нюта Федермессер
Руководитель Центра паллиативной медицины Департамента здравоохранения Москвы Нюта Федермессер:
- Врач должен уметь выразить сочувствие и поддержку
Врач бодрым голосом призывает маму маленького пациента «стереть слезы и жить одним днем». Мама изо всех сил держится и бодрится. А потом они расходятся и обе плачут, каждая в своем углу. Получается удивительная история – и помощи нет и всем участникам тяжело.
Среди российских врачей не принято проявлять сочувствие к пациенту. На самом деле эмпатия помогает, она снижает риск профессионального выгорания. Но сочувствие нужно уметь выражать, для этого врачам нужно осваивать навыки коммуникации с пациентом.
Анна Сонькина-Дорман. Фото Анны Гальпериной
Анна Сонькина, педиатр, врач паллиативной помощи, ведущая коммуникативных тренингов для врачей:
- Врач должен сам принимать смерть
Какие качества важны для работы врача в паллиативной помощи? Кроме эмпатии паллиативный врач Анна Сонькина считает важным принятие смерти:
- Паллиативная помощь – это работа в команде
Один специалист помочь паллиативному больному не сможет, нужна команда разных врачей и других специалистов, может понадобиться реабилитолог, массажист, специалист по лечебному питанию, специалист, который сумеет поставить катетер, подключить ИВЛ, починить инвалидную коляску, обработать пролежни.
В России команды специалистов паллиативной помощи работают как в стационарах – хосписах и респисах, так и в форматах выездных служб. Их – немного, но они – есть. Командная работа с распределением ролей, обязанностей и нагрузки тоже снижает вероятность выгорания.
Обеспечить качество жизни паллиативных пациентов и поддержать их близких помогают волонтеры, они делают то, с чем не справится ни один врач – поднимают настроение, дают надежду, помогают исполнить мечты – отвезти тяжелобольного ребенка в зоопарк, сделать красивую прическу его маме, устроить в больнице музыкальный вечер или кинопоказ.
Например, мечту Маржаны Садыковой, девочки с тяжелым заболеванием, о собственной фотовыставке невозможно было бы реализовать без участия волонтеров.
- Помощь должна быть оказана всей семье больного
При паллиативной помощи помогают не только болеющему, но и всей его семье, ведь тяжелая болезнь ребенка травмирует и инвалидизирует всех членов семьи: и родителей, которые вынуждены оставить работу и по очереди сидеть с ребенком, и сиблингов (братьев и сестер) болеющего, которые недополучают родительского тепла.
Поэтому паллиативная помощь работает со всей семьей, и поход в театр порой не менее важен, чем покупка ортопедической обуви для больного ребенка.
Цели и задачи паллиативной медицины
В каждую вторую субботу октября отмечается Всемирный день паллиативной помощи, привлекающий внимание общественности к этому явлению. Многие тогда впервые узнают о том, чем такое участие полезно
Проблема может коснуться каждого, застрахованных людей нет.
Паллиативная помощь – не просто надежда, а гарантия надлежащего ухода и необходимой поддержки. Такой подход улучшает качество жизни болеющего и его близких. Предоставляется параллельно с основным лечением при участии социальных служб, врачей, психологов и прочих.
Паллиативная помощь осуществляется одним из трех способов.
Стационарная форма
Согласно действующему приказу Минздрава России, гражданам, болеющим онкологией, предусматривается паллиативная помощь в стационарных условиях. С ними работают специально обученные медицинские работники, проводящие процедуры, направленные на избавление от боли, включая применение наркотических средств, облегчение прочих проявлений заболевания. Данная помощь также оказывается в онкологическом диспансере и в организациях, имеющих отделения паллиативной помощи по направлению семейного врача, врача-терапевта участкового, врача-онколога.
Амбулаторная форма
Согласно пункту 19 Минздрава России, медицинскую помощь могут оказывать амбулаторно в кабинетах противоболевой терапии. Медицинские работники такого кабинета принимают пациентов, предоставляют нужную консультацию, проводят лечение в условиях дневного стационара. Если дневной стационар отсутствует, в непрофильных лечебницах за противоболевым кабинетом закрепляются койки онкологического профиля. Специалисты кабинета оказывают медицинскую, моральную и психологическую поддержку пациенту и его близким.
Паллиативная помощь в домашних условиях
Если у кабинета противоболевой терапии есть свой транспорт, медики способны провести нужные процедуры и на дому. Недостаточное число хосписов и специальных отделений, вынуждает персонал на определенном этапе выписать больных домой. Организация паллиативной помощи в домашних условиях – это одно из самых важных рабочих направлений кабинетов противоболевой терапии. Его основа – постоянный медицинский надзор. Лечение предполагает социальную помощь, поддерживающий уход, психологическое участие.
Учреждения, оказывающие услуги
Помощь оказывается повсеместно в специализированных и неспециализированных учреждениях. Из-за недостающего количества лечебниц узкого профиля, их функции выполняют обычные клиники.
К неспециализированным учреждениям относятся: дома для престарелых, амбулаторные службы сестринского ухода, отделения больниц общего профиля, районные службы сестринского ухода. У персонала учреждений не всегда присутствует специальная подготовка, и им необходимо всегда иметь возможность консультации со специалистами. Службы должны работать налажено, дабы неизлечимый больной получал помощь вне очереди, при первой необходимости.
В числе специализированных учреждений: стационарные хосписы, дневные хосписы, команды паллиативной помощи в больницах, амбулаторные клиники. Оказание профессиональной паллиативной помощи требует взаимодействия команды специалистов разного профиля. Каждый год в разных регионах открывают платные отделения и хосписы, постепенно разгружающие государственные лечебницы, не способные принять всех.
Паллиативная помощь детям
В стационарных условиях паллиативная медицинская помощь для детей доступна в Морозовской детской городской клинической больнице (30 мест), детской городской клинической больнице имени Н.Ф. Филатова (семь мест), Первом московском детском хосписе ((бывшем Научно-практическом центре специализированной медицинской помощи детям имени В.Ф. Войно-Ясенецкого) 30 мест). Последний в 2019-м переходит в структуру Центра паллиативной помощи. Это нужно для создания первого московского детского хосписа, который войдет в городскую систему здравоохранения.
Амбулаторно паллиативную медицинскую помощь оказывают специалисты выездных служб, которые работают при при Первом московском детском хосписе (бывшем Научно-практическом центре специализированной медицинской помощи детям имени В.Ф. Войно-Ясенецкого) и детской городской клинической больнице имени Н.Ф. Филатова. В 2018 году специалисты данных учреждений сделали 3056 выездов к маленьким пациентам. Паллиативную помощь на дому получили 329 детей.
Дополнительно для помощи детям работает служба помощи «Милосердие». В 2018 году ее медсестрами было сделано более 600 выездов для оказания различных видов паллиативной помощи.
Наибольший объем помощи детям на дому обеспечивает благотворительный детский хоспис «Дом с маяком». Сейчас она единовременно поддерживает порядка 566 семей с неизлечимо больными детьми, живущих в Москве и области. С 2013 по 2017 год выездная служба детского хосписа работала полностью за счет средств благотворителей. В 2018-м работу службы поддержало столичное Правительство, выделив именные субсидии. За 2018 год служба хосписа совершила более 34 тысяч выездов по Москве и области.
В 2019 году в Москве должен открыться стационар благотворительного детского хосписа. Идея его создания в столице появилась в 2010 году. А в 2013-м Правительство Москвы предоставило в безвозмездную аренду землю и здание под создание стационара хосписа. Капитальный ремонт сделали за счет средств благотворителей.
Порядок оказания паллиативной помощи
Всем человеческим субъектам известно о летальном конце, который их когда-нибудь ожидает. Но осознавать неминуемость кончины начинают, находясь исключительно в ее преддверии, например, в ситуации диагностирования инкурабельной патологии. Для большинства индивидов ожидание неминуемого близящегося конца сродни ощущению физической боли. Одновременно с самими умирающими нестерпимые душевные мучения ощущает и их родня.
Паллиативная помощь хоть и направлена на облегчение страданий, все же не должна заключаться лишь в применении анальгезирующей и симптоматической терапии. Специалистам следует не только владеть умением купировать тягостные состояния и проводить необходимые процедуры, но и благоприятно воздействовать на пациентов своим гуманным отношением, уважительным и доброжелательным обращением, грамотно подобранными словами. Иначе говоря, обреченный на смерть индивид не должен ощущать себя «чемоданом, с отсутствующей ручкой». До последнего мгновения инкурабельный больной должен осознавать ценность собственной персоны как личности, а также иметь возможности и ресурсы для самореализации.
Принципы оказания описываемой разновидности медицинской помощи реализуются медицинскими учреждениями либо иными организациями, которые осуществляют лечебную деятельность. Данная категория помощи основывается на морально-этических нормах, уважительного отношения и человечного подхода к инкурабельным пациентам, их родственникам.
Ключевой задачей паллиативной помощи считается своевременное и результативное освобождение от болей и устранение иной тяжелой симптоматики ради улучшения качества бытия неизлечимо больных субъектов до их завершения жизненного пути.
Итак, паллиативная помощь, что это такое? Паллиативная помощь направлена на пациентов, страдающих неизлечимыми прогрессирующими недугами, среди которых выделяют: злокачественные новообразования, органная недостаточность на этапе декомпенсации, при отсутствии ремиссии недуга либо стабилизации состояния, прогрессирующие патологии хронического течения терапевтического профиля на терминальном этапе, необратимые последствия расстройства мозгового кровоснабжения и травм, дегенеративные недуги нервной системы, различные формы деменции, включая и заболевание Альцгеймера.
Амбулаторная паллиативная помощь оказывается в специализированных кабинетах или выездными патронажными сотрудниками, оказывающими помощь неизлечимо больным субъектам.
Информация о медучреждениях, занимающихся оказанием поддерживающей терапии, должна доводиться до больных их лечащими докторами, а также при помощи размещения данных в интернете.
Медицинские учреждения, выполняющие функции поддержки неизлечимо больных индивидов, осуществляют собственную деятельность, взаимодействуя с религиозными, благотворительными и волонтерскими организациями.
Мы в телеграм! Подписывайтесь и узнавайте о новых публикациях первыми!
В какой форме может быть представлена поддержка?
Амбулаторная
Пациент может посещать кабинеты паллиативной медицинской помощи, которые есть в любой поликлинике. При необходимости, врачи могу приехать домой (место проживания больного).
В основные функции входят: регулярная диагностика текущего состояния пациента, предоставление рецептов, психологической и социальной поддержки, обучение членов семьи уходу за больным. А также медперсонал амбулаторного отделения при необходимости выдает направления в учреждения, где помощь оказывается круглосуточно (стационар).
Дневной стационар
Наблюдение за течением болезни пациента в дневное время.
Выполняет те же функции, что и кабинет паллиативной помощи. Однако включает в себя процедуры для тех, кто был выписан из стационара.
Стационар
Наблюдение за пациентом круглые сутки.
Обеспечивается наблюдение за больным круглые сутки. В данной форме паллиативной помощи предусматривается лечение, после прохождения которого больной направляется в амбулаторный кабинет.
Хосписная помощь
В хосписе пациент получает поддержку и от психологов, соцработников и медперсонала, т.е. помощь оказывается в комплексе.
Сюда можно попасть по направлению от лечащего врача.
Терминальная помощь
Поддержка оказывается в последние часы жизни больных. Здесь работает персонал со стальными нервами.
Поддержка выходного дня
Близким больного тоже нужен отдых. Именно для них и была введена данная форма помощи, когда медперсонал работает по выходным.
Деятельность ВОЗ
Препараты для оказания паллиативной медицинской помощи, в том числе анальгетики, включены в список основных лекарственных средств ВОЗ для взрослых и детей. Паллиативная помощь получила признание в рамках основных глобальных мандатов и стратегий,
касающихся всеобщего охвата медицинским обслуживанием, неинфекционных заболеваний, а также ориентированного на людей комплексного медицинского обслуживания. В 2019 г. были опубликованы рекомендации ВОЗ в отношении использования фармакологических
и лучевых методов лечения для борьбы с болевым синдромом при онкологических заболеваниях у взрослых и подростков (3).
В 2014 г
первая в истории глобальная резолюция по паллиативной медицинской помощи WHA67.19 призвала ВОЗ и государства-члены улучшить доступ к паллиативной медицинской помощи в качестве одного из ключевых компонентов систем здравоохранения, уделяя особое
внимание первичной медико-санитарной помощи, оказанию помощи на уровне местных сообществ и на дому. Работа ВОЗ в области развития паллиативной медицинской помощи будет проводиться по следующим направлениям:
- включение паллиативной медицинской помощи во все соответствующие глобальные планы, касающиеся борьбы с болезнями, а также касающиеся систем здравоохранения;
- разработка руководящих указаний и инструментария в области интегрированной паллиативной помощи при различных группах заболеваний и на разных уровнях медицинской помощи, а также надлежащий учет этических вопросов оказания комплексной паллиативной помощи;
- содействие государствам-членам в работе по расширению доступа к препаратам, используемым в паллиативной терапии, путем совершенствования национальных правил, а также систем снабжения;
- упор на оказание паллиативной помощи людям, живущим с ВИЧ, в том числе путем разработки руководящих принципов;
- содействие расширению доступа к паллиативной медицинской помощи для детей (совместно с ЮНИСЕФ);
- мониторинг глобального доступа к паллиативной помощи и оценка прогресса, достигнутого в осуществлении программ оказания паллиативной помощи;
- разработка показателей оценки услуг паллиативной помощи;
- содействие выделению надлежащих ресурсов на программы и исследования в области паллиативной медицинской помощи, особенно в странах с ограниченными ресурсами; а также
- сбор фактических данных о моделях оказания паллиативной помощи, которые эффективны в условиях стран с низким и средним уровнем дохода.
(1) Assessing national capacity for the prevention and control of noncommunicable diseases: report of the 2019 global survey. Geneva: World Health Organization; 2020. Licence: CC BY-NC-SA 3.0 IGO.
(2) The Report of the International Narcotics Control Board for 2019 (E/INCB/2019/1) https://www.incb.org/documents/Narcotic-Drugs/Technical-Publications/2019/Narcotic_Drugs_Technical_Publication_2019_web.pdf
(3) WHO Guidelines for the pharmacological and radiotherapeutic management of cancer pain in adults and adolescents. https://www.who.int/publications/i/item/who-guidelines-for-the-pharmacological-and-radiotherapeutic-management-of-cancer-pain-in-adults-and-adolescents