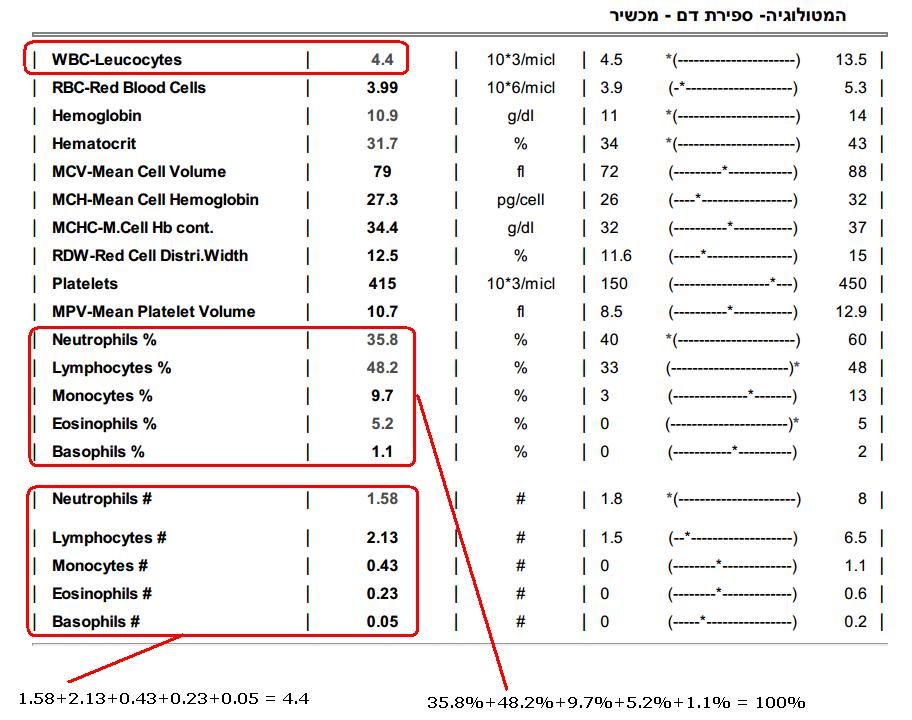
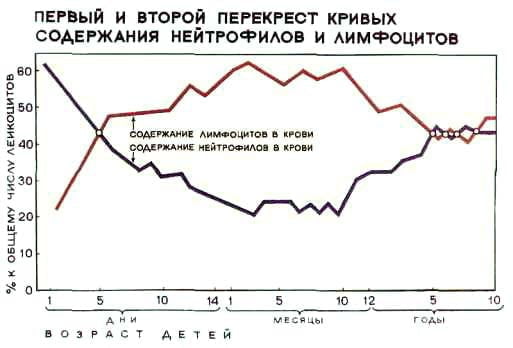
Как расшифровать результаты
Оценивать лейкограмму должен врач, сопоставляя ее данные с имеющимися у ребенка симптомами и другими обследованиями.
Незначительные отклонения
Соотношение лейкоцитов может меняться незначительно вследствие:
- Психоэмоциональной нагрузки.
- Физической нагрузки.
- Приема пищи перед сдачей крови.
- Приема некоторых медикаментов.
Изменение числа нейтрофилов
Если нейтрофилы по сравнению с другими лейкоцитами повышены, это называют нейтрофилезом, а снижение числа таких клеток называется нейтропенией. Основными причинами таких изменений являются:
|
Выше нормы |
Ниже нормы |
|
Бактериальная инфекция |
Краснуха, гепатит, ветряная оспа, грипп |
|
Заражение грибками, простейшими и некоторыми вирусами |
Поражение костного мозга при химио- или радиотерапии |
|
Воспалительный процесс (дерматит, артрит, ревматизм, и др.) |
Гиперфункция селезенки |
|
Опухоль |
Анемия |
|
Отравление |
Лейкоз и другие новообразования |
|
Сахарный диабет |
Цитостатики и другие медикаментозные средства |
|
Некоторые лекарства |
Анафилаксия |
|
Послеоперационный период |
Врожденные патологии |
|
Сепсис |
Тиреотоксикоз |
|
Кровопотеря |
В12-дефицитная анемия |
Сдвиг влево
Таким словосочетанием описывают увеличение в лейкограмме числа палочкоядерных нейтрофилов, а также появление юных форм. Подобная картина встречается при гнойных процессах, ожогах, интоксикациях, лейкозах, обширных кровотечениях или гемолитической анемии. Небольшое смещение влево бывает при стрессе и высокой физической активности.
Сдвиг вправо
Так называют уменьшение в крови количества «палочек» и повышенное процентное содержание сегментоядерных форм. Подобные результаты анализа встречаются реже сдвига влево и могут указывать на полицитемию, анемию, лейкоз, переливание крови, острое кровотечение и другие патологии.
Изменение числа базофилов
Увеличенное количество таких лейкоцитов наблюдают при хронических заболеваниях, например, язвенном колите, гипотиреозе, нефрозе, хроническом лейкозе. Также повышенные базофилы характерны для аллергии, ветряной оспы, гемолитической анемии, состояния после удаления селезенки или после лечения гормональными средствами.
Изменение числа лимфоцитов
Если такие клетки определяют в превышающем норму количестве, это называют лимфоцитозом. Недостаток такого вида лейкоцитов в крови является лимфоцитопенией. Наиболее часто такие состояния обусловлены такими проблемами:
|
Выше нормы |
Ниже нормы |
|
Вирусные инфекции (ОРВИ, гепатит, мононуклеоз, коклюш, ВИЧ и другие) |
Иммунодефицит (как приобретенный, так и врожденный) |
|
Рак крови |
Апластическая анемия |
|
Отравления |
Системные заболевания |
|
Прием некоторых медикаментов |
Туберкулез |
|
Удаление селезенки |
Лимфома или лимфогранулематоз |
|
Лучевая болезнь |
|
|
Почечная недостаточность |
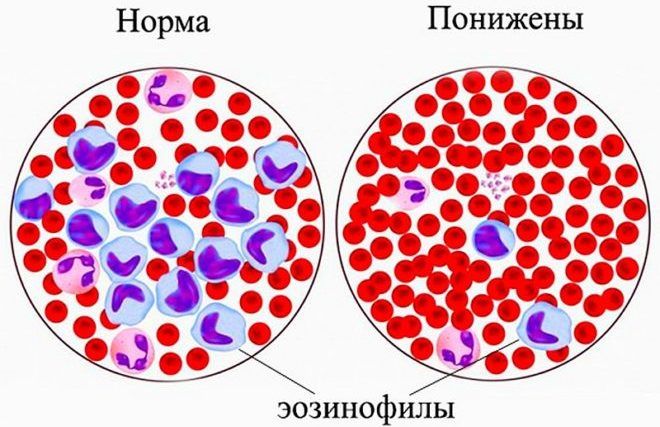
Изменение числа эозинофилов
Повышенное количество таких клеток называют эозинофилией и диагностируют при:
- Глистных инвазиях.
- Заражении простейшими.
- Аллергических реакциях.
- Лейкозе.
- Скарлатине и ревматизме.
- Малярии.
- Мононуклеозе.
- Обширных ожогах.
- Острых бактериальных инфекциях.
Уменьшение процента эозинофилов, которое носит название «эозинопения», встречается у детей очень редко и может быть обусловлено воспалительным процессом в начальной стадии или тяжелой гнойной инфекцией. Также число этих белых клеток понижается вследствие лечения глюкокортикоидами или отравления тяжелыми металлами.
Изменение числа моноцитов
Превышение нормы таких клеток называют моноцитозом и определяют при:
- Мононуклеозе.
- Туберкулезе.
- Аутоиммунных болезнях.
- Лейкозе и других видах рака.
- Ревматизме.
- Язвенном колите.
- Паразитарных болезнях.
Снижение уровня моноцитов (моноцитопения) характерно для послеоперационного периода, истощения организма, сепсиса или употребления стероидов. Также число моноцитов бывает пониженным после химиотерапии или воздействия радиации.
Как проходит забор материала?
Процедура взятия крови для проведения клинического анализа крови у ребенка не слишком отличается от таковой у взрослого
Но при работе с детьми, особенно младшего возраста, как никогда важно взаимодействие родителей и медицинского персонала. При планировании проведения процедуры и непосредственно во время ее выполнения необходимо действовать в следующем порядке:
Подготовку к анализу желательно начинать за несколько дней до самого забора материала. Следует ограничить употребление чрезмерно жирной и острой пищи. По поводу приема лекарственных препаратов перед сдачей крови следует проконсультироваться с педиатром.
Не стоит проводить накануне сдачи анализа рентгенологические исследования и физиотерапевтические процедуры, а также давать организму сильные эмоциональные и физические нагрузки.
Прием пищи перед анализом следует осуществлять не позднее, чем за 8 часов до забора материала.
Кровь, как правило, берут в утренние часы
Здесь важно максимально успокоить и занять ребенка, чтобы процедура прошла быстро и без лишнего беспокойства.
Малыша садят напротив лаборанта – как правило, для места прокола используется безымянный (IV) палец. Его дезинфицируют и обезжиривают, для чего используют спирт и эфир соответственно.
Прокол делается в области подушечки специальным инструментом – скарификатором
Режущая его часть в длину находятся на уровне 2-3 миллиметров. Именно такой должен быть прокол для забора крови из пальца.
Каплю, которая сразу же выступает на подушечке, убирают сухой стерильной ватой, после чего, используя специальный стеклянный переходник, набирают последующие капельки и переносят их в пробирки. Любую емкость с биологической жидкостью подписывают в обязательном порядке.
Палец по окончанию забора материала вновь протирают тампоном со спиртом и прижимают стерильную ватку до момента, когда кровотечение полностью остановится.
Выбор безымянного пальца в качестве мишени для прокола связывают с тем, что он несет на себе минимальную нагрузку при работе руками. Но этому есть и топографо-анатомическое обоснование. Дело в том, что второй, третий и четвертый пальцы (указательный, средний и безымянный) имеют относительно изолированные соединительнотканные оболочки для сухожилий, поэтому в случае попадания инфекции в ткани воспалительный процесс будет распространяться медленнее. Таким образом, останется больше времени для успешного лечения и благополучного исхода столь неприятной ситуации. Также считается, что в области подушечки безымянного пальца находится меньшее количество нервных окончаний.
Профилактика
Профилактические мероприятия в несколько раз снижают риск развития крапивницы. Их проведение является обязательным при появлении регулярных аллергических реакций, возникающих на спине и других частях тела ребенка.
Чтобы избежать негативных последствий крапивницы у детей и ее развития в принципе, настоятельно рекомендуется:
проветривать помещение 2–3 раза и делать влажную уборку ежедневно;
следить за влажностью в помещении и не допускать сухости воздуха (в норме влажность должна быть не менее 50–60%), можно использовать специальные увлажнители;
убрать из помещений ковры, паласы, ковролины, мягкие игрушки, подушки и другие предметы, которые накапливают пыль;
отказаться от подушек и одеял с натуральным пухом;
минимизировать или полностью отказаться от бытовой химии, не стирать одежду ребенка стиральным порошком с ополаскивателем, не использовать стеклоочистители, полироли и другие средства, которые распыляются в воздухе;
соблюдать диету и с осторожностью вводить новые продукты в рацион;
не разводить дома цветущие растения.
Детский организм отличается повышенной чувствительностью к внешним раздражителям. Поэтому крапивница у младенцев и детей постарше встречается очень часто. Только от родителей и их действий по прививанию ребенку правильных пищевых и гигиенических привычек зависит то, станет ли это заболевание причиной развития патологий в старшем возрасте.
Показания к сдаче анализа с лейкоцитарной формулой
Необходимость в проведении клинического анализа крови с лейкоцитарной формулой может возникнуть в ряде случаев. Например, при наличии подозрения на опухоль или вирусные заболевания. Также медики советуют сдавать клинические анализы в качестве профилактической меры, даже если отсутствуют какие-либо жалобы.
Клинический анализ крови с лейкоцитарной формулой необходим:
- при прохождении общей диспансеризации;
- при подозрении на паразитарные заболевания;
- при проблемах с иммунитетом;
- при контроле лечения заболевания и проверке его эффективности;
- при подозрении на воспалительные процессы в организме;
- при подозрении на инфекционные заболевания;
- при профилактическом осмотре.
Проведение анализа
Пациенту рекомендуется отказаться от приема пищи примерно за 4 часа до клинического анализа с лейкоцитарной формулой. Также следует снизить физические нагрузки с вечера накануне анализа.
Манипуляция забора венозной крови занимает не больше 1 минуты и проходит в условиях процедурного кабинета. Обычно предплечье стягивается ремешком, после чего вводит в вену иглу, через которую необходимое количество крови попадает в стерильную пробирку.
Полученный материал отправляется на исследование в лабораторию. Количество и соотношение лейкоцитов в крови устанавливается лабораторным экспертом после проведения исследования с использованием микроскопа. В более современных клиниках для этого используется специальный анализатор.
Значение показателей анализа с лейкоцитарной формулой
Состояние крови оценивается специалистом на основе нескольких критериев, которые являются основополагающими при определении лейкоцитарной формулы.
Сдвиг лейкоцитарной формулы
Во время проведения клинического анализа крови немаловажно определение возраста лейкоцитов. При обнаружении выраженного преобладания молодых нейтрофилов над зрелыми или противоположном показателе специалист может прийти к определенным выводам
Кроме того, анализ предполагает учет молодых нейтрофилов, только потом – зрелых клеток, то есть важен порядок возрастания. Если появляется нарушение, происходит сдвиг лейкоцитарной формулы влево или вправо.
При увеличении количества молодых клеток (сдвиг влево) врач может диагностировать патологические процессы, связанные с некрозом тканей, проникновением в организм пациента инфекции, развитием воспаления, отравлением токсическими веществами. Сдвиг влево – далеко не во всех случаях признак патологии, так как иногда он будет означать недавние физические нагрузки, после которых со временем баланс нормализуется.
Преобладание зрелых клеток над молодыми нейтрофилами (сдвиг вправо) может быть одним из симптомов лучевой болезни, дефицита витамина В12, нарушения работы почек или печени.
Повышенные показатели
Если количество нейтрофилов в лейкоцитарной формуле сильно увеличено, это, как правило, свидетельство присутствия инфекции в организме пациента. Нередко такой результат клинического анализа обнаруживается при грибковых заболеваниях, при сахарном диабете, при отравлении ртутью или свинцом, значительном уровне глюкозы.
Иногда повышение нейтрофилов – временное явление, возможное при физических и эмоциональных нагрузках. Иногда такой показатель виден при длительном пребывании человека в зоне повышенной или пониженной температуры воздуха.
Также следует знать о том, что после лечения инфекции в организме пациента довольно часто наблюдается повышение моноцитов. Но иногда такое явление – признак серьезных отравлений и аутоиммунных заболеваний. Если клинический анализ с лейкоцитарной формулой показал, что повышены эозинофилы, это может свидетельствовать о развившейся аллергической реакции на антибактериальные препараты. Повышение базофилов происходит при гриппе, туберкулезе, ветряной оспе.
Пониженные показатели
Понижение нейтрофилов в крови – один из признаков развития туберкулеза или брюшного тифа, некоторых других инфекционных заболеваний. Также это возможно при приеме антигистаминных, противовоспалительных и антибактериальных препаратов. Иногда понижение нейтрофилов говорит об анемии или недавнем перенесении анафилактического шока.
Зачем и когда определяют
Хотя все белые тельца защищают ребенка от неблагоприятных для его здоровья факторов, каждый из видов лейкоцитов играет определенную роль. Именно поэтому лейкоцитарная формула помогает уточнить диагноз, узнать тяжесть состояния пациента, а также увидеть, действует ли назначенное лечение.
На этом делает акцент и популярный педиатр Комаровский. Он подчеркивает, что лейкоцитоз (повышение числа всех лейкоцитов) или лейкопения (сниженное количество всех белых кровяных клеток) поможет лишь узнать, что у ребенка есть заболевание, а с помощью лейкоцитарной формулы врач может понять, какой именно патологический процесс происходит в теле малыша.
Запись программы Комаровского, посвященный клиническому анализу крови ребенка, смотрите ниже:
Лейкограмму назначают:
- Планово при профилактическом обследовании детей определенного возраста (в 1 год, а затем ежегодно).
- Перед выполнением вакцинации.
- При жалобах и подозрении на инфекцию, например, если малыш теряет вес, у него увеличились лимфоузлы, появилась диарея, повысилась температура тела, ломят суставы и так далее.
- Если началось обострение хронической болезни.
- Если ребенок готовится к операции.
Что показывает лейкоцитарная формула крови?
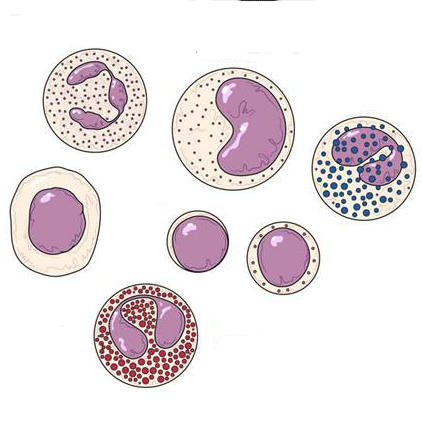
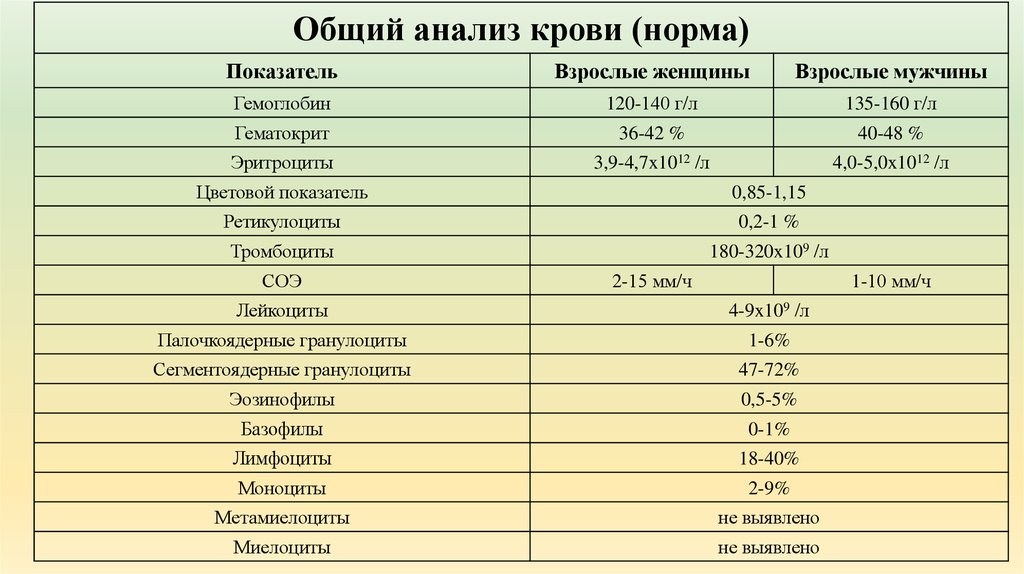
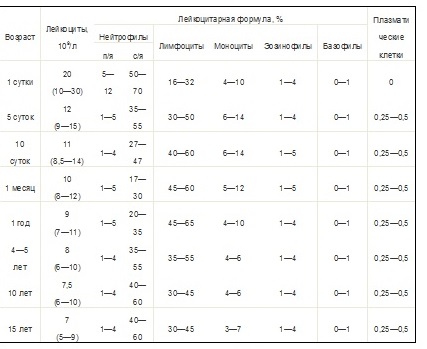
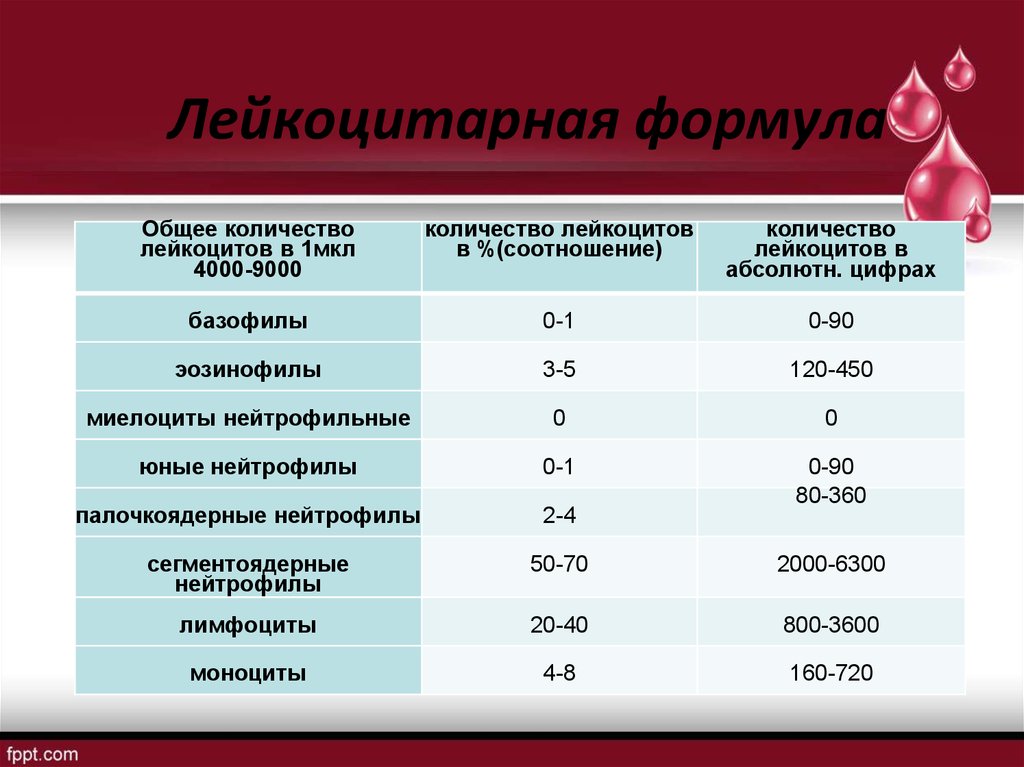
В лейкоцитарной формуле отражено процентное соотношение пяти основных разновидностей лейкоцитов
Лейкоцитарная формула крови — это соотношение различных видов лейкоцитов, обычно выраженное в процентах. Исследование проводится в рамках общего анализа крови.
Лейкоцитами называют белые кровяные клетки, которые представляют систему иммунитета организма. Их главными функциями являются:
- защита от микроорганизмов, способных вызывать проблемы со здоровьем;
- участие в процессах, возникающих в организме при воздействии различных патогенных факторов и вызывающих нарушения нормальной жизнедеятельности (различные заболевания, воздействие вредных веществ, стрессы).
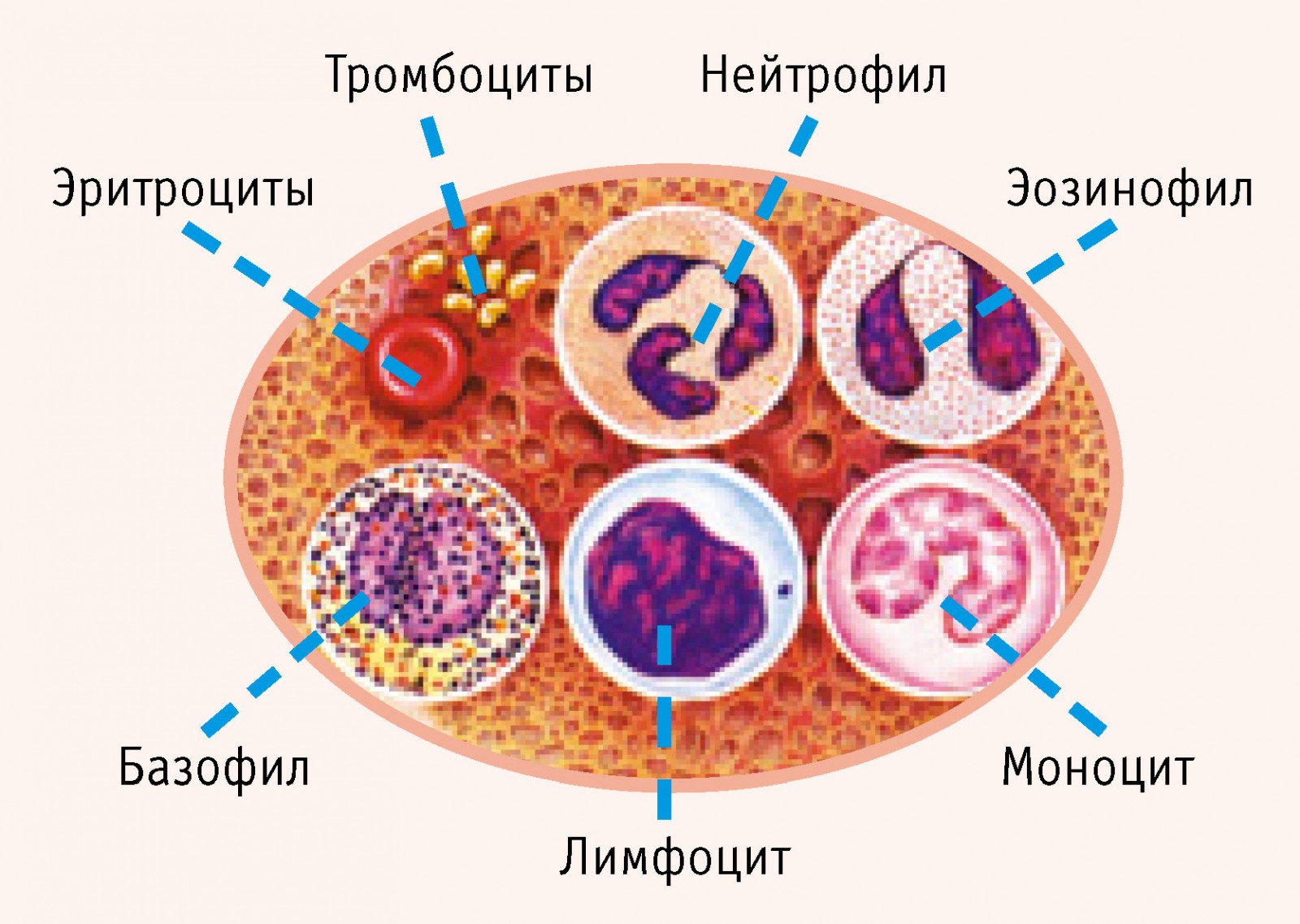
Выделяют следующие виды лейкоцитов:
- Эозинофилы. Проявляются при аллергических, паразитарных, инфекционных, аутоиммунных и онкологических заболеваниях.
-
Нейтрофилы. Защищают от инфекций, способны разрушать вирусы и бактерии. Классифицируются на:
- миелоциты (зарождающиеся) и метамиелоциты (юные — происходят от миелоцитов) — отсутствуют в крови здорового человека, образуются только в крайних случаях, при наиболее тяжёлых заболеваниях;
- палочкодерные (молодые) — их количество увеличивается при бактериальных заболеваниях, если сегментоядерные нейтрофилы не справляются с инфекцией;
- сегментоядерные (зрелые) — представлены в самом большом количестве, обеспечивают иммунную защиту организма в здоровом состоянии.
- Лимфоциты. Являются своеобразными чистильщиками: способны обнаруживать, распознавать и разрушать антигены, а также принимают участие в синтезе антител (соединений, способных стимулировать лимфоидные клетки, формируя и регулируя иммунный ответ организма), обеспечивают иммунную память.
- Моноциты. Их основная задача поглощать и переваривать погибшие (отмирающие или остатки разрушенных) клетки, бактерии и другие инородные частицы.
- Базофилы. Функции этих клеток полностью не изучены. Известно, что они принимают участие в аллергических реакциях, в процессах свёртываемости крови, активизируются при воспалениях.
Плазматические клетки (плазмоциты) участвуют в образовании антител и в норме присутствуют в очень низком количестве только в крови детей, у взрослых — отсутствуют и могут появиться только в случае патологий.
Исследование качественных и количественных характеристик лейкоцитов способно помочь при постановке диагноза, так как при любых изменениях в организме процентное содержание одних видов клеток крови увеличивается или уменьшается за счёт увеличения или уменьшения в той или иной степени других.
Врач назначает данный анализ для того, чтобы:
- получить представление о тяжести состояния больного, судить о ходе заболевания или патологического процесса, узнать о наличии осложнений;
- установить причину заболевания;
- оценить эффективность назначенного лечения;
- спрогнозировать исход заболевания;
- в некоторых случаях — оценить клинический диагноз.
Лейкоциты выше нормы
Превышение нормы лейкоцитов в плазме крови называется лейкоцитоз. Лейкоцитоз не является заболеванием, а только сигналом о возможных проблемах в организме. Повышение лейкоцитов может быть вызвано как физиологическими причинами, так и являться признаком патологических процессов.
Физиологический лейкоцитоз характеризируется увеличением числа белых клеток не более 12-13 х 109/л, при нем не наблюдается сдвига лейкоцитарной формулы крови, а увеличенные значения быстро приходят в норму. Он может быть абсолютно нормальной реакцией организма на тот или иной раздражитель, на который реагирует иммунная система.
Физиологические факторы повышения уровня белых кровяных клеток:
- Физическая нагрузка
- Курение
- Эмоциональные переживания и состояние стресса (способны вызывать значительные перепады лейкоцитов)
- Забор анализа крови сразу после еды
- Беременность, период менструации, климакс (время гормональной перестройки у женщин)
- Прием определенных медикаментов (химиопрепараты, анаболические стероиды, антибиотики)
Повышенные лейкоциты в крови также могу быть следствием патологических состояний:
- Инфекции (грибковые, вирусные бактериальные)
- Аллергия
- Заболевания костного мозга
- Лейкемия
- Аутоиммунные заболевания
- Туберкулез
Расширенный анализ крови с подсчетом лейкоцитарных групп позволяет глубже разобраться в проблеме и точнее идентифицировать заболевание. По росту числа тех или иных видов белых клеток можно определить природу и локализацию воспалительного процесса.
Когда повышается нейтрофильная группа, подозревают воспалительный процесс, наличие инфекции или внутреннее повреждение тканей; если уровень нейтрофилов очень сильно повышен, то это может сигнализировать об онкологии, туберкулезе или сильной интоксикации.
Эозинофилы повышаются при аллергии, непереносимости лекарственных средств или поражении паразитами.
Повышение базофилов – сигнал о проблемах с почками, кишечником или селезенкой.
Лимфоцитоз (повышение лимфоцитов) – признак вирусного поражения.
Увеличение моноцитов указывает на то, что человек перенес инфекционную болезнь и находится сейчас в процессе выздоровления. Также может являться маркером некоторых видов опухолей.
Следует помнить, что лейкоцитоз не является заболеванием или синдромом, это сигнал «тревоги» в теле человека, признак того, что организм адаптируется под новые условия. Поэтому специфическая симптоматика не всегда характерна. Тем не менее, при патологическом повышении лейкоцитов часто наблюдают:
- повышение температуры тела
- повышенная потливость (особенно ночью)
- слабость, головокружение, астения, упадок сил
- спазмы кишечника
- ноющие мышечные и суставные боли
Причины повышения лейкоцитов во время беременности
Повышение лейкоцитов в допустимых границах у беременных обусловлено повышением защитных свойств организма женщины в связи с вынашиванием плода. Увеличение лейкоцитного числа может также указывать на завершение беременности (перед родами и во время них), перенапряжение мышц, повышенную эмоциональность женщины.
Уровень лейкоцитоза более 15 х 109/л сигнализирует о патологических изменениях (воспалительные процессы, вирусные или бактериальные поражения, интоксикации) в организме беременной. Наиболее часто встречающимися причинами являются:
- внутренние кровотечения
- половые инфекции
- вирусные простудные заболевания
- бронхит, пневмония, отит, гайморит (обострение)
- аллергия
- цистит, почечные колики
- болезни печени
- ожоги; травмы
- пищевые отравления
Если вовремя обнаружить причину патологического повышения лейкоцитов, то можно предупредить развитие серьезных осложнений и обезопасить женщину и вынашиваемый плод.
Причины повышения у детей
Незначительное повышение лейкоцитов у детей вызывают такие физиологические факторы:
- прием пищи
- физические нагрузки
- затяжной крик или плач
- стресс
- резкий перепад температуры окружающей среды
- реакция на прививку или некоторые лекарства
- послеоперационный период
Вышеуказанные причины быстро устраняются, а повышенные лейкоциты у ребенка нормализуются самостоятельно и не требуют лечения.
Значительное повышение лейкоцитов у ребенка – признак болезни. Дети подвергаются тем же патологиям, что и взрослые.
Откуда берут кровь
В принципе для анализа годен материал, взятый как из пальца, так и из вены пациента. Однако сегодня специалисты предпочитают брать кровь именно из вены, потому что считается, что такой анализ будет более точным. Но насколько верным будет результат, зависит и от пациента. Нужно исключить любой влияющий на анализ фактор перед забором крови.
Как будет происходить забор? Очень просто. Рано утром, обычно в промежутке между 8.00 и 10.00 вам необходимо прийти в лабораторию, где у вас возьмут образец крови из вены. После этого вы сможете вернуться к привычной жизни, дожидаясь результата анализа. Не задавайте себе вопроса, кровь на рв натощак или же нет, конечно, и только на голодный желудок!
Несмотря на то, что каждый год в арсенале врачей появляется много новых диагностических методов, реакция Вассермана используется уже более 100 лет. Этот анализ хоть и может дать ложноположительный результат, но считается одним из самых точных в определении сифилиса. Если вам назначен данный анализ, обязательно его сдайте, ведь лучше перестраховаться, чем обнаружить у себя болезнь на поздней стадии.
Статья написана по материалам сайтов: www.zppp.saharniy-diabet.com, diagnozlab.com, www.invitro.ru, sovets.net, krov.expert.
Отклонение значений от нормы
Лейкоцитарная формула может значения своих компонентов в зависимости от того или иного заболевания.
Нейтрофилы
Значения выше нормы характерны для:
- инфекционных заболеваниях;
- воспалительном процессе в каком-либо органе;
- ревматические заболевания;
- острое воспаление поджелудочной железы (панкреатит);
- ожоги большой площади тела;
- некоторые формы рака костного мозга.
Значения ниже нормы могут быть при:
- вирусных инфекциях (гепатит В, СПИД, грипп, корь);
- массивном гнойном процессе (обширные гнойные раны, сепсис);
- апластической анемии;
- некоторые типы рака костного мозга.
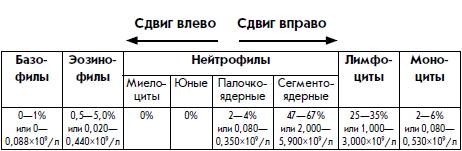
Сдвиг лейкоцитарной формулы влево
Под этим термином понимается увеличение содержания в периферической крови незрелых нейтрофилов (палочкоядерных), а в некоторых случаях появление юных форм лейкоцитов (метамиелоцитов), которые в норме присутствуют только в красном костном мозге. Такое состояние характеризует мощный воспалительный процесс, когда зрелые нейтрофилы погибают в большом количестве, а костный мозг вынужден выпускать на борьбу с инфекцией еще несозревные клетки крови.
Сдвиг лейкоцитарной формулы вправо
В этом случае, наоборот, в периферической крови уменьшается содержание зрелых форм нейтрофилов. Такое характерно для хронических заболеваний печени, почек, а также мегабластической анемии.
Эозинофилы
Значения выше нормы говорят о наличии:
- аллергического процесса (сенной насморк, бронхиальная астма, аллергия на лекарства);
- заражения внутренними паразитами (глисты, амеба).
Значения ниже нормы могут быть при следующих состояниях:
- при лечении препаратами глюкокортикостероидов;
- при некоторых эндокринных заболеваниях (синдром Иценко-Кушинга).
Базофилы
Базофилы могут повышаться при:
- злокачественных новообразованиях лимфатических узлов и костного мозга;
- полицетемии;
- анафилактическом шоке, отеке Квинке и других аллергических реакциях немедленного типа.
Уменьшение числа базофилов наблюдается у больных:
- при лечении глюкокортикостероидами;
- с повышенной функцией щитовидной железы;
- в острую фазу инфекционного процесса.
Моноциты
Причины повышения количества моноцитов:
- туберкулез;
- венерические заболевания (сифилис);
- острые инфекционные заболевания бактериальной природы;
- заболевания соединительной ткани, в том числе ревматоидные;
- рак различной локализации (желудка, молочных желез, костного мозга, лифатических узлов).
Уменьшение числа моноцитов наблюдается при:
- лечении препаратами кортикостероидов;
- апластичекой анемии.
Лимфоциты
Лимфоциты увеличиваются в следующих случаях:
- вирусные инфекции;
- туберкулез;
- хронический лимфолейкоз;
- неходжкинская лимфома.
Причинами снижения уровня лимфоцитов могут служить:
- СПИД;
- химио – и радиотерапия злокачественных новообразований;
- врожденные иммунодефициты;
- апластическая анемия;
- лечение кортикостероидами;
- после трансплантации органов при приеме иммуносупрессирующих препаратов;
- системная красная волчанка.
Нейтрофилы
Самая большая популяция из всех лейкоцитов. Их главная функция – активная защита организма от бактерий и грибков. Циркулируя с током крови по организму нейтрофилы способны обнаруживать места повреждения тканей и проникших в организм болезнетворных агентов. С помощью амебовидных движений они проникают в очаг воспаления и уничтожают бактериальную или грибковую клетку, захватывая их путем фагоцитоза. В крови циркулируют нейтрофилы на различных стадиях развития. Друг от друга они отличаются строением ядра. Выделяют следующие разновидности нейтрофилов:
- миелоциты и метамиелоциты – юные формы;
- палочкоядерные – незрелые;
- сегментоядерные – зрелые.
Миелоциты и метамиелоциты в периферической крови практически не встречаются. Они находятся в красном костном мозге.