Симптомы
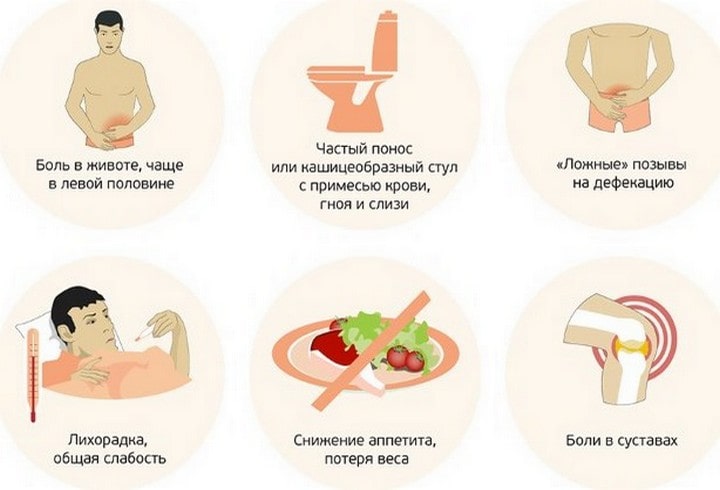
Воспалительный процесс в кишечнике сопровождается различными признаками. Они зависят от причины заболевания и возрастных особенностей, обширности процесса.
Симптомы колита у детей и подростков чаще всего связаны с инфекционными факторами, алиментарной погрешностью. Поэтому в большинстве случаев патология носит острый характер и яркую клинику. Выражен интоксикационный синдром (повышение температуры, вялость, слабость), быстрее нарастают проявления обезвоживания, которые требуют назначения инфузионной терапии, антибактериальных препаратов. Выражено учащение стула до 15 раз в сутки.
Симптомы колита у взрослых обусловлены хроническим течением процесса:
- обезвоживание, сухость во рту, снижение тургора кожи;
- частые позывы к дефекации;
- нарушения стула (поносы, запоры и их чередование);
- озноб, повышение температуры;
- метеоризм.
Патологические проявления нарастают постепенно. Среди причин заболевания превалируют аутоиммунные, неспецифические состояния, сопутствующая патология. Преимущественно применяют патогенетическое лечение.
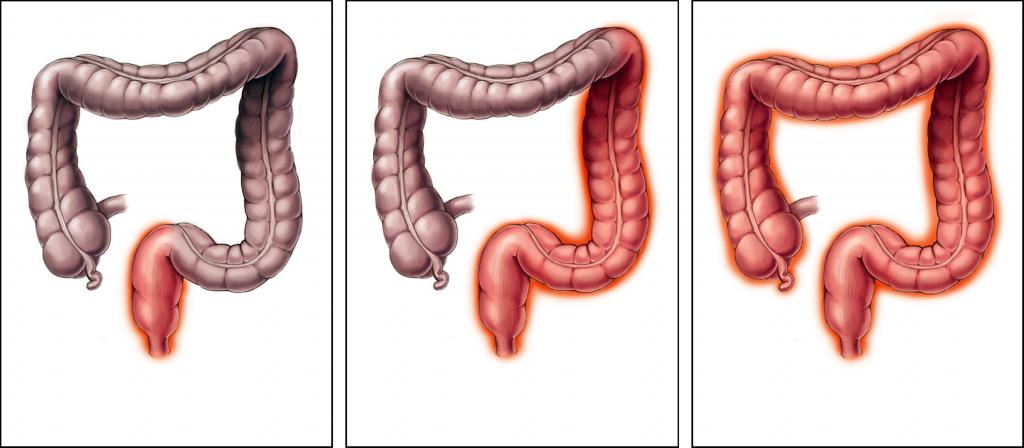
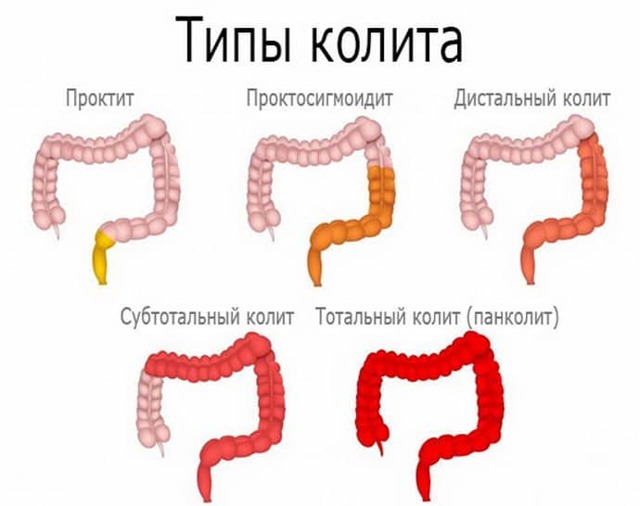
Симптомы в зависимости от локализации
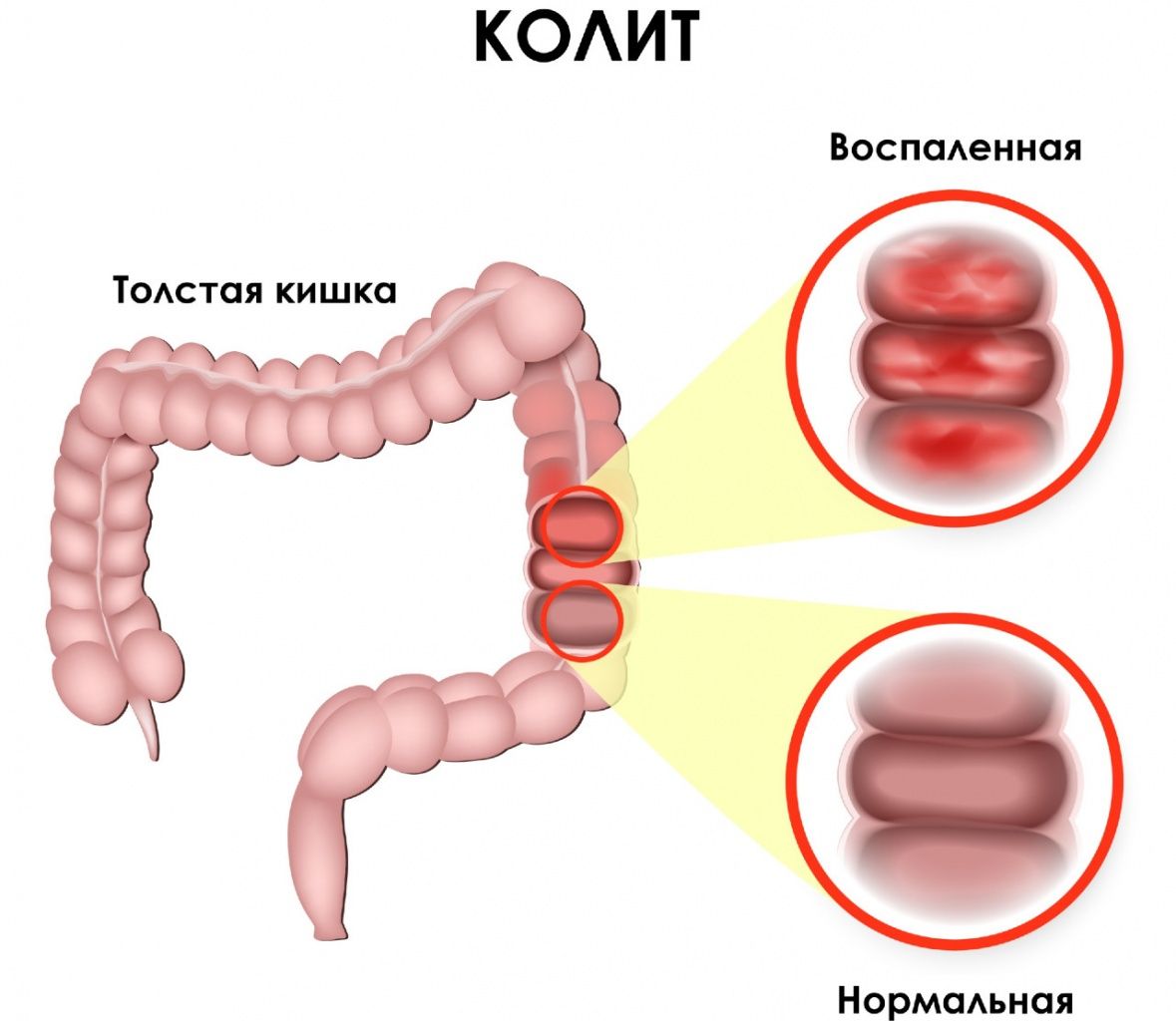
Поражение слизистой оболочки в разных отделах толстого кишечника характеризуется отличительными признаками. По ним можно заподозрить локализацию воспалительного процесса. Разновидности колита и их симптомы представлены в таблице 2.
Таблица 2. Характерные симптомы колита в зависимости от локализации
| Область воспаления | Клинические признаки |
| Правосторонний колит (тифлит) | Отмечается дискомфорт и чувство сдавления в правом боку, подвздошной области, возникает после еды через 2-3 часа.
Сопровождается жидким или кашицеобразным стулом. |
| Левосторонний колит (проктосигмоидит) | Боли спастические, часто не связанные с приемом пищи, локализуются в левом боку.
Определяется задержка стула. Часто позывы возникают утром натощак, провоцируются при наклонах, прыжках, на холоде, в стрессовых ситуациях. Кал жидкой консистенции или частицами со свободной жидкостью, примесью слизи, крови. |
| Поперечная ободочная кишка (трансверзит) | Отмечаются позывы сразу после еды. Частота стула в сутки до 4-5 раз.
Болевой синдром беспокоит в верхней половине живота, в околопупочной области. |
| Диффузное поражение | Характеризуется болевыми ощущениями по всему животу, чередованием запора и послабления стула, субфебрильной температурой.
Длительное течение заболевание приводит к потере массы тела, астении. |
Острая форма
Внезапное начало заболевания чаще всего свидетельствует об инфекционном заболевании. В статьях и медицинских текстах говорится о том, что в большинстве случаев причина воспалительного процесса в толстом кишечнике — размножение патогенных и условно-патогенных бактерий. Симптомы острого колита могут приводить к быстрому ухудшению состояния. Поэтому следует немедленно обратиться к специалисту, если есть жалобы на:
- резкую схваткообразную боль в животе по ходу кишечника;
- жидкий или водянистый зловонный стул с примесью зелени, слизи, крови;
- частые позывы на дефекацию, тенезмы;
- урчание, вздутие живота;
- выделение слизи с кровью во время дефекации по типу «малинового желе»;
- повышение температуры;
- нарушение самочувствия в виде потливости и периферических нарушений кровообращения на фоне спастических проявлений.
Внимание!
Диарея приводит к потере жидкости и обезвоживанию, что требует регидратации под контролем врача.
Лечение колита
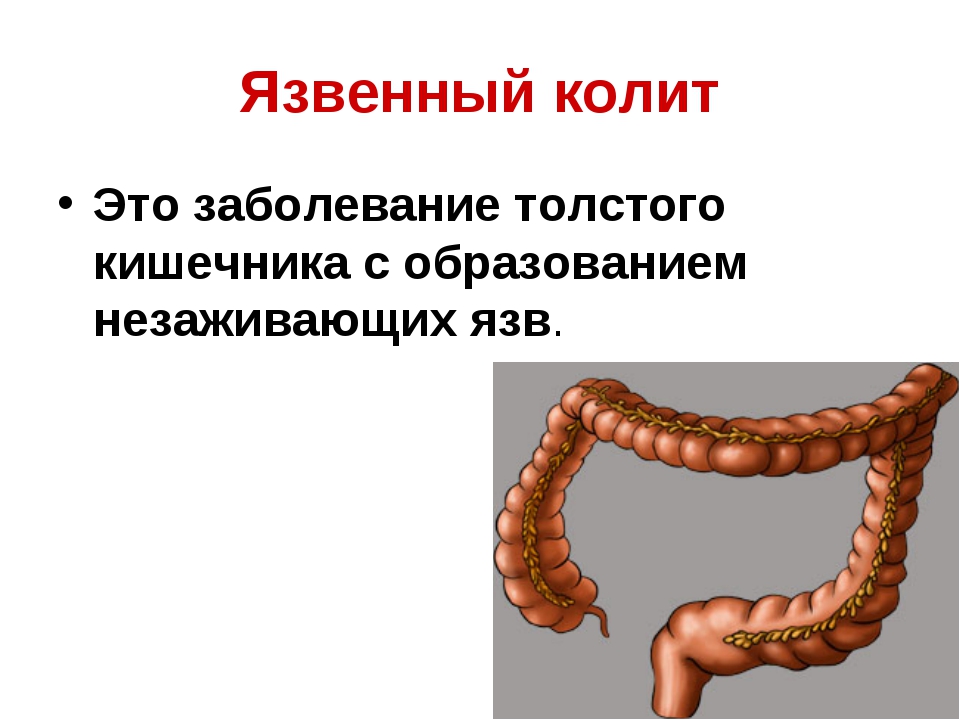
Методы лечения заболевания зависят от причины патологии. Терапия является консервативной, а лечение язвенного колита может подразумевать хирургическое вмешательство, при котором удаляется часть кишки.
В ходе лечения могут быть предприняты следующие меры:
- Антибиотики (Цифран, Энтерофурил, Альфа Нормикс). При инфекционной патологии назначаются антибиотики, которые выписывает врач. Антибактериальные препараты воздействуют на определенный вид бактерий, и если неправильно подобрать лекарства, то можно усугубить колит.
- Болеутоляющие средства. Чтобы снять боли, то принимают спазмолитики и нестероидные противовоспалительные средства, такие как: Папаверин (Но-Шпа), Ибупрофен, Дротаверин.
- Пробиотики. Перечисленные препараты негативно влияют на микрофлору кишечника. Именно поэтому после лечения антибактериальными препаратами доктор назначает пробиотики: Бификол, Бифидумбактерин, Линекс.
- Средства против поносов и запоров. При сильной диарее помогает прием Лоперамида, а от запоров следует делать очистительную клизму.
Лечение колита в серьезных случаях происходит с помощью противовоспалительных препаратов с глюкокортикоидами
Важно повышать иммунитет, принимая аскорбиновую кислоту и витамины группы В.. Лечение язвенного колита сложнее остальных форм заболевания
Применяются ректальные свечи Месакол, Салофальк и Мезавант. Также возможен прием кортикостероидов (Гидрокортизон).
Лечение язвенного колита сложнее остальных форм заболевания. Применяются ректальные свечи Месакол, Салофальк и Мезавант. Также возможен прием кортикостероидов (Гидрокортизон).
Перед использованием медикаментозных средств следует проконсультироваться с врачом. При хроническом течении патологии гастроэнтерологи рекомендуют санаторно-курортное лечение.
Диета
При запорах больному колитом разрешается есть фрукты и овощи в чистом виде. При поносе можно есть свежие протертые блюда.
При колите кишечника полезны:
- нежирное мясо или птица;
- сухарики или черствый хлеб;
- вареные овощи.
Главное при этом желудочно-кишечном заболевании – уменьшить количество углеводов
Важно, чтобы пища не была холодной или горячей. В качестве напитков разрешено пить:
- отвары шиповника и черной смородины;
- некрепкий кофе;
- чай;
- соки из фруктов (кроме абрикосового и виноградного).
Что нельзя есть при колите
Не менее важно соблюдать диету, которая включает дробное питание (часто, мелкими порциями), а также ограничение в употреблении блюд:
- копченых;
- соленых;
- маринованных;
- сырых;
- жареных.
Негативно влияют на состояние толстой кишки:
- молочные продукты;
- ячневая каша;
- овсянка;
- пшенная каша;
- алкоголь;
- газировки;
- шоколад.
Вот что нельзя есть при колите. Точный перечень разрешенных и запрещенных продуктов выдаст гастроэнтеролог.
Профилактика
Предупредить заболевание у взрослого можно в большинстве случаев
Для этого важно устранить негативное влияние провоцирующих факторов, таких как неправильное питание, вредные привычки, гиподинамия, своевременно лечить сопутствующие хронические заболевания. Особый подход необходим для больных неуточненными формами, учитывая сложные патогенетические механизмы воспаления и неспецифические симптомы
Вторичная профилактика колита при обострении заключается в строгом соблюдении курса лечения. Это помогает быстро достигнуть ремиссии и избежать осложнений
Важно придерживаться правильного рациона питания, соблюдать режим дозированных физических нагрузок, что способствует нормализации моторной функции и обменных процессов
На третичном этапе проводят профилактику рецидива заболевания
Уделяют внимание пациентам, которые страдают неспецифическим язвенным колитом, атонией кишечника. Такими пациентами занимаются санатории и реабилитационные центры с широким спектром физиотерапевтических процедур
Дополнительно назначают противорецидивные курсы лечения.
Колит является серьезным заболеванием мультифакториальной природы, которое характеризуется различной клинической симптоматикой. Своевременное обращение к врачу и своевременная диагностика позволяет подобрать правильную терапию для скорейшего выздоровления пациента.
Лечение
Лечение заболевания направлено на восстановление работы пищеварительного тракта, восстановление баланса микрофлоры кишечника, уменьшение неприятных симптомов. На основании полученных данных дополнительного обследования гастроэнтеролог рекомендует план терапии.

Лечение катарального колита включает следующие методы:
- Диету — питание в зависимости от стадии патологического процесса, возраста пациента и степени тяжести воспаления.
- Прием лекарственных препаратов.
- Применение народных средств.
- Физиотерапевтические процедуры.
Лечение лекарственными препаратами
Лечение медикаментозными средствами рекомендуют с учетом вида патологии, стадии заболевания. Острый катаральный колит лечится с учетом этиологических факторов. Если воспалительный процесс возник вследствие инфицирования патогенной флорой, назначают антибиотики или кишечные антисептики. Вирусная кишечная патология требует дополнительной терапии, которая устраняет неблагоприятные симптомы.
Обычно острая форма колита сопровождается повышением температуры и диареей, что приводит к обезвоживанию. В этом случае основными лекарствами являются растворы для оральной регидратации и инфузионная терапия.
Хронический воспалительный процесс сопровождается запором или диареей, вздутием живота, болевым синдромом. Поэтому применяют препараты патогенетического и симптоматического направления.
При любой форме катарального колита применяют вспомогательную терапию, которая представлена:
- Спазмолитиками.
- Сорбентами.
- Пробиотиками и пребиотиками.
- Ферментами.
- Кишечными антисекреторными веществами.
Питание

Рацион при воспалительной патологии кишечника рекомендуют с учетом функциональных особенностей ЖКТ, формы заболевания. Диета при катаральном колите в остром периоде соответствует столу 4а. Основа рациона — углеводная пища. Продукты варят, готовят на пару. Подают блюда жидкой и полужидкой консистенции. Принимают пищу до 6 раз в сутки.
После нормализации стула меню расширяют, добавляют растительные жиры и белки. Переходят на стол 4б.
Разрешают:
- отварное мясо говядины, индейки, кролика:
- супы на некрепком бульоне или воде;
- каши;
- овощи и фрукты с умеренным содержанием клетчатки;
- подсушенный хлеб.
Ограничивают:
- молочные продукты;
- соки;
- жирное мясо и рыбу;
- ржаной хлеб.
Запрещено есть овощи, вызывающие брожение в кишечнике.
Хронический катаральный колит может сопровождаться запором или диареей. Поэтому при послаблении стула советуют стол 4. Если у пациента отмечается задержка стула, назначают стол 3. Нельзя включать в меню маринады, жареную, острую, жирную еду, алкоголь, копчености.
Чтобы нормализовать режим дефекации, включают:
- чернослив;
- компот из кизила, черноплодной рябины, айвы.
Народные средства
Появление симптомов, которые говорят о воспалении кишечника, значительно нарушают состояние больного. Наряду с приемом таблеток патологию можно дополнительно лечить в домашних условиях с помощью натуральных средств.
Народные рецепты готовят из трав, кореньев, семян, цветов и продуктов питания специальным образом. Средства мягко устраняют неприятные проявления, уменьшают воспалительный процесс, улучшают пищеварение.
Лечение катарального колита народными средствами проводится настоями, отварами и настойками на основе сырья:
- шалфея;
- мяты;
- тмина;
- ромашки;
- календулы;
- облепихи;
- укропа;
- семян подорожника;
- льняного семени;
- листьев малины.
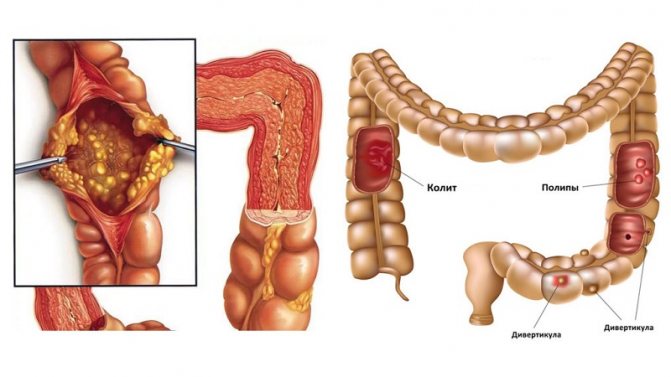
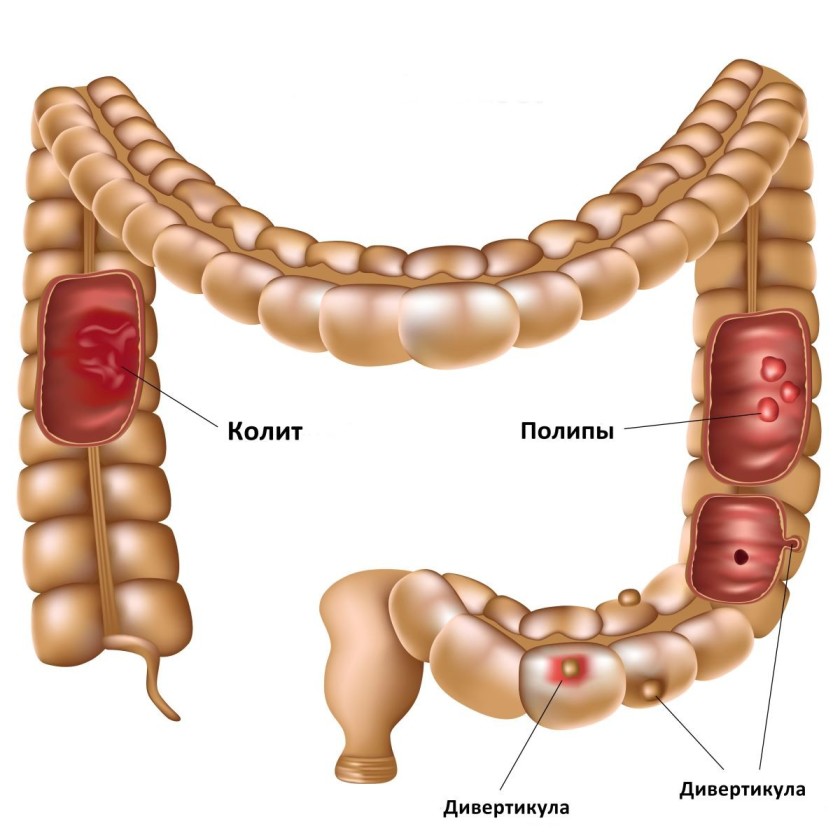
Классификация
Колиты условно разделяют на две основные группы:
- инфекционные;
- неинфекционные.
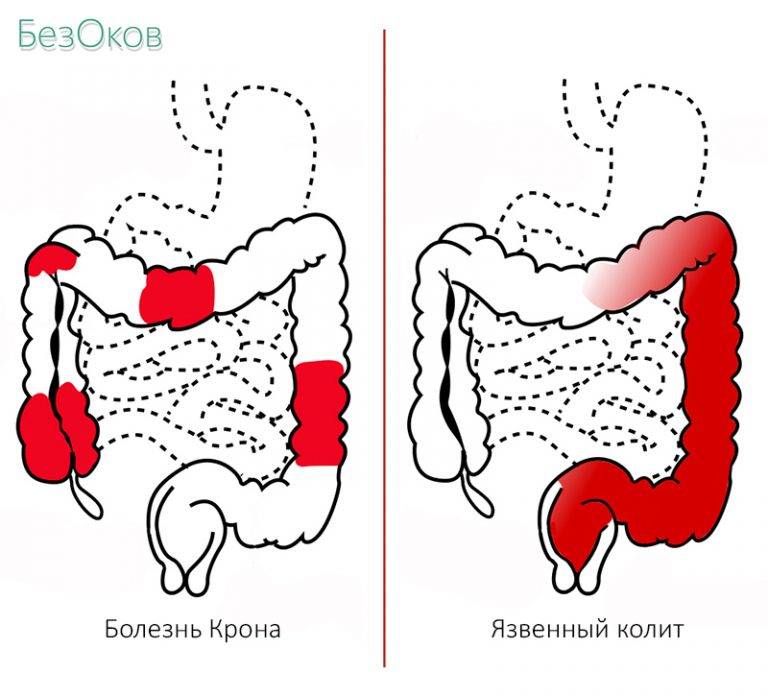
Первые протекают остро и являются следствием попадания в организм инфекционных патогенов (вирусы, бактерии, грибы). Хроническое течение характерно для неинфекционного колита. Выделяют следующие его виды:
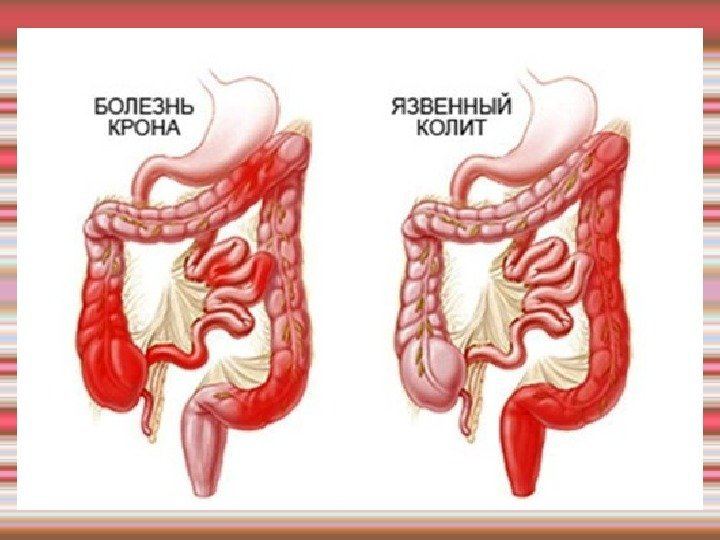
- неспецифический язвенный;
- болезнь Крона;
- микроскопический;
- ишемический;
- коллагеновый;
- эозинофильный;
- лимфоцитарный;
- лучевой;
- синдром Бехчета;
- обусловленный приемом лекарственных препаратов.
Отдельно выделяют псевдомембранозный колит. Он относится к смешанной форме патологии, так как вызван бактерией Clostridium difficile и в то же время имеет хроническое течение.
Лечение
Терапевтическая схема обычно включает целый комплекс мероприятий:
- модификацию питания;
- противовоспалительные средства;
- коррекцию иммунного ответа;
- нормализацию моторной функции кишечника;
- устранение дисбиоза;
- витамины;
- физиотерапию.
Диета
Питание при хроническом колите должно быть дробным, нужно избегать длительных перерывов между приемом пищи. Из рациона исключают «тяжелые» для кишечника продукты:
- специи;
- сырые овощи с грубой клетчаткой;
- орехи;
- жирные сорта мяса и рыбы.
Из молочных продуктов разрешаются только зрелые сыры, запрещены цельное молоко, сметана, йогурты. Если есть проявления пищевой аллергии, также потребуется отказаться от клубники, меда, апельсинов, лимонов, шоколада.
Противовоспалительные средства
К ним относятся производные 5-аминосалициловой кислоты (5-АСК):
- Сульфасалазин;
- Пентаса;
- Салофальк.
Одним из новых направлений в лечении хронических колитов стало назначение Инфликсимаба. Препарат представляет собой антитела к одному из компонентов воспалительной реакции − фактору некроза опухоли (ФНО). В частности, доказана эффективность Инфликсимаба в лечении болезни Крона.
Реже в терапевтическую схему включают кортикостероиды (Преднизолон) и иммуносупрессоры (Азатиоприн, 6-меркаптопурин, Циклоспорин А). Они имеют ряд побочных эффектов, поэтому их назначают только при отсутствии эффекта от производных 5-АСК.

Иммуномодуляторы
У людей с длительно текущим хроническим колитом (более 10 лет) снижается выработка интерферонов. Особенно часто это наблюдается в случаях, когда пусковым фактором является вирусная инфекция.
В клинической практике наиболее часто применяют Виферон (рекомбинантный α-2b-интерферон). Другие препараты с иммуномодулирующим эффектом: Ликопид, Кипферон, Полиоксидоний.
Защита слизистой и нормализация моторики
Для восстановления и защиты слизистой оболочки желудочно-кишечного тракта необходимы гастропротекторы на основе ребамипида (ребагит): он работает на всё протяжении ЖКТ и на всех трёх структурных уровнях оболочки. Это нужно как при микро-, так и при макроповреждениях (ярозиях, язвах).
В зависимости от выраженности тех или иных симптомов назначают прокинетики (Итомед) или спазмолитики (Метеоспазмил).
Если колит сопровождается запорами, показаны слабительные:
- растительного происхождения: Рамнил, Тисасен;
- производные дифенилметана: Бисакодил, Изаман;
- увеличивающие объем каловых масс: Ламинарид, Лактулоза.
Для однократного применения подходят свечи (с глицерином, ревенем) или микроклизмы (Микролакс).
Пробиотики
Входящие в их состав лакто- и бифидобактерии снижают патогенность вирусов и бактерий в просвете кишечника. Это обеспечивает более высокий общий и локальный иммунитет.
При хроническом колите показаны следующие пробиотики:
- Бифиформ;
- Нормофлорин;
- Линекс;
- Максилак;
- Аципол и др.
Преимущество следует отдавать пробиотикам, не содержащим молоко и лактозу. К таковым, например, относятся Бифиформ и Нормофлорин.
Витамины
Из-за длительного воспалительного процесса в кишечнике нередко возникает недостаточность витаминов группы В и антиоксидантов (витамины Е, А, С). Поэтому желательно принимать витаминные комплексы.
Хорошим эффектом обладают комбинированные препараты (поливитамины + пробиотик). Например, Мультитабс Иммуно Плюс содержит бактерии Lactobacillus rhamnosus, которые восстанавливают биоценоз кишечника.
Физиотерапия
В период ремиссии или невыраженного обострения назначают физиопроцедуры. В основном это тепловые методы лечения: озокерит, лечебные грязи, торфогрязи. Положительный эффект оказывают индуктотермия, сантиметровые волны, минеральные ванны.
Санаторно-курортное лечение предусматривает прием минеральной воды. При хроническом колите с запорами показаны Ессентуки №17, Балтинская. При колите с диареей: Березовская, Ессентуки №4, №20.
Острый колит
В легких случаях острого колита наблюдается понос, сопровождающийся коликообразными болями в животе и диспепсическими желудочными явлениями. Испражнения кашицеобразной формы, блестящи от покрывающего их слоя слизи. В более тяжелых случаях появляются тенезмы и ложные позывы, причем испражнений выделяется очень мало и появляются кровянисто-слизистые отделения. Обычно в левой подвздошной области можно прощупать спастически сокращенную сигмовидную кишку, болезненную при ощупывании. Общее состояние больного различно в зависимости от тяжести случая. Температура повышается до 38°С и даже до 39°С. В крови можно обнаружить лейкоцитоз, в моче немного белка и много индикана. Бактериологически в кале можно обнаружить только обычных обитателей кишечника – кишечную палочку, протей и т. д.
Течение острого колита различно. В чистых случаях, недизентерийного происхождения, уже в течение 5-6 дней наступает выздоровление. Более тяжелые случаи продолжаются от 1 до 3 недель. Нужно, однако, иметь в виду, что перенесенный острый колит оставляет, как правило, значительную ранимость толстых кишок, почему у больного чаще всего дело не ограничивается одним заболеванием, а появляются частые рецидивы колита.
Диагностика и лечение острого колита
Распознавание типичных случаев острого колита не представляет никаких затруднений. Однако, особенно в осенние месяцы необходимо иметь в виду острые колиты дизентерийного и малярийного происхождения; это необходимо иметь в виду в интересах правильного лечения. Исследование испражнений и крови выясняет в этих случаях истинную природу заболевания.
Лечение острых форм колита должно предполагать прежде всего диету №4 по Певзнеру, применение кишечных адсорбентов, а также препаратов, регулирующих стул, восстанавливающих микрофлору кишечника. Далее производится десенсибилизация и детоксикация соответственными средствами. Могут быть показаны витамины и иммуномодулирующие препараты, минеральные воды и ЛФК.
Если причиной болезни служит гельминтоз, то тогда проводится антипаразитарная терапия, если инфекции – антимикробная (антибиотики, сульфаниламиды и др.).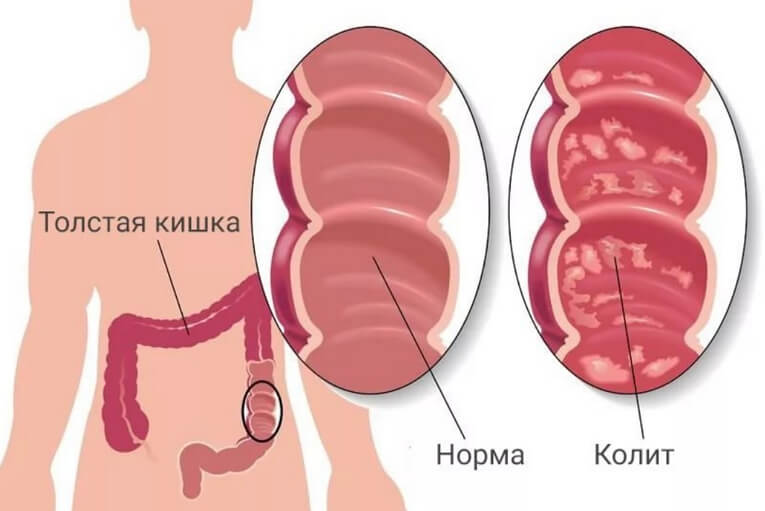
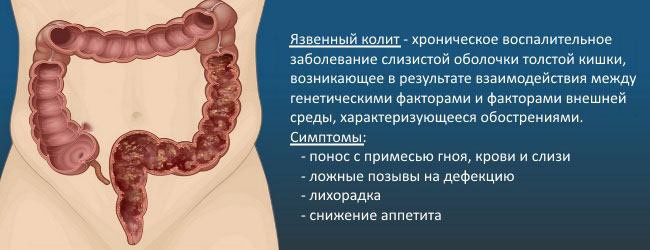
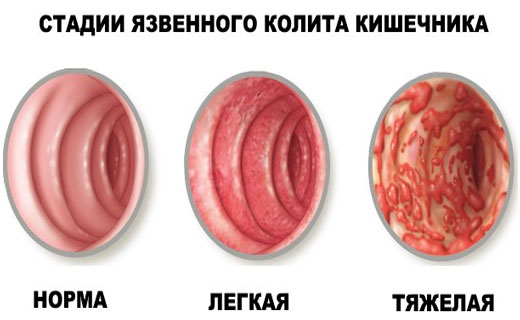
Симптомы язвенного колита
Как говорилось выше, симптомы язвенного колита крайне разнообразны и зачастую на первый взгляд не имеют никакого отношения к кишечнику. Именно поэтому нередки диагностические ошибки и неправильное лечение.
Синдром нарушения стула:
- диарея – в тяжелых случаях до 20 раз в сутки;
- примесь слизи, гноя, крови в водянистом кале;
- тенезмы – ложные болезненные позывы к дефекации;
- «ректальный плевок» – выделение небольшого количества кровянистой слизи после позыва.
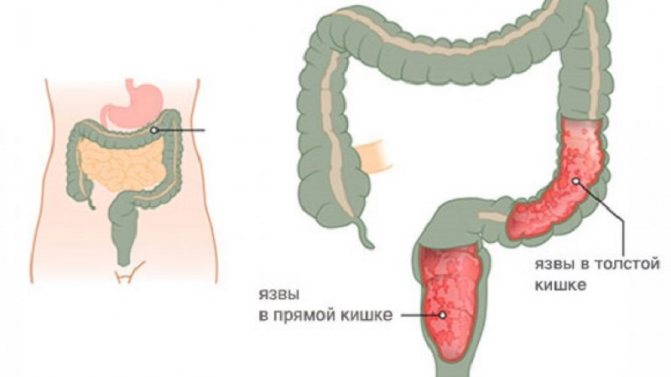
Чем обширнее поражения, тем тяжелее диарея. При дистальном колите (поражение только прямой и сигмовидной кишки) поносы могут чередоваться с запорами, вызванными спазмом вышележащих отделов кишечника.
Болевой синдром: ноющие, схваткообразные болислева и внизу живота, реже – в районе пупка. Появляются через 30-90 минут после еды, достигают максимальной интенсивности непосредственно перед дефекацией, после чего ослабевают. По мере того, как патология прогрессирует, связь между болью и приемом пищи стирается.
Геморрагический синдром. Воспаленные участки кишечника кровоточат, что постепенно приводит к развитию анемии.
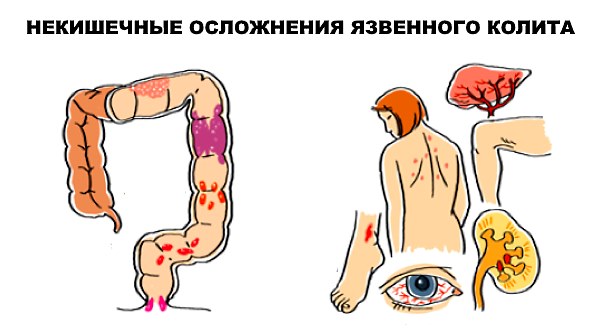
Внекишечные проявления язвенного колита есть почти у половины пациентов. Именно они создают разнообразие симптоматики и условия для диагностических ошибок.
Аутоиммунные системные проявления вызваны вовлечением в аутоиммунную реакцию других органов:
- артропатии (боли и воспаления в суставах);
- поражение кожи (гангренозная пиодермия, узловатая эритема);
- афтозный стоматит (язвочки на слизистой рта);
- воспаление склеры, радужной оболочки глаз (увеит, ирит, иридоциклит, эписклерит);
Системные проявления, вызванные метаболическими нарушениями, появляются на фоне длительного воспаления и связанных с ним изменений в организме:
- холелитиаз (камни в желчном пузыре);
- стеатоз печени, стеатогепатит;
- тромбоз периферических вен;
- тромбоэмболия легочной артерии.
Нередко пациент меняет одного узкого специалиста за другим с жалобами на внекишечные проявления прежде, чем попадает к гастроэнтерологу, который и собирает «пазл». К тому же внекишечные проявления могут начаться раньше кишечных симптомов.
Диагностика язвенного колита
Полное обследование пациента для постановки диагноза язвенный колит кишечника, помимо опроса и осмотра, включает ряд инструментальных и лабораторных процедур. Инструментальные методы диагностики:
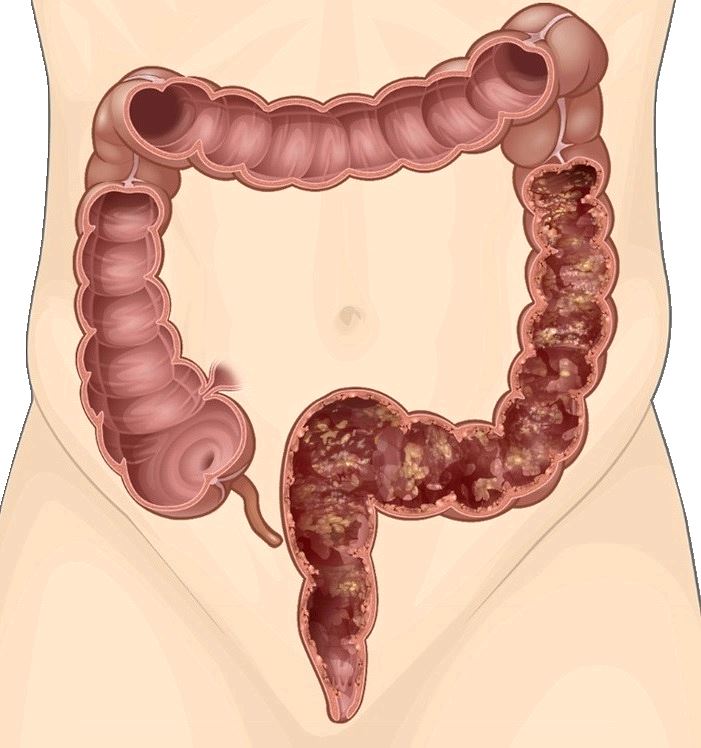
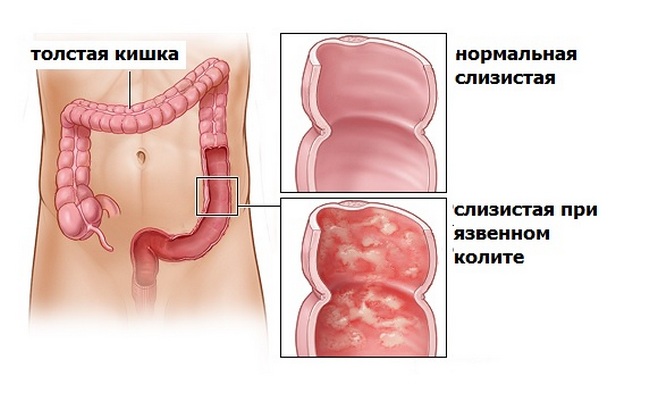
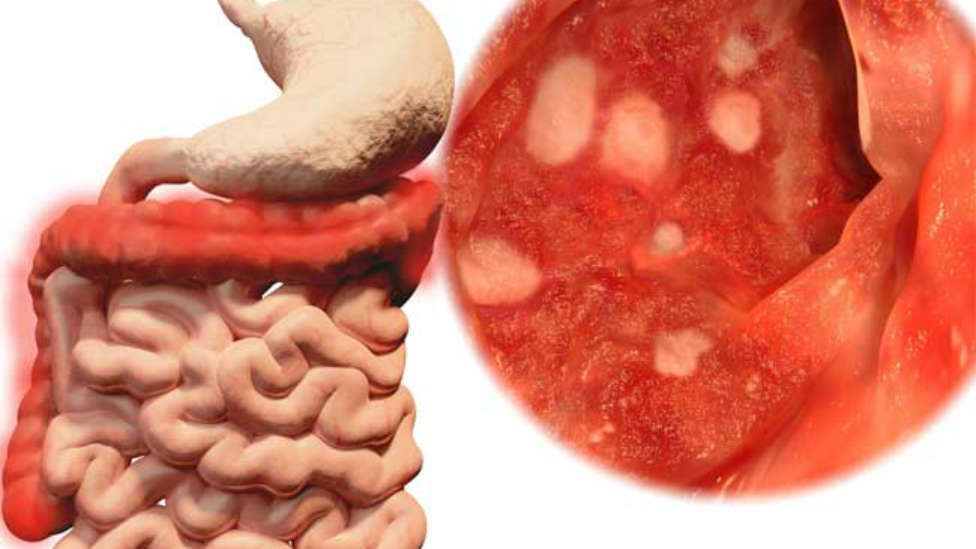
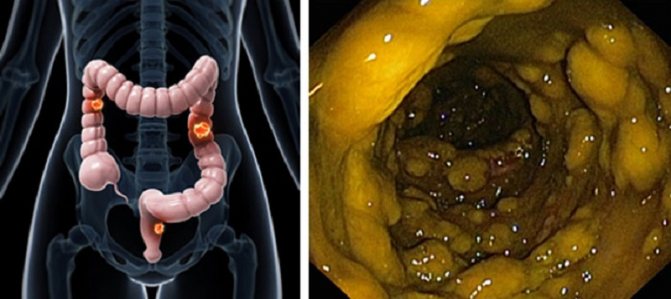
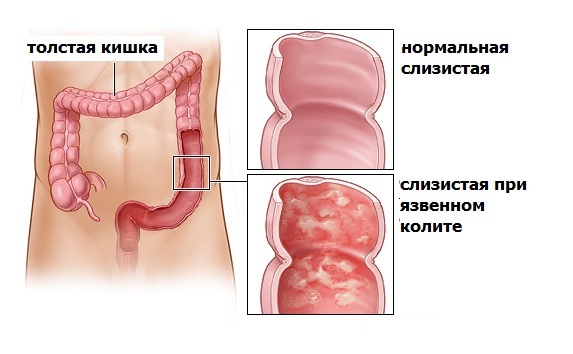
- фиброколоноскопия (ректороманоскопия) – основное эндоскопическое исследование кишечника, которое выявит патологические процессы, происходящие в слизистой – гиперемию и отек, язвы, кровоизлияния, псевдополипы, зернистость, поможет уточнить, какие отделы затронуты;
- ирригоскопия – рентгенологическое исследование толстого кишечника с помощью бариевой смеси, которое показывает расширение или сужение просвета кишечника, его укорочение, сглаживание гаустр (симптом «водопроводной трубы»), а также наличие полипов и язв на слизистой;
- гидро МРТ кишечника – современный, высокоинформативный метод, основанный на двойном контрастировании стенок кишечника (одновременном введении внутривенно и в полость органа контрастного вещества), который поможет определить границы воспалительного процесса и обнаружить внекишечные патологии, например, свищи, опухоли, инфильтраты;
- УЗИ выявляет косвенные симптомы болезни – изменение просвета кишечника и его стенок.
Лабораторные методы диагностики:
- клинический анализ крови (повышение количества лейкоцитов и СОЭ, снижение уровня гемоглобина и эритроцитов);
- биохимический анализ крови (повышение содержания С-реактивного белка и иммуноглобулинов);
- биопсия – гистологическое исследование образцов ткани;
- анализ кала на фекальный кальпротектин – особый маркер диагностики заболеваний кишечника, который при язвенном колите может повышаться до 100 – 150;
- копрограмма (наличие скрытой крови, лейкоцитов и эритроцитов).
Для дифференциальной диагностики с другими болезнями, сопровождающимися похожими симптомами, проводят:
- бактериологический посев кала (для исключения инфекционных заболеваний, например, дизентерии);
- анализ ПЦР – идентификацию возбудителей на основании их генетического материала в пробах.
Причины и классификация колита
На сегодняшний день причины возникновения колита до конца не определены, однако ведется активное изучение этой патологии, проводятся множественные исследования, благодаря которым появились предположения относительно провоцирующих факторов.
В зависимости от предполагаемых факторов возникновения колит кишечника принято подразделять на:
- Врожденные — при врожденных патологиях кишечника, функциональной недостаточности по причине генетических мутаций
- Алиментарные — нарушение характера и режима питания, несбалансированное питание — злоупотребление фаст-фудом, нерегулярный прием пищи, избыточное употребление алкоголя, бедный клетчаткой рацион, стойкая привычка употребления только вредной, но вкусной пищи.
- Инфекционный — пищевые отравления, кишечные инфекции (колит при сальмонеллезе, дизентерия), прочие инфекционные агенты (туберкулезный колит, микоплазменный).
- Лекарственные — продолжительный прием различных лекарственных средств, оказывающих влияние на кишечную микрофлору и общее состояние организма — антибиотики, НПВС, аминогликозиды, контрацептивы, слабительные средства при запорах и пр. препараты, приводящие к нарушению кислотно-щелочного баланса в кишечнике.
- Стрессы, снижение иммунитета, ухудшение общего состояния здоровья, наличие прочих хронических заболеваний ЖКТ (панкреатит, холецистит, гепатит, атрофический гастрит, поверхностный гастрит) вызывают вторичный реактивный колит.
- Токсические — которые в свою очередь подразделяются на экзогенные (длительное отравление мышьяком, фосфором, ртутью) и эндогенные (интоксикация уратами при подагре).
- Механические — злоупотребление клизмами при запоре, свечами при запоре, по причине механического постоянного раздражения слизистой кишечника.
- Аллергические — при пищевой аллергии, аллергии на лекарственные средства или определенные бактерии.
- Политологические неясного происхождения.
Чаще всего на возникновение колита, влияют сразу несколько этиологических факторов, приводящих к воспалению в толстом кишечнике, тогда речь идет о комбинированном колите.
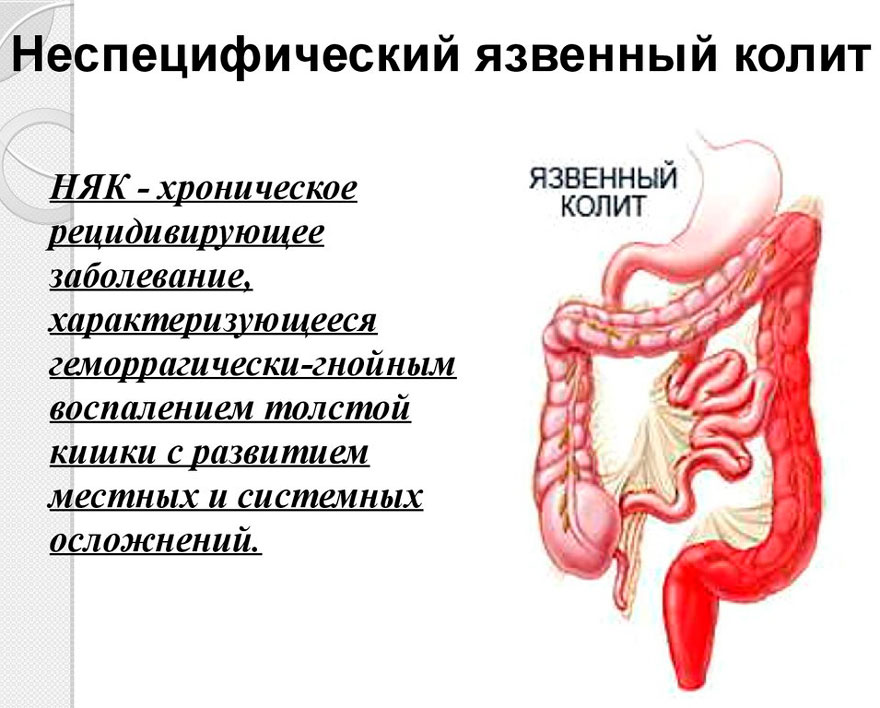
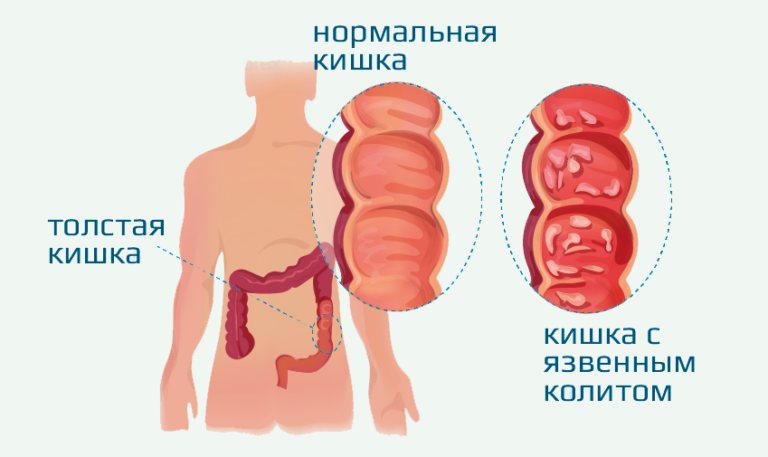
Среди всех вариантов колита кишечника наиболее тяжело поддающимся лечению консервативным путем и опасным считается неспецифический язвенный колит, при котором наблюдается различное по интенсивности деструктивно-язвенное воспаление слизистой толстой кишки. Это заболевание присуще в большинстве случаев жителям городов, которые живут в различных странах мира, при этом более подверженными являются жители северных регионов. Колит может появиться как в пожилом, так и в среднем возрасте (после 30 лет).
Прогрессивные медицинские технологии, современное тех.оснащение медицинских учреждений, облегчают диагностику пациентов с колитом кишечника. Но симптомы и лечение этого заболевания требуют от врача и пациента совместных усилий и взаимопонимания, поскольку колит это хронический недуг, который тяжело поддается лечению и порой лечится годами.
Классификация колитов:
- По течению: хронический, острый.
- По происхождению: первичный, вторичный.
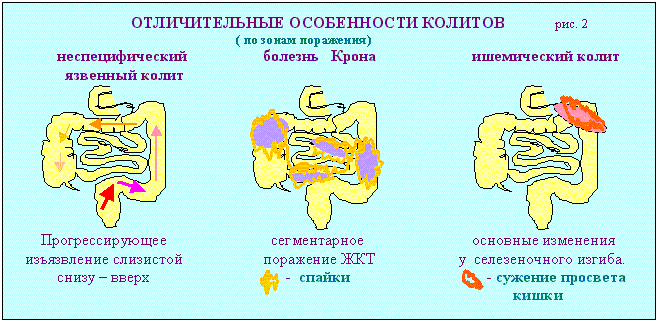
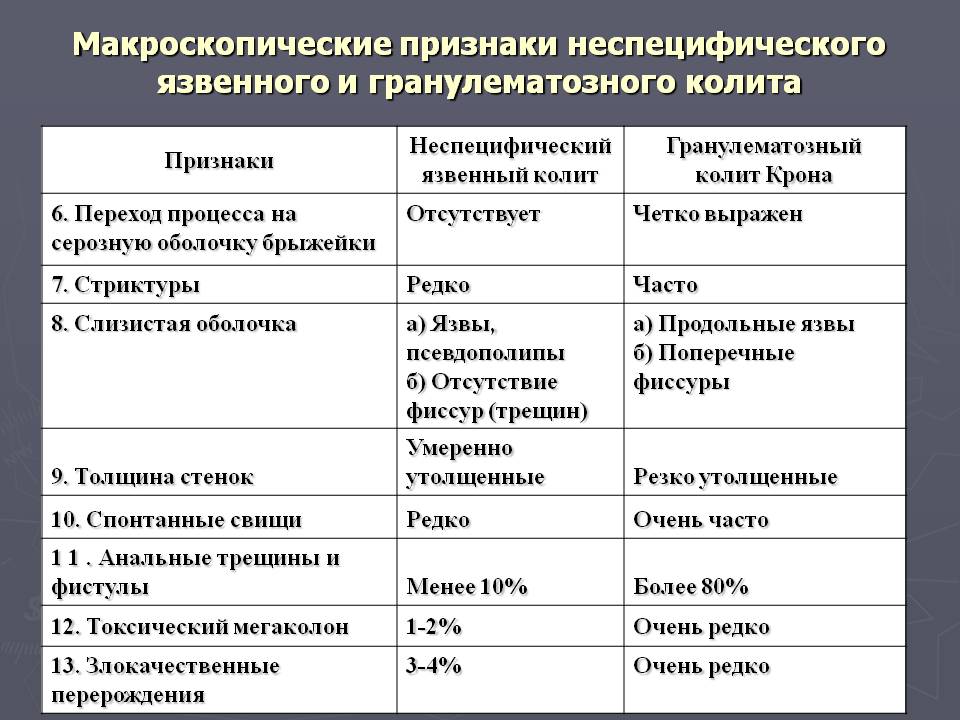
- Неспецифические колиты: ишемический, гранулематозный колит, неспецифический язвенный колит.
- По расположению: сегментарный (проктит, рекосигмоидит, сигмоидит, трансверзит, тифлит), тотальный (пантколит).
- Причинно-обусловленные колиты: мембранозный колит, который развивается при активизации клостридий, вследствие приема антибиотиков.
- Функциональные поражения толстой кишки: функциональная диарея, атонический запор, спастический запор, СРК.

Классификация
По течению инфекционные процессы в тонкой и толстой кишке можно поделить на острые, затяжные и хронические. Первые, как правило, это бактериальные и вирусные энтериты и колиты, длящиеся до 3 месяцев. Затяжные продолжаются до 3-6 месяцев. Хронические энтероколиты протекают более полугода с периодами рецидивов и ремиссий или непрерывно рецидивируют, чаще это туберкулезный процессы, колиты, вызванные цитомегаловирусами, амебами и другими простейшими, грибами и актиномицетами.
Классификация энтероколитов зависит от фактора-возбудителя болезни. Их можно поделить на две большие группы: острые и хронические, инфекционные и неинфекционные. При острой форме затрагивается только слизистая оболочка кишечника, глубокие ткани не поражаются. Хроническая форма – это затяжной энтероколит, при котором воспаляются и разрушаются глубокие слои кишечной стенки.
Другие виды синдромокомплекса:
Инфекционный энтероколит (бактерицидный, вирусный). Возбуждается бактериями, ротавирусами, энтеровирусами. Встречается в 80% случаев и почти всегда протекает в острой форме.
Псевдомембранозный (антибиотико-ассоциированный). Возникает из-за неправильного приема антибиотиков. Некоторые лекарственные препараты подавляют микрофлору кишечного тракта и создают благоприятные условия для размножения бактерии Clostridium difficile. Последняя проявляет патогенные свойства и провоцирует развитие энтероколита.
Паразитарный. Болезнь провоцируют гельминты, простейшие. Синдромокомплекс носит хронический характер.
Алиментарный. Вызван неправильным питанием.
Аллергический энтероколит. Связан с непереносимостью отдельных компонентов пищи, лекарственных препаратов.
Механический. Следствие хронических запоров, приводящих к микротравмам кишечника.
Вторичный. Его причиной становятся болезни ЖКТ, например, язва или гастрит.
Токсический. Возникает из-за разрушительного действия ядовитых веществ, повышенных дозировок опасных лекарственных препаратов.
Некротический. Тяжелое заболевание новорожденных, при которых отмирают ткани кишечника. Большинство случаев патологии зафиксировано у недоношенных и ослабленных детей. Причины возникновения некротического энтероколита неясны. Характеризуется высокой смертностью, крайне редко встречается у взрослых.
Синдромокомплекс возникает из-за негативного влияния агрессивных факторов на слизистую оболочку кишечника. Сначала возникает ее воспаление, затем клетки начинают разрушаться, затрагиваются более глубокие слои стенок кишки (при хронической форме). Пища хуже усваивается, из-за чего возникают неприятные и болезненные симптомы. Отдельного кода по МКБ-10 для энтероколита нет.
Неинфекционные энтериты и колиты отнесены в группы К50-К52. Вот обозначения некоторых из них: острая форма – К51.8; хроническая – К51.0; бактериальный энтероколит кишечника – К50.8 (специфический тип), К50.9 (неспецифический); паразитарный – К52.9; токсический – К52.1; алиментарный – К52.2; механический – К52.8; радиационный – К52.0; вторичный – К51.9.
Лечение язвенного колита
В периоды обострений рекомендуется диетический стол №4. По мере стихания симптомов рацион расширяют, ориентируясь на переносимость тех или иных продуктов.
Для уменьшения активности воспалительного процесса рекомендуют месалазин в виде ректальных суппозиториев, ректальной пены или таблеток – в зависимости от тяжести и распространенности процесса.
Чтобы улучшить регенерацию слизистой оболочки, назначают гастропротекторы на основе ребамипида. Они уменьшают активность воспаления, снижают проницаемость эпителиального барьера и способствуют скорейшему восстановлению нормальной структуры и функции кишечной стенки.
Кроме того, чтобы купировать воспаление, могут рекомендовать глюкокортикостероиды (будесонид, преднизолон), препараты, подавляющие иммунитет (азатиоприн), моноклональные антитела (инфликсимаб, адалимумаб, голимумаб или ведолизумаб).
Схемы применения и дозы определяет врач, но нужно настраиваться на длительный курс поддерживающей терапии – преждевременное прекращение лечения способствует рецидиву.
При неэффективности консервативной терапии и появлении осложнений необходима операция – удаление пораженного участка толстой кишки.