Диагноз поставлен. Что дальше?
Это ещё не приговор. Главное — действовать. Если не лечить — прогноз плохой, процесс может дойти до обширного легочного кровотечения, дополнительных тяжёлых инфекций, инвалидности и даже смерти. Однозначно, ты серьёзно осложнишь и укоротишь свою жизнь.
Классические методы направлены на две цели:
- остановку гнойно-воспалительного процесса;
- очистку лёгких от постороннего содержимого.
Схема лечения такова:
- Тебе прописывают антибиотики. Все они очень сильные, и без назначения специалиста их не следует применять.
- Удаляют гной. Это делается при помощи бронхоскопического дренажа. Процедура кажется страшной, но бояться нечего. Опытный врач проводит её очень аккуратно. Трубка, которая вводится через нос или рот, в диаметре гораздо тоньше прохода, поэтому дыхание не перекроет. Перед введением бронхоскопа тебе непременно дадут вспомогательные препараты, которые облегчат процедуру.
- Для того, чтобы мокрота хорошо отходила, нужны отхаркивающие средства, как таблетки, так и травяные сборы, и ингаляции. Хороший результат даёт специальная дыхательная гимнастика и электрофорез.
- Если есть возможность хирургического удаления поражённой части, проводится операция. Её не делают детям младше семи лет, и редко — после сорока пяти, когда развиваются тяжёлые осложнения. Но в большинстве случаев — это единственный способ избавиться от болезни полностью.
Разновидности патологии
- Цилиндрические. Причиной возникновения данной формы заболевания является склероз стенок бронхов. Расширение просвета лёгких является равномерным и присутствует на значительном их пространстве. Цилиндрические бронхоэктазы не вызывают значительного скопления гнойных масс, что благоприятно сказывается на процессе лечения.
- Веретенообразные бронхоэктазы представляют собой сужающиеся расширения, постепенно переходящие в неизмененный участок ткани. Такая форма заболевания наиболее простая в лечении, поскольку не приводит к образованию отложения гноя и затруднению процесса дыхания.
- Четкообразные формирования. При этой форме патологии происходит образование нескольких округлых участков деформации на одном бронхе. Это влечёт за собой накопление в них большого количества слизистого или гнойного содержимого.
- Мешотчатые тракционные бронхоэктазы – одна из тяжелейших форм заболевания. При ней на бронхе образуются крупные расширения круглой или овальной формы, которые заполняются гноем и мокротой.
Помимо перечисленных ярко выраженных форм бронхоэктазов, специалисты выделяют смешанный вариант протекания заболевания, при котором совмещается несколько типов расширений элементов лёгких. Чаще всего такая форма патологии образуется в результате тяжёлого протекания воспалительных процессов органов дыхания – пневмонии, туберкулёза, абсцесса лёгких. Прогноз в этом случае зависит от количества и размера образований, а также своевременности оказания медицинской помощи.
Лечение
Лечение бронхоэктазов – задача не из простых. Противокашлевые препараты больному не назначаются во избежание ухудшения его состояния. Так как заболевание носит хронический прогрессирующий характер, полностью устранить его посредством консервативного лечения достаточно проблематично.
В связи с этим пациенту назначают медикаментозную терапию, способствующую снижению прогрессирования недуга и улучшению общего состояния больного человека. В качестве дополнительного лечения можно воспользоваться народными средствами.
 Снизить активное развитие бронхоэктазов способны антибиотики. Появление рецидивов заболевания вынуждает пациента принимать средства довольно продолжительное время. В таких случаях лечение направляют на уменьшение частоты возникновения обострений с помощью муколитиков и кортикостероидов.
Снизить активное развитие бронхоэктазов способны антибиотики. Появление рецидивов заболевания вынуждает пациента принимать средства довольно продолжительное время. В таких случаях лечение направляют на уменьшение частоты возникновения обострений с помощью муколитиков и кортикостероидов.
Лечить бронхоэктазы у людей, подверженных сердечно-сосудистым заболеваниям, можно лишь с помощью мочегонных средств, способных выводить из их организма излишки жидкости. В особо запущенных ситуациях врачи вынуждены прибегнуть к хирургическому вмешательству или инструментальному лечению бронхоэктазов.
Народные методы
Устранению заболевания способствуют и народные средства. К ним можно отнести морковный сок, семена льна, настой листьев алоэ, чесночный отвар. Эти препараты разжижают бронхиальные выделения и помогают более легкому их отхождению. При тяжелой степени недуга, когда присутствуют в большом объеме гнойные массы, лечение народными средствами может быть противопоказано, и восстановлено в период ремиссии.
Каким бы безобидным не казалось лечение народными методами, применять его рекомендуется только с разрешения лечащего врача.
Этиология
Расширения бронхов, встречающиеся чрезвычайно часто, составляют всегда сопутствующее явление и последствие других заболеваний бронхов или лёгких. Происхождению их способствуют, частью косвенно, частью непосредственно, следующие моменты, действующие в отдельности или сообща:
- Повышение экспираторного давления. В то время как при спокойном выдыхании давление равно 2-3 мм ртутного столба, оно под влиянием усиленной экспирации при замкнутой голосовой щели повышается до 80 мм. Крик, пение, в особенности кашель, способствуют таким образом расширению бронхиального просвета; происходящие при этом расширения бывают большей частью цилиндрические и простираются на большие отделы бронхиальных трубок.
- Давление вследствие застаивания отделения. Повышенное отделение мокроты при невозможном выделении её вызывает веретенообразное или мешотчатое расширение бронхов. Однако закупорка только тогда ведёт к эктазии, когда ниже места закупорки развивается гнойное воспаление; и наоборот, гнойное воспаление в бронхах влечёт за собой эктазию лишь в том случае, когда закупорка ведет к застаиванию отделения. Подобно полной закупорке действует и частичный стеноз; он тоже препятствует стоку отделяемого и кроме того способствует часто тому, что к давлению отделения присоединяется еще повышенное экспираторное давление, так как при вдыхании воздух проникает через суженное место легче, чем он выходит при выдыхании.
- Также в развитии бронхоэктазий играет определенную роль особая податливость бронхиальной стенки, как это свойственно детскому возрасту, благодаря тонкости стенок бронхов, и старческому возрасту, благодаря потере упругости тканей, в особенности же как это бывает после длительных воспалений, которые ведут к разрыхлению бронхиальной ткани.
- Наконец в некоторых случаях хронической пневмонии, при старых плевритических процессах, иногда при туберкулезе играет роль ещё другой механический момент, а именно внешняя тяга под влиянием сморщивающейся соединительной ткани, заместившей при этих индуративных процессах содержащую воздух лёгочную ткань. Этим путём могут привести к расширению бронхов все болезненные процессы в окружности бронхов, сопровождающиеся образованием рубцовой ткани (перибронхит, бронхопневмонии, мозолистые плевриты, плевропневмонии).
Благодаря совместному действию этих четырех факторов, бронхоэктазии развиваются то остро, особенно у детей в течение капиллярного бронхита, при коклюше, коревой и других бронхопневмониях (такие острые, обыкновенно цилиндрические бронхоэктазии могут вполне исчезнуть), то постепенно, хронически в форме мешотчатых бронхоэктазий при старом бронхите, хронической пневмонии, плевритических процессах, бронхостенозах, туберкулезе.
Консервативные методы лечения
Лечение бронхоэктатической болезни является комплексным. Оно преследует следующие задачи:
- улучшение проходимости бронхов;
- очищение их от микробов;
- дренирование скопившегося секрета;
- уменьшение частоты обострений;
- продление периодов ремиссии;
- устранение симптомов болезни;
- предупреждение прогрессирования заболевания и развития осложнений.
Лечебная тактика зависит от тяжести состояния больного и фазы болезни. В тяжелых случаях требуется госпитализация.

При отсутствии эффекта прибегают к более радикальным мерам (хирургическому лечению).
Для облегчения состояния больного и выведения мокроты организуется позиционный дренаж. При нем человек принимает наиболее оптимальное положение тела, которое обеспечивает отхождение мокроты и очищение бронхов. Поза зависит от локализации расширенных бронхов. При поражении нижних отделов легких требуется наклон туловища вниз. Если бронхоэктазы расположены в верхних участках, то больному нужно придать возвышенное положение.
Секрет бронхов отходит лучше, когда человек лежит на противоположной бронхоэктазам стороне в положении на боку. Подобный дренаж должен проводиться минимум дважды в день. Лекарства лучше вводить после предварительного дренажа. Для лечения таких больных применяются следующие лекарства:
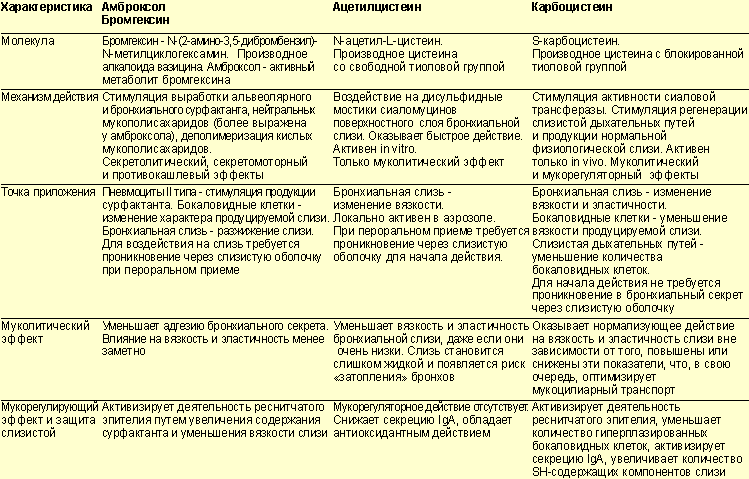
- муколитики (Амброксол, Бромгексин, Ацетилцистеин);
- антибиотики (цефалоспорины, фторхинолоны или макролиды);
- НПВС (Ибупрофен, Аспирин);
- бронхолитики (Сальбутамол, Фенотерол);
- иммуномодуляторы (во время ремиссии).

Антибиотики вводятся внутримышечно, внутривенно или эндобронхиально в процессе бронхоскопии. Хороший эффект дает физиотерапия. Она проводится только в период ремиссии и при отсутствии гнойных осложнений. Больным рекомендуется проведение ингаляций и питье щелочной воды.
Если выявлена врожденная форма заболевания на фоне дефекта альфа-1-антитрипсина, то назначаются заместительные препараты. В случае развития легочной или сердечной недостаточности может потребоваться кислородотерапия. Лечение народными средствами требует разрешения лечащего врача. Это вспомогательный метод терапии.
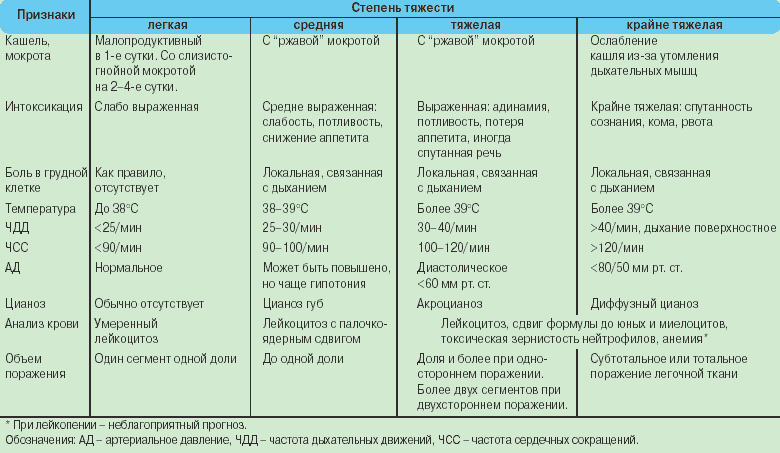
Симптомы бронхоэктатической болезни
пневмония, гнойный бронхитНаиболее распространенными жалобами пациентов при бронхоэктатической болезни являются:
- кашель;
- хрипы;
- одышка;
- боли в груди;
- повышение температуры тела;
- пальцы Гиппократа;
- снижение трудоспособности;
- потеря веса;
- отставание в развитии.
Кашель
В период обострения бронхоэктатической болезни кашель имеет следующие особенности:
- Наступление кашля в виде приступов. Несмотря на то, что мокрота отходит довольно легко, откашляться человек все равно не может. Каждое сокращение дыхательной мускулатуры ведет к выделению новой порции гноя из полости и вызывает новый приступ.
- Обильное выделение мокроты. В зависимости от размеров и количества бронхоэктазов, а также от микроорганизмов, попавших в легкие, объем мокроты, откашливаемый за сутки, может быть разным. В среднем отделяется 50 – 200 мл, но в редких случаях суточное количество превышает 0,5 л (в основном при скоплении гноя).
- Примеси гноя в мокроте. Как уже отмечалось выше, многие микроорганизмы, попадая в полость бронхоэктазов, ведут к накоплению гноя. Гной формируется из продуктов жизнедеятельности микробов, при их гибели, при выделении жидкости из слизистой оболочки бронхов, а также при разрушении клеток легких. Мокрота при этом имеет неприятный запах и характерный цвет (белый, желтоватый или зеленоватый). Цвет зависит от микроорганизма, который размножается в легких.
- Примеси крови в мокроте. Примеси крови в мокроте являются непостоянным явлением, но оно отмечается периодически у каждого третьего пациента. Кровь появляется обычно в виде прожилок. Она попадает в полость бронха в процессе гнойного расплавления стенок. В стенках проходят мелкие кровеносные сосуды (артериолы), при повреждении которых в мокроту попадает кровь. После склерозирования стенки сосуды в ней зарастают, а гной уже не приводит к ее разрушению. Поэтому у пациентов с пневмосклерозом кровь в мокроте появляется редко. В некоторых случаях (при повреждении крупного сосуда) кашель может сопровождаться выделением алой крови. Чаще это наблюдается у пациентов с туберкулезом, так как возбудители этой болезни особо агрессивно разрушают ткань легких.
- Кашель обычно появляется по утрам. Это связано с тем, что за ночь в полости бронхоэктазов скапливается большой объем мокроты. После пробуждения дыхание учащается, происходит раздражение слизистой оболочки и возникает приступ кашля с обильным отделением мокроты или гноя.
- Кашель возникает при смене положения тела. Эта особенность объясняется наличием бронхоэктазов больших размеров. Они не заполняются гноем полностью. При смене положения тела часть жидкости перетекает в просвет бронха, затрудняет дыхание и вызывает приступ кашля.
- Мокрота при бронхоэктазах часто содержит две фракции. Они обнаруживаются, если небольшое количество откашлянной жидкости поставить в прозрачный стакан. Через некоторое время менее плотная фракция, слизь, соберется в верхней части в виде мутной светлой прослойки. Внизу же четко выделится столбик непрозрачного гнойного осадка белого или желтоватого цвета.
при одностороннем расположении полостейэто наиболее частая локализацияобычно в детстве и в подростковом возрасте
Стадии развития и симптоматика заболевания
Симптомы и методы лечения бронхоэктазов зависят не только от их разновидности, но и от фазы развития заболевания. По этой причине выделяют две стадии протекания бронхоэктатической болезни:
Стадия обострения. Эта фаза характеризуется проникновением инфекции в область лёгких и развитием в них выраженного воспалительного процесса. В это время симптоматика заболевания проявляется наиболее ярко. Человек жалуется на такие явления:
- Возникновение сильных приступов кашля с выделением мокроты, содержащей элементы крови и гноя. Чаще всего кашель возникает в утреннее время и усиливается при изменении положения тела.
- Хрипы в лёгких, возникающие в результате накопления в бронхах мокроты и гнойного содержимого.
- Повышение температуры тела. Симптом нередко возникает при интоксикации организма гнойным содержимым бронхоэктазов. Температура может держаться на субфебрильном уровне в районе 37-37 градусов либо повышаться до отметки 39 градусов при быстром накоплении большого количества гноя.
- Болезненность в грудной клетке. Чаще всего такой симптом свидетельствует о распространении воспаления в область плевры.
- Расширение пальцев на концах фаланг – пальцы Гиппократа.
- Общее ухудшение состояния – повышенная утомляемость, снижение трудоспособности, одышка.
- Отставание в физическом развитии у детей. Из-за недостатка кислорода и снижения аппетита скорость деления клеток организма снижается, что влечёт за собой отставание в росте и весе ребёнка.
Стадия ремиссии. На этой фазе заболевания признаки патологии чаще всего исчезают вследствие отсутствия препятствий свободному дыханию. В то же время множественные расширения бронхов могут вызывать возникновение сухого кашля, дыхательную недостаточность.
Специалисты настаивают: длительное присутствие кашля с отделением мокроты, частое возникновение пневмоний – повод безотлагательного обращения в медицинское учреждение для исключения наличия в лёгких бронхоэктазов.
Дополнительные методы исследования.
Биохимическое
исследование крови – снижение содержания альбуминов, увеличение альфа-2- и гамма- глобулинов, сиаловых кислот, фибрина, серомукоида в фазе обострения
Исследование функции внешнего дыхания-
рестриктивный тип нарушений, в последующем возможно появление признаков бронхиальной обструкции
Изотопное сканирование легких –
позволяет обнаружить нарушения капиллярногокровотока
Ангиопульмонография
– помогает определить анатомические изменения сосудов легких и выявить гемодинамические нарушения в малом круге кровообращения
Исследование иммунного статуса при подозрении иммунодефицита.
Радикальное лечение бронхоэктатической болезни – резекция пораженного участка бронхиального дерева.
Хирургический метод приемлем при отсутствии осложнений процесса. При противопоказаниях, обусловленных сопутствующим обструктивным бронхитом и его осложнениями, с развитием амилоидоза, легочных и внелегочных абсцессов, а также наличии конкурирующих заболеваний, проводят консервативное лечение.
Антибактериальная терапия.
В периоды инфекционных обострений показаны антибиотики. Эмпирически назначают полусинтетические пенициллины (ампициллин, амоксициллин), пневмотропные фторхинолоны (ципрофлоксацин, офлоксацин), цефалоспорины II поколения. По возможности следует идентифицировать возбудителя и осуществлять антибактериальную терапию в соответствии с чувствительностью микрофлоры к антибиотикам.
Существенное место в лечении занимают лекарственные средства и методы, способствующие отхождению мокроты:
массаж грудной клетки;
отхаркивающие и муколитические препараты: амброксол (амбросан, лазолван и др.), бромгексин, ацетилцистеин, карбоцистеин.
В случае обтурации бронхов слизистыми или гнойными пробками проводят лечебную бронхоскопию.
Для лечения бронхиальной обструкции применяют раствор эуфиллина внутривенно, симпатомиметики (сальбутамол, беротек) или холинолитики (атровент).
В период обострения проводится дезинтоксикационная терапия. При наличии признаков иммунодефицита проводится иммуномодулирующая терапия.
Целесообразно оптимизировать диету, которая должна обладать высокой энергетической ценностью (до 3000 ккалсут), повышенным содержанием белков (110-120 гсут) и умеренным ограничением жиров (80-90 гсут). Увеличивают количество продуктов, богатых витамина А, С, группы В, солями кальция, фосфора, меди, селена, цинка.
Прогноз зависит от причин, приведших к формированию бронхоэктазов, их локализации, и способности пациента постоянно выполнять рекомендации врача.
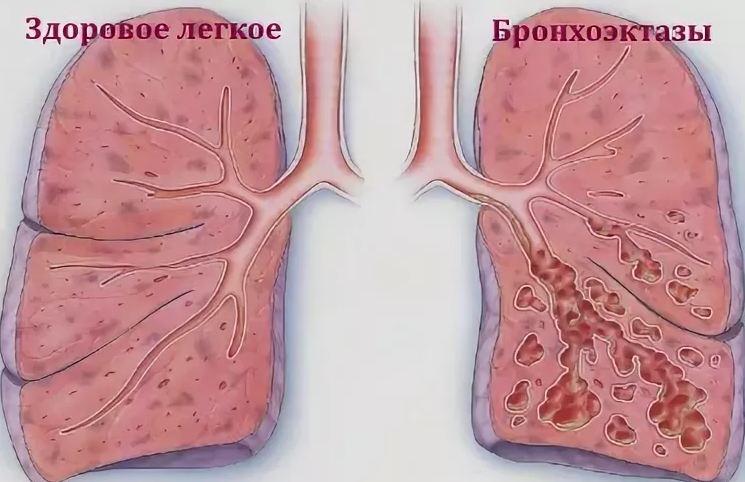
Бронхоэктатическая болезнь – это врожденное или приобретенное воспалительное заболевание дыхательной системы, сопровождающееся нагноением в расширенных, деформированных и функционально неполноценных бронхах (гнойный эндобронхит), ведущее к необратимому нарушению их дренажной функции, развитию ателектазов, эмфиземы и цирроза в региональной зоне легочной ткани.
Под бронхоэктазами понимают необратимое, чаще сегментарное расширение бронхов, обусловленное изменением тонуса или деструкцией их стенок по причине воспаления, локального нарушения трофических процессов, склероза либо гипоплазии.
Дебют бронхоэктатической болезни в большинстве случаев приходится на возраст от 5 до 25 лет; у женщин заболевание регистрируется реже, чем у мужчин.
Болезнь возникает первично и является самостоятельной нозологической единицей. Если бронхоэктазы появляются как осложнение другого заболевания, говорят о вторичной бронхоэктазии.
Классификация бронхоэктатической патологии
Бронхоэктазы в легких различаются согласно следующей классификации:
- Согласно особенностям клинической формы (тяжелой, выраженной, легкой или осложненной).
- По причинам, спровоцировавшим возникновение патологии (врожденным или приобретенным).
- По текущему состоянию паренхимы интересующих отделов легкого.
- Патологический процесс может отличаться в зависимости от особенностей распространения и быть двусторонним либо односторонним.
Бронхоэктатическая болезнь варьируется в зависимости от степени и характера деформации бронхов. Выделяют легкую форму недуга, при которой обострения наблюдаются не более двух раз в год, а периоды ремиссии между ними весьма продолжительны. Выраженная форма характеризуется длительными сезонными обострениями, сопровождающимися объемным выделением мокроты. На протяжении периода ремиссии пациентов зачастую беспокоит постоянная одышка, навязчивый кашель и общий упадок сил.
Особенности форм
Тяжелая форма болезни предполагает наличие частых продолжительных обострений с повышением температуры тела и различными характерными симптомами, наиболее выраженным среди которых является мокрота, выделяющаяся в большом объеме и обладающая гнилостным запахом. Бронхоэктазия в осложненной форме зачастую бывает осложнена различными сопутствующими заболеваниями, такими как:
 Бронхоэктазия зачастую бывает осложнена нефритом
Бронхоэктазия зачастую бывает осложнена нефритом
- легочные кровотечения;
- анемия с выраженным дефицитом железа;
- нефрит;
- сердечно-легочная недостаточность.
По причине общего истощения организма у пациентов развивается анемия, наблюдается побледнение кожного покрова и потеря массы тела.
Первичная бронхоэктазия представляет собой самостоятельную патологию, которая относится к неспецифическим хроническим заболеваниям легких. Нередко возникает у пациентов дошкольного и младшего школьного возраста, не жаловавшихся ранее на какие-либо проблемы с легкими. Вторичная бронхоэктазия является комплексной симптоматикой, вызванной осложнением основной болезни, такой как воспаление легких или туберкулез.
https://youtube.com/watch?v=o6IXezE4lYg
Разновидности и формы патологии
Бронхоэктазия в начале протекает медленно и незаметно. Бронхоэктазы могут возникать в любых частях бронхов и приобретать разнообразные формы. В зависимости от места локализации, конфигурации и степени распространения бронхоэктазы подразделяют на несколько видов:
- мешотчатые;
- тракционные;
- цилиндрические.
Когда бронхиальная трубка деформируется в какой-то одной части и раздувается в одну сторону, врачи диагностируют бронхоэктаз мешотчатого вида (он похож на мешок). Такие образования имеют второе название – кистовидные, потому что выглядят, как киста.
Тракционные бронхоэктазы образуются обычно при фиброзе легких. Это необратимая патология, при которой стенки бронхов растягиваются – подвергаются тракции.
 Бронхоэктазия
Бронхоэктазия
Если бронхоэктазия перешла в тяжелую форму, наблюдаются цилиндрические бронхоэктазы. В этом случае прогноз для пациента очень неблагоприятный. Деформированный участок бронхов похож на цилиндр, стенки которого слишком истончены со всех сторон.
Процесс развития бронхоэктаза включает в себя 3 стадии:
- Для первой стадии характерно поражение слизистой оболочки бронхиальной трубки. Как следствие повреждения развивается воспалительный процесс.
- Вторая стадия определяется, когда происходит разрушение мышечной бронхиальной стенки. В этот период болезни происходит обильное выделение мокроты. Постоянный кашель, слизь и чрезмерное давление на стенки бронхов приводят к выпячиванию и деформации дыхательной трубки.
- Из-за воспаления слизистой оболочки на ней возникают язвы, которые начинают кровоточить. В мокроте больного наблюдаются сгустки крови и гноя. У мокроты также может появиться неприятный запах. Пациент значительно хуже себя чувствует. Такая картина говорит о третьей стадии бронхоэктазии. Последняя, самая тяжелая стадия болезни, может грозить серьезными осложнениями.
У людей с бронхоэктатичекой паталогией могут быть периоды ремиссии и обострения болезни. В зависимости от степени заболевания они протекают по-разному.
Бронхоэктазы делятся на несколько форм по степени тяжести:
- легкая форма – с длительными ремиссиями и редкими обострениями (1-2 раза в год);
- выраженная форма – с долгим тяжелым обострением (раз в 3 месяца). У больного появляется одышка и снижается работоспособность. В период ремиссии сохраняется кашель;
- тяжелая форма – очень короткие ремиссии, частые периоды обострения с высокой температурой и обильной гнойной мокротой;
- осложненная форма – наряду с сильными обострениями характеризуется появлением дыхательной недостаточности и серьезных осложнений.
Причины и факторы риска
В полной мере этиологические факторы заболевания не установлены. Наиболее значимыми причинами развития бронхоэктатической болезни принято считать следующие:
- генетически обусловленные особенности строения бронхиального дерева (неполноценность стенки, недоразвитие гладкой мускулатуры, соединительнотканного компонента бронхов, несостоятельность системы бронхопульмональной защиты);
- необратимые изменения структуры слизистой оболочки бронхов, возникшие на фоне перенесенных в детском возрасте инфекционных респираторных заболеваний (как бактериальной, так и вирусной природы);
- курение, злоупотребление алкоголем матери во время беременности и перенесенные в этот период вирусные заболевания;
- врожденные аномалии строения бронхиального дерева (около 6% случаев).
- неблагоприятные климатические условия в зоне проживания;
- неблагополучная экологическая обстановка;
- профессиональные вредности (производственный контакт с токсичными и агрессивными летучими веществами, пылью, взвесями, туманами);
- курение, злоупотребление алкоголем;
- хронические заболевания бронхолегочной зоны;
- тяжелая физическая работа.
В результате воздействия причинных факторов (при наличии отягчающих факторов риска) происходят структурные и функциональные изменения бронхиального дерева. Нарушается бронхиальная проходимость, что ведет к задержке адекватной эвакуации бронхиального секрета; в бронхах развиваются воспалительные изменения, которые при прогрессировании способны привести к дегенерации хрящевых пластинок, гладкой мышечной ткани, склерозированию бронхиальной стенки. Нарушение откашливания, застой и инфицирование секрета в расширенных бронхах влекут появление характерных признаков заболевания.
Клинические проявления болезни
Бронхоэктазия отличается постепенным плавным развитием, поэтому на ранних стадиях заболевания симптоматика может быть слабовыраженной либо отсутствовать полностью. Зачастую параллельно с болезнью происходит поражение организма плевритом, пневмонией и другими болезнями бронхолегочной системы. У пациентов наблюдаются хрипы на выдохе и вдохе, повышенное количество мокроты (до 450 мл в сутки), особенно при условии холодной влажной погоды.
 При прогрессирующем недуге возникает кашель, который особенно тревожит в утренние часы и сопровождается обильными выделениями мокроты с гнойно-слизистой консистенцией и отталкивающим запахом.
При прогрессирующем недуге возникает кашель, который особенно тревожит в утренние часы и сопровождается обильными выделениями мокроты с гнойно-слизистой консистенцией и отталкивающим запахом.
Бронхиальные стенки в результате болезни испытывают повышенное давление, поэтому в организме наблюдается выраженный недостаток кислорода. У пациентов начинает постоянно кружиться голова, и они жалуются на общую слабость, вялость, сонливость и упадок тонуса. Одышка начинает беспокоить не только после физических нагрузок, но и в спокойном состоянии.
Многие жалуются на ноющий болевой синдром, локализованный в области грудной клетки, обозначающий наличие патологических изменений тканей. У детей нередко наблюдаются задержки в умственном и физическом развитии.
Причины возникновения и механизмы развития бронхоэктазий
 Бронхоэктазы могут развиться в результате перенесенных ранее вирусных или бактериальных инфекций дыхательных путей.
Бронхоэктазы могут развиться в результате перенесенных ранее вирусных или бактериальных инфекций дыхательных путей.
Существуют как внешние, так и внутренние причины появления бронхоэктазов. Из внутренних следует отметить следующие:
- неполноценность стенки бронхов, обусловленная генетически; при этом один или несколько слоев стенки развиты недостаточно;
- иммунодефициты, способствующие частым инфекционным заболеваниям;
- пороки развития бронхолегочной системы;
- нарушение баланса в ферментативной системе, функцией которой является адекватная выработка бронхиальной слизи.
Заболевания, приводящие к развитию бронхоэктазов, перечислены ниже.
- Муковисцидоз. При этой патологии секреция желез бронхов нарушена, вследствие чего слизь меняет свои свойства, становясь густой. Она застаивается в бронхах и быстро инфицируется. Генетически неполноценная стенка бронха повреждается, ослабевает и растягивается, образуя бронхоэктазы.
- Синдром «неподвижных ресничек». Этот синдром включает в себя целую группу генетически обусловленных заболеваний, при которых нарушается секреция и выведение бронхиальной слизи, что создает предпосылки к развитию бронхоэктатической болезни.
- Первичные и вторичные иммунодефициты.
- Частые вирусные и бактериальные инфекции дыхательных путей – бронхиты, особенно обструктивные, пневмонии, детские инфекции (коклюш, корь), туберкулез.
- Хронические инфекции верхних дыхательных путей – тонзиллиты, синуситы, фарингиты, аденоиды у детей.
- Бронхогенный рак, сдавление бронхов увеличенными лимфатическими узлами извне, инородное тело бронхов и другие заболевания, вызывающие закупорку (обтурацию просвета бронха).
- Болезнь Чагаса, синдром Рилэй–Дэя и другие нейропатические расстройства.
Бронхоэктазы возникают в том случае, если на генетически неполноценную бронхиальную стенку воздействуют 2 механизма: выраженное нарушение проходимости бронхов с последующим воспалением.
При всех заболеваниях, перечисленных выше, в той или иной степени нарушается проходимость бронхов или же они способствуют развитию этого состояния. Легкое ниже участка обтурации (закупорки) перестает участвовать в акте дыхания и спадается – формируется ателектаз. Затем ниже места закупорки в бронхе развивается воспалительный процесс, в который вовлекается и стенка, а впоследствии и образуются бронхоэктазы.