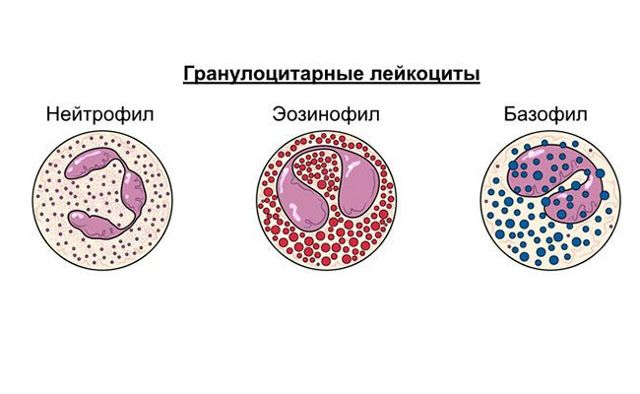
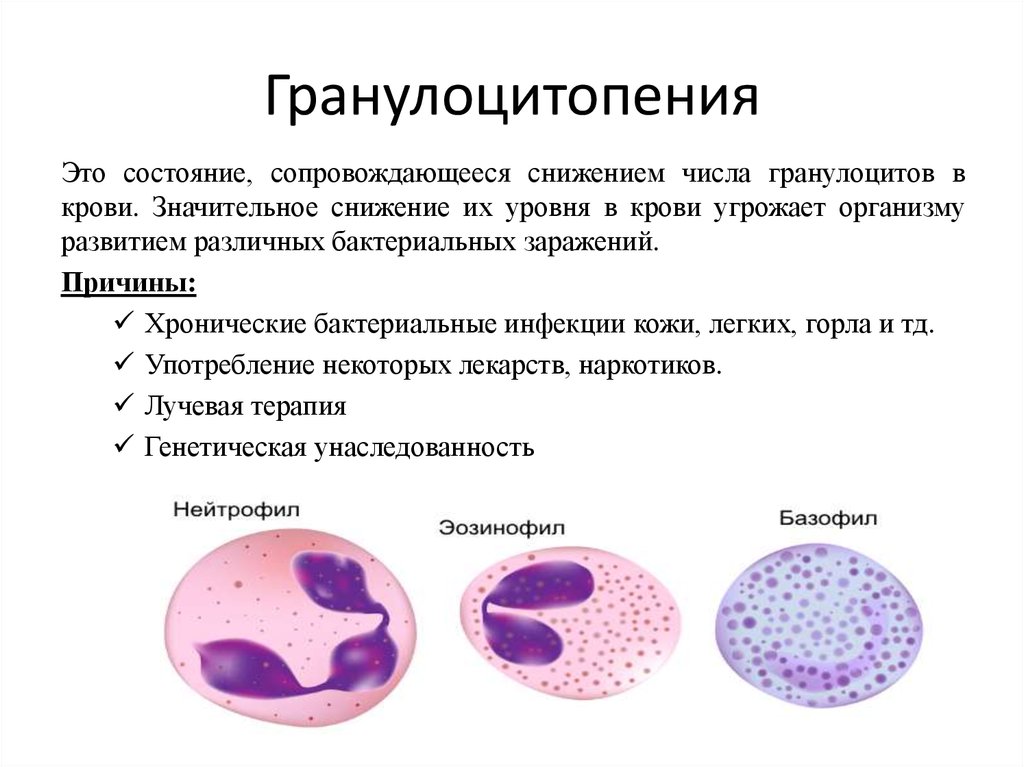
Симптомы и клинические проявления
Миелотоксическая форма агранулоцитоза может иметь скрытое течение, а может дать о себе знать такими симптомами, как:
- Кровотечения из носа и маточные кровотечения, которые повторяются регулярно.
- Появление синяков на коже и возникновение на ней геморрагической сыпи.
- Появление примесей крови в моче.
- Боли в животе по типу схваток.
- Рвота и диарея.
- Усиленное вздутие живота, переливы в кишечнике.
- Кровь в каловых массах.
Стенки кишечника на фоне агранулоцитоза быстро покрываются язвами, на них возникают участки некроза. При тяжелом течении болезни может открыться внутреннее кровотечение, при этом человек начнет страдать от клиники острого живота.
Участки некроза также могут возникнуть на внутренней поверхности органов мочеполовой системы, легких, печени. Если поражается ткань легких, то у больного развивается одышка, появляется кашель и боли в грудной клетке. При этом в самих легких формируется абсцесс с последующей гангреной органа.
На иммунный агранулоцитоз могут указывать следующие признаки:
- Заболевание всегда манифестирует остро, сопровождается высокой температурой тела.
- Кожные покровы приобретают неестественную бледность, усиливается потливость ладоней.
- Появляются боли в суставах, развивается фарингит, тонзиллит, стоматит и гингивит.
- Усиливается слюнотечение.
- Лимфатические узлы увеличиваются в размерах.
- Наблюдаются симптомы дисфагии пищевода.
- Печень становится больше в объеме, что можно обнаружить при пальпации.
При поражении слизистых ротовой полости воспаляются не только десна, но и язык, миндалины, глотка. На них появляются пленки, под которыми размножается бактериальная флора. Продукты их жизнедеятельности всасываются в системный кровоток, вызывая тяжелое отравление организма. У человека появляются сильные головные боли, тошнота, рвота и прочие симптомы интоксикации. Серологические исследования крови позволяют обнаружить в ней антилейкоцитарные антитела.
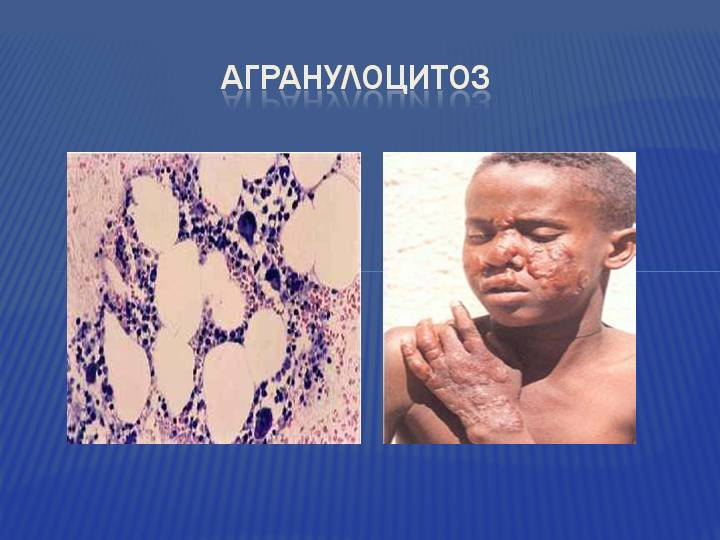
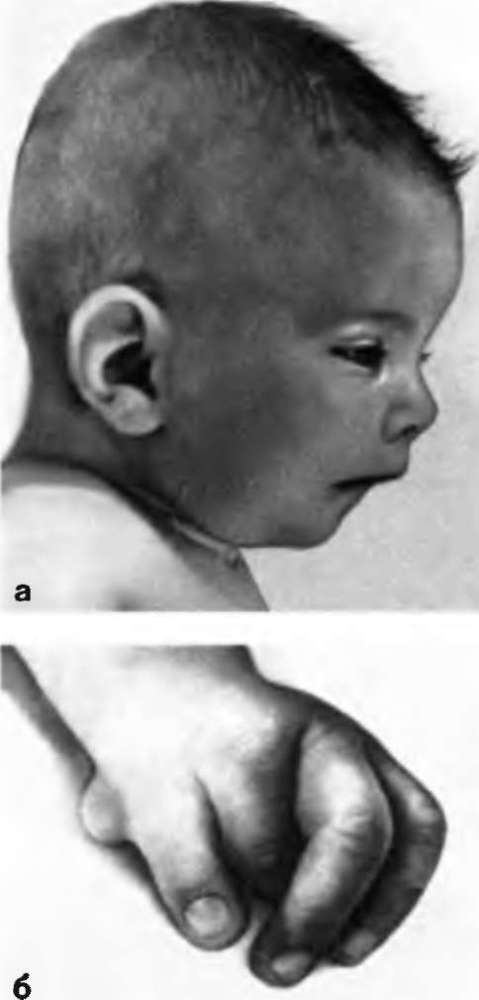
В детском возрасте чаще всего диагностируется агранулоцитоз Костмана. Заболевание передается с генами, при этом носителем гена может выступать как отец, так и мать. Дети отстают от своих сверстников в умственном и физическом развитии, у них изменяется состав крови. Почему гены мутируют, до настоящего момента времени не установлено.

Если ребенок появляется на свет с агранулоцитозом Костмана, то его кожа будет покрыта гнойными высыпаниями, во рту будут присутствовать язвы и подкожные кровоизлияния. У детей старшего возраста часто развиваются отиты, риниты, пневмонии. Заболеванию всегда сопутствует высокая температура тела, увеличение лимфатических узлов и печени.
Течение болезни хроническое, в острой его фазе на слизистых оболочках появляются язвы. Если количество гранулоцитов в крови повышается, то болезнь угасает. Чем старшие становится ребенок, тем меньшую интенсивность приобретают периоды обострения.
Однако тяжелое течение агранулоцитоза сопряжено с рядом осложнений, среди которых:
- Пневмония.
- Абсцесс легкого.
- Перфорация кишечника.
- Перитонит.
- Сепсис.
- Эндотоксический шок.
- Воспаление почек и иных органов мочевыделительной и половой системы.
Как протекает агранулоцитоз в детском возрасте
Лекарственный агранулоцитоз у детей составляет 1/10 часть от общего числа случаев. Иммунная система в детском возрасте отличается большей способностью к адекватной реакции. Но имеются формы нейтропении, наиболее характерные именно для детей.
У новорожденных
А еще советуем прочитать:Симптомы лейкопении у детей
Гранулоциты резко снижаются в крови у новорожденных при патологии, называемой изоиммунным конфликтом. Механизм похож на резус-конфликтную ситуацию при отрицательном по резус-фактору материнском организме и положительном — у плода. У матери в крови образуются антитела на начальные гранулоцитарные клетки ребенка, полученные в соответствии с набором свойств отцовской крови.
Особенность реакции: быстрое «вымывание» из крови новорожденного ненужных антител и самопроизвольная нормализация состава крови к пятимесячному возрасту и ранее. До этого срока ребенка необходимо защищать от всякой инфекции. По показаниям применяются антибиотики.
Наследственный агранулоцитоз
Генетически передается от родителей агранулоцитоз Костмана. Чаще всего и отец, и мать являются носителями измененного гена. Патология, кроме изменений состава крови, может сочетаться с нарушением умственного развития, низким ростом, малым размером головы. Механизм образования мутации не установлен.
Клинически болезнь проявляется уже в период новорожденности:
- частые гнойные инфекции на коже;
- во рту — язвенный стоматит, отечность и кровоточивость десен, пародонтит;
- отиты, риниты;
- затяжные пневмонии.
У ребенка на фоне высокой температуры тела обнаруживают увеличенные лимфоузлы, селезенку. При тяжелом течении образуется абсцесс в печени, сепсис.
В крови малыша наблюдается полное отсутствие нейтрофилов, при относительной эозинофилии и моноцитозе и норме лимфоцитов. Прогноз неблагоприятен, особенно в период новорожденности. Появилась надежда на лечение таких пациентов гранулоцитарным колониестимулирующим фактором.
Циклическая нейтропения — тоже наследственное заболевание. Измененный геном должен содержать один из родителей. Болезнь протекает с периодами обострений и ремиссий.
Во время приступов (длится 3–4 дня) наблюдаются язвенные изменения во рту и глотке, увеличиваются лимфоузлы, резко повышается температура. При этом в крови резко снижается уровень гранулоцитарных клеток. После наступает ремиссия. Число гранулоцитов в крови повышается, но остается ниже нормального, регистрируется моноцитоз, эозинофилия, редко возможно снижение эритроцитов и тромбоцитов. Циклы изменений в крови различаются по длительности: чаще всего (у 70% случаев) регистрируются 21-дневные периоды; реже — 14 дней.
Лечебные меры аналогичны болезни Костмана. Но циклические изменения полностью не проходят. При взрослении ребенка клинические проявления значительно смягчаются.
Выявление агранулоцитоза зависит от своевременного обследования детей и взрослых с частыми гнойничковыми инфекциями, ангинами, отитами, стоматитом, неясным поносом. Анализ лейкоцитарной формулы может подсказать диагноз и правильное направление терапии.
Почему и как развивается заболевание
Причины агранулоцитоза разделяют болезнь на 3 вида:
- миелотоксический — развивается в связи с подавлением ростка в костном мозге;
- группа иммунных (включая аутоиммунный и гаптеновый) — связаны с разрушением клеток антителами;
- генуинный — или идиопатический, когда причины установить не удается.
Рассмотрим отдельно причины и особенности возникновения изменений в составе крови при этих формах.
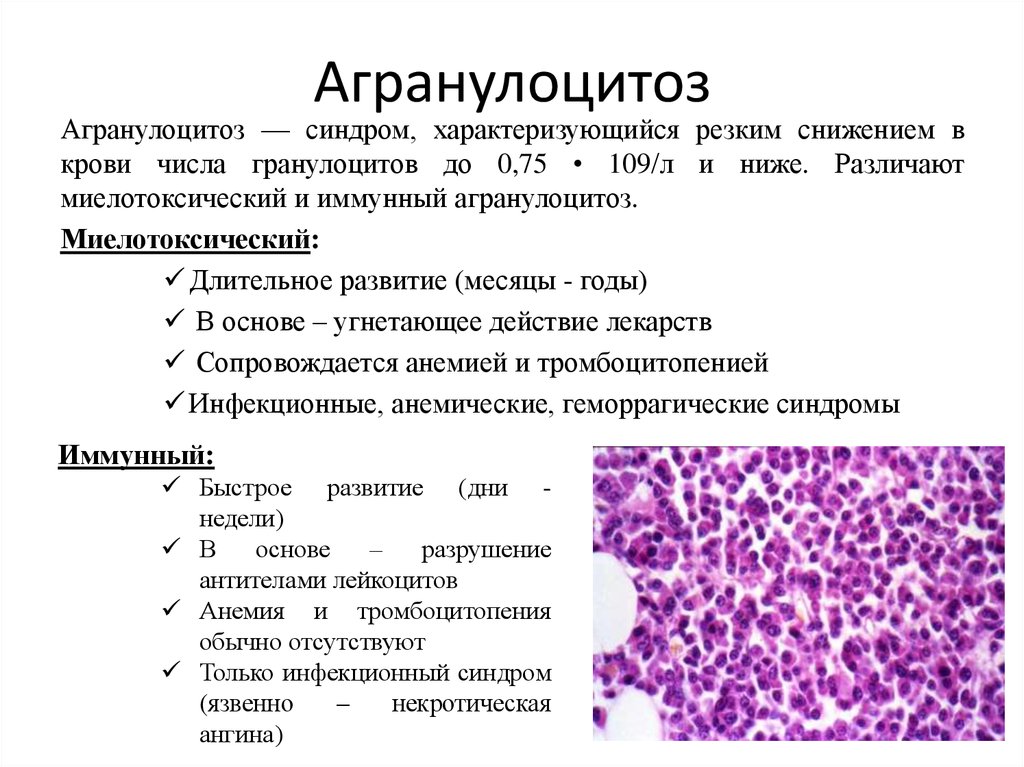
Миелотоксическая форма
Миелотоксический вид агранулоцитоза вызывается внешними (экзогенными) или внутренними (эндогенными) причинами поражения костного мозга.
Внутренние факторы служат осложнениями или результатом патогенеза (развития) тяжелых болезней:
- лейкозы (острый, хронический миелоидный);
- метастатическое поражение костного мозга при злокачественных новообразованиях (рак, саркома).
 Токсические вещества могут входить в состав некачественной косметики, бытовой химии, лакокрасочной продукции, алкоголя
Токсические вещества могут входить в состав некачественной косметики, бытовой химии, лакокрасочной продукции, алкоголя
К внешним относятся:
- токсические ядовитые вещества (при отравлении бензольными соединениями, мышьяком, солями ртути, толуолом);
- действие радиоактивного излучения, лучевая болезнь (при лечении злокачественных новообразований, в результате аварий на атомных объектах);
- лечение лекарствами, имеющими побочное миелотоксическое воздействие.
Эта форма патологического действия отличается наличием скрытого периода, пока падение лейкоцитов не достигнет критического уровня. По времени он длится от недели до нескольких месяцев и даже лет (при хронических отравлениях).
Наибольшего внимания требуют медикаментозные причины.
К препаратам, вызывающим агранулоцитарную реакцию крови путем блокирования костного мозга, относятся:
- Группа цитостатиков (Циклофосфан, Метотрексат) — назначаются для подавления деления клеток при опухолевых заболеваниях, после трансплантации тканей и органов, при выраженных аутоиммунных болезнях (узелковый периартериит, системная красная волчанка, некоторые виды поражения почек, полиартрит Бехтерева). К сожалению, кроме опухолевидных клеток, препараты подавляют кроветворение, способствуют проявлению симптомов агранулоцитоза.
- Антибиотики широкого спектра действия (левомицетин).
- Препараты, содержащие Аминазин — используются в практике лечения психосоматических расстройств.
Иммунные причины
Все иммунные причины связаны с повышенным разрушением гранулоцитов антителами, образованием токсичных продуктов их распада. В анализах крови часто наблюдается одновременное снижение эритроцитов и тромбоцитов, поскольку антитела действуют и на них.
Аутоиммунное разрушение возможно при системных нарушениях иммунитета у больных красной волчанкой, ревматоидным полиартритом. Антитела образуются на собственные клетки крови, организм принимает их за чужеродные. Чаще болеют люди молодого и среднего возраста. Заболевание более характерно для женщин (обнаруживается в 4 раза чаще, чем у мужчин). Активирующим импульсом служат острые вирусные инфекции, стрессовые ситуации.
При подобных заболеваниях назначаются цитостатики, поэтому к механизму агранулоцитоза добавляется миелотоксическое воздействие.
Гаптеновая разновидность связана с влиянием неполных антигенов (гаптенов) при их соединениях с антителами. Комплексы оседают на поверхности нейтрофилов и вызывают повышенную склеиваемость клеток крови, что равносильно их гибели
В практике важно, что гаптенами могут являться лекарственные препараты. Поэтому другое название гаптенового агранулоцитоза — лекарственный.
Для него типично:
- острое начало;
- чувствительность организма к небольшим дозам препаратов (нет признаков передозировки);
- быстрое восстановление нормальной картины крови при отмене виновного лекарства;
- очень редкое развитие в детском возрасте, учащение поражения у пожилых пациентов.
Это говорит о низкой приспособительной способности иммунной системы в старших возрастных группах населения.
Список лекарственных препаратов со свойствами гаптенов:
- антибиотики группы макролидов (представитель — эритромицин),
- Анальгин,
- Бутадион,
- Амидопирин,
- снотворные средства (барбитураты),
- сульфаниламиды (Сульфадимезин, Норсульфазол),
- средства для лечения туберкулеза (Фтивазид, Тубазид, ПАСК),
- препараты, понижающие гиперфункцию щитовидной железы.
Агранулоцитарная реакция организма резко осложняет состояние пациента, по этой причине врачи стараются не назначать такие препараты, как Бутадион, Аллопуринол (при подагре), Левомицетин, очень осторожно относятся к антибиотикотерапии
Пациентов всегда предупреждают об опасности самостоятельного лечения.
Меры профилактики
Профилактика агранулоцитоза, главным образом, заключается в проведении тщательного гематологического контроля во время курса лечения миелотоксическими препаратами, исключении повторного приема лекарств, ранее вызвавших у больного явления иммунного агранулоцитоза.
Неблагоприятный прогноз наблюдается при развитии тяжелых септических осложнений, повторном развитии гаптеновых агранулоцитозов
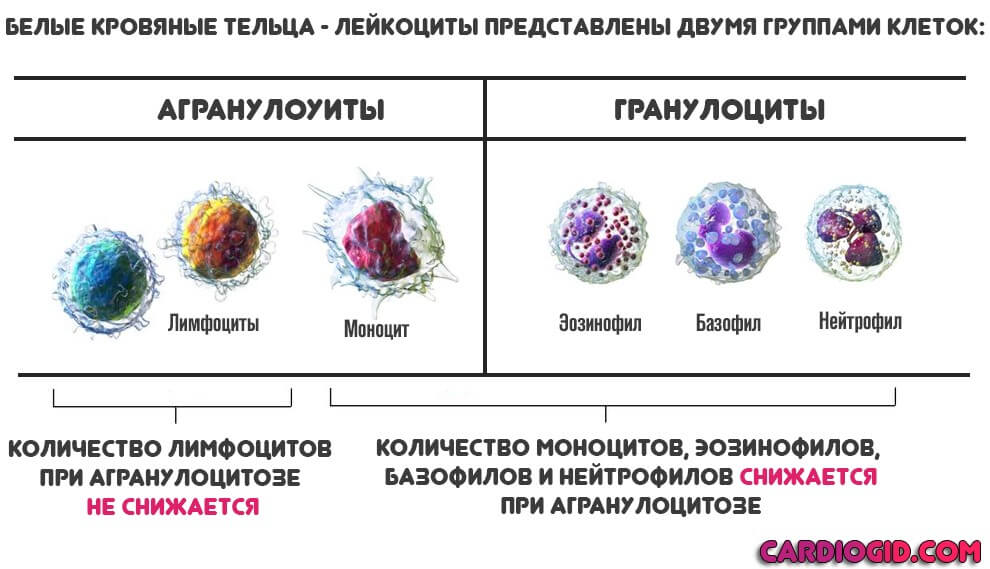
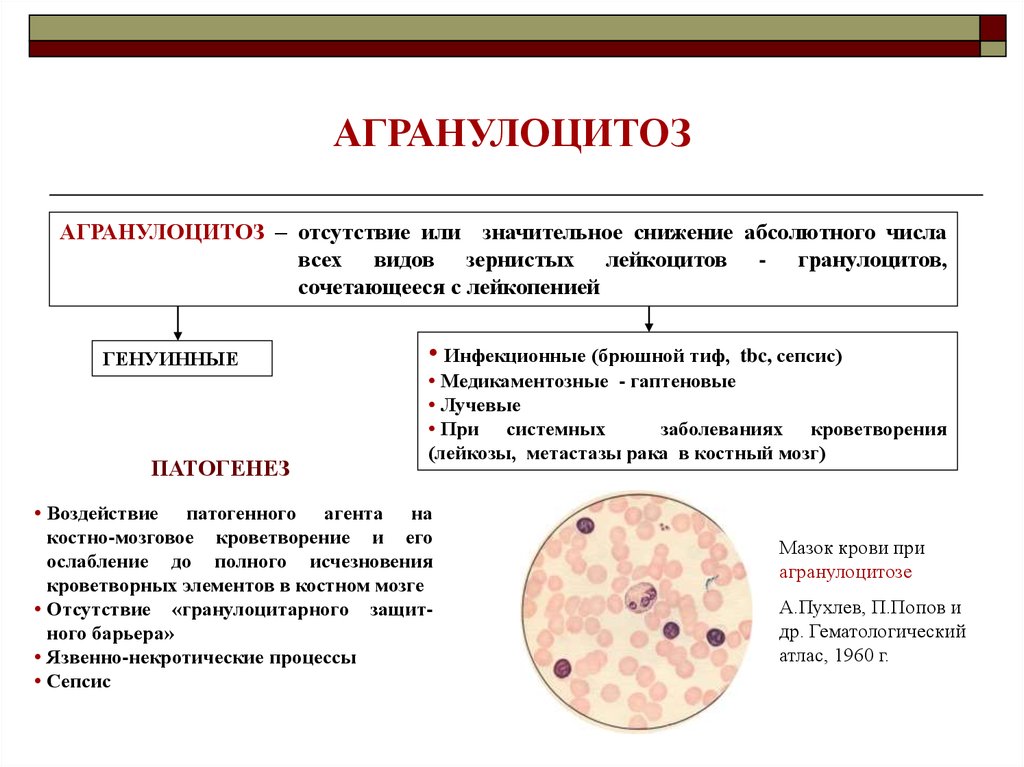
Агранулоцитоз представляет собой патологическое состояние, при котором наблюдается снижение уровня лейкоцитов (менее 1·109/л) за счёт гранулоцитов (менее 0,75·109/л) и моноцитов, повышается восприимчивость организма к бактериальным и грибковым инфекциям.
В зависимости от патогенеза выделяют миелотоксический агранулоцитоз (цитостатическая болезнь) и иммунный, который связан с образованием антител к экзогенным антигенам — гаптенам (гаптеновый, лекарственный) агранулоцитоз, или аутоиммунный (при коллагенозах, лимфомах, вирусных гепатитах).
Гаптеновый агранулоцитоз может возникнуть в результате приёма диакарба (диамокса), амидопирина, антипирина, ацетилсалициловой кислоты (аспирина), метамизола натрия (анальгина), барбитуратов, изониазида (тубазида), мепротана (мепробамата), фенацетина, бутадиона, новокаинамида (прокаинамида), индометацина, левамизола, сульфаниламидов, метициллина, триметоприма (входит в состав бактрима), хингамина (хлорохина), инсектицидов, клозапина (лепонекса) и др.
Впервые агранулоцитоз был описан в 1922 году Вернером Шульцем, в 1931 году независимо от него — R. R. Kracke. Широкое использование цитостатической терапии (и медикаментозной, и лучевой), а также большого количества новых лекарственных средств привело к повышению частоты этого синдрома.
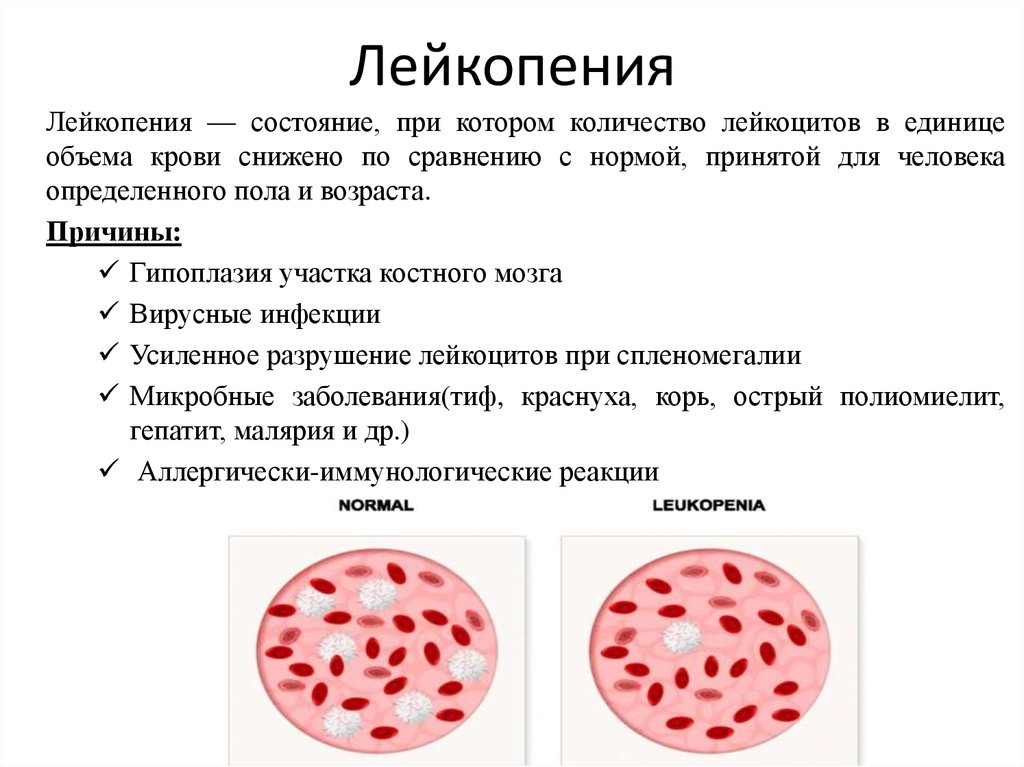
Лейкопения и агранулоцитоз
Гранулоциты являются значительной частью лейкоцитов, поэтому агранулоцитоз и лейкопения – это два параллельных процесса, протекающих при снижении количества гранулоцитов в крови.
Лейкопенией называется критическое снижение количества лейкоцитов в условной единице крови человека. Чтобы диагностировать лейкопению, количество лейкоцитов должно уменьшиться до 4х109 на один мкл крови. Обычно, такое состояние бывает временным, а также характеризует многие виды заболеваний, как один из симптомов.
Лейкопения бывает нескольких видов:
- вызванная погрешностями в производстве лейкоцитов,
- связанная с проблемами в движении нейтрофилов и их миграцией из костного мозга,
- обусловленная разрушением лейкоцитов, которое происходит кровеносных сосудах и их вымыванием из организма,
- вызванная перераспределительной нейтропенией.
При лейкопении в организме стремительно развиваются различные инфекции. Для заболевания характерны следующие симптомы:
- наличие озноба,
- повышенная температура тела,
- учащение пульса,
- появление головной боли,
- возникновение тревожного состояния,
- высокая степень истощения человека.
Кроме того, в организме начинают возникать воспаления различной локализации: во рту, в кишечнике (в виде язвочек), инфицирования крови, воспаления лёгких. Также опухают лимфатические узлы, увеличиваются миндалины и селезёнка.
Прогноз и возможные осложнения
Если не предпринимать никаких действий для борьбы с агранулоцитозом, то риск смертности остается очень высоким. При соблюдении всех рекомендаций врача такая опасность сходит практически к минимуму, ее уровень будет зависеть от конкретной формы заболевания. Основная сложность в том, что порой крайне трудно определить какой именно медикаментозный препарат запустил данный процесс, поэтому пациенту приходится отказываться от всех лекарств, которые применялись до болезни, причем не только на период лечения, а на всю жизнь во избежание повторения проблемы.
В целом прогноз характеризуется как благоприятный, продолжительность борьбы с болезнью обычно не превышает одного месяца. Самой опасной является гаптеновая форма – в таком случае риск летального исхода достигает ужасающих 60%.
Что касается возможных осложнений, то все они крайне опасны для человека. Наиболее неблагоприятная картина вырисовывается, когда развивается некротическая энтеропатия, которая в свою очередь становится провокатором бактериального шока и септицемии. Также в качестве осложнения может выступать перфорация кишечника, пневмония, кровоизлияние в головной мозг, профузное кровотечение, отек гортани в острой форме и т.д.
Классификация
Агранулоцитоз в зависимости от происхождения бывает врожденным и приобретенным. Врожденная патология является генетически обусловленной и практически не регистрируется.
По клиническому течению агранулоцитоз бывает острым и рецидивирующим или хроническим.
Патогенетическая классификация приобретенной формы патологии:
- Миелотоксический агранулоцитоз или цитостатическая болезнь,
- Иммунный или гаптеновый — с образованием аутоантител в организме человека,
- Идиопатический или генуинный — этиология и патогенез не установлены.

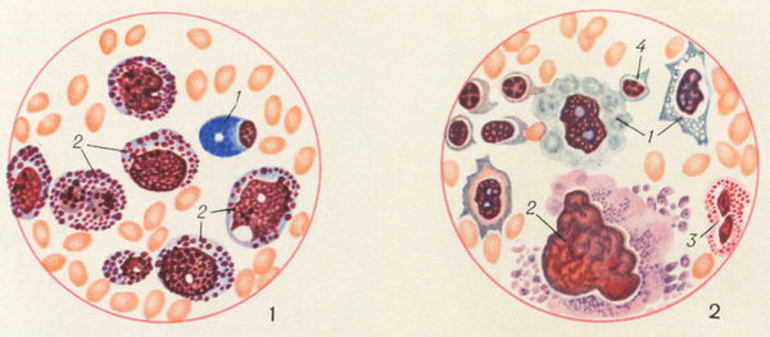
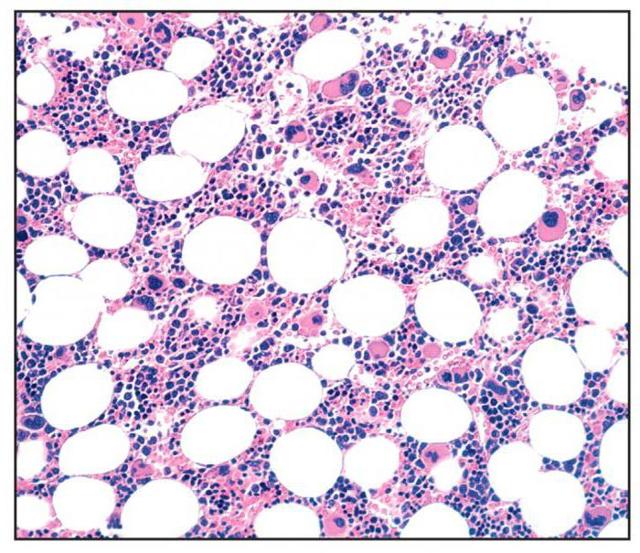
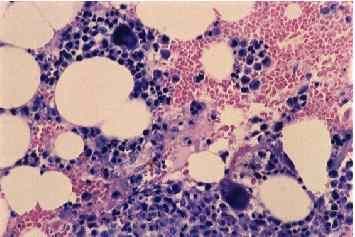
агранулоцитоз в крови (слева) и нарушение продукции клеток в костном мозге (справа)
Иммунный агранулоцитоз
Иммунный агранулоцитоз развивается в результате гибели зрелых гранулоцитов под воздействием антител. В крови обнаруживаются клетки-предшественники нейтрофилов, что указывает на стимуляцию образования этих клеток и подтверждает диагноз. Гибель огромного количества гранулоцитов приводит к отравлению организма и появлению признаков интоксикационного синдрома, которым нередко сопутствует симптоматика основного заболевания.
- Аутоиммунный агранулоцитоз – симптом системных аутоиммунных заболеваний: коллагенозов, склеродермии, васкулитов. В крови образуются антитела к собственным тканям организма. Пусковым механизмом считается наследственная предрасположенность, вирусные инфекции и психологические травмы. Исход и течение аутоиммунного агранулоцитоза определяется особенностями основного заболевания.
- Гаптеновый агранулоцитоз — тяжелая форма патологии, возникающая в ответ на введение определенного медикамента. Гаптены — это химические вещества, приобретающие свои антигенные свойства после взаимодействия с белками гранулоцитов. Антитела прикрепляются к поверхности лейкоцитов, склеивают и разрушают их. Лекарства, часто выступающие в роли гаптенов: «Диакарб», «Амидопирин», «Ацетилсалициловая кислота», «Анальгин», «Индометацин», «Триметоприм», «Пипольфен», «Изониазид», «Эритромицин», «Бутадион», «Норсульфазол», «Фтивазид», «ПАСК». Курсовое прием данных медикаментов приводит к развитию гаптенового или лекарственного агранулоцитоза. Он начинается остро и продолжает развиваться даже после крайне низких доз препаратов.
Миелотоксический агранулоцитоз
Миелотоксический агранулоцитоз — следствие лучевой или цитотоксической терапии, под воздействием которой подавляется рост клеток-предшественников гранулоцитов в костном мозге.
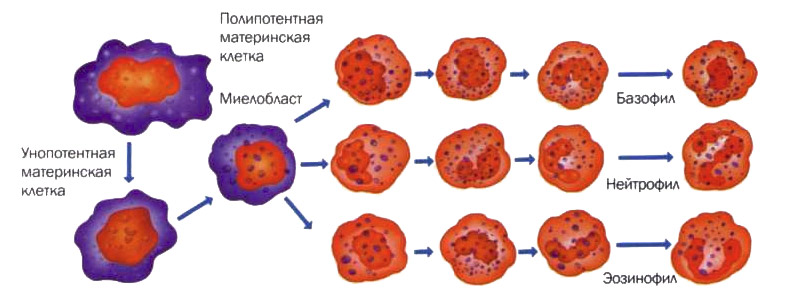
Все гранулоциты имеют общих предшественников – клеток костного мозга (миелобластов)
От дозы ионизирующего излучения и токсичности противоопухолевого препарата зависит тяжесть заболевания. Продукция клеток миелопоэза подавляется также приемом цитостатиков – «Метотрексата», «Циклофосфана», а также некоторых антибиотиков из группы пенициллинов, аминогликозидов, макролидов.
- При миелотоксическом эндогенном агранулоцитозе подавляется образование клеток крови в красном костном мозге опухолевыми токсинами. Постепенно клетки костного мозга замещаются раковыми.
- Экзогенная форма патологии является симптомом тяжелого заболевания, причиной которого является негативное влияние внешних факторов. Клетки костного мозга интенсивно размножаются и обладают высокой чувствительностью к любому отрицательному воздействию окружающей среды.
- Лекарственный тип патологии возникает под воздействием цитостатиков, которые широко применяют в лечении рака и системных заболеваний. Цитостатики подавляют активность иммунной системы и процесс образования гранулоцитов.
Клиническая картина
Клиническая картина во многом напоминает симптомы цитостатической болезни и проявляется в виде поражения организма различными инфекциями в результате снижения эффективности иммунного ответа. Характерны (особенно при лекарственном агранулоцитозе) острое начало и быстрое нарастание клинических симптомов. Иногда возникновению основных признаков агранулоцитоза предшествует короткий скрытый период, характеризующийся слабостью, недомоганием, головными болями. К первым клиническим проявлениям агранулоцитоза относятся лихорадка, афтозный стоматит, ангина, озноб, артралгия. Развиваются язвенно-некротические поражения слизистой оболочки полости рта в виде изъязвлений, покрытых сероватым налётом, некротических бляшек и язв с грязно-серым налётом на миндалинах (агранулоцитарная ангина).
Процесс распространяется на нёбные дужки, язычок, твёрдое нёбо, дёсны и порой сопровождается незначительным увеличением регионарных лимфатических узлов, чаще всего шейных и подчелюстных. Данные изменения могут быть также на слизистой оболочке желудочно-кишечного тракта, лёгких, печени, мочевого пузыря, половых органов.
При гаптеновом агранулоцитозе развитие болезни бурное. После приёма препаратов, вызвавших агранулоцитоз, возникает нарастающая слабость, боль в горле, повышение температуры тела до 39—40 °С, появляется и нарастает гнилостный (путридный) запах изо рта (глоточно-ротовая форма). Нередко развиваются стоматит, ларингоспазм и асфиксия по причине скопления некротических плёнок и отёка гортани. К ошибке в диагностике может привести тот факт, что начальные проявления кишечно-некротической энтеропатии и поражение слизистых оболочек ротовой полости опережают появление лабораторных показателей агранулоцитоза.
Тяжёлые осложнения агранулоцитоза
К ним относятся, в частности, некротическая энтеропатия (чаще отмечается при миелотоксическом агранулоцитозе), пневмония, токсический гепатит.
Клинические проявления некротической энтеропатии могут быть выражены слабо: вздутие живота, несильные схваткообразные боли, жидкие или кашицеобразные испражнения, урчание в животе и плеск. Перистальтика при этом осложнении обычно сохранена, симптомы раздражения брюшины выражены нечётко. Прогрессирование энтеропатии может вызвать перфорацию стенки кишки и перитонит, а также септицемию грамотрицательной флорой и эндотоксический шок. Сепсис, вызванный кишечной флорой, может привести к летальному исходу.
Для пневмонии, развивающейся вследствие агранулоцитоза, характерна скудость физикальных и рентгенологических данных. Могут отсутствовать кашель и мокрота, заболевание при этом проявляется высокой температурой тела, одышкой смешанного характера. Лишь при восстановлении количества гранулоцитов в крови клиническая картина пневмонии становится типичной.
Токсический гепатит при агранулоцитозе развивается часто; он обусловлен как некрозами в ткани печени, так и непосредственным воздействием причины, вызвавшей агранулоцитоз.
Профилактика
Профилактика возможна лишь при агранулоцитозах известной этиологии и заключается в индивидуальном ограждении заболевшего или находящегося в продромальном (лейкопеническом) периоде от соответствующего вредоносного агента.
Лицам, болевшим ангранулоцитозом вследствие приема того или иного препарата, последний вновь назначать нельзя.
Информация, представленная в данной статье, предназначена исключительно для ознакомления и не может заменить профессиональную консультацию и квалифицированную медицинскую помощь. При малейшем подозрении о наличии данного заболевания обязательно проконсультируйтесь с врачом!
Механизм развития болезни
Многие, главным образом лекарственные формы гранулоцитопений и агранулоцитозов, рассматриваются как иммуно-аллергические, возникающие под влиянием антилейкоцитарных антител.
Согласно теории иммуногенеза лейкопенических состояний и агранулоцитозов, первичные изменения касаются периферической крови, изменения же костного мозга являются вторичными, которые возникают в ответ на массовый лейколиз. Общепризнанная в настоящее время возможность иммуногенных агранулоцитозов, особенно медикаментозной этиологии, протекающих по пластическому варианту, доказывается обнаружением в крови специфических антилейкоцитарных антител, а также положительными результатами лечения стероидными гормонами. Это не исключает существования агранулоцитозов, возникающих в результате непосредственного влияния патогенного агента на костномозговое кровотворение. К таковым относятся главным образом агранулоцитозы бензольной, злаковой, хлорэтиламиновой и лучевой этиологии, протекающие с картиной «опустошенного» костного мозга.
Таким образом, исходя из современных представлении о патогенезе агранулоцитозов, следует выделить две основные группы гранулоцитопений:
1) иммуно-аллергические;
2) миелотоксические.
При этом развязывание агранулоцитарного синдрома по типу «гемоклазического криза» с явлениями анафилактоидного порядка (повышение температуры с ознобом, боли в суставах, местный аллергический отек) может наблюдаться и без участия медикаментозного фактора.
Пусковой механизм, приводящий к образованию антилейкоцитарных антител, в большинстве случаев остается неизвестным. Ясно только то, что аутоагрессивный конфликт возникает в результате накопления в организме антилейкоцитарных антител, приводящих к массовому лизису лейкоцитов.
В зависимости от симптоматики и преимущественной локализация процесса можно выделить следующие клинические формы агранулоцитоза:
• Глоточно-ротовую (ангинозную):
а) псевдодифтеритическую;
б) язвенно-некротическую;
в) номатозную.
• Кишечную (тифоидную).
• Легочную:
а) пневмоническую;
б) гангренозную.
Следует добавить, что последние две формы – кишечная и легочная, чаще всего сочетаются с первой. Вообще агранулоцитарный синдром редко развивается без поражения полости рта и глотки.
Лечение агранулоцитоза
Для такого серьёзного заболевания, как агранулоцитоз, необходимо комплексное лечение
При этом важно принять ряд мер, которые включают в себя следующие моменты:
- Выяснение причины патологии и её ликвидация.
- Создание для больного оптимальных условий для оздоровления, которые включают в себя полную стерильность.
- Принятие профилактических мер против возникновения инфекционных заражений, а также терапия уже имеющихся инфекций и их осложнений.
- Прохождение процедуры переливания лейкоцитарной массы.
- Назначение стероидной терапии.
- Прохождение процедур, стимулирующих лейкопоэз.
При этом важно понять, что лечение агранулоцитоза требует индивидуального подхода в каждом конкретном случае. Специалисты учитывают многие факторы, которые могут влиять на схемы терапии заболевания
К этим факторам относятся:
- причина заболевания и природа его происхождения,
- степень прогрессирования болезни,
- имеющиеся осложнения,
- пол пациента,
- возраст больного,
- имеющиеся в анамнезе сопутствующие основной болезни заболевания.
Параллельно лечению основной проблемы рекомендуется использование следующих схем терапии:
- Если возникла такая необходимость, то возможно назначение дезинтоксикационной терапии, которая проводится стандартным образом.
- По показаниям больному проводится лечение анемии.
- При имеющихся симптомах пациент получает терапию геморрагического синдрома.
- Возможно коррекционное воздействие и на другие актуализировавшиеся проблемы.
Рассмотрим подробнее имеющиеся в практике методы терапии агранулоцитоза:
- Если у больного имеется выраженная степень лейкопении вместе с агранулоцитозом, то данный комплекс проблем является показанием к применению этиотропного лечения. Такая терапия заключается в отмене сеансов радиотерапии и применения цитостатиков. Больные, которые получили резкое снижение лейкоцитов вследствие приёма препаратов, не обладающим прямым миелотоксическим действием, при медикаментозном агранулоцитозе должны прекратить приём данных медикаментов. В этом случае, если лекарственные средства были отменены своевременно, имеются большие шансы к быстрому восстановлению уровня лейкоцитов в крови.
- Острый агранулоцитоз требует помещения пациента в условиях полной стерильности и изоляции. Больной размещается в стерильном боксе или палате, что помогает предотвратить его контакт с внешней средой для препятствования заражения различными инфекциями. В помещение должны проводиться регулярные сеансы кварцевания. Посещение близких больному людей запрещено до тех пор, пока состояние крови пациента не улучшится.
- При данном состоянии пациента лечащим персоналом проводится терапия и профилактика инфекционных осложнений. При этом используются антибактериальные препараты, которые не обладают миелотоксическим действием. Такая терапия показана, если уровень лейкоцитов в крови снижен до 1х109 клеток на один мкл крови и, конечно же, при более низких показателях. Также имеются некоторые нюансы при коррекции определённых состояний: сахарный диабет, хронический пиелонефрит и иные очаги инфекционных процессов нуждаются в применении антибиотиков в виде профилактики и при более высоком уровне содержания лейкоцитов в крови – около 1,5х109 клеток на один мкл крови.
При инфекционной терапии в качестве профилактики специалисты используют один или два антибактериальных препарата, которые даются больному в средней дозировке. Медикаменты вводятся внутривенно или внутримышечно, в зависимости от формы лекарственного средства.
При наличии серьёзных инфекционных осложнений используется два или три антибиотика, которые имеют широкий спектр действия. Дозы при этом назначаются максимальными, лекарства вводятся перорально, а также внутривенным или внутримышечным способом.
Чтобы подавить размножение патогенной кишечной флоры в большинстве случаев назначается приём неабсорбирующихся (которые не всасываются в кровь) антибиотиков.
Также иногда назначают параллельное применение противогрибковых медикаментов, например, Нистатина и Леворина.
Комплексная терапия предполагает довольно частое назначение препаратов иммуноглобулина и антистафилококковой плазмы.
Все вышеуказанные противоинфекционные меры используются до тех пор, пока не удаётся добиться исчезновения агранулоцитоза у пациента.