Что происходит в организме? (патогенез)

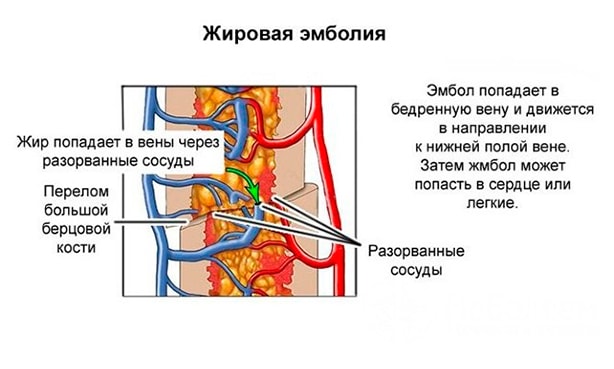
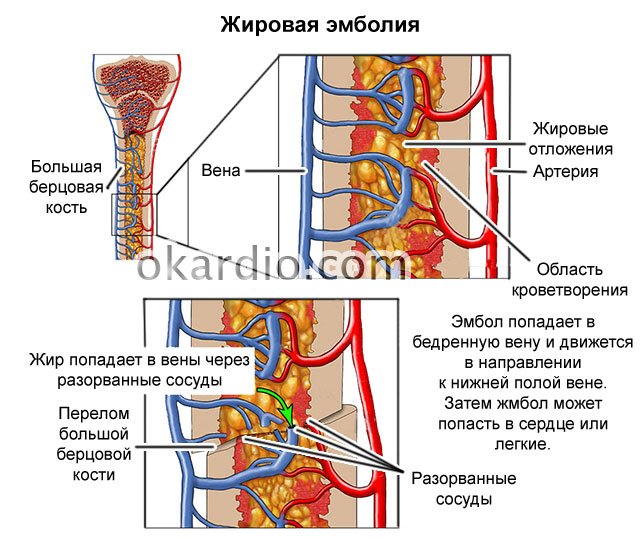
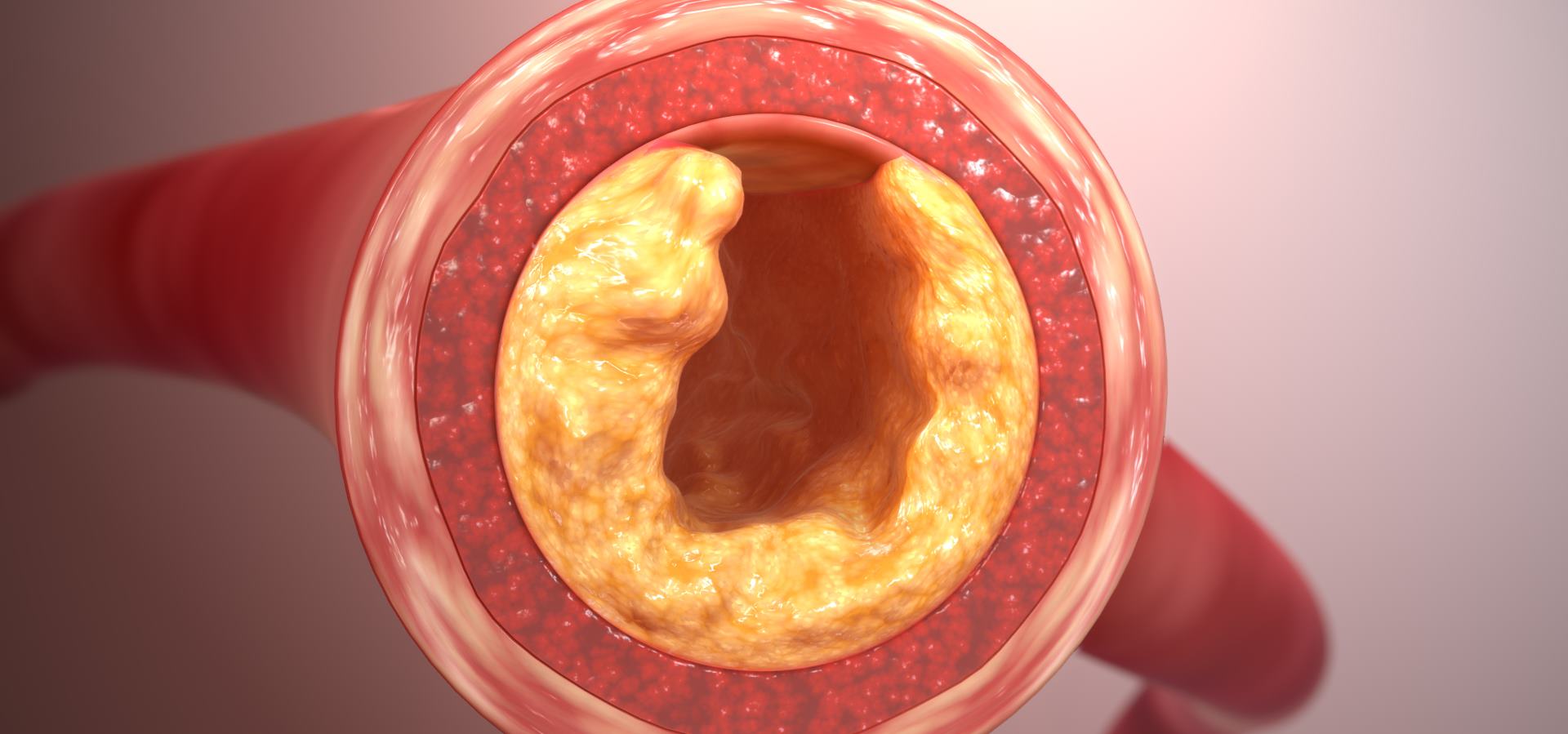
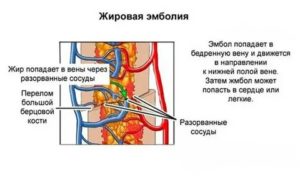
При переломе кости частицы жира могут попасть в кровоток
Существует ряд теорий, объясняющих эмболию сосудов частицами жира. Изначально считалось, что при травме кости элементы жировой ткани костного мозга проникают в кровоток. Эта теория нашла своё подтверждение, но оказалась не полной, так как не объясняла образование ЖЭ у пациентов без нарушения целостности кости.
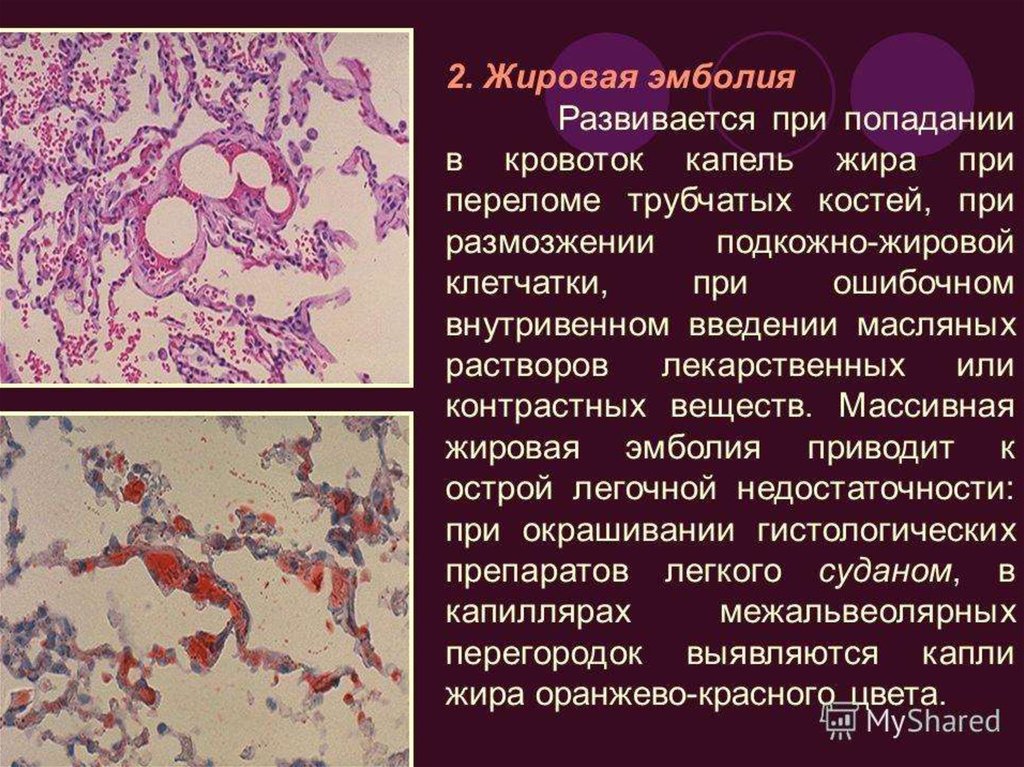
Дальнейшие исследования показали формирование ЖЭ при изменениях липидного обмена, спровоцированного активизацией липазы. Фермент способствует трансформации собственных липидов кровеносной системы из мелкодисперсной эмульсии в капли жира. Этот процесс образуется преимущественно как последствие травмы кости, но может быть вызван и иными факторами.
Также была доказана причинно-следственная связь между зарождением ЖЭ и ряда посттравматических факторов, включающих: уменьшение объёма циркулирующей крови, снижение артериального давления, недостаточное содержание кислорода в организме, активация процессов коагуляции. Все эти элементы приводят к нарушению дисперсности липидов крови с последующим образованием нейтрального жира. Патология может формироваться как при механических повреждениях с переломами костей, так и при любой травме, сопровождающейся обильной кровопотерей.
Лечение эмболии
Поскольку, эмболия
относится к острым заболеваниям, её лечение требует неотложных мероприятий. Чем раньше они будут оказаны, тем лучше прогноз для больного. Дифференцированная лечебная тактика приведена в таблице.
|
Вид эмболии |
Комплекс лечебных мероприятий |
|---|---|
|
Тромбоэмболия |
|
|
Воздушная эмболия |
|
|
Жировая эмболия |
|
Симптоматика жировой эмболии
Жировая эмболия способна «мимикрировать» – начало формирования жировых капель в крови симптомами не сопровождается. Постепенно они группируются и закупоривают сосуды разной величины. Симптомы опасного состояния появятся, когда жировые эмболы «оккупируют» значительную часть кровеносных сосудов. Обычно это происходит в течение одного-двух дней. Жировые капли провоцируют разрывы сосудов, что проявляется кровоизлияниями – чаще в верхних отделах грудной клетки и в области подмышек. После этого явного симптома возникают другие:

- значительная одышка;
- кашель;
- учащенное биение сердца;
- «налитые кровью» глаза, боли в глазницах;
- синюшность кожных покровов;
- лихорадка;
- потеря сознания.
Жировые капли способны перемещаться с током крови (мобильные), а могут неподвижно прикрепляться к стенке определенного сосуда (иммобильные). Если эмбол мобилен, патология развивается за несколько часов. Ее проявления зависят от пораженного эмболом органа. К примеру, если капля жира закупорила коронарный сосуд, наступает недостаточность сердца и его остановка. Если эмбол проник в сосуды почек, жировая эмболия вызовет их недостаточность. А если капля жира закупорила церебральную артерию, развивается инсульт или инфаркт головного мозга.
В соответствии с локализацией эмболов патология выражается:
- головные боли;
- расстройства сознания и психики;
- параличи и парезы;
- бредовые состояния;
- слабые проявления клинических признаков раздражения оболочек мозга;
- маятникообразные движения глаз;
- нарушения пирамидальных клеток коры головного мозга;
- подергивание мышц;
- состояние комы;
- Нарушения функций дыхания:
- загрудинные боли;
- влажный кашель со сгустками крови;
- выраженная одышка;
- пузырьковые хрипы;
- устойчивая тахикардия;
- Проницаемость и ломкость капилляров (красноватая сыпь в полости рта, конъюнктив, на щеках, шее, плечах, груди, спине);
- Жар (до 40°С).

При лихорадочном признаке жировой эмболии жаропонижающие препараты неэффективны, поскольку мозговая терморегуляция нарушена жирными кислотами.
Клинические проявления
Первые симптомы патологического состояния проявляются спустя сутки после перенесённых травм или критических состояний. Они выражаются появлением очень маленьких кровоизлияний, которые чаще всего локализуются на коже плеч, шеи, груди и подмышек. Эти кровоизлияния иногда настолько малы, что увидеть их без увеличительного стекла бывает проблематично. Сохраняться на теле человека они могут в течение нескольких часов или нескольких дней. Такие симптомы, как кровоизлияния свидетельствуют о том, что в капиллярах произошла закупорка с травматическим повреждением.
Иногда, кровоизлияния обнаруживаются на глазном дне и конъюнктиве. Кроме того, осмотр глазного дна даёт врачу возможность увидеть мелкие жировые тромбы в просветах сосудов. Если говорить про основные симптомы, то они представлены четырьмя характерными синдромами.
Первый синдром связан с нарушениями работы центральной нервной системы. Его представляют такие симптомы, как:
- нарушение сознания;
- развитие парезов и параличей;
- нестерпимые головные боли;
- нистагм;
- бред;
- судороги и даже кома.
Второй синдром – гипертермический. У человека поднимается температура до фебрильных показателей и её ничем невозможно сбить. Причина такой стойкой температуры кроется в том, что возникает она на фоне раздражения жирными кислотами терморегулирующих структур мозга.
Кроме этих, есть и другие симптомы, характерные для данной патологии, а именно – нарушение сердечной и дыхательной деятельности (третье клиническое проявление). Человек жалуется на одышку, вплоть до остановки дыхания, боли за грудиной, появление кашля с примесью крови в мокроте, тахикардию. При прослушивании лёгких можно выявить наличие мелкопузырчатых хрипов, а при прослушивании сердца есть возможность определить акцент второго тона.
И последнее, четвёртое клиническое проявление, касается уже вышеописанных петехиальных кровоизлияний по телу.
Отдельно следует сказать о лёгочном синдроме, развивающемся при эмболии лёгких. Это наиболее частая форма патологии, которая встречается у 60% больных, и её характеризуют такие симптомы:
- появление сухого кашля;
- выделение кровяной мокроты пенистого характера;
- цианоз и одышка.
Иногда единственный видимый симптом при такой патологии, как жировая эмболия лёгкого – это артериальная гипоксемия.
При церебральной форме, то есть при поражении мозга, преобладают вышеописанные симптомы, связанные с нарушением работы ЦНС. А смешанная форма, при которой происходит поражение не только лёгких и мозга, но и сосудов других органов, в частности почек, проявляется смешанной симптоматикой.
Очень часто на фоне жировой эмболии лёгких или мозга развивается дыхательная недостаточность, требующая введения дыхательной трубки и начала ИВЛ. Такие меры позволяют не допустить кислородного голодания тканей и восстановить микроциркуляторную функцию.
Почему она возникает?
Проникновение жировых частиц в кровеносную систему возможно в результате различных причин. Наиболее часто жировая эмболия развивается после перелома крупных трубчатых костей, тяжелых травм и хирургического вмешательства.
Существует 4 теории ее появления:
- Классическая. В этом случае, частицы жировой ткани, при переломах, из места повреждения проникают в венозные сосуды, где они мигрируют и закупоривают их.
- Энзимная. Эта теория обусловлена нарушениями липидной структуры. Липиды грубеют, их поверхностное натяжение уменьшается, капли жира становятся крупнее.
- Коллоидно-химическая. В этой теории провоцирующим фактором СЖЭ является преобразование жировой эмульсии плазмы в крупные капли, которые затем тромбируют мелкие сосуды.
- Гиперкоагуляционная. При этой теории механизм развития СЖЭ объясняется связью нарушений липидного обмена с нарушениями в свертывающей системе крови после получения травмы.
Из-за схожести симптоматики жировой эмболии с другими заболеваниями, например, с пневмонией, существует риск ошибочного диагностирования, что может привести к летальному исходу.
Жировая эмболия может прогрессировать при обширной кровопотере, а наиболее высокий риск ее развития будет у пациентов, страдающих гипотонией.
Помимо этого, развитие СЖЭ возможно в результате следующих причин:
- ожог 3 и 4 степени;
- травмы костей и мягких тканей, вызванные взрывом;
- перелом бедра средней и верхней трети;
- остеомиелит, опухолевидные новообразования, сепсис;
- диабет, острый панкреатит и тяжелая форма панкреонекроза;
- дистрофические изменения в печени;
- состояние после реанимационных мероприятий и неконтролируемое использование гормонов;
- анемия и биопсия костного мозга.
Иногда жировая эмболия развивается после неправильной транспортировки пострадавшего и непрямого массажа сердца.
Чаще всего эта патология поражает взрослых пациентов. Дети болеют крайне редко, что обусловлено содержанием большего количества в костном мозге кроветворной ткани, чем жировой.
Подходы к лечению заболевания
В целях выявления жировой эмболии проводится несколько диагностических мероприятий:
- Исследование крови и мочи на предмет обнаружения повышенного содержания белков, жиров, липидов и так далее.
- Рентгенография грудной клетки.
- Компьютерная томография головного мозга. На жировую эмболию могут указывать множественные микрокровоизлияния, отеки, очаги некроза и другие нарушения.
- Офтальмоскопия.
К числу основных критериев, на основании которых ставится диагноз, относятся:
- резкое ухудшение общего состояния;
- гипоксемия;
- наличие симптомов, свидетельствующих о поражении ЦНС,
При выявлении указанных признаков в большинстве случаев проводится дополнительное обследование с целью подтверждения предварительного диагноза либо назначается соответствующая терапия.
Схема лечения определяется тяжестью поражения. Терапия жировой эмболии предусматривает проведение мероприятий, направленных на:
- подавление симптомов;
- поддержание жизненно важных функций организма.
В зависимости от области локализации закупорки назначается следующее:
- Устранение легочного синдрома. В случае выявления дыхательной недостаточности обязательно проводится интубация трахеи. В целях восстановления микроциркуляции в легких назначается высокочастотная ИВЛ. Посредством этой процедуры проводится измельчение жира в капиллярах.
- Устранение болевого синдрома. Данный этап считается важным во время лечения тяжелых переломов, так как позволяет предупредить развитие жировой эмболии. Назначение анальгетиков обусловлено тем, что при выраженном болевом синдроме увеличивается содержание катехоламинов. Последние, в свою очередь, способствуют увеличению уровня содержания жирных кислот. Обезболивание проводится посредством введения наркотических препаратов или общей анестезии. Этот метод можно рассматривать в качестве профилактики жировой эмболии.
- Инфузионное лечение. Такая терапия предполагает применение растворов глюкозы и реополиглюкина. Дополнительно назначается постоянный контроль за состоянием венозного давления.
-
Снижение уровня жира в крови. Для снижения уровня жира в крови назначаются:
- липостабил;
- пентоксифиллин;
- компламин;
- никотиновая кислота;
- эссенциале.
Эти вещества нормализуют кровоток в организме и отдельных органах.
На ранних стадиях развития рассматриваемой патологии рекомендовано применение глюкортикоидов. Предупредить возникновение заболевания можно, если своевременно предпринять меры, направленные на подавление гипоксии и устранение последствий кровопотери.
Жировая эмболия относится к группе опасных патологий. Она способна в течение нескольких минут привести к смертельному исходу. Заболевание развивается обычно на фоне переломов и повреждений костей. Лечение жировой эмболии заключается в проведении мероприятий для поддержания жизненно важных функций организма.
Диагностика
 При подозрении на легочную тромбоэмболию врач должен подтвердить наличие закупорки, определить ее расположение, оценить состояние кровообращения, устранить угрозу для жизни, назначить необходимое лечение. Важнейшим фактором, определяющим исход заболевания, является время от момента начала болезни до начала терапии.
При подозрении на легочную тромбоэмболию врач должен подтвердить наличие закупорки, определить ее расположение, оценить состояние кровообращения, устранить угрозу для жизни, назначить необходимое лечение. Важнейшим фактором, определяющим исход заболевания, является время от момента начала болезни до начала терапии.
Тромбоэмболия трудно поддается диагностике, поэтому важно оценить все факторы, для этого проводится комплекс мероприятий, начиная с опроса и выяснение анамнеза и заканчивая проведением инструментальных методов исследования. Учащение дыхания, одышка, тахикардия, боли — не специфичные симптомы, но практически во всех случаях ТЭЛА они присутствуют, поэтому, сопоставив эти признаки с индивидуальными предрасполагающими к тромбозу факторами, врач может диагностировать тромбоэмболию легочной артерии. Учащение дыхания, одышка, тахикардия, боли — не специфичные симптомы, но практически во всех случаях ТЭЛА они присутствуют, поэтому, сопоставив эти признаки с индивидуальными предрасполагающими к тромбозу факторами, врач может диагностировать тромбоэмболию легочной артерии
Учащение дыхания, одышка, тахикардия, боли — не специфичные симптомы, но практически во всех случаях ТЭЛА они присутствуют, поэтому, сопоставив эти признаки с индивидуальными предрасполагающими к тромбозу факторами, врач может диагностировать тромбоэмболию легочной артерии.
Стандартные методы диагностики (общий анализ крови, электрокардиография, жалобы, наличие хронических заболеваний, перенесенных операций, факторов риска повышенного тромбообразования) позволяет заподозрить ТЭЛА у пациента.
Обязательный комплекс для ранней диагностики ТЭЛА:
- развернутый анализ крови и мочи (определяются изменения, характерные для воспаления);
- исследование газового состава крови;
- холтеровское мониторироваие;
- коагулограмма;
- рентгенографическое исследование органов грудкой клетки позволяет выявить симптомы ТЭЛА, а также провести дифференциальную диагностику;
- ультразвуковое исследование сердца (ЭхоКГ) позволяет обнаружить изменение границ сердца, нарушение сократительной способности миокарда, особенности тока крови и наличие тромботических масс в полостях;
- ангиопульмонография (важный метод исследования, позволяет установить наличие, локализацию и размер тромба);
- определение уровня D-димера (вещества образующегося при распаде фибрина) — повышение этого вещества обнаруживается у 90 % пациентов с ТЭЛА, однако его можно выявить и при некоторых других заболеваниях;
- ультразвуковое исследование сосудов нижней конечностей помогает определить источник эмбола, при необходимости исследование дополняется УЗИ-допплерографией (для оценки кровотока);
- контрастная флебография (для обнаружения источника тромба);
- компьютерная томография с введением контраста определяет расположение тромба;
- с помощью магнитно-резонансной томографии визуализировать легочные сосуды и обнаружить место эмболии;
- перфузионная сцинтиграфия позволяет оценить степень насыщения легких радионуклидами, введенными перед проведением исследования внутривенно – это позволяет обнаружить участки инфаркта легкого;
- определение кардиоспецифичных маркеров (повышение тропонинов – признак повреждения миокард);
- ЭКГ при тромбоэмболии легочной артерии уже на ранних этапах болезни позволяет выявить тахикардию, признаки повышенной нагрузки на правые отделы сердца, симптомы гипоксии, нарушение проводимости, мерцательную аритмию, однако следует понимать, что иногда при ТЭЛА возможен совершенно нормальный результат ЭКГ, в то время как если все же изменения имеет место быть, они могут указывать на другие заболевания: воспаление легких, бронхиальную астму.
Поскольку ТЭЛА – неотложное, угрожающее жизни состояние, существует разработанный алгоритм, согласно которому весь процесс диагностики состоит из 3 этапов:
- Догоспитальный этап включает в себя наблюдение за состоянием больного, выяснение наличия сопутствующих заболеваний и факторов риска, осмотр, перкуссию и аускультацию легких и сердца, уже этих методов достаточно для определения основных симптомов заболевания: цианоз, тахикардия, одышка.
- Проведение неинзвазивных методов исследования: электрокардиография, рентгенография органов грудной полости: эти методы позволяют провести дифференциальную диагностику и исключить наличие других заболеваний со схожей симптоматикой. При обнаружении острых нарушений пациент переводится в отделение реанимации.
- Проведение высокоточных диагностических мероприятий: КТ, МРТ, ангиопульмонография, сцинтиграфия.
Симптоматика
Проявления жировой эмболии зависят от локализации очага поражения, количества и размера липидных соединений в крови, степени повреждения внутренних органов. Симптомы патологии неспецифичны — по ним невозможно отличить данный недуг от других заболеваний и неотложных состояний. Жировая эмболия протекает с поражением органов дыхания и ЦНС. Существует также смешанная форма с вовлечением в процесс кожи и слизистых оболочек. Она отличается наиболее тяжелым течением.

Легочная форма имеет серьезный прогноз и высокую степень летальности, даже при своевременно начатом лечении. У больных возникает:
- дискомфорт и стеснение в груди,
- болезненные ощущения распирающего, колющего, жгучего характера,
- учащенное дыхание,
- одышка вплоть до асфиксии,
- тахикардия,
- кашель с пенистой розовой мокротой,
- крупнокалиберные влажные хрипы, слышные на расстоянии,
- цианоз кончика носа, ушей, носогубного треугольника, пальцев рук на мраморно-бледной коже,
- учащенное сердцебиение, нарушение сердечного ритма, кардиалгия.
Церебральная форма патологии возникает, когда происходит закупорка сосудов головного мозга. В ткани появляются множественные геморрагии. Клинически эмболия проявляется признаками инсульта:
- раздражительностью, тревожностью, возбуждением;
- заторможенностью, сонливостью, вялостью;
- постоянной, невыносимой головной болью, имеющей давящий, пульсирующий, стреляющий характер;
- диспепсическими явлениями — тошнотой и рвотой, не приносящей облегчения;
- помрачением сознания, обмороками, дезориентацией,
- угнетение работы ЦНС, комой,
- нарушением психики — бредом, зрительными и звуковыми галлюцинациями,
- нистагмом,
- парезами и параличами,
- утратой чувствительности, парестезиями,
- судорогами,
- афазией, апраксией, анизокорией,
- снижением мышечного тонуса.
Неврологические расстройства постепенно прогрессируют. В мозговой ткани появляются очаги некроза. Это сопровождается дополнительными симптомами и нарушением когнитивных функций. Клиническая картина напоминает проявления ЧМТ, что существенно затрудняет диагностический процесс.
Смешанная форма протекает тяжело и часто осложняется опасными для жизни состояниями. Клиническая картина включает признаки мозговой и легочной форм. У пациентов возникает фебрильная лихорадка с ознобом, нарушается мочеиспускание, появляется боль в проекции почек и множественная точечная сыпь на коже шеи, передней и боковой поверхности груди, плеча, подмышечных впадин, слизистой оболочке рта, влагалища, глаз. Геморрагические признаки обусловлены перерастяжением капилляров эмболами и разрушением кровеносных сосудов. Лихорадка связана с влиянием жирных кислот на центр терморегуляции. Температура не нормализуется даже после приема жаропонижающих средств. Прогноз патологии в этом случае крайне неблагоприятный.
Чем провоцируется заболевание
Эмболизация организма происходит достаточно часто при переломах трубчатых костей. Подобные травмы достаточно часто возникают в случаях неудачно проведенных операций, когда требуется установка разнообразных металлических фиксаторов.
Реже патология развивается на фоне:
- установки протеза в тазобедренный сустав;
- закрытых переломов костей;
- проведения липосакции;
- сильных ожогов, затрагивающих большую поверхность тела;
- обширного поражения мягких тканей;
- проведения биопсии костного мозга;
- течения острого панкреатита и остеомиелита;
- жировой дистрофии печени;
- сахарного диабета;
- родов;
- алкоголизма;
- наружного массажа сердца;
- кардиогенного и анафилактического шока.
Важно отметить, что жировая эмболия в равной мере развивается как у взрослых, так и у детей. Вероятность возникновения осложнений зависит от тяжести поражений
В большинстве случаев жировая эмболия развивается при переломах крупных костей.
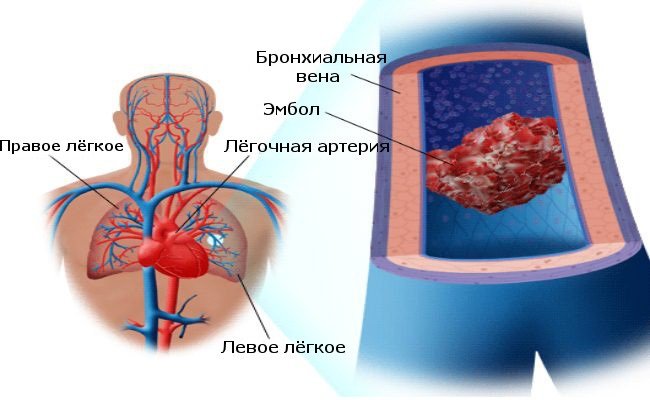
Что такое эмболия?
О том, что движущаяся в системе замкнутых сосудов жидкость, называемая кровью, создает оптимальные условия для нормальной жизнедеятельности организма, мы узнали еще из школьного курса анатомии. Кровь с точки зрения биологии рассматривается как коллоидный раствор, несущий различные белковые структуры, способные присоединять или отдавать необходимые организму продукты.
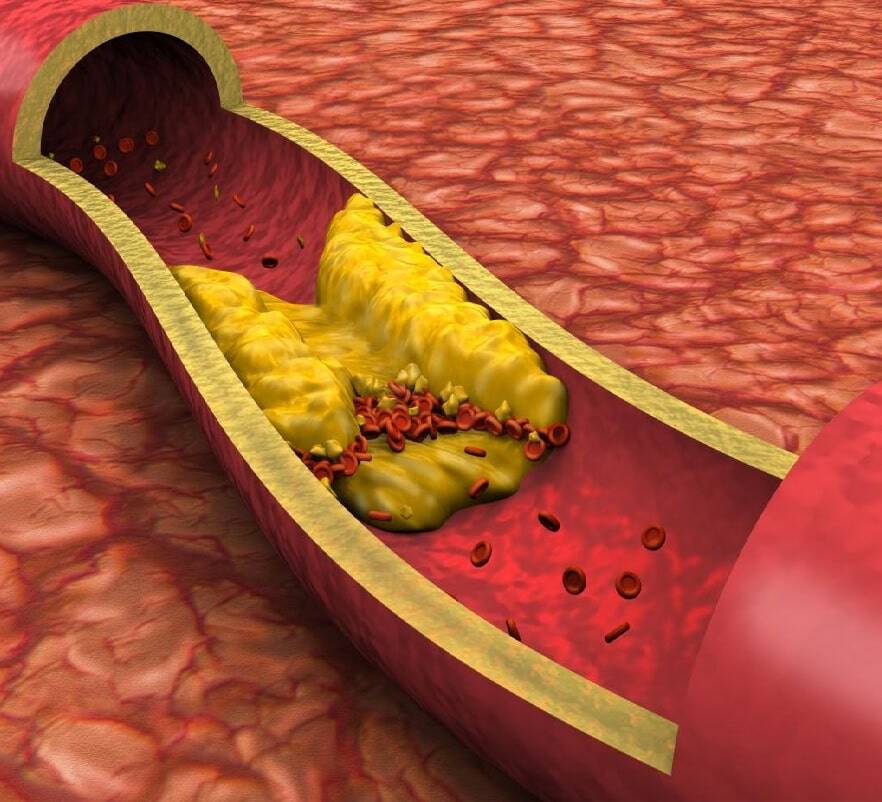
Имея определенный состав, кровь выполняет важные функции, однако, двигаясь по сосудам и достигая самых удаленных уголков человеческого тела, сама в кровеносном русле в норме не сворачивается. При неблагоприятных обстоятельствах в кровь могут попадать не свойственные ее составу частицы (эмболы) или при развитии патологических процессов в сосудах начинают появляться тромбы. Тромбы и эмболы другого происхождения, не растворенные до жидкого состояния и не вошедшие в состав крови, тем не менее, могут достигать значительных размеров, поэтому, передвигаясь вместе с кровью, могут застревать и перекрывать сосуд (окклюзия). В этом месте движение останавливается, а вокруг места аварии формируется очаг ишемии.

сосуды ног – наиболее “активный” источник самых распространенных эмболий – тромбоэмболий
Патологический процесс, допустивший вторжение в кровь или образование в ней несвойственных ей частиц, привел к последствию, которое мы называем эмболией (либо тромбоэмболией, если виновником катастрофы признается сгусток). Эмболы в кровотоке могут быть большими и маленькими, передвигаться во множественном или в единственном числе. Безусловно, большие размеры частицы более опасны, поскольку способны перекрыть важный сосуд, остановка движения крови в котором нередко предполагает и остановку жизни.
Причины
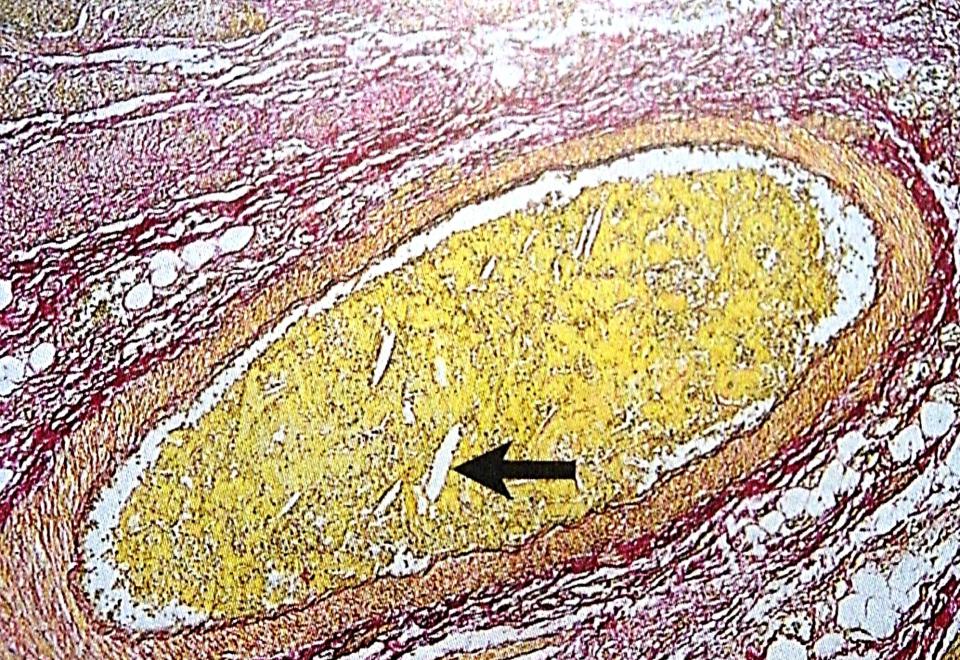
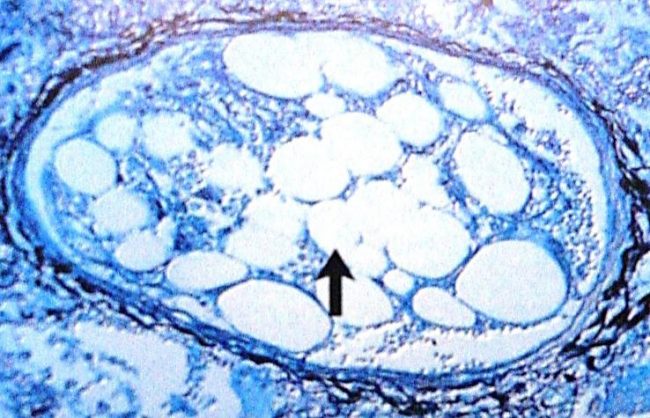
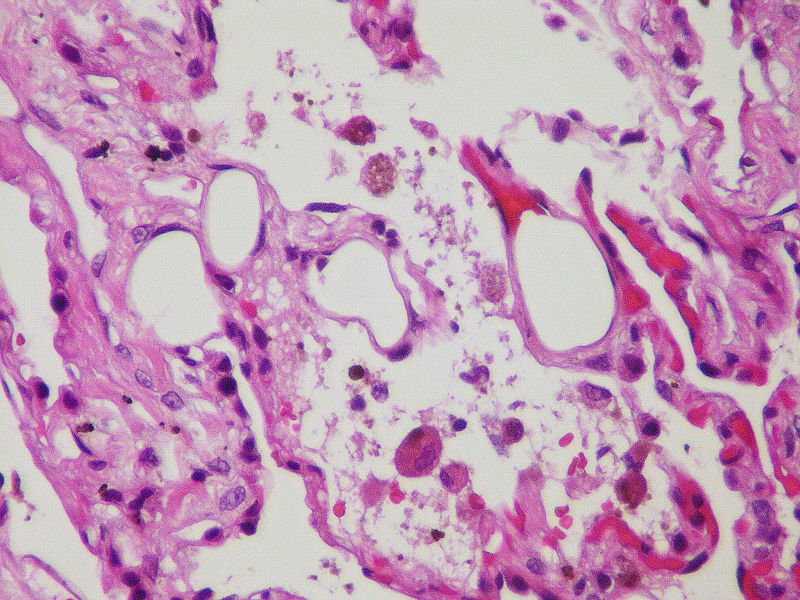
Суть патологического процесса – обтурация кровеносных сосудов каплями жира. Это приводит к нарушению кровотока в важных структурах организма – головном и спинном мозге, легких, сердце. К числу состояний, которые могут послужить причиной ЖЭ, относятся:
- Травмы. Основная причина липидной эмболии – переломы диафиза бедренных костей, голени, таза. Риск развития патологии повышается при объемных и множественных травмах, сопровождающихся размозжением костной ткани. Считается, что патология возникает у 90% людей с повреждениями опорно-двигательного аппарата. Однако ее клинические проявления развиваются лишь в сравнительно небольшом количестве случаев. Помимо этого, дислипидемии, способные спровоцировать обтурацию сосудов, встречаются у пациентов с ожогами, повреждением большого объема подкожной жировой клетчатки.
- Шоки и постреанимационная болезнь. Формирование эмболов происходит при шоках любого происхождения в 2,6% случаев. Причина – усиление катаболических процессов, метаболическая буря. Симптоматика чаще развивается к концу 2-3 суток после вывода больного из критического состояния.
- Внутривенное введение масляных растворов. Случаи ятрогенного происхождения болезни являются единичными. Жировая окклюзия возникает за счет экзогенных жиров, попавших в кровоток при ошибочных действиях медицинского работника. Кроме того, жировая эмболия иногда диагностируется у спортсменов, применяющих синтол для увеличения мышечной массы.
- Гиповолемия. При выраженной гиповолемии происходит увеличение гематокрита, снижается уровень тканевой перфузии, возникают застойные явления. Все это становится причиной формирования крупных жировых капель в кровеносной системе. Обезвоживание развивается при длительной рвоте, диарее, недостаточном употреблении питьевой воды в условиях жаркого климата, чрезмерном приеме диуретиков.
Что такое жировая эмболия?

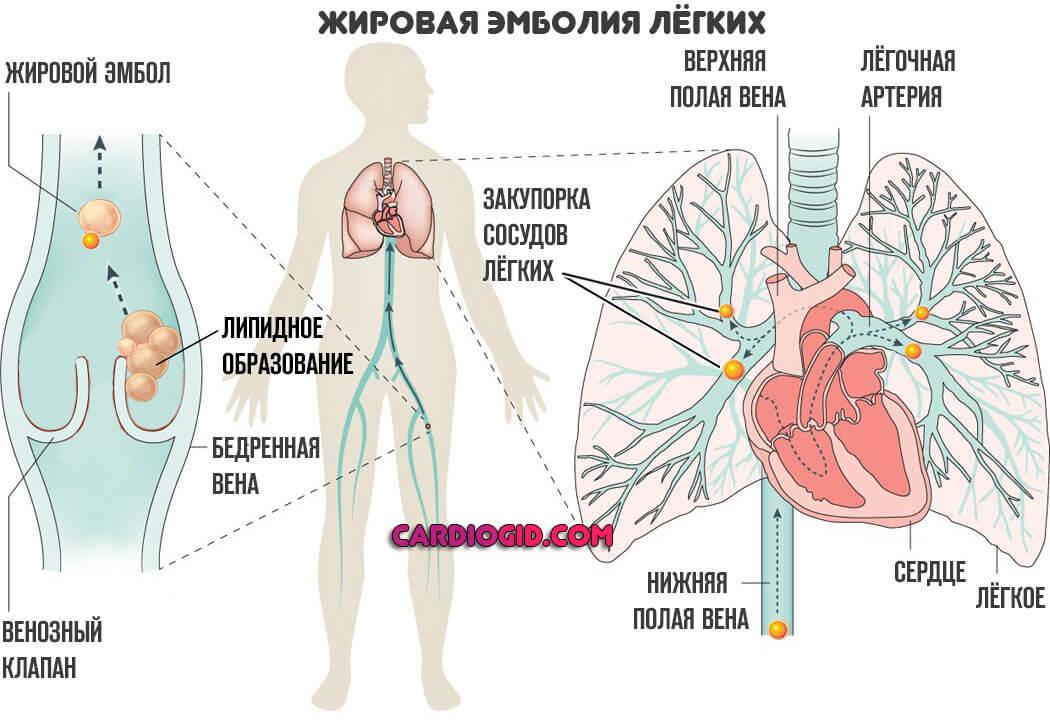
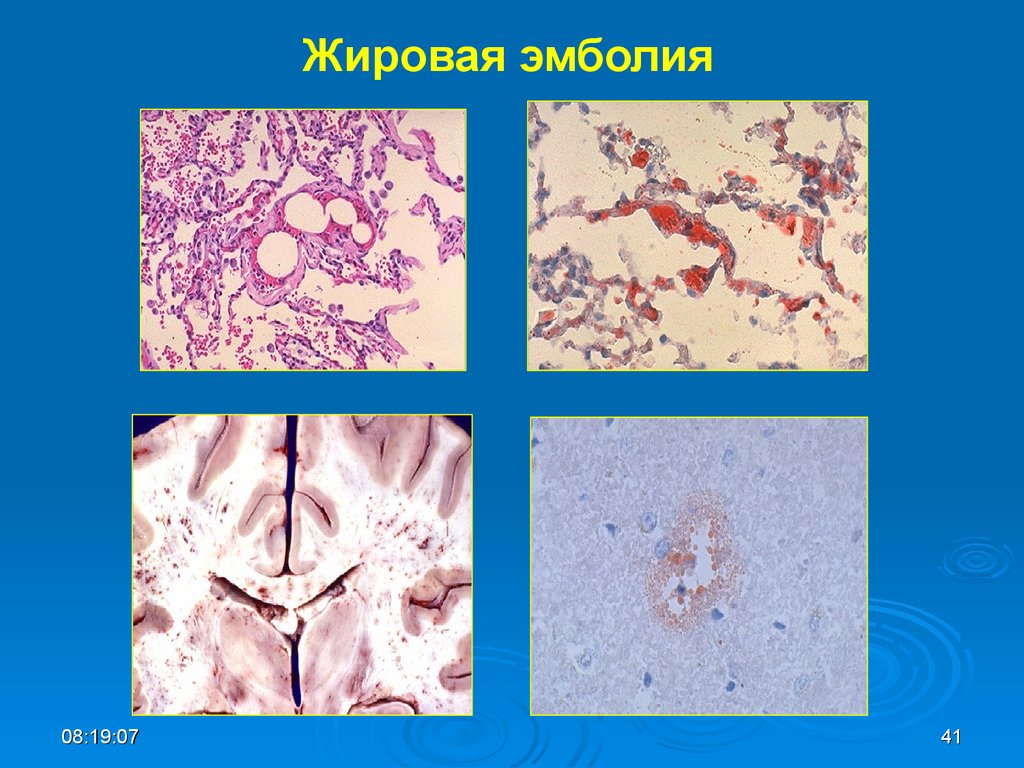
Термин жировая эмболия относится к закупорке кровеносных сосудов частицами жира. Источниками жира чаще всего являются переломы длинных костей или повреждение других органов. Сначала эти эмболы попадают через вены в легкие, а затем в другие органы.
Закрытие легочных сосудов эмболическим материалом приводит к легочной эмболии.
Затем, через артериовенозные соединения в легочном кровотоке молекулы жира попадают в остальную систему кровообращения, вызывая проблемы с перфузией других органов.
Считается, что помимо механического блокирования кровотока жир, и связанная с ним травма стимулируют воспалительную реакцию, которая повреждает легкие.
Есть также понятие Синдром жировой эмболии. Это набор симптомов, вызванных жировой эмболией. Они возникают в результате повреждения различных органов, например, легких, мозга, сердечной мышцы, печени и почек. Жировая эмболия встречается у десятков процентов людей с переломами длинных костей, однако синдром полной жировой эмболии встречается значительно реже.
Механизм повреждения.
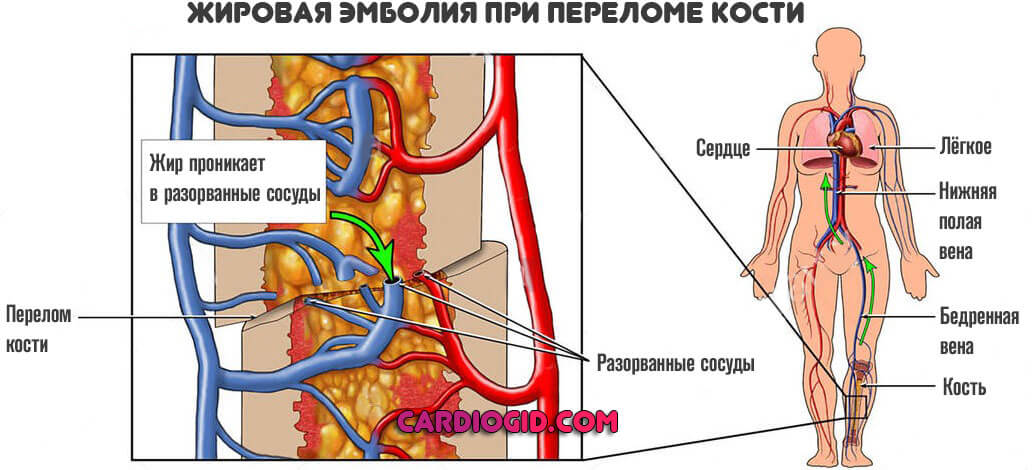
При эмболии жир появляется в крови в основном в результате травмы – переломов длинных костей (например, бедренной кости) и тазовых костей.
Внутри кости находится определенное количество костного мозга, жировая ткань, клетки, участвующие в образовании клеток крови, и соединительная ткань.
Под воздействием удара, давление внутри полости кости увеличивается, а кровеносные сосуды повреждаются. Это способствует попаданию некоторых молекул жира в венозное русло.
https://www.youtube.com/watch?v=nv8d8s9RTxU
Существует также риск жировой эмболии после инъекции – по ошибке внутривенного введения препарата на липидной (жировой) основе, предназначенного для внутримышечного введения. Также возможна жировая эмболия после липосакции.
Изредко, причинами жировой эмболии могут быть:
- обширные ожоги,
- повреждение печени,
- острый панкреатит,
- газовая гангрена,
- длительная сердечно-легочная реанимация.
Последствия жировой эмболии – это опасно?
Жировая эмболия может возникнуть через несколько часов после травмы. Первые признаки жировой эмболии связаны с тромбоэмболией легочной артерии , одышкой, болью в груди и сухим кашлем.
Далее следует так называемая бессимптомная фаза, которая может длиться от 12 часов до даже 3 дней. Тогда может развиться полноценная жировая эмболия. Молекулы жира, присутствующие в кровотоке, расщепляются энзимами, выделяя свободные жирные кислоты в кровь.
Они стимулируют воспалительную реакцию, которая вызывает повреждение различных органов.
Они проявляются головными болями, спутанностью сознания вплоть до потери сознания. Также могут возникнуть судороги. Застой в мелких сосудах кожи вызывает формирование типичного кровавого экхимоза на верхней половине тела и конъюнктиве глаз.
Это небольшие красные пятна размером с булавочную головку, которые обычно исчезают через несколько дней.
Другие органные осложнения жировой эмболии включают в себя:
- тахикардия, вызванная повреждением функции миокарда,
- лихорадка,
- экхимоз на сетчатке, видимый при осмотре глазного дна,
- отеки,
- повреждение печени, приводящее к желтухе и нарушениям свертывания крови.
Жировая эмболия является опасным осложнением, которое может привести к летальному исходу в результате легочной эмболии или комы в результате повреждения головного мозга.
Диагностические критерии и тесты
В диагностике жировой эмболии используются две клинические критерии (экхимоз, гипоксемия, тахикардия, лихорадка) и результаты лабораторных исследований.
Газометрический тест может показать уменьшение количества кислорода и увеличение содержания углекислого газа в крови. В морфологии количество тромбоцитов и гематокрит могут быть уменьшены .
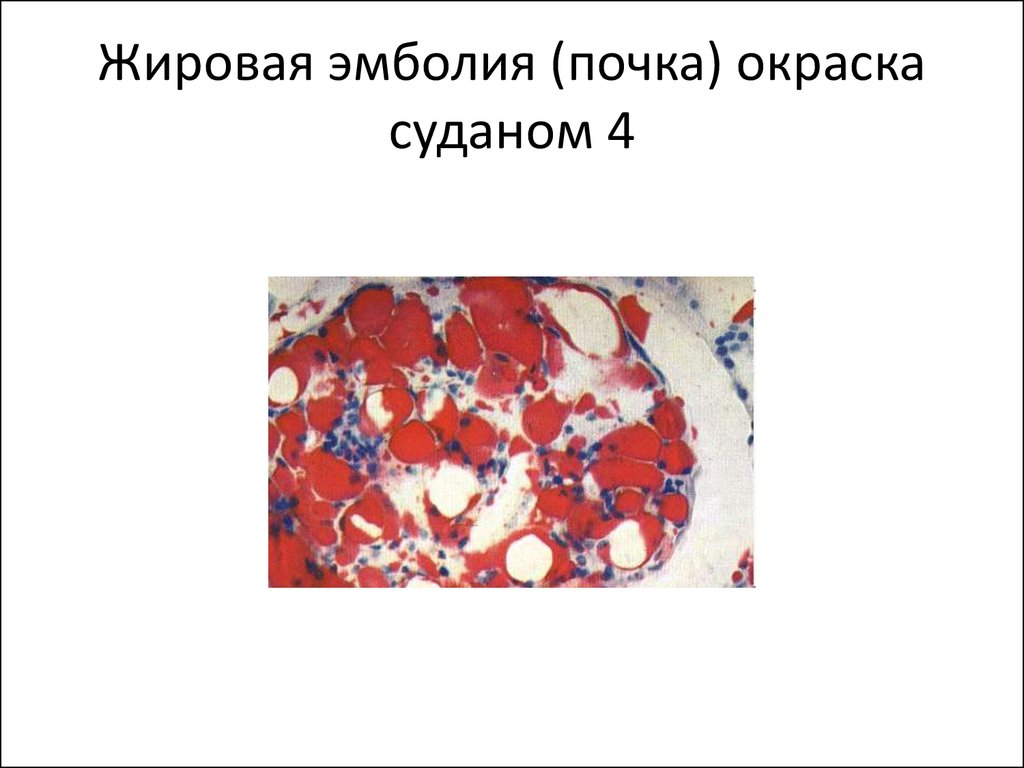
Биохимические анализы крови могут указывать на повреждение определенных органов: печени, сердца или почек. Капли жира появляются в моче , крови, спинномозговой жидкости и даже слюне.
Другие тесты также могут быть использованы в диагностике и дифференциации жировой эмболии . Обструкция легочного кровотока вызывает перегрузку правого желудочка, что можно наблюдать как на ЭКГ, так и на ЭХО сердца.
Лечение и прогноз.
Синдром жировой эмболии является серьезным осложнением травм, и смертность, несмотря на применяемое лечение, может достигать 10 процентов .
Раннее лечение переломов оказывает значительное влияние на снижение частоты жировой эмболии. Не существует эффективного способа избавиться от жировой эмболии.
Согласно некоторым исследованиям, внутривенное использование стероидных гормонов или гепарина может быть эффективным , но это условно рекомендуемые методы лечения.
Что такое жировая эмболия?
Патология развивается после закупорки сосудов эмболом, образованным жировыми частицами, что ведет к развитию необратимых изменений в органах и тканях.
Жировые частицы перемещаются с кровотоком, вызывая деструкцию тканей, в которые они попадают. Нарушается микроциркуляции крови, а также меняются ее реологические качества.
Мелкие жировые капли могут проникнуть в сетчатку и кожу, сердце, печень, мозг, почки, селезенку и надпочечники. Более крупные частицы проникают и задерживаются в сосудах легких. Последствия такого состояния могут быть достаточно тяжелыми и требуют экстренного оказания помощи для спасения жизни человека.
Методы диагностики
Для выявления СЖЭ используются следующие методики:
- КТ грудной клетки – определяет утолщение перегородок, которые существуют между дольками легких, субплевральные и центродолевые узелки, образующиеся в результате отека альвеол;
- сканирование легких – показывает несоответствие перфузии (газообмена в легких) и вентиляции;
- ЭКГ – в большинстве случаев остается неизменной, но иногда возможна синусовая тахикардия;
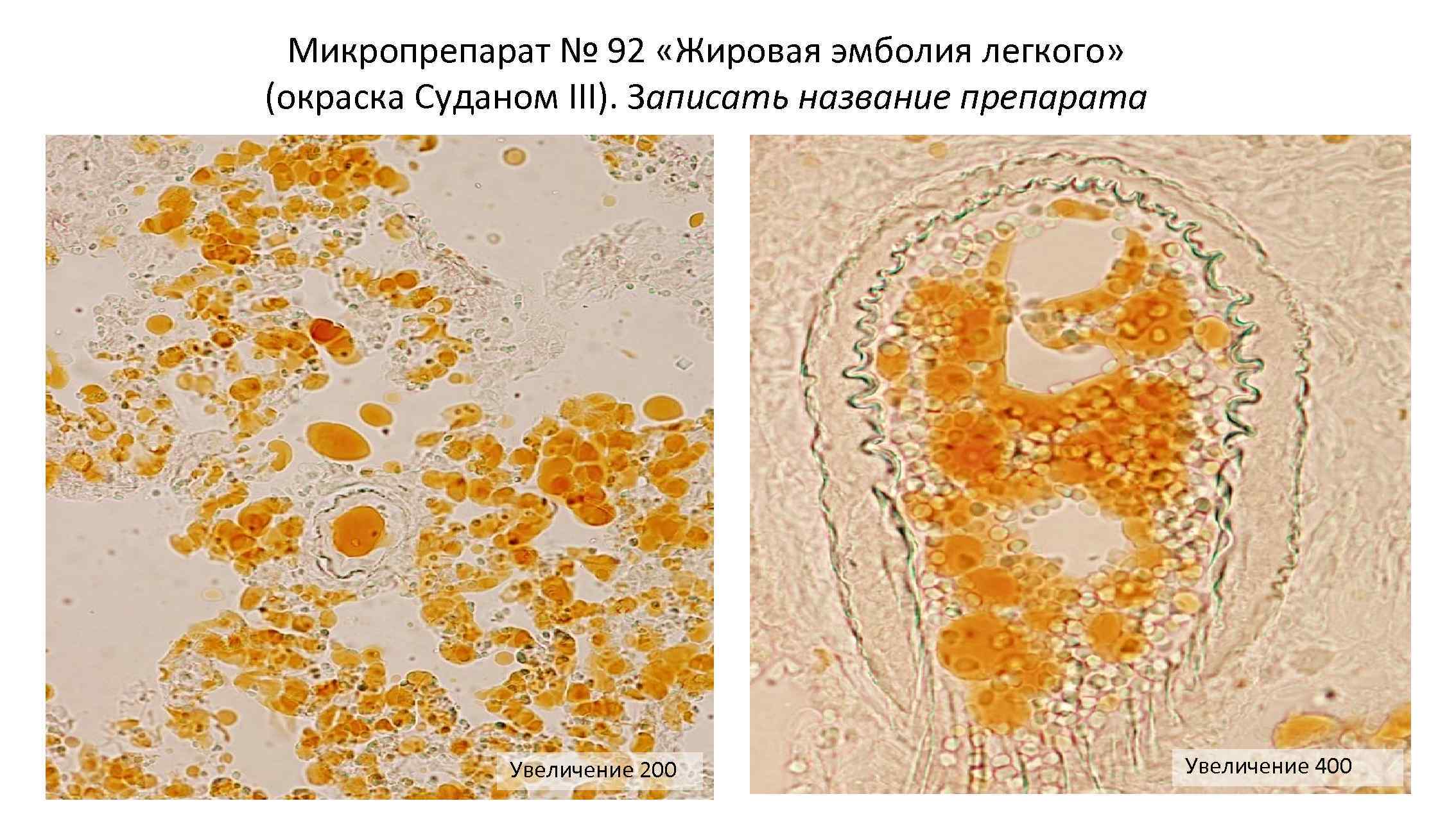
- бронхоальвеолярный лаваж и бронхоскопия – эти обследования позволяют обнаружить присутствие частиц жира в альвеолах, преимущественно после получения пациентом травматического повреждения;
- КТ головного мозга – назначается при расстройстве психического состояния больного. Томограмма выявляет точечные кровоизлияния, соответствующие повреждениям микрососудов при церебральной жировой эмболии;
- МРТ головного мозга – назначается больным с неврологической симптоматикой СЖЭ при нормальных показателях КТ;
- рентгенография грудной клетки – на снимке определяется картина «снежной бури», а рентгенологические признаки СЖЭ присутствуют в течение 3 недель.
В развитии заболевания имеют значение изменения в строении эритроцитов. Помимо естественной формы, при жировой эмболии наблюдается достаточно много балластных патологических форм (серповидные, сфероциты, микроциты и шиповидные). Численность таких эритроцитов напрямую зависит от сложности травмы, ее последствий и шока.
Характерно, что диагностика СЖЭ осуществляется на основании клинических показателей. Второстепенным значением обладает лабораторная диагностика, однако только при совокупности всех показателей диагноз считают подтвержденным.