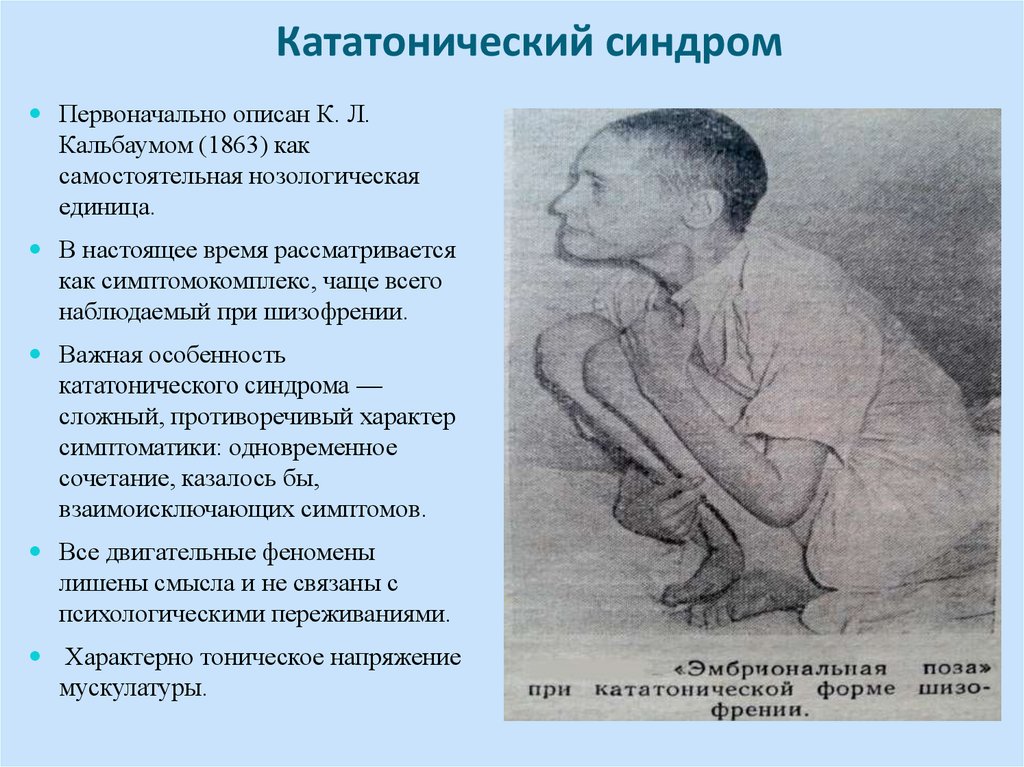
Серотониновый синдром – что это такое?
Серотониновый синдром – побочный эффект ряда медикаментов разных групп, вызывающих повышение уровня серотонина и накопление его в организме, который зависит от принятой дозы препарата. Впервые патология была описана в середине прошлого века, когда после приема лекарств-антидепрессантов больные начали испытывать настораживающие симптомы. При этом по сей день не все врачи знакомы с данным недугом и могут установить правильный диагноз, поэтому точных эпидемиологических сведений о распространенности серотонинового синдрома нет.
Серотониновый синдром – механизм
Серотонин, который именуют «гормоном радости», является биологически активным веществом, вырабатываемым в организме и наделенным многообразными физиологическими функциями. Одна из главнейших функций заключается в переносе импульсов между клетками тела и головным мозгом либо между нейронами. При нормальной концентрации этого вещества в крови обеспечивается достаточная активность, хорошее настроение, сопротивляемость заболеваниям. Кроме этого, серотонин влияет на терморегуляцию, свертывание крови, уровень болевых ощущений, цикл сна и бодрствования и так далее.
При отклонениях от нормы содержания серотонина в организме возникают проблемы. Так, при приеме медикаментов, влияющих на метаболизм данного вещества и вызывающих его переизбыток, может произойти срыв процессов, в регуляции которых он участвует. Серотониновый синдром (серотониновая интоксикация) может быть связан со следующими механизмами, приводящими к увеличению уровня серотонина:
- активизация синтеза серотонина;
- стимуляция его высвобождения;
- блокада ферментов, расщепляющих серотонин;
- нарушение обратного возврата данного вещества;
- чрезмерная активация серотониновых рецепторов.
Серотониновый синдром – причины
В большинстве случаев возникает серотониновый синдром при приеме антидепрессантов, особенно в начале лечения и при превышении дозировки. Помимо этого, патология может развиться в следующих случаях:
- недопустимая комбинация медикаментов;
- замена одного антидепрессанта на другой без перерыва в лечении;
- употребление алкогольных напитков в период терапии антидепрессантами.
Перечислим основные лекарственные средства, ассоциирующиеся с рассматриваемым синдромом:
- антидепрессанты из группы селективных ингибиторов обратного захвата серотонина (Ципрамил, Паксил, Золофт);
- антидепрессанты из группы ингибиторов обратного захвата норадреналина и серотонина (Тразодон, Симбалта, Велаксин);
- антидепрессант-ингибитор моноаминоксидазы (Нардил);
- трициклические антидепрессанты (Амитриптилин, Памелор);
- препараты против мигрени: триптаны (Суматриптан, Золмитриптан), вальпроевая кислота (Депакин), карбамазепин (Тегретол);
- анальгетики (Меперидин, Амрикс Промедол, Трамадол);
- нормотимические средства (лития карбонат);
- противорвотные препараты (Церукал, Зофран, Авомит);
- противокашлевые препараты на основе декстраметорфана (Инфлюнет, Падевикс);
- средства для похудения (Сибутрамин);
- антибиотики и противовирусные средства (Амизолид, Зивокс, Ритонавир);
- наркотические препараты (ЛСД, кокаин, амфетамины);
- некоторые растительные средства (зверобой, женьшень, мускатный орех).
Опасность в плане развития синдрома представляют лекарственные комбинации, в числе которых:
- Имипрамин и Моклобемид;
- Селегелин и селективные ингибиторы обратного захвата серотонина;
- Трамадол, Венлафаксин и Миртазапин.
Установлено, что риск возникновения серотонинового синдрома повышается при таких факторах:
- пожилой возраст;
- заболевания печени и почек;
- сердечно-сосудистые заболевания;
- обезвожевание организма.
Симптомы серотонинового синдрома
Клинические симптомы серотонинового синдрома возникают довольно быстро:
- в половине случаев — в течение первых 2-х часов;
- в четверти случаев — в течение суток;
- в оставшейся четверти случаев – после суток.
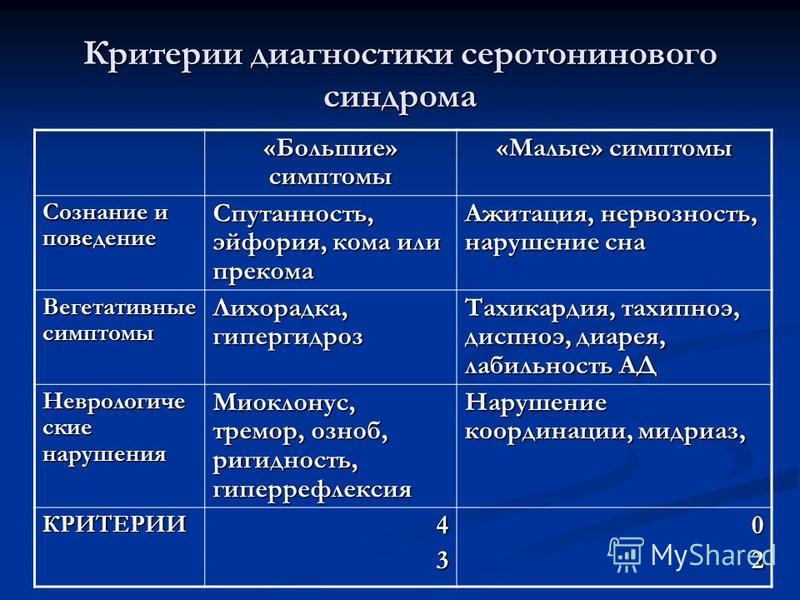
Все проявления делятся на три группы:
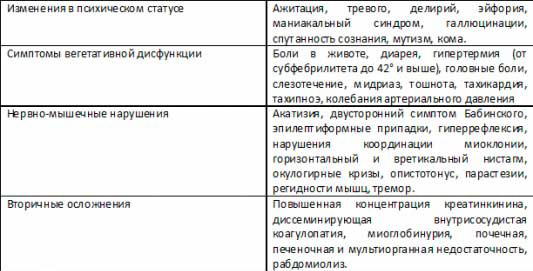
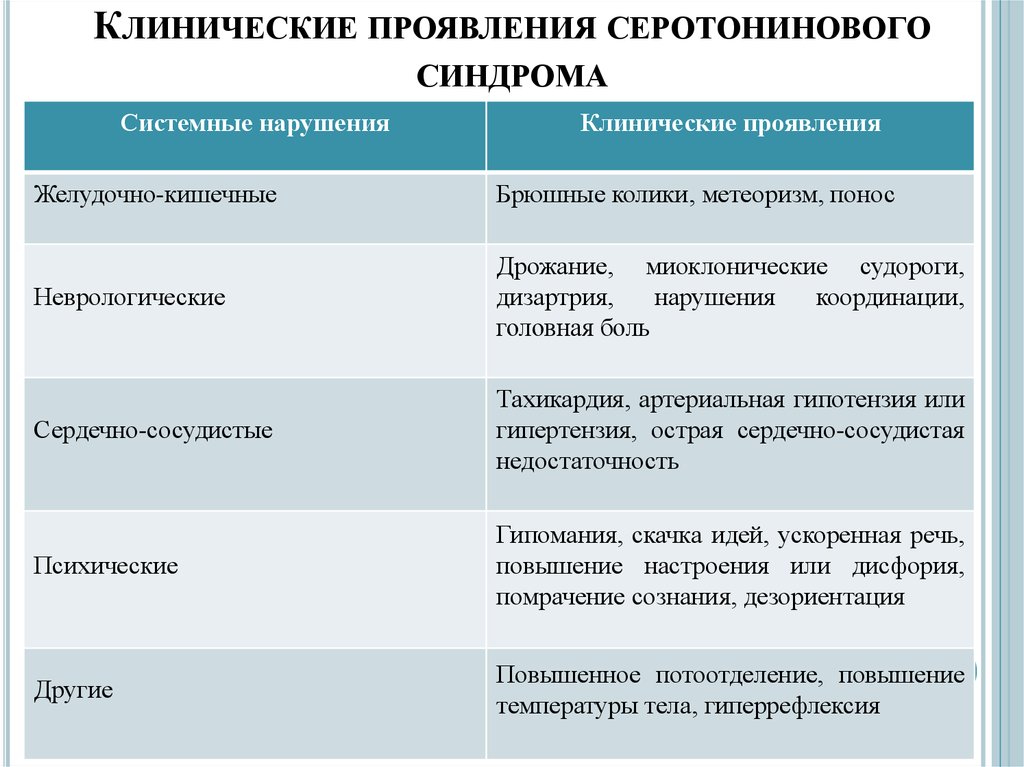
- изменения в психической сфере;
- вегетативные симптомы;
- нервно-мышечные признаки.
Ни один из симптомов не является специфическим. Диагноз выставляется только с учетом комбинации имеющихся изменений.
Нарушения психики
Эмоциональное перевозбуждение, паника могут быть признаками нарушения обмена серотонина.
Эти симптомы становятся самыми первыми при возникновении серотонинового синдрома. Это такие признаки, как:
- сильное эмоциональное возбуждение;
- чувство тревоги и страха вплоть до паники, которое находит выход в двигательном беспокойстве (человек «мечется»);
- или наоборот чувство сильной радости, эйфории с неуемным желанием что-то делать, двигаться, бесконечным речевым потоком;
- галлюцинации, бред;
- нарушение сознания.
Естественно, что выраженность отдельных симптомов зависит от степени тяжести серотонинового синдрома. Небольшие дозы препаратов, однократный сочетанный прием несовместимых средств сопровождается только лишь эмоциональным и двигательным возбуждением без появления галлюцинаций и нарушения сознания. Иногда даже это может быть неправильно воспринято (как обострение психической симптоматики основного заболевания, по поводу которого и назначено лечение), из-за чего прием препаратов продолжается. И тогда возникают более тяжелые психические изменения в виде нарушения сознания и появления галлюцинаций, бреда, дезориентировки в окружающем и в собственной личности.
Вегетативные симптомы
Их выраженность также коррелирует с тяжестью синдрома. К этим симптомам относят:
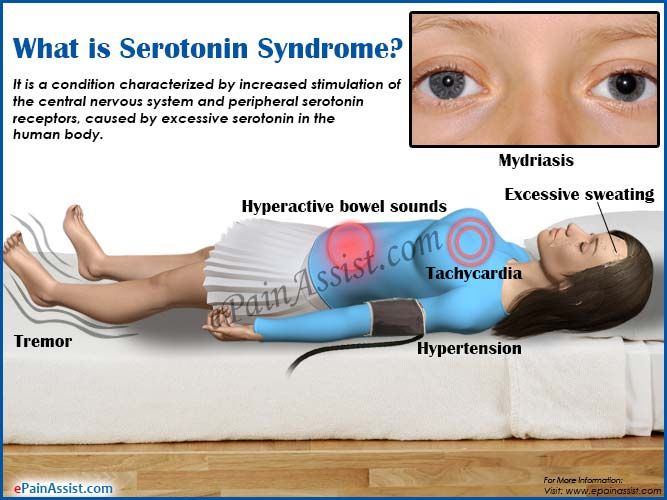
- ускорение моторики желудочно-кишечного тракта, что провоцирует боли в животе, тошноту, рвоту, метеоризм, расстройство стула (диарею);
- расширение зрачков (мидриаз) и слезотечение;
- повышение температуры тела от 37°С до 42°С;
- увеличение частоты дыхания;
- рост частоты сердечных сокращений (тахикардия);
- повышение артериального давления;
- избыточную потливость (в тяжелых случаях до профузного пота);
- сухость слизистой оболочки рта;
- озноб;
- головные боли.
Нервно-мышечные симптомы
У пациентов с серотониновым синдромом могут развиваться судороги, вплоть до эпилептических припадков.
Представляют собой большую группу признаков, возникающих в результате нарушения передачи импульсов с нейронов на мышечные волокна:
- повышение сухожильных рефлексов (особенно с нижних конечностей, вплоть до клонусов);
- повышение мышечного тонуса вплоть до мышечной ригидности;
- быстрые неритмичные и непроизвольные сокращения отдельных мышц или групп мышц;
- дрожание конечностей;
- нистагм – непроизвольные колебательные движения глазных яблок;
- окулогирные кризы (внезапное непроизвольное закатывание глазных яблок кверху или книзу. Другое название – судорога взора);
- нарушение координации (атаксия);
- смазанность речи из-за нарушения сокращения мышц артикуляционного аппарата;
- эпилептические припадки.
Полная клиническая картина серотонинового синдрома наблюдается очень редко. Чаще всего присутствуют несколько симптомов из разных групп.
Сложность диагностики серотонинового синдрома заключается в том, что начальные проявления его могут быть настолько незначительными, что больные не обращаются за медицинской помощью сразу. Однако при продолжающемся поступлении в организм серотонинергических веществ симптоматика нарастает довольно быстро, и возможно возникновение угрозы для жизни пациента. Временной промежуток от первых симптомов до реанимационного состояния может быть всего лишь несколько дней, а то и часов. И, конечно, чем раньше поставлен правильный диагноз и начато соответствующее лечение, тем лучше прогноз для больного.
Как развивается серотониновый синдром?
В норме в некоторых отделах головного мозга существуют нейроны, функционирование которых регулируется серотонином. Какое-то количество этого «гормона счастья» (как его называют) позволяет нервной системе слаженно работать. Серотонин в отростке одной нервной клетки образует пузырьки, с которыми выделяется в синаптическую щель (пространство между двумя нейронами). Там серотонин присоединяется к специальным рецепторам на мембране другого нейрона, тем самым активируя этот нейрон. Последний реализует свою функцию.
Количество серотонина в синаптической щели регулируется несколькими способами:
- обратным захватом, то есть возвращением его в отросток первого нейрона;
- обратной связью (сведения об имеющемся в синаптическом пространстве серотонине);
- ферментами, расщепляющими серотонин.
Максимальное количество серотониновых нейронов содержится в стволе мозга, в области ретикулярной формации. Они регулируют:
- цикл сна и бодрствования;
- аппетит и насыщение;
- сексуальное влечение;
- терморегуляцию;
- эмоции;
- уровень восприятия боли;
- частично – мышечный тонус.
Отмечена роль серотониновых процессов в развитии мигрени. На периферии серотониновая передача определяет функционирование желудочно-кишечного тракта (его моторику) и поддерживает тонус сосудов.
Серотониновый синдром развивается при избытке серотонина в синаптической щели. Это может быть связано с блокадой ферментов, расщепляющих серотонин, с нарушением его обратного возврата, с избыточной активацией серотониновых рецепторов, с повышением синтеза серотонина. Все эти изменения провоцируются приемом препаратов, влияющих на метаболизм серотонина. И вот тогда происходит срыв всех процессов, в регуляции которых участвует серотонин. Это вызывает клинические симптомы (нарушение цикла сна и бодрствования, эмоций, терморегуляции, мышечных сокращений, моторики желудочно-кишечного тракта и так далее, о чем мы поговорим чуть ниже).
Симптоматика
Первые клинические проявления синдрома неспецифичны. У больных появляются признаки диспепсии и ускоренной моторики пищеварительного тракта:
- тошнота,
- рвота,
- отсутствие аппетита,
- отрыжка,
- метеоризм,
- диарея,
- боль в животе.
Затем присоединяются симптомы интоксикации:
- стойкий субфебрилитет,
- озноб,
- дискоординация движений,
- головная боль,
- слабость,
- упадок сил,
- вялость или повышенная возбудимость.
К вегетативным признакам патологии относятся:
- мидриаз,
- слезотечение,
- увеличение частоты дыхания,
- гипергидроз,
- сухость во рту.
Со стороны сердца и сосудов отмечаются также незначительные изменения в виде тахикардии и гипертонии. На начальной стадии сложно заподозрить серотониновый синдром.
По мере развития патологии состояние больных начинает стремительно ухудшаться. На более поздних стадиях появляются специфические признаки серотонинового синдрома — психические и нервно-мышечные нарушения:
- навязчивые идеи,
- панические атаки,
- несвязанность речи,
- скачки температуры,
- профузный пот,
- нарушение ориентации в пространстве и во времени,
- отсутствие фокусировки взгляда,
- галлюцинации,
- бред,
- помрачение сознания,
- гиперактивность,
- гиперрефлексия,
- мышечная ригидность,
- онемение конечностей,
- судороги,
- нистагм,
- атаксия – шаткость походки,
- эпиприпадки,
- тремор,
- повышенный тонус мышц.
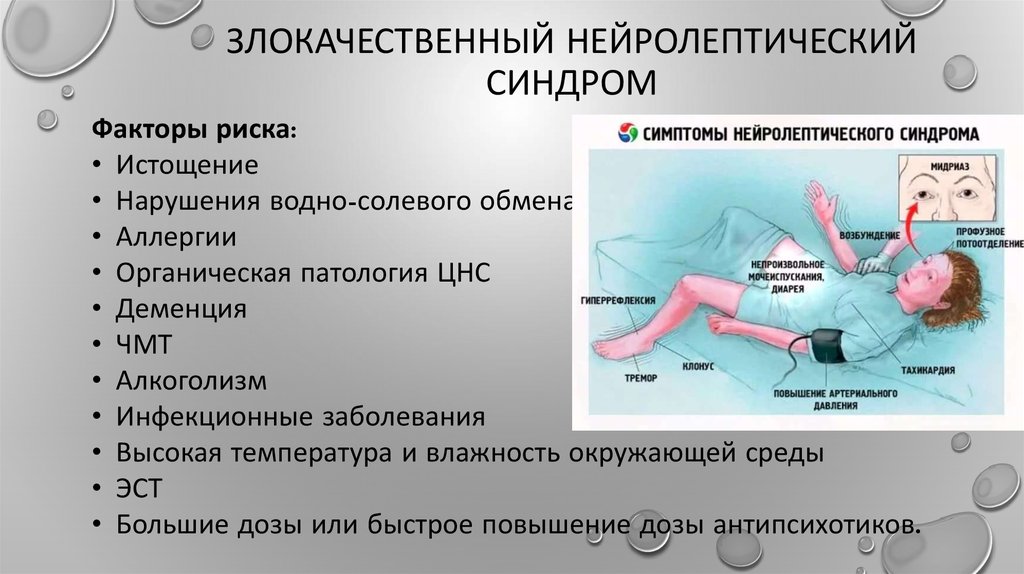
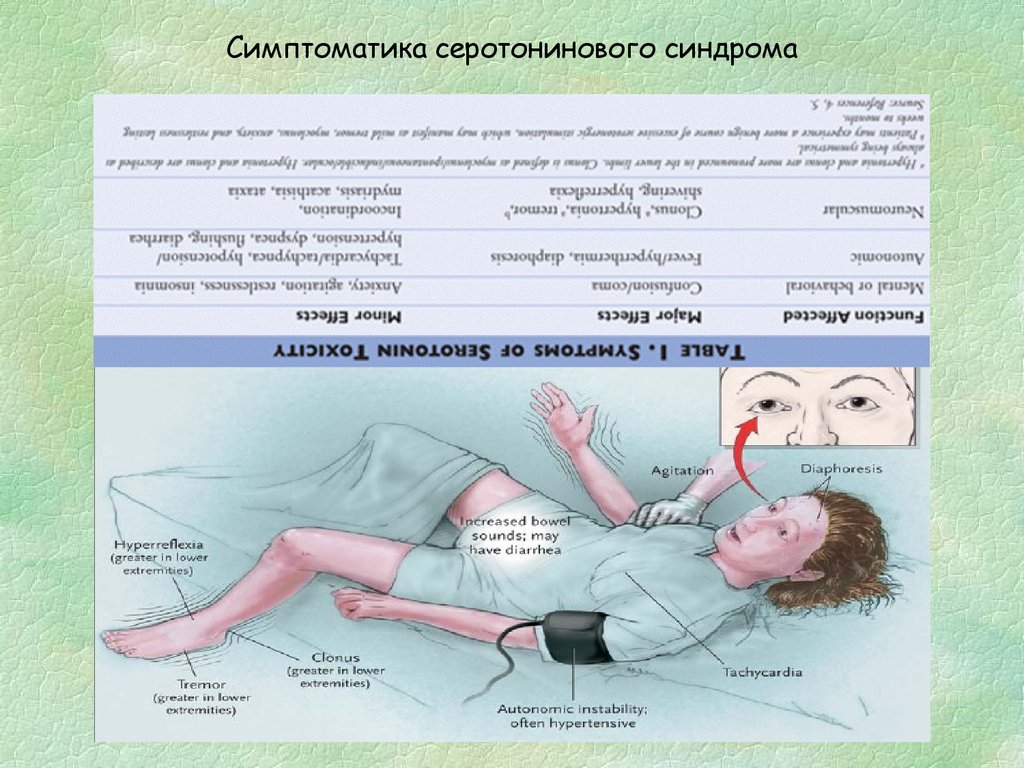
Рисунок: симптомы серотонинового синдрома выраженной стадии
Больные испытывают тревогу, панику, страх или сильную радость, эйфорию. Их беспокойство и эмоциональное перевозбуждение приводит к неусидчивости, повышенной двигательной активности и бесконтрольному желанию что-то делать. Больные «мечутся», много говорят, не находят себе места.
Клиническая картина серотониновой интоксикации редко проявляется одними и теми же признаками. Составляющие ее симптомы редко повторяются у разных больных.
В зависимости от тяжести патологии выделяют три формы синдрома:
- Легкая форма патологии проявляется незначительной тахикардией, потливостью, тремором конечностей, расширением зрачков, повышением сухожильных рефлексов. На этой стадии больные практически никогда не обращаются к врачу, поскольку воспринимают такую симптоматику, как следствие стресса.
- Средняя форма характеризуется тахикардией, гипертонией, нарушением стула, лихорадкой, нистагмом, психомоторным возбуждением, гиперрефлексией.
- Тяжелая форма отличается гипертермией, мышечным гипертонусом, галлюцинозом, бредом, нарушением сознания. Больные часто впадают в кому и могут погибнуть от полиорганной недостаточности, в основе которой лежит ДВС-синдром, распад мышц, метаболический ацидоз.
Клинические признаки синдрома развиваются очень быстро – в течение суток или нескольких часов. Их выраженность зависит от степени тяжести патологии. Если антидепрессант был принят однократно и в небольшой дозе, возникает лишь психоэмоциональное и психомоторное возбуждение. Многие специалисты рассматривают такую симптоматику, как проявление психического заболевания и настоятельно рекомендуют продолжить лечение. Это приводит к прогрессированию синдрома, помрачению сознания и развитию галлюциноза.
Подобные симптомы патологии — повод для обращения за помощью к специалисту. Только медицинское вмешательство сможет восстановить нормальное состояние человека.
Методы борьбы с серотониновым синдромом
На сегодняшний день специальной терапии именно для лечения серотониновой интоксикации нет. Лечение подбирается в соответствии с каждым случаем отдельно и направлено на те симптомы, которые проявились. У разных людей они могут быть различны. Бывает, что при лабораторных исследованиях крови уровень препаратов, вызвавших синдром, может находиться в норме, и наоборот.
- Если у человека присутствуют характерные симптомы, позволяющие заподозрить это заболевание, он нуждается в срочной помощи. Как можно скорее его надо доставить в клинику, прервать прием препарата, на фоне которого возник синдром и промыть желудок.
- Первая помощь при интоксикации серотонином должна быть направлена на очищение организма от токсинов. Если степень не тяжелая, будет достаточно сорбентов, что бы пациенту стало лучше уже через шесть часов.
- Часто бывает, что состояние больного приравнивается ко второй, а то и третьей степени интоксикации, тогда необходим целый комплекс терапии, чтобы облегчить состояние пациента.
- Если повышена температура, обычные жаропонижающие препараты не имеют эффекта. Причина не в воспалении, а в повышенном тонусе мышц. Может помочь парацетамол, но применять его можно только под контролем врача. Можно использовать холодные обтирания.
- Если начался приступ эпилепсии, необходимы специальные препараты – бензодиазепины.
- Если температура тела превысила отметку 400С, необходимо применение миорелаксантов, которые предотвращают повышение свертываемости крови и устраняют спазмы мышц.
- Внутривенно вводят препараты для купирования обезвоживания организма вследствие диареи, повышенного потоотделения и тонуса мышц.
- Если повышено артериальное давление и нарушен ритм сердца применяют лекарства направленные на расширение сосудов, снижение давления и нормализацию работы сердца.
 Сравнительные характеристики сорбентов
Сравнительные характеристики сорбентов
Своевременная терапия и правильный выбор лекарств позволяют устранить проявление синдрома и избежать тяжелых последствий. Если момент для начала лечения был упущен, начинается распад мышечной ткани, необратимые процессы в печени и почках, атрофия нервных окончаний и смерть.
Причины и профилактика
Основной принцип профилактики: ограничение использования серотонинергических препаратов в комбинированной терапии и тщательное наблюдение за состоянием пациента при её применении. Также необходимо наблюдать за состоянием пациента в периоды включения в схему нового препарата или повышения дозы. В особенности необходимо избегать сочетания ИМАО и СИОЗС, ИМАО и кломипрамина. Одним из принципов профилактики является также соблюдение рекомендуемых дозировок и режима приёма антидепрессантов.
Необходим перерыв длительностью не менее двух недель:
- в промежуток между отменой флуоксетина (прозака) и назначением СИОЗС;
- между отменой СИОЗС и назначением других серотонинергических средств;
- между отменой СИОЗС и назначением ИМАО.
Промежуток не менее пяти недель необходим между отменой флуоксетина и назначением необратимого ИМАО, для пожилых пациентов — не менее восьми.
При переводе с необратимых ИМАО на СИОЗС следует выдерживать перерыв четыре недели (по другим данным — две недели); при переводе с моклобемида на СИОЗС достаточно 24 часов.
После лечения кломипрамином перед назначением других серотонинергических средств необходимо выждать три недели.
Длительность периода отмены зависит от длительности периодов полувыведения препаратов. Период отмены составляет не менее пяти периодов полувыведения, но это минимальная рекомендуемая продолжительность периода отмены. Длительный период полувыведения флуоксетина и его основного активного метаболита норфлуоксетина может вызывать значительные трудности при клиническом применении.
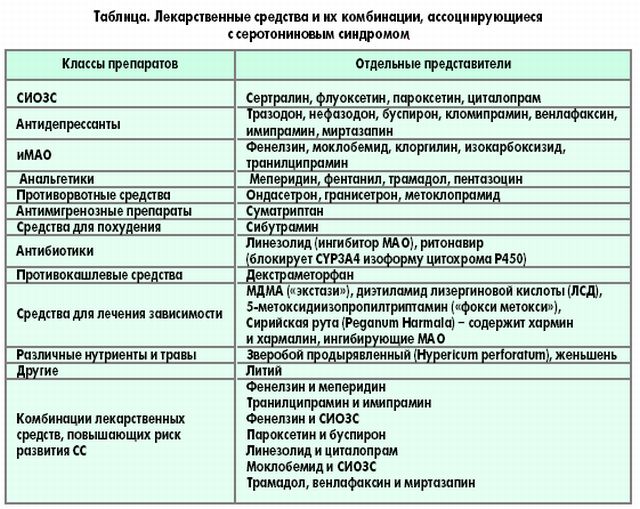
Кроме того, серотониновый синдром отмечался:
- при совместном приёме СИОЗС или ИМАО с противопростудными препаратами, содержащими декстрометорфан, который способен подавлять обратный захват серотонина, СИОЗС или ИМАО с меперидином, трамадолом, с нефазодоном, с растительными антидепрессивными препаратами, содержащими зверобой, с 5-гидрокситриптофаном и триптофаном;
- совместном приёме СИОЗС с опиоидными анальгетиками, S-аденозилметионином (SAM, гептралом),метоклопрамидом, тразодоном, кломипрамином, амитриптилином, буспироном, препаратами против мигрени, леводопой;
- сочетанном приёме ИМАО с циклическими антидепрессантами, венлафаксином, специфическими серотонинергическими антидепрессантами, метилендиоксиметамфетамином (MDMA, «экстази»);
- сочетанном приёме следующих антидепрессантов: имипрамина и моклобемида, тразодона и флуоксетина, тразодона и буспирона, венлафаксина и транилципромина, венлафаксина и фенелзина, флуоксетина иселегилина (при высоких дозах селегилина — свыше 10 мг/сут);
- сочетанном приёме антидепрессанта и нормотимика: СИОЗС и карбамазепина, СИОЗС и лития, ИМАО и лития;
- совместном приёме СИОЗС и лекарств, влияющих на метаболизм СИОЗС (ингибирующих CYP2D6 иCYP3A4 изоформы цитохрома Р450);
- совместном приёме трамадола и антидепрессантов многих групп (в том числе СИОЗСиН).
Существуют отдельные сообщения о возникновении серотонинового синдрома при монотерапии СИОЗС (в начале курса лечения, при резком повышении дозировки или при интоксикации), а также при монотерапии кломипрамином или тразодоном.
Серотониновый синдром возможен также при приёме опиоидных анальгетиков, противокашлевых средств, антибиотиков, препаратов, снижающих вес, противорвотных средств, препаратов против мигрени и др.
Симптомы серотонинового синдрома
Клиника нервно-мышечной дисфункции при данном синдроме характеризуется самыми различными проявлениями – от дрожания конечностей вплоть до тяжелейших приступов.
Симптомы серотонинового синдрома часто представлены трёмя проявлениями: изменениями в психике, гиперактивностью ганглионарной нервной системы и расстройствами, имеющими связь с гиперактивностью.
На наличие серотонинового синдрома при дифференциальной диагностике однозначно укажут следующие симптомы: тремор, выражающийся в ритмических подергиваниях конечностей и туловища, непроизвольные мышечные сокращения неритмического характера, онемение, вращение глазными яблоками (нистагм), неожиданные закатывания глаз, нарушения координации движения, эпилептические приступы, нечеткая речь.
Проявления серотонинового синдрома часто возникают после приема наркотических веществ или лекарственных препаратов в первые часы. У пятидесяти процентов это осложнение начинается через два часа, у двадцати пяти процентов – в первые сутки, у оставшихся двадцати пяти процентов – в течение следующих двух суток.
Серотониновый синдром у пациентов возрастной категории может наступить через трое суток. Описываемое осложнение имеет три степени выраженности.
Легкая степень проявляется незначительным увеличением частоты сердечного ритма, повышением потливости, мелким дрожанием в конечностях. Зрачки слегка расширены, рефлексы немного повышены наряду с нормальной температурой тела. Естественно с такой клиникой человек не побежит в больницу. Также он может не связать описанные выше симптомы с приемом антидепрессантов. Поэтому первая степень часто пропускается больными из виду.
Средней тяжести серотониновый синдром выражается значительным учащением сердечного ритма, усилением перистальтики кишечника, болями в эпигастрии, повышением артериального давления, повышением температуры, нистагмом, расширением зрачков, двигательным и психическим возбуждением, повышением рефлексов и дрожанием конечностей.
Серотониновый синдром в тяжелой стадии являет серьезную угрозу жизни человека. Проявляется он следующими клиническими проявлениями: повышением артериального давления, гипертермией, сильной тахикардией, бредовым состоянием, дезориентацией во времени, пространстве и личности с ярко окрашенными эмоциональными галлюцинациями, резким повышением тонуса мышц, профузным потоотделением, нарушением сознания. Также развиваются нарушения свертывания крови, происходит мышечный распад и метаболический ацидоз. В дальнейшем отмечается дисфункция почек и печени, возникает полиорганная недостаточность.
Тяжелая степень рассматриваемого синдрома может привести к коме. Нередко она приводит к смертельному исходу. К счастью злокачественное течение этого осложнения наблюдается довольно редко.
Распространённость
В 2002 году система по выявлению токсических эффектов США обобщила данные о 26 733 случаях назначения СИОЗС, в результате которых у 7349 человек были обнаружены серьезные токсические эффекты, в 93 случаях приведшие к смерти пациентов. Выяснение точных эпидемиологических данных о распространённости серотонинового синдрома затруднено в связи с тем, что около 85% врачей незнакомы с этой патологией и поэтому редко ставят данный диагноз.
Серотониновый синдром нередко возникает у пожилых пациентов, у детей и даже младенцев. Установлено также, что он наблюдается у 14—16% лиц с передозировкой СИОЗС.
Лечение серотонинового синдрома
Первым и самым главным мероприятием в лечении серотонинового синдрома является полная отмена серотонинергических средств. Только один этот факт способствует уменьшению симптомов в течение 6-12 часов. Иногда через сутки уже нет ни одного признака серотонинового синдрома. Но так бывает только в незапущенных случаях.
Следующим пунктом следует выведение оставшегося препарата из организма. Если есть целесообразность, то производят промывание желудка, назначают сорбенты.
В случаях тяжелого и среднетяжелого серотонинового синдрома назначают антагонисты серотониновых рецепторов Ципрогептадин и Метисергид. Препараты блокируют действие серотонина. Ципрогептадин используется в дозе 12-32 мг/сутки, Метисергид – по 4-6 мг/сутки в несколько приемов.
В остальном меры по избавлению от серотонинового синдрома являются симптоматическими. Они направлены на борьбу с возникшими изменениями в вегетативной, психической и мышечной сферах, чтобы их выраженность не стала угрожать жизни больного. С этой целью применяют:
- бензодиазепины (Сибазон, Лоразепам). Они способны уменьшать мышечный тонус и ригидность, а также снимать психические явления возбуждения и эпилептические приступы;
- Парацетамол для снижения температуры тела. Но здесь есть один нюанс: дело в том, что гипертермия при серотониновом синдроме, в основном, обусловлена повышением двигательной активности и постоянным мышечным напряжением, что продуцирует много тепла. Именно поэтому привычные жаропонижающие препараты класса нестероидных противовоспалительных средств не оказывают должного эффекта. Исключение составляет Парацетамол. Температуру тела также снижают с помощью холодных обтираний, прикладывания пузыря со льдом и других внешних способов охлаждения. Если температура тела повышается более 40°С, то тогда используют миорелаксанты;
- миорелаксанты. Препараты используются, когда гипертермия угрожает жизни пациента. Поскольку их применение нарушает способность человека самостоятельно дышать, то вначале больного переводят на искусственную вентиляцию легких, а затем вводят миорелаксанты. Они способствуют расслаблению мышц, тем самым снижая температуру тела и уменьшая риск развития нарушений свертывания крови;
- внутривенные инфузии различных жидкостей. При серотониновом синдроме средней и тяжелой степени повышенная температура тела, бесконечное мышечное напряжение, двигательное беспокойство, профузный пот, диарея становятся причиной резкого снижения объема циркулирующей крови. Это усугубляет и без того тяжелую ситуацию, способствует развитию почечной и печеночной недостаточности на фоне распадающихся мышечных волокон (от сильного напряжения и постоянного сокращения). Поэтому таким больным необходимо восполнение потерь жидкости, что и проводится с помощью инфузий.
При серотониновом синдроме может возникнуть необходимость коррекции нарушений сердечного ритма (тахикардии и аритмий). Аритмии могут возникать из-за гиперкалиемии (а та, в свою очередь, связана с распадом мышечных волокон от избыточного напряжения). Также следует контролировать артериальное давление.
Таким образом, серотониновый синдром является последствием необдуманного применения серотонинергических средств. В ряде случаев он довольно предсказуем (например, при одновременном употреблении комбинации некоторых препаратов). Иногда возникает даже в ответ на первые дозы антидепрессантов. Диагноз выставляется исключительно по клиническим признакам. Не существует лабораторных методов диагностики этого состояния. В большинстве случаев, при отмене спровоцировавших синдром препаратов, человек выздоравливает. Однако в тяжелых случаях все может закончиться весьма печально. Поэтому любое применение серотонинергических препаратов, в частности антидепрессантов, должно находиться под контролем компетентного врача. Не стоит рисковать жизнью, самостоятельно выбирая себе лекарства для лечения или заменяя их на аналогичные препараты.
Препараты повышенного риска
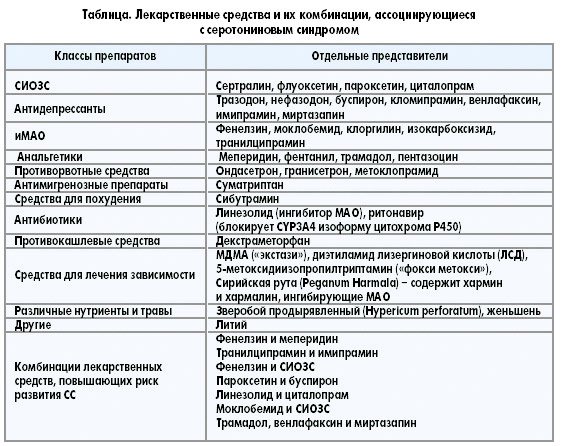
Чаще всего к развитию серотонинового синдрома приводит прием:
- СИОЗС (прием препаратов сертралина, флуоксетина, пароксетина, циталопрама);
- антидепрессантов (прием препаратов тразодона, нефазодона, буспирона, кломипрамина, венлафаксина, имипрамина, миртазапина);
- ИМАО (лечение препаратами фенелзина, моклобемида, клоргилина, изокарбоксизида, транилципрамина).
Однако, при резком повышении дозировок или передозировке серотонинергическими препаратами, серотониновый синдром может развиться и на фоне лечения одним средством.
Реже серотониновый синдром развивается вначале монолечения препаратами кломипрамина, тразодона, нефазодона, венлафаксина, моклобемида, суматриптана даже при назначении небольших доз препарата. У лиц, употребляющих наркотик MDMA (экстази) или амфетамин, серотониновый синдром может развиться даже при употреблении одной терапевтической дозы СИОЗС, ИМАО или серотонинергических антидепрессантов.
У лиц, употребляющих наркотик MDMA (экстази) или амфетамин, серотониновый синдром может развиться даже при употреблении одной терапевтической дозы СИОЗС, ИМАО или серотонинергических антидепрессантов.
Также серотониновый синдром может возникнуть при сочетании:
- СИОЗС или препаратов ИМАО с противовирусными лекарствами, противокашлевыми препаратами с декстрометорфаном, препаратами меперидина, лития, трамадола, нефазодона, растительными антидепрессантам со зверобоем, противомигренозными препаратами, буспироном, леводопой, препаратами трициклических антидепрессантов, ингибиторов кальциневрина, противорвотными препаратами, препаратами для снижения веса;
- ИМАО с гормонами щитовидки, препаратами кломипрамина, имипрамина, амтриптилина, карбамазепина;
- трамадола с антидепрессантами;
- антидепрессантов с препаратами клоназепама, алпразолама, тразодона, нефазодона, тиоридазина, лития, препаратов нормотимиков, противорвотными препаратами, препаратами для снижения веса;
- таких препаратов как тразодон и буспирон, флуоксетин и селегин, фенелзин и меперидим, транилципрамин и имипрамин, пароксетин и буспирон, линезолид и циталопрам.
Проблемы при смене препарата
Серотониновый синдром может возникнуть при несоблюдении двухнедельного перерыва между отменой:
- флуоксетна (прозак) и назначением другого СИОЗС;
- СИОЗС и назначением другого серотонинергического лекарственного средства;
- СИОЗС и назначением препаратов из группы ИМАО.
Перед началом приема необратимого ИМАО (НИМАО) после прекращения приема флуоксетина, следует сделать перерыв не менее пяти недель. Пожилым людям рекомендован перерыв более восьми недель.
При прекращении приема СИОЗС и переходе на НИМОА необходимо выдержать паузу более четырех недель.
После лечения препаратами клопипрамина требуется трехнедельный перерыв. В случае, если пациент принимал моклобемид, перед переводом на СИОЗ достаточно 24-х часовой паузы.
Для предупреждения развития серотонинового синдрома, перед назначением нового препарата необходимо выждать минимум пять периодов полувыведения ранее принимаемого лекарственного средства.
При наличии возможности, рекомендовано выждать более пяти периодов полувыведения (оптимально – 6-7 периодов).
Заключение
Серотониновый синдром в большинстве случаев не приводит к стойкому ухудшению здоровья, а имеющиеся симптомы (если лечение было начато вовремя) за несколько дней проходят безо всякого следа. Но здесь следует понимать, что иногда тяжесть клинических проявлений нарастает лавинообразно, и тогда, несмотря на все предпринимаемые усилия, прогноз оказывается неблагоприятным.
Большинство из нас прекрасно знают, что заниматься самолечением опасно, но в жизни теория зачастую расходится с практикой. И вместо того чтобы разобраться в причинах плохого самочувствия, многие из нас отправляются в аптеку и просят «что-нибудь от депрессии». Но при этом мало кто задумывается о том, что любое, даже самое «безобидное», средство при определенных условиях (о которых вы, особо уточним, и не подозреваете) может дать неожиданные побочные эффекты. Особенно если учесть один характерный момент: немногие из нас внимательно читают сопроводительную инструкцию, целиком и полностью полагаясь на мнение провизора.
Ухудшилось самочувствие? Участились конфликты в семье и на работе? Каждый новый день превращается в борьбу с собственным организмом? Начинает шалить сердце? Вам нужна консультация квалифицированного врача, а не найденный непонятно где перечень чудодейственных препаратов сомнительного происхождения.