Помимо лекарств можно как-то помочь таким пациентам Близкие и члены семьи могут что-то сделать
Нужна очень серьезная поддержка со стороны семьи или близких людей, неконфликтная домашняя ситуация. Во-вторых, при необходимости, при наличии группы инвалидности, пациента нужно обеспечить всеми социальными условиями и техническими средствами реабилитации
Очень важно, чтобы он проходил реабилитационные методики и своевременно принимал лекарства. Надо, чтобы семья стала большой «напоминалкой» о том, за чем он должен следить, чтобы оказывала эмоциональную поддержку. Определенная диета, насыщенная витаминами, со скомпенсированным количеством белков и длинноцепочечными жирными кислотами, определенный режим дня, водные процедуры, физиотерапия – все это надо выполнять
Определенная диета, насыщенная витаминами, со скомпенсированным количеством белков и длинноцепочечными жирными кислотами, определенный режим дня, водные процедуры, физиотерапия – все это надо выполнять.
Надо, чтобы эти люди работали с некоммерческими организациями, которые есть практически в каждом регионе, чтобы они работали с центрами рассеянного склероза, которые есть в каждых двух из трех регионов России. Чтобы они заходили на сайты Общероссийской организации больных рассеянным склерозом (https://ms2002.ru) и других проектов, которые для этих пациентов и существуют, там даны советы и описаны правила жизни, которые помогают больным. Нужно, чтобы люди получали информацию и ей следовали.
Еще год назад моя жизнь была совсем другой. Заканчивался первый курс магистратуры, я понемногу работал и не стремился оседлать эту жизнь. Мне казалось, что впереди полно времени, перспектив, возможностей и нет причин выбираться из привычной зоны комфорта. В ходе медкомиссии в военкомате, на приеме у невролога, я обмолвился, что иногда меня беспокоят онемения рук, мигрени и эпизоды ухудшение зрения. По совету врача я обратился в местную поликлинику, где получил направление на МРТ. После обследования впервые столкнулся с таким термином, как демиелинизирующая болезнь центральной нервной системы — рассеянный склероз. На тот момент я плохо себе представлял, что это может вообще значить.
Болезнь с тысячей лиц
Что из себя представляет рассеянный склероз, я начал понимать только недавно. До этого момента старался не думать о возможных последствиях: болезнь казалась чем-то далеким и невозможным. Четко помню момент, когда осознал, что это заболевание со мной теперь на всю жизнь. Было тяжело. Тяжело принять, что есть довольно реальная перспектива оказаться в инвалидном кресле, когда ты молод и у тебя полно планов на жизнь. Но это новые трудности, которые нужно было принять, жить с этим дальше.
Не обошлось без скитаний по врачам, бесконечных анализов и исследований. За все время я трижды прошел процедуру МРТ и услышал массу предположений от врачей — вплоть до подозрения на боррелиоз, якобы возникший от давнего укуса клеща. Теперь я понимаю, что, поскольку препаратами для терапии рассеянного склероза пациентов обеспечивает государство, врачи перестраховываются и не торопятся с постановкой диагноза. Самого пациента такое затягивание процесса и бюрократия сильно утомляют, а главное, отдаляют от лечения. С момента первого подозрения на рассеянный склероз до постановки диагноза прошло так много времени, что я уже успел смириться с мыслью о том, что я болен. Надо сказать, что внятных рекомендаций от врачей я не услышал даже после того, как стало очевидно, что у меня рассеянный склероз. Мне советовали поменьше нервничать и переехать на юг, чтобы не отягощать иммунитет простудами и ОРВИ.
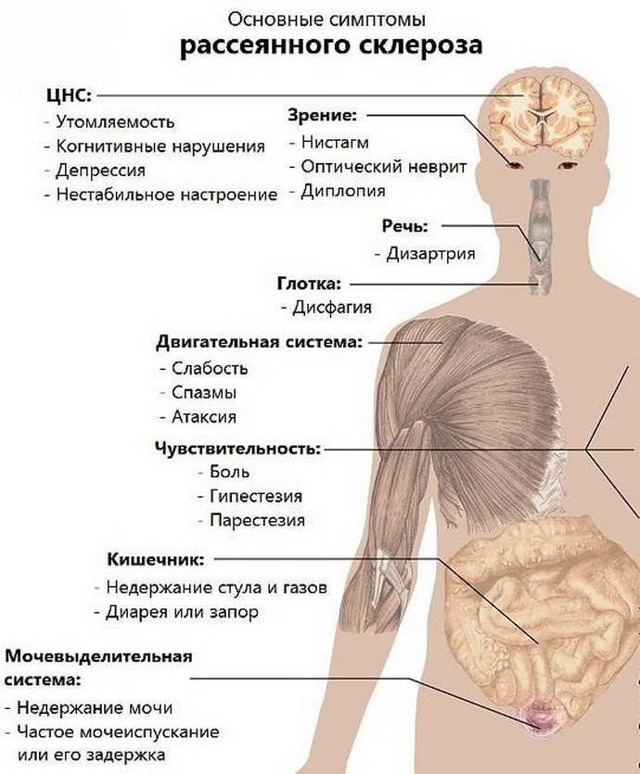
Симптоматика
При рассеянном склерозе сроки жизни будут больше, если патология диагностирована на раннем этапе ее развития
Поэтому так важно обращать внимание на малейшие изменения в собственном самочувствии
Ранние признаки:
- дрожание конечностей – изменение почерка, тремор кончиков пальцев;
- нарушение кожной чувствительности – постоянное покалывание определенной части тела, зябкость, утрата ощущения твердой поверхности под ногами;
- сбой координации движений – неловкость, пошатывание при ходьбе;
- ухудшение зрения – изображение как через грязное стекло, черные точки перед глазами;
- эмоциональные отклонения – нехарактерная ранее раздражительность, мнительность, склонность к депрессиям;
- постоянная усталость и повышенная утомляемость.
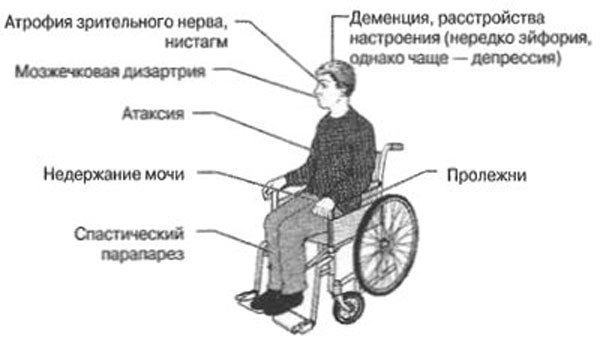
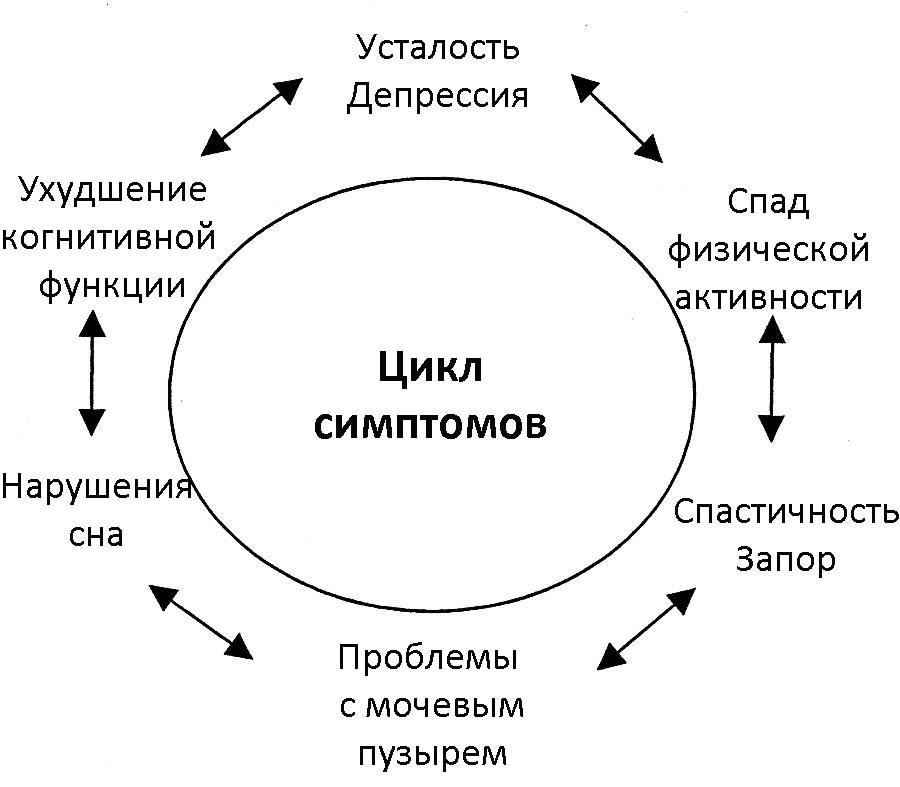
По мере увеличения количества демиелинизированных зон признаки рассеянного склероза будут более выраженными, как в физической, так и в интеллектуальной сфере. Появляются проблемы с самообслуживанием, непроизвольное выделение мочи в комбинации с запорами, резкое ослабление памяти и психические расстройства. Такие люди требуют к себе постоянного внимания, бытового ухода и помощи. Им приходится помогать во всем, проживать в одной квартире и ежедневно ухаживать за ними.
Симптомы и первые признаки
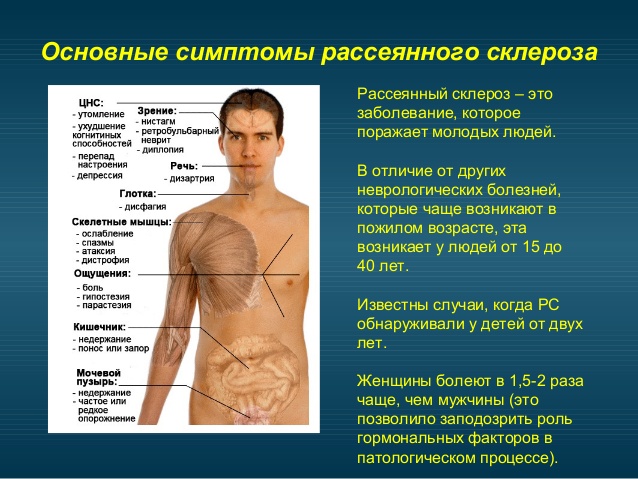
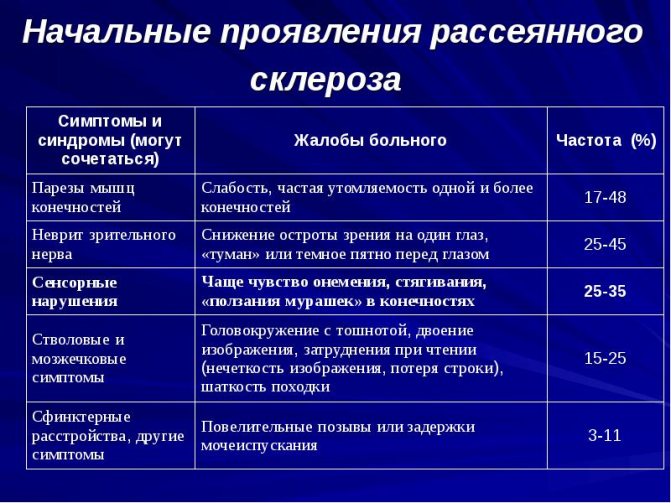
У взрослых симптомы и первые признаки рассеянного склероза зависят от того, какая часть нервной системы поражена, поэтому клиника заболевания у всех больных появляется по-разному. Вначале многие больные могут предъявлять жалобы на возникновение:
- онемения и покалывания в руках и ногах;
- слабости в конечностях;
- повышенной утомляемости, хронической усталости;
- неврита лицевого нерва;
- атаксии;
- горизонтального нистагма;
- шаткости походки и пр.
При рассеянном склерозе возникают симптомы, которые проявляются у большей части пациентов. Это:
- Зрительные расстройства. Больной может отметить снижение остроты зрения и двоение в глазах. Помимо этого, возможно появление пелены перед глазами, либо даже слепоты одного или обоих органов зрения. Для рассеянного склероза характерными также являются симптомы в виде косоглазия, вертикального нистагма, диплопии, межъядерной офтальмоплегии и пр.
- Проблемы с мочеиспусканием. Расстройства опорожнения мочевого пузыря – один из самых первых симптомов рассеянного склероза. Более того, у 15% пациентов именно это отклонение является единственным клиническим проявлением данного неврологического заболевания. При рассеянном склерозе больные могут жаловаться на неполное опорожнение мочевого пузыря, никтурию (ночные позывы к мочеиспусканию), непроизвольное выделение урины, прерывистое мочеиспускание.
Это те симптомы, на которые необходимо обратить особо пристальное внимание. Рассеянный склероз является прогрессирующим неврологическим заболеванием, при отсутствии лечения которого, клиническая картина будет расширяться
Со временем, при отсутствии врачебного вмешательства, к основным симптомам присоединятся:
- Проблемы с чувствительностью. Больные начинают жаловаться на покалывание, онемение, жжение в руках и ногах. Со временем покалывание перерастает в боль. Неприятные ощущения возникают сначала в нижней части тела, после чего постепенно распространяются на верхнюю. Поначалу покалывание или боль поражает только одну сторону, но впоследствии она может переходить на вторую конечность. Поначалу такую слабость можно принять за обычную усталость, но по мере прогрессирования патологического процесса двигательные нарушения будут усугубляться. Таким образом, больному станет сложно выполнять даже самые простые движения.
- Тремор рук и ног. Этот симптом значительно ухудшает качество жизни пациента с рассеянным склерозом. Иногда больной может жаловаться на дрожь не только в руках и ногах, но и во всем туловище. Такое нарушение объясняется сбоем в работе мышечной системы человека с рассеянным склерозом.
- Зрительные расстройства. При прогрессировании рассеянного склероза пациенты отмечают ухудшение цветового восприятия. Помимо этого, возможно развитие неврита зрительного нерва. Обычно такие расстройства носят односторонний характер, но иногда поражению подвергаются оба глаз сразу.
- Цефалгия. Приступы головных болей – еще один частый симптом такого заболевания, как рассеянный склероз. Врачи предполагают, что данное недомогание связано с нарушением мышечного функционирования, а также с депрессивными состояниями.
Помимо ранее рассмотренных симптомов, рассеянный склероз часто сопровождается:
- нарушением глотательной функции;
- изменением походки, ее шаткостью и неуверенностью;
- расстройством речевой моторики;
- мышечными спазмами;
- ухудшением когнитивных функций;
- расстройствами сна;
- нарушением интеллектуальной деятельности;
- повышенной чувствительностью к тепловому воздействию;
- хронической усталостью;
- головокружениями;
- снижением либидо;
- вегетативными расстройствами;
- депрессивными или тревожными состояниями;
- ухудшением слуха.
Диагностика рассеянного склероза
Если у вас неожиданно появились признаки, схожие с симптомами рассеянного склероза, обратитесь к неврологу. Будьте готовы к тому, что поиск возможной причины может занять время. Диагностика рассеянного склероза усложняется отсутствием одного определенного лабораторного анализа, который мог бы подтвердить заболевание. Симптомы, схожие с рассеянным склерозом, есть и у ряда других расстройств, поэтому неврологу может потребоваться исключить сначала их.
Также постановка диагноза может быть невозможна, если у вас был всего один «приступ» симптомов, похожих на рассеянный склероз. Как правило, диагноз можно с уверенностью поставить как минимум при двух отдельных доказанных приступах
Поэтому врач большое внимание уделяет беседе, в ходе которой нужно рассказать о всех нарушениях здоровья за последнее время, тревожных признаках и симптомах
После беседы невролог проведет неврологический осмотр. Врач проследит за движениями ваших глаз, координацией рук и ног, проверит чувство равновесия, речь, рефлексы. Для подтверждения или исключения диагноза врач назначит дополнительные исследования.
Дополнительные исследования при рассеянном склерозе
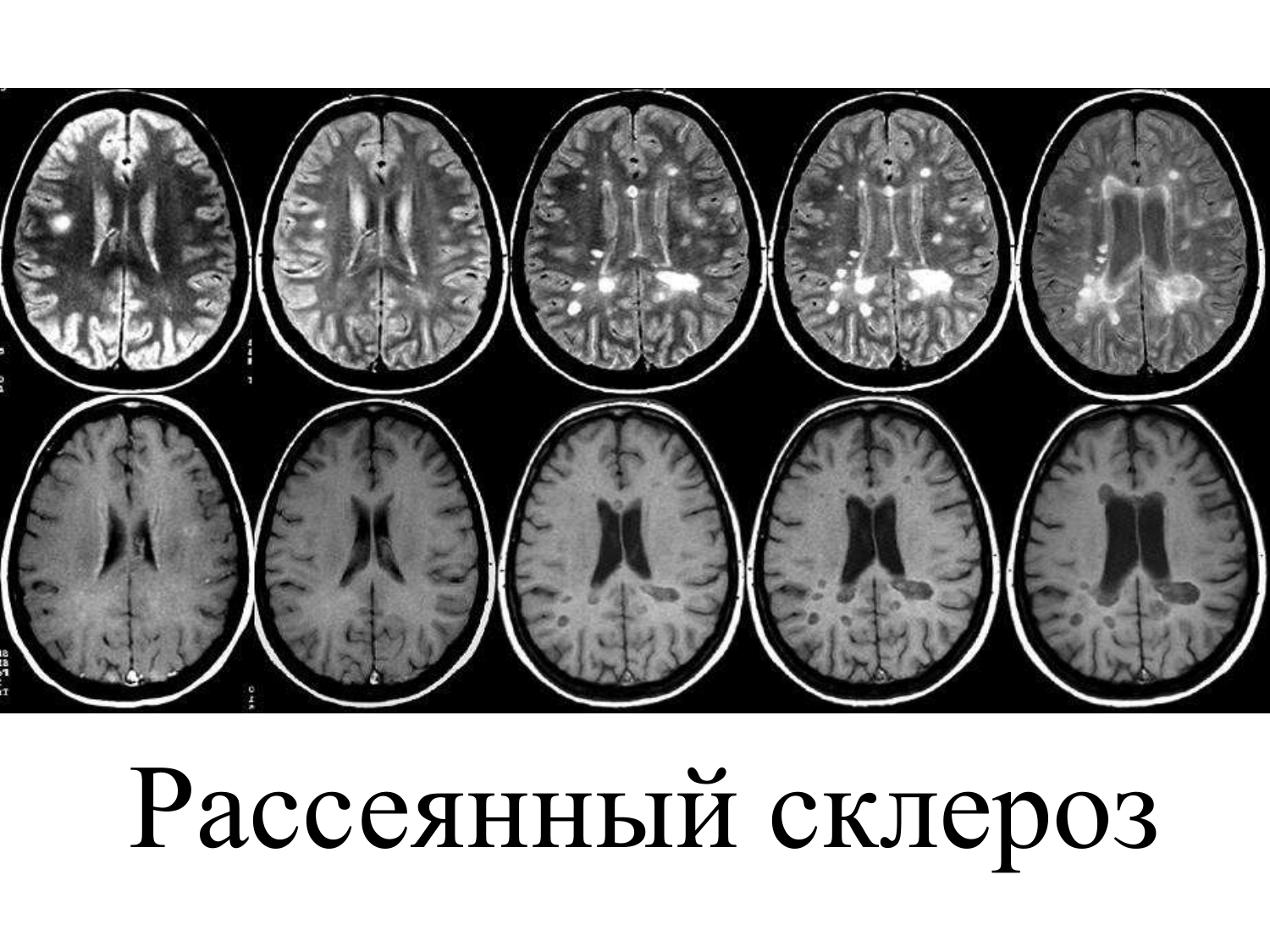
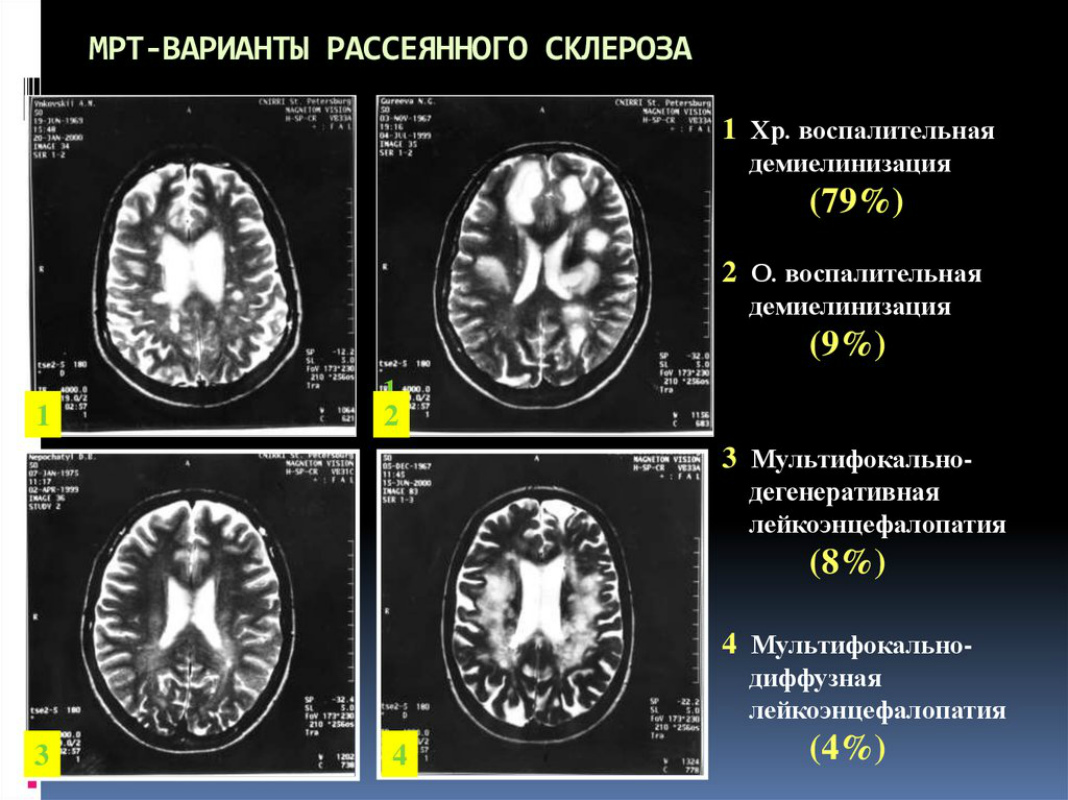
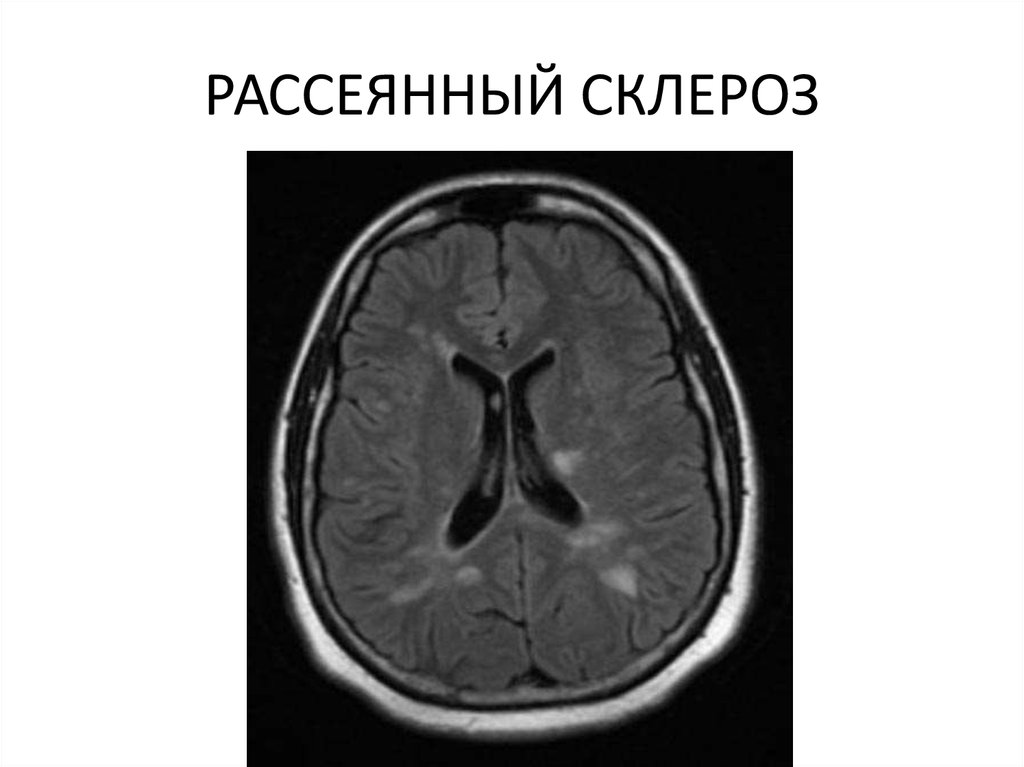
Магнитно-резонансная томография (МРТ) — основной метод, который позволяет выявить повреждения миелина или участки рубцевания в центральной нервной системе. По результатам МРТ можно подтвердить диагноз в девяти случаях из десяти. Эта процедура безболезненна и обычно длится 10–30 минут. Типичный аппарат для МРТ представляет собой большую трубу. При работе машина издает громкие звуки, и, находясь в ней, вы можете испытать приступ клаустрофобии. Заранее предупредите врача, если боитесь закрытых пространств.
Метод вызванных потенциалов — это исследование, при котором вам на голову крепятся маленькие электроды. Они измеряют реакцию мозга на увиденное и услышанное. Эта процедура безболезненна и показывает, насколько быстро ваш мозг реагирует на полученные сообщения.
Люмбальная пункция (спинномозговая или поясничная пункция) обычно нужна только в тех случаях, если другие исследования не дали однозначного ответа. В ходе манипуляции берется образец вашей спинномозговой жидкости (которая окружает головной и спинной мозг) с помощью иглы, которая вводится в область позвоночника. Исследование проводится под местным обезболивающим, вы будете в сознании, но ничего не почувствуете. Образец проверяется на наличие антител. Их присутствие означает, что ваша иммунная система борется с заболеванием центральной нервной системы.
Анализы крови обычно проводятся для того, чтобы исключить другие причины симптомов, например, авитаминоз (нехватку витаминов). Также может потребоваться анализ на антитела, например, для того, чтобы исключить очень похожее на рассеянный склероз заболевание, которое называется оптикомиелит.
Диагностика различных типов рассеянного склероза
Во время обследования невролог должен определить тип заболевания, однако зачастую этого не удается сделать сразу, так как симптомы рассеянного склероза сильно различаются и появляются непредсказуемо.
Считается, что рассеянный склероз можно считать рецидивирующе-ремиттирующим, если:
- были два обострения симптомов с промежутком времени более 30 дней между ними;
- было одно обострение, и через три месяца на МРТ видны новые очаги повреждения или рубцевания миелина.
Диагностика вторично-прогрессирующего рассеянного склероза возможна в следующих случаях:
- в прошлом бывали обострения симптомов;
- в последние полгода вы постепенно теряете трудоспособность, вне зависимости от наличия или отсутствия обострений.
Рассеянный склероз никогда не начинается со стадии вторично-прогрессирующего, однако иногда он может диагностироваться сразу на этой стадии, если в прошлом у человека были необъясненные характерные симптомы.
У вас может быть первично-прогрессирующий рассеянный склероз, если в прошлом не случалось обострения симптомов и:
- в течение последнего года вы постепенно теряете трудоспособность;
- на МРТ видны очаги повреждения или рубцевания миелина;
- люмбальная пункция показала наличие антител в спинномозговой жидкости.
Диагностика рассеянного склероза
Диагностика рассеянного склероза очень сложна. Этому содействуют и разнообразие симптомов, и способность их к исчезновению («мерцание» симптомов) на начальных стадиях болезни. Для диагностики рассеянного склероза используют:
- неврологический осмотр для выявления клинических симптомов;
- обследование у окулиста с осмотром глазного дна и определением полей зрения;
- МРТ головного и спинного мозга на высокомощном аппарате с использованием контрастных веществ (позволяет обнаружить очаги соединительной ткани – «бляшки»);
- исследование вызванных потенциалов;
- олигоклональные антитела в ликворе (спинно-мозговой жидкости), которые подтверждают иммунопатологический процесс в нервной системе (могут отмечаться и при других инфекционных заболеваниях нервной системы, например, при нейроСПИДе).
На сегодняшний день общепризнанными для установления диагноза являются критерии McDonald et al., 2001. Они предусматривают учет клинических симптомов и изменений МРТ, вызванных потенциалов, ликвора.
Существуют определенные критерии диагностирования рассеянного склероза:
- наличие признаков многоочагового поражения ЦНС (преимущественно белого вещества головного и спинного мозга)
- постепенное появление различных симптомов болезни
- нестойкость некоторых симптомов
- ремитирующее или прогрессирующее течение заболевания
- данные дополнительных исследований
Основным методом, подтверждающим диагноз «рассеянный склероз», является МРТ головного мозга, которая позволяет выявить наличие и топографическое распределение предполагаемых очагов демиелинизации.
Вовлечение в процесс на субклиническом уровне соответствующих афферентных систем проводят исследования ССВП, ЗВП и слуховых вызванных потенциалов.
Для регистрации клинически выраженных нарушений статики, а также слуха и нистагма проводят соответственно стабилографию и аудиометрию.
На ранних стадиях рассеянного склероза для идентификации нарушений, типичных для оптического неврита, обязательно проводят офтальмологическое исследование.
Диагностика рассеянного склероза может быть затруднена в том случае, если болезнь только начинает поражать нервные волокна.
Точный диагноз «рассеянный склероз» обычно ставится через несколько лет после появления первых симптомов. .
На сегодняшний день не существует специальных методов диагностики для постановки диагноза рассеянного склероза. Методы лабораторной и инструментальной диагностики являются дополнительными.
Основным методом диагностики считается клиническая картина. Существуют критерии постановки диагноза, по которым только врач-невролог может поставить данный диагноз.
Магнитно-резонансная томография является наиболее точным инструментальным методом диагностики рассеянного склероза, обеспечивая чувствительность до 99% при выявлении очагов, где уже начало происходить повреждение нервных волокон.
Если на результатах МРТ головного и спинного мозга отсутствуют видимые очаги повреждения (особо хорошо заметные на фоне других тканей головного мозга), с большой вероятностью можно исключить наличие рассеянного склероза.
https://youtube.com/watch?v=E5oyGqyu9zw
Спинальная пункция
В ряде случаев для подтверждения диагноза рассеянного склероза необходимо проведение спинальной пункции – процедуры, при которой осуществляется прокол спинномозгового канала и забор для анализа цереброспинальной жидкости.
Полученный материал направляется в лабораторию для проведения микроскопического и биохимического анализа. В спинномозговой жидкости определяют повышенный индекс иммуноглобулинов (антител), что обнаруживается у 90% больных рассеянным склерозом.
Что значит этот диагноз
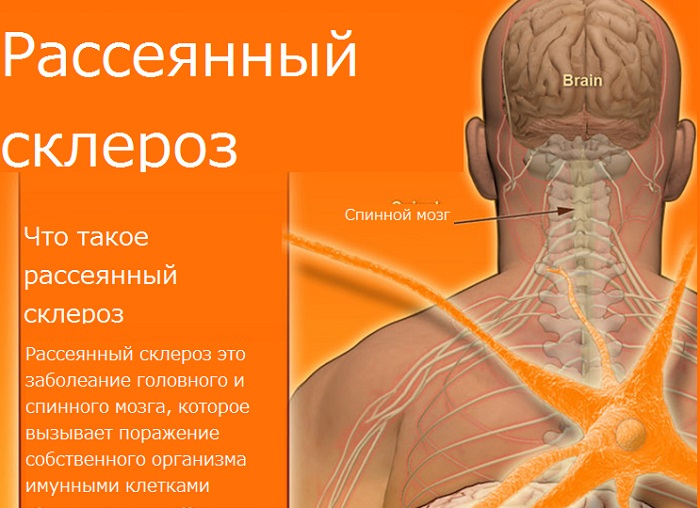
Энцефаломиелит или РС – это хроническое заболевание, которое поражает ЦНС. Оно описано еще в 19-м веке неврологом Жаном Мартеном.
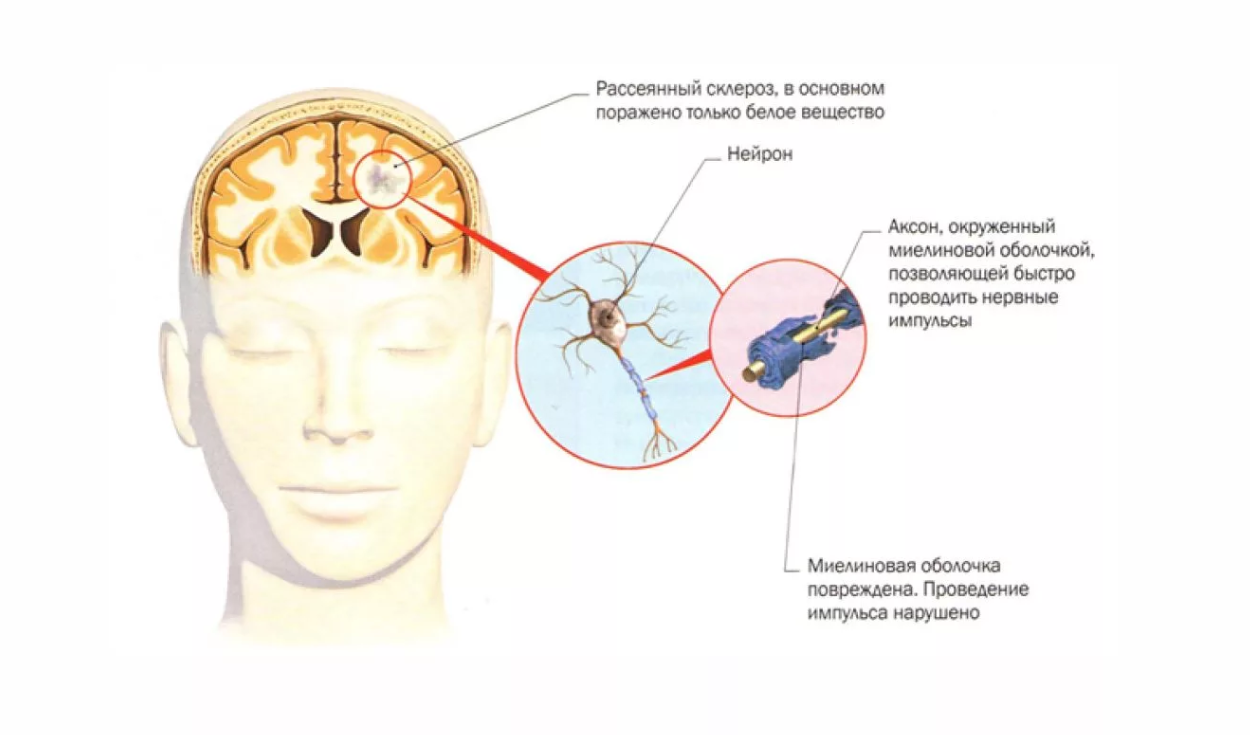
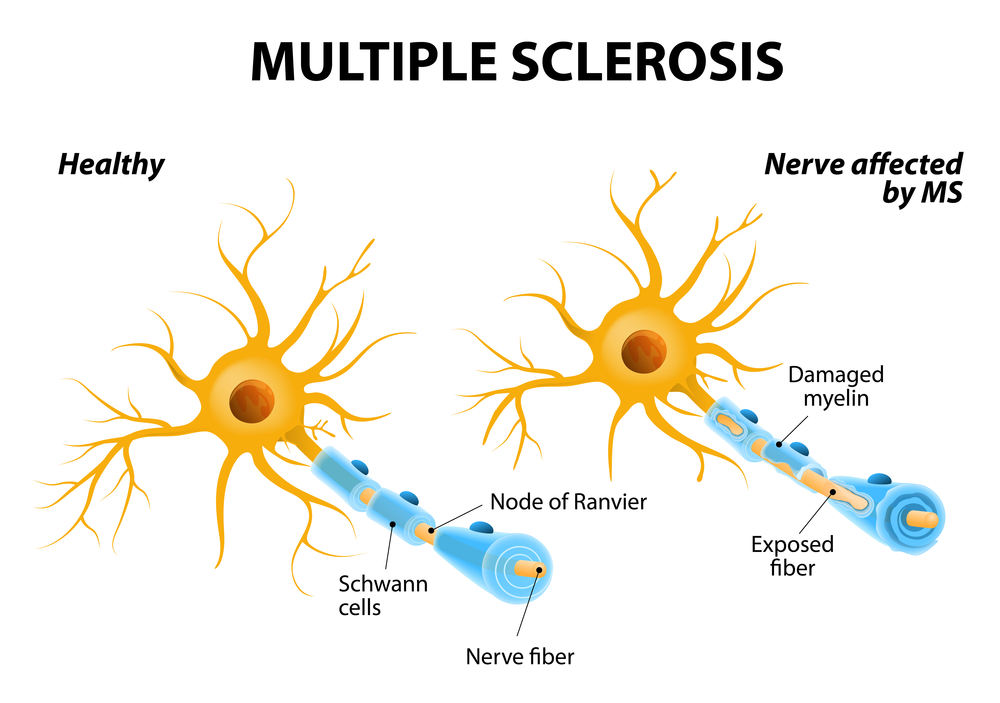
Чтобы понять его суть, нужно вспомнить анатомию. Нервы здорового человека покрывает миелин – жироподобная оболочка, которая защищает их от всевозможных воздействий. Когда нарушается целостность миелиновой оболочки, образуются очаги дефектов – бляшки.
Именно бляшки препятствуют нормальному прохождению биоэлектрического сигнала, который направлен из периферической нервной системы к разным участкам мозга. Он буквально рассеивается. Когда заболевание прогрессирует, разрушаются уже не только миелиновые оболочки, но и поражаются рефлекторные дуги. По ним в нормальном состоянии проводится биоэлектрический сигнал. При рассеянном склерозе проходимость этого сигнала нарушена.
Заболеть может человек практически любого возраста. Случается, что болеют очень молодые люди, а иногда – даже дети. То, насколько эффективным будет лечение такого ребенка, во многом зависит не только от врачей, но и от мамы с папой.
До сих пор точно не установлены причины РС. Подобный диагноз часто становится настоящим ударом для пациента и его родных, ведь эта болезнь неизлечима. Постепенно состояние больного ухудшается, нарушаются двигательные функции, речь и т.д.
РС может иметь разную степень развития, которая определяется по шкале неврологического дефицита. Выделяют 4 типа течения РС:
- Ремиттирующий. Это начальный тип. Он характеризуется острыми приступами, рецидивами, которые очень трудно предсказать. Когда приступ проходит, функции организма можно полностью или частично восстановить. Рецидив длится от нескольких дней до недель или нескольких месяцев. На ранней стадии развития патогенез проявляется следующими симптомами: больные быстро утомляются, чувствуют слабость в мышцах, их походка становится шаткой, появляется головокружение, может нарушаться стул, иногда в глазах двоится. Чаще всего наблюдается лишь один симптом. На этой стадии проводится иммуномодуляция, которая способна затормозить развитие РС и даже остановить его полностью.
- Первичный прогрессирующий. От этой формы чаще страдают пациенты после 40-ка. После первого рецидива через какое-то время ухудшение состояния наступает вторично.
- Вторичный прогрессирующий. Физические функции при данном типе нарушены сильнее. Поначалу он очень похож на склероз ремиттирующий, но потом быстро прогрессируют патологические процессы. Это может случиться сразу после приступа или спустя определенное время. Рецидивы в этом случае не такие частые, но выше вероятность того, что больной придет к инвалидности. Появляется атаксия (человек не может нормально использовать конечности), монопарез (парализует какую-то конечность), сильно нарушаются двигательные функции (больному трудно самостоятельно передвигаться даже на очень короткое расстояние), снижается тактильная и болевая чувствительность, может появиться кашель, учащается пульс и т.д. Во время обострения требуется лечение в условиях стационара.
- Прогрессирующе-ремиттирующий тип. Для него характерны частые острые приступы. Заболевание в этом случае может быстро прогрессировать. Все функции за короткое время снижаются, что ведет к утрате трудоспособности. Такие больные нуждаются в постоянной помощи, контроле. У них может нарушаться мочеиспускание, дефекация, утрачивается чувствительность в области туловища, развивается слабоумие, дизартрия, психосоматические нарушения. В конечном итоге они уже не способны глотать, говорить. Таких больных нужно кормить из ложечки или при помощи зонда.
Диагностика патологии
Диагностика рассеянного склероза — задача опытного специалиста-невролога. Для установления верного диагноза проводятся следующие мероприятия:
- неврологический осмотр позволяет выявить расстройства двигательной активности мышц, нарушения чувствительности, походки, зрения, слуха, речи, глотания и психики;
- общий анализ крови позволяет установить дефицит белых клеток крови;
-
анализ крови позволяет обнаружить наличие специфических антител против миелиновой оболочки нервных волокон;
- метод вызванных потенциалов позволяет графически зафиксировать электрическую активность нервных волокон и выявить очаги демиелинизации. Чаще всего для этой цели используется зрительный нерв;
-
магнитно-резонансная томография спинного и головного мозга позволяет обнаружить характерные воспалительные бляшки в миелиновой оболочке нервных волокон. Чаще всего они выявляются во всех отделах нервной системы и на разных её уровнях. Введение в кровь специфических препаратов на основе гадолиния позволяет установить степень зрелости бляшек и оценивать динамику развития процесса — старение очагов демиелинизации и появление новых;
-
спинномозговая пункция (спинальный прокол) позволяет выявить специфические антитела против миелиновой оболочки в составе спинномозговой жидкости (ликвора).
Дифференциальная диагностика
Дифференциальная диагностика рассеянного склероза проводится со следующими заболеваниями:
- вегето-сосудистой дистонией — нарушением баланса в вегетативной нервной системе, управляющей внутренними органами;
- воспалением зрительных нервов — невритом;
- воспалением внутреннего уха — лабиринтитом;
- новообразованиями спинного и головного мозга;
- рассеянным энцефаломиелитом — воспалительным процессом в разных отделах нервной системы вирусной природы.
Рассеянный склероз, особенно его первый эпизод, чрезвычайно схож со многими неврологическими заболеваниями другой природы. Диагноз устанавливается только после исключения остальных возможных причин.
Диагностический поиск информации необходим для полного представления клинической картины заболевания, для подтверждения симптоматики и назначения эффективного лечения, чтобы пациент знал, как жить дальше и справляться с этой проблемой.
Для подтверждения данного диагноза необходимо пройти полное обследование:
- МРТ (томография головного и спинного мозга);
- скрининг крови на антитела;
- электромиография;
- проверка зрения, соматосенсорного потенциала пациента и слуховое исследование.
На сегодня нет ни одного теста который смог бы со 100% точностью подтвердить диагноз.
Соответственно для постановки диагноза необходимо провести ряд мероприятий:
- Физическое обследование;
- просмотр истории болезней пациента;
- уточнение симптомов;
- проведение неврологического осмотра;
- сканирование мозга;
- тест на измерение электрической активности мозга;
- анализ спинной жидкости.
Все эти тесты помогут исключить другие заболевания, которые могут вызывать схожие симптомы.
Как и любую болезнь, рассеянный склероз крайне важно выявить на ранних стадиях и немедленно приступить к лечению (снятие обострений и продление ремиссии). https://www.youtube.com/embed/frelFJkCXRA
Лучшим средством диагностики этого заболевания является магнитно-резонансная томография (МРТ), которая почти со 100% вероятностью покажет рубцы на нервных волокнах.
Многие считают, что чем больше рубцов (так называемых бляшек), тем хуже, но это не так
Важно расположение воспалений, иногда один рубец в неудачном месте может принести своему обладателю больше неудобств, чем десятки у другого больного

Последние характеризуются (непостоянно) небольшим плеоцитозом, умеренным повышением белка (обычно не выше 1 г.л), «паралитическим» типом реакции Ланге и повышением гамма-глобулинов.
Дифференциально-диагностические проблемы — едва ли не специфическая особенность начальных стадий рассеянного склероза, для которых облигатных патогномоничных тестов пока не существует.
Наиболее труден для интерпретации изолированный ретробульбарный неврит (острое падение зрения с развитием центральной скотомы, чему предшествует боль в глазу), обусловленный также рассеянным склерозом почти в 90% случаев.