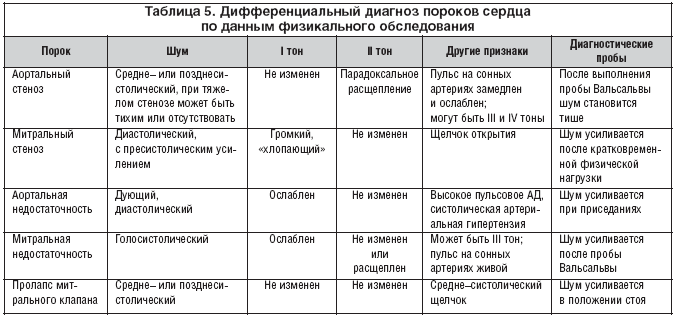
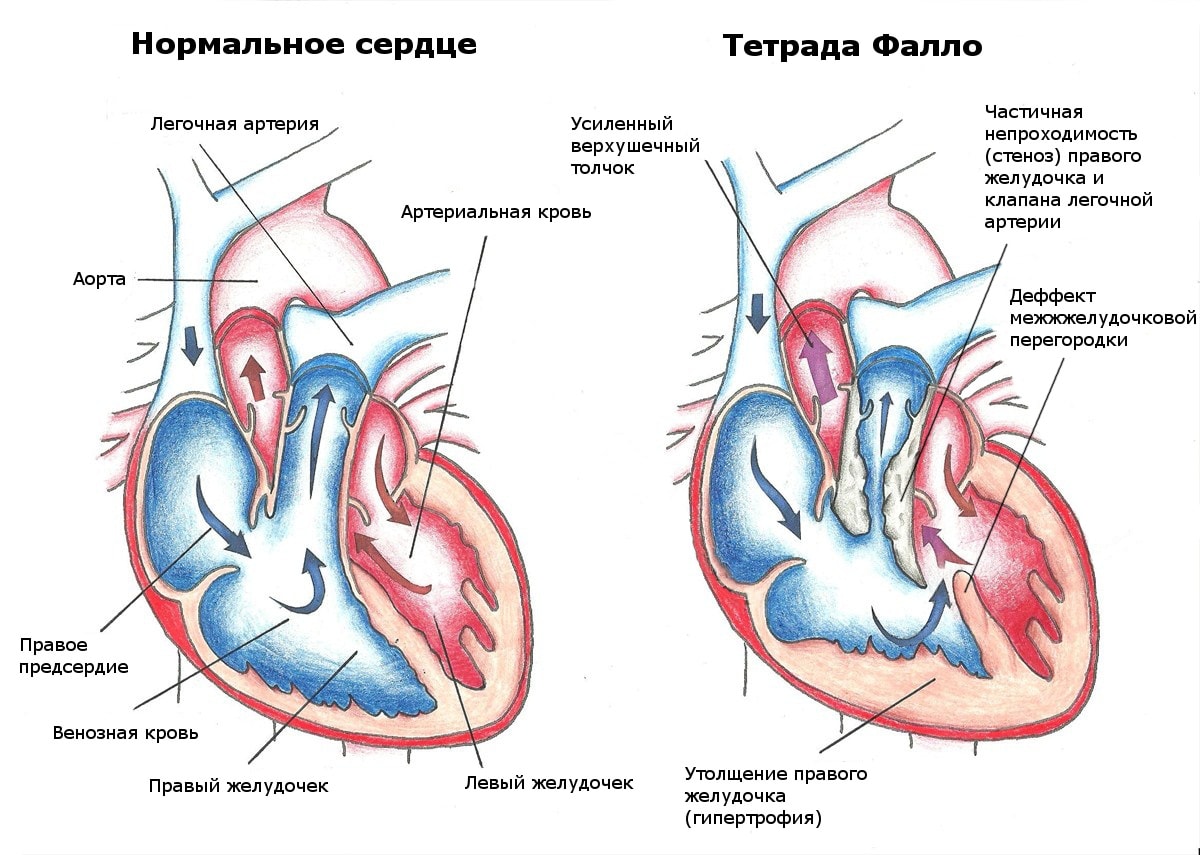
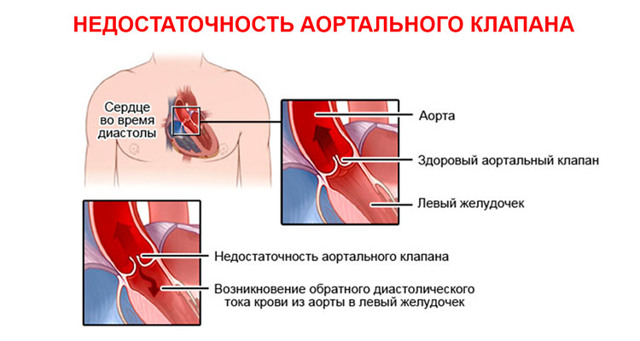
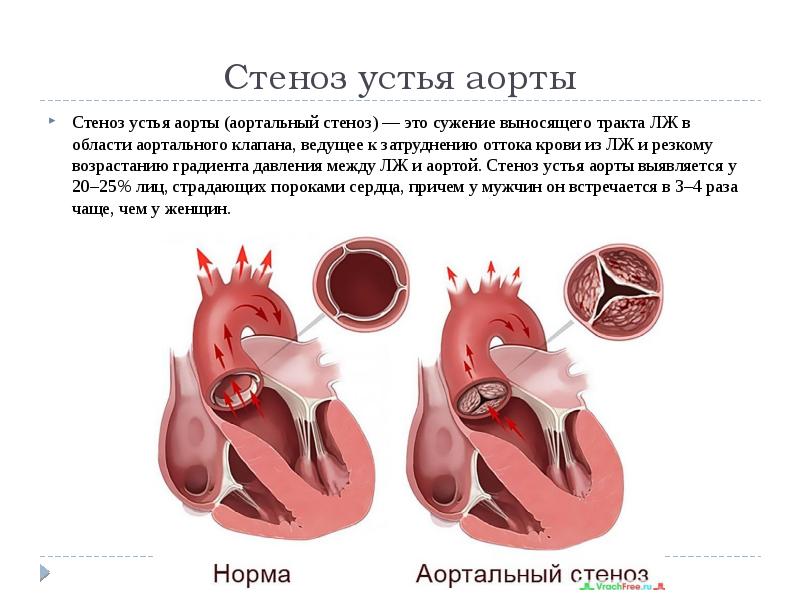
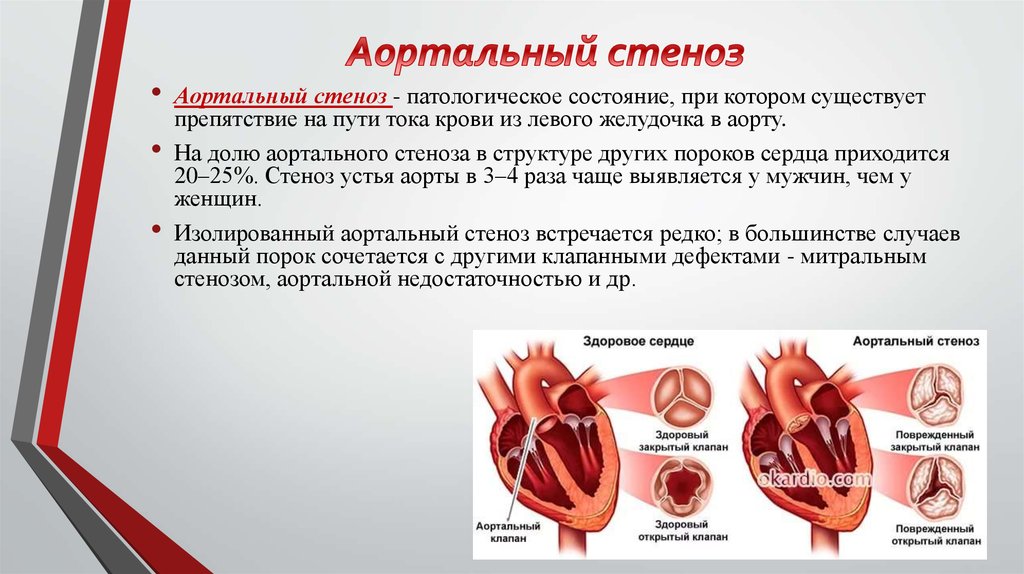
Причины приобретенных пороков

Причина приобретенных пороков сердца – это возникновение слабости клапанов, поскольку в данном случае речь уже не идет об аномалиях сосудов, атрезиях и прочих врожденных нарушениях. Здесь существуют многочисленные «вариации» на тему стеноза и признаков недостаточности четырех клапанов, либо в чистом виде, либо в их комбинации друг с другом.
Как правило, к приобретенным порокам чаще всего приводят следующие болезни:
- Ревматизм. Это является самой частой причиной, особенно ревматический эндокардит – заболевание внутренней оболочки, выстилающей полости сердца;
- Эндокардиты другой этиологии, например, бактериальный эндокардит, сепсис;
- Атеросклероз – заболевание, которое приводит к ригидности, жесткости и даже обызвествлению тканей клапанного аппарата сердца;
- Специфические инфекции. К ним относится сифилис, бруцеллез и боррелиоз (болезнь Лайма). Всем этим заболеваниям свойственно длительное, хроническое течение, и формирование порока спустя много лет после заражения;
- Травмы и ушибы сердца, например, тупая травма органов грудной клетки при ударе об рулевое колесо автомобиля при аварии;
Также к воспалению и возникновению рубцов в клапанном аппарате могут приводить другие системные болезни, которые лечатся у ревматолога. К ним можно отнести склеродермию, красную волчанку, дерматомиозит и анкилозирующий спондилоартрит, или болезнь Бехтерева.
Диагностика
Проводится посредством проведения опроса, осмотра, инструментального и лабораторного обследования больного
В некоторых случаях очень важно на ранних сроках поставить диагноз, поскольку от этого может зависеть жизнь больного
Клиника
Ранняя диагностика врождённых пороков сердца в ряде случаев позволяет сохранить жизнь младенцу, поэтому в первые дни после его рождения ВПС можно определить по следующим признакам:
- у ребенка определяется очень бледная или, наоборот, синюшная кожа;
- синюшность нередко усиливается при напряжении малыша (во время крика или сосании);
- ручки и ножки прохладные, даже если ребенок тепло одет.
Врачебный осмотр основан на более тщательном обследовании больного. При объективном осмотре могут быть определены симптомы, приведенные выше. Аускультация сердца позволяет выявить более характерные для ВПС признаки:
- сердечные тоны могут быть глухие и ослабленные;
- первый и второй тоны могут быть раздвоены, что приводит к образованию трехчленного или четырехчленного ритма;
- могут определяться дополнительные тоны в виде третьего и четвертого.
Дополнительно может отмечаться частое дыхание, с расширением межреберных промежутков, а также разное артериальное давление при его сравнении на руках и ногах. В некоторых случаях увеличиваются границы сердца и печени.
В целом клинические симптомы ВПС объединены в следующие синдромы:
- Кардиальный — связан с жалобами со стороны сердечно-сосудистой системы.
- Сердечной недостаточности — может протекать как в острой форме, так и хронической.
- Дыхательных нарушений — проявляется признаками обогащения кислородом малого круга кровообращения.
- Хронической системной гипоксии — возникают признаки барабанных палочек, часовых стекол, отставания в физическом развитии.
Инструментальные методы обследования
Точная диагностика врождённых пороков сердца основывается на использовании инструментальных и лабораторных методов исследования. В первую очередь делается:
- Электрокардиография — с ее помощью определяется гипертрофия правого и левого желудочка, гипертрофия правого предсердия, также в стадию декомпенсации может определяться дилатация правого предсердия.
- Рентгенография органов грудной полости — в основном делается в переднезадней проекции и тогда становятся видны структурные изменения по типу декстракардии, кардиомегалии. Также может отмечаться увеличение правого предсердия, узкий сосудистый пучок и пр.
- Эхокардиография — позволяет оценить внутрисердечную гемодинамику, а также выяснить характер врождённых аномалий. Проводят эхоКГ вместе с ЭКГ или ФКГ, тогда может быть получено максимум информации.
- Катетеризация сердца — проводится с целью определения давления в различных отделах сердца вместе с внутриполостной ЭКГ. Также выясняется газовый состав крови, который при пороках может находится на уровне артериальной гипоксемии.
- Ангиокардиографическое исследование — при врождённых пороках часто определяется большая расширенная правопредсердная полость. В таких случаях контрастное вещество длительно выводится из правого предсердия, что в основном связано с патологической гемодинамикой.
- Электрофизиологическое исследование — этот метод показан всем больным на сердечные пороки, поскольку с его помощью выясняется локализация патологического очага вместе с аномальными путями кровотока.
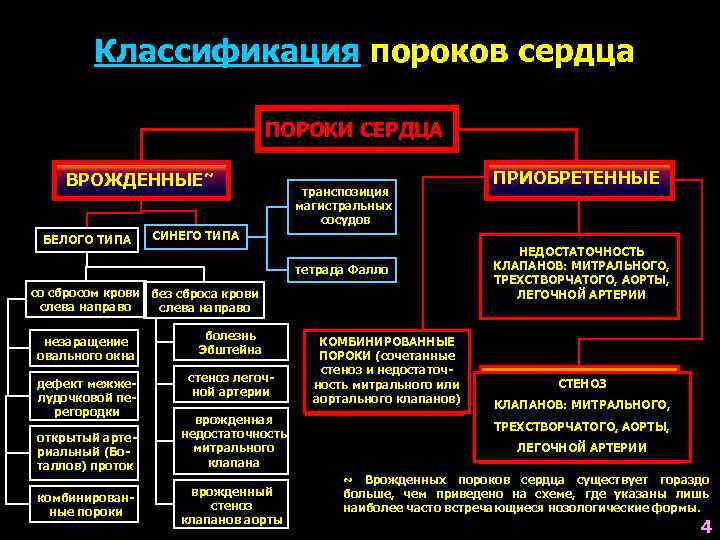
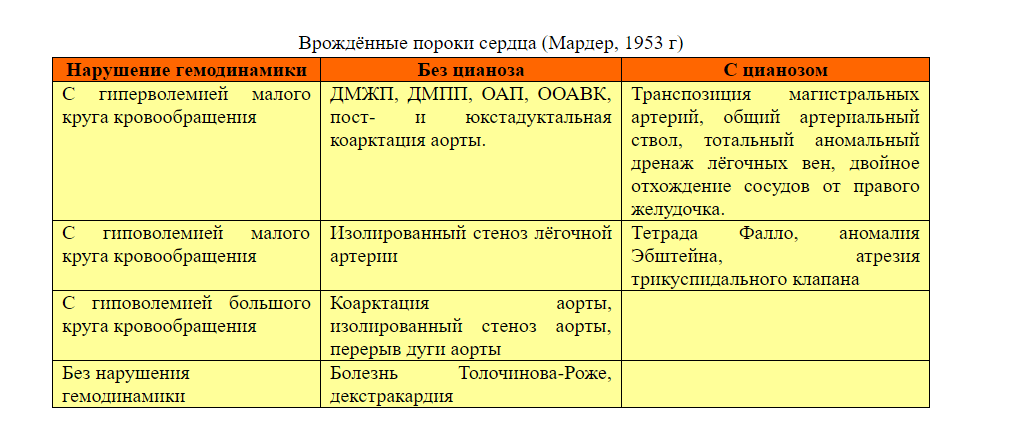
Виды пороков сердца
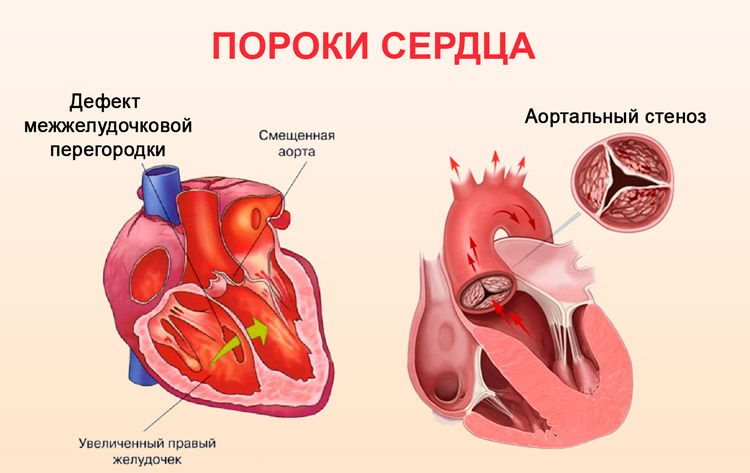
Порок сердца может быть врожденным или приобретенным. Врожденный диагностируется нечасто и основной предпосылкой его развития является неправильное внутриутробное развитие плода. Поражаются стенки миокарда и ближайших сосудов, причем этот тип заболевания может развиваться и прогрессировать.
Для того чтобы исключить вероятность неправильного формирования органа, ребенку необходимо провести операцию, что в большинстве случаев снижает риск летального исхода. При своевременной и правильно выполненной операции возможно полное восстановление работы органа.
К главным предпосылкам развития врожденной формы относится следующее:
- вредные привычки родителей (табакокурение);
- злоупотребление алкоголем и наркотическая зависимость;
- неблагоприятная экологическая обстановка;
- неконтролируемый прием лекарственных и витаминных препаратов в первые месяцы беременности;
- перенесенные вирусные болезни.
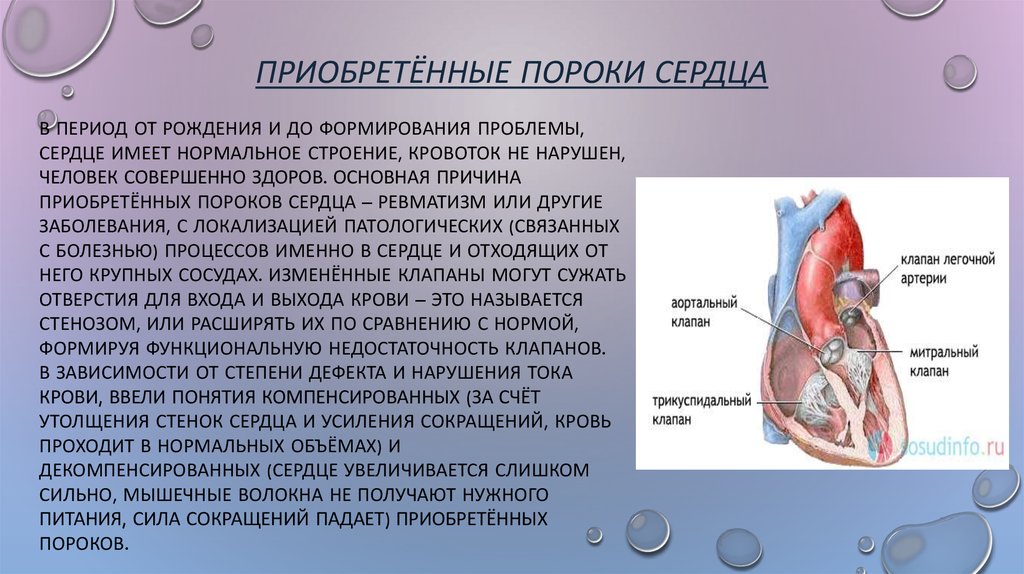
В отличие от врожденного приобретенный порок проявляется не сразу после рождения, а со временем. Неправильная работа сердечных клапанов может привести к сужению стенок сосудов или их недостаточности. В ходе хирургического вмешательства пораженный сердечный клапан заменяется на протез. Комбинированная приобретенная форма проявляется наличием одновременно двух или более отверстий. К основным причинам развития этого порока относится атеросклероз, инфаркт миокарда, сердечные травмы, эндокардит и прочие воспалительные сердечные заболевания.
Риски развития приобретенного ПС
Первыми в этом списке будут стоять люди с заболеваниями, связанными с нарушениями обмена веществ. Это, прежде всего, сахарный диабет, а также гиперхолестеринемия. Безусловно, рискуют и лица с ожирением – диагностированное ожирение всегда приводит к серьезным проблемам со здоровьем, сердечно-сосудистая система – первая под ударом.
Рискуют и те, кто ведет малоподвижный образ жизни. Именно за счет физических нагрузок сердце работает качественно: ему тоже нужна грамотная тренировка, тонус.
Почему так вредна гиподинамия:
- При ней сниженным оказывается объем сердечного выброса – из-за того, что миокард ослаблен, ухудшается его сократительная способность;
- Утрачивается вследствие гиподинамии и адекватность прироста ударного сердечного объема (если физнагрузки редки);
- Ухудшается и питание миокарда – так в сердечной мышце необратимо развиваются атрофические и ишемические изменения;
- Снижается также сосудистая эластичность – при малой активности вены и артерии становятся буквально дряблыми, они легко повреждаются;
- Компенсаторно развивается и синусовая тахикардия;
- Уменьшенным оказывается общий объем крови.
Потому если вы уже сегодня замечаете, что двигаться стали меньше, что редки для вас прогулки, а на физкультуру времени в вашей жизни тоже не находится – не ждите «волшебного щелчка», меняйте что-то уже сегодня.
Потому нужно отказываться от пагубных привычек, нужно следить за своим весом, следует сбалансированно и качественно питаться и, конечно, важно ежедневно находить время для прогулок, физкультуры или спорта в приемлемых для вас, но необходимых количествах
Симптомы и диагностика сердечной патологии
Врождённый порок сердца определяется ещё в роддоме, если не проводилась внутриутробная диагностика. Но, как правило, проблемы с сердцем выявляются ещё до рождения человека. Таким образом, к моменту его появления на свет и родители малыша, и лечащий кардиолог уже готовы к лечебным мероприятиям.
Что же касается приобретенных в течение жизни сердечных патологий, они имеют вполне конкретные симптомы, по ним можно диагностировать сердечную недостаточность:
- Одышка, человек начинает задыхаться даже при не значительной физической нагрузке, подъём на лестничный пролёт или просто ускорение шага при ходьбе.
- Верхние и нижние конечности подвергаются постоянным отёкам.
- Кожа вокруг губ или глаз, там она наиболее тонкая, синюшного цвета. Иногда синеют и сами губы.
- Нередко порок сердца сопровождается стремительным набором излишнего веса.
- Повышенная потливость.
- Человек часто теряет сознание или испытывает головокружение.
- Быстрая утомляемость, человек чувствует постоянную слабость в руках и ногах.
- Температура тела может беспричинно повышаться или наоборот, понижаться.
- В руках и ногах периодически возникает зуд и покалывание.
- Резкая боль в области сердца.
Если симптомы начались с острой боли, и человек потерял сознание, медицинская помощь оказывается немедленно, в такой ситуации счёт времени идёт на секунды. Только своевременная помощь может спасти человеку жизнь, это надо понимать очень чётко.
При диагностике, разумеется, не только симптомы говорят о развитии патологии. Для точного определения заболевания проводится ряд диагностических мероприятий:
- электрокардиограмма;
- ультразвуковое исследование сердца;
- ангеограмма.
Все эти инструментальные исследования проводятся как в спокойном состоянии, так и под определенной нагрузкой.
Кроме того, собирается подробный анамнез, в который входит подробный опрос пациента о его образе жизни, привычках, режиме дня. Также выясняется, были ли в роду пациента родственники с сердечными заболевания, так как предрасположенность к ним, может передаваться по наследству на генетическом уровне.
По результатам лечения назначается лечение. Оно индивидуально в каждом отдельном случае. Чем раньше была определена патология, тем выше вероятность полного выздоровления. В тяжёлых случаях тоже нельзя отчаиваться, ведь наука не стоит на месте, и практически ежегодно разрабатываются новейшие методики лечения порока сердца.
И если ещё несколько лет назад пациент с определенной тяжестью заболевания был обречён на инвалидность, то сегодня ему может быть проведена инновации оная операция способная вылечить его полностью.
Так что живут люди с пороком сердца не только в режиме ожидания ухудшения состояния, но и в надежде на развитие науки, до такой степени, что найдётся методика лечении и их конкретного случая заболевания. Другими словами, с каждым годом процент выздоровевших людей, неуклонно растёт. Много людей после операции вернули себе стопроцентное здоровье.
Одной из таких операций является замена сердечного клапана. На сегодняшний день эта самая распространённая операция на сердце, так как аортальный стеноз, один из самых известных причин порока сердца. Такой диагноз встречается в 80% всех случаев заболевания сердца.
Так как операция довольно сложная и опасная, пациента готовят к ней заранее. Он проходит самые различные исследования и тесты, для того чтобы снизить возможные риски вовремя операции. Изучается не только работа его сердца, но и других органов. Также врачи должны знать реакцию организма на различные медикаменты, применяемые в послеоперационный период. Операция проводится только после полного изучения организма пациента.
Операция не проводится на сердце маленьких детей и подростков, так как их сердце ещё растет, а имплантированный клапан этого делать не может. Клапаны, имплантируемые в сердце, бывают двух видов – биологические или механические.
Биологический клапан, отличаются хорошей приживаемостью, но служат сравнительно не долго, от 10 до 15. После этого клапан необходимо менять.
Механический клапан гораздо долговечнее, но так как является предметом искусственного происхождения, организм пытается его отторгнуть. Для того чтобы этого не произошло, человек должен на протяжении всей жизни принимать ряд медикаментов препятствующих этому.
Какой именно клапан применять следует в том или ином случае, решает врач, ведь существует ряд показателей, учесть которые может только специалист. Пациента ставят в известность обо всех рисках и осложнениях при том, или ином способе операции.
4 Приобретенные
Приобретенные пороки сердца оказывают воздействие на его клапаны. Спусковым механизмом являются такие серьезные заболевания, как:
- Атеросклероз сосудов.
- Системные поражения соединительных тканей.
- Инфекционный эндокардит.
- Системные болезни суставов.
- Некоторые венерические болезни, сифилис.
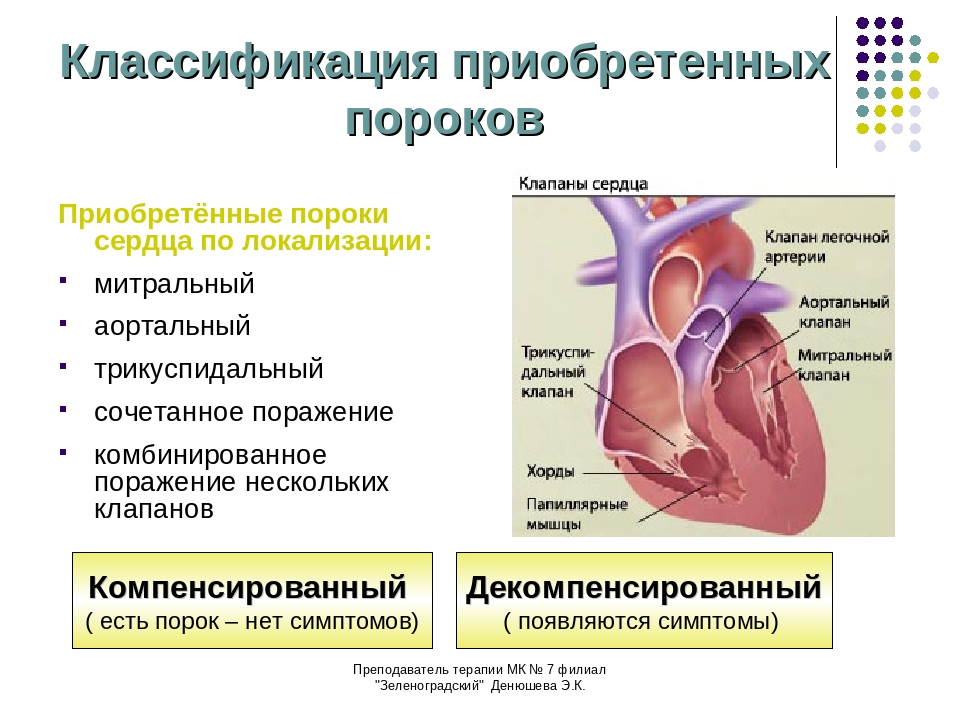
Встречаются компенсированные и декомпенсированные пороки. При первых явных симптомах недостаточности кровообращения не наблюдается.
Симптомы порока сердца схожи с другими патологиями и заболеваниями сердца и сосудов. Поэтому диагноз ставится на основе результатов и обследований, которые в обязательном порядке включают ЭХО и электрокардиографии.
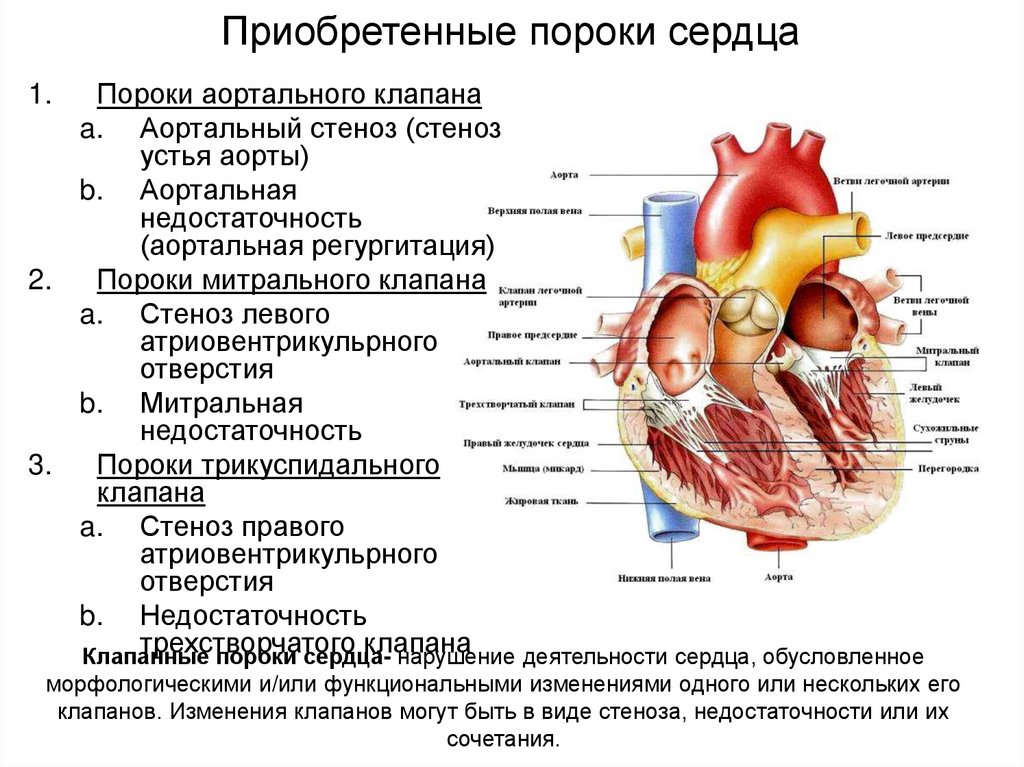
Приобретенные пороки сердца:
- Митральный — характеризуется провисанием створок клапана, которые называются пролапсом. Лечение симптоматическое, направлено на устранение причин возникновения болезни. В особо серьезных случаях требуется хирургическая коррекция.
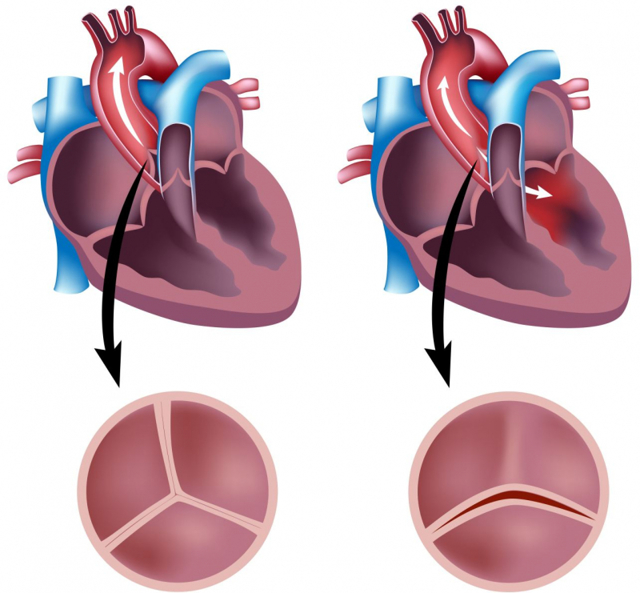
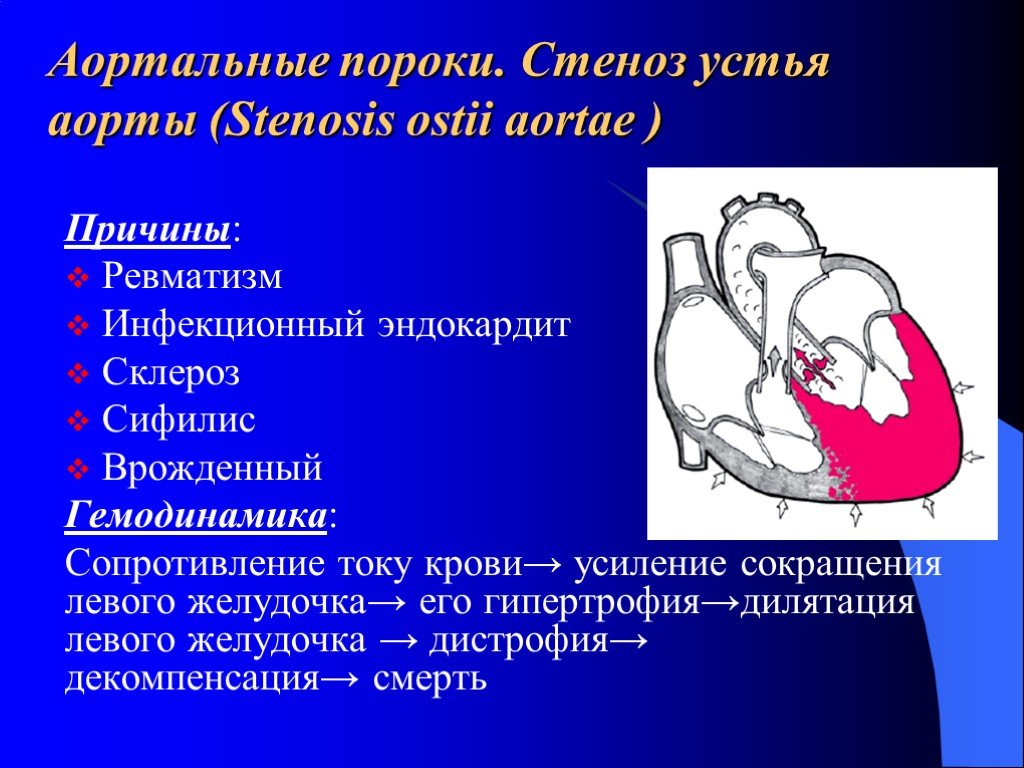
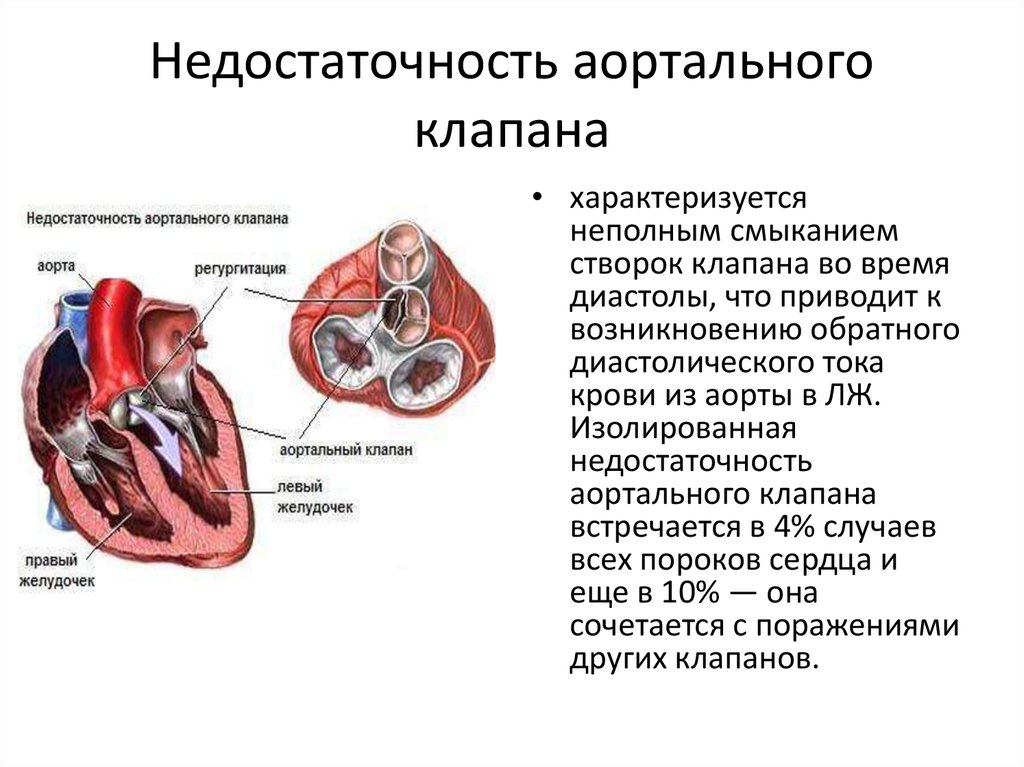
- Аортальный — в этом случае речь идет о патологии аортального клапана. Дефект более серьезный, часто требующий оперативного вмешательства, в том числе и пересадки клапана.
- Комбинированный — поражение двух и более сердечных клапанов. Диагностика затруднена, поскольку любой из клапанов может быть поврежден. Наиболее частое сочетание — митральный стеноз и недостаточность митрального клапана. Сопровождается тяжелой одышкой и цианозом.
- Сочетанный — один клапан подвергается нескольким нарушениям, например, стенозам и недостаточности. При диагностике определяется, какая патология наиболее опасна — от этого зависит характер лечения и вид оперативного вмешательства.
- Компенсированный — трудная для постановки диагноза патология, поскольку протекает бессимптомно. Нарушения функции одной части сердца в полной мере компенсируются другими. Для постановки диагноза необходима сложнейшая аппаратура и опытный кардиолог.

Дефект митрального клапана
Простые пороки встречаются реже, чем комбинированные. Инфекционные заболевания преследуют пациента годами, вызывая впоследствии дополнительные пороки.
Как работает сердце при приобретенном ПС
Если у порока сердца причины, возникшие в ходе жизни пациента, то есть болезнь носит приобретенный характер, то его развитие замедлено. Сердце вынуждено запускать механизмы компенсации, оно словно подстраивается под происходящие с ним изменения. Сначала развивается гипертрофия органа, сама полость камеры растет, но потом образуется декомпенсация – это неизбежная стадия. И в ходе таких изменений сердце становится дряблым, оно потихоньку утрачивает свои насосные функции.
По законам физиологии кровь во время сердечного сокращения выталкивается из одной камеры в другую через отверстие, оснащенное клапаном. И сразу же, как только кровяная порция проходит, створки клапана должны сомкнуться. Но если у больного есть клапанная недостаточность, то сформируется отверстие, через которое происходит обратный заброс крови. И она перемешивается с очередной порцией. Так появляется застой и компенсаторные изменения камеры.
Если отверстие сужено, то кровь не способна через него полноценно пройти, и ее остаток будет «добавочным» к уже новой порции. И это тоже чревато застоем крови и камерным растяжением. Через какое-то время механизмы компенсации заметно ослабятся, сформируется болезнь, которую называют хронической сердечной недостаточностью.
https://youtube.com/watch?v=H0Uuy2X8bu0
Лечение пороков сердца
Медикаментозное лечение пороков сердца, как правило, не считается эффективным. Поэтому терапия нацелена на антибактериальное лечение при остром ревматизме, устранение проявлений хронической ревматической болезни сердца, сердечной недостаточности и других тяжелых осложнений. Единственно верным способом лечения пороков сердца на сегодняшний день считается хирургическая операция.
Хирургические методы лечения пороков сердца:
- протезирование клапана — при тяжелой недостаточности и тяжелом стенозе клапана дефектный клапан заменяют искусственным (существуют механические и биологические протезы клапанов сердца);
- имплантирование нескольких протезов клапанов сердца — при сочетанных и комбинированных пороках;
- закрытие дефекта межпредсердной/межжелудочковой перегородки — наложение шва или заплаты из искусственного материала;
- перевязка открытого артериального протока;
- рентгенохирургические, транскатетерные операции на работающем сердце (закрытие дефекта перегородок амплацером, транскатетерная имплантация аортального клапана — TAVI, наложение клипсы на створки митрального клапана при тяжелой недостаточности митрального клапана, закрытие открытого артериального протока и др.).
В нашей клинике вы можете пройти диагностику и лечение пороков сердца. Также наши врачи-кардиологи сведущи в амбулаторном ведении больных с пороками сердца и в амбулаторном ведении больных с протезами клапанов сердца.
Всё необходимое для высокоточной диагностики пороков сердца и других заболеваний сердца и сосудов есть в распоряжении отделения кардиологии клиники «МедикСити». Вы можете пройти полное обследование сердца и сосудов — ЭКГ, УЗИ сердца, велоэргометрию, суточное мониторирование артериального давления и ЭКГ на 12-канальном холтере в удобное время по предварительной записи.
В штате нашей клиники — только опытные специалисты с серьезной научной подготовкой и многолетней врачебной практикой!
Нормальное фетальное кровообращение
Кровообращение у плода осуществляется по-другому, чем у детей и взрослых.
В обычном случае вся кровь, направляющаяся к сердцу из тела (венозная кровь с низким содержанием кислорода) проходит через правое предсердие, а затем через правый желудочек и поступает в легочную артерию, а оттуда — в легкие. Здесь кровь насыщается кислородом из легочных альвеол, через которые выделяется углекислый газ. Эта кровь, которая богата кислородом и теперь называется артериальной, возвращается из легких в левое предсердие и левый желудочек, а оттуда поступает из сердца в тело через большую артерию, называемую аортой. Затем распространяется через более мелкие артерии по всем тканям и органам.
Плод находится в матке, где нет доступа к воздуху, нужного для дыхания. Вместо этого он получает наполненную кислородом кровь из плаценты матери через пуповину, а легкие тем временем заполнены жидкостью. Поскольку плод не дышит, только небольшое количество крови должно пройти через легкие для их жизнеобеспечения. Путь, по которому кровь циркулирует через сердце и легкие, различается у плода и новорожденного.
Перед рождением большая часть венозной крови, поступающей в правую сторону сердца, обходит заполненные жидкостью легкие и проходит через два разных коротких пути, представляющие собой:
- Овальное отверстие, расположенное между двумя верхними камерами сердца, правым предсердием и левым предсердием
- Артериальный проток (боталлов), представляющий собой кровеносный сосуд, соединяющий две большие артерии, аорту и легочную артерию.
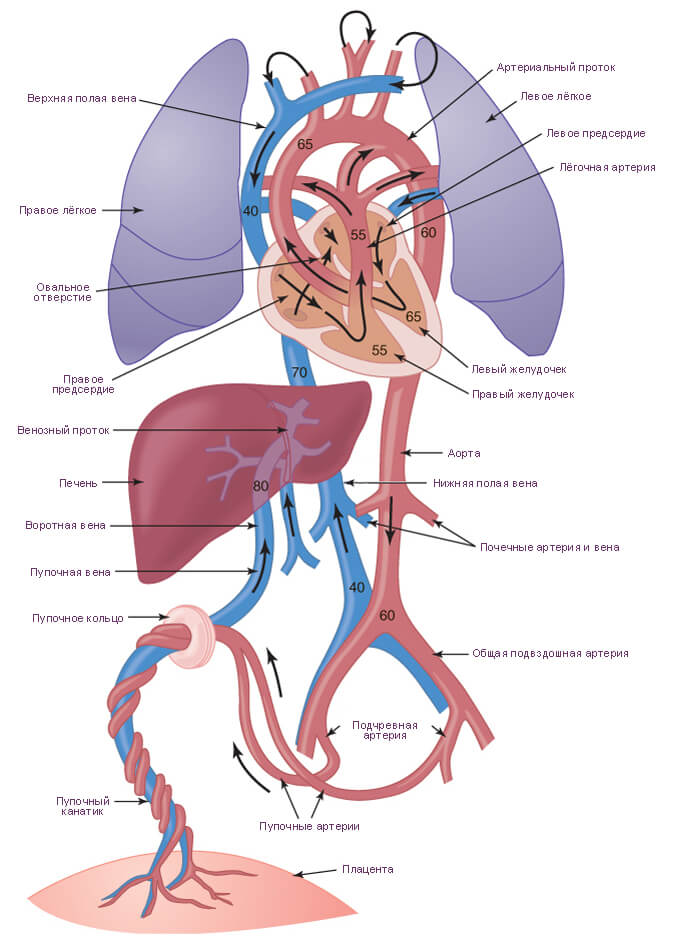
Подобные пути сообщения изменяются сразу же после рождения. Во время прохождения через родовой канал жидкость выжимается из легких новорожденного. С первым дыханием новорожденного легкие наполняются воздухом, который насыщен кислородом. Далее пуповина обрезается и новорожденный начинает получать кислород через легкие.
Таким образом, овальное отверстие и боталлов проток больше не нужны, и они в норме закрываются в течение первых дней — нескольких недель жизни. В результате кровообращение новорожденного становится таким же, как у взрослого человека. Иногда овальное отверстие не закрывается, но в большинстве случаев подобное состояние не вызывает никаких проблем со здоровьем.
Порок сердца: сколько живут с таким диагнозом?
Однозначно ответить на вопрос о том, сколько живут с пороком сердца, не могут даже самые опытные кардиологи. Дело в том, что природа заболевания может иметь различный характер и проявления. Тяжелые случаи отклонений в работе сердца и сердечной мышцы требуют постоянного лечения и оперативного вмешательства. Только радикальные меры могут продлить человеку жизнь. Однако случаются и варианты довольно спокойного протекания заболевания. Хроническая сердечная недостаточность может абсолютно не быть для человека преградой для того, чтобы быть полноценным членам общества, заводить семью, работать и развиваться.
Если вы задаетесь вопросом о том, сколько может прожить человек с пороком сердца, тогда вам стоит узнать, какие действия могут снизить вероятность прогрессирования заболевания или даже уменьшить симптомы до минимума:
- выполнение всех рекомендаций доктора;
- правильный образ жизни;
- отказ от вредных привычек;
- занятия спортом;
- умеренные физические нагрузки;
- рациональное чередование сна и бодрствования.
Правильный подход к решению проблемы поможет человеку избавиться от болей, дискомфорта и других неприятностей, к которым может привести заболевание. Определенные медицинские исследования помогут установить степень тяжести заболевания, а современные медикаменты и процедуры помогут улучшить состояние пациента.
Практика показывает, что многие пациенты с хроническим пороком сердца проживают полноценную жизнь, не испытывая мучений и дискомфорта.
В медицинской практике встречаются случаи, при которых у пациентов наблюдаются все симптомы хронического заболевания сердца, но такие признаки не проявляются никаким образом. Но не стоит игнорировать проблему, даже если вы чувствуете себя прекрасно со сложным диагнозом. Заболевание может начать прогрессировать и проявиться в любой момент, если не предпринимать определенные меры. Пациентам с пороком сердца необходимо:
- систематически проходить обследования и тестирования на предмет осложнений и возникновения сопутствующих недугов;
- выполнять все наставления лечащего врача;
- придерживаться здорового образа жизни;
- систематически проходить курс профилактических и оздоровительных процедур;
- использовать медицинское сопровождение;
- наблюдаться у кардиолога.
Стоит отметить, что даже легкие формы недуга могут со временем усугубляться и превращаться в проблемы, которые являются потенциальной угрозой для жизни.
Ухудшиться состояние пациента может под воздействием, как внешних, так и внутренних факторов, поэтому предугадать развитие процесса невозможно. Такие обстоятельства вынуждают «сердечников» постоянно проходить основные обследования и диагностики работы сердечно — сосудистой системы.