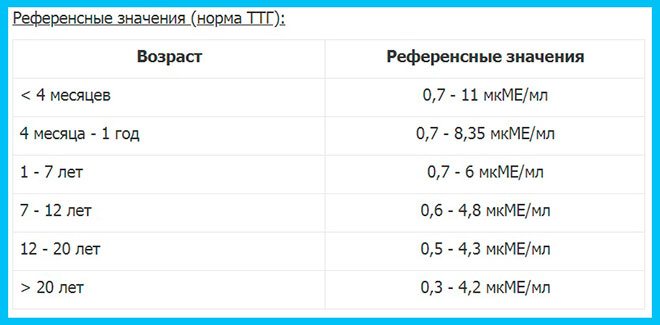
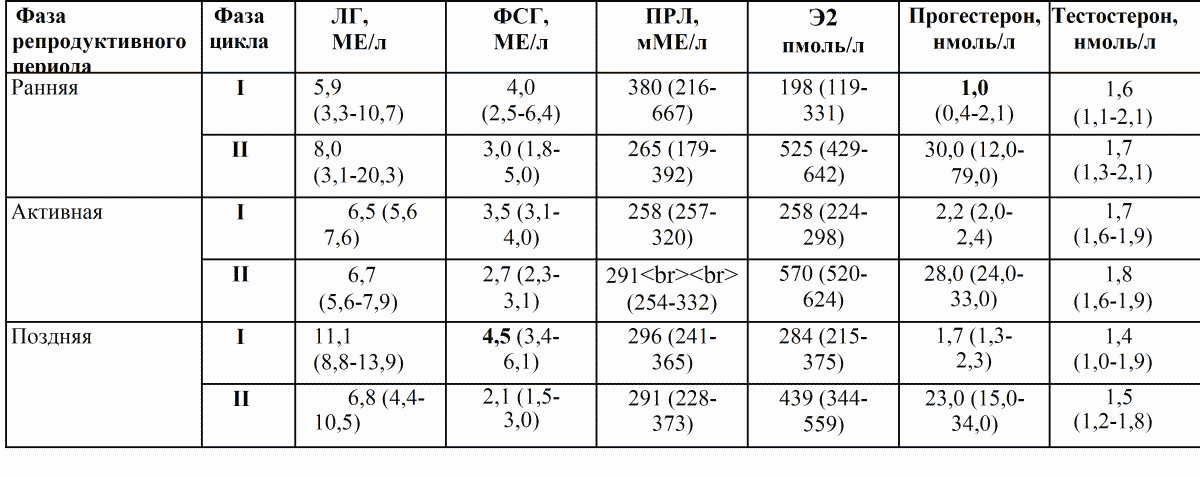
Норма паратгормона
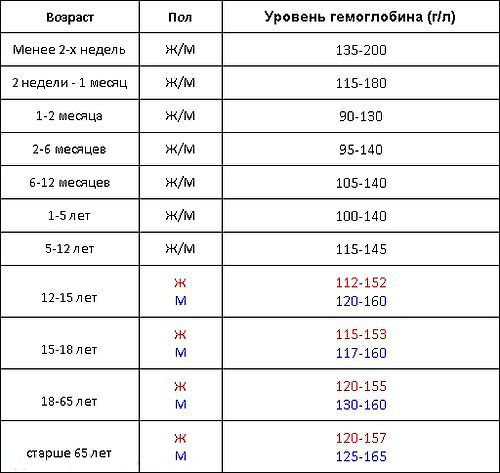
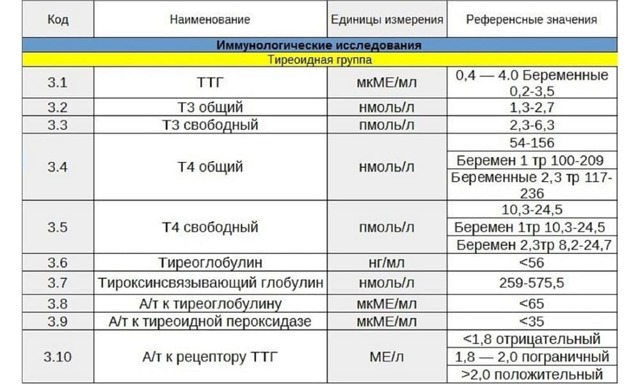
Норма паратгормона в анализе крови измеряется в различных единицах: мкг/л, нг/л, пмоль/л, пг/мл и имеет весьма небольшие цифровые значения. С возрастом количество продуцируемого гормона увеличивается, поэтому у лиц преклонных лет его содержание может быть вдвое больше, нежели у молодых людей. Однако, чтобы читателю было проще разобраться, наиболее часто употребляемые единицы измерения паратиреоидного гормона и границы нормы в соответствии с возрастом целесообразнее представить в таблице:
| Возраст | Границы нормальных значений | |
|---|---|---|
| пг/мл | пмоль/л | |
| Дети, подростки, молодые люди до 20 лет | 12 — 95 | 1,3 — 10 |
| Мужчины и женщины 20 – 70 лет | 9,5 — 75 | 0,7 — 5,6 |
| Мужчины и женщины старше 70 лет | 4,7 — 117 | 0,5 — 12,0 |
Очевидно, что определить какую-то одну (точную) норму паратиреоидного гормона не представляется возможным, поскольку каждая клинико-диагностическая лаборатория, исследующая данный лабораторный показатель, использует свои методики, единицы измерения и референтные значения.
Между тем, также очевидно, что нет различий между мужскими и женскими паращитовидными железами и, если они функционируют правильно, то нормы ПТГ как у мужчин, так и у женщин меняются только с возрастом. И даже в такие ответственные периоды жизни, как беременность, паратгормон должен четко следовать за кальцием и не выходить за границы общепринятых норм. Однако у женщин, имеющих латентно протекающую патологию (нарушение кальциевого обмена), во время беременности уровень ПТГ может повышаться. И это не является вариантом нормы.
Что может влиять на результат анализов?

Показатель гормона может зависеть не только от общего состояния, но и различных факторов, преимущественно связанных с эндокринной системой:
- Употребление накануне сдачи анализов молочных продуктов снижает гормон;
- Противосудорожные медикаменты и стероиды повышают значение гормона;
- Период лактации и беременность повышает его содержание;
- Препараты с литием и диуретические средства повышают уровень;
- Исследования с радиоизотопами, проведенные накануне обследования также снижают концентрацию гормона.
Такие препараты как Фуросемид и Рифампицин повышают ПТГ, а Пропанодол и Циметидин снижают.
Когда необходимо проводить обследование паращитовидных желез
Железы нужно обследовать тогда, когда есть повод подозревать недостаточную выработку ПТГ. Уровень ПТГ проверяют в следующих случаях:
- Когда у человека часто ломаются кости.
- Остеопороз.
- Падает уровень кальция в крови.
- Склеротические процессы в позвоночнике.
- Проблемы при мочеиспускании.
- Неправильная работа паращитовидных желез.
- Камни в мочевом пузыре.
Как происходит обследование
Для того чтобы узнать количество гормона ПТГ в крови, у пациента берут анализ крови из вены. С утра пациенту ничего нельзя есть, ему 3 дня до обследования нельзя делать физические нагрузки, принимать алкоголь. В тот день, когда будет проходить обследование, больной должен отказаться от курения. Так же следует помнить, что за час до проводимого исследования пациент должен находиться в спокойном состоянии
Это важное обследование, поэтому к нему необходимо тщательно подготовиться, учитывая все рекомендации лечащего врача
У мужчин и женщин свои нормы и показатели parathyroid hormone
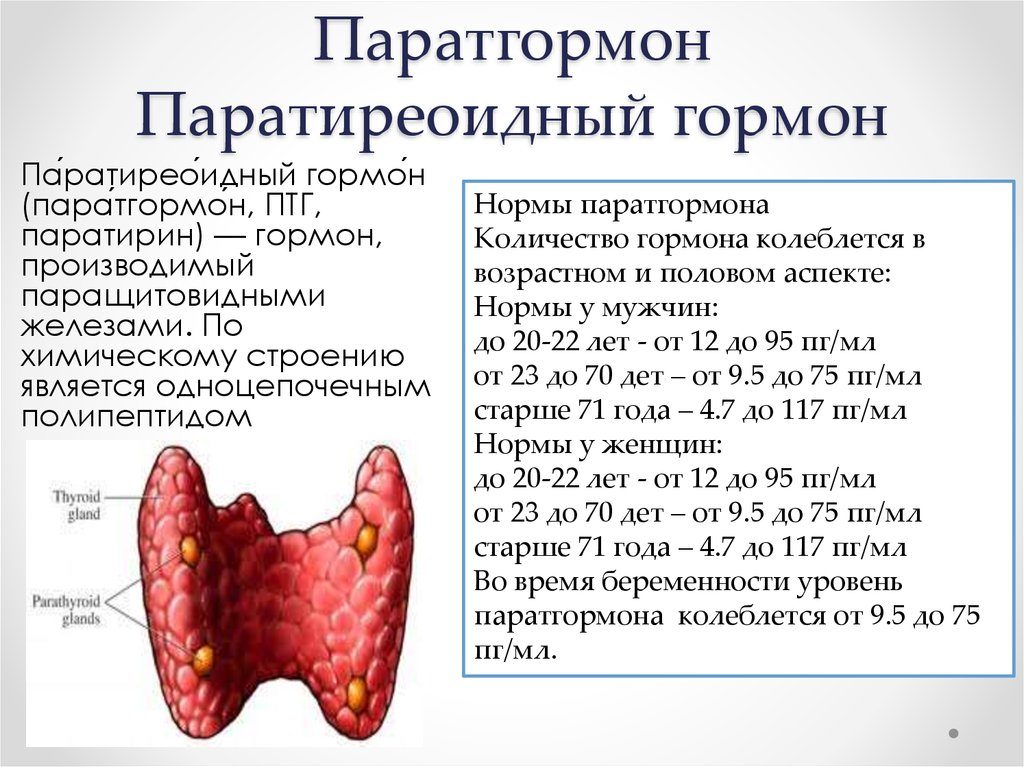
Нормы у мужчин колеблются в зависимости от возраста:
- до 22 лет — от 12 до 95 пг/млот;
- до 70 лет — от 9.5 до 75 пг/мл;
- от 72 лет — 4.7 до 117 пг/мл.
Нормы для женщин:
- до 22 лет — от 12 до 95 пг/млот;
- до 70 лет — от 9.5 до 75 пг/мл;
- от 71 года — 4.7 до 117 пг/мл3.
У беременных женщин эти нормы искажены.Когда проводится анализ, учитываются все возрастные и половые особенности человека, у которого появились симптомы нарушения выработки гормона. Как понизить паратгормон?
Как корректировать parathyroid hormone
Если в организме пациента недостаточно этого гормона, то ему назначают заместительную терапию на несколько месяцев или на всю жизнь. Это зависит от того, почему снизился уровень этого гормона в организме. Если в организме не хватает parathyroid hormone, то проводится хирургическая операция. Это необходимо для того чтобы достигнуть нормы гормона в организме человека. Бывают ситуации, когда в результате исследований выявлены признаки рака щитовидной железы, в таких случаях железа полностью удаляется и назначается гормональная терапия на всю жизнь.
Для нормальной выработки паратгормона необходимо вести здоровый образ жизни
Если анализ оказал, что в организме человека наблюдается избыток parathyroid hormone, то хирургическая операция является единственным выходом. Это необходимо для того, чтобы регулировать количество вырабатываемого гормона. Обычно эта операция переносится пациентом хорошо, без осложнений. Пациент после реабилитационного периода ведет обычный привычный для него образ жизни. Если пациенту пожизненно назначается заместительная гормонотерапия, он не чувствует недостатка parathyroid hormone в организме, он периодически проходит анализ на его содержание и следит, не появляются ли симптомы заболевания.
Врач эндокринолог рекомендует!
В короткие сроки и главное эффективно вылечить щитовидную железу поможет «Монастырский чай». Это средство содержит в своем составе только натуральные компоненты, которые комплексно воздействуют на очаг болезни, прекрасно снимают воспаление и нормализуют выработку жизненно необходимых гормонов. Вследствие чего все обменные процессы в организме будут работать правильно. Благодаря уникальному составу «Монастырского чая» он полностью безопасен для здоровья и очень приятен на вкус.
Мнение врачей »
Что это такое ПТГ анализ крови, и как его правильно сдавать?
Паратгормон относится к группе полипептидных гормонов, содержащих в своем составе аминокислотные остатки. Секреция паратгормона осуществляется паращитовидными железами (четырьмя эндокринными органами малых размеров, расположенными за щитовидной железой, у ее верхних и нижних полюсов).
Паращитовидные железы у детей начинают формироваться еще в материнской утробе. После рождения размер и вес желез постепенно увеличивается. У взрослых женщин вес паращитовидных желез несколько больше, чем у мужчин.
Процесс секретирования гормона по принципу обратных связей регулируется уровнем кальция в крови. Также на секрецию гормона способен оказывать влияние уровень магния в крови. При его высоких показателях наблюдается угнетение выработки паратгормона паращитовидными железами.
Высокие уровни Д3 снижают секрецию паратгормона.
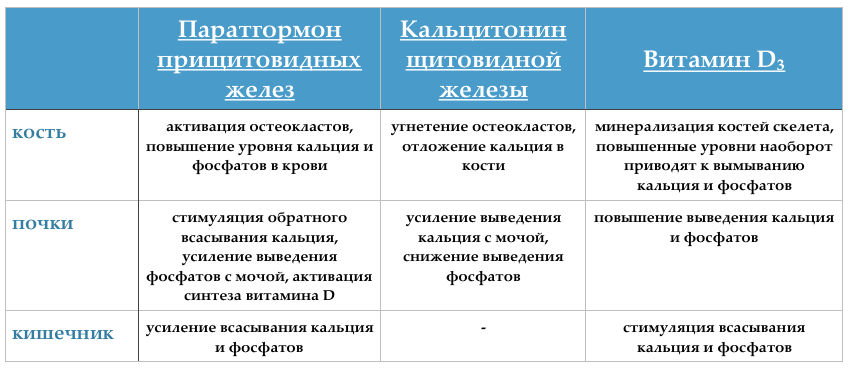
Основной функцией паратгормона является регулирование кальциевых и фосфорных обменов. Помимо паратгормона, к важнейшим регуляторам кальциевых обменов относятся кальцитонин и витамин Д.
Основными мишенями для паратгормона являются ткани костей, почек и тонкого кишечника.
Основными эффектами паратгормона является снижение выведения Са и увеличение выведения Р из организма почками (с мочой). Также гормон активирует поступление Са и фосфатов из костной ткани в кровь, способствует угнетению остеобластной активности и активации остеоцитарной и остеокластной активности, а также увеличению остеокластного пула.
Дополнительно паратгормон способствует усилению кишечного всасывания Са.
Показатели паратгормона в крови изменяются в течение дня.
Повышение уровней паратгормона (гиперпаратиреоз) сопровождается активацией остеокластных клеток и резорбтивных процессов в костях, высвобождения Са ионов из костей, стимуляцией кишечного всасывания Са и т.д.
Пониженный уровень (гипопаратиреоз) сопровождается увеличением уровней фосфатов в крови и развитию гипокальциемий, проявляющихся снижением кишечного всасывания Са, появлением мышечных судорог, абдоминальных болей, ощущения ползанья мурашек, покалывания в кончиках пальцев и т.д.
Паратгормон – что это такое?
Паратгормон – гормон паращитовидных желез (правильнее говорить «околощитовидных желез», но к термину «паращитовидные железы» уже многие пациенты очень привыкли, хоть он и не совсем верен с точки зрения словообразования).
Выработка паратгормона производится клетками паращитовидной железы в ответ на снижение уровня ионизированного кальция в крови. На поверхности клеток паращитовидных желез находятся особые рецепторы, которые способны оценивать концентрацию ионизированного кальция в крови и в соответствии с его уровнем вырабатывать паратгормон в больших или меньших количествах.
Очень часто термин «паратгормон» (гормон паращитовидных желез – от parathyroid hormone) пишут неверно, поскольку на слух неспециалисту бывает сложно уловить все особенности верного написания. Нередко в интернете можно встретиться такие термины, как «парат гормон», «парад гормон» и даже «парад гормонов». Правильный термин, конечно, один – паратгормон (пишется слитно и без дефиса).
Паратгормон – это полипептидный гормон (т.е. состоящий из аминокислот). В молекуле паратгормона – 84 аминокислотных остатка. В настоящее время структура паратгормона полностью расшифрована учеными. Было выяснено, что в молекуле паратгормона за биологическую активность отвечают первые 34 аминокислотных остатка, а остальные – отвечают за связывание гормона с рецепторами и стабильность молекулы в целом.
Основное действие паратгормона направлено на повышение уровня ионизированного кальция в крови. Реализуется это действие через три различных эффекта.
Во-первых, паратгормон усиливает активацию витамина Д в почках, что приводит к образованию из витамина Д важного гормоноподобного вещества – кальцитриола. Кальцитриол стимулирует всасывание кальция в кишечнике, что приводит к усиленному поступлению кальция из пищи в кровь
Обязательным условием для реализации данного эффекта паратгормона является наличие достаточного количества витамина Д в организме. Без достаточного поступления витамина Д в кровь паратгормон усилить всасывание кальция в кишечнике не способен.
Во-вторых, паратгормон усиливает обратное всасывание ионов кальция из первичной мочи. Этот эффект реализуется на уровне почечных канальцев.
В-третьих, паратгормон усиливает активность остеокластов – клеток, разрушающих костную ткань. Остеокласты, как бульдозеры или экскаваторы, начинают активно разрушать костные балки и выбрасывать образующийся при этом кальций в кровь. В результате концентрация кальция в крови растет, однако при этом снижается прочность костной ткани, что повышает вероятность возникновения переломов.
Паратгормон – это весьма интересный гормон, поскольку действие паратгормона на кость напрямую зависит от режима его выработки. Все, что мы говорили выше о негативном влиянии паратгормона на костную ткань, справедливо лишь для случаев, когда паратгормон повышен постоянно и непрерывно. Вместе с тем, периодическое и кратковременное поступление паратгормона в кровь оказывает на костную ткань положительный эффект, приводя к усилению образованию костных балок и укреплению кости. Сейчас этот эффект используется в лечении остеопороза – синтезирован даже лекарственный аналог паратгормона (терипаратид), периодическое введение которого в организм позволяет повысить прочность костной ткани и снизить вероятность переломов.
Как распознать повышенный уровень паратгормона
Первичные симптомы этого состояния неспецифичны:
- ухудшение и даже отсутствие аппетита, тошнота, запоры;
- мышечная слабость, костно-суставные боли, вплоть до затруднения при ходьбе, пациенты часто спотыкаются «на ровном месте», падают, им трудно вставать из положения сидя (опираются на руки), походка принимает вид так называемой утиной из-за разболтанности в суставах;
- жажда, вызывающая в последствии учащение мочеиспускания (по этой причине в дебюте гиперпаратиреоз часто путают с несахарным диабетом);
- кожа принимает землистый оттенок и становится сухой;
- апатия и вялость;
- возможны лихорадка и развитие анемии.

Норма ПТГ в крови
Паратгормон секретируется импульсно. Наибольшее его количество вырабатывается во время ночного сна (в 3–4 раза больше). В норме среднее количество содержания ПТГ в крови составляет 0,15–0,6 нг/мл (15–76 пг/мл). С возрастом эти показатели изменяются.
Очень редко гиперпаратиреоз развивается или ухудшается внезапно и сопровождается серьезными осложнениями внезапного повышения содержания кальция в крови, такого как дегидратация и значительная кома, что и называется гиперкальцемическим гиперпаратиреозом. Подозрительный гиперпаратиреоз часто начинается с случайного обнаружения повышенного кальция в крови или из-за неспецифических симптомов анализов крови. Во вторичном фосфоре в крови гиперпаратиреоз обычно высокий, а также появляются другие изменения, такие как увеличение мочевины и креатинина при почечной недостаточности.
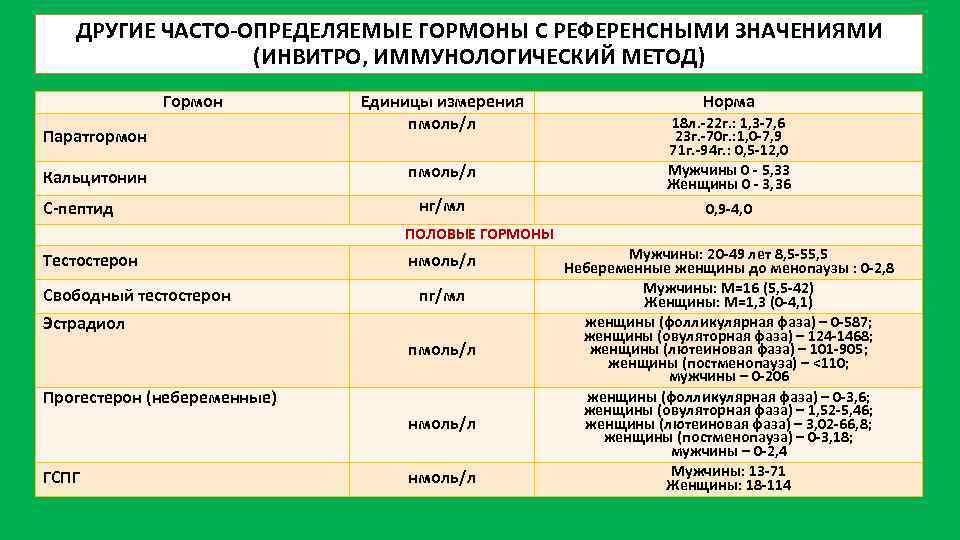
Кроме того, в лабораториях используют разные подходы к определению содержания паратирина в сыворотке крови. Выявляют количество:
- N-концевых фрагментов (230–630 пг/мл);
- С-концевых фрагментов (20–70 мкэкв/мл);
- общее содержание (4–9 мкэкв/мл);
- иммунореактивного гормона (3 мкг/л);
- интактного гормона (20–65 пг/мл).
Анализ на ПТГ назначают при:
Допрос и медицинский осмотр помогают найти дом гиперпаратиреоза и просят дополнительных исследований. Например, мы знаем, что есть почечная недостаточность или если человек лечится литием. Кроме того, вы должны попросить семейную историю заболеваний эндокринной железы. В гиперкальциемии, связанной с злокачественными новообразованиями, основное состояние обычно проявляется; обычно обнаруживаются симптомы рака с консультацией и пациентом с гиперкальциемией для проведения анализов. Когда состояние недолговечно или нет данных о продолжительности гиперкальциемии, подумайте о скрытом раке.
- остеосклерозе тел позвонков;
- псевдопереломах длинных костей;
- кистозных изменениях костей;
- тиреоидэктомии;
- подозрении на эндокринную неоплазию;
- для оценки обмена кальция.
Чтобы определить функцию паращитовидных желёз, проводят тест с ЭДТА. После введения этого препарата уровень кальция должен вернуться в норму в течение 12 часов. Если нарушена работа паращитовидной железы, процесс длится значительно дольше.
Требуются месяцы, если не годы, чтобы думать о доброкачественной форме гиперпаратиреоза. Следующим шагом будет изучение изображений и функциональных паращитовидных желез в поисках опухоли или аномального роста их. Используются ультразвук, компьютерная томография и магнитно-резонансная томография для обнаружения травм шеи, таких как аденома или рак паращитовидных желез. Указанный технеций дает нам представление о том, функционируют ли эти железы или нет, и где происходит абсорбция.
Другие методы, такие как исследование плотности костей, можно указать, чтобы увидеть эффекты гиперпаратиреоза на кости. Хирургия опухолей паращитовидной железы очень эффективна при коррекции первичного гиперпаратиреоза. Во-первых, потому что это облегчает ткани, которые мы можем проанализировать и определить, является ли это доброкачественной или злокачественной опухолью. Во-вторых, потому что в целом позволяет исцелить болезнь. Хирургическая процедура удаления массы должна сопровождаться рассмотрением всех желез, чтобы обнаружить опухоли или рост на других железах.
Увеличение секреции паратирина опасно не только тем, что оказывает разрушительное воздействие на кости. Его избыток может свидетельствовать о наличии серьёзного заболевания.
Высокий уровень ПТГ
Патологическое состояние, при котором продукция паратиреоидного гормона в ответ на повышение содержания кальция в крови не подавляется, называется гиперпаратиреозом (в анализе крови паратгормон повышен). Заболевание может носить первичный, вторичный, а то и третичный характер.
Причинами первичного гиперпаратиреоза могут быть:
- Опухолевые процессы, затрагивающие непосредственно паращитовидные железы (в том числе, рак ПЩЖ);
- Диффузная гиперплазия желез.
Излишняя продукция паратгормона влечет усиленное перемещение кальция и фосфатов из костей, ускорение обратного всасывания Ca и повышение выведения солей фосфора посредством мочевыделительной системы (с мочой). В крови в подобных случаях на фоне повышения ПТГ наблюдается высокий уровень кальция (гиперкальциемия). Подобные состояния сопровождаются рядом клинических симптомов:
- Общей слабостью, вялостью мышечного аппарата, что обусловлено снижением нервно-мышечной проводимости и гипотонией мышц;
- Снижением физической активности, быстрым наступлением чувства усталости после незначительных нагрузок;
- Болезненными ощущениями, локализованными в отдельных мышцах;
- Увеличением риска переломов различных участков костной системы (позвоночник, бедро, предплечье);
- Развитием мочекаменной болезни (за счет повышения уровня фосфора и кальция в канальцах почек);
- Уменьшением количества фосфора в крови (гипофосфатемия) и появлением фосфатов в моче (гиперфосфатурия).
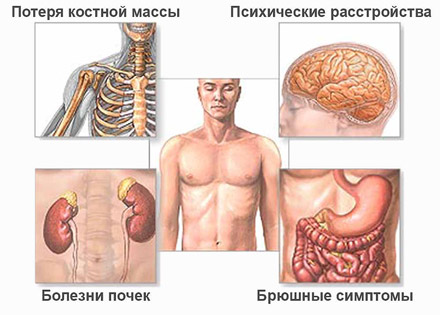
Причинами повышения секреции паратгормона при вторичном гиперпаратиреозе, как правило, выступают другие патологические состояния:
- ХПН (хроническая почечная недостаточность);
- Недостаток кальциферола (витамина D);
- Нарушение всасывания Ca в кишечнике (по причине того, что больные почки оказываются не в состоянии обеспечить адекватное образование кальцитриола).
В данном случае низкий уровень кальция в крови побуждает паращитовидные железы активно производить свой гормон. Однако лишний ПТГ все равно не может привести к норме фосфорно-кальциевое соотношение, поскольку синтез кальцитриола оставляет желать лучшего, да Ca2+ в кишечнике всасывается очень слабо. Низкий уровень кальция при подобных обстоятельствах часто сопровождается повышением фосфора в крови (гиперфосфатемией) и проявляется развитием остеопороза (повреждение скелета по причине усиленного перемещения Ca2+ из костей).
Редкий вариант гиперпаратиреоза – третичный, формируется в отдельных случаях опухоли ПЩЖ (аденомы) или гиперпластического процесса, локализованного в железах. Самостоятельная повышенная продукция ПТГ нивелирует гипокальциемию (уровень Ca в анализе крови – понижен) и приводит к повышению содержания данного макроэлемента, то есть, уже к гиперкальциемии.
Витамин Д и паратгормон
Витамин Д и паратгормон – это вещества, эффекты которых похожи и во многом зависят друг от друга. Оба вещества – и витамин Д, и паратгормон – своим основным действием имеют повышение уровня кальция крови. Как и в случае, с кальцием, паратгормон и витамин Д могут друг на друга влиять. Эффект этот весьма интересен и реализуется в общих чертах так. При снижении уровня кальция крови клетки паращитовидных желез начинают активно вырабатывать паратгормон, который усиливает гидроксилирование витамина Д в почках и образование кальцитриола – активной формы витамина Д, которая по силе своего действия может быть уверенно признана гормоном. Кальцитриол с одной стороны, усиливает выделение в стенке кишки особого транспортного белка – кальмодулина, который «перетаскивает» кальций из просвета кишечника в кровь, а с другой – непосредственно действует на особый рецептор на поверхности клеток паращитовидных желез (он так и называется – рецептор к витамину Д или VDR, vitamin D receptor). Активация рецептора к витамину Д приводит к подавлению размножения клеток паращитовидных желез, т.е. косвенно действует в сторону снижения уровня паратгормона.
Важно понимать, что снижение поступления витамина Д в организм человека приводит к «растормаживанию» деления клеток паращитовидных желез и одновременно к стимуляции выработки этими клетками паратгормона. Это происходит при малом количестве солнечных лучей, попадающих на кожу, поскольку витамин Д вырабатывается в коже человека
Второй причиной недостатка витамина Д является недостаточное поступление витамина Д с пищей. Низкий витамин Д в крови приводит к малому поступлению кальция в кровь, что активирует выработку паратгормона клетками паращитовидных желез.
Дефицит витамина Д доказанно приводит к увеличению частоты встречаемости доброкачественных опухолей
– аденом паращитовидных желез (вероятно, в связи с устранением тормозящего влияния витамина Д на деление клеток паращитовидных желез при его дефиците).
Вторая частая ситуация, с которой обращаются пациенты в Северо-Западный центр эндокринологии – так называемый вторичный гиперпаратиреоз, т.е. состояние, при котором в крови повышен паратгормон, а кальций в норме. Выявление нормального или сниженного кальция одновременно с повышением уровня паратгормона говорит обычно о низком уровне витамина Д в крови. Можно, конечно, провести анализ крови на витамин Д, но можно поступить и иначе – назначить пациенту препараты витамина Д и кальция, а через 1-2 месяца провести повторный анализ крови на паратгормон и ионизированный кальций. Если в повторном анализе будет выявлено снижение или нормализация паратгормона, а уровень кальция будет в норме – это будет с высокой степенью достоверности говорить о том, что пациенту просто необходимо подольше пользоваться добавками кальция и витамина Д. Если же повторный анализ крови покажет, что паратгормон по-прежнему высокий, а кальций повысился выше нормы – это будет свидетельствовать о наличии у пациента первичного гиперпаратиреоза, опухоли паращитовидной железы.
Признаки нарушения уровня гормона
Высокий или низкий уровень паратгормона можно выявить при взятии анализа крови. Если он показывает повышенный или пониженный уровень кальция, это значит, что концентрация гормона вышла за рамки нормы, и паратгормон повышен или понижен.
Но есть и симптоматические признаки, указывающие на изменение гормонального баланса. К ним относятся:
- Частые переломы костей. Это происходит по причине недостатка в них кальция.
- Остеопороз. Указывает на отложение в костях кальция.
- Склероз позвоночного столба в результате отложения солей.
- Кистоз костей.
- Опухоли в области щитовидной железы.
- Образование калийно-фосфорных камней в почках.
 Частые переломы костей — признаки повышенного паратгормона
Частые переломы костей — признаки повышенного паратгормона
Наличие таких симптомов указывает на нарушение уровня паратгормона в крови.
Повышенный уровень
Если паратгормон повышен, наблюдаются такие симптомы:
- Хрупкость костей или их повышенное уплощение, особенно в области позвоночника, костей кисти.
- Остановка роста скелета, взрослый человек остается маленьким.
- Искривление ног буквой Х.
- Поясничные боли, мышечная слабость, быстрая утомляемость.
- Частые позывы к мочеиспусканию, диспепсические расстройства.
- Аритмия и повышение АД.
Если паратгормон повышен, со временем развивается «утиная походка». Это также становится причиной разболтанности суставов.
Пониженный уровень
В случаях, когда паратгормон понижен, наблюдаются такие симптомы:
- Нарушения мышечных функций. Судороги, спазмы, изменения в терморегуляции с проявлением жара или озноба.
- Ухудшение зрения, особенно в ночное время.
- Тахикардия, аритмия.
- Частые изменения настроения, депрессивные состояния, ухудшение памяти.
- Нарушения в вегетативной системе.
- Повышение остроты слуха или ее снижение, обмороки.
- Прекращается рост волос, кожа теряет эластичность, ногти ломаются.
При пониженном паратиреоидном балансе кальций из костей вымывается в кровь и откладывается на внутренних органах, что приводит к патологическим процессам в них.