Как лечить мигрень с аурой и как снять боль эффективно и быстро
Так как избежать приступа практически невозможно при наличии пускового механизма, нужно знать способы улучшить состояние, потому что мигрень – не приговор.
Окончательный диагноз ставит невролог. Он расскажет, что делать, как лечить болезнь, как увеличить интервалы между приступами.
Лечение мигрени основано на том, чтобы устранить боль и сделать так, чтобы она повторялась как можно реже или вообще ушла. Могут применяться НСПВ или специфические лекарства, чаще всего триптаны. Также для лечения мигрени используется внутривенная инфузионная терапия. Эффективность обезболивания прямо пропорциональна времени приема препаратов. Купировать приступ можно, когда он только начался. К сожалению, многие пропускают этот момент с мыслью «а вдруг не разболится». Однако на пике приступа таблетки почти не действуют, потому что при мигренозном гастростазе в кишечнике очень затруднено всасывание любых веществ.
Альтернативные способы облегчить состояние – это физические нагрузки, ЛФК, физиотерапия, психотерапия. Особенно полезен массаж воротниковой зоны, потому что спазм мышц в этой области может провоцировать приступ. В последнее время мигрень успешно лечат инъекциями ботулотоксина типа А. Уколы делают ремиссию более продолжительной, а в некоторых случаях очень надолго избавляют от боли.

Корень имбиря
Имбирь обладает способностью блокировать простагландины, благодаря чему снижает силу боли. Такой же принцип применяется в большинстве НСПВ. В домашних условиях готовят имбирный чай. Корень имбиря измельчают, затем добавляют в кипящую воду и варят 10 минут на медленном огне. Далее чай процеживают и пьют просто так или с лимоном и медом.
Ромашка
Оказывает противовоспалительный и успокаивающий эффект. Нужно взять две ложки аптечной ромашки на стакан воды и варить смесь 5 минут на медленном огне. Далее отвар нужно процедить и пить просто так или с лимоном и медом.
Лаванда
Лавандовое масло используют для ингаляций. Раствор готовят так: чайную ложку масла разводят в трех стаканах кипящей воды. Над получившимся раствором дышат 15 минут. Масло лаванды можно смешать с маслом перечной мяты и нанести смесь на виски, немного аккуратно помассажировав. Лучше всего совмещать массаж и ингаляции.
Диагностика и терапия
Диагностические процедуры должны исключить другие патологии, сопровождающиеся головной болью: новообразования головного мозга, кровоизлияния, остеохондроз, инфекции и т. д.
Симптомы мигрени могут маскироваться под : в медицинской практике происходят случаи, когда пациент получал лечение от мигрени, пострадав от кровоизлияния.
Основу диагностики должна составлять томография – компьютерная или магнитно-резонансная. Также назначается электроэнцефалография, допплерография, биохимические и клинические анализы крови и мочи.
Лечение, которое оказывается больному с мигренью, в основном, симптоматическое из-за того, что причины носят наследственный характер, а патогенез в каждом конкретном случае установить не удается.
У каждого конкретного пациента симптомы мигрени снимаются определенным лекарственным средством. Он может быть из групп:
- анальгетиков;
- расширяющих сосуды;
- снимающих спазм;
- противосудорожных препаратов;
- триптанов;
- препаратов спорыньи;
- блокаторов кальциевых каналов;
- антидепрессантов;
- агонистов серотонина;
- антигистаминов.
Некоторым больным помогает принять препарат на стадии ауры для предотвращения головной боли.
Подбор лекарственных средств нужно осуществлять с помощью врача, так как многие из них имеют побочные эффекты и могут выдаваться только по рецепту.
Некоторым пациентам лечение может не помогать или снимать симптомы незначительно. Иногда снижению интенсивности проявлений способствуют различные мероприятия, которые «работают» с разной эффективностью у каждого конкретного человека. Это может быть:
- определенная диета;
- массаж головы и шеи;
- холодный или, наоборот, горячий душ;
- тугое перетягивание головы платком;
- нанесение мази «Звездочка» на виски;
- ароматерапия.
Основная сложность лечения заключатся в том, что большинство препаратов противопоказаны для плода. Будущей матерью в качестве обезболивающих могут использоваться «Парацетамол» и «Но-шпа», которые не всем пациенткам помогают.
Причины заболевания
Почему появляется мигрень достоверно неизвестно.
Медики приводят несколько причин, лежащих в основе патологии:
- Генетический фактор. Мутации некоторых генов способны спровоцировать развитие цефалгии.
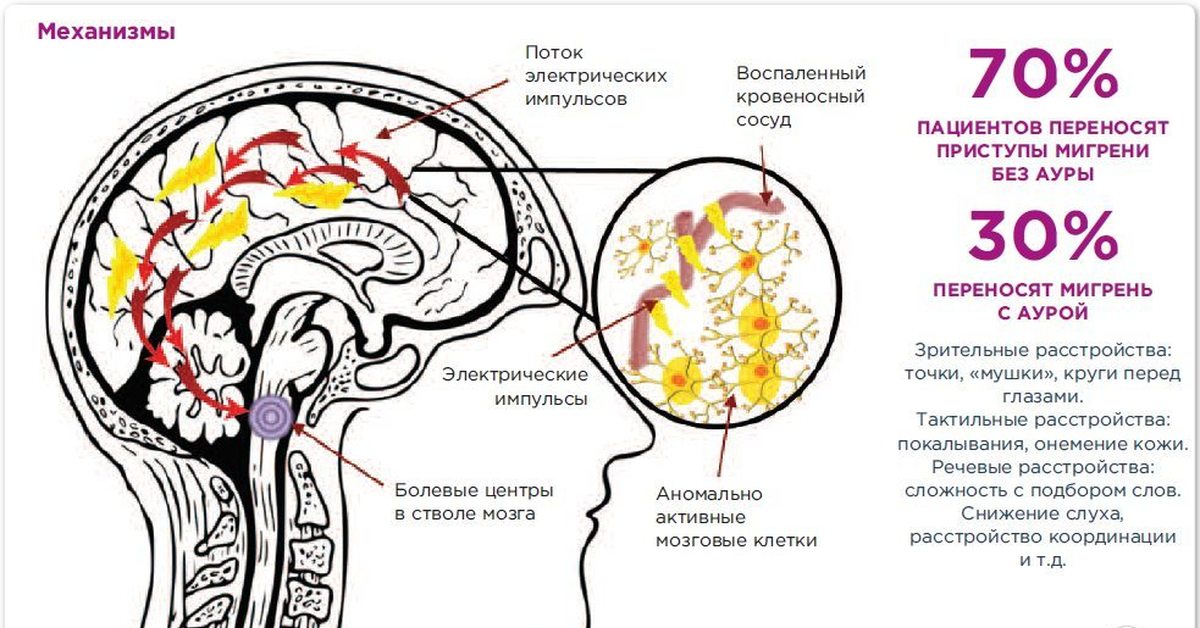
- Тригемино-васкулярная. Согласно данной теории в результате активации тройничного нерва, повышается выделение определённых веществ, провоцирующих боль (субстанция Р, кальцитонин). Они приводят к расширению сосудов и усилению чувствительности нервных окончаний.
- Гормональные нарушения. К патологии может привести дисбаланс половых гормонов. Исследователи утверждают, что это одна из основных причин, согласно которой у женщин значительно чаще диагностируется мигрень, чем у мужчин. Нередко появление патологии связано с наступлением климакса, менструации, беременности. Кроме того, в основе развития цефалгии иногда лежит гипотиреоз (болезнь, при которой щитовидка вырабатывает малое количество гормонов).
- Повышение серотонина. В крови пациента, непосредственно перед приступом, отмечается увеличенное количество данного гормона. Серотонин вызывает спазм сосудов. Именно он провоцирует пульсирующую боль. Когда воздействие гормона снижается, наблюдается значительное расширение сосудов. В такой момент у пациента появляется тупая распирающая боль.

В основе мигрени может лежать гипотиреоз — заболевание, при котором щитовидная железа синтезирует недостаточное количество гормонов
Факторы-провокаторы
Существует множество источников, способных запустить развитие приступа мигрени. Такие провокаторы медики называют триггерами.
К факторам риска относят:
- Некоторые продукты.
- Неправильный образ жизни:
- переутомление;
- длительные стрессы;
- нерегулярное питание;
- неправильный режим сна (длительный отдых или недосып);
- курение;
- изменение часовых поясов;
- чрезмерная физическая нагрузка.
- Изменения в окружающей среде:
- резкие перепады в погоде;
- сильные запахи;
- яркий свет, его мерцание или внезапные перепады.
- Иные факторы:
- травмы головы (в том числе давние);
- приём определённых медикаментов.
Причин, приводящих к развитию мигрени, очень много. Чаще всего они сочетаются между собой.

Постоянное недосыпание — один из основных триггеров мигрени
Виды и симптомы мигренозных аур
Рассмотрим основные виды аур и то, как они проявляются.
Зрительная, или офтальмологическая
Такая аура называется «классической». При ней возникают зрительные образы – вспышки света, изогнутые или прямые линии, мерцающие объекты, белые или золотистые фигуры, сферические образы и др.
Симптомы развиваются на протяжении 5-30 минут. Позитивные могут сменяться негативными. Длительность ауры может достигать 1 часа. Образ обычно появляется в центре поля зрения. Он постепенно увеличивается и переходит на периферию. За ним остается скотома – темный, «слепой» участок. Во время ауры или в течение часа после ее появления приходит боль. Когда приступ кончается, любые нарушения уходят без последствий.
Ретинальная
При такой ауре возникают скотомы или слепота на один глаз. Симптомы сохраняются до 1 часа. Головная боль приходит после скотом примерно через час, но может возникать и перед ними. Это редкая разновидность ауры. Есть предположение, что симптомы появляются в связи со спазмом центральной артерии сетчатки глаза. У большинства больных приступы ретинальной мигрени чередуются с приступами мигрени с классической аурой или без нее.
Слуховая
Слуховые ауры – это галлюцинации со звуком. Может возникать звон в ушах, пациенты иногда слышат музыку или голоса. Такую ауру медики связывают с эпилептической активностью в коре головного мозга, в ее височном отделе.
Речевая
Проявляется в виде нарушения речи, потому что затрагивает речевые центры головного мозга. Перед приступом боли в течение нескольких минут, не более, человеку трудно или невозможно говорить. Он может переставлять слоги в словах, буквы, повторять одно и то же. При этом сознание абсолютно чистое.
Вестибулярная
Это аура в виде двигательных нарушений – головокружений. Довольно частое явление, которое может быть скрытым и явным. Во втором случае человека «укачивает» даже при небольших нагрузках. В первом – нарушения можно обнаружить только в рамках обследования. Согласно МКБ, выделены 2 формы вестибулярной мигрени:
- Базиллярная – встречается редко, в основном у девочек-подростков. Приступ начинается со зрительных расстройств, вслед за которыми идут головокружение, шум в ушах, нарушение чувствительности и др. Затем в 25% случаев возникает спутанность сознания. Неврологическая симптоматика сохраняется 20-30 минут, затем приходит боль в затылке. Без лечения пульсирующая боль может сохраняться 2-3 дня.
- Пароксизмальное головокружение младшего детского возраста (доброкачественное). Встречается у детей 1-4 лет. Проявляется короткими – от нескольких секунд до нескольких минут – приступами головокружения. Ребенок теряет устойчивость, становится тревожным, появляется рвота. Он может побледнеть и сильно вспотеть. Головной боли нет. Приступы могут повторяться в течение нескольких месяцев или лет.
Вегетативная
Часто такие ауры проявляются ощущением жара, озноба, холода, дрожи, могут покраснеть или побледнеть лицо, шея. Могут побежать мурашки, при этом на коже даже поднимутся волоски. Во время приступа может меняться размер зрачка, причем асимметрично. Обычно такой приступ – часть сложного приступа, а не самостоятельное явление.
Клиническая картина
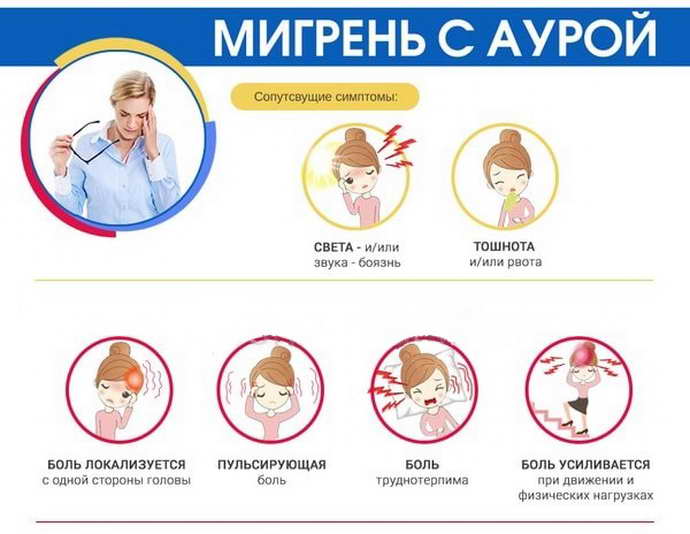
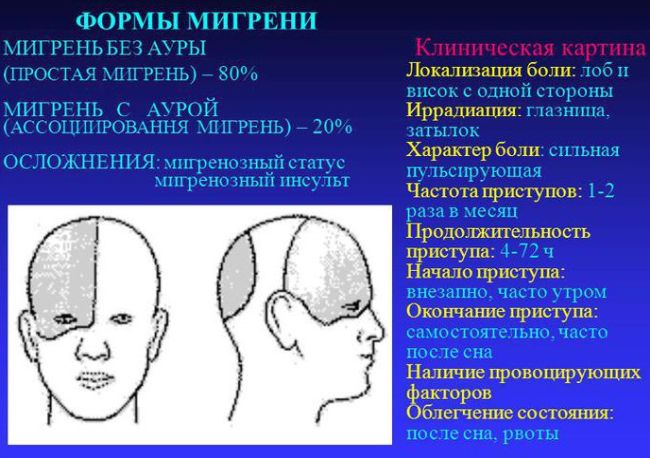
Приступу мигрени могут предшествовать ухудшение настроения, раздражительность, беспокойство, снижение работоспособности, слезливость, сонливость, изменение аппетита, повышение чувствительности к громкому звуку, повышенной освещенности. Длительность приступа односторонней интенсивной головной боли пульсирующего характера — 4–72 часа. Чаще боль появляется сначала в области затылка и распространяется вперед, в лобную область (70%).
Боль в голове мешает выполнению привычной деятельности, усиливается при адекватных физических нагрузках (ходьба). Во время приступа мигрени у больных появляется высокая чувствительность к яркому свету, шуму, резким запахам. Типичное болевое поведение — больные стараются спрятаться, принять неподвижное положение в затемненной спокойной комнате. Отмечаются тошнота (70%), рвота (30%). Приступы головной боли иногда сопровождаются отечностью лица, бледностью кожи, слезотечением, учащенным сердцебиением. Прием анальгетиков не купирует головную боль. Ремиссии наступают после лечения в течение нескольких недель или месяцев.
При объективном осмотре пациента выявляют общую гиперестезию, фотофобию/фонофобию/осмофобию, общемозговой синдром, напряжение и болезненность перикраниальных мышц, эмоционально-волевые расстройства и вегетативную дисфункцию.
Диагностика
 При возникновении симптомов необходимо обратиться к невропатологу для точной диагностики недуга. Специалист расспросит об основных жалобах: как давно беспокоит мигрень, как она проявляется, сколько по времени длится приступ, возможные триггеры её возникновения и усиления, интенсивность боли, какие лекарства принимал больной (если принимал вообще), состояние перед приступами мигрени и т.д.
При возникновении симптомов необходимо обратиться к невропатологу для точной диагностики недуга. Специалист расспросит об основных жалобах: как давно беспокоит мигрень, как она проявляется, сколько по времени длится приступ, возможные триггеры её возникновения и усиления, интенсивность боли, какие лекарства принимал больной (если принимал вообще), состояние перед приступами мигрени и т.д.
Диагноз ставится только на основании анамнеза. Осмотр пациента лучше всего осуществлять во время одного из приступов, а не после него. Только в этом случае будут обнаружены неврологические признаки. Во время осмотра может быть выявлено напряжение и боль в нескольких перикраниальных мышцах, также изменение цвета ладоней и пальцев на руках, повышенное потоотделение на ладонях, нервно-мышечная возбудимость, лопнувшие сосуды в глазах и т.д.
После осмотра и опроса больного, невролог может дать направления к другим специалистам, в зависимости от формы ауры. Для зрительной это может быть окулист, для вестибулярной — хирург и т.д. Эти обследования помогут косвенно оценить общее состояние здоровья головного мозга пациента.
В случае, если жалобы пациента больше схожи с другим заболеванием (опухоль, инсульт, ВСД и т.д.), то проводится полный осмотр и назначается сдача анализов (общий анализ крови, мочи и т.д.), а также дополнительное обследование. Это может быть МРТ сосудов головного мозга для исключения патологии центральной нервной системы, компьютерная томография, УЗИ для выявления нарушения кровообращения в мозге и др.
При подтверждении другого заболевания, больного перенаправляют к соответствующему врачу и назначают сдачу анализов или госпитализируют.
Врач должен прописать специальные препараты, соответствующее лечение, необходимую диету и дать указания по поводу режима дня.
Типы мигрени
Болезнь делится на 2 основных вида.
С аурой
Мигренозная аура – это предупреждение о приближении приступа. Она развивается в течение 5-60 минут, после чего возникает боль. На протяжении этого времени у человека есть возможность остановить или ограничить основной приступ.
Аура при мигрени может проявляться следующими признаками:
- хаос в мыслях;
- шум в ушах, проблемы со слухом;
- зрительные нарушения (мигающие огни, линии или точки в поле зрения, пятна перед глазами, затуманенное зрение, неспособность сфокусироваться);
- дрожание или покалывание в ногах, руках;
- проблемы с речью;
- ригидность плеч, шеи, конечностей;
- чувствительность к запахам;
- неспособность контролировать тело;
- нарушение сознания.
При мигрени с аурой симптомы проявляются либо по отдельности, либо по несколько сразу. Каждый из них может длиться до часа. В случае возникновения 2-3 аур, это состояние может длиться 2-3 часа. Встречается также аура без головной боли. Это приступ, типичный возникновением признаков ауры без последующей болезненности.
Без ауры
Мигрень без ауры встречается у 80% больных людей. Односторонняя усиливающаяся головная боль возникает без предупреждения, без сенсорных, зрительных нарушений.
Другие виды:
- Хроническая. Болезнь длится более 15 дней в месяц.
- Менструальная. Приступы связаны с менструальным циклом и, следовательно, с уровнем гормонов.
- Гемиплегическая. Временная слабость на одной стороне тела.
- Абдоминальная. Приступы связаны с нерегулярной деятельностью кишечника. Проявляются симптомами в брюшной полости (болезнь встречается у детей в возрасте до 14 лет).
- Ретинальная. Болезненность, ассоциирующаяся со зрительными нарушениями во время приступа вплоть до временной слепоты.
Клинические проявления заболевания
Что же такое мигренозная аура, которая предшествует приступу?
Обычно она появляется за 5–60 минут до появления мигрени и симптомы ее постепенно нарастают либо сменяют друг друга. К ним относятся:
- Зрительные расстройства (появление точек, вспышек, «мушек», кругов и линий перед глазами). Иногда больные могут «видеть», как предметы меняют свой размер (так называемый «синдром Алисы»), или у них может возникать ощущение, что они смотрятся в разбитое зеркало.
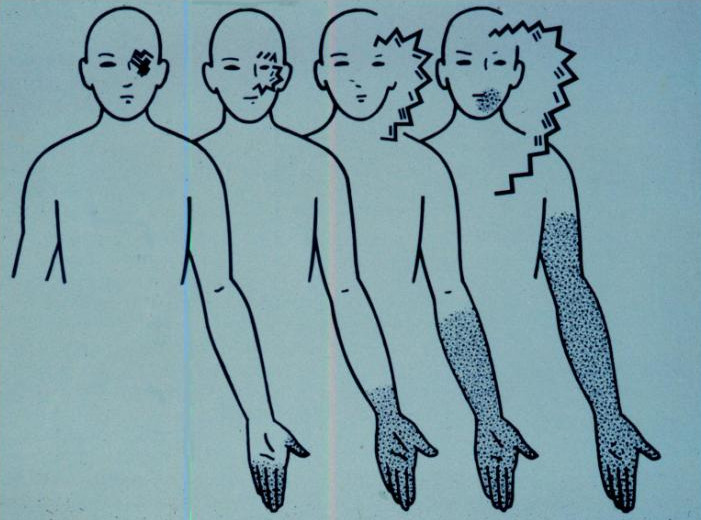
- Тактильные ощущения (покалывания или онемение в коже). Эти симптомы могут начинаться в пальцах, переходить на всю руку или в одной половине лица и языка и разливаться потом по всему телу.
- Речевые нарушения (сложность с подбором слов, «заговаривание»).
- Возможны осязательные или вкусовые ощущения, снижение слуха, расстройство координации, оцепенение и головокружение.
Все эти симптомы проходят перед началом приступа головной боли. У каждого больного эти признаки всегда одинаковы.
После фазы ауры стартует мигрень. Ее проявления следующие:
- без лечения она длится от 4 часов до 72;
- имеет пульсирующий характер;
- локализуется в одной части головы (но иногда может охватывать обе);
- высокой интенсивности;
- часто сопровождается тошнотой и рвотой;
- резко усиливается при воздействии (наклоны, ходьба, яркий свет, шум);
- сопровождается боязнью света и громких звуков.
Симптомы мигрени не имеют никакой связи с другими неврологическими заболеваниями.
У некоторых больных за несколько дней до приступа может снижаться настроение, появляться сонливость, общая слабость, вялость.
Как лечить мигрень с аурой
Это заболевание достаточно сложно лечить. Основная причина недуга – это слабый тонус сосудов в головном мозге, которые передаётся по наследству. Основа всей терапии – предотвращение и купирование приступов. Лечащий врач может назначить следующие препараты:
- Триптаны.
- Анальгетики.
- Противосудорожные препараты.
- Антидепрессанты.
- Блокаторы кальциевых каналов.
- Агонисты серотонина.
Часто рекомендуют комплексную терапию, добавляя препараты магния, витаминотерапию и лечение травами. Порой купировать боль при мигрени помогают стандартные таблетки от головной боли — аспирин или цитрамон, которые человек принял при первых симптомах ауры.
Врачи не рекомендуют часто использовать препараты, имеющие в составе кодеин или кофеин. Так как мозг может привыкнуть к этим веществам и провоцировать новые приступы, чтобы снова получить возбуждающий препарат.
Экспериментальное лечение
 Сегодня учёные проводят эксперименты, где анализируют новые методы лечения мигрени с аурой. Например, учёные из Кливленда недавно опубликовали положительный отчёт о своём эксперименте по лечению мигрени инъекциями ботокса возле троичного нерва. Дополнительно исследуют такой способ лечения, как гипноз.
Сегодня учёные проводят эксперименты, где анализируют новые методы лечения мигрени с аурой. Например, учёные из Кливленда недавно опубликовали положительный отчёт о своём эксперименте по лечению мигрени инъекциями ботокса возле троичного нерва. Дополнительно исследуют такой способ лечения, как гипноз.
Существуют эксперименты, где исследователи пробуют лечить мигрень с помощью специального лейкопластыря или электронных приборов. В связи с, нарушением обмена веществ в результате мигрени, врачи назначают антиоксиданты и метаболические препараты. Эти вещества улучшают обменные процессы в клетках и защищают от повреждений.
В других исследованиях учёные использовали коэнзим Q 10 и плацебо. В результате эксперимента коэнзим Q 10 оказался эффективнее плацебо и показал неплохие результаты. Вещество снизило частоту приступов мигрени, длительность этих приступов в течение 3-месячного лечения. Но исследования ещё не закончены.
Как правило, люди, которые долго страдают от приступов мигрени, сами находят оптимальные способы борьбы и профилактики. Благодаря специальным дневникам, они знают, что провоцирует мигрень, а при каких условиях приступы случаются реже.
Профилактика мигрени с аурой
Профилактика заболевания – это создание условий, которые называются благоприятными. Например, больной избегает стрессов и перегрузок, следит за своим питанием и физическими нагрузками, хорошо спит.
Второй вариант профилактики – это купирование приступа в момент первых симптомов ауры. Для некоторых людей достаточно принять таблетку и головная боль не наступит или приступ пройдёт в лёгкой форме.
Диагностика мигрени
Если у человека проявляются вышеописанные признаки, то следует помнить о возможной опасности наличия других серьезных диагнозов, а также знать, чем именно опасна мигрень. При детальном обследовании неврологом исключаются органические и сосудистые поражения и заболевания головного мозга. Эти патологии, как правило, вызывают у пациента комплекс симптомов, идентичный по проявлениям мигренозной ауре.
Для уточнения диагноза невролог назначает дополнительное обследование — МРТ или КТ головного мозга. Обычно в комплексе проводится и детальный офтальмологический осмотр. Важнейшим этапом обследования пациента с мигренью становится ЭЭГ – электроэнцефалография. Все перечисленные методы исследований используются врачом для постановки диагноза, а также для подбора и назначения целесообразной лекарственной терапии.
При отсутствии своевременной диагностики (даже мигрени без ауры) возможны необратимые последствия, которые зависят от заболевания и его тяжести. Например, мигренозный инсульт или мигренозный статус.
Как снять приступ мигрени?
Чаще всего мигрень объясняют чередованием сосудистого спазма с последующим расширением. Если описывать развитие мигрени простым языком, то вначале развивается спазм сосудов головного мозга и твердой мозговой оболочки, который протекает бессимптомно. Спазм провоцируется факторами, описанными выше.
Затем, как компенсаторная реакция, возникает разрешение спазма, и перерастяжение сосудов более обычного. Это растяжение вызывает реакцию болевых рецепторов, что и приводит к возникновению характерной боли.
Серьезные препараты для купирования приступа выпускаются в виде назального спрея или ректальных свечей, поскольку продолжающаяся рвота может воспрепятствовать всасыванию препарата в организме.
Как лечить легкий приступ мигрени?
Из лекарств помогают «легкие» средства из группы нестероидных противовоспалительных средств: от «Анальгина» и «Парацетамола» до «Нурофена», «Темпалгина» или «Кетанова», который является наиболее сильным анальгетиком.
Конечно, при лечении легкого приступа мигрени этими препаратами нужно помнить о вреде для слизистой оболочки желудка, и вместе с ними давать омепразол для снижения ульцерогенного риска.
Как снять боль при мигрени средней и тяжелой интенсивности?
В том случае, если у пациента типичный приступ и нестероидные препараты не помогают снять боль мигрени — лучше принимать анальгетики продающиеся по рецепту, содержащие кодеин или кофеин. К таким лекарствам относят «Каффетин», «Солпадеин», «Пенталгин».
Если у человека сильная головная боль, сопровождающаяся тошнотой и многократной рвотой, то можно использовать такой рецептурный препарат, как «Залдиар», содержащий трамадол. Этот препарат является рецептурным, но не наркотическим, и его может выписать любой врач.
Также используются триптаны, которые вводятся в виде спрея в соответствующий носовой ход на стороне появления головной боли.
- Из триптанов показаны суматриптан (Имигран). Этими препаратами лучше купируется медленно нарастающая головная боль. В таблетированной форме препарат выпускается под названием «Амигренин», «Сумамигрен», а также в свечах – «Тримигрен».
- Следующее поколение триптанов («Нарамиг», «Зомиг») характеризуются лучшей переносимостью.
Также можно принимать противорвотные препараты («Церукал», «Мотилиум»). В случае выраженной рвоты, целесообразно внутримышечное введение препаратов.
Современные препараты от мигрени также могут принадлежать к алкалоидам спорыньи. Используются в отдельных случаях также антидепрессанты и противосудорожные препараты, но для профилактики.