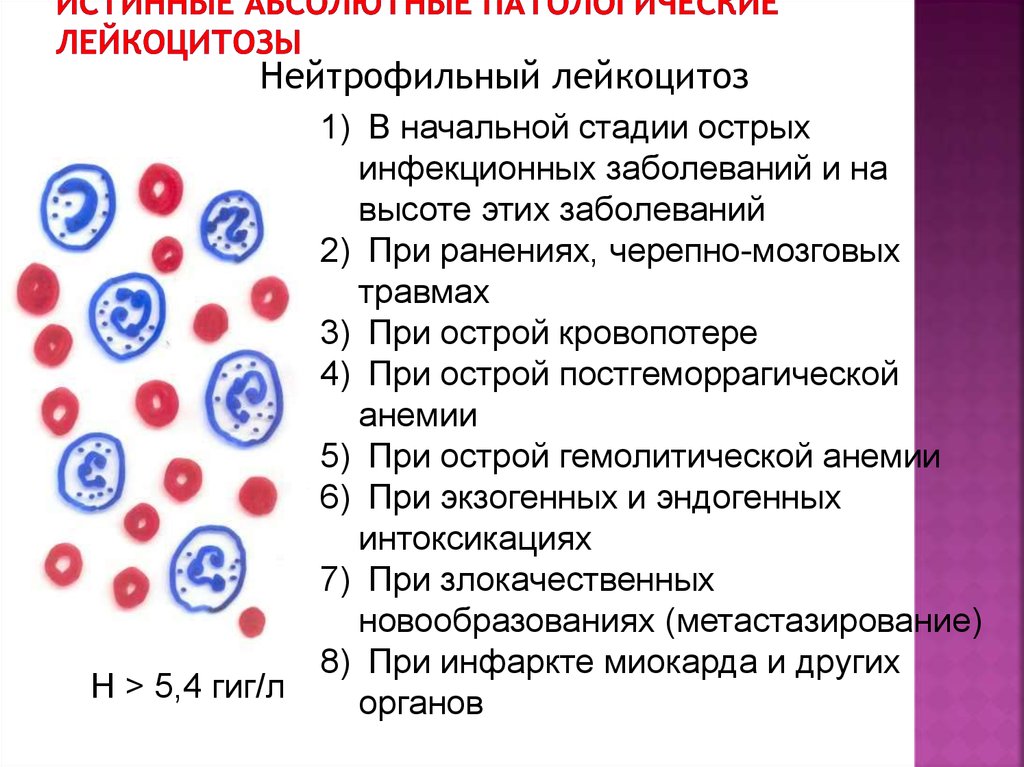
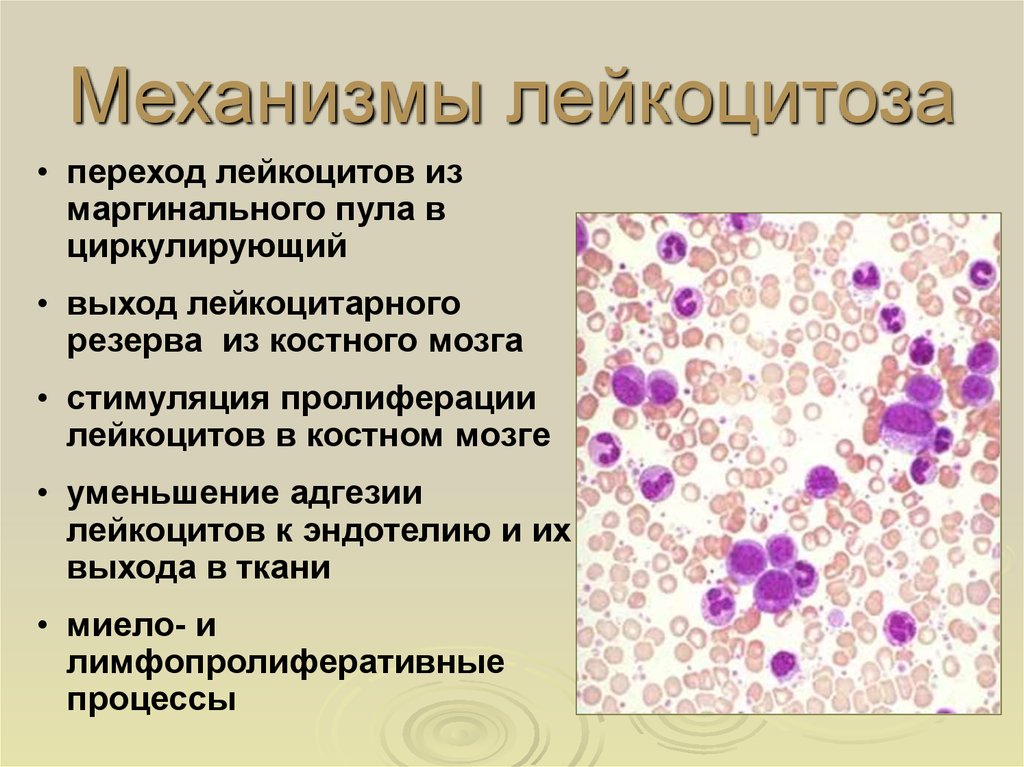
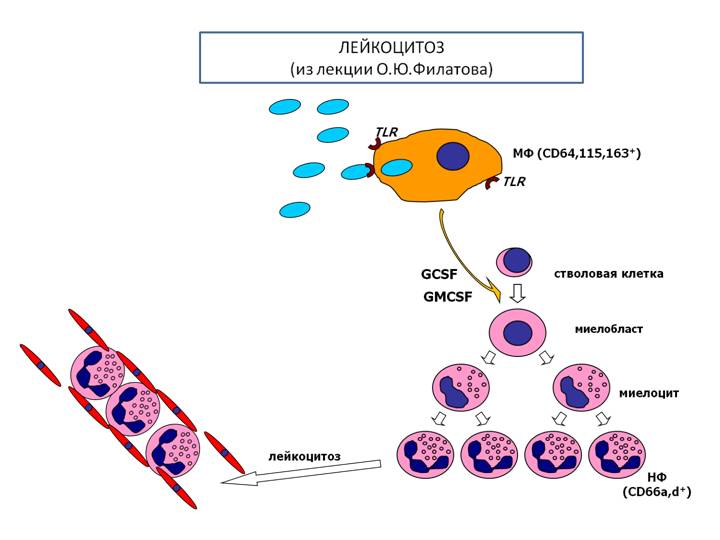
Нейтрофильный лейкоцитоз
Нейрофильный лейкоцитоз сопровождается увеличенным образованием и выходом нейтрофилов в кровь, при котором увеличенное количество лейкоцитов отмечается в сосудистом русле. Подобное состояние можно наблюдать при острых инфекциях, хронических воспалениях, заболеваниях крови. При наличии острого инфекционного заболевания происходит ускоренный выход нейтрофилов из костного мозга.
Также не исключено развитие болезни вследствие продолжительного лечения лекарственными препаратами. При наличии этой формы заболевания необходимо ограничить себя от физических нагрузок, стрессовых ситуаций, перевозбуждения, так как в этом случае нейтрофилы только увеличатся. Различают два вида заболевания: патологический и физиологический нейтрофильный лейкоцитоз.
Истинным называется нейтрофильный лейкоцитоз, вызванный многими заболеваниями. Его проявление более стойкое и длительность течения зависит от формы, тяжести, природы и течения болезни. Наличие в периферической крови лейкоцитов бластных и юных форм будет свидетельствовать о тяжёлом течении заболевания.
Наличие эндо- и экзогенных интоксикаций, бактериальных и воспалительных заболеваний чаще всего сопровождается истинным нейтрофильным лейкоцитозом. В случае интоксикации лейкоциты проявляются токсической зернистостью.
Различают следующие типы нейтрофильного лейкоцитоза:
— регенераторный, при котором пропорционально увеличиваются разные формы гранулоцитарных лейкоцитов, выходящих в метамиелоцитовый кровоток;
— дегенеративный, при котором наблюдается повышенное содержание палочко-ядерных с дистрофическими изменениями клеток, которые характеризуются уменьшением количества сегментно-ядерных лейкоцитов. Также заболевание может возникнуть у больных, страдающих от кислородного голодания, при значительных потерях крови, при наличии острого гемолиза.
При диагностике лейкоцитоза в первую очередь проводится исследование крови для точного определения количества лейкоцитов, а также выявления причин, вызвавших данное состояние. В некоторых случаях берётся мазок периферической крови и проводится биопсия костного мозга. Для корректного подбора лечения специалист проводит полное диагностирование.
В случае пониженного уровня лейкоцитов, лабораторный анализ крови следует проводить три раза. Необходимо не просто узнать общее количество лейкоцитов, а знать точное количество каждого вида индивидуально. Подсчитывается лейкоцитарная формула.
Причины лейкоцитоза
Для того, чтобы не пугаться и правильно оценить ситуацию, когда анализ сдан и прослеживается явное увеличение белых кровяных телец, нужно знать причины лейкоцитоза, которые могут быть самыми разнообразными:
- Любой острый инфекционный процесс, хоть ОРВИ, хоть грипп, хоть, не дай бог, чума или холера будет давать лейкоцитоз, поскольку лейкоциты, являясь иммунокомпетентными клетками, обязательно отреагируют;
- Хронические воспалительные заболевания, локализованные в любом органе, тоже дают лейкоцитоз, правда, не такой выраженный, так как организм как бы привыкает и борется не так активно;
- Ввиду того, что лейкоциты устремляются в места, где есть проблема, то поврежденные ткани при травмах обязательно «позовут» на помощь лейкоциты;
- Лейкоцитозом проявится и принятая пища, поэтому и не рекомендуется принимать ее перед сдачей анализа. Пищеварительный (пищевой лейкоцитоз) возникает, когда лейкоциты поступают в циркуляцию из депо крови и скапливаются в подслизистом слое кишечника после обильной трапезы (защитная функция). Это процесс физиологический, однако, переволноваться человека заставит, да и врача может ввести в заблуждение;
- При явных проявлениях аллергии анализ лучше не сдавать – лейкоциты будут повышены обязательно, то же самое касается и людей, имеющих аутоиммунные заболевания, ведь организм находится в постоянной борьбе;
- Повышенный уровень лейкоцитов может наблюдаться при сильных болевых и эмоциональных воздействиях, потому что белые клетки крови не останутся безучастными к боли, тяжелой физической и психоэмоциональной нагрузке;
- Лейкоциты могут «почувствовать чужое» при поступлении в организм некоторых лекарственных веществ и, «решив», что им нужно бороться, начать усиленно размножаться;
- Лейкоцитоз у детей вызывается чаще, чем у взрослых, причинами его возникновения являются все вышеперечисленные факторы, но, плюс к этому, нужно учитывать, что детский организм реагирует быстрее и чаще на любые воздействия. Дети любят подвижные игры, много бегают и, если сразу после физической нагрузки сдать анализ – лейкоцитоз обеспечен. Повышенное содержание белых кровяных клеток выполняет метаболическую функцию у новорожденных, поэтому его высокий показатель также не является настораживающим признаком;
- Такой физиологический процесс, как беременность, тоже приводит к лейкоцитозу, поскольку организм женщины начинает готовиться к защите себя и ребенка еще задолго до родов, поэтому повышенное содержание белых клеток крови при беременности – явление вполне естественное. Лейкоцитоз у беременных обычно предупреждает попадание инфекции в организм женщины во время родов и стимулирует сократительную функцию матки;
- Лейкоцитарная формула мужчины более стабильна, если он не увлекается чревоугодием, не занимается силовыми видами спорта и особо не усердствует на тяжелых мышечных работах, так как у них эти факторы в физиологических условиях составляют основные причины лейкоцитоза. При чем, миогенный, вызывающий увеличение белых клеток в 3-5 раз, лейкоцитоз может быть и перераспределительным, и истинным за счет усиления лейкопоэза;
- Нарушение лейкопоэза в костном мозге, не связанное с физиологическими воздействиями – самая нехорошая причина повышения количества белых клеток, ведь тогда уже будет идти речь не о реакции организма, а о конкретном заболевании.
формирование клеток крови, в том числе лейкоцитов (лейкопоэз) в костном мозге
В связи с вышесказанным, существуют разновидности лейкоцитоза, которые легли в основу его классификации.
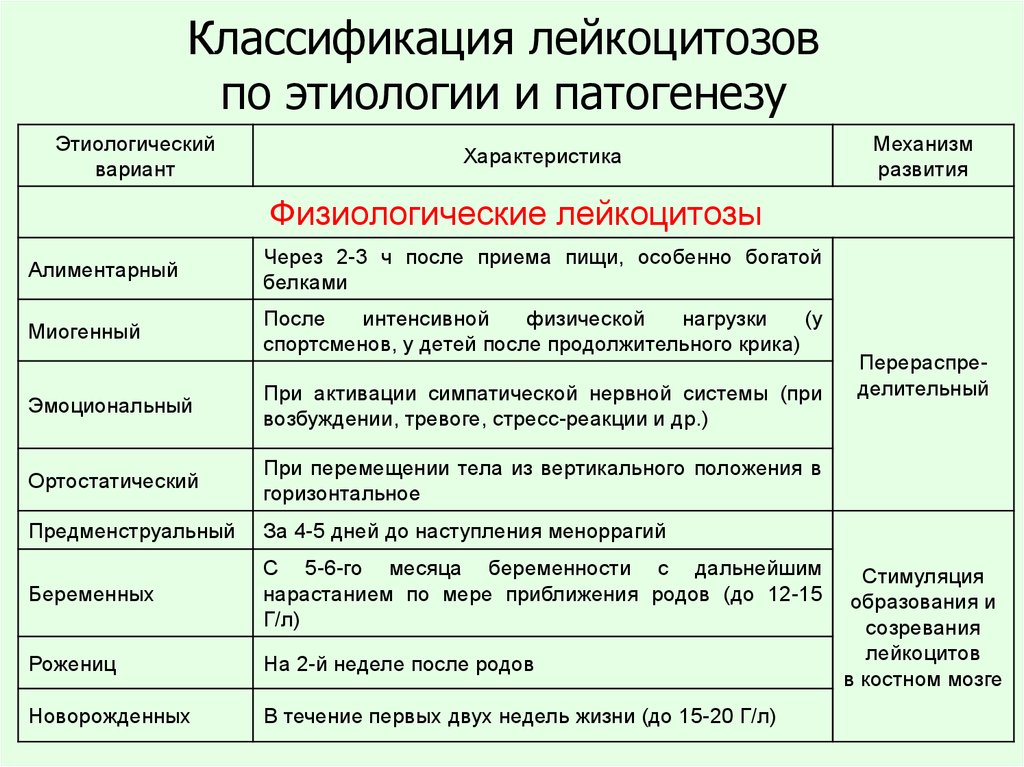
Классификация проявлений
Разделяют два основных вида лейкоцитоза: физический и патологический. В первом случае явление возникает у здоровых людей, а во втором — это реакция организма на серьёзное заболевание.
Физиологический тип
Известно несколько видов физиологической формы лейкоцитоза. Это состояние тесно связано с реакциями на определённые агрессивные факторы и различается количеством выделенных лейкоцитов.
К физиологическим проявлениям лейкоцитоза относятся:
- Абсолютный (истинный). Продуцирование лейкоцитов происходит из депо костного мозга.
- Перераспределительный (относительный). В кровяном канале увеличивается количество белых телец за счёт перераспределения.
- Агональный. Сопровождает человека, находящегося в критическом, агональном состоянии.
- Миогенный. Наблюдается усиленная работа мышц, значительно меняется состав крови.
- Ортостатический. Относится к физиологическому перераспределительному с переходом из горизонтального в вертикальное положение.
- Эмоциогенный. Проявляется в момент сильного стресса, потрясения.
По происхождению лейкоцитоз может быть экзогенным и эндогенным.
Предпосылками возникновения становятся физические причины (ионизирующая радиация), химические (алкоголь лекарственные средства, снижение уровня кислорода в воздухе), биологические (реакция на молекулы погибших вирусов, бактерий).
Патологические формы
В эту категорию входят виды лейкоцитоза, вызванные патологическим изменением лейкоцитарной формулы крови. По этой причине образуются специфические направления нарушений. К таким относятся несколько видов:
- Нейтрофильный. Развивается на фоне повышения нейтрофилов из-за хронического заболевания внутренних органов.
- Лимфоцитарный. Возникает как следствие превышенного содержания лимфоцитов, которые выступают против инфекций в организме. К таковым относятся: вирусный гепатит, коклюш, туберкулёз, сифилис и т. д. Повышение лимфоцитов не является истинным и часто взаимосвязано с лейкопенией.
- Базофильный. Проявляется при ускоренной выработке базофилов под влиянием беременности, неспецифического происхождения язвенного колита, микседемы и т. п.
- Моноцитарный. Эта форма заболевания возникает в период злокачественных опухолей, бактериальных заражений. Наблюдается у пациентов с туберкулёзом, малярией, раковыми опухолями яичников и молочных желез, саркоидозой, септическим эндокардитом, при сыпном тифе.
- Эозинофильный. Диагностируется при высокой выработке эозинофилов, что связано с присутствием простейших в кишечнике.
Обратным процессом по отношению к лейкоцитозу является лейкопения. Возникает, когда снижается уровень лейкоцитов, а также нейтрофильных гранулоцитов (нейтрофилов). Происходит это по причине химических отравлений, радиоактивных излучений и вирусных инфекций.
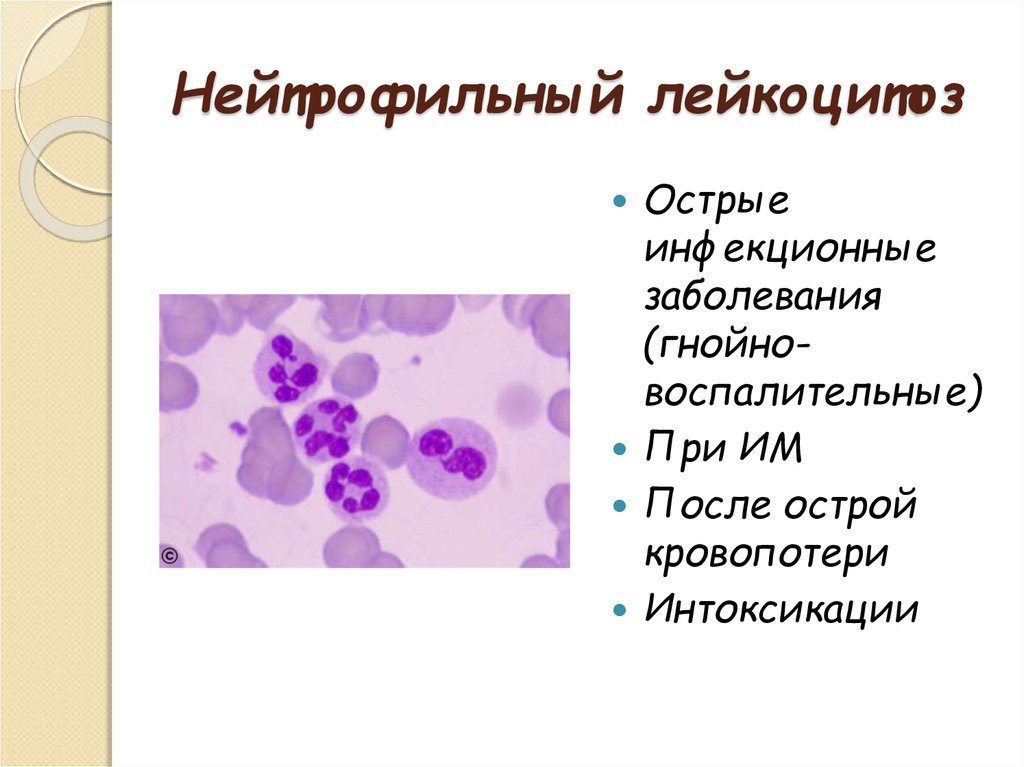
Нейтрофильный лейкоцитоз
Повышенное образование нейтрофилов и выход их в кровяное русло нарушает баланс и ведёт к нейтрофильному лейкоцитозу. Возникает это состояние при хронических заболеваниях, острых воспалениях.
Выявлено два вида нейтрофильного лейкоцитоза:
- Генераторный. При этой форме пропорционально увеличиваются гранулоциты, включающиеся в митамиелоцитарный поток крови.
- Дегенеративный. В результате патологии меняется уровень палочкоядерных дистрофически изменённых клеток. Болезнь может развиться на фоне кислородного голодания, при кровопотере и остром гемолизе.
Если присутствует эта форма, стараются исключить сильные физические нагрузки и стрессовые ситуации. Нейтрофильный лейкоцитоз может также развиться по причине длительного употребления лекарственных средств определенной категории.
Диагностика
Лейкоцитоз выявляется во время исследования клинического анализа крови. Так как причин повышения уровня лейкоцитов довольно много, сначала следует обратиться к врачу-терапевту. Врач собирает подробный анамнез, проводит физикальное обследование больного, включающее измерение температуры тела, осмотр кожных покровов и слизистых оболочек и пр. На основании полученных данных с целью подтверждения заболевания, вызвавшего лейкоцитоз, назначаются следующие исследования:
- Анализы крови. В крови определяются маркеры воспаления – высокая СОЭ и СРБ, аутоантитела (ревматоидный фактор, АЦЦП, антитела к цитоплазме нейтрофилов). Обязательно проводится подсчет лейкоцитарной формулы (процентное соотношение форм лейкоцитов). Изучается мазок крови на предмет наличия токсической зернистости нейтрофилов, атипичных мононуклеаров, теней Боткина-Гумпрехта. В случае подозрения на септическое состояние измеряется пресепсин.
- Выявление патогена. Для идентификации инфекционного возбудителя как причины лейкоцитоза проводится бактериальный посев крови, мокроты, мочи. Методом иммуноферментного анализа определяются антитела (иммуноглобулины класса G и M) к бактериям, вирусам, гельминтам, а при помощи полимеразной цепной реакции обнаруживаются их ДНК.
- Аллергодиагностика. С целью подтверждения аллергической природы заболевания измеряется уровень иммуноглобулина Е (IgE) методом ИФА. Для выявления причинного аллергена выполняются базофильные тесты, различные аллергологические пробы – кожные (скарификационные, аппликационные, прик-тесты), провокационные (назальные, ингаляционные, конъюнктивальные).
- Рентгенография. При пневмониях на рентгенографии органов грудной клетки отмечаются инфильтраты в легких, очаги затемнения, на рентгене суставов у больных артритами – сужение суставной щели, остеопороз, эрозии костной ткани. При остеомиелите на рентгенографии костей обнаруживаются утолщение надкостницы, секвестрационные очаги (участки некроза кости).
- УЗИ. При пиелонефрите на ультразвуковом исследовании ОБП выявляется увеличение размера почек, расширение и уплотнение чашечно-лоханочной системы. Для инфекционного мононуклеоза характерна гепатоспленомегалия. На эхокардиографии могут быть видны вегетации на клапанах, выпот в полость перикарда.
- Гистологические исследования. При подозрении на лейкоз выполняется трепанобиопсия или стернальная пункция, в материале которых обнаруживается гиперплазия гранулоцитарного ростка, большое количество бластных клеток. Для диагностики лимфом проводится аспирационная биопсия увеличенного лимфатического узла, в биоптате выявляется лимфоцитарная гиперклеточность, разрастание коллагена, гигантские клетки Березовского-Штернберга.
Лейкоцитоз при беременности
Иммунные клетки создают надёжную защиту для матери и будущего ребёнка от различных инфекций, вирусов. Если наблюдается повышенный уровень белых кровяных телец — это является свидетельством наличия инфекции. Пониженный уровень лейкоцитов является свидетельством снижения иммунитета. О наличии почечной патологии будет свидетельствовать высокий лейкоцитоз во влагалищном мазке и анализе мочи.
Причины возникновения лейкоцитоза во время беременности могут быть следующими:
— наличие астмы;
— наличие воспалительного процесса;
— наличие аллергической реакции;
— большие кровопотери;
— инфекционные болезни;
— повреждённые ткани;
— злокачественные новообразования;
— вагинальный кандидоз;
— сильные эмоциональные потрясения.
Беременные, становясь на учёт, в обязательном порядке сдают кровь для выявления уровня лейкоцитов. Наличие лейкоцитоза в этом периоде считается физиологическим явлением, однако, повышенный уровень (более 20) уже будет свидетельствовать о наличии инфекции, как правило, мочевыводящих путей (вагинит, молочница, цистит, кольпит). Партнёр также может стать источником инфекции.
При повышенном лейкоцитозе моча приобретает тёмный цвет, становится мутной с выпадением слизистого рыхлого осадка. В норме считается уровень лейкоцитов до трёх единиц. В некоторых случаях лейкоцитоз может развиваться в течение нескольких часов, что является сильной угрозой для жизни ребёнка.
Слишком высокий уровень лейкоцитов — это всегда признак наличия бактериальной, вирусной инфекции, гнойного процесса, внутреннего кровотечения. Однако надо учитывать, что всегда существует риск развития гиперлейкоцитоза. У заболевания стремительное развитие, порой за считанные часы, которое будет прогрессировать.
Лейкоцитоз представляет угрозу для женщины и плода вплоть до врождённых патологических, хронических заболеваний, может даже спровоцировать выкидыш. Наличие в мазке лейкоцитоза будет свидетельствовать о повышенном количестве гнойных клеток. При этом возможно, отсутствие симптоматики, в том числе и выделений. Наиболее распространёнными причинами возникновения являются:
— Наличие половой инфекции наиболее часто вызывает лейкоцитоз. Возможны следующие симптомы: зуд, выделения, покраснения наружных половых органов. Отсутствие полового контакта в последнее время не может свидетельствовать о том, что инфекции нет.
— Наличие камней в почках. Мелкие камни, проходя мочевой путь, травмируют его, вызывая воспаление.
— Наличие дисбактериоза. Если бактерии патологические или присутствуют в большом количестве, то происходит нарушение бактериального состава мочеполового тракта. Лейкоцитоз возникает в результате воспаления.
— При эрозии шейки матки и цистите лейкоцитоз является сопутствующим явлением воспаления в этих органах. Гной в этом случае будет вытекать во влагалище и проявится в мазке.
Физиологический лейкоцитоз может возникнуть при: сильном стрессе; приёме горячих ванн; спустя 3 часа после приёма пищи; на протяжении второго триместра беременности. Исходя от этого, при сдаче анализа необходимо чтобы будущая мама не принимала пищу, была спокойной, не делала физических нагрузок и не чувствовала усталости, волнения.
Но лучшим лечением как этого, так и другого заболевания, является его профилактика. Постарайтесь как можно больше времени уделять своему здоровью: занимайтесь спортом, правильно питайтесь, соблюдайте здоровый образ жизни.
Конечно, это не даст вам 100%-ной гарантии того, что вы никогда ничем не заболеете. Но таким образом риск развития лейкоцитоза вы точно сведете на «нет»!
Лейкоцитоз
- Боль в животе
- Боль в конечностях
- Быстрая утомляемость
- Головокружение
- Затрудненность дыхания
- Недомогание
- Обморок
- Одышка
- Повышенная температура
- Потеря аппетита
- Потеря веса
- Потливость
- Слабость
- Ухудшение зрения
- Учащенное сердцебиение
Лейкоцитозом именуют изменение абсолютного уровня лейкоцитов в кровяном русле человека. Это состояние характеризуется сдвигом влево лейкоцитарной формулы. Согласно МКБ-10, лейкоцитоз — это не заболевание, а своеобразная реакция организма в целом на негативное воздействие некоторых факторов (может возникнуть во время заболевания, при приеме пищи, при беременности, у женщин после родов и прочее). Стремительный рост лейкоцитов в крови или моче – это один из значимых диагностических признаков.
Сдвиги в лейкоцитарной формуле говорят о многом. Умеренный лейкоцитоз свидетельствует об уменьшении воспаления, а значит и о выздоровлении. Но если же уровень белых клеток значительно повышен, то это говорит о том, что воспалительный процесс никуда не уходит или становится все сильнее. Поэтому следует либо начать проводить лечение, либо же его изменить, так как оно не является эффективным.
Нейтрофилия
Именно нейтрофилия встречается наиболее часто. Это состояние вызывается, как правило, определённой болезнью. В медицине она также носит название истинный или абсолютный лейкоцитоз. Для нейтрофильного лейкоцитоза характерен стремительный рост нейтрофилов. Позже данные клетки отмечаются и в моче.
Истинный нейтрофильный лейкоцитоз возникает вследствие различных патологических процессов. В крови появляются не только переходные или зрелые формы клеток, но и молодые и даже бластные.
Лимфоцитарный лейкоцитоз
Лимфоцитарный лейкоцитоз характеризуется быстрым ростом лимфоцитов (вследствие острого или хронического воспалительного процесса). Такое состояние отмечается при вирусном гепатите, туберкулезе, коклюше, мононуклеозе и прочих острых и хронических инфекциях. Симптомы выражены довольно ярко.
Эозинофилия
В медицине этот вид также именуют эозинофильный лейкоцитоз. Уровень эозинофилов растёт из-за наличия в организме некоторых заболеваний:
Эозинофильный лейкоцитоз в некоторых клинических случаях может быть вызван аллергическими реакциями, приёмом синтетических медицинских препаратов, вакцинами.
Эозинофильный лейкоцитоз можно заподозрить, но точно его подтвердить возможно только после проведения общего анализа крови. В нём будет отмечаться повышенное содержание эозинофилов. Эта форма заболевания может развиться как у детей, так и у взрослых. При этом его симптомы – это симптомы заболевания, которое послужило причиной развития лейкоцитоза. Лечение проводится только после установки истинной причины увеличения числа эозинофилов в крови.
Моноцитоз
Уровень моноцитов повышается при наличии септических процессов, рака груди или яичников, сыпного тифа, язвенного колита.
Базофилия
Базофилы в крови увеличиваются в очень редких случаях. Их рост отмечается во время беременности, а также при микседеме, миелоидном лейкозе.
Причины лейкоцитоза + факторы риска
Причины лейкоцитоза в крови могут быть физиологическими и патологическими. В первом случае речь о заболевании не идет. Это нормальное повышение функции костного мозга, наблюдающееся в определенные возрастные периоды или связанное с тем или иным состоянием. Физиологический лейкоцитоз может быть нескольких видов:
- Период новорожденности. Сразу после рождения уровень лейкоцитов в организме ребенка колеблется от 9 000 до 30 000/мкл. Через неделю наблюдается снижение их количества до 5 000 – 25 000/мкл. В некоторых случаях у детей может наблюдаться затяжное течение лейкоцитоза, при котором даже в 13 лет количество этих клеток составляет 13 000/мкл (при этом каких-либо признаков заболевания в организме не обнаруживается).
- Пищеварительный – повышенный лейкоцитоз через 2-3 часа после еды, причем чем обильнее она была, тем выше его уровень. Именно по этой причине анализ крови рекомендовано сдавать натощак или минимум через 3 часа после последнего приема пищи. В противном случае повышается вероятность гипердиагностики и необоснованного лечения.
- Миогенный, связанный с сокращением мышечных клеток. Поэтому перед сдачей анализа крови необходимо исключить интенсивные физические нагрузки.
- Психоэмоциональный.
- Ортостатический, наблюдающийся при смене положения из горизонтального в вертикальное.
Причины патологического лейкоцитоза могут быть как инфекционного, так и неинфекционного характера. Его развитие обуславливают 2 основных механизма:
- Активация миелоидного и лимфоидного ростка кроветворения в результате действия определенных веществ.
- Повышенный выход лейкоцитов из костного мозга в общую циркуляцию. В норме не все образованные клетки крови сразу попадают в кровоток. В костном мозге имеется клеточный резерв, который экстренно расходуется при условиях повышенной потребности, например, при попадании инфекционного агента в организм.
Наиболее значимыми стимулами для активации кроветворной функции костного мозга с повышением уровня лейкоцитов являются:
- токсины и ферменты бактерий;
- продукты распада клеток и тканей;
- гормоны (стимулирующим действием обладает адренокортикотропный гормон, адреналин и норадреналин, глюкокортикоиды, т.е. гормоны стресса) биологически активные соединения, среди которых особенно актуальными являются колониестимулирующие факторы.
Это повышение лейкоцитов в крови обусловлено перераспределительными механизмами. Однако длительный прием данных препаратов может приводить к повышению активности костномозгового кроветворения.
Виды лейкоцитоза классифицируются в зависимости от того, уровень каких клеток повышен. С этой точки зрения выделяют:
- нейтрофильный
- эозинофильный
- базофильный
- лимфоцитарный
- моноцитарный
- смешанные формы, при которых может наблюдаться повышенное содержание одних клеток и сниженное другие, а также повышение обоих видов клеток.
Виды лейкоцитоза
- Нейтрофильный лейкоцитоз: попадание лейкоцитов в кровь прямо из костного мозга человека. В данном случае увеличивается их число в сосудистом русле, причем обычно их абсолютное содержание неизменно. Нейтрофильный лейкоцитоз обуславливается стремительным перераспределением в сосудистом русле белых молекул, значительная часть которых переходит из пристеночного пула (пристеночный пул иначе называют «маргинальный») в циркулирующий.
- Эозинофильный лейкоцитоз: попадание эозинофилов из костного мозга в кровь. В большинстве случаев, как показывает врачебная практика, причиной такого заболевания служат аллергические реакции немедленного типа. Также возбудителем могут служить вакцины и небольшой процент лекарственных препаратов.
- Базофильный лейкоцитоз (лечение более эффективно на ранних стадиях возникновения) обусловлен увеличением базофилов. Данный диагноз – это сравнительно редкий гематологический признак. Базофильный лейкоцитоз наблюдается при микседеме, аллергических реакциях, при беременности или неспецифическом язвенном колите. Число базофилов растет постепенно, что приводит к небольшому процентному увеличению лейкоцитов. По мнению специалистов, число базофилов увеличивается при хроническом миелолейкозе. Данный признак является неблагоприятным для больного, по сравнению с другими видами лейкоцитоза.
- Лимфоцитарный лейкоцитоз — лечение данного заболевания достаточно сложное и продолжительное. Также оно называется «лимфоцитоз». Специалисты выявили следующие болезни, при которых встречается лимфоцитоз: туберкулез, коклюш, инфекционный мононуклеоз, сифилис, вирусный гепатит. Лейкоцитоз протекает при увеличенном поступлении лимфоцитов из органов лимфоцитопоэза.
- Моноцитарный лейкоцитоз, симптомы которого были выявлены при следующих заболеваниях: туберкулез, малярия, рак яичников, рак молочной железы, бруцеллез, острый септический эндокардит, очень опасен. Прогностическое значение обусловлено повышением моноцитов при агранулоцитозе. Это свидетельствует о начале регенерации кроветворения. Когда у пациента обнаруживается миеломонобластный острый лейкоцитоз, это свидетельствует о рефрактерности к лечению.
Количество лейкоцитов
Лейкоциты обнаруживаются по всему организму, включая кровь и лимфатическую систему. В крови взрослого человека лейкоцитов содержится в 1000 раз меньше, чем эритроцитов, и в среднем их количество составляет 4—9⋅109/л. У новорождённых детей, особенно в первые дни жизни, количество лейкоцитов может сильно варьировать от 9 до 30⋅109/л. У детей в возрасте 1—3 года количество лейкоцитов в крови колеблется в пределах 6,0—17,0⋅109/л, а в 6—10 лет в пределах 6,0—11,0⋅109/л.
Содержание лейкоцитов в крови не является постоянным, а динамически изменяется в зависимости от времени суток и функционального состояния организма. Так, количество лейкоцитов обычно несколько повышается к вечеру, после приёма пищи, а также после физического и эмоционального напряжения.
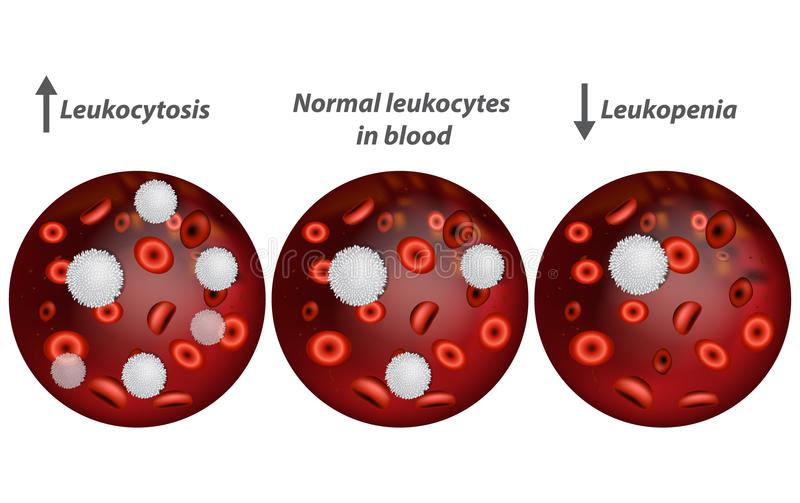
Увеличение общего абсолютного количества лейкоцитов в единице объёма выше верхней границы нормы называется абсолютным лейкоцитозом, а уменьшение её ниже нижней границы — абсолютная лейкопения.
Лейкоцит-нейтрофил, поглощающий клетки возбудителя сибирской язвы (сканирующий электронный микроскоп, псевдоцвета)
Лейкоцитоз
Основная статья: Лейкоцитоз
Истинный лейкоцитоз возникает при усилении образования лейкоцитов и выхода их из костного мозга. Если же увеличение содержания лейкоцитов в крови связано с поступлением в циркуляцию тех клеток, которые в обычных условиях прикреплены к внутренней поверхности сосудов, такой лейкоцитоз называют перераспределительным.
Именно перераспределением лейкоцитов объясняются колебания в течение дня. Так, количество лейкоцитов обычно несколько повышается к вечеру, а также после еды.
Физиологический лейкоцитоз наблюдается в предменструальный период, во второй половине беременности, через 1—2 недели после родоразрешения.
Физиологический перераспределительный лейкоцитоз может наблюдаться после приёма пищи, после физического или эмоционального напряжения, воздействия холода или тепла.
Лейкоцитоз как патологическая реакция чаще всего свидетельствует об инфекционном или асептическом воспалительном процессе в организме. Кроме того, лейкоцитоз часто выявляется при отравлениях нитробензолом, анилином, в начальной фазе лучевой болезни, как побочный эффект некоторых медикаментов, а также при злокачественных новообразованиях, острой кровопотере и многих других патологических процессах. В наиболее тяжёлой форме лейкоцитоз проявляется при лейкозах.
Лейкопения
Основная статья: Лейкопения
Лейкопения также может быть физиологической (конституциональная лейкопения) и патологической, перераспределительной и истинной.
Некоторые причины лейкопении:
- хронические инфекции: туберкулёз, ВИЧ;
- синдром гиперспленизма;
- лимфогранулёматоз;
- апластические состояния костного мозга;
- стресс.