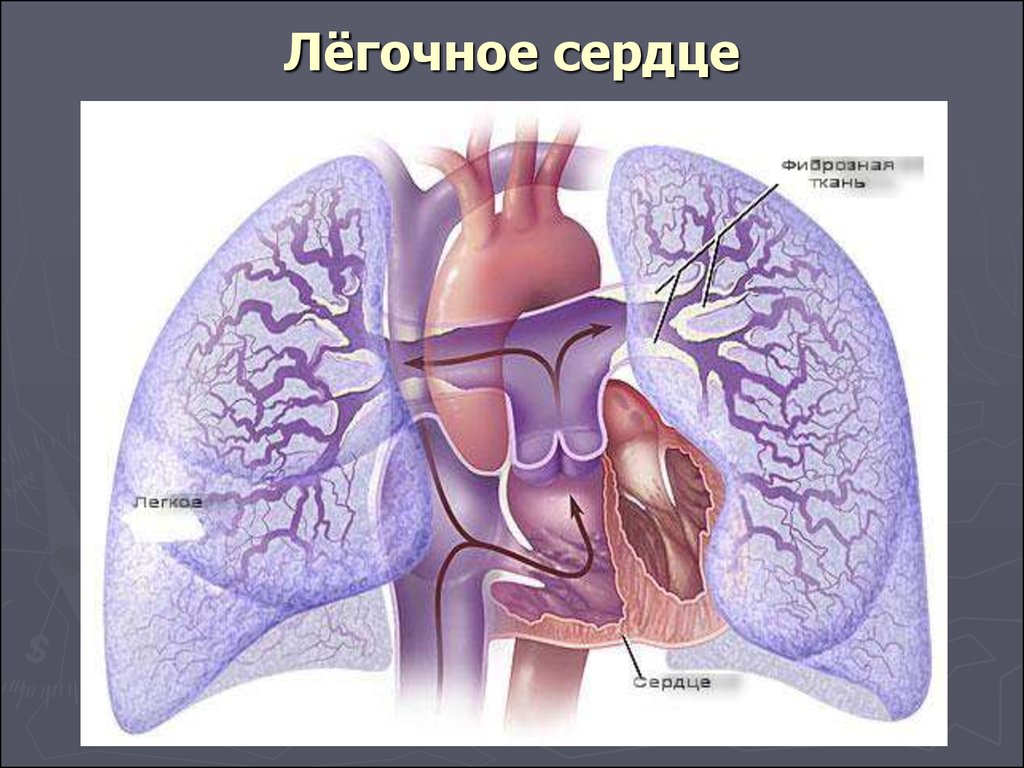
Причины появления легочного сердца
 Хроническое легочное сердце формируется при длительно существующей бронхоэктатической болезни, а также некоторых других заболеваниях дыхательной системы.
Хроническое легочное сердце формируется при длительно существующей бронхоэктатической болезни, а также некоторых других заболеваниях дыхательной системы.
В зависимости от причин, вызывающих развитие легочного сердца, выделяется три формы данного патологического состояния:
- бронхолегочная;
- торакодиафрагмальная;
- васкулярная.
Кардиологи и пульмонологи выделяют три группы патологических состояний и заболеваний, которые способны приводить к развитию хронического легочного сердца:
- I группа: поражения бронхолегочного аппарата (хронический бронхит, пневмокониоз, бронхоэктатическая болезнь, легочный фиброз при туберкулезе легких, высотная гипоксемия, саркоидоз, бронхиальная астма, дерматомиозит, системная красная волчанка, муковисцидоз, альвеолярный микролитиаз, бериллиоз и др.);
- II группа: заболевания, сопровождающиеся патологическим нарушением подвижности грудной клетки (кифосколиоз, истощение, торакопластика, синдром Пиквика, ожирение, плевральный фиброз, болезнь Бехтерева, нервно-мышечные заболевания и др.);
- III группа: заболевания, приводящие к вторичным поражением сосудов легких (эмболии на фоне внелегочных тромбозов, легочная гипертензия, васкулиты, аневризмы со сдавливанием легочных сосудов, шистосомоз, легочный тромбоз, опухоли средостения, узелковый периартериит).
В течении этого патологического состояния выделяют три стадии. Перечислим их:
- доклиническая: может выявляться только после проведения инструментального диагностического исследования, проявляется признаками транзиторной артериальной гипертензии и симптомами перегрузки правого желудочка;
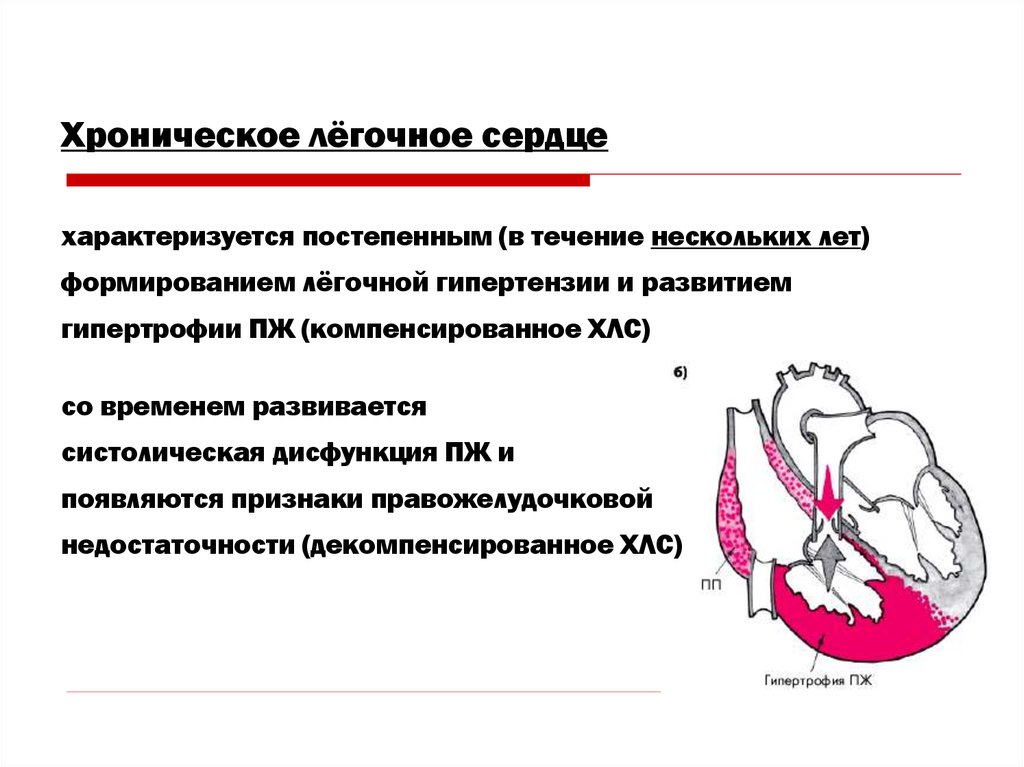
- компенсированная: сопровождается гипертрофией правого желудочка и постоянной легочной гипертензией, больного обычно беспокоят симптомы основного заболевания, признаков сердечной недостаточности не наблюдается;
- декомпенсированная: у больного появляются признаки правожелудочковой недостаточности.
По данным статистики ВОЗ, наиболее часто хроническое легочное сердце провоцируется такими заболеваниями:
- хронические инфекционные заболевания бронхиального дерева;
- бронхиальной астма (II-III стадии);
- пневмокониоз;
- эмфизема легких;
- поражение легочной ткани паразитами;
- тромбоэмболическая болезнь;
- деформации грудной клетки.
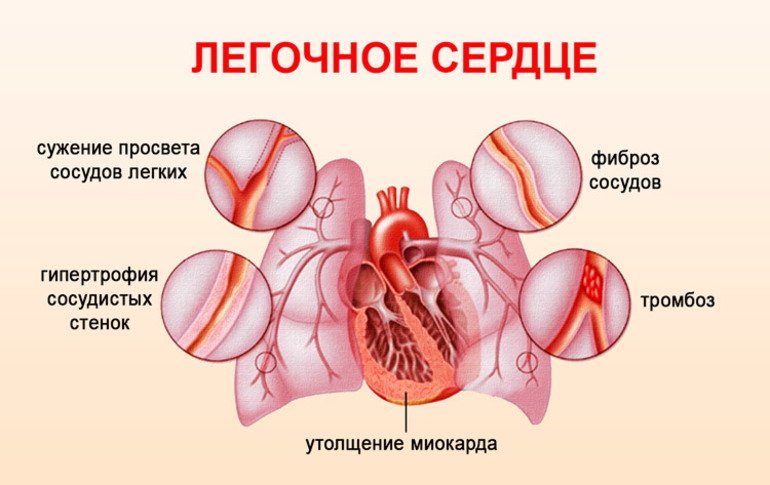
В 80% случаев к формированию легочного сердца приводит легочная гипертензия, вызываемая заболеваниями дыхательной системы. При торакодиафрагмальной и бронхолегочной форме данной патологии происходит заращение просвета сосудов соединительной тканью и микротромбами, сдавление легочных артерий и вен в зонах опухолевых или воспалительных процессов.
Такие структурные изменения артерий и вен малого круга кровообращения приводят к существенной перегрузке правого отдела сердца и сопровождаются увеличением размеров мышечной оболочки сосудов и миокарда правого желудочка. В стадии декомпенсации у больного начинают появляться дистрофические и некротические процессы в миокарде.
Этиология этого состояния изучена достаточно хорошо. Некоторые болезни сердечно-сосудистой и дыхательной системы могут спровоцировать легочное сердце. Кроме того, аутоиммунные отклонения приводят к появлению патологии. Причины острой, подострой и хронической формы легочного сердца несколько различны.
- пневмоторакс;
- тромбоэмболия;
- приступы астмы;
- обширные пневмонии.
К главным предрасполагающим факторам развития этой формы относятся:
- легочные васкулиты;
- рецидивирующая эмболия;
- гипертензия;
- фиброзирующий альвеолит;
- лимфогенный канцероматоз;
- онкологические процессы с метастазами;
- тяжелая бронхиальная астма;
- гипервентиляция.
Хронический вариант синдрома встречается очень часто. Это состояние может сопровождать самые разнообразные тяжелые заболевания. К главным причинам формирования хронического легочного сердца относятся:
- гипертензия;
- рецидивирующая тромбоэмболия;
- артериит;
- астма;
- эмфизема;
- хирургическое удаление части легкого;
- хронический бронхит;
- саркоидоз;
- туберкулезное поражение;
- пневмосклероз;
- гранулематоз;
- фиброзы;
- рестриктивные процессы;
- множественные кисты;
- травмы;
- заболевания позвоночника, сопровождающиеся деформацией;
- патологическое ожирение;
- спайки плевры.
Существует ряд факторов, которые способствуют развитию легочного сердца, при тех или иных серьезных аутоиммунных, сердечно-сосудистых и бронхиальных заболеваниях. Ухудшить положение и спровоцировать развитие такого осложнения могут вредные привычки, в том числе курение, пристрастие к алкоголю и наркотикам.
Симптомы острой формы
Клиническая картина разворачивается за считанные часы. Максимальный срок развития проявлений — 2-3 суток.
Примерный перечень признаков:
- Рост артериального давления. В пределах 10-30 мм ртутного столба, редко больше.
- Боли в грудной клетке интенсивного характера. Напоминает острый приступ коронарной недостаточности. Жжение, давление. Длительность эпизода от 10 до 30 минут.
- Одышка. Выраженная. Считается визитной карточкой неотложного состояния. Пациент не может набрать воздуха, движения частые, непродуктивные. Поверхностные. Симптом сохраняется в полном покое.
- Нарушения сердечного ритма. По типу тахикардии или замедления кардиальной деятельности.
- Цианоз носогубного треугольника. Уголки губ, область вокруг рта становится синеватой.
- Бледность кожных покровов.
- Выраженное удушье. Куда более угрожающее состояние. Может закончиться смертью от асфиксии и нарушения клеточного газообмена.
- Головная боль.
- Вертиго.
- Обморочные состояния, возможно неоднократные.
- Сонливость, слабость, выраженное падение работоспособности.
Восстановление срочное. В случае массивного поражения, тромбоэмболии и прочих исходных состояний возникает шок, резкое падение артериального давления, отек легких. Внезапная смерть на фоне отсутствия проявлений встречается в 30-40% ситуаций.
Классификация
Общепринятыми являются несколько вариантов классификации легочного сердца.
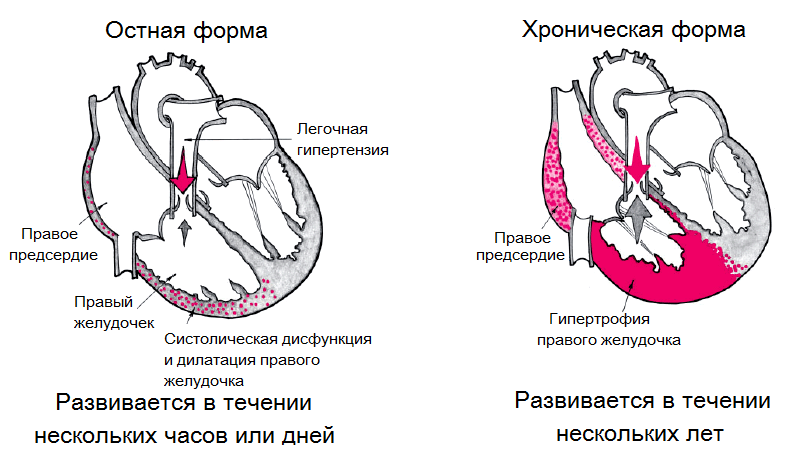
В зависимости от быстроты проявления симптомов легочное сердце бывает:
- Острым. Болезнь развивается моментально, буквально за минуты.
- Подострым. Развитие патологии продолжается от нескольких дней до нескольких недель.
- Хроническим. Человек болеет годами.
Острую форму патологии может спровоцировать тромбоэмболия легочной артерии, которую, в свою очередь, вызывают заболевания сосудов, нарушения в системе свертывания, ИБС, ревматические поражения миокарда и другая патология сердечно-сосудистой системы. В последнее время увеличивается частота возникновения именно этого вида болезни.
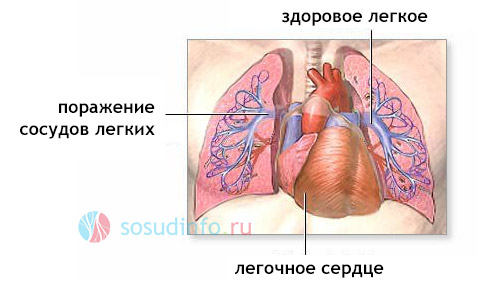
Хроническая патология может развиваться несколько лет. Вначале у больного появляется недостаточность, которая компенсируется за счет гипертрофии, а затем, с течением времени, происходит декомпенсация, характеризуемая дилатацией (расширением) правых отделов сердца и вторичным нарушением кровообращения в органах. Развитию хронической болезни способствуют частые бронхиты и пневмонии.
В зависимости от этиологии различают следующие виды заболевания:
- Васкулярный. Данный вид легочного сердца возникает в результате нарушений в сосудах легких. Это наблюдается при васкулитах, тромбозах, легочной гипертензии и других сосудистых патологиях.
- Бронхопульмональный. Появляется у пациентов, страдающих болезнями бронхолегочной системы. Такой вид легочного сердца встречается при туберкулезе, хроническом бронхите, бронхиальной астме.
- Торакодиафрагмальный. Появлению этого вида патологии способствуют болезни, влияющие на вентиляцию легких: плевральный фиброз, кифосколиоз, болезнь Бехтерева, синдром Пиквика и другие. В результате этих недугов нарушается подвижность грудной клетки.
В зависимости от компенсации болезнь бывает:
- Компенсированной;
- Декомпенсированной.
Проявления хронической формы
Сопровождается признаками основного диагноза и кардиальными симптомами, описанными выше. Болезнь течет эпизодически. Каждый приступ дает указанную клиническую картину.
На постоянной основе сохраняются такие моменты:
- Одышка. Даже при минимальной физической активности и в состоянии покоя.
- Кашель. Усиливается в положении лежа. Сопровождает пациента постоянно, периоды отсутствия симптома достигают нескольких суток максимум.
- Увеличение печени. Как итог — асцит, возможна недостаточность с энцефалопатией, интоксикационными явлениями.
- Отеки нижних конечностей.
- Набухания вен шеи.
- Ускоренное сердцебиение или тахикардия.
Это усредненная клиническая картина. На деле все зависит от основного диагноза.
Так, на фоне туберкулеза возникает кровохаркание, возможны массивные излияния, патологическая потеря веса, кахексия. Ботулизм дает параличи, запоры, помутнения сознания и т.д.
В зависимости от симптоматики нужно действовать тем или иным образом. Предполагаемые неотложные состояния требуют вызова скорой помощи.
Лечение
Проводится медикаментозными методами. Хирургические не представлены. Примерный перечень препаратов зависит от основной причины легочного сердца.
Если говорить усреднено:
Бронхолитики. Для расширения просвета дыхательных путей. Беродуал, Сальбутамол и прочие.
Муколитики. Выводят мокроту.
Глюкокортикоиды (Преднизолон, Дексаметазон). Для купирования ДН и восстановления нормальной проходимости путей. Могут приниматься на фоне ХОБЛ, астмы и прочих резистентных обструктивных состояний.
Эуфиллин в качестве средства в рамках систематической терапии.
Нитроглицерин. Купирует болевой синдром
С большой осторожностью, под контролем лабораторных исследований.
Сердечные гликозиды. При нарушениях сократимости миокарда
Дигоксин, настойка ландыша. В строго выверенных дозировках.
Диуретики для купирования отеков. Сберегающие калий, щадящего действия. Например, Верошпирон. Бозентан.
Кардиопротекторы. Улучшают обменные процессы с сердечной мышце. Милдронат как основной.
В рамках расширенной терапии показаны ЛФК, массаж, дыхательная гимнастика.
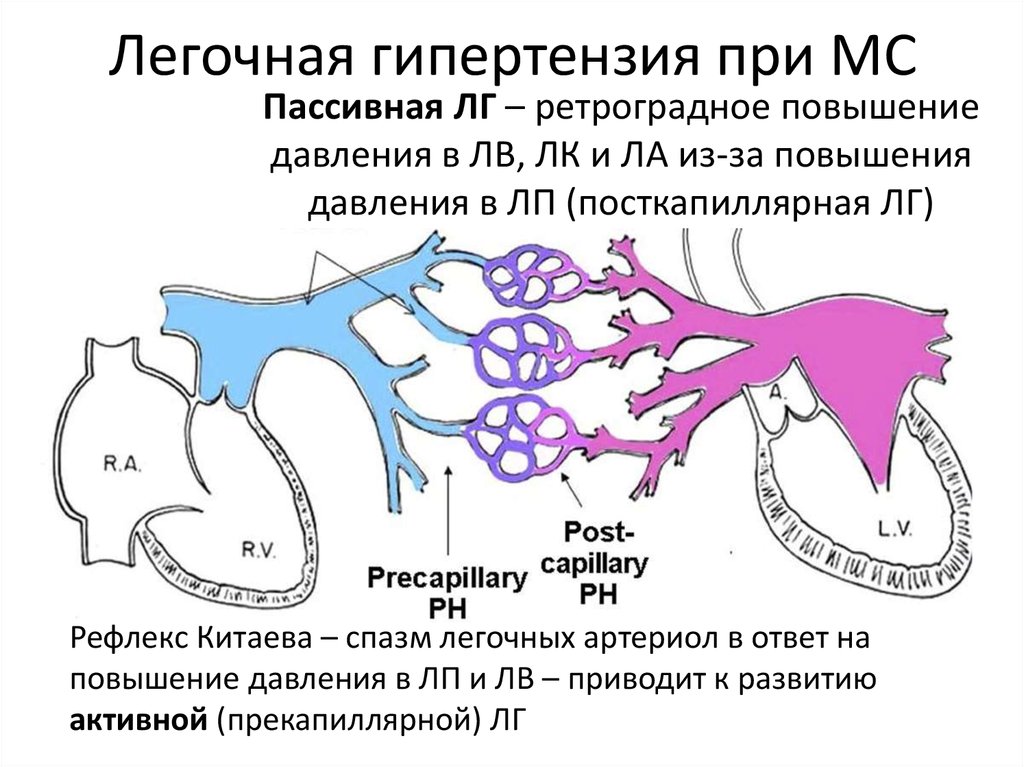
Патогенез
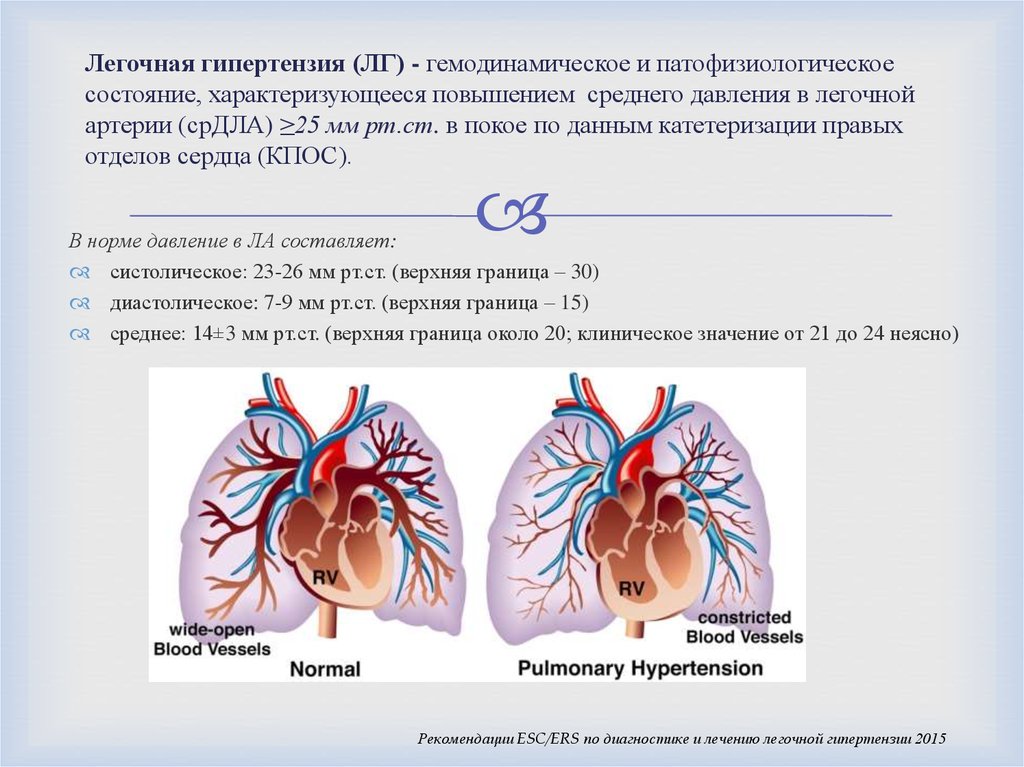
В большинстве случаев ведущим патогенетическим фактором является значительное увеличение давления в легочных артериях. Начальная стадия заболевания может быть непосредственно связана с возросшим объемом сердечного выброса, возникающим в качестве ответа на недостаточную оксигенацию тканей.

При торакодиафрагмальной и бронхолегочной формах причиной уменьшения просвета артерий является их склерозирование, наличие тромба или сдавления на фоне воспаления окружающих тканей.
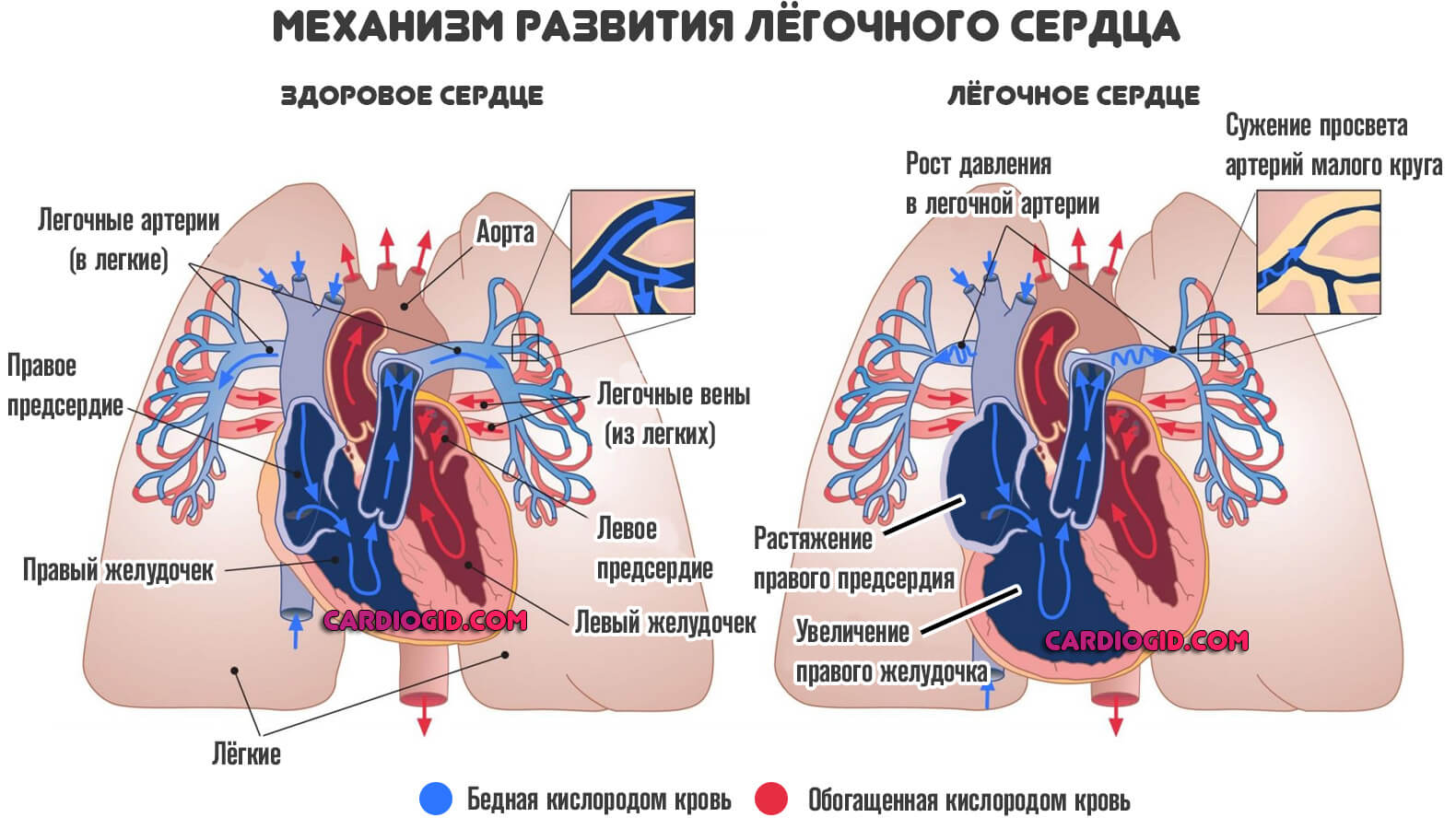
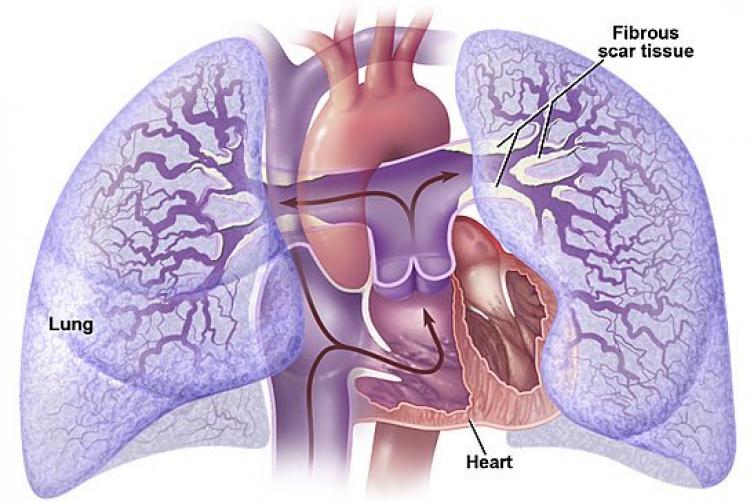
Повышение артериального давления в т. н. малом круге кровообращения неизбежно становится причиной возрастания нагрузки на правое предсердие и правый желудочек. Прогрессирование патологии приводит к нарушению кислотно-щелочного равновесия. Вначале нарушения этого рода могут быть компенсированными, но с развитием заболевания нарастает декомпенсация.
В результате исследования патогенеза был сделан вывод о значении артериальной гипертензии в развитии заболевания. Легочное сердце развивается по двум механизмам:
- Анатомическому;
- Функциональному.
Такое деление имеет значение для прогноза: функциональные механизмы можно корректировать.
Данный механизм подразумевает редукцию (уменьшение) сосудистой сети легочной артерии. Это явление происходит в результате повреждения стенок альвеол до их полного отмирания, облитерации и тромбирования мелких сосудов. Первые симптомы начинают появляться, если из кровообращения выпадает около 5% мелких сосудов легких.
Все перечисленные факторы приводят к патологическому увеличению размеров правого желудочка. В результате развивается недостаточность кровообращения. Сократительная функция правого желудочка угнетается уже на самых ранних стадиях развития легочной гипертензии, соответственно снижается количество выброшенной крови. А после формирования гипертензии развивается патологическое состояние желудочка.
- Происходит увеличение минутного объема крови. Чем больше крови проходит по суженым артериолам легких, тем более высокое отмечается в них давление. Однако в начале развития болезни организм запускает этот механизм для компенсации имеющейся гипоксемии (недостатка кислорода в крови).
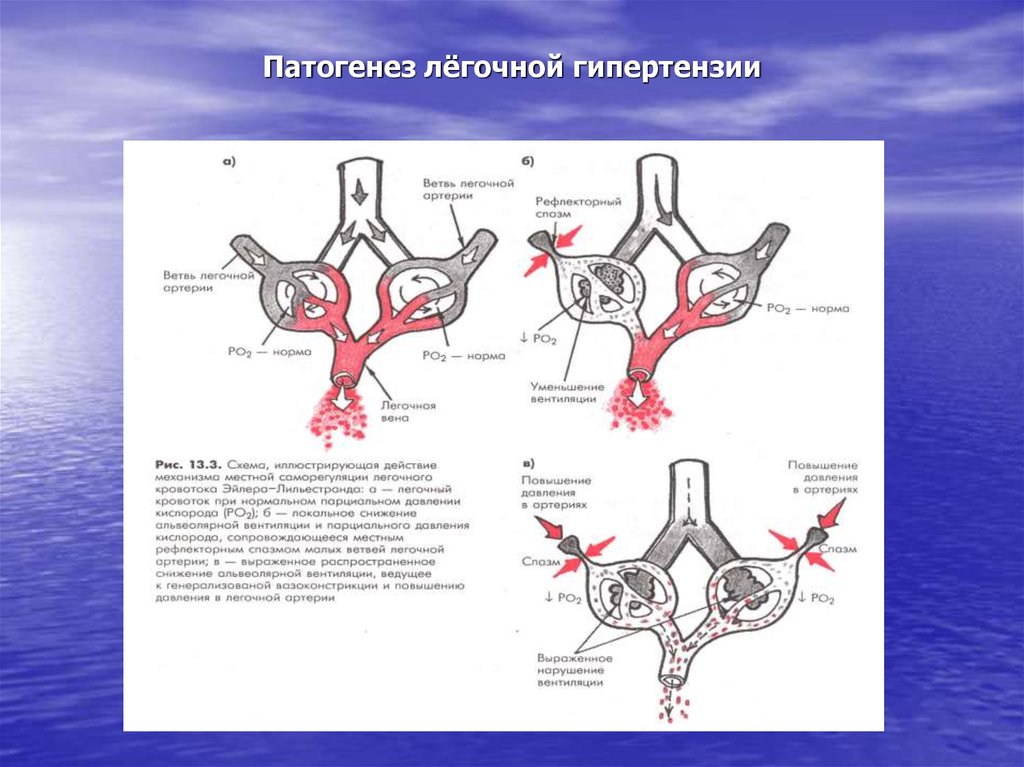
- Развивается рефлекс Эйлера-Лильестранда. Это механизм регуляции кровотока. Стенки мелких сосудов легких реагируют на недостаток кислорода в крови и сужаются. При поступлении нормального количества кислорода происходит обратный процесс: кровоток в капиллярах восстанавливается.
- Недостаточно активны сосудорасширяющие (вазодилатирующие) факторы. К ним относятся простациклин и оксид азота. Кроме сосудорасширяющих свойств, у них имеется способность уменьшать тромбообразование в сосудах. Если этих веществ недостаточно, то более активными становятся антагонисты – сосудосуживающие факторы.
- Рост внутригрудного давления. Это приводит к давящему действию на капилляры, из-за чего в легочной артерии повышается давление. Сильный кашель, который присутствует при ХОБЛ (хронической обструктивной болезни легких), также способствует росту внутригрудного давления.
- Действие сосудосуживающих веществ. Если в тканях наблюдается недостаточное количество кислорода (гипоксия), организм переходит на усиленный синтез веществ, вызывающих спазм сосудов. К таким веществам относятся гистамин, серотонин, молочная кислота. Также эндотелий сосудов легких вырабатывает эндотелин, а тромбоциты – тромбоксан. Под воздействием этих веществ наступает сужение сосудов и, как следствие – легочная гипертензия.
- Повышенная вязкость крови.Густая кровь способствует увеличению давления в легочных сосудах. Причиной этого явления становится все та же гипоксия. В крови появляются микроагрегаты, которые приводят к замедлению кровотока. Этому же способствует и возрастание синтеза тромбоксана.
- Обострения бронхолегочных инфекций. Воздействие этого фактора осуществляется двусторонне: во-первых, при инфекциях ухудшается вентиляция легких, следовательно, развивается гипоксия и далее – легочная гипертензия. Во-вторых, инфекции сами по себе действуют на сердечную мышцу угнетающе, приводя к миокардиодистрофии.
Клиническая картина
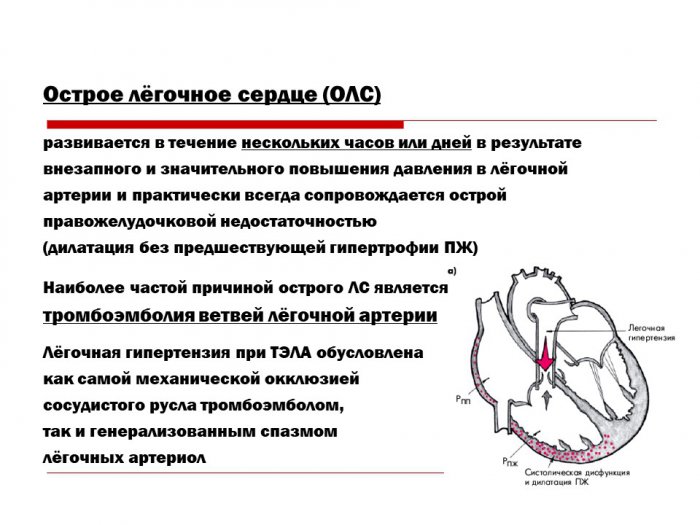
Острое лёгочное сердце
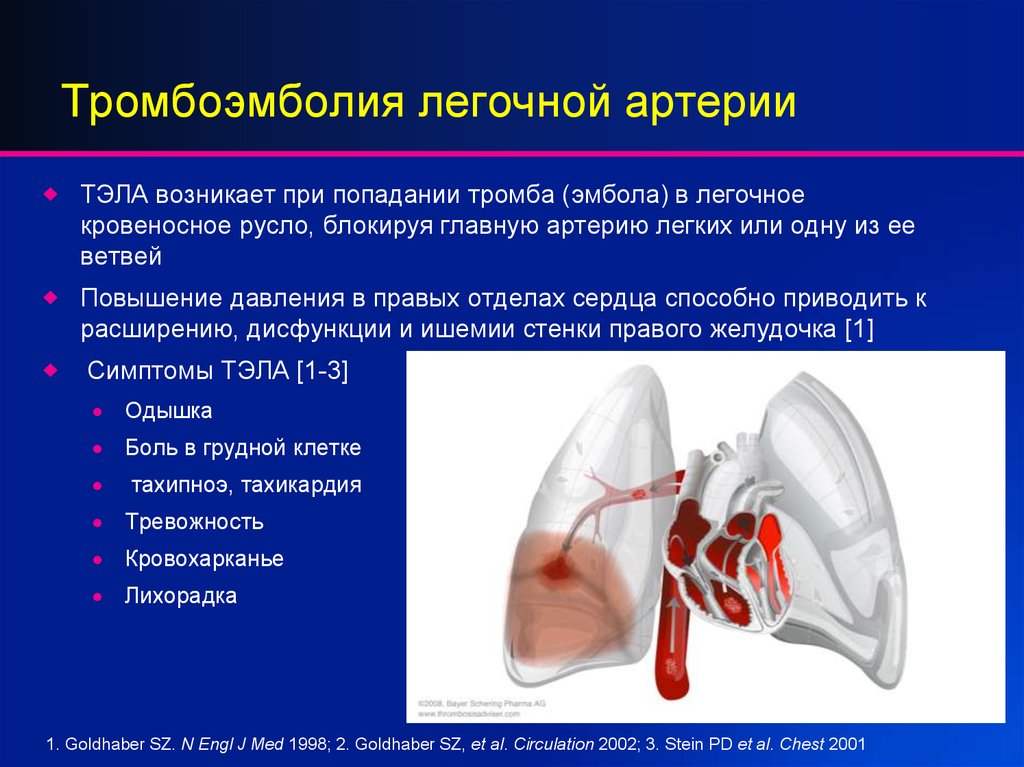
Острое лёгочное сердце развивается в течение нескольких часов, дней и, как правило, сопровождается явлениями сердечной недостаточности. При более медленных темпах развития наблюдается подострый вариант данного синдрома. Острое течение тромбоэмболии лёгочной артерии характеризуется внезапным развитием заболевания на фоне полного благополучия. Появляются резкая одышка, синюшность, боли в грудной клетке, возбуждение. Тромбоэмболия основного ствола лёгочной артерии быстро, в течение от нескольких минут до получаса, приводит к развитию шокового состояния, отека лёгких.
При прослушивании выслушивается большое количество влажных и рассеянных сухих хрипов. Может выявляться пульсация во втором—третьем межреберье слева. Характерны набухание шейных вен, прогрессирующее увеличение печени, болезненность её при прощупывании. Нередко возникает острая коронарная недостаточность, сопровождающаяся болевым синдромом, нарушением ритма и электрокардиографическими признаками ишемии миокарда. Развитие этого синдрома связано с возникновением шока, сдавлением вен, расширенным правым желудочком, раздражением нервных рецепторов лёгочной артерии.
Дальнейшая клиническая картина заболевания обусловлена формированием инфаркта лёгкого, характеризуется возникновением или усилением болей в грудной клетке, связанных с актом дыхания, одышки, синюшности. Выраженность двух последних проявлений меньше по сравнению с острой фазой заболевания. Появляется кашель, обычно сухой или с отделением скудной мокроты. В половине случаев наблюдается кровохарканье. У большинства больных повышается температура тела, обычно устойчивая к действию антибиотиков. При исследовании выявляется стойкое учащение сердечного ритма, ослабление дыхания и влажные хрипы над поражённым участком лёгкого.
Подострое лёгочное сердце
Подострое лёгочное сердце клинически проявляется внезапной умеренной болью при дыхании, быстро проходящей одышкой и учащённым сердцебиением, обмороком, нередко кровохарканьем, симптомами плеврита.
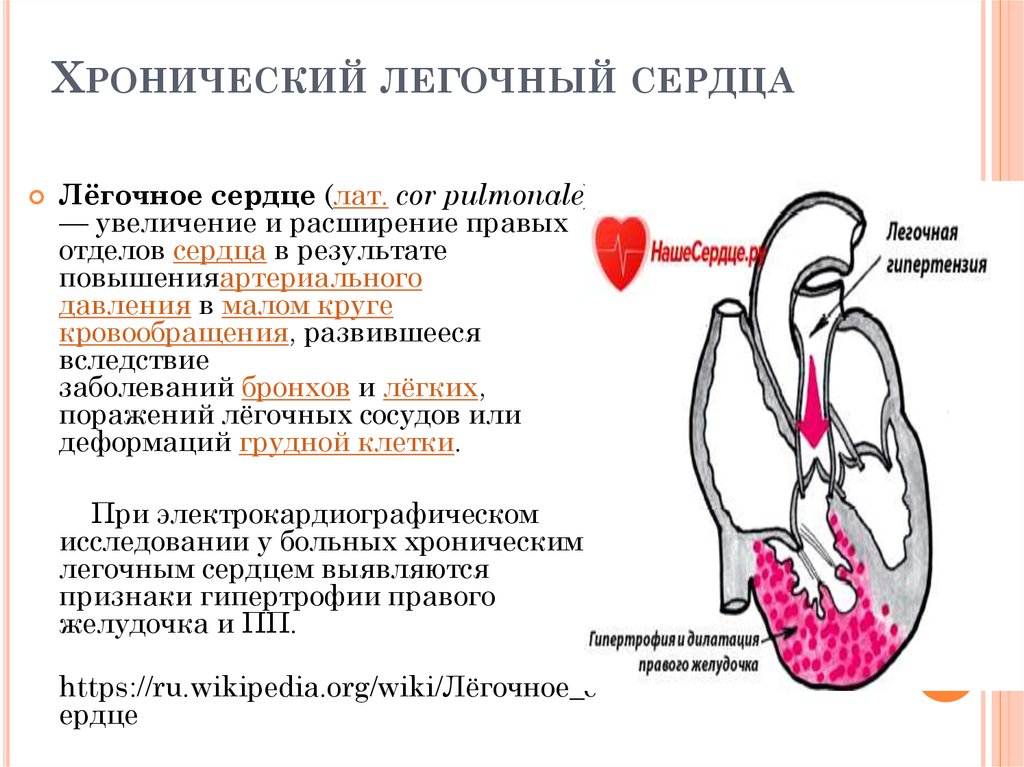
Хроническое лёгочное сердце
Следует различать компенсированное и декомпенсированное хроническое лёгочное сердце.
В фазе компенсации клиническая картина характеризуется главным образом симптоматикой основного заболевания и постепенным присоединением признаков увеличения правых отделов сердца. У ряда больных выявляется пульсация в верхней части живота. Основной жалобой больных является одышка, которая обусловлена как дыхательной недостаточностью, так и присоединением сердечной недостаточности. Одышка усиливается при физическом напряжении, вдыхании холодного воздуха, в положении лёжа. Причинами болей в области сердца при лёгочном сердце являются обменные нарушения миокарда, а также относительная недостаточность коронарного кровообращения в увеличенном правом желудочке. Болевые ощущения в области сердца можно объяснить также наличием лёгочно-коронарного рефлекса вследствие лёгочной гипертензии и растяжения ствола лёгочной артерии. При исследовании часто выявляется синюшность.
Важным признаком лёгочного сердца является набухание шейных вен. В отличие от дыхательной недостаточности, когда шейные вены набухают в период вдоха, при лёгочном сердце шейные вены остаются набухшими как на вдохе, так и на выдохе. Характерна пульсация в верхней части живота, обусловленная увеличением правого желудочка.
Аритмии при лёгочном сердце бывают редко и обычно возникают в сочетании с атеросклеротическим кардиосклерозом. Артериальное давление обычно нормальное или пониженное. Одышка у части больных с выраженным снижением уровня кислорода в крови, особенно при развитии застойной сердечной недостаточности вследствие компенсаторных механизмов. Наблюдается развитие артериальной гипертонии.
У ряда больных отмечается развитие язв желудка, что связано с нарушением газового состава крови и снижением устойчивости слизистой оболочки системы желудка и 12-перстной кишки.
Основные симптомы лёгочного сердца становятся более выраженными на фоне обострения воспалительного процесса в лёгких. У больных лёгочным сердцем имеется наклонность к понижению температуры и даже при обострении пневмонии температура редко превышает 37 °C.
В терминальной стадии нарастают отёки, отмечается увеличение печени, снижение количества выделяемой мочи, возникают нарушения со стороны нервной системы (головные боли, головокружение, шум в голове, сонливость, апатия), что связано с нарушением газового состава крови и накоплением недоокисленных продуктов.
Профилактика

Чтобы предупредить развитие легочного сердца, в первую очередь, проводится профилактика заболеваний легких, а при появлении болезни — своевременное лечение. Осенью и зимой людям, страдающим хроническими болезнями легких, рекомендуется избегать контакта с носителями вирусной инфекции, чтобы предотвратить обострение заболевания.
Немаловажное значение для профилактики болезни играет исключение контакта с веществами, раздражающими слизистую оболочку бронхов. Именно поэтому пациент должен отказаться от курения
Также нужно постараться находиться как можно меньше в среде с большой запыленностью воздуха и избегать использования аэрозолей. Не стоит запускать лечение непродуктивного кашля, раздражающего дыхательные пути.
Чтобы облегчить отхождение мокроты и улучшить проходимость бронхов, рекомендуется употребление достаточного количества жидкости (до 1,5 литра в сутки). Более эффективно удаляет мокроту, накопившуюся за ночь, постуральный дренаж с предварительной ингаляцией бронходилататора. В последнее время лечение муколитическими средствами и отхаркивающими препаратами не оказывает существенного влияния на проходимость бронхов.
При появлении признаков болезни не стоит затягивать визит к специалисту. Своевременная диагностика заболевания поможет снизить риск развития осложнений.
Осложнениями заболевания могут быть:
- Обмороки при физической нагрузке.
- Периферические отеки.
- Геморрой.
- Недостаточность трехстворчатого клапана.
- Острое легочное сердце часто осложняется отеком легкого, вследствие чего значительно возрастает риск летального исхода.
- Недостаток кислорода при физической нагрузке (гипоксия).
- Язва желудка.
- Периферическая венозная недостаточность (варикозное расширение вен).
- Цирроз печени.
Если хроническое легочное сердце переходит в фазу декомпенсации, то прогноз для работоспособности, продолжительности и качества жизни отрицательный. Уже на ранних этапах болезни работоспособность у пациентов с легочным сердцем диктует необходимость рационального труда и решения вопроса о присвоении группы инвалидности. Раннее начало лечения улучшает трудовой прогноз и увеличивает продолжительность жизни.
Чтобы никогда не услышать такого диагноза, как «легочное сердце», необходимо всю жизнь соблюдать простые правила профилактики:
- Отказ от вредных привычек.
- Своевременное лечение заболеваний бронхолегочного аппарата.
- Умеренная физическая активность.
Следуя этим советам, вы сможете предупредить заболевания не только легких и сердца, но и всего организма.
Вывести все публикации с меткой:
Рекомендации читателям СосудИнфо дают профессиональные медики с высшим образованием и опытом профильной работы.
На ваш вопрос ответит один из ведущих авторов сайта.
Причины и патогенез
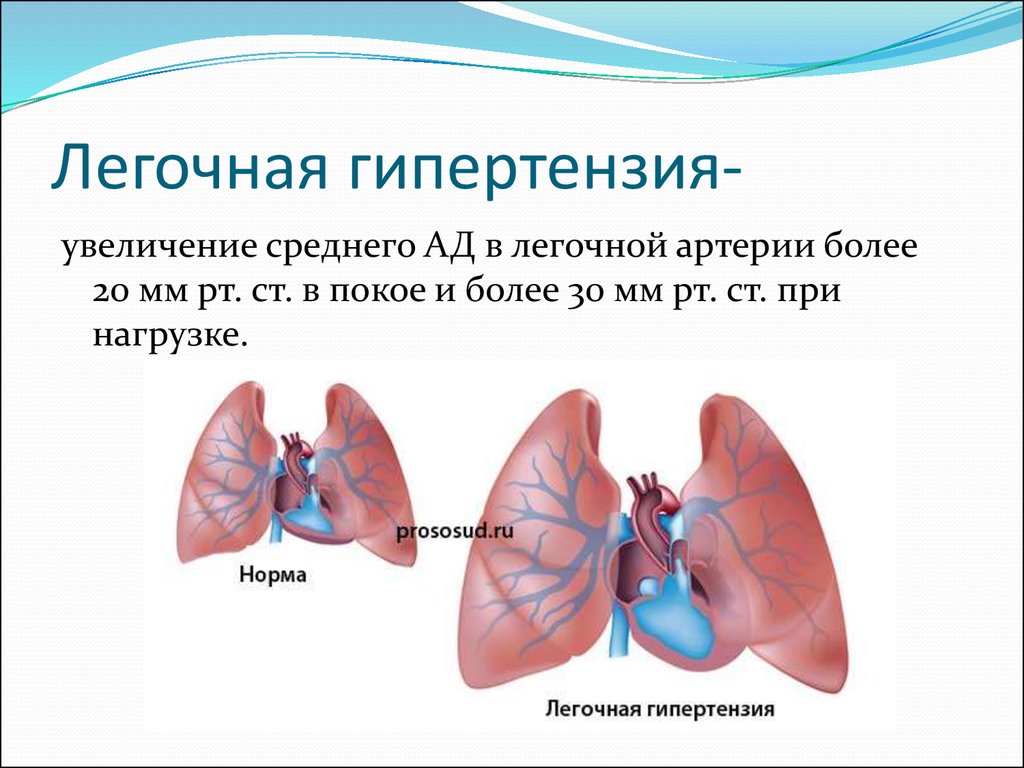
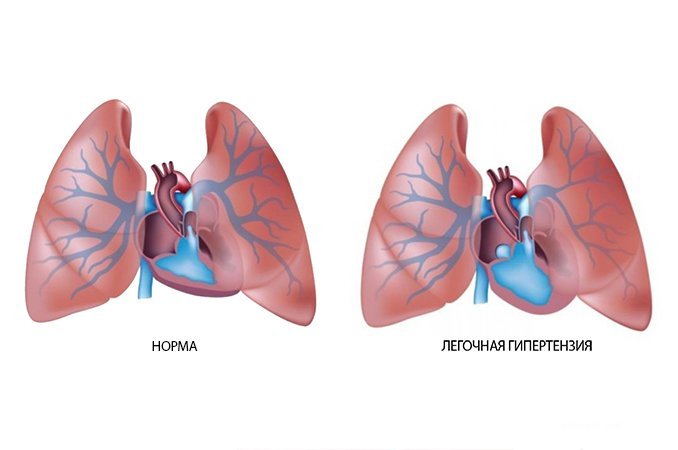
Болезни легких могут привести к легочной артериальной гипертензии, если имеют место такие механизмы:
- вазоконстрикция, вызванная гиперкапнией, гипоксией или двумя состояниями
- потери капиллярного русла (в том числе по причине легочной тромбоэмболии или хронической обструктивной болезни легких)
- гипертрофия среднего слоя стенки артериол
- искусственная вентиляция легких
Бронхолегочная форма легочного сердца может иметь такие причины:
- бронхиальная астма
- хронический обструктивный бронхит
- эмфизема легких
- бронхиолит
- поликистоз легких
- диффузный пневмосклероз различного генеза
- туберкулез
- бронхоэктазы
- пневмокониоз
- саркоидоз
- синдрома Хаммена – Рича и т.д.
Торакодиафрагмальная форма заболевания может иметь такие причины:
- болезнь Бехтерева
- кифосколиоз
- патологии плевры
- полиомиелит
- патологии диафрагмы (при парезе диафрагмы, пневмосклерозе и т.д.)
Васкулярная форма может быть вызвана такими причинами:
- легочные васкулиты
- первичная легочная гипертензия
- сдавление легочного ствола аневризмой аорты
- тромбоэмболия ветвей легочной артерии
- опухоли средостения
- атеросклероз легочной артерии
Легочная гипертензия увеличивает постнагрузку на правый желудочек. Потому развивается такой патогенез, как и при сердечной недостаточности. Увеличивается конечное диастолическое и центральное венозное давление, дилатация и гипертрофия желудочка. Нагрузка на правый желудочек может возрастать от повышения вязкости крови. Последний процесс связан с вызванной гипоксией полицитемией. В части случаев недостаточность правого желудочка может вызвать патологию левого желудочка, когда выбухающая в полость левого желудочка межжелудочковая перегородка затрудняет наполнение левого желудочка, из-за чего возникает диастолическая дисфункция.
Острое легочное сердце зачастую формируется при искусственной вентиляции легких (которая назначается при диагнозе «острый респираторный дистресс-синдро) или массивной эмболии легочной артерии. Легочное сердце в хронической форме чаще всего развивается при ХОБЛ (эмфизема, хронический бронхит). Реже развитие может происходить при обширной потере ткани легкого, что бывает при травме и хирургическом вмешательстве. Среди причин хронического легочного сердца:
- кифосколиоз
- интерстициальный легочный фиброз
- нервно-мышечные нарушения
- ожирение с альвеолярной гиповентиляцией
- идиопатическая альвеолярная гиповентиляция
У больных хронической обструктивной болезнью легких инфекция в данном органе или обострение болезни могут привести к перегрузке правого желудочка. При хроническом легочном сердце возрастает риск венозной тромбоэмболии.
Проявления хронической формы
Сопровождается признаками основного диагноза и кардиальными симптомами, описанными выше. Болезнь течет эпизодически. Каждый приступ дает указанную клиническую картину.
На постоянной основе сохраняются такие моменты:
- Одышка. Даже при минимальной физической активности и в состоянии покоя.
- Кашель. Усиливается в положении лежа. Сопровождает пациента постоянно, периоды отсутствия симптома достигают нескольких суток максимум.
- Увеличение печени. Как итог — асцит, возможна недостаточность с энцефалопатией, интоксикационными явлениями.
- Отеки нижних конечностей.
- Набухания вен шеи.
- Ускоренное сердцебиение или тахикардия.
Это усредненная клиническая картина. На деле все зависит от основного диагноза.
Так, на фоне туберкулеза возникает кровохаркание, возможны массивные излияния, патологическая потеря веса, кахексия. Ботулизм дает параличи, запоры, помутнения сознания и т.д.
В зависимости от симптоматики нужно действовать тем или иным образом. Предполагаемые неотложные состояния требуют вызова скорой помощи.
3Механизмы формирования болезни
Стадии сужения просвета легочной артерии
К функциональным каскадным механизмам относят:
- Сужение мелких ветвей легочной артерии. Спазм артериол и капилляров возникает в ответ на уменьшение содержания О2 в альвеолах, на гипоксию. Из-за чрезмерного спазма капилляров и сосудов более крупного калибра движение по ним крови встречает сопротивление — повышается давление в легочной артерии.
- Повышение выделения активных веществ. При нарастании кислородного голодания в легочной ткани, выделяется ряд специфических веществ, имеющих биологическую активность — гистамин, серотонин. Эти вещества вызывают еще больший сосудистый спазм и повышают легочное давление.
- Недостаточное выделение расширяющих сосуды веществ. Простациклин и оксид азота в норме оказывают на сосуды расширяющее или дилатирующее действие. Но при имеющиеся вазоспазме эндотелий сосудов начинает вырабатывать меньше веществ, ответственных за сосудистое расширение.
Повышение тягучести крови
- Повышение давления внутригрудного. При бронхолегочных заболеваниях, особенно имеющих затяжное, длительное течение, происходит данный процесс. Этому способствует частый надсадный кашель, характерный для данных состояний.
- Повышение тягучести крови. Из-за кислородного «голода» повышается выработка эритроцитов, возрастает вязкость крови, развивается склонность к гиперкоагуляции и повышенному тромбообразованию. Микротромбы закупоривают просвет капилляров и мелких сосудов, способствуя еще большему нарастанию внутрилегочного давления.
- Часто возникающие инфекции бронхолегочного дерева. Обострения заболеваний легких, персистирующие инфекции усугубляют дефицит кислорода и способствуют спазму сосудов системы малого круга. Также они создают интоксикацию организма, последствия которой негативно сказываются на сердечной мышцы с развитием миокардиодистрофии.
В результате вышеописанных изменений общая площадь капилляров легких значительно уменьшается, развиваются анатомические кардиальные изменения в виде гипертрофии и расширения правых отделов сердца, расширения ствола легочного диаметре, утолщение ее стенки. Уже при сокращении площади капилляров, оплетающих ткань легких, на 15% появляется яркая клиника хронического легочного сердца.