Эффективные методы лечения
Тактика лечения определяется, исходя из причин заболевания, клинических проявлений, степени тяжести. Терапия может состоять из:
- приема лекарственных средств;
- гемодиализа (при почечной недостаточности);
- хирургического вмешательства;
- коррекции питания и образа жизни.
На заметку! При первичном гиперпаратиреозе с гиперкальцемией ниже 3 ммоль/л женщина, как правило, находится под постоянным динамическим наблюдением. Специфического лечения не требуется.
Консервативная терапия
При уровне кальция выше 3 ммоль/л назначается медикаментозная терапия, задача которой – устранить гиперкальцемию. Если случай не осложненный почечными нарушениями, женщине рекомендуется пить больше воды.
Для замедления вымывания кальция из костей назначаются бифосфонаты:
- Бондронат;
- Зомета.
Во время приема данной группы лекарств могут быть побочные эффекты в виде мышечных болей, повышения температуры, высокого креатинина в крови.
Для снижения синтеза ПТГ могут быть назначены кальцимиметики (Цинакалцет). Но эффективность таких средств при гаиперпаратиреозе еще не изучена до конца.
Дополнительно может рекомендоваться прием:
- фторсодержаших препаратов (Кореберон);
- метаболитов витамина D (Кальцитриол);
- регенеративных средств (Остеохин).
Женщинам в период менопаузы дополнительно назначаются женские половые гормоны, чтобы уменьшить прогрессирование остеопороза.
Радикальные способы
Показаниями для операции являются:
- опухоли паращитовидных желез;
- критическая степень гиперкальцемии;
- существенное сокращение костной массы;
- нарушение работы почек.
При гиперпаратиреозе проводят субтотальную или тотальную паратиреоидэктомию. В первом случае остается около 50-70 г тканей органа. Во втором случае железы удаляются полностью.
Особенности и правила питания
При гиперпаратиреозе женщинам необходимо пересмотреть свой рацион. Питание должно ограничить употребление продуктов с высоким содержанием кальция, увеличить фторсодержащую пищу.
Из рациона следует исключить:
- молоко и кисломолочные продукты;
- соль;
- полуфабрикаты;
- кофе.
Рекомендуется обогатить рацион:
- рыбой;
- мясом;
- зерновыми культурами;
- грецкими орехами.
Средства народной медицины
Проверенные рецепты:

- Измельчить листья грецкого ореха. Сложить их в банку. Залить водкой. Оставить на 2 недели в темном месте, плотно закупорить. Принимать сначала по 10 капель дважды в день. Постепенно дозировку увеличить до 1 чайной ложки.
- Высушить и измельчить корни подсолнуха. 1 ложку корней проварить в 0,5 л воды около 10 минут. Пить по 1 стакану 3 раза в день.
- Залить стакан перегородок грецких орехов 0,5 л водки. Добавить 50 гвоздичек. Настоять 2 недели, время от времени встряхивать. Пить по 1 чайной ложке натощак. Запить большим количеством чистой воды.
- Смешать измельченные грецкие орехи, семена льна, гречишный мед (по стакану). Принимать 1 раз в неделю в течение дня. Есть в этот день только приготовленное средство, пить чай или воду. Следует помнить, что этот рецепт подходит женщинам только с первичной формой гиперпаратиреоза.
Гиперпартиреоз у женщин можно вылечить, если выявить его на ранних стадиях и своевременно провести терапию. При легкой форме патологии пациенты быстро могут восстановить функции паращитовидных желез, привести в норму уровень гормонов. Прогрессирование гиперпаратиреоза может стать причиной серьезных осложнений (особенно опасна почечная форма). При любых подозрениях на проблемы с эндокринной системой нужно обращаться к специалисту и обследовать организм.
В нижеследующем видео рассмотрена наиболее частая форма гиперпаратиреоза — первичная: основные причины развития, этапы диагностики и суть лечения:
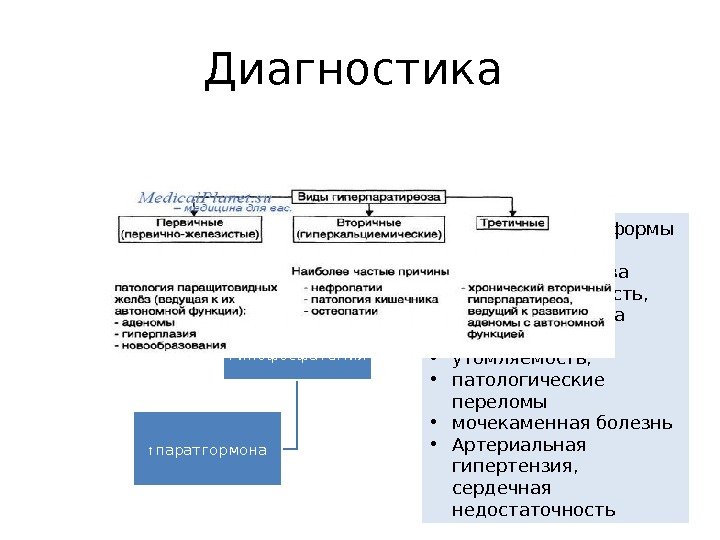
Диагностика
-
Лабораторная диагностика:
Рутинные методы:
- Повышение сывороточной концентрации кальция и его ионизированной формы.
- Гиперкальциемия в сочетании со снижением уровня неорганических фосфатов.
- Резко положительная проба Сулковича (экскреция кальция с мочой превышает 200 мг/сут), однако при нарушении функции почек этого может не наблюдаться.
- Положительная проба с тиазидными диуретиками.
- Отрицательная проба с гидрокортизоном.
Инструментальная диагностика:
- Ультразвуковое исследование — наиболее простой и дешёвый метод инструментальной диагностики образований паращитовидных желез — УЗИ может применяться интраоперационно для поиска желёз. Результаты очень сильно зависят от опыта врача УЗ-диагностики, так как часто за паращитовидные железы принимают узлы щитовидной железы, лимфатические узлы, мышцы, сосуды и так далее.
- Компьютерная томография с внутривенным контрастированием — очень чувствительный метод исследования, его примущество заключается в том, что можно выявлять загрудинные паращитовидные железы.
- Радионуклидная диагностика — оценка функциональной активности образований паращитовидных желёз.
Осложнения гиперпаратиреоза
Гиперкальциемический криз — одно из самых тяжелых осложнений, которое может угрожать больному. К факторам риска относятся: прием витаминов D и кальция, а также тиазидных диуретиков (понижают в моче кальций) в избыточном количестве, продолжительный постельный режим. При гиперкальциемии может возникнуть криз мгновенно (Ca в крови от 3,5 до 5 ммоль/л, при составе от 2,15 до 2,50 ммоль/л), возникают симптомы острого характера.
В таком состоянии может наблюдаться повышенная температура тела 39-40 °С, рвота, боли в эпигатрии, сонливость, кома. Быстро увеличиваются ощущение слабости в теле и появляется обезвоживание. Могут возникнуть серьезные осложнения: развиваются мышечная атрофия, диафрагмы межреберных мышц. Появляются пептические язвы (кровяные), тромбозы, перфорации, отек легких.
Когда данное осложнение возникает, смертность составляет 60% и выше.
Спровоцировать его могут: беременность, инфекции, дегидратация, интоксикация, массивный выход кальция в кровь, запущенное состояние первичного гиперпаратиреоза.
Лечение гиперпаратиреоза
При гиперпаратиреозе необходимо будет лечение в срочном порядке. Основным в лечении будет хирургическое вмешательство, при гиперкальциемическом кризе вмешательство проводится в экстренном порядке. Большая часть времени уходит на то, чтобы найти опухоли, когда проходит операция. Если обнаружена висцеропатическая форма заболевания, что подтверждено обследованием (высокая концентрация паратгормона), то в таком случае операция проводится даже без проведения топической диагностики.
Операционное вмешательство — один из основных методов, чтобы спасти пациента, если диагноз гиперпаратиреоз или его первичная форма.
Если пациенты возрастом выше пятидесяти лет, то операцию осуществляют:
- при обнаружении прогрессивного остеопороза;
- если норма креатинина от возрастной нормы меньше тридцати процентов;
- если состав Са выше 3 ммоль/л, если есть острые симптомы гиперкальциемии;
- если имеются осложнения, обусловленные гиперпаратиреозом первичным.
При принятии решения операцию не проводить, больные должны употреблять норму жидкости, которую им необходимо, больше двигаться, чтобы не возникла гиподинамия. При лечении противопоказаны сердечные гликозиды и тиазидовые диуретики. Также нужно следить за артериальным давлением, если у больных постменопауза, прописываются эстрогены. Через полгода нужно проходить обследование. Именно оно позволит определить состав креатинина плазмы, кальция, клиренса креатинина. Каждый год проводить обследование брюшной части с использованием ультразвукового метода.
При гиперплазии паращитовидных желез нужна подсадка желез. Их удаляют и добавляют в предплечье клетчатки.
Эктопированный гиперпаратиреоз
Эктопированный гиперпаратиреоз или псевдогиперпаратиреоз происходит при опухолях, имеющих злокачественный тип (раке молочной железы и бронхогенном), которые имеют способность создавать паратгормоны, при наличии аденоматозах второго и первого вида.
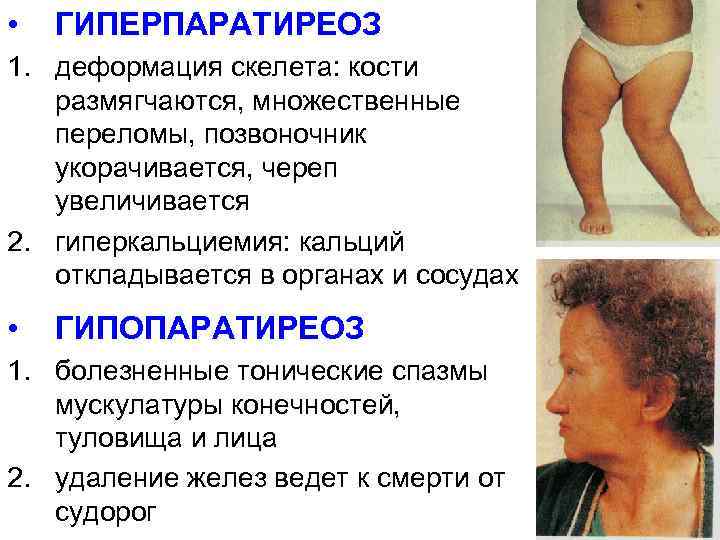
Появление заболевания гиперпаратиреоза происходит в связи с избыточном количеством паратгормона, в результате чего он выводит из костной ткани кальций и фосфор. При этом кости теряют свою структуру, они становятся мягкими, наблюдается искривление, переломы могут происходить чаще, чем это может быть в обычных условиях.
Гиперкальциемия (состав кальция завышен в крови) провоцирует слабость мышц, выделяется с мочой избыточный Ca. Постоянное мочеиспускание сопровождается сильной жаждой, появляется нефролитиаз (болезнь почек), соли кальция образуются в почках.
Во время заболевания гиперпаратиреоз может возникнуть артериальная гипертензия, в результате воздействия на сосуды избыточного кальция.
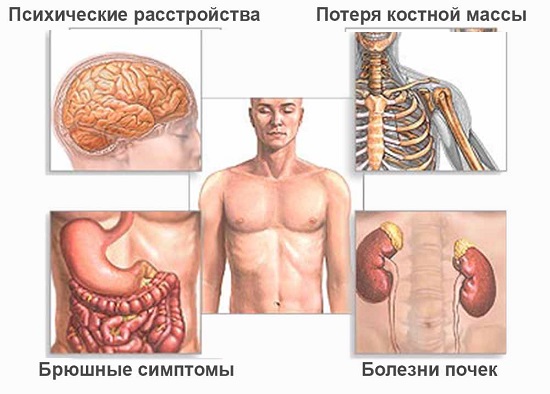
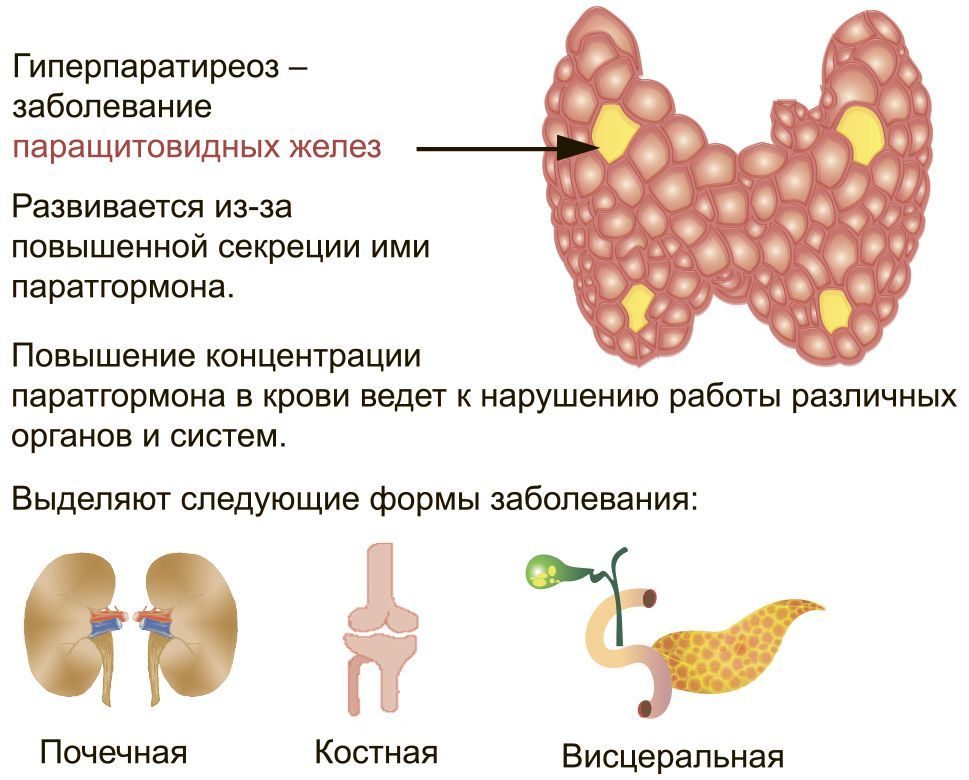
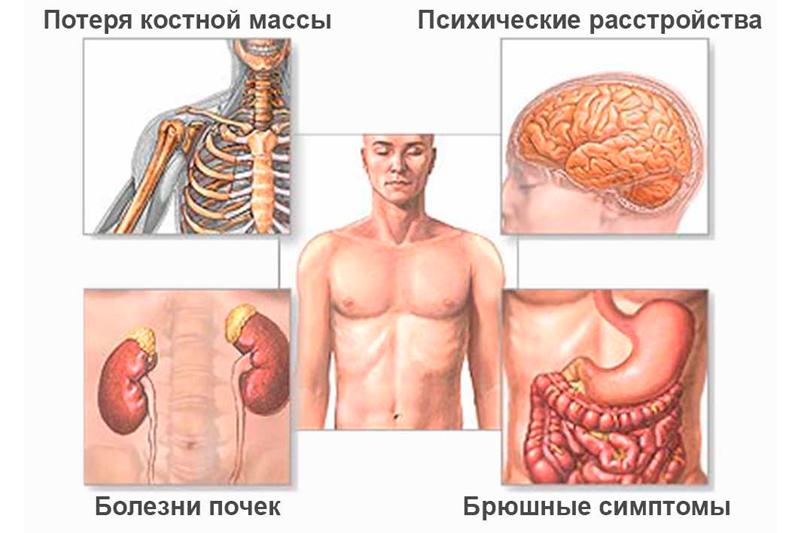
Что такое гиперпаратиреоз
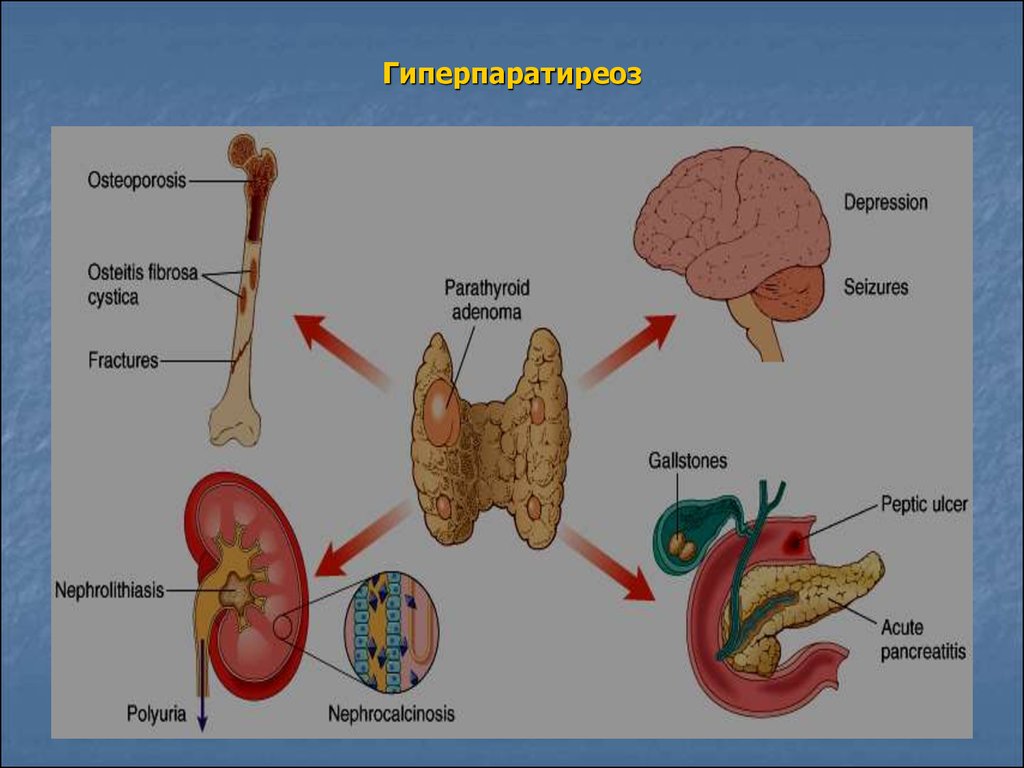
В области щитовидных желез человека находятся паращитовидные железы. Это небольшие круглые плоские образования, расположенные попарно с обеих сторон трахеи. Они вырабатывают паратгормон, который отвечает за кальциево-фосфорный баланс в организме. Он ускоряет всасывание кальция в кишечнике и выведение его из костной ткани, а также выведение фосфора с мочой. При различных патологиях эти железы начинают усиленно продуцировать паратгормон. Из-за этого концентрация кальция в крови повышается, а фосфора, наоборот, падает.
Эти обменные нарушения отражаются на состоянии многих органов и систем. Страдают желудочно-кишечный тракт, почки, нервная система, органы зрения. Но особенно сильно поражается опорно-двигательный аппарат. Ведь повышение уровня кальция в крови приводит к его недостаточности в костях. Из-за этого они становятся хрупкими, развивается остеопороз и различные деформации скелета.
Началось исследование паращитовидных желез и этой патологии еще в начале 20 века. Но тогда гиперпаратиреоз считался неизлечимым заболеванием и чаще всего приводил к смертельному исходу. Ведь обнаружить его на начальных стадиях не было возможности. Только в 70-е годы стали делать анализы на уровень кальция и паратгормона в крови. Это позволило выявлять больных с первичным гиперпаратиреозом на начальных стадиях.
Эта патология поражает примерно 1% людей. Развивается гиперпаратиреоз чаще всего с возрастом. Больше всего случаев заболевания приходится на людей старше 40 лет.
Характерно, что женщины болеют в 2-3 раза чаще мужчин. Особенно заметно это преобладание в период менопаузы, так как колебания гормонального фона нарушают также работу паращитовидных желез.
Редко, но все же иногда встречается гиперпаратиреоз у детей. В основном это связано с наследственными эндокринными заболеваниями.
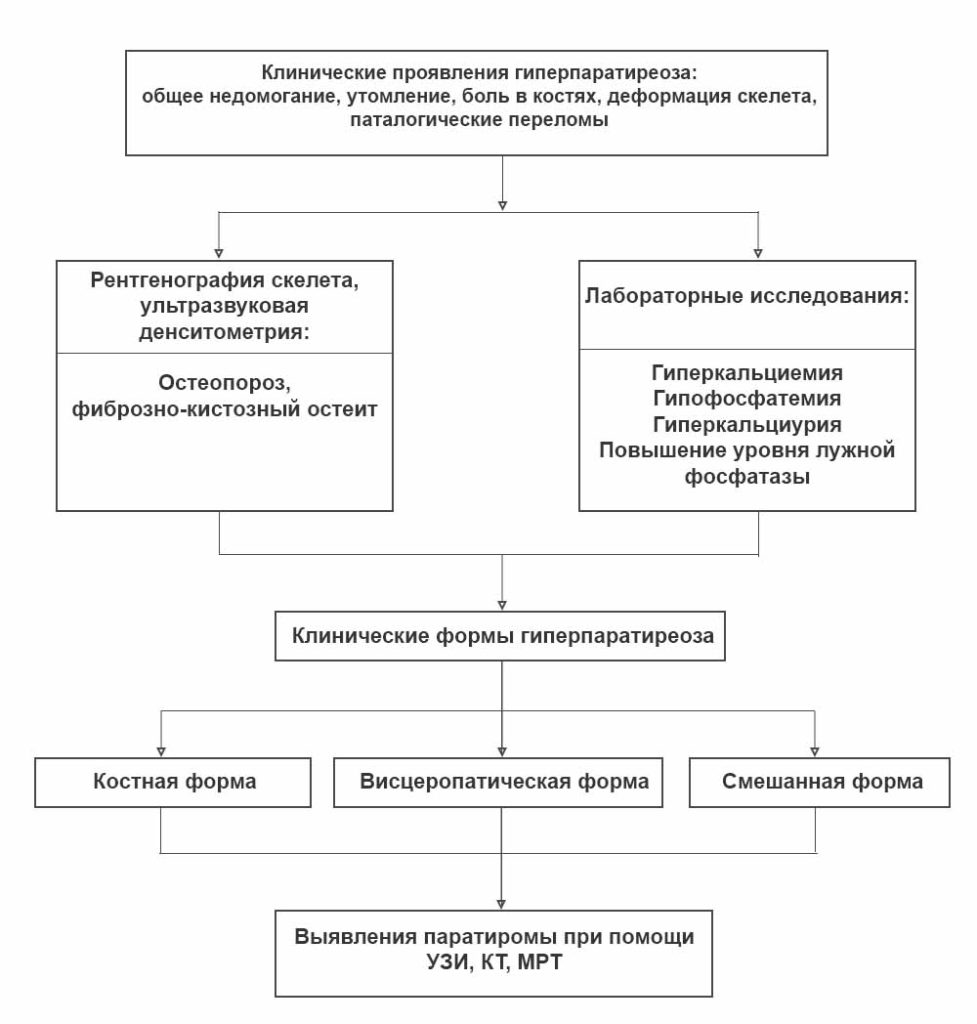
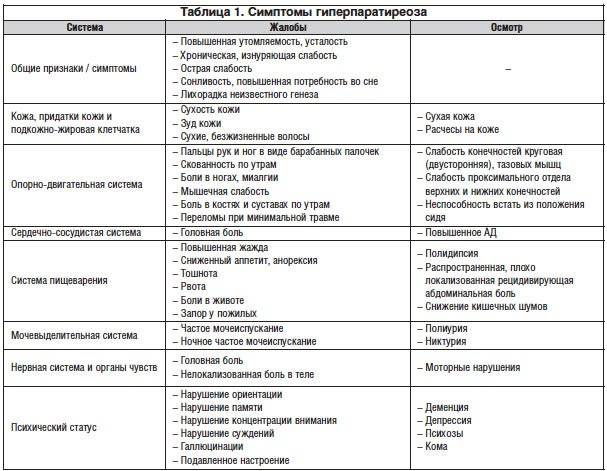
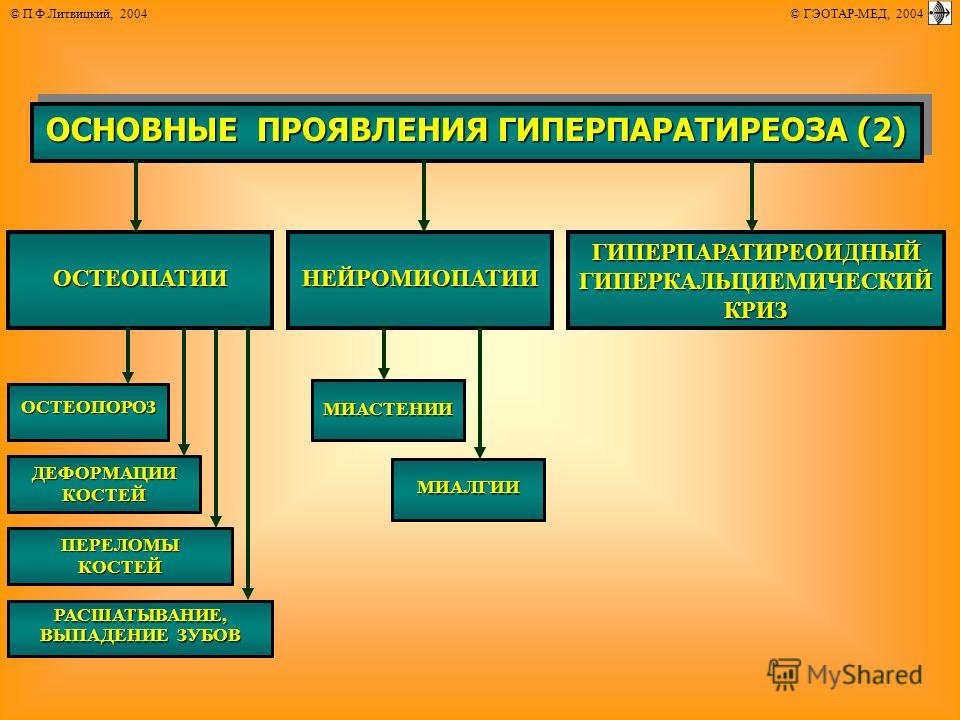
Симптомы гиперпаратиреоза
В некоторых случаях данная эндокринопатия протекает без каких-либо клинических проявлений, и выявляется совершенно случайно в ходе лабораторной диагностики.
Ранние симптомы гиперпаратиреоза:
- слабость мышц;
- высокая утомляемость даже при незначительной физической нагрузке;
- проблемы при ходьбе («переваливающаяся» походка);
- эмоциональная нестабильность;
- немотивированное чувство тревоги;
- депрессия;
- ухудшение способности к запоминанию.
Обратите внимание: на фоне продолжительного течения патологии кожные покровы пациента приобретают землисто-серый оттенок. У больных пожилого и старческого возраста не исключено развитие тяжелых расстройств психики
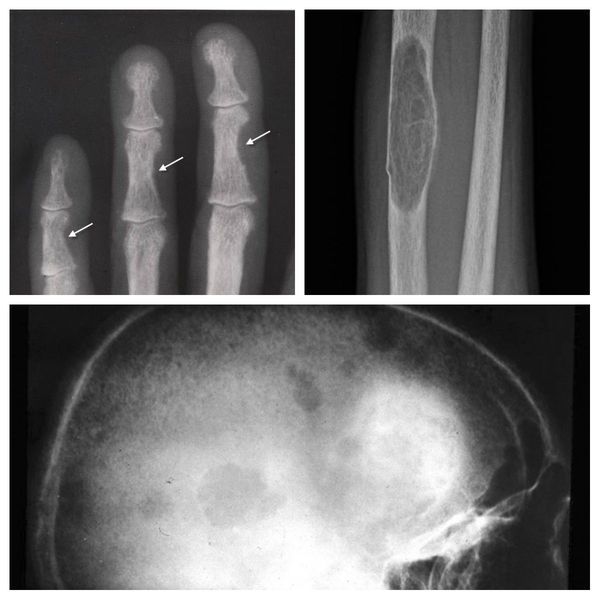
Достаточно часто у пациентов параллельно развиваются мочекаменная и язвенная болезнь, а также остеопороз, сопровождающийся, в частности, искривлением трубчатых костей нижних конечностей. При запущенном гиперпаратиреозе патологические переломы могут возникать при обычных движениях. Поражение костной ткани челюстей приводит к патологической подвижности и потере здоровых зубов. Больные нередко предъявляют жалобы на боли в разных костях и позвоночном столбе. Переломы не сопровождаются интенсивным болевым синдромом, но очень долго срастаются; довольно часто при этом формируются т. н. ложные суставы. В области суставов конечностей образуются отложения-кальцинаты. В ходе обследования в области шеи обычно пальпируется образование значительных размеров – аденома паращитовидной железы.
Обратите внимание: патология нередко сопровождается различными деформациями скелета. Могут диагностироваться плоскостопие, искривление позвоночника и уменьшение роста
Клинические проявления висцеропатической формы неспецифичны, и нарастают постепенно.
Частые симптомы:
- тошнота;
- гастралгия (боли в области желудка);
- снижение аппетита;
- рвота;
- повышенное газообразование в кишечнике;
- быстрое и значительное снижение веса.
 В ходе обследования у больных выявляются холецистит, панкреатит и пептические язвы.
В ходе обследования у больных выявляются холецистит, панкреатит и пептические язвы.
Пациенты предъявляют жалобы на постоянную мучительную жажду. Суточный диурез заметно возрастает, а в ходе лабораторных исследований выявляется снижение плотности мочи. Для поздних стадий гиперпаратиреоза характерны нефрокальциноз и почечная недостаточность, сопровождающаяся отравлением организма токсинами (уремией).
Отложения кальция в стенках кровеносных сосудов приводят к снижению их эластичности и склерозированию. Как следствие, снижается трофика тканей. Поражение сосудов сердца нередко становится причиной приступов стенокардии.
Соли кальция могут откладываться в роговице и конъюнктиве. Признаком данного процесса является т. н. «синдром красного глаза» (покраснение склеры с появлением кровоизлияний).
Гиперкальциемический криз рассматривается как одно из наиболее тяжелых осложнений патологии паращитовидных желез. Он представляет серьезную угрозу для жизни больного.
Факторы риска развития криза:
- длительное пребывание на постельном режиме;
- бесконтрольный прием препаратов кальция;
- гипервитаминоз по витамину D.
Осложнение также может быть обусловлено длительным приемом тиазидных диуретиков, которые уменьшают выведение кальция с мочой.
Для гиперкальциемического криза характерно резкое начало с обострением всех ранее проявлявшихся симптомов.
Важно: летальность при кризе составляет более 30%!
Признаки острого состояния:
- гипертермия (39 -40°С);
- рвота;
- интенсивный болевой синдром с локализацией в эпигастральной области;
- сонливость;
- выраженная слабость;
- дегидратация (обезвоживание);
- спутанное сознание;
- кома.
Наиболее серьезными проблемами в данной ситуации становятся миопатия диафрагмы и межреберных мышц, кровотечения, тромбозы и возможный отек легких. Нередко развивается перфорация имеющихся язв желудка и двенадцатиперстной кишки.
Обратите внимание: криз возникает при повышении уровня кальция в крови до 3,5-5 ммоль/л (верхняя граница нормы – 2,5 ммоль/л)
Симптомы гиперпаратиреоза, фото
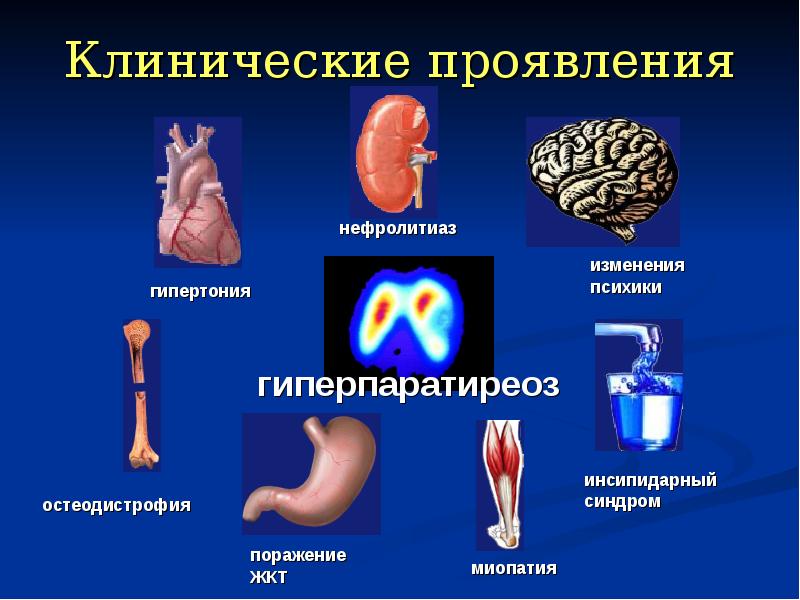
Клиническая картина первичного гиперпаратиреоза, как правило, яркая. У женщин особенно выражены симптомы при тяжелом его течении, которое также характеризуется появлением ряда признаков гиперкальциемии. Основные проявления – нарушения со стороны костей и почек, однако имеются и признаки патологии со стороны других органов и систем.
- деформации костей, боли в них, частые переломы, подагра и псевдоподагра;
- слабость в мышцах, атрофия их;
- кисты в области костей;
- при тяжелых формах – чувство ползания мурашек, жжение, онемение отдельных участков тела (признаки радикулопатий), паралич мышц таза;
- если гиперпаратиреоз формируется в молодом возрасте – килевидная грудная клетка, малая длина трубчатых костей, деформации позвоночника и ребер, расшатывание зубов.
2. Со стороны почек отмечается нарушение их функции, рецидивирующий нефролитиаз (мочекаменная болезнь), кальциноз нефронов.
3. Поражение сосудов (кальцификаты в области клапанов сердца, венечных сосудов, сосудов глаз и головного мозга).
4. Со стороны психики: депрессивные расстройства, раздражительность, сонливость, ухудшение памяти.
5. Со стороны пищеварительного тракта могут иметь место такие нарушения:
- симптомы язвенной болезни желудка и ДПК, частые рецидивы их;
- хронический панкреатит;
- кальциноз клеток поджелудочной железы;
- образование в протоках поджелудочной железы конкрементов;
- симптомы диспепсии (тошнота, рвота, снижение аппетита, расстройства стула (запоры)), а также похудание.
6. Артериальная гипертензия, нарушения ритма сердца.
7. Со стороны суставов – признаки подагры, отложение кальция в области суставных хрящей.
8. Выраженная жажда, выделение большого объема мочи, частые ночные мочеиспускания.
Симптомы вторичного гиперпаратиреоза у женщин варьируются в зависимости от того, каким заболеванием они обусловлены. Третичный гиперпаратиреоз соответствует в плане клинических проявлений предшествующему ему гиперпаратиреозу вторичному – тяжелой форме этой патологии. Различие в том, что концентрация паратгормона в крови при этом далеко выходит за пределы нормальных значений – превышает их в 10, а то и в 20 раз.
Лечение

Терапевтические меры гиперпаратиреозf включают консервативное лечение в сочетании с оперативным вмешательством.
Операция необходима для удаления опухолей или гиперплазированной железистой ткани. Современная хирургия проводит малоинвазивное эндоскопическое вмешательство. После его проведения пациент восстанавливается достаточно быстро. В случае гиперкальциемического криза необходимо экстренное хирургическое вмешательство.
Консервативные меры направлены на понижение уровня кальция в сыворотке крови. К ним относят обильный прием жидкости, внутривенные инфузии физиологического раствора, назначение диуретиков и стероидных гормонов. Также необходимо принимать витамин D для восстановления кальциево-фосфорного баланса.
При удалении онкологических образований назначается курс лучевой терапии и противоопухолевых препаратов.
История
Термин «паращитовидная железа» впервые ввёл шведский профессор Ивар Сандстром из города Висбю. В 1891 г. Фон Реклингхаузен, изучая на аутопсийном материале различные поражения костной системы, выявил своеобразное сочетание признаков и назвал его «osteitis fibrosa cystica generalisata». Патогенетическая связь специфического костного поражения, обнаруженного Реклингхаузеном, с опухолью паращитовидных желез была окончательно установлена к 1925 г., тогда же была выполнена первая операция по удалению паращитовидных желез. Её автор Юлиус фон Хоченег Феликс Мандл стал родоначальником хирургии паращитовидных желез. Успех операции вызвал во всём мире большой интерес к проблеме первичного гиперпаратиреоза. Было описано множество клинических форм этого заболевания, проведены фундаментальные исследования, но первичный гиперпаратиреоз ещё долгое время считали сравнительно редкой болезнью, для которой характерны высокие показатели инвалидизации и смертности, а диагностика возможна лишь при появлении тяжёлых осложнений.
В 70-х годах стало доступно рутинное скрининговое исследование сывороточной концентрации ионизированного кальция. Это способствовало бурному развитию диагностики первичного гиперпаратиреоза и позволило некоторым авторам ввести термин «эпидемия гиперпаратиреоза» — большую часть пациентов с первичным гиперпаратиреозом ранее не выявляли, и лечение получали только пациенты с яркими симптомами заболевания. Разработка и внедрение в диагностический алгоритм радиоиммунологического метода определения паратгормона крови позволили дифференцировать между собой заболевания, протекающие с синдромом гиперкальциемии. Активное повсеместное внедрение лабораторной диагностики позволяет выявить пациентов, страдающих первичным гиперпаратиреозом, на стадии минимальных признаков, малодоступных клиническому распознаванию.
Что это такое?
Гиперпаратиреоз — это патологическое состояние паращитовидных желез, приводящее к повышенной продукции паратгормона. Данный гормон регулирует обмен фосфора и кальция: концентрация последнего в крови нарастает за счет его вымывания из костной ткани. Все последствия патологии касаются органов и систем, чувствительных к изменению уровня данных веществ в организме.
В первую очередь страдают почки, сосудистая (атеросклероз) и костно-мышечная система, ЖКТ, психическое состояние (особенно у пожилых людей).
Гиперпаратиреоз чаще всего диагностируется у людей 20-50 лет. При этом у женщин (особенно в период менопаузы) данный синдром обнаруживается в 2-3 раза чаще мужчин. Болезнь изначально может протекать скрыто или с минимальным набором неспецифических признаков (усталость, снижение аппетита и т. д.). Диагноз устанавливается на основе исследования крови — уровень кальция (ионизированного и общего), паратгормона, фосфора, вит. Д — и анализа мочи на суточный уровень кальция.
Симптомы гиперпаратиреоза
Определить гиперпаратиреоз можно только при диагностике, так как он симптомов может не иметь. Клинические проявления будут зависеть от того, что поражено в большей мере — почки, кости, желудочно-кишечный тракт, неврологическая, психическая сферы.
Во время гиперпаратиреоза у больного может сразу развиваться несколько симптомов, которые связаны с поражением различных органов. Могут появиться заболевания, такие как язва желудка, мочекаменное заболевание, остеопороз и остальные.
К начальным симптомам болезни относятся:
- усталость;
- мышцы становятся более слабыми;
- головные боли;
- при движениях могут возникнуть трудности (во время длительных расстояний и при подъеме);
- походка становится переваливающейся;
- у больных наблюдается плохая память;
- часто наблюдается депрессивное состояние;
- неуравновешенность;
- общая вялость;
- возникает постоянная тревога;
- у больных в возрасте наблюдаются сильные расстройства, носящие психологический характер;
- кожный покров во время продолжительного гиперпаратиреоза приобретает серый цвет;
- боли в стопах;
- расшатывание и выпадение здоровых зубов;
- жажда;
- обильное мочеиспускание;
- значительное похудание.
Во время заболевания, на поздних сроках, часто болят руки и ноги, а также позвоночник. При остеопорозе могут расшатываться челюсти и можно потерять зубы, совершенно здоровые. Происходит деформация скелета человека, он становится меньшего роста. Переломы при заболевании заживают не быстро, даже с возникновением ложных суставов. Периартикулярные кальцинаты возникают во время болезни. Образовываются они в верхних и нижних конечностях. Аденома образовывается в шейной зоне там, где располагаются паращитовидные железы.
Характерных симптомов, во время гиперпаратиреоза висцеропатического не наблюдается, но могут быть:
- рвота;
- болевые ощущения в желудке;
- метеоризм;
- тошнота;
- плохой аппетит и уменьшение веса.
Больные часто страдают пептическими язвами. Они сопровождаются кровяными выделениями, появляются серьезные обострения заболеваний. Возникают симптомы болезни желчного пузыря, поджелудочной железы. Заболевание полиурии сопровождается симптомами сильной жажды, меньше становится плотность мочи. На поздних сроках болезни наблюдаются: почечная недостаточность, а также нефрокальциноз, впоследствии развивается уремия.
Во время гиперкальциемии и гиперкальциурии наблюдается склероз кальциноза сосудов, впоследствие чего происходит нарушение питания органов. В крови Са будет в увеличенном составе, ухудшается состояние сердечно-сосудистой системы, давление повышается и появляется стенокардия. Синдром, который носит название «красного глаза», может возникнуть при кальцификации.
Больные страдают нарушением психической деятельности, наблюдается сонливость, утомляемость, снижение умственных способностей, могут появиться слуховые или зрительные галюцинации, полностью утратится воспроизводство произвольных движений.
Лечение
Врач принимает решение о выборе лечения первичного гиперпаратиреоза с учетом общего состояния пациента, его возраста, симптомов и возможных осложнений заболевания.
Людям с одним из таких критериев, как возраст до 50 лет, почечная недостаточность, значительное увеличение кальция в сыворотке крови, камни в почках, остеопороз, переломы костей, показано хирургическое вмешательство. Тип операции определяется хирургом на основании клинической картины и результатов визуальных тестов.
Люди, которые не согласились на операцию или у которых имеются противопоказания к ней, проходят консервативное лечение с постоянным наблюдением у эндокринолога. Показано следующее:
• для снижения риска развития гиперкальциемии, следует избегать определенных лекарств (например, тиазидных диуретиков) и диет с высоким содержанием кальция (больше 1000 мг в день);
• чтобы снизить риск осложнений со стороны почек, прежде всего следует позаботиться о том, чтобы обеспечить употребление достаточного количества воды (минимум 2 литра воды в день);
• для того, чтобы снизить риск осложнений со стороны костей, следует проводить адекватные физические нагрузки, использовать соответствующие добавки и рассмотреть возможность применения бисфосфонатных препаратов;
• пациентам, у которых имеются противопоказания для хирургического вмешательства, необходимо проверять уровень кальция и креатинина в сыворотке каждые 6-12 месяцев и проводить денситометрию каждые 1-2 года.
Хирургическое вмешательство при первичном гиперпаратиреозе дает возможность полного выздоровления. Лучший прогноз отмечается при отдельных аденомах околощитовидной железы, потому что оставшиеся здоровые околощитовидные железы быстро восстановят баланс кальция. Вскоре после операции следует ожидать снижения уровня кальция в крови.
Причиной дефицита кальция в послеоперационном периоде может быть синдром голодных костей; он основан на прочном связывании кальция костями, ранее лишенными этого элемента.
Хотя при одиночной аденоме околощитовидной железы операция зачастую и дает возможность полного излечения, тем не менее, из-за возможности рецидива заболевания следует периодически контролировать сывороточный кальций.
Информация, представленная в данной статье, предназначена исключительно для ознакомления и не может заменить профессиональную консультацию и квалифицированную медицинскую помощь. При малейшем подозрении о наличии данного заболевания обязательно проконсультируйтесь с врачом!
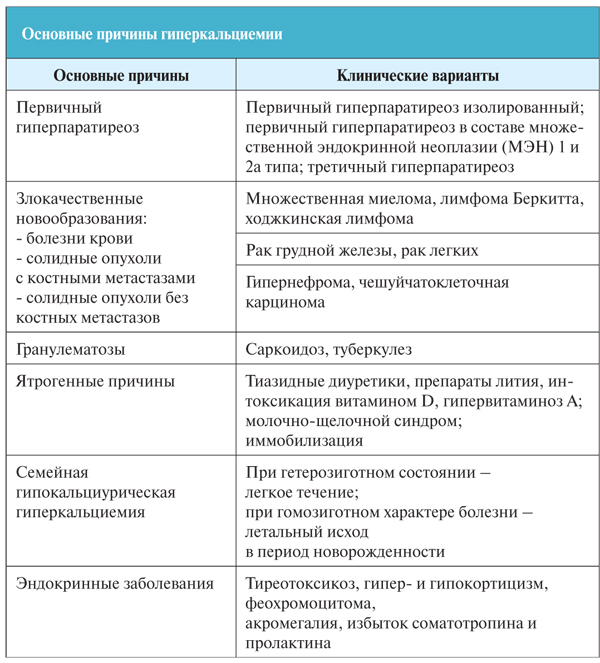
Причины
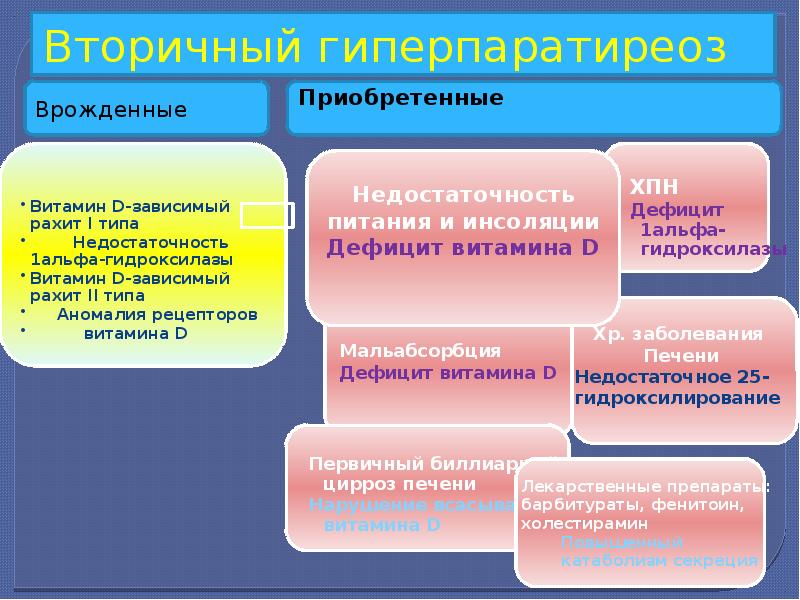
Первичный гиперпаратиреоз представляет собой заболевание, которое может быть вызвано разными причинами. Согласно статистическим данным, недуг чаще всего бывает спровоцирован солитарной аденомой. Вторичный гиперпаратиреоз вызывают следующие факторы:
- Наличие хронической почечной недостаточности. Это заболевание снижает концентрацию кальция в крови и существенно поднимает уровень фосфатов в ней.
- Различные нарушения работы желудочно-кишечного тракта, такие как болезнь Крона, при которой пищеварительная система перестает усваивать определенные питательные вещества.
- Нехватка кальция в результате неправильно организованной системы питания.
Первичный гиперпаратиреоз, как и вторичный, зачастую развивается из-за того, что организм слишком активно выводит фосфор под влиянием паратгормона. В результате подобного сбоя критически повышается концентрация кальция в кровеносной системе, а сам он откладывается неравномерно в пределах организма. Таким образом, на некоторых костях наблюдаются наросты в то время, как другие кости испытывают острый недостаток кальция.
Согласно данным медицинской статистики, у женщин гиперпаратиреоз диагностируется в несколько раз чаще, чем у мужчин. У детей подобное заболевание наблюдается редко, поскольку развивается оно преимущественно у людей в возрасте от 30 лет и старше. Считается, что данный недуг возникает в случайном порядке, однако результаты некоторых исследований говорят о том, что причина его развития может заключаться в том числе и в генетическом факторе.
 Гиперпаратиреоз может быть спровоцирован миеломной болезнью, почечным рахитом и различными костными патологиями
Гиперпаратиреоз может быть спровоцирован миеломной болезнью, почечным рахитом и различными костными патологиями
Это интересно! Вторичный (или алиментарный) гиперпаратиреоз нередко возникает на фоне дефицита витамина D и представляет собой эндокринный сбой, характеризующийся чрезмерно высокой секреторной функцией и синтезом гормона щитовидной железы под названием паратгормон. Длительная стимуляция железы приводит не только к понижению уровня кальция в кровеносной системе, но и провоцирует различные нарушения обмена веществ.
Осложнения заболевания
Главным, опасным для жизни осложнением патологии считается гиперкальциемический криз. Его развитие наблюдается, если фосфор в крови наблюдается в пониженном количестве, а содержание кальция больше 3,6 ммоль/л.
Подобные последствия наблюдаются чаще всего в случае первичной формы болезни, которая сопровождается высоким уровнем этого элемента. Также причины могут заключаться в злокачественной опухоли, секретирующей ПТГ-связанный протеин и сопровождающейся тяжёлым отравление витамином Д.
Криз сопровождается усиленным размягчением и разрушением костной ткани и выведением из неё кальция. При этом элемент быстро поглощают почки, его содержание в крови резко увеличивается.

Также наблюдается:
- Уменьшение частоты сокращений сердца.
- Повышенное выделение мочи и жажда, которую нельзя утолить. В более позднем периоде количество мочи за сутки снижается.
- Возрастание температуры тела до сорока градусов.
- Сильные спазмы в области живота, из-за которых может разорваться слизистая, прорваться язва.
- Все признаки нарушения функций почек до коматозного состояния.
Это состояние требует срочной помощи медиков.
Оно может быть спровоцировано инфекционными процессами в организме, неожиданными переломами, отравлением, беременностью, избыточным употреблением кальция, употреблением антацидов.
Заболевания на «Г»:
- Гипертиреоз
- Гипотиреоз
- Гиперактивный мочевой пузырь
- Гиперкальциемия
- Гипокальциемия
- Гипертоническая болезнь (гипертония)
- Гепатит алкогольный
- Грибок кожи
- Гемобластоз
- Гепатит С
- Гемофилия
- Гепатит E
- Гонорея
- Гирсутизм
- Гидроцефалия
- Герпес
- Глисты (гельминтоз)
- Гестоз
- Гемианопсия
- Гидраденит
- Глоссит
- Гипертрихоз
- Гингивит
- Гемангиома
- Гиперпролактинемия
- Гепатит D
- Гиперсомния
- Гепатит B
- Гемохроматоз
- Гипертонический криз
- Гонартроз
- Гинекомастия
- Глоссалгия
- Гастрит атрофический
- Гиперплазия эндометрия
- Гепатит А
- Геморрой
- Гипертермия
- Гипогонадизм
- Гипотрофия
- Глаукома
- Гастрит эрозивный
- Гиперпаратиреоз
- Грыжа пищеводного отверстия диафрагмы
- Грипп
- Гематома
- Гигрома
- Гипертрофия малых половых губ
- Гастрит
- Гайморит
- Все заболевания на «Г»
Почему возникает эта патология?
Причины первичного гиперпаратиреоза:
- аденомы железы (одиночные или множественные);
- диффузная гиперплазия;
- злокачественное новообразование с гормональной активностью (очень редко).
Обратите внимание: примерно у каждого десятого больного гиперпаратиреоз развивается параллельно с гормональными опухолями, локализованными вне паращитовидных желез. Первичная форма эндокринопатии может быть генетически обусловлена
Наследственный гиперпаратиреоз сочетается другими патологиями желез внутренней секреции
Первичная форма эндокринопатии может быть генетически обусловлена. Наследственный гиперпаратиреоз сочетается другими патологиями желез внутренней секреции.
Механизм развития вторичной разновидности патологического состояния – компенсаторный. Секреция паратгормона повышается в ответ на продолжительную гипокальциемию и нарушения кальциевого-фосфорного обмена, характерных для гиповитаминоза D, ХПН и синдрома мальабсорбции.
Третичная разновидность обусловлена формированием независимо действующей аденомы парщитовидной железы. Она возникает на фоне длительного течения вторичного гиперпаратиреоза в отсутствие адекватной терапии.
Обратите внимание: внекоторых случаях диагностируется такая патология, как псевдогиперпаратиреоз. Он появляется на фоне раковых опухолей различной локализации
Некоторые злокачественные образования способны синтезировать вещество, сходное с паратгормоном.
Симптоматика и проявление патологии

Клинические проявления гиперпаратиреоза зависят от его формы. Симптомы первичного гиперпаратиреоза могут отличаться, в зависимости от его подвидов.
Общими признаками болезни могут быть:
- повышение давления;
- потеря веса;
- «утиная» походка;
- быстрая утомляемость;
- мышечные парезы, слабость;
- ухудшение мозговой деятельности;
- нарушение эмоционального равновесия.
Костная форма
Для данной формы гиперпаратиреоза характерны свои специфические проявления:
- частые внезапные переломы костей, их деформация в местах переломов;
- образование кист в костях (булавовидных вздутий);
- болевые ощущения ноющего характера в суставах, спине, кистях рук;
- уменьшение роста;
- патологическая гибкость костных тканей.
Почечный вид патологии
Встречается почти в половине случаев первичного гиперпаратиреоза. Для почечной формы характерны:
- почечные колики;
- частые мочеиспускания;
- кровь в урине.
Продолжительное течение заболевания приводит к инфицированию почек и развитию пиелонефрита. Появляется боль в пояснице, поднимается температура. Гиперкальциемия на фоне гиперпаратиреоза у женщин способствуют накоплению кальция в почечных тканях (нефрокальциноз).
Желудочно — кишечная форма
При этой разновидности болезни развивается язва желудка. В связи с этим появляются характерные жалобы:

- болевой синдром в верхней части живота;
- изжога или отрыжка;
- похудение;
- тошнота и рвота после приема пищи;
- запоры;
- метеоризм;
- желтушный синдром.
У женщин с показателями кальция в крови больше 4 ммоль/л может развиться гиперкальциемический криз. Это состояние, для которого характерны:
- повышение температуры до 39-40оС;
- обезвоживание организма;
- острая боль в животе;
- выраженная слабость;
- рвота.
У больных нарушается сознание, возникает кома. Такое состояние опасно для жизни, требует проведения срочных реанимационных мероприятий.
При вторичном гиперпаратиреозе в подавляющем большинстве случаев преобладают симптомы первичного заболевания (обычно почечного или желудочно-кишечного происхождения).
Статистика
В настоящее время первичный гиперпаратиреоз — одна из самых распространённых эндокринопатий, занимающая третье место после сахарного диабета и заболеваний щитовидной железы. Первичным гиперпаратиреозом страдает примерно 1% взрослого населения. Риск его возникновения превышает 2% в возрасте старше 55 лет, женщины страдают этим заболеванием в 2—3 раза чаще мужчин (мужчины 1:2 000, женщины постменопаузального возраста 1:500). Заболеваемость первичным гиперпаратиреозом составляет 20—200 новых наблюдений на 100 000 населения.
В США ежегодно регистрируют около 100 000 случаев, это составляет 15,4 на 100 000, а среди пожилых людей — 150 случаев на 100 000 человек. В Европе этот показатель выше, в среднем 300 случаев на 100 000 человек. Согласно докладу отдела народонаселения Организации Объединённых Наций от 2001 г., старение населения практически необратимо. Доля пожилых людей в 1950 г. составляла 8%, в 2000 г. — 10% и, по прогнозам, к 2050 г. достигнет 21%. Таким образом, по мере старения населения частота первичного гиперпаратиреоза будет неуклонно возрастать.