Лечение вирусного гепатита Ф
Лечение гепатита F проводится в стационаре. При установлении диагноза врач назначает:
- Интерферон несколько раз в неделю утром перед едой.
- Детоксикационную терапию в условиях стационара. Это означает внутривенные вливания Реосорбилакта и Реополиглюкина.
- Средства для ЖКТ: Энтеросгель, Смекта, Дюфалак.
- Ферментную терапию при помощи препаратов Креон и Пангрол.
- При болях – спазмолитические и желчегонные средства.
- Комплексы поливитаминов для общего укрепления организма. В них должны входить и минеральные вещества.
Сроки приема препаратов и выполнения внутривенных вливаний, а также дозировку препаратов врач назначает, исходя из состояния и индивидуальных особенностей больного.
Заболевшему гепатитом Ф предписывается диета. В список разрешенных блюд входят:
- запеченные в духовке фрукты, содержащие минимум кислоты;
- нежирная отварная рыба;
- каша, кроме пшеничной, пшенной, кукурузной, ячневой;
- отварная курица;
- отварная телятина или говядина;
- овощи только после варки или тушения;
- овощные супы;
- обезжиренные творог и кефир;
- ягодный или фруктовый компот;
- кисель;
- некрепкий чай.
Хлеб можно есть только подсушенный. Запрещены к употреблению:
- супы на кислых и острых бульонах (борщ, зеленые щи, окрошка, щи из квашеной капусты);
- жареная пища;
- свежие и жареные овощи;
- консервы всех типов;
- вареные и копченые колбасы, сосиски, ветчина;
- куриные яйца;
- жирное молоко;
- сметана;
- соусы;
- шоколад;
- торты и другие изделия из сдобного теста;
- апельсины, мандарины, лимоны;
- алкогольные напитки;
- газированная вода, в том числе сладкая;
- кофе и какао;
- крепкий чай.
Для поддержания здоровья, но не как основное лечение, можно использовать народные методы. Поможет настой на кипятке семян укропа и фенхеля, к которым добавляют кору крушины и мяту, а также листья золототысячника и тысячелистника. Хорошо помогает сок черной редьки с медом. Но принимать его надо малыми дозами. Отвар овса на воде с добавлением сливочного масла и меда также принимают в небольшом количестве при гепатите Ф.
Любой рецепт нужно согласовывать с лечащим врачом.
Лечение
Схема терапии комплексная, включает медикаментозную поддержку, симптоматическое лечение, диетическое питание.
Лечение гепатита В
В острый период болезни назначают дезинтоксикацию.
Проводить противовирусную терапию эффективно на момент перехода в хроническую форму. Препараты на основе тенофовира, энтекавира предотвращают цирроз печени, уменьшают скорость репликации вирусов
Схема лечения дополняется:
- гепатопротекторами;
- интерферонами;
- диуретиками при наличии признаков асцита;
- витаминными комплексами, иммуностимуляторами.
Принципы диетического питания:
- минимальное содержание животных жиров;
- высокая концентрация липотропных и растительных продуктов;
- минимизация соли;
- исключение острых, копченых, богатых специями блюд;
- полный отказ от алкоголя, сладких газированных напитков.
Полное выздоровление не гарантируется, задача лечения – уменьшить разрушение печени, предотвратить стадию декомпенсации цирроза.
Лечение гепатита С
Поскольку сегодня не изобретен препарат, уничтожающий HCV, то целью лечения является остановка размножения вируса в клетках печени.
В стандартную схему входят следующие медикаменты:
- пегилированные интерфероны;
- противовирусный препарат рибавирин.
В последние годы активно проводятся клинические испытания новых лекарств.
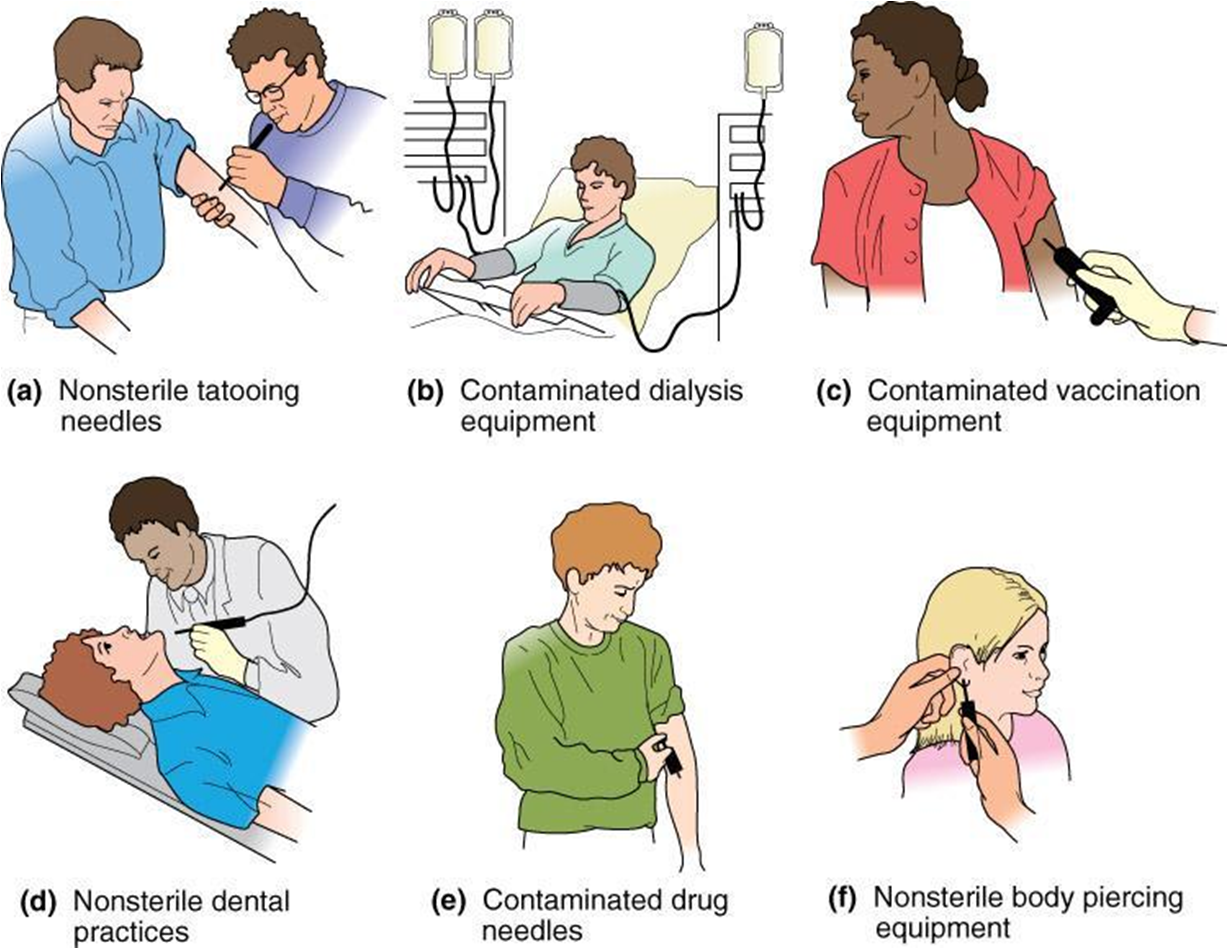
Основные пути передачи
Наиболее часто опасный вирус попадает в организм через кровь. Возбудитель проникает в тело здорового человека, а затем по кровотоку достигает гепатоцитов. В печени размножается вирус, при этом он поражает большое количество клеток. Иммунная система начинает не узнавать видоизменённые клетки и принимает их за чужеродные. Происходит выработка антител, которые начинают уничтожать изменённые вирусом гепатоциты. Из-за этого начинается серьёзное разрушение печени, что приводит к воспалительному процессу и к гепатиту.
Многие люди, которые страдают от гепатита Б, находятся в возрасте от 15 до 30 лет. При этом преимущественно наркоманы умирают от вирусной патологии. Связано это с тем, что при совершении инъекции наркотическими веществами существует большой риск заражения.
Можно выделить несколько разных способов передачи инфекции, которые часто встречаются:
Здоровому человеку в больнице перелили заражённую кровь. В обычных случаях доноров проверяют на наличие заболевания, именно поэтому вероятность заражения исключена. При этом бывают экстренные ситуации, когда нужно перелить кровь, но нет времени на то, чтобы её проверить на наличие инфекций. В подобной ситуации будет большая вероятность заразиться опасной патологией.
Наркоманы используют один и тот же шприц. В этом случае будет большая вероятность подхватить опасный вирус. Именно поэтому наркоманы достаточно часто подхватывают инфекцию, так как они не следят за стерильностью инструментов.
От матери к ребёнку. Возбудитель не может проникнуть через плаценту в тело эмбриона. При этом достаточно часто при рождении происходит заражение. Объясняется это тем, что происходит немало микротравм в момент появления на свет, из-за чего заражённая кровь матери попадает на тело ребёнка. Как итог, малыш тоже становится носителем вируса. Достаточно часто женщинам с гепатитом Б делают кесарево сечение, потому как в этом случае есть шансы избежать инфицирования ребёнка.
Через медицинское оборудование, если не соблюдалась стерильность. В этом случае есть большая вероятность столкнуться с патологией. Именно поэтому сами пациенты должны следить за тем, чтобы все инструменты были продезинфицированы.
При половом контакте
Если человек не соблюдал меры предосторожности, тогда будет вероятность столкнуться с вирусом. При этом заразить может как женщина, так и мужчина.
Инфицирование в быту
Вирус может передаться через слюну, поэтому заразиться можно даже при поцелуе, если во рту здорового человека имеются микротравмы, а также болезни дёсен, которые сопровождаются кровоточивостью.
Стоит отметить, что все жидкости пациента опасны даже после высыхания
Именно поэтому важно проявить осторожность, если не хочется заболеть. Даже та кровь, которая высохла на одежде или на других вещах несколько дней назад, всё равно может привести к возникновению инфекции. При этом особую осторожность нужно проявить тем людям, которые входят в группу риска
Им понадобится соблюдать меры предосторожности для того, чтобы не заразиться
При этом особую осторожность нужно проявить тем людям, которые входят в группу риска. Им понадобится соблюдать меры предосторожности для того, чтобы не заразиться
Суолько живут с гепатитом С?
Для определения прогноза заболевания применяют описание полученных биоптатов и систему числовой оценки. Она определяет индекс гистологической активности (ИГА) и некротического процесса в печени больного. По степени фиброза устанавливают стадию болезни.
Без лечения
К факторам, влияющим на то, сколько живут люди с гепатитом С без медикаментозного лечения относят:
- исходное состояние здоровья;
- индивидуальная реакция организма на инфекцию;
- образ жизни;
- генетика индивидуума.
Долгосрочное отсутствие проявлений влияет на продолжительность и качество жизни человека. Если не лечить гепатит, хроническая форма, даже с небольшим ИГА, всегда сопровождается развитием фиброза, который при тяжелом течении ведет к циррозу. При отсутствии противовирусной терапии в 90% происходит развитие гепатоцеллюлярной карциномы.
После излечения
Надежным критерием удаления возбудителя из организма является достижение устойчивого вирусологического ответа. Его удается добиться у пациентов с острой инфекцией, генотип которой поддается терапии. В таких случаях, авиремия (нет вируса) у 99% сохраняется на протяжении многих лет. При правильно подобранном лечении интерферонами, в результате выздоровления, в сыворотке не обнаруживается РНК HCV, с применением высокочувствительного метода ПЦР. Иногда вирус возвращается, происходит рецидив, что характерно для 1 генотипа ВГС.
При хроническом гепатите С
У большинства (70%) хронических больных отмечается благоприятное развитие (с минимальным фиброзом). Отдаленный исход у этой группы неизвестен. Прогрессирующее течение болезнь имеет у 30%, даже с лечением современными лекарственными препаратами. За 20 лет цирроз развивается у 12,5%, за 30 лет у 20—30%, что становится причиной смерти. Поэтому сколько лет живут с инфекцией зависит от факторов хозяина, которые учитываются при составлении прогноза.
К ним относятся:
- злоупотребление алкоголем;
- сахарный диабет;
- стеатоз;
- неправильное питание и ожирение.
При развитии осложнений
Хронизация нераспознанной инфекции ведет к развитию фиброза, который в итоге заканчивается циррозом. Развившиеся осложнения приводят к летальности среди всех групп населения.
Главный синдром цирроза, который определяет исход болезни— портальная гипертензия.
К основным клиническим проявлениям относятся:
- кровотечения;
- печеночная энцефалопатия;
- асцит;
- спонтанный бактериальный перитонит.
Грозное осложнение болезни—гепатокарцинома. Это одна из самых распространенных и быстропрогрессирующих форм рака с высокой смертностью. Среди злокачественных новообразований занимает 6 место.
Опухоль возникает из клеток паренхимы печени. От 50 до 80% метастазирует в другие органы, чаще всего в легкие, желудочно-кишечный тракт, поджелудочную железу. При III стадии с множественными узлами выживаемость измеряется месяцами.
Виды гепатита и способы заражения
В зависимости от морфологических и патогенетических свойств медики выделяют следующие виды гепатита:
1. По характеру происхождения:
- вирусные: A, B, C, D, E, F.
- токсические: алкогольные гепатиты, лекарственные гепатиты;
- лучевой гепатит (развивается при проведении лучевой терапии);
- аутоиммунный.
2. По клиническому течению:
- острый гепатит – характеризуется резким ухудшением самочувствия, нарастанием признаков интоксикации, изменением показателей крови;
- хронический – долго себя не проявляет, с течением времени отмечается увеличение печени, появляются тупые боли в правом подреберье.

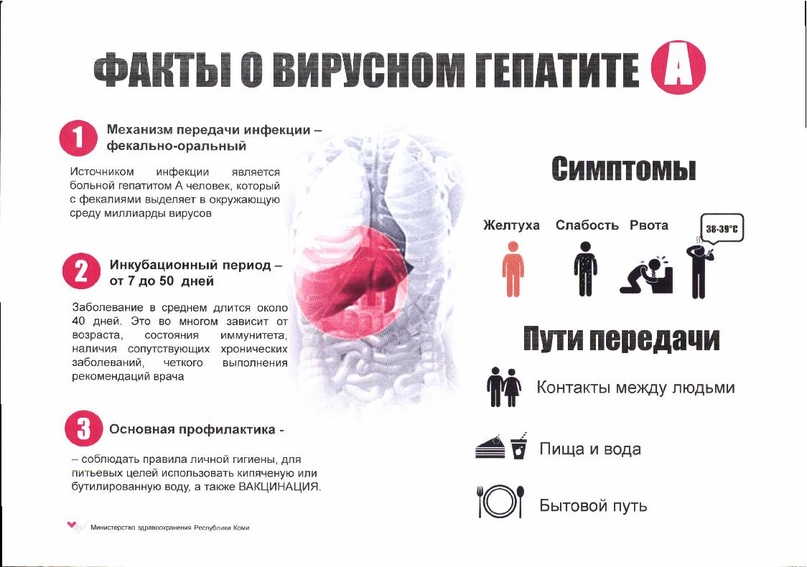
Как передается гепатит А?
Вирусный гепатит А, известный в народе как болезнь Боткина, желтуха, представляет собой острую инфекционную болезнь с поражением печени. Заражение гепатитом А происходит чаще всего через пищу, загрязненную воду. Источником инфекции выступает больной человек.
Как утверждают специалисты, заразиться вирусным гепатитом А можно:
- при употреблении немытых фруктов и овощей;
- в процессе пользования зараженной посудой;
- при переливании инфицированной крови.
У детей заболевание часто протекает в скрытой форме, поэтому передача инфекции нередко происходит при контакте с больным ребенком. Первые симптомы проявляются спустя время. На фоне общей интоксикации наблюдается выраженное пожелтение кожных покровов, что свидетельствует о поражении печени пациента.
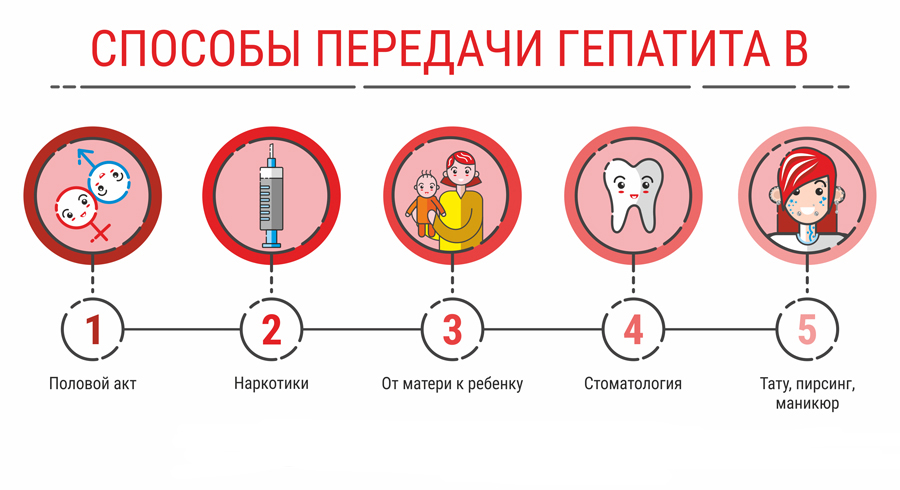
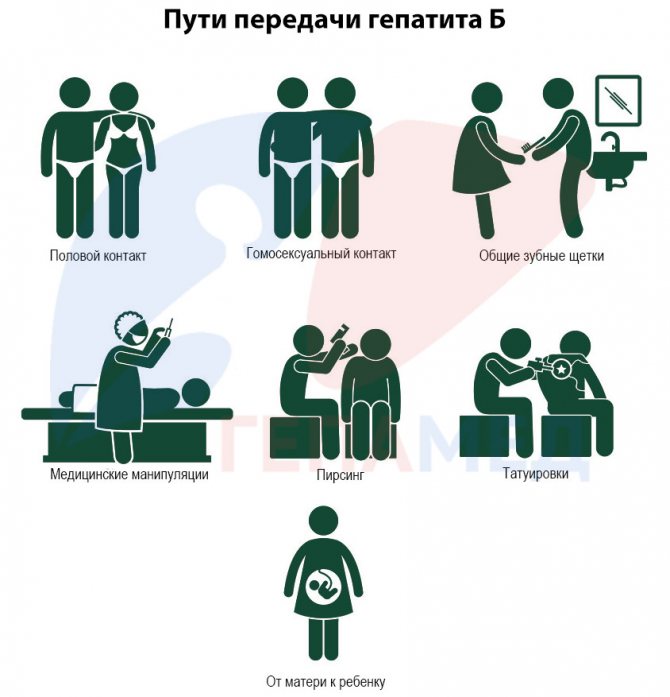
Как передается гепатит В?
Заболевание развивается в результате попадания в организм человека вируса типа В. Сам вирусный гепатит В передается путем контакта зараженного человека со здоровым.
Это может происходить следующими способами:
- через ранения, укусы животных и насекомых;
- со слюной инфицированного (при поцелуе);
- в результате контакта с зараженной кровью или с повреждёнными слизистыми и кожными покровами (общие принадлежности для бритья, зубные щетки, носовые платки, полотенца);
- через плаценту от матери ребенку, во время родов и при грудном вскармливании;
- незащищенный половой акт с носителем вируса гепатита;
- в результате медицинских вмешательств парентерального характера: переливание компонентов крови, инъекции.
Как передается гепатит С?
Рассказывая о том, как передается от человека гепатит С, на первое место врачи выдвигают парентеральный путь инфицирования. Заражение вирусом происходит при контакте с кровью зараженного вирусом человека.
Это может происходить следующими путями:
- переливание зараженной крови;
- проведение инъекций больному гепатитом;
- использование необработанного инструмента при косметологических процедурах: маникюре, стрижке, пирсинге.
Как передается гепатит D?
Вирусный гепатит D сопровождается сильным поражением печени. Этот вирус является своего рода суперинфекцией, которая первоначально была спровоцирована гепатитом В. При отсутствии вируса В формы дельта-вирус не имеет возможности размножаться в печеночных клетках. Передача вируса от больного человека здоровому происходит через кровь. В целом гепатит D схож с гепатитом В, но имеет большую выраженность и чреват частыми осложнениями – дистрофией и некрозом печеночной ткани.
Как передается гепатит Е?
Узнав о наличии данной формы болезни у близкого человека, родственника или знакомого, люди часто интересуются, передается ли гепатит Е другим. Для этой вирусной инфекции характерен фекально-оральный путь передачи. Это означает, что вирус от больного человека к здоровому может передаваться при рукопожатии, контакте с носителем вируса. Больной гепатитом Е является источником заболевания только на начальной стадии патологического процесса.
Вирус распространен преимущественно в странах с жарким климатом и плохим качеством водопроводной воды. Инкубационный период – 14–50 дней. Характерными проявлениями болезни являются:
- астения;
- диспепсические расстройства;
- желтуха.
Как передается гепатит F?
Многие никогда не слышали об этой форме болезни и не знают, как передается гепатит формы F. Им обозначают два разных типа вируса посттрансфузионного типа. По своим свойствам они отличаются от гепатитов В, С. Один из выявленных вирусов типа F присутствовал в образцах донорской крови, был устойчив к жирорастворителям. В результате этих исследований специалистам удалось установить, как передается вирусный гепатит F. Главный механизм передачи – гемотрансфузионный, переливание зараженной крови.
Признаки гепатита D
Первые симптомы гепатита d проявляются не сразу. Инкубационный период длится от 21 дня до 6 месяцев. Поэтому больной человек может передавать заболевание дальше, не зная о заражении. Гепатит Б, ВИЧ инфекция, туберкулез, герпес уменьшают длительность этого периода.
Заболевание бывает острой или хронической формы. При острой – все признаки проявляются быстро. Вовремя проведенное лечение позволяет полностью избавиться от патологии.
Хроническая форма возникает в 80% случаев. Характеризуется длительным вялотекущим течением, стертой симптоматикой.
У больного появляется следующие симптомы:
- Боли в правом подреберье.
- Увеличение печени. Иногда может увеличиваться и селезенка.
- Тошнота, изжога, отрыжка, горечь во рту.
- Слабость, быстрая утомляемость.
- Снижение аппетита, потеря массы тела.
- Субфебрильная температура.
- Вздутие, урчание, бурление в животе.
- Метеоризм.
- Желтушное окрашивание кожи и глаз.
- Сосудистые звездочки на теле.
- Болезненность в мышцах или суставах.
- Неустойчивый или неоформленный стул.
- Кожный зуд.
За счет нарушения всасывания билирубина, стеркобилина и уробилина у больного появляются обесцвеченный кал и темный цвет мочи.
Также у пациента развивается печеночная энцефалопатия: появляются головные боли, шум в голове. Наблюдаются когнитивные расстройства: снижение внимания, мыслительных способностей, памяти.
Откуда приходит беда?
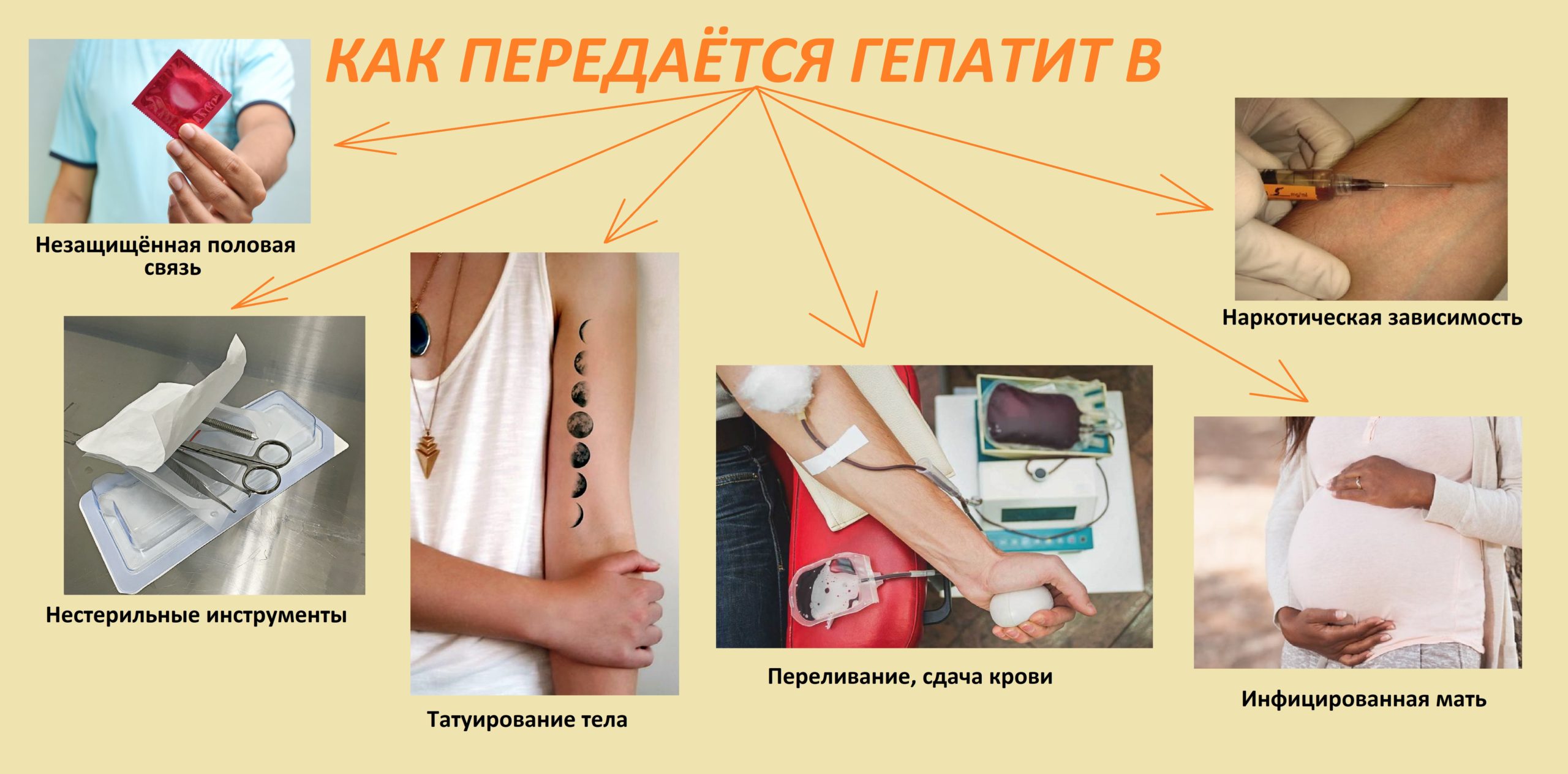
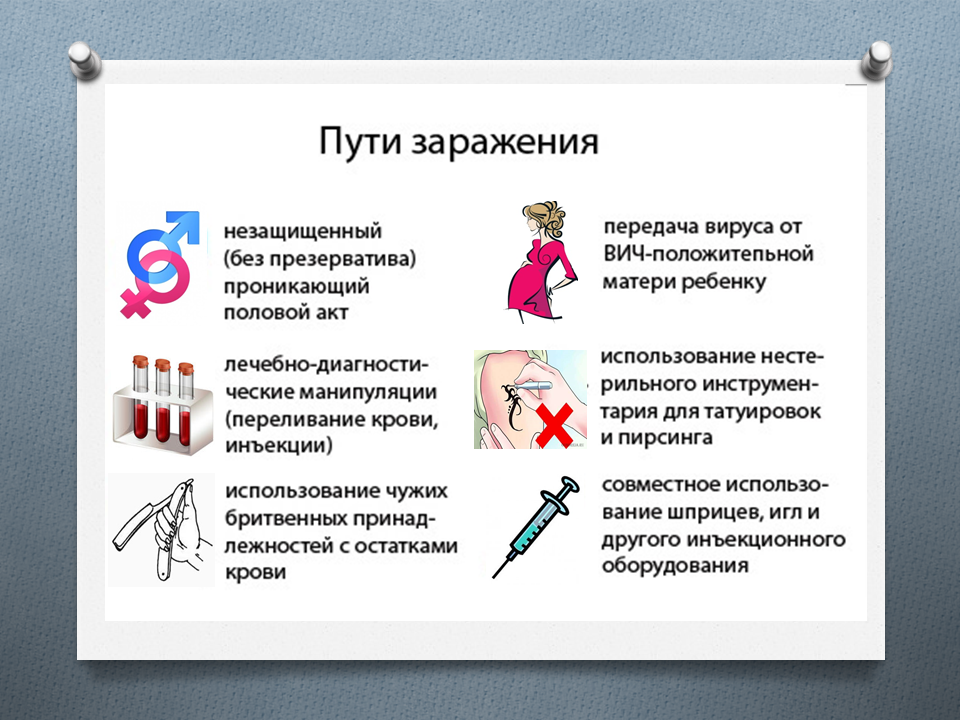
Заразиться вирусом гепатита С можно при контакте с кровью или выделениями из половых органов инфицированного. Поэтому для предупреждения заражения вирусом гепатита С необходимо избегать основных путей передачи инфекции:
- Нестерильное оборудование:
- при выполнении любых инъекций, в том числе, при инъекционном и даже ингаляционном введении наркотических препаратов;
- в кабинете стоматолога;
- при выполнении медицинских процедур;
- при выполнении татуировок или пирсинга.
- Переливание крови или продуктов крови, полученных от инфицированного человека.
- Сексуальный контакт с инфицированным (в гетеросексуальных моногамных парах риск низкий)
- Передача вируса от инфицированной матери ребенку во время родов
- Использование предметов, на которых могут быть остатки крови пациента с вирусным гепатитом С: бритвенный станок, зубная щетка, маникюрные принадлежности.
Диагноз вирусного гепатита С, как правило, застает человека врасплох, когда он получает результаты анализов, сданные для проведения операции, а у женщин — при плановом обследовании во время беременности. Это не удивительно, ведь гепатит С часто многие годы протекает бессимптомно. Некоторые пытаются скрыть свое заболевание, отчаиваются, и теряют драгоценное время: «Необходимо как можно раньше обратиться к специалисту и начать адекватное лечение, но придется изменить образ жизни и неукоснительно соблюдать назначения врача. Беременным инфицированным женщинам также не надо бояться, поскольку высок шанс рождения здорового малыша, ведь риск передачи гепатита С во время родов не высокий — 1-2%. Риск заразить ребенка при кормлении грудью практически отсутствует», — комментирует профессор, д.м.н., заведующий отделом гепатологии ЦНИИГ (Центрального Научно-Исследовательского Института Гастроэнтерологии) Игорь Геннадьевич Бакулин.

Профилактика гепатита B
Возбудитель разрушается только при длительной обработке:
- при 45-минутном влажном прогреве в автоклавах до температуры +120°С;
- при сухом воздействии в жарочном шкафу: часовом прогреве до +180°С;
- через 5 минут после влажной уборки дезинфицирующими растворами (перекись водорода, формалин, хлоргексидин).
Он переносит кратковременный нагрев до +100°С, не боится заморозки.
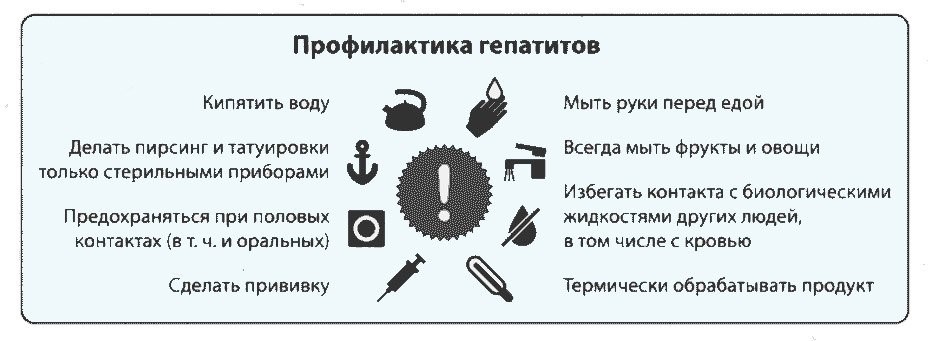
Чтобы снизить риск заражения, важно соблюдать правила личной гигиены, определенные правила при уходе за больными
В бытовом плане тоже нужны меры предосторожности:
- не пользоваться чужими предметами гигиены, способными повредить кожу: бритвами, инструментами для маникюра, педикюра;
- выбирать косметические салоны, стоматологические кабинеты, медицинские центры с хорошей репутацией;
- избегать случаев травмирования использованными иглами при уборке придомовой территории.
Защищенный секс снижает вероятность заражения, но не предохраняет на 100%. При частой смене партнеров вероятность заражения остается через слюну, секреторные выделения.
Самая действенная профилактика гепатита Б – вакцинация. После сыворотки с неактивным возбудителем вырабатываются антитела. Ревакцинация проводится через пять лет.
При экстренной защите новорождённых вакцина вводится в первые 12 часов жизни, риск заражения снижается на 95%.
Приказом Министерства здравоохранения утвержден график обязательных прививок. Их делают медицинским сотрудниками, другим представителям групп риска. Перед поездками в страны, где развита заболеваемость гепатитом Б, необходимо обязательно вакцинироваться в индивидуальном порядке.
Последствия гепатита В и прогноз
Нередко воспаление паренхимы сопровождается увеличением селезенки, патологиями желчных протоков, заболеваниями поджелудочной железы. Острая форма гепатита Б заканчивается в 90% благоприятно, без серьезных последствий. Без своевременного лечения, пищевых ограничений возможны аутоиммунные заболевания, связанные с изменением тканей печени. Они возникают у 15 пациентов из ста. Серьезные осложнения гепатита Б диагностируются после хронической формы Это:
- панкреатит (заболевание поджелудочной железы);
- колит (воспаление толстого кишечника);
- сосудистые поражения;
- изменение состава крови, нарушение процесса свертываемости;
- печеночная недостаточность;
- цирроз;
- рак.
После лечения больному нужен реабилитационный период, чтобы избежать возникновения других заболеваний. Для восстановления паренхимы в течение полугода необходимо поддерживать организм, не употреблять запрещенные продукты, дающие нагрузку на печень.
Вирус сохраняется при выработке антител в 10% случаев, в этом случае велика вероятность развития:
- цирроза (некротического поражения функциональных клеток, их замещение рубцовой тканью);
- раком (злокачественными новообразованиями внутри долек или на поверхности органа);
- печеночной недостаточности (угасание секреторных функций, снижается выработка ферментов, нарушается обмен веществ).
Летальность не более 0,3%, при взрывном течении заболевания и быстром поражении гепатоцитов наступает печеночная кома. Процент цирроза в последние годы снизился до 0,6%. Он характерен при безжелтушной форме болезни.
Читайте далее:
Гепатит D: что это такое, как передается, симптомы, лечение и прогноз

Первые признаки и симптомы гепатита В у мужчин, диагностика и лечение
Гепатит С: что это такое и как передается?
Острый вирусный гепатит В: причины, симптомы, диагностика, профилактика и лечение
Носительство вируса гепатита С: что это такое и опасно ли для окружающих?
Профилактика вирусного гепатита F
В качестве профилактических мер следует соблюдать правила:
- мыть руки перед едой и после пребывания в общественных местах;
- правильно питаться;
- заниматься физкультурой на свежем воздухе;
- стараться двигаться, не сидеть постоянно на диване.
В государственном масштабе стоит:
- следить за обеспечением людей очищенной водой;
- стараться улучшить бытовые и жилищные условия там, где трудно выполнять санитарно-гигиенические нормы;
- проводить серологические обследования людей, более других подверженных заболеванию.
Очень важно для выздоровления определять диагноз на ранних сроках
Что такое гепатит В?
Заболевание носит аутоиммунный характер, способен стать причиной аномальных патологий: рака, цирроза. Вирус вида В живуч во внешней среде, до нескольких месяцев сохраняет активность при комнатной температуре на бытовых предметах. Возбудитель сложно вырастить в искусственно созданных условиях, поэтому его изучение затруднено.
Внедряясь в кровь, вирус достигает паренхимы, маскируется там под гепатоциты. Иногда в встраивается в ДНК, в этом случае вирусоноситель не опасен для окружающих. Иммунная система, борясь с возбудителем, атакует здоровые клетки печени. Когда гепатоциты погибают, возникает воспалительный процесс в печени. Это сопровождается угасанием секреторной функции паренхимы. Печень отвечает за очистку крови от вредных веществ. В ней связывается билирубин, превращается в водорастворимую форму. Если этого не происходит, избыточный гемоглобин скапливается в слизистых, в кожной жировой клетчатке, появляется желтушность. Заболевание протекает в нескольких формах:
- молниеносная, когда за два месяца наступает объемное поражение органа, развивается печеночная энцефалопатия, возможна кома;
- острая характеризуется средней активностью иммунной системы, в хроническую у взрослых острый гепатит B переходит только в 5% случаев, у грудничков – в 90%;
- хроническая бывает с острой фазой и без нее, чаще имеет латентную форму течения, плохо поддается лечению, опасна риском возникновения цирроза.
Гепатит B протекает поэтапно. Инкубационный период длится от 1,5 месяцев до полугода. В это время вирус адаптируется и начинает размножаться. В продромальном периоде возникают первые признаки болезни, схожие с другими проявлениями:
- ОРВИ;
- похмельным синдромом;
- пищевым отравлением.
При раннем начале лечения гепатита B снижает риск перехода заболевания в хроническую форму. В пиковом периоде появляются характерные симптомы, активность возбудителя начинает угасать, так как включаются резервы иммунной системы. Далее болезнь переходит в хроническую форму с периодами ремиссии или больной полностью избавляется от вируса.
Причины и факторы риска
Гепатит А в первую очередь распространяется, когда неинфицированный человек употребляет пищу или воду, загрязненную фекалиями инфицированного человека. Есть несколько способов того, как передается вирус гепатита А:
- Если зараженный человек грязными руками готовит пищу для своей семьи, друзей или клиентов.
- Когда родитель или опекун меняет подгузник или очищает анальное отверстие у инфицированного человека, а затем не моет руки после этого.
Вирус также может распространяться через половой контакт и загрязненную пищу или воду. Вспышка, связанная с водой, обычно связана с заражением сточных вод или воды, которая не обрабатывается должным образом. Этого обычно избегают в развитых странах, поскольку хлорирование воды убивает вирус, если он попадает в водопровод.
Зараженная вода и пища чаще встречается в районах, где имеются плохие санитарные условия или из-за плохой личной гигиены. Согласно CDC, к продуктам и напиткам, которые более подвержены заражению гепатитом А, относятся:
- моллюски
- фрукты
- овощи
- лед и вода
Продукты питания могут быть заражены вирусом гепатита А во многих местах, включая места их выращивания и сбора, места обработки и приготовления.
Следующие обстоятельства или сценарии могут привести к заражению гепатитом А:
- Нет доступа к безопасной, чистой питьевой воде.
- Проживание в районах с плохой санитарией и ненадлежащим удалением сточных вод.
- Проживание с зараженным человеком или забота о нем.
- Использование рекреационных лекарственных средств.
- Половой контакт с инфицированным человеком.
- Поездки в районы с высокой распространенностью гепатита А (без иммунизации).
Интересно, что развивающиеся страны с плохими гигиеническими и санитарными условиями редко подвергаются вспышкам гепатита А, хотя эти области имеют высокий уровень заражения. Это связано с тем, что в этих районах 90% детей инфицируются гепатитом A до достижения ими 10 лет. В этом возрасте у детей нет выраженных симптомов. Затем они становятся устойчивыми к вирусу. Поэтому, если они вступают в контакт с ним позже в жизни, они не будут заражены.
С другой стороны, районы с промежуточными уровнями гепатита А подвергаются большему риску развития вспышек. В странах, где санитарные условия улучшаются, но варьируются от города к городу, дети часто избегают заражения в первые годы жизни. Но они могут быть заражены вирусом во взрослой жизни, так как у них не выработан иммунитет против вируса гепатита А. Это то, как крупные вспышки и более высокие показатели заболеваемости происходят внутри сообщества.
Что такое гепатит Д?
Гепатит Д еще называют дельта инфекцией, потому что он вызывается дельта-вирусом. Возбудитель ВГД имеет сферическую форму и диаметр 36 нм, наружная оболочка у него отсутствует. Он устойчив к перепадам температур, воздействию УФ- излучения, щелочей или кислот.
Вирус гепатита Д не способен к самостоятельному размножению. Он не может изолированно передаваться от больного человека. Заражение возможно только тогда, когда у пациента имеется сопутствующий гепатит Б. В этом случае дефектный дельта-вирус встраивается в белковую оболочку HBs-антигена и начинает размножаться.
Репликация возбудителя приводит к повреждению гепатоцитов, выработке антител. Это негативно отражается на дезинтоксикационной, синтезирующей, барьерной и обезвреживающей функциях печени.
Одновременное заражение гепатитом B и D называется коинфекций. Оба этих возбудителя передаются через биологические жидкости. Таким образом происходит смешанное инфицирование. При этом клетки печени одновременно атакуют HDV и HBV вирусы. На это организм отвечает выработкой антител.
При хорошем иммунном ответе прогноз благоприятный. Заболевание редко переходит в хроническую форму. Если HDV вирус попадает в организм человека здорового человека, то гепатит Д не развивается.
Суперинфекцией называется наслоение ВГД на имеющийся ВГВ. Такая болезнь протекает тяжелее, потому что клетки печени уже поражены HBs-антигеном.
Как лечить гепатит В?
При подозрении на заражение требуется незамедлительно обратиться к врачу. На основании лабораторных данных он подтвердит инфицирование, определит, как эффективнее лечить.
На начальных этапах болезни пациентов лечат детоксикационными процедурами. Для этого рекомендуется пить много воды, отказаться от интенсивных физических нагрузок, поскольку они способны вызвать серьезные осложнения, ухудшить соматическое состояние организма. Запущенные формы гепатита лечат медикаментозно.
Медикаментозная терапия
Схема лечения направлена на борьбу с вирусом, замедление его размножения, восстановление клеток печени, корректировку иммунной системы. Состоит из следующих фармакологических групп:
- противовирусные – Ламевудин, Адефовир;
- препараты интерферона;
- иммуномодуляторы;
- гепатопротекторы;
- поливитаминные комплексы для усиления защитных функций.
По завершении терапии у пациентов вирус сохраняется в неактивном состоянии (вылечить полностью гепатит b невозможно), что требует проходить обязательные регулярные медицинские комиссии. При снижении иммунитета – обратный переход в активную фазу.
Подбор препаратов, дозировки происходит индивидуально. Все назначения устанавливает лечащий врач после комплексного медицинского обследования, подтверждения окончательного диагноза.
Народные средства
Лечить инфекционную форму гепатита следует специализированными препаратами. Самолечение в большинстве случаев повышает риск развития осложнений, ставящих жизнь под угрозу.
Средства народной медицины применимы в качестве натуральных иммуномодуляторов, но только после разрешения лечащего врача.
Диета
Правильное питание и поддержание питьевого режима – вот, как советуют врачи лечить хронический гепатит. Вода способна выводить продукты метаболизма, снизить нагрузку на печень, предотвратить развитие интоксикации. Существует несколько правил, которых стоит придерживаться:
- Дробное питание. Количество приемов пищи в сутки должно от пяти и более.
- Избегать «праздничных» столов. Богатый блюдами стол вызывает переедание, наносит вред здоровью.
- Спиртные напитки полностью исключаются.
- Еду предпочтительнее запекать, варить, готовить на пару. Из рациона следует убрать:
- копчености;
- острые и жареные блюда;
- жирные сорта мяса, рыбы;
- мороженое;
- газированные напитки;
- сало.
- Добавить в меню кисломолочные продукты, крупы, постные сорта рыбы и мяса, растительное масло, яичный белок.
Диету составляет специалист на основании индивидуальных особенностей, стадии болезни.
Профилактика заражения
Меры неспецифической защиты от гепатитов видов В и С схожи, они заключаются в устранении путей заражения
Важно соблюдать правила личной гигиены. Необходимо пользоваться индивидуальной зубной щеткой, бритвой, ножницами, принадлежностями по уходу за ногтями
При выборе стоматологических клиник, косметологических салонов, мастеров татуажа и пирсинга следует остановиться на заведениях с хорошей репутацией
Важно периодически проводить исследование крови, выявлять антигены вирусов вида В и С. Раннее выявление снижает риск перехода заболевания в хроническую форму, опасную осложнениями
Неспецифическая и экстренная профилактика отличаются
|
Разновидности профилактики |
Гепатит В |
Гепатит С |
| Экстренная | Вакцинация 0-1-2-30 (первая сразу после контакта, вторая через неделю, третья через две недели, четвертая через месяц после первой инъекции)
При наличии в крови антител вводится иммуноглобулин для стимуляции защитных функций организма. |
Вакцины не существует, при контакте с зараженной кровью проводится курс лечения интерфероном и Рибавирином, противовирусным средством нового поколения. |
| Специфическая | Иммунизация населения с о до 55 лет с ревакцинацией каждые 10 лет | Иммунизация не проводится |
Какой гепатит легче передается В или С?
Анализируя способы передачи возбудителей, вероятность заразиться видом В выше. Это связано с разнообразием путей передачи вируса. Он передается половым путем в 30% случаев, так как концентрация возбудителя в семенной жидкости и влагалищных выделениях высокая. Барьерная контрацепция не на 100% предохраняет от заражения гепатитом вида В.
Парентеральные пути заражения идентичны. Одинаковую угрозу представляет бытовой путь переноса возбудителя. Шанс заражения увеличивается при употреблении алкоголя, когда человек теряет самоконтроль. Если защитные функции организма сильны, шанс не заразиться увеличивается.
Против вируса В разработана вакцина, она снижает возможность поражения инфекцией всеми возможными путями. У РНК вируса гепатита С такой защиты нет, поэтому степень защиты от этого заболевания ниже.
Читайте далее:

Экстренная профилактика гепатита В: в каких случаях проводится?
Какие существуют меры профилактики гепатита В?
Гепатит В и С: отличия в путях заражения, симптомах, лечении и профилактики
Гепатит С: пути передачи вируса от человека человеку
Что является факторами передачи гепатита В?
Симптомы гепатита С
Отличительная черта – отсутствие или минимальная выраженность первых признаков гепатита, на которые человек обращает пристальное внимание. Заболевание характеризуется неспецифическим симптомокомплексом
Концентрация вируса и состояние иммунной системы определяют интенсивность клинических проявлений.
| Частые симптомы |
Редко диагностируемые проявления |
| · слабость;
· психоэмоциональная усталость; · умеренное снижение интеллектуальных функций; · снижение аппетита; · ускоренное насыщение; · тяжесть в области правого подреберья; · диспепсические явления – тошнота, рвота, нарушение дефекации. |
· лихорадка (температура поднимается до субфебрильных цифр – 37-37,5);
· интоксикация; · желтушность (возможна иктеричность склер). |
Тяжелое течение возникает в 1% случаев с высокой вероятностью летального исхода. Сопровождается аутоиммунными нарушениями в виде агранулоцитоза, апластической анемии, невритах периферических нервов.
В большинстве случаев годами остается недиагностируемым. Обнаруживается на поздних этапах, когда ткань печени необратимо разрушена циррозом или ГЦР (гепатоцеллюлярный рак).