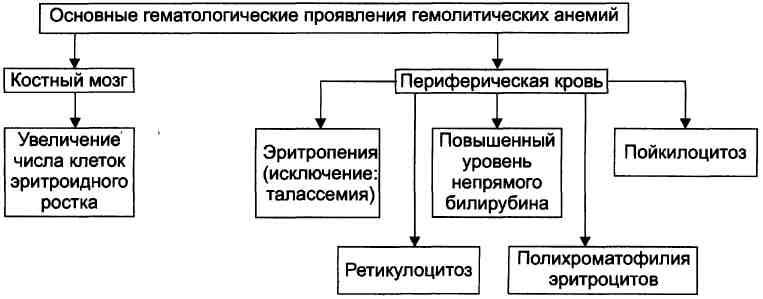
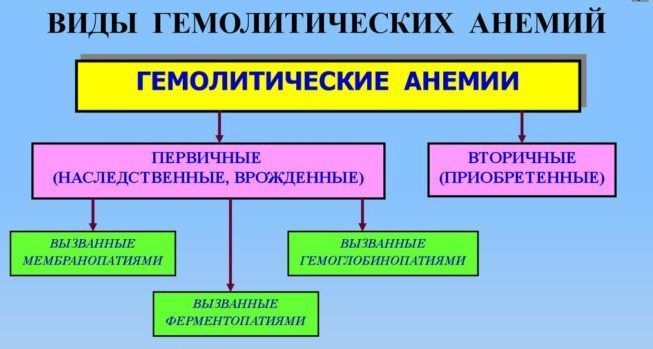
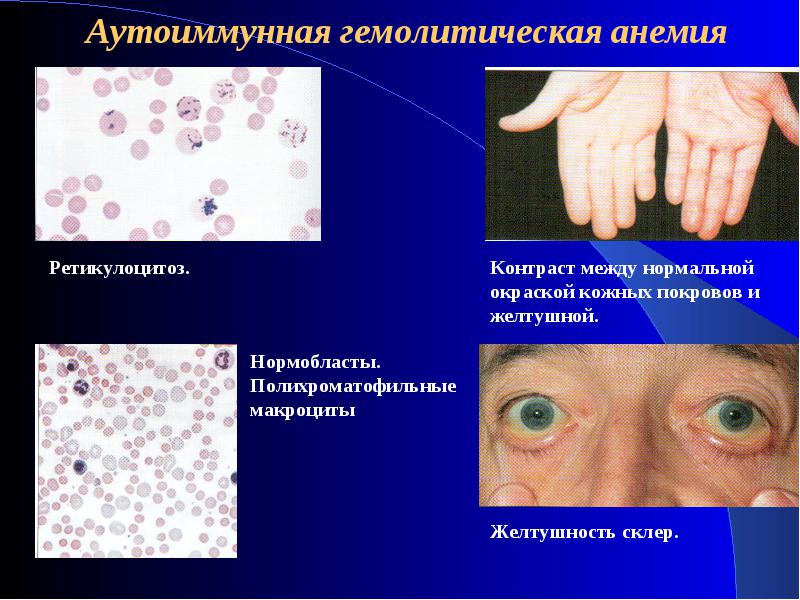
Диагностика
Диагностический поиск начинается при наличии симптомов анемии и гемолиза врачом-терапевтом. Далее пациент передается гематологу. Критериями диагноза становятся показатели крови и анализ стернального пунктата.
- Клинический анализ крови выявляет нормохромную (реже умеренно гиперхромную) анемию. Hb<121 г/л, McH 27-32 .
- Уровень гемоглобина в момент гемолитического криза в большинстве случаев опускается к 60-70 г/л. Для хронической аутоиммунной анемии характерно его незначительное уменьшение (до 90 г/л). Встречаются случаи резкого падения показателя.
- Умеренное снижение числа тромбоцитов.
- Рост лейкоцитов свыше 9х109 за счет нейтрофилов. Криз дает сдвиг лейкоформулы до промиелоцитов.
- Микроскопия мазка крови выявляет рост ретикулоцитов (предшественников эритроцитов) >30-50%, появление ядерных форм эритроцитов (нормоцитов). При окрашивании проявляется полихроматофилия – нетипичная окраска красных телец или сходных с ними клеток.
- Биохимические исследования крови дают рост непрямого билирубина, повышенное содержание железа сыворотки, рост лактатдегидрогеназы. Определяется свободный гемоглобин.
- Положительный тест Кумбса выявляет антиэритроцитарные антитела.
- В моче выявляется свободный гемоглобин, белок, уробилиноген.
- В кале обнаруживают стеркобилин.
- Исследование пробы костного мозга, полученной при проколе грудины (стернальной пункции), доказывает гиперплазию эритроидного ростка кроветворения.
- УЗИ органов брюшной полости выявляет гепато-, спленомегалию.
Дифференциальный диагноз ведется с другими причинами желтух (ЖКБ, гепатитами, циррозом) и прочими нормохромными анемиями (на фоне почечной недостаточности, нетяжелой формы железодефицита, апластическим вариантом).
Причины гемолитических анемий
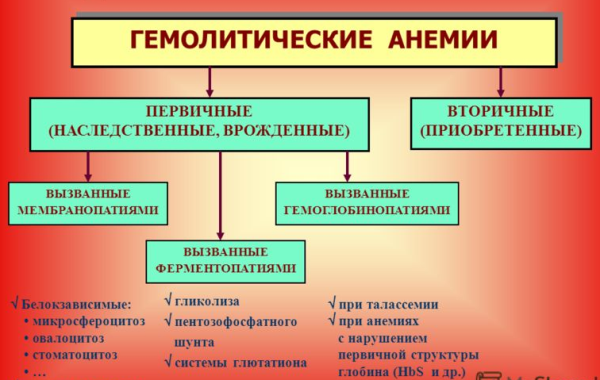
Патогенетическую основу наследственных гемолитических анемий составляют генетические дефекты мембран эритроцитов, их ферментных систем либо структуры гемоглобина. Данные предпосылки обусловливают морфо-функциональную неполноценность эритроцитов и их повышенное разрушение. Гемолиз эритроцитов при приобретенных анемиях наступает под влиянием внутренних факторов или факторов окружающей среды.
Развитию иммунных гемолитических анемий могут способствовать посттрансфузионные реакции, профилактическая вакцинация, гемолитическая болезнь плода, прием определенных лекарств (противомалярийных препаратов, сульфаниламидов, производных нитрофуранового ряда, анальгетиков). Аутоиммунные реакции с образованием антител, агглютинирующих эритроциты, возможны при гемобластозах (остром лейкозе, хроническом лимфолейкозе, лимфогранулематозе, миеломной болезни), аутоиммунной патологии (СКВ, неспецифическом язвенном колите), инфекционных заболеваниях (инфекционном мононуклеозе, токсоплазмозе, сифилисе, вирусной пневмонии).
В ряде случаев острому внутрисосудистому гемолизу предшествует отравление мышьяковистыми соединениями, тяжелыми металлами, уксусной кислотой, грибными ядами, алкоголем и др. Механическое повреждение и гемолиз эритроцитов может наблюдаться при тяжелых физических нагрузках (длительной ходьбе, беге, лыжном переходе), при ДВС-синдроме, малярии, злокачественной артериальной гипертензии, протезировании клапанов сердца и сосудов, проведении гипербарической оксигенации, сепсисе, обширных ожогах. В этих случаях под действием тех или иных факторов происходит травматизация и разрыв мембран изначально полноценных эритроцитов.
Центральным звеном патогенеза гемолитических анемий является повышенное разрушение эритроцитов в органах ретикулоэндотелиальной системы (селезенке, печени, костном мозге, лимфатических узлах) или непосредственно в сосудистом русле. Эти процессы сопровождаются развитием анемического и желтушного синдромов (так называемой «бледной желтухой»). Возможно интенсивное окрашивание кала и мочи, увеличение селезенки и печени.
Симптомы гемолитических анемий
Наследственные мембранопатии, ферментопении и гемоглобинопатии
Наиболее распространенной формой данной группы гемолитических анемий является микросфероцитоз, или болезнь Минковского-Шоффара. Наследуется по аутосомно-доминантному типу; обычно прослеживается у нескольких представителей семьи. Дефектность эритроцитов обусловлена дефицитом в мембране актомиозиноподобного белка и липидов, что приводит к изменению формы и диаметра эритроцитов, их массивному и преждевременному гемолизу в селезенке.
Манифестация микросфероцитарной гемолитической анемии возможна в любом возрасте (в младенчестве, юношестве, старости), однако обычно проявления возникают у детей старшего возраста и подростков. Тяжесть заболевания варьирует от субклинического течения до тяжелых форм, характеризующихся часто повторяющимися гемолитическими кризами. В момент криза нарастает температура тела, головокружение, слабость; возникают боли в животе и рвота.
Основным признаком микросфероцитарной гемолитической анемии служит желтуха различной степени интенсивности. Вследствие высокого содержания стеркобилина кал становится интенсивно окрашенным в темно-коричневый цвет. У пациентов с болезнь Минковского-Шоффара наблюдается склонность к образованию камней в желчном пузыре, поэтому часто развиваются признаки обострения калькулезного холецистита, возникают приступы желчной колики, а при закупорке холедоха конкрементом — обтурационная желтуха. При микросфероцитарной гемолитической анемии во всех случаях увеличена селезенка, а у половины пациентов – еще и печень.
Кроме наследственной микросфероцитарной гемолитической анемии, у детей часто встречаются другие врожденные дисплазии: башенный череп, косоглазие, седловидная деформация носа, аномалии прикуса, готическое нёбо, полидактилия или брадидактилия и пр. Пациенты среднего и пожилого возраста страдают трофическими язвами голени, которые возникают в результате гемолиза эритроцитов в капиллярах конечностей и плохо поддаются лечению.
Энзимопенические гемолитические анемии связаны с недостатком определенных ферментов эритроцитов (чаще — Г-6-ФД, глутатион-зависимых ферментов, пируваткиназы и др). Гемолитическая анемия может впервые заявлять о себе после перенесенного интеркуррентного заболевания или приема медикаментов (салицилатов, сульфаниламидов, нитрофуранов). Обычно заболевание имеет ровное течение; типична «бледная желтуха», умеренная гепатоспленомегалия, сердечные шумы. В тяжелых случаях развивается ярко выраженная картина гемолитического криза (слабость, рвота, одышка, сердцебиение, коллаптоидное состояние). В связи с внутрисосудистым гемолизом эритроцитов и выделением гемосидерина с мочой последняя приобретает темный (иногда черный) цвет.
Особенностям клинического течения гемоглобинопатий — талассемии и серповидно-клеточной анемии посвящены самостоятельные обзоры.
Приобретенные гемолитические анемии
Среди различных вариантов приобретенных гемолитических анемий чаще других встречаются аутоиммунные анемии. Для них общим пусковым фактором выступает образование антител к антигенам собственных эритроцитов. Гемолиз эритроцитов может носить как внутрисосудистый, так и внутриклеточный характер.
Гемолитический криз при аутоиммунной анемии развивается остро и внезапно. Он протекает с лихорадкой, резкой слабостью, головокружением, сердцебиением, одышкой, болями в эпигастрии и пояснице. Иногда острым проявлениям предшествуют предвестники в виде субфебрилитета и артралгий. В период криза стремительно нарастает желтуха, не сопровождающаяся кожным зудом, увеличивается печень и селезенка.
При некоторых формах аутоиммунных гемолитических анемий больные плохо переносят холод; в условиях низких температур у них может развиваться синдром Рейно, крапивница, гемоглобинурия. Вследствие недостаточности кровообращения в мелких сосудах возможны осложнения в виде гангрены пальцев ног и рук.
Токсические гемолитические анемии протекают с прогрессирующей слабостью, болями в правом подреберье и поясничной области, рвотой, гемоглобинурией, высокой температурой тела. Со 2-3 суток присоединяется желтуха и билирубинемия; на 3-5 сутки возникает печеночная и почечная недостаточность, признаками которых служат гепатомегалия, ферментемия, азотемия, анурия.
Отдельные виды приобретенных гемолитических анемий рассмотрены в соответствующих статьях: «Гемоглобинурия» и «Тромбоцитопеническая пурпура», «Гемолитическая болезнь плода».
Гемолитические анемии
Все разновидности этих анемий обусловлены чрезмерным разрушением эритроцитов. В норме продолжительность жизни эритроцитов составляет ≈120 суток. Когда же у человека появляются антитела против его же эритроцитов, то начинается резкое эритроцитарное разрушение, т.е. жизнь эритроцитов становится значительно короче (≈13суток). Гемоглобин в крови начинает распадаться, из-за чего у больного развивается желтуха на фоне гемолитической анемии.
Лабораторным симптомом такой анемии является повышенный билирубин, присутствие в моче гемоглобина и пр.
Значительное место среди таких анемий занимают наследственные разновидности. Они являются последствиями множества дефектов в образовании эритроцитов на генетическом уровне. Приобретенные разновидности гемолитических анемий развиваются на фоне определенных факторов, оказывающих на эритроциты разрушающее действие (воздействие механического характера, различные яды, антитела и т. д.).
Cерповидно-клеточная анемия
Одной из распространенных наследственных гемолитических анемий является серповидно-клеточная. Это заболевание подразумевает присутствие патологического гемоглобина в эритроцитах. Эта патология чаще поражает афроамериканцев, но встречается и у светлокожих людей.
Наличие в крови серповидных эритроцитов, характерное для этой патологии, ее носителю обычно ничем не грозит. Но если и мать, и отец имеют в крови этот патологический гемоглобин, то их дети рискуют родиться с тяжелейшей формой серповидно-клеточного малокровия, именно поэтому такая анемия опасна.

фото: кровь при гемолитической анемии. Эритроциты – неправильной формы
Сопровождается эта разновидность анемии ревматическими болями, слабостью, болями в животе и голове, сонливостью, припухлости голеней, кистей и стоп. Врачебный осмотр обнаруживает бледность слизистых и кожи, увеличенную селезенку и печень. Для имеющих эту патологию людей характерно худое телосложение, высокий рост и искривленный позвоночник.
Анализ крови показывает умеренную, либо тяжелую степень анемии, причем показатель цвета будет в норме.
Лечение этого малокровия является симптоматическим. Хоть оно и считается хронической анемией, дети довольно легко переносят низкое содержание эритроцитов и гемоглобина. Именно поэтому им довольно-таки редко проводят переливание крови (чаще в случаях апластического или гемолитического криза). Следует избегать всевозможных инфекций, особенно детям.
Аутоимунная гемолитическая анемия
Среди приобретенных разновидностей чаще встречается аутоимунная гемолитическая анемия. Она подразумевает воздействие образовавшихся в организме больного антител. Такая разновидность встречается, как правило, при хронических циррозах и гепатитах, ревматоидных артритах, остром лейкозе, либо хроническом лимфолейкозе.
Бывает хроническая, а также острая форма аутоимунной гемолитической анемии. Хроническая форма протекает практически без характерных симптомов. При острой форме больной страдает желтухой, одышкой, слабостью, лихорадкой, частым сердцебиением. Каловые массы по причине чрезмерного содержания стеркобилина имеют темно-коричневый оттенок.
Хотя и редко, но можно встретить аутоиммунную анемию с полными холодовыми антителами, которая свойственна людям преклонного возраста. Холод в подобных случаях выступает в качестве6 провоцирующего фактора, приводящего к отеку и посинению пальцев рук, лица, стоп. Часто аутоиммунная анемия такого типа сопровождается синдромом Рейно, который, к сожалению, может закончиться гангреной пальцев. Кроме этого, у больных с холодовой аутоиммунной анемией невозможно определить группу крови традиционными методами.
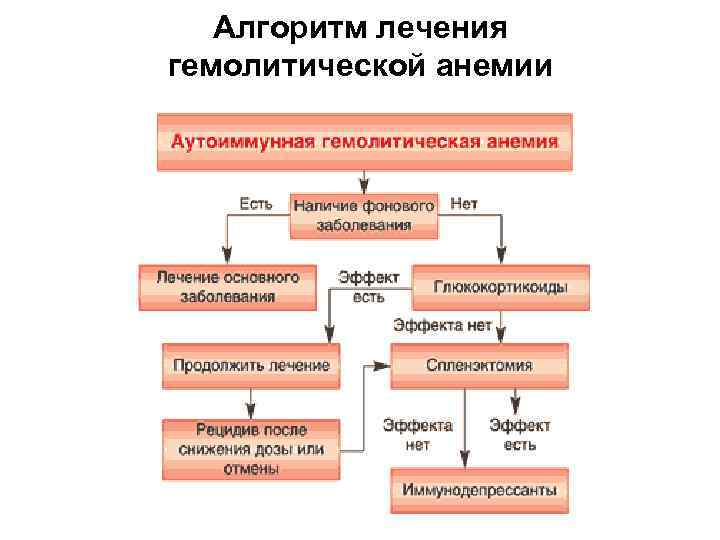
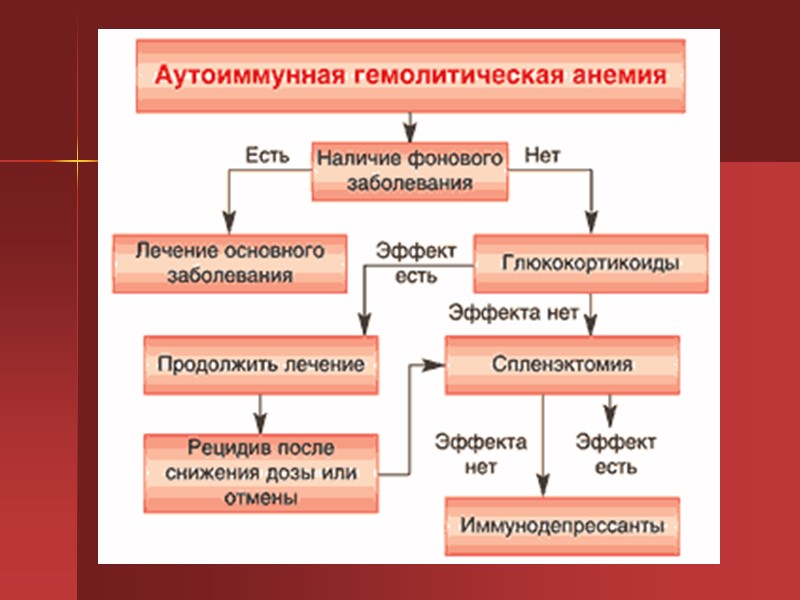
Лечение осуществляется с помощью глюкокортикоидных гормонов. Важную роль в лечении играет его длительность и правильная дозировка препаратов. Также в лечении врачи используют цитостатические препараты, проводят плазмаферез, а при необходимости – спленэктомию.
Гемолитическая анемия лечение
Для того чтобы добиться максимального положительного результата от лечения гемолитической анемии, прежде всего необходимо приложить все усилия для достоверного уточнения формы данного заболевания, так как каждая схема лечения должна быть этиопатогенетически обусловленной.
Так, в качестве приоритетного метода лечения наследственной микросфероцитарной гемолитической анемии используется радикальная спленэктомия. Абсолютными показаниями для спленэктомии считаются: кризовое течение заболевания с частыми периодами обострения, выраженная степень анемии и печеночная колика. В большинстве случаев после спленэктомии наблюдается 100% ремиссия без проявления рецидивов заболевания, даже несмотря на присутствие микросфероцитов в крови. В ситуации, когда гемолиз сопровождается появлением конкрементов в желчном пузыре, рекомендовано спленэктомию сочетать с холецистэктомией.
В качестве профилактических мероприятий больным рекомендован длительный прием желчегонных (Аллохол по 1 таблетке во время каждого приема пищи), спазмолитических (Риабал 1 капсула 2 р./сут) препаратов, периодическое осуществление дуоденального зондирования. В ситуациях, когда имеет место выраженная степень анемии, целесообразно применение симптоматического заменного переливания эритроцитарной массы с учетом групповой принадлежности.
При заболевании наследственной гемолитической анемией, обусловленной дефектом Г-6-ФДГ, рекомендовано осуществление детоксикационной терапии (200 мл изотонического раствора хлорида натрия внутривенно), а также профилактические мероприятия по предупреждению ДВС-синдрома (Гепарин 5000 ЕД подкожно 4 р./сут).
Аутоиммунная гемолитическая анемия хорошо поддается терапии гормональными препаратами, которые используются не только для купирования гемолитического криза, но и в качестве длительного приема. Для определения оптимальной дозировки Преднизолона необходимо учитывать общее самочувствие пациента, а также показатели периферической крови. Адекватной суточной дозой Преднизолона в данной ситуации считается 1 мг/кг веса, но при отсутствии эффекта допустимо увеличение дозы до 2,5 мг/кг.
В ситуациях, когда аутоиммунная гемолитическая анемия протекает в тяжелой форме, целесообразно сочетание дезинтоксикационной терапии (Неогемодез 200 мл внутривенно-капельно) с трансфузией эритроцитарной массы, учитывая групповую принадлежность. Радикальная спленэктомия применяется только при условии отсутствия эффекта от использования средств консервативной терапии и должна сопровождаться назначением цитостатических препаратов (Циклофосфан 100 мг 1 р./сут, Азатиоприн суточная доза 200 мг). Следует учитывать, что абсолютным противопоказанием к применению цитостатических препаратов, является детский возраст, так как препараты этой группы могут вызывать мутагенный эффект.
Отдельно следует остановиться на таком методе лечения, как трансфузия размороженных или отмытых эритроцитов. Переливание эритроцитов должно быть обосновано степенью тяжести анемического синдрома и общего состояния пациента и обязательно необходимо оценивать реакцию больного на проводимую гемотрансфузию. Очень часто у пациентов, которые подвергались неоднократному переливанию эритроцитарной массы, наблюдается посттрансфузионные реакции, которые являются поводом для индивидуального подбора крови с помощью непрямой пробы Кумбса.
В некоторых случаях гемолитическая анемия хорошо поддается лечению с применением анаболических гормональных лекарственных средств (Ретаболил 25 мг внутримышечно, Неробол 5 мг 1 р./сут). В качестве симптоматической терапии целесообразно применение антиоксидантных препаратов (витамины группы Е 10 мг внутримышечно), а при сопутствующем дефиците железа – пероральные железосодержащие препараты (Феррум-Лек 10 мл 1 р./сут).
Симптомы
Гемолитические анемии выражено проявляются в период кризисов. При вялотекущих процессах симптомы смазаны. Определить конкретный вид патологии можно только при помощи дополнительной диагностики.
К основным симптомам относятся:
| Синдром анемии | проявляется в бледности кожи, слизистых. Сопровождается симптомами нехватки кислорода в виде одышки, головокружения, слабости, усиленного сердцебиения. |
| Синдром желтухи | возрастание концентрации билирубина как продукта распада эритроцитов, выражается желтизной кожных покровов, изменением цвета мочи. |
| Гепатоспленомегалия | увеличение селезенки происходит за счет интенсивного гемолиза, может достигать значительных размеров. Печень менее подвержена изменениям. Но в некоторых случаях наблюдается и ее увеличение, сопровождающееся тяжестью в подреберье. |
Гемолитическая анемия может проявляться дополнительными симптомами в виде:
- болей в животе;
- послабления стула;
- болезненности костей;
- повышенной температуры;
- болей в груди и области почек.
Даже если есть только 2 или 3 из перечисленных симптомов, то это должно послужить поводом для врачебного обследования. Ведь токсичный билирубин при длительном воздействии на ткани и органы может нарушить их функции.
Что такое гемолиз и почему возникает
Явление, связанное с разрушением эритроцитов и выделением при этом гемоглобина в плазму — это гемолиз. Существует несколько классификаций этого процесса, зависящих от причин, его вызывающих, места происхождения и пр.
Гемолиз крови с одной стороны – и причина не получившегося анализа, с другой – основной патогенетический симптом гемолитических анемий, требующих диагностики и лечения. Также различают физиологический гемолиз.
Гемолиз эритроцитов постоянно происходит в организме живых существ. В норме красные клетки крови живут около 120 дней. При разрушении происходит разрыв оболочки эритроцита и выход гемоглобина наружу. Этот процесс при физиологических условиях происходит в селезенке при помощи клеток иммунной системы макрофагов. Это так называемый внутриклеточный гемолиз.
Если гибель эритроцита происходит в сосудистом русле – это внутрисосудистый гемолиз. Гемоглобин при этом связывается в плазме со специальным белком и транспортируется в печень. После цепочки сложных реакций трансформируется в билирубин, выводимый из организма с желчью. Существует много факторов приводящих к патологическому гемолизу.
- Бактериальные токсины (стрептококковый, брюшного тифа);
- Вирусы;
- Паразиты (малярийный плазмодий);
- Токсические вещества и яды (соединения свинца и мышьяка, бензин, уксусная эссенция);
- Укусы ядовитых змей, насекомых (яд гадюки, тарантула, пчел);
- Ядовитые грибы;
- Некоторые медикаменты (феницитин, сульфаниламидные препараты);
- Аутоиммунные реакции;
- Механическое повреждение (у больных с искусственным клапаном сердца, при искусственном кровообращении);
- Гемотрансфузиологическая реакция (при переливании несовместимой крови);
- Резус-конфликт между матерью и плодом (гемолитическая желтуха новорожденных).
Гемолиз, вызванный данными факторами, лежит в основе приобретенных гемолитических анемий.
Также существуют врожденные анемии, при которых срок жизни эритроцитов значительно сокращается.
Происходит это из-за недоразвития и повышенной хрупкости оболочки или наличия в организме агрессивных факторов против своих же эритроцитов.
Все это также приводит к гемолизу, причем внутриклеточному, в печени и селезенке. При этом происходит увеличение данных органов, снижение содержания эритроцитов.
В качестве причины этому может быть нарушение техники забора крови, загрязненная пробирка, неправильное хранение взятой крови, повторное замораживание и оттаивание крови. Даже сильная встряска пробирки может вызвать гемолиз в крови.
В итоге, анализ придется сдавать снова, что особенно нежелательно у детей
Поэтому важно соблюдение всех правил забора и хранения крови медицинским персоналом
Основные симптомы
При легкой форме, беспокоят такие симптомы, как слабость, тошнота, озноб. Может быть иктеричность склер.
При массивном гемолизе характерен скрытый период, до восьми часов от начала заболевания. Далее нарастает слабость и головная боль. Возможна рвота. Беспокоят боли, в правом подреберье, эпигастрии, пояснице. Часто дебютным симптомом является гемоглобинурия, при которой моча окрашивается в темно-красный цвет.
Позже, вследствие распада эритроцитов, нарастает эритропения. В крови — выраженный ретикулоцитоз. Повышается температура до 38-39 градусов.
Далее происходит увеличение печени с нарушением ее функций, вплоть до развития печеночной недостаточности. Через несколько суток появляется желтуха. Растет билирубин в крови.
Признак билирубинемии – иктеричность склер и желтуха
Лечение
Принципы лечения острого гемолиза эритроцитов, независимо от вызвавшего его фактора, похожи. В первую очередь, прекратить поступление в организм поражающего эритроциты фактора.
Ускорить его выведение (форсированный диурез, очистительные клизмы, промывание желудка, гемосорбция и гемодиализ). Интенсивная терапия опасных для жизни осложнений. Симптоматическая терапия.
Лечение печеночно-почечной недостаточности.
Что касаемо лечения наследственных гемолитических анемий, то терапии поддаются они тяжело. В некоторых случаях, при частых гемолитических кризах, удаляют селезенку. При определенных видах анемий успешно применяется гормональная терапия. Ну а в целом, показана гемотрансфузионная терапия, лечение и профилактика осложнений, стимуляция эритропоэза.
Что такое эритроциты
По-другому их называют красные кровяные тельца, они являются одними из основных элементов крови и выполняют газообменную функцию в организме, в частности, кислорода. Т.е. эритроциты доставляют кислород к тканям, а выводят углекислый газ. Если количество красных кровяных телец соответствуют нормам, то они бесперебойно выполняют свои функции.
Существуют следующие параметры, по которым оценивается работа клеток:
- продолжительность рабочего цикла эритроцитов составляет от 3 до 4 месяцев;
- у представителей мужского пола уровень гемоглобина в норме при 130–160 г\л;
- у женского пола — 120–150 г\л;
- диаметр одного эритроцита составляет — 7,2-7,5 мкм;
- их количество в среднем равно 90 мкм3.
В случае если изменяется размер красных кровяных телец и их количество в крови, то они не могут выполнять свои функции без сбоев. Например, при падении уровня эритроцитов снижается и уровень гемоглобина, что свидетельствует об анемии. Также важна форма эритроцита, если она правильная, то происходит полное соприкосновение со стенкой сосуда, и, следовательно, наблюдается лучшее насыщение кислородом.
Как упоминалось выше, жизненных цикл эритроцита составляет 3-4 месяца, а при его быстром распаде развиваются гемолитические анемии, о которых мы и поговорим подробнее.
Видео: анемия в программе “Жить здорово!”
Следует помнить, что многие разновидности анемий при неправильном их лечении могут иметь тяжелейшие последствия для организма, вплоть до летального исхода. Поэтому не надо заниматься самолечением. Диагноз должен поставить квалифицированный врач, равно как и назначить эффективное и правильное лечение!
2012-2020 sosudinfo.ru
Вывести все публикации с меткой:
- Анемия
- Болезни крови
Перейти в раздел:
Кровь и её заболевания, компоненты, анализы, биохимия
Рекомендации читателям СосудИнфо дают профессиональные медики с высшим образованием и опытом профильной работы.
На ваш вопрос в форму ниже ответит один из ведущих авторов сайта.
Анемия: что это такое?

Развитие анемии у женщин
Анемия — это патологическое изменение состава крови, основным признаком которого является снижение показателя гемоглобина (Hb). Нижняя граница гемоглобина для женщин —120 г/л (беременные — 110 г/л). В зависимости от уровня падения Hb диагностируют степени анемии:
- Легкая (I степени) — гемоглобин 110-90, эритроциты более 3;
- Среднетяжелая (II степени) — Hb 90-70, эритроциты не менее 2;
- Тяжелая (III степени) — Hb ниже 70.
Важно! Показатели гемоглобина в пределах 120-110 г/л являются пограничными. В таких случаях через некоторое время проводится повторный анализ крови
Для диагностики анемии значение имеют и другие показатели крови:
- Цветовой показатель — норма ЦП 0,86-1,1, определяет насыщенность эритроцитов гемоглобином;
- Ретикулоциты — молодые красные клетки в норме 0,2-2%, характеризуют регенеративную способность костного мозга;
- Количество эритроцитов — норма 3,7-4,7 х1012;
- Форма эритроцитов — при некоторых видах малокровия красные клетки серповидно изогнуты или имеют вид мишени;
- Диаметр эритроцитов — в норме 7.2 -8,0 микрон, изменяется при различных типах малокровия;
- Сывороточное железо — у здоровой женщины уровень 9,0-31,3 мкмоль/л;
- Ферритин (белок, участвующий в образовании Hb) — норма 10-120 мкг/л, определяет соотношение железа в печени и плазме крови;
- Железонасыщенность трансферина — характеризует процесс переноса железа из печени к костному мозгу, при анемии менее 16%;
- Сывороточная железосвязывающая способность — выявляет нарушения метаболизма железа (норма ОЖСС — 41-77).
Врачи выделяют три основные причины анемии:
- Потеря эритроцитов и Hb — является следствием острой (при травмах, операциях, обильных менструациях) и хронической кровопотери при язвенном поражении ЖКТ, глистных инвазиях и т. Д.;
- Нарушение созревания эритроцитов и образования гемоглобина — происходит при недостаточности вит. В12, С и В9 (фолиевой кислоты), железодефиците, патологии костного мозга, частичной резекции желудка;
- Стремительное разрушение эритроцитов — при воздействии ядов, уксуса, свинцовом отравлении, приеме сульфаниламидов, лимфолейкозе, циррозе печени и онкопатологии они живут менее 100 дней.
Важно! Прием сверхдоз витамина С приводит к блокировке витамина В12, что чревато развитием анемии.
При диагностике малокровия следует отличать схожие состояния, при которых проявляются симптомы анемии у взрослых, но лечение кардинально отличается:
- Псевдоанемия — изменение показателей крови возникает вследствие избыточного поступления жидкости в кровяное русло (гидремия). Такие состояние наблюдается при лечении отеков мочегонными средствами, обильном питье.
- Скрытая анемия — результат обезвоживания организма. При длительной рвоте, поносах, обильном потении кровь сгущается, теряя жидкую часть. Хотя показатели крови остаются при этом в норме, женщина страдает от малокровия.
Общие симптомы
Каждый тип анемии имеет специфические проявления, их рассмотрим чуть позже. Однако для всех видов малокровия характерна следующие симптомы:
- Слабость и быстрая утомляемость;
- Головные боли и головокружение, особенно при подъеме с постели и натуживании;
- Потеря аппетита, нередко извращенный вкус или полное отвращение к пище;
- Постоянная сонливость с нарушением режима ночного сна;
- Звон в ушах, «мушки» перед глазами;
- Рассеянность, раздражительность, снижение памяти;
- Одышка при минимальных физических нагрузках и другие признаки сердечной недостаточности (боли в сердце, снижение а/д);
- Учащенная частота сокращений сердца (до 90уд/мин);
- Шум в сердце — выраженный сердечный толчок, систолические шумы на верхушке сердца;
- Нарушение менструального цикла, вплоть до отсутствия менструации;
- Снижение полового влечения.