Сепсис — что это за болезнь?
Сепсис – инфекционное заболевание, характеризующееся острой системной воспалительной реакцией организма в ответ на попадание в кровь инфекции, а также продуктов ее жизнедеятельности (токсинов).
В переводе с древнегреческого языка — «σῆψις» означает «гниение», в то время как в народе, это заболевание получило наименование «заражение крови». Учитывая особенность болезни, многие люди в качестве ее обозначения считают справедливым и такое изречение, как — «сепсис крови». Тем не менее, греческое определение наиболее точное, поскольку оно выражает тот патологический процесс, который сопровождает сепсис – гниение, ведь при этой болезни происходит образование гнойных процессов практически по всему организму.
Наиболее частыми возбудителями сепсиса являются гноеродные бактерии (стафилококки, стрептококки, пневмококки, менингококки, кишечная полочка) и грибы (Candida, Actinomycetales, Aspergillus) и другие.
Причиной болезни может стать и инфицирование крови эндотоксинами – вещества, которые инфекция вырабатывает во время своей жизнедеятельности, являющихся ядом для организма. Если сказать еще более точно, то симптомы сепсиса и весь патологический процесс обусловлены преимущественно именно эндотоксинами.
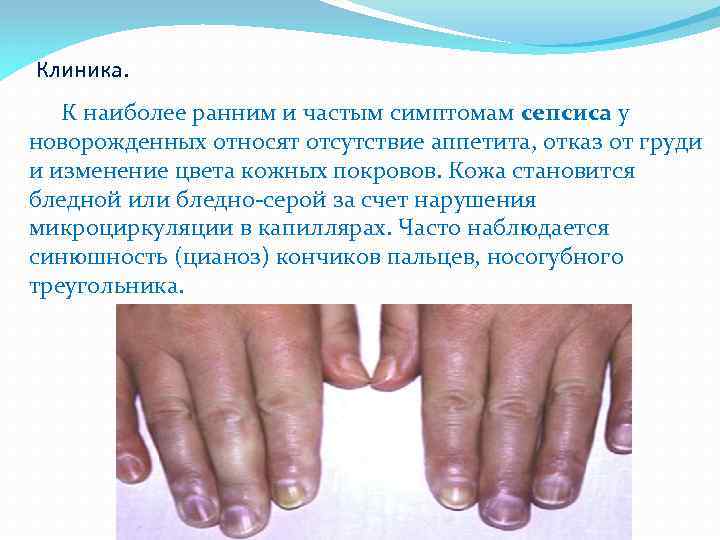
Основные признаки сепсиса – лихорадка, озноб, общее недомогание, слабость, сыпь на коже, артериальная гипотония, тахикардия, стремительная потеря веса, поносы и запоры, повышенная сонливость или бессонница и другие.
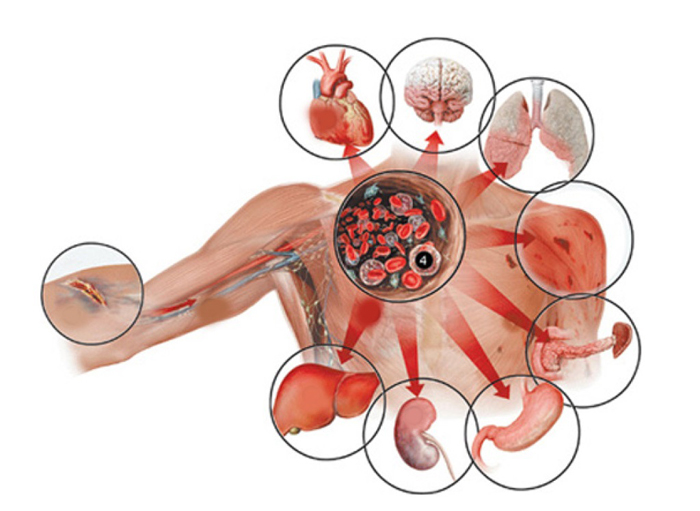
Неприятным моментом является то, что несмотря на великое количество антибактериальных, антимикотических и других противоинфекционных препаратов, сепсис тяжело поддается лечению, практически никогда не заканчивается резким выздоровлением, а также имеет высокий процент летальности. Сложность сепсиса заключается и в том, что он не имеет четкой локализации, т.к. инфекция вместе с кровью распространяется по всему организму, поэтому в болезни задействованы все органы и системы, включая нервную, лимфатическую и т.д.
Если сепсису не уделить достаточного внимания и не принять необходимых мер по лечению, это заболевание может привести к развитию синдрома полиорганной недостаточности – когда две и более системы организма дают сбой в работе или вовсе перестают функционировать.
Развитие сепсиса (патогенез)
Механизм развития сепсиса следующий: болезнетворные микроорганизмы и выделяемые ими эндотоксины из первичного очага проникают в кровеносную или лимфатическую систему, из-а чего развивается бактериемия. В свою очередь, в ответ на наличие в крови или лимфе патологической микрофлоры организм активирует иммунитет, который выбрасывает в кровеносное русло эндогенные вещества – интерлейкины, простагландины, факторы некроза опухолей, активации тромбоцитов и другие, способствующих повреждению внутренней стенки кровеносных сосудов (эндотелия). В это же время, благодаря медиаторам воспаления активизируется каскад коагуляции, приводящий к развитию ДВС-синдрома. Под воздействием перекиси водорода, оксида азота, супероксидов и других высвобождающихся токсических кислородсодержащих продуктов снижается утилизация кислорода органами, а также перфузия. Эти процессы приводят к недостаточному тканевому дыханию (тканевая гипоксия) и органной недостаточности.
Развитие сепсиса имеет три фазы:
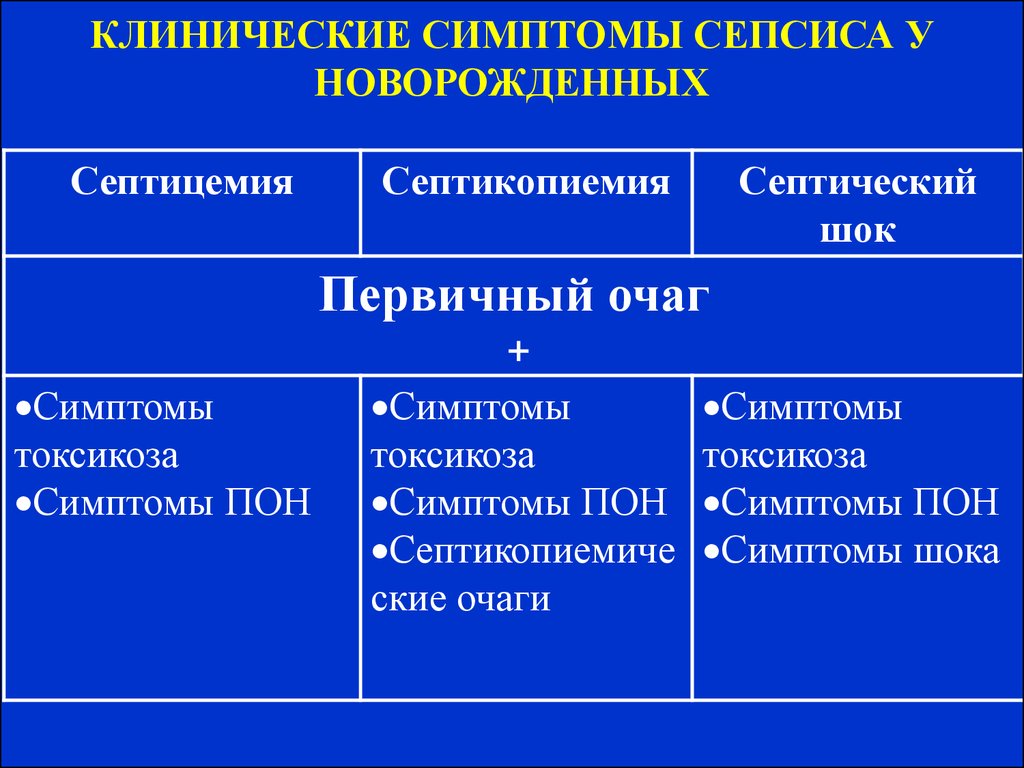
Сепсис 1 стадии (токсемия) – формируется при выходе болезнетворных микроорганизмов из первичного очага инфекции или же после прямого инфицирования организма, т.е. фактически, это начало болезни. Сопровождается развитием системного ответа иммунной системы на инфицирование. Бактериемия отсутствует.
Сепсис 2 стадии (септицемия) – характеризуется диссеминацией возбудителей болезни, формированием большого количества в кровеносных сосудах септических очагов (микротромбы). Сопровождается стойкой бактериемией.
Сепсис 3 стадии (септикопиемия) – характеризуется формированием вторичных гнойных очагов в различных органах и системах, например – костной системе.
Причины заражения крови
В качестве возбудителей сепсиса выступают самые разные микроорганизмы: стафилококки, менингококки, пневмококки, кишечная палочка, микобактерия туберкулеза, клебсиелла, грибы типа Candida, вирусы герпетиморфной группы.
Стоит отметить, что развитие сепсиса связано не столько с свойствами самих возбудителей, сколько с состоянием организма человека и его иммунитета. Снижение эффективности защитных барьеров приводит к тому, что наши охранные системы уже не могут вовремя локализовать вредных возбудителей и тем более предотвратить их проникновение внутрь различных органов.
Если же говорить о наиболее распространенных способах заражения сепсисом, то стоит отметить, что они зависят от типа конкретного возбудителя. Для каждого из них характерны свои особенности и эпидемиологические предпосылки. Особняком стоят лишь случаи, когда у больных развивается внутрибольничный сепсис, симптомы которого иногда дают о себе знать даже после вдыхания плохо очищенного воздуха в палатах (в 60% проб выявляются потенциально опасные микроорганизмы).
Также можно выделить и другие пути инфицирования, определяющие основные симптомы сепсиса:
- акушерско-гинекологический;
- отогенный;
- криптогенный;
- черезкожный сепсис;
- оральный;
- заражение крови, происходящее вследствие хирургических и диагностических манипуляций.
Выявление «ворот», через которые проник сепсис, имеет огромное значение для успешного лечения пациентов. Ранняя диагностика сепсиса позволяет вовремя выявить инфекцию, отделить ее от случаев кратковременного нахождения микробов в крови и активизировать защитные системы организма.
Как мы уже сказали выше, для развития сепсиса необходимо соблюдение некоторых условий, в частности:
- формирование вторичных очагов, которые в дальнейшем также поставляют возбудителей;
- наличие первичного очага (он должен быть связан с кровеносной системой или лимфатическими сосудами);
- многократное проникновение возбудителей в кровь;
- неспособность организма организовать необходимую иммунную защиту и спровоцировать реакции против вредных микробов.
Только если все эти условия соблюдены и у больного имеются соответствующие клинические признаки инфекции, врачи диагностируют сепсис крови. Развитие сепсиса провоцируется тяжелыми заболеваниями (диабет, раковые опухоли, рахит, ВИЧ, врожденные дефекты иммунной системы), терапевтическими мероприятиями, травмами, длительным приемом иммунодепрессивных препаратов, рентгенотерапией и некоторыми другими факторами.
Симптомы сепсиса
 При сепсисе микроорганизмы циркулируют с кровью по организму, оседая в различных органах.
При сепсисе микроорганизмы циркулируют с кровью по организму, оседая в различных органах.
Сепсис – это тяжёлое инфекционное осложнение, возникающее у пациентов с ослабленным иммунитетом. Причиной сбоя в работе защитной системы организма могут быть:
- длительные инфекционные тяжёлые болезни;
- онкологические заболевания;
- гематологические патологии;
- диабет;
- рахит;
- травмы;
- длительное применение иммунодепрессантов, кортикостероидов;
- лучевая терапия;
- ВИЧ-инфекция.
В ответ на попадание инфекции в организм возникает воспалительная реакция, для которой характерны:
- температура тела выше 38 С или ниже 36 С;
- учащённое сердцебиение и дыхание.
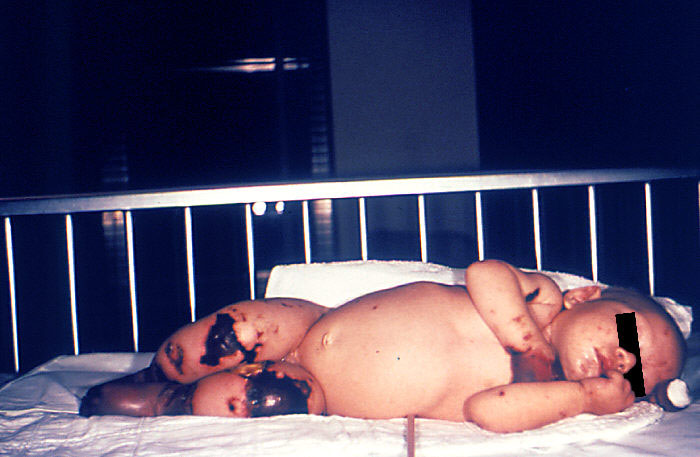
При сепсисе возникают вторичные очаги (метастазы). Поражаться могут различные органы, а появляются они в виде:
- крупных абсцессов;
- гнойников;
- эмпиемы;
- артрита;
- септицемии (множественные мелкие очаги).
При возникновении вторичных очагов проявляются симптомы поражения того органа, в котором появились метастазы. Например, при поражении почек может возникнуть почечная недостаточность. Метастазы в кожу и слизистые оболочки проявляются кровоизлияниями.
Сепсис может протекать в острой и даже молниеносной форме, а иногда длительно, в хронической форме. Самым серьёзным проявлением сепсиса является – септический шок. Каждая из форм протекания заболевания имеет свои особенности.
Особенности протекания молниеносного сепсиса
Сепсис, протекающий в молниеносной форме, наиболее опасный. Летальность при этой форме заболевания составляет 80-90 %. Пациент может умереть за 1-2 дня от начала клинических проявлений. Сопровождается острейшая форма:
- ознобом;
- высокой лихорадкой;
- тяжелейшей интоксикацией;
- резким падением артериального давления;
- цианозом.
Метастазы при молниеносной форме отсутствуют.
Особенности протекания острой формы
В острой форме чаще протекает сепсис, вызванный стафилококковой инфекцией. Для него характерны:
- внезапное повышение температуры и мгновенное её снижение (гектическая лихорадка);
- проливной пот;
- кровоизлияния на коже;
- гнойничковая сыпь;
- увеличение печени, селезёнки.
При остром сепсисе возникают многочисленные метастазы. Поражаются почки, эндокард, мышцы, суставы.
Особенности протекания хронического сепсиса
Такой сепсис может протекать несколько лет. Проявляется он постепенно:
- Изменяется температура тела. Беспричинные однодневные подъёмы температуры, длящиеся 2-3 часа, сопровождающиеся ознобом, последующим профузным потом. Они наблюдаются в течение 1-3 месяцев, при этом больной чувствует себя нормально. Затем эти периоды сокращаются и проявляется гектическая лихорадка.
- Нарастает интоксикация. Проявляется не только общей слабостью, тошнотой. Для интоксикации при сепсисе характерна лихорадка с резко выраженным ознобом, нарастание анемии.
- Состояние пациента становится тяжёлым. Кожа больного бледно-жёлтая, зеленоватая. Учащается пульс, снижается артериальное давление, возникает одышка. На коже появляется экзантема. Развиваются артриты, остеомиелиты, миозиты.
При тяжёлом протекании хронической формы возможны:
- инфаркты лёгкого;
- гнойный плеврит;
- геморрагический нефрит;
- абсцессы в головном мозге.
Если своевременно не выявить причину внезапных подъёмов температуры, то при поражении других органов метастазами, из-за сильной интоксикации развивается септический шок.
Особенности септического шока
Это состояние сопровождается нарушением работы различных органов и систем. Сначала резко падает венозное и артериальное давление. Из-за гипоксии, ацидоза, нарушения водно-электролитического баланса нарастает сердечная недостаточность.
Нарушается функция лёгких, почек, развивается полиорганная недостаточность, являющаяся основной причиной смерти больного.
При сепсисе необходимо незамедлительное врачебное вмешательство, так как болезнь слишком часто приводит к смерти больного. Но перед тем как приступить к лечению, необходимо установить причину тяжёлого состояния пациента. Диагноз «сепсис» ставят не по внешнему виду больного (бледновато-субиктерический цвет кожи), гектической лихорадке. Эти признаки могут сопровождать и совершенно другие заболевания, для лечения которых используют иные методы лечения.
Причины сепсиса
Микроорганизмы, являющиеся возбудителями сепсиса
Основные возбудители сепсиса
- Бактерии: стрептококки, стафилококки, протей, синегнойная палочка, ацинетобактер, кишечная палочка, энтеробактер, цитробактер, клебсиелла, энтерококк, фузобактерии, пептококки, бактероиды.
- Грибки. В основном – дрожжеподобные грибы рода Кандида.
- Вирусы. Сепсис развивается в том случае, когда тяжелая вирусная инфекция осложняется бактериальной. При многих вирусных инфекциях наблюдается общая интоксикация, возбудитель разносится с кровью по всему организму, но признаки таких заболеваний отличаются от сепсиса.
Какие заболевания чаще всего осложняются сепсисом?
- Раны и гнойные процессы в коже.
- Остеомиелит – гнойный процесс в костях и красном костном мозге.
- Тяжелая ангина.
- Гнойный отит (воспаление уха).
- Инфицирование во время родов, абортов.
- Онкологические заболевания, особенно на поздних стадиях, рак крови.
- ВИЧ-инфекция на стадии СПИД.
- Обширные травмы, ожоги.
- Различные инфекции.
- Инфекционно-воспалительные заболевания органов мочевыделительной системы.
- Инфекционно-воспалительные заболевания живота, перитонит (воспаление брюшины – тонкой пленки, которая выстилает изнутри брюшную полость).
- Врожденные нарушения работы иммунной системы.
- Инфекционно-воспалительные осложнения после операции.
- Пневмония, гнойные процессы в легких.
- Внутрибольничная инфекция. Часто в стационарах циркулируют особые микроорганизмы, которые стали в ходе эволюции более устойчивыми к антибиотикам, различным негативным воздействиям.
скарлатинаменингитсальмонеллез
Терапевтические методы
При развитии септического процесса происходит нарушение всех органов и систем, что представляет серьезную угрозу для жизни пациента. Именно поэтому при обнаружении заболевания больного госпитализируют в обязательном порядке. В большинстве случаев лечение проводится в палате интенсивной терапии или в отделении хирургии.
Медикаментозное лечение
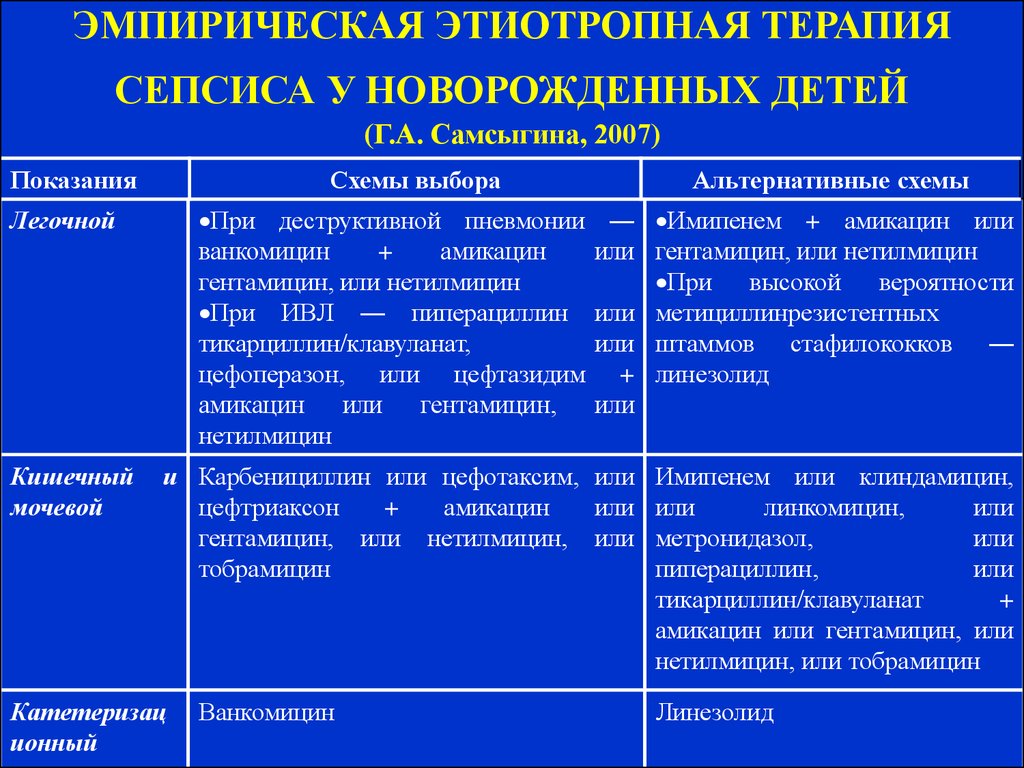
Клинические рекомендации заключаются в назначении:
- антибиотикотерапии (левомицетиновая группа, пенициллины, аминоглиозиды, цефалоспорины);
- иммуностимуляторов (Тимоген, Тималин, Рибомулин, Биостим и прочие);
- внутривенного введения растворов, благодаря чему увеличивается объем крови, тем самым восстанавливается кровоток, нормализуются свойства плазмы, выводятся токсины и воспалительные вещества.
Кроме этого, специалист может прописать следующие средства:

- витаминные комплексы;
- обезболивающие;
- повышающие давление;
- улучшающие кровообращение.
Для каждого пациента схема терапевтических мероприятий подбирается индивидуально, в зависимости от характера течения болезни, особенностей организма и общего состояния.
Оперативное вмешательство
До тех пор, пока не будет устранен инфекционный очаг поражения, лечение медикаментозными средствами не принесет никакого результата. В связи с этим проводят операцию, состоящую из нескольких шагов. Нужно:
- вскрыть гнойничковое новообразование;
- очистить полость от инфекционной жидкости;
- удалить все поврежденные ткани;
- обработать рану антисептическим раствором.
Во время лечения сепсиса человек должен придерживаться сбалансированной диеты, состоящей из легкоусваиваемой пищи. В рационе обязательно должны присутствовать продукты животного происхождения, сахар и углеводные блюда.
Симптомы сепсиса
Признаки сепсиса зависят от того, что было его первичным возбудителем. Для септического процесса характерно несколько типичных симптомов:
-
сильные ознобы,
-
постоянное или волнообразное повышение температуры тела,
-
сильная потливость со сменой нескольких комплектов белья за сутки.
Также из-за сепсиса может проявиться бледность кожи и слизистых, восковой цвет лица, усталость и безучастность пациента, изменения в психике от эйфории до сильной апатии и ступора, впалые щеки с сильно выраженным румянцем на щеках на фоне общей бледности, кровоизлияния на коже в виде пятен или полосок, особенно на руках и ногах, герпесоподобные высыпания на губах, кровоточивость слизистых, нарушение дыхания, снижение давления, уплотнения или гнойнички на коже, уменьшение объема мочи.
Причины сепсиса
Сепсис у взрослого пациента или ребенка развивается в результате массивного инфицирования токсинами и продуктами гнилостной деструкции патогенных микроорганизмов, при применении неадекватной схемы лечения основного заболевания, то есть данную патологию специалисты рассматривают как генерализацию воспалительного процесса. Диагноз «сепсис» представляет собой крайне опасное для человека состояние, которое часто заканчивается летальным исходом.
Даже несмотря на бурное развитие фармацевтической промышленности и внедрения новых технологий в лечении инфекционных заболеваний, инфекционный сепсис представляет собой актуальную медико-социальную проблему. В лечении сепсиса используются различные высокоактивные антибактериальные препараты последнего поколения и вместе с тем, данная патология является лидирующей среди причин летального исхода у пациентов инфекционного профиля.
Среди основных этиопатогенетических провокаторов развития сепсиса следует рассматривать бактериальную кокковую флору, синегнойную палочку, грибы, вирусы и простейшие. Патогенез сепсиса развивается при сочетании таких звеньев как: попадание в организм человека активного возбудителя инфекции, длительное течение воспалительного процесса в первичном очаге инфекции и повышенная индивидуальная реактивность организма человека.
Риск провокации сепсиса значительно увеличивается при высокой концентрации возбудителя инфекции в первичном воспалительном очаге, после чего большая масса вирусных частиц или бактериальной флоры попадает в общий кровоток
Немаловажное значение имеет состояние индивидуальной резистентности организма пациента, которая может значительно подавляться в результате воздействия разнообразных неблагоприятных факторов. В качестве негативных факторов, провоцирующих подавление работы иммунного аппарата человека, следует рассматривать тяжелую соматическую патологию, эндокринные нарушения, онкопатологию, изменение качественного и количественного состава крови, иммунологические нарушения, хроническую витаминную недостаточность, психоэмоциональную нагрузку и пролонгированный прием лекарственных средств группы иммуносупрессоров и кортикостероидов. Основным звеном патогенеза развития сепсиса является распространение инфекционных агентов из первичных воспалительных очагов через кровеносные и лимфатические коллекторы с дальнейшим формированием вторичных септических метастазов, которые также усиливают процесс воспаления
Патоморфологическим субстратом сепсиса является образование множества гнойников различной локализации
Основным звеном патогенеза развития сепсиса является распространение инфекционных агентов из первичных воспалительных очагов через кровеносные и лимфатические коллекторы с дальнейшим формированием вторичных септических метастазов, которые также усиливают процесс воспаления. Патоморфологическим субстратом сепсиса является образование множества гнойников различной локализации.
Развитие генерализации инфекционного процесса при сепсисе обусловлено преобладанием токсического влияния возбудителя на организм над бактериостатическими свойствами факторов иммунной защиты. Развитие сепсиса возможно не только при массивном срыве иммунитета, а даже при нарушении работы какого-либо звена в работе иммунного аппарата человека, что сопровождается нарушением выработки антител, снижением фагоцитарной активности макрофагов, а также подавлению активности лимфоцитов.
Этиология
Колонии K. pneumoniae на агаре Мак Конки
Возбудители сепсиса: чаще стрептококки и стафилококки, реже — пневмококки, кишечная палочка, синегнойная палочка, сальмонелла, менингококк, гонококк и др. Обычно сепсис — осложнение раневого или воспалительного процесса. В его развитии у человека важную роль играет снижение общего иммунитета организма вследствие тяжёлого заболевания, операции, большой кровопотери, недостаточного питания. Источником общей инфекции могут быть нагноение в ране или осложнённое течение местных гнойных заболеваний (фурункул, карбункул, флегмона) — хирургический сепсис; осложнения после родов или аборта, когда «входными воротами» инфекции является слизистая оболочка матки, — акушерско-гинекологический сепсис; гнойные процессы или повреждения органов мочеполовой системы, застой и инфицирование мочи — уросепсис; острые или хронические гнойные заболевания органов полости рта — ротовой сепсис и т. д. Кишечная палочка, в норме населяющая кишечник, может вызвать сепсис при перфорации ЖКТ. Сепсис также может наступить в гнойной стадии панкреонекроза, который характеризуется массовой гибелью клеток поджелудочной железы.
Признаки болезни
Клиническое течение сепсиса может быть молниеносным (бурное развитие проявлений в течение 1-2 суток), острым (до 5—7 суток), подострым и хроническим. Нередко наблюдаются атипичность или «стертость» его симптомов (так, и в разгар болезни может не быть высокой температуры), что связано как со значительным изменением болезнетворных свойств возбудителей в результате массового применения антибиотиков, так и в результате угнетения иммунитета макроорганизма по многим причинам. Сепсис может протекать с образованием местных гнойников в различных органах и тканях (занос инфекции из первичного очага) — т. н. септикопиемия, при которой течение сепсиса зависит от расположения гнойников (например гнойник в мозге с соответствующими неврологическими расстройствами), и без метастатических гнойников — т. н. септицемия, нередко с более бурным течением, резко выраженными общими симптомами.
При диагностике различают:
- Синдром системной воспалительной реакции. Характеризуется изменением температуры тела (как в сторону повышения, более 38 °C, так и в сторону понижения — ниже 36 °C), учащенным сердцебиением (более 90 ударов в минуту) и дыханием (более 20 вдохов в минуту), изменением количества лейкоцитов в крови (менее 4×109 или более 12×109 клеток на литр крови).
- Сепсис. При тех же симптомах, что и в случае системного воспалительного синдрома, в одной из стерильных в норме тканей (в крови, цереброспинальной жидкости, в моче…) обнаруживают один из известных патогенов, выявляют признаки перитонита, пневмонии, пурпуры и других местных воспалительных процессов.
- Тяжёлый сепсис. Характеризуется так же, как обычный сепсис, но с гипотензией, гипоперфузией или дисфункцией отдельных органов.
- Септический шок. Наиболее тяжёлое состояние, после которого у каждого второго больного из-за нарушения кровоснабжения органов и тканей наступает смерть. Определяется теми же симптомами, что и сепсис, когда интенсивные реанимационные мероприятия не приводят к нормализации кровотока и уровня артериального давления. Другими признаками септического шока являются замедление образования мочи и спутанность сознания.
В феврале 2016 года понятия и диагностические критерии сепсиса были пересмотрены. Понятие синдрома системной воспалительной реакции и тяжёлого сепсиса признаны неактуальными, понятиям сепсиса и септического шока даны новые определения.
Для выявления и диагностики сепсиса рекомендовано использовать шкалы SOFA и qSOFA.
Сепсис: проявления и лечение
Что такое сепсис
Сепсис (от др.-греч. – гниение), тяжёлое инфекционное заболевание человека и животных, вызываемое попаданием в кровь и ткани гноеродных микроорганизмов и продуктов их жизнедеятельности – токсинов. Возбудители сепсиса: чаще стрептококки и стафилококки, реже – пневмококки, кишечная палочка и др.
Обычно сепсис – осложнение раневого или воспалительного процесса. В его развитии у человека важную роль играет снижение защитных сил организма вследствие тяжёлого заболевания, операции, большой кровопотери, недостаточного питания. Источником общей инфекции могут быть нагноение в ране или осложнённое течение местных гнойных заболеваний (фурункул, карбункул, флегмона) – т. н. хирургический сепсис; осложнения после родов или аборта, когда «входными воротами» инфекции является слизистая оболочка матки, – акушерско-гинекологический сепсис; гнойные процессы или повреждения органов мочеполовой системы, застой и инфицирование мочи – уросепсис; острые или хронические гнойные заболевания органов полости рта – ротовой сепсис и т. д.
Проявление сепсиса
Сепсис проявляется местными признаками – в первичном очаге заболевания, например, очищение раны и рост в ней грануляций останавливаются, они выглядят бледными, сухими, с грязно-мутным налётом) и главным образом общими симптомами – головная боль (в тяжёлых случаях – спутанность сознания), повышение температуры тела до 39-40° с большими суточными колебаниями, прогрессирующее похудание, учащение пульса, снижение артериального давления, тромбозы, отёки, пролежни.
Клиническое течение сепсиса может быть молниеносным (бурное развитие проявлений в течение 1-2 сут), острым (до 5-7 сут), подострым и хроническим. Нередко наблюдаются атипичность или «стертость» его симптомов (так, и в разгар болезни может не быть высокой температуры), что связано со значительным изменением болезнетворных свойств возбудителей в результате массового применения антибиотиков. Сепсис может протекать с образованием местных гнойников в различных органах и тканях (занос инфекции из первичного очага) – т.н. септикопиемия, при которой течение сепсиса зависит от расположения гнойников (например, гнойник в мозге с соответствующими неврологическими расстройствами), и без метастатических гнойников т.н. септицемия, нередко с более бурным течением, резко выраженными общими симптомами.
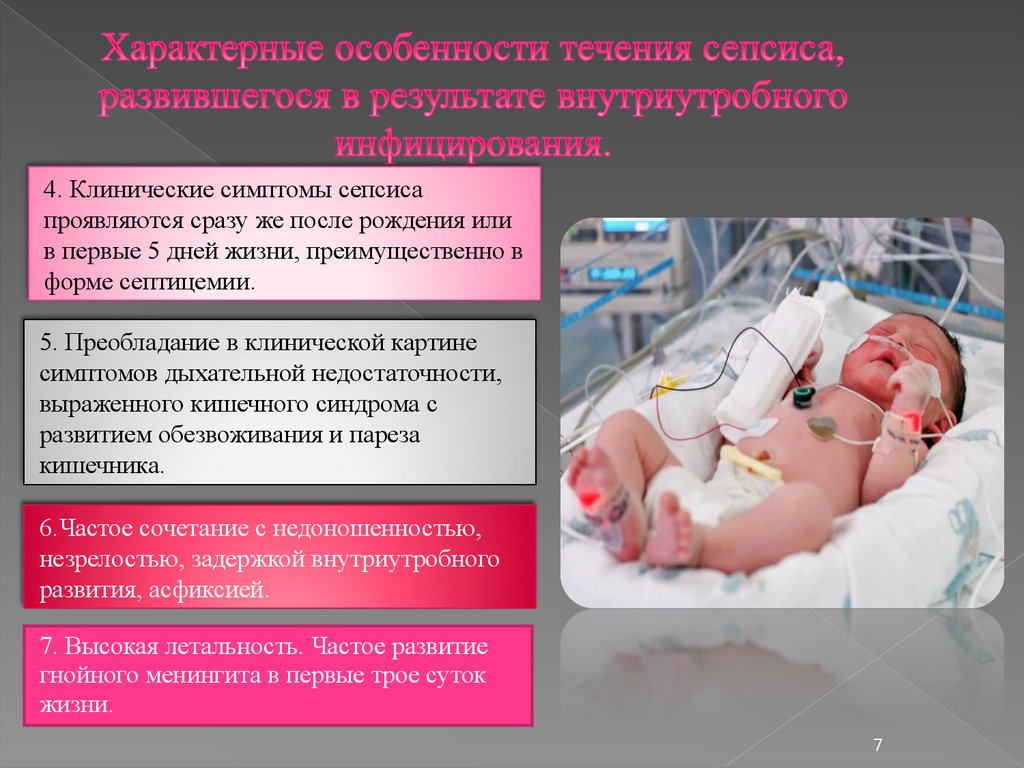
При развитии сепсиса у новорождённых (источник – гнойный процесс в тканях и сосудах пуповины – т.н. пупочный сепсис) характерны рвота, понос, полный отказ ребёнка от груди, быстрое похудание, обезвоживание; кожные покровы теряют эластичность, становится сухими, иногда землистого цвета; нередко определяются местное нагноение в области пупка, глубокие флегмоны и абсцессы различной локализации. Проявления сепсиса у животных в основном схожи с его симптомами у человека.
Лечение
Вне зависимости от стадии процесса люди с заражением крови подлежат госпитализации в отделение интенсивной терапии. Комплексное лечение включает в себя назначение антибактериальных, иммуностимулирующих препаратов, симптоматическую, дезинтоксикационную терапию. Лечение направлено на стабилизацию состояния, ликвидацию патогенной флоры, водно-электролитных, белковых нарушений, восстановление функционирования органов.
Хирургическое лечение применяют при гнойных источниках (флегмонах, абсцессах, внутрикостных затеках, перитоните и т.д.). Гнойные полости вскрывают, промывают растворами. При некротических процессах – все нежизнеспособные ткани удаляют в пределах здоровых тканей. При выраженном гнойном, некротическом процессе может потребоваться удаление органа, например при множественных абсцессах легкого, селезенки или почки, гнойном воспалении яичника, эндометрия.
Чтобы уничтожить микробную флору назначают антибиотики широкого спектра действия, гнойные полости дренируют, ежедневно промывают антисептиками. После взятия посева, выявления возбудителя, определения чувствительности к антибиотикам противомикробные препараты сменяют на средства наиболее эффективные против выделенной флоры. Группы препаратов выбора до определения возбудителя: карбапенемы, цефалоспорины, фторхинолоны или их комбинация. При грибковой инфекции назначают Флуконазол, Амфотерицин.
Для выведения токсинов назначают солевые, полиионные растворы, диуретики. Для коррекции кислотности крови вводят электролитные растворы. Чтобы восстановить белковое равновесие вводят альбумин, плазму крови, смеси из аминокислот. Для удаления бактерий из крови применяют:
- Плазмаферез.
- Гемофильтрацию.
- Экстракорпоральную детоксикацию.
- Гемосорбцию.
При недостаточности почек показан гемодиализ. Для стимуляции иммунитета применяют антистафилококковую плазму, гамма-глобулины, переливание лейкоцитарных клеток, иммуностимуляторы.
Важно!
Симптоматическое лечение включает в себя сердечно-сосудистые, обезболивающие средства, антикоагулянты.
Сепсис – что это за болезнь
Синдром системной воспалительной реакции – это неспецифический воспалительный процесс, проявляющийся как результат действия широкого спектра агрессивных (провоцирующих) факторов.
Для того чтобы заподозрить у пациента синдром системной воспалительной реакции, у него должно быть выявлено минимум два обязательных критерия SIRS, одним из которых должен быть:
- повышение температуры выше 38.5 градусов или снижение ее ниже 36 градусов (кроме стандартного измерения в подмышечной впадине, температура также должна быть измерена ректально и в ротовой полости);
- изменение количества лейкоцитов. В анализе крови могут выявлять как лейкоцитоз свыше 12*109/л, так и лейкопению со снижением числа лейкоцитов менее 4*109/л. Показательно также выявление в периферической крови более десяти процентов несегментированных (юных) клеток.
Дополнительными критериями синдрома системной воспалительной реакции являются увеличение частоты сердечных сокращений (тахикардия) и/или частоты дыханий (тахипноэ) более чем в два раза от нормальных возрастных значений для данного пациента.
SIRS может иметь как инфекционный, так и неинфекционный характер. Для развития инфекционного SIRS, в крови больного должны присутствовать жизнеспособные патогенные микроорганизмы и продукты их жизнедеятельности.
Важно. Необходимо понимать, что бактериемия (бактерии или грибки в крови), протекающая без клинической симптоматики тяжелого инфекционного процесса, является частой ситуацией в клинической практике и не является сепсисом.
Развитие сепсиса будет сопровождаться возникновением септицемии (тяжелая генерализованная инфекция)
Для септицемии характерно существование первичных септических очагов, из которых инфекция гематогенным или лимфогенным путем распространяется по всему организму. При этом, в самом очаге продолжается постоянное размножение патогенных микроорганизмов
 Развитие сепсиса будет сопровождаться возникновением септицемии (тяжелая генерализованная инфекция). Для септицемии характерно существование первичных септических очагов, из которых инфекция гематогенным или лимфогенным путем распространяется по всему организму. При этом, в самом очаге продолжается постоянное размножение патогенных микроорганизмов.
Развитие сепсиса будет сопровождаться возникновением септицемии (тяжелая генерализованная инфекция). Для септицемии характерно существование первичных септических очагов, из которых инфекция гематогенным или лимфогенным путем распространяется по всему организму. При этом, в самом очаге продолжается постоянное размножение патогенных микроорганизмов.
В этом случае, генерализация инфекции может сопровождаться не только развитием сепсиса, но и метастазированием септических очагов (септикопиемия). То есть, помимо первичного очага инфекции, возникают еще несколько более мелких очагов (например, абсцесс печени при септицемии на фоне гнойного аппендицита), поддерживающих септическое состояние у больного.
Важно! Диагноз сепсис выставляют при наличии у больного септицемии и клиники SIRS. В более широком смысле, сепсис – это сочетание присутствия в крови и тканях больного патогенных микроорганизмов, а также их токсинов и системной воспалительной реакции организма на деятельность этих микроорганизмов
В более широком смысле, сепсис – это сочетание присутствия в крови и тканях больного патогенных микроорганизмов, а также их токсинов и системной воспалительной реакции организма на деятельность этих микроорганизмов.
Сепсис крови является крайне серьезным диагнозом. При отсутствии экстренной медицинской помощи развивается токсический шок и смерть от полиорганной недостаточности.