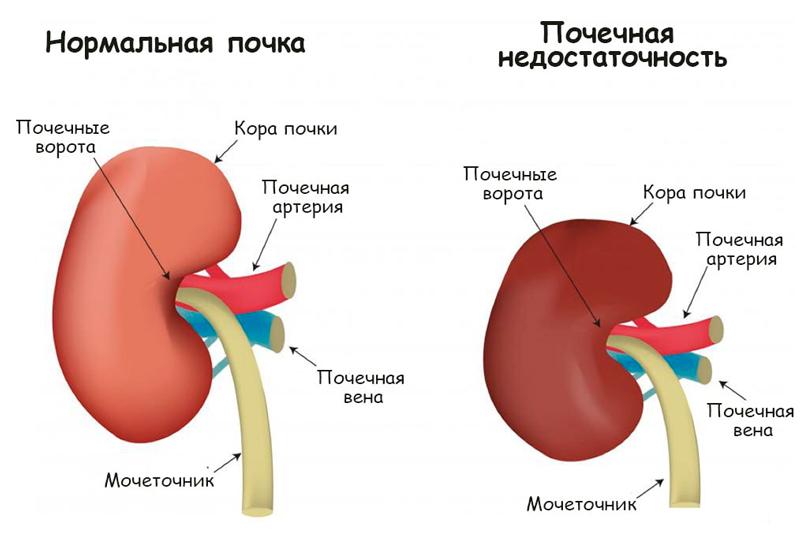
«Почки за сутки фильтруют около 1500 литров крови»
— Из-за чего возникает почечная недостаточность?
— Частая причина острой почечной недостаточности — употребление нестероидных противовоспалительных лекарств. Особенно если их принимают совместно с ингибиторами АПФ — эти препараты назначают для снижения артериального давления. И вот эта комбинация довольно опасна. Эти препараты влияют на почечные сосуды: одни на входящую артерию, а вторые — на исходящую. Давление в артериях выравнивается, почки перестают фильтровать кровь и может возникнуть острая почечная недостаточность.
Да, к этим лекарствам могут быть строгие медицинские показания, тогда их принимать можно — но только по назначению врача и под его контролем, с мониторингом уровня креатинина в крови. А бывает, что люди пьют эти таблетки, пытаясь сбить повышенную температуру, по три штуки в день, при этом врач им их не назначал. Исходом такого «лечения» может стать острая почечная недостаточность, особенно в условиях обезвоживания на фоне высокой температуры тела.

У пожилых людей острая почечная недостаточность довольно часто возникает из-за того, что они пьют мало воды. Норма — 30 мл на 1 кг массы тела в сутки. Исключения могут быть только для людей с кардиологическими проблемами, когда сердце не справляется и появляются отеки. В этом случае количество воды для пациента должен ограничить лечащий врач.
Также бывает, что к нам поступают пациенты с почечной недостаточностью на фоне отравления. Была история, когда мужчина вместе с женой красили стены погреба и отравились парами толуола. Он содержится в обычной краске.
— Почему из-за этого отказали почки?
— Почка — это орган-труженик. Он фильтрует и выводит все, что человек съел, выпил, чем подышал. Почки работают в круглосуточном режиме, и за сутки фильтруют около 1500 литров крови. Аминокислоты и другие полезные вещества идут на работу организма, а все остальное — мочевина, креатинин, азотистые основания и шлаки — выводятся с мочой.
Эта семейная пара надышалась толуолом — и почки не справились. Насколько я знаю, мужчина уже поправился, а его супруга еще в клинике.
— Почечная недостаточность может быть хронической. Как она развивается?
— Сейчас мы используем термин «хроническая болезнь почек». Она имеет пять стадий. Первые две протекают без нарушения почечной функции, а начиная с третьей стадии, имеет место хроническая почечная недостаточность.
Основные причины хронической болезни почек мы уже обсуждали, но важно отметить, что сегодня наиболее частыми причинами развития хронической болезни почек у нас, как и во всем мире, являются вторичные поражения почек у пациентов с артериальной гипертензией и сахарным диабетом. — Что происходит с почками из-за сахарного диабета и артериальной гипертензии?
— Что происходит с почками из-за сахарного диабета и артериальной гипертензии?
— Артериальная гипертензия и сахарный диабет поражают почечные сосуды, нарушается кровоток в почечных фильтрах и происходит постепенная утрата их функции.
Что приводит к возникновению ОПН и ХПН
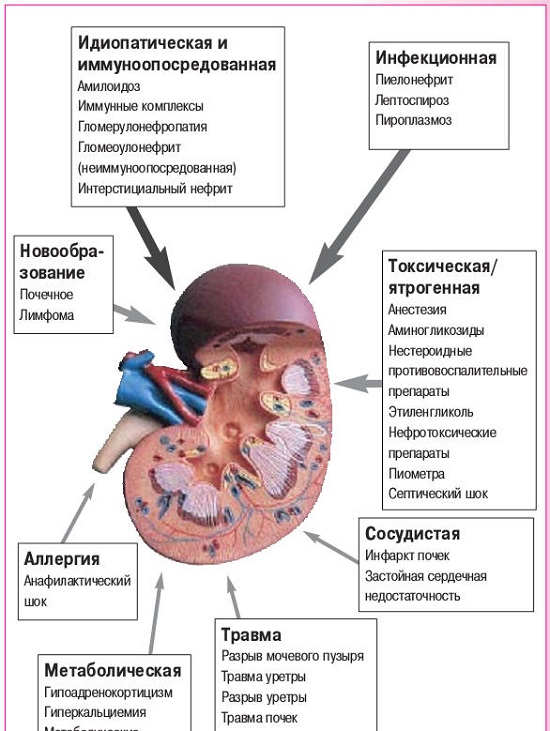
Причины почечной недостаточности весьма разнообразны. Они различаются при разных формах течения болезни.
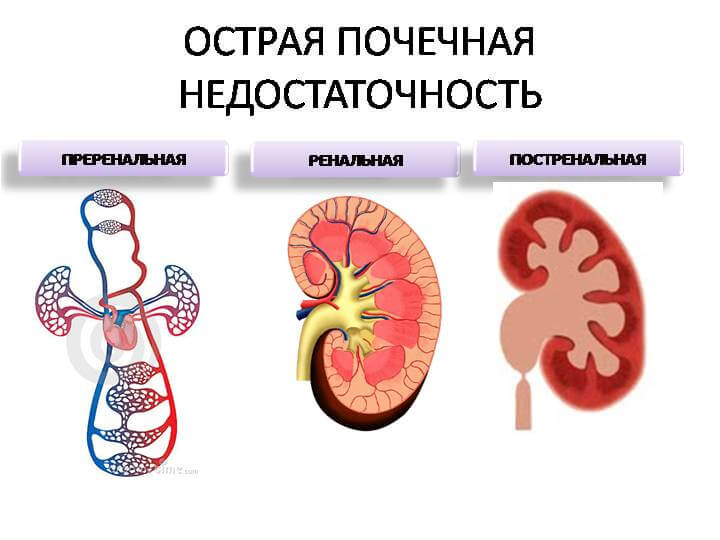
Классификация причин для ОПН следующая:
- Преренальная. Возникновение преренальной почечной недостаточности отмечается тогда, когда в почках нарушается ток крови. Из-за того, что орган испытывает недостаток крови, нарушается и механизм продуцирования мочи, а в тканях почек начинаются негативные изменения. Данная причина возникновения ОПН наиболее распространенная и отмечается более чем у 50% заболевших.
- Ренальная. Этот вид ОПН связан с негативными процессами в тканях больных органов. При этом снабжение почки кровью не нарушено, но вырабатывать урину она не может. По данной причине ОПН возникает у 40% заболевших.
- Постренальная. В данном случае нарушения кровоснабжения и процесса выработки мочи нет, но моча не может выводиться из-за возникшей непроходимости мочевыводящего канала (чаще всего из-за камней). Если непроходим только один канал, то вся нагрузка перераспределится на здоровую почку и недостаточность не возникнет. Из-за этого данная разновидность заболевания довольно редкая и наблюдается не более чем у 5% больных.
Исходя из приведенной выше классификации, определяются и причины возникновения ОПН.
Для преренальной недостаточности:
- проблемы с сердцем, при которых оно не способно прокачивать кровь в надлежащих объемах;
- резкое падение давления (аллергия в тяжелой форме, передозировка медпрепаратов, сепсис);
- заболевания печени (в первую очередь, цирроз).
Для ренальной недостаточности:
- отравления (бытовой или промышленной химией, спиртом, грибами, солями тяжелых металлов, медпрепаратами, вследствие укусов пресмыкающихся и насекомых);
- массовая гибель эритроцитов и уничтожение гемоглобина, ведущее к разрушению тканей больных органов (при малярии или переливании крови неподходящего типа);
- разрушительное воздействие на почки антител, возникшее вследствие аутоиммунного заболевания;
- интоксикация продуктами обмена вследствие ряда болезней, например, подагры;
- развитие воспаления в пораженных органах, при котором наблюдается почечный синдром;
- травматическое нарушение целостности почки (если вторая отсутствует или не функционирует).
Для постренальной недостаточности:
- новообразования внутренних органов малого таза (как доброкачественные, так и злокачественные);
- травмы мочеточника;
- непроходимость мочеиспускательного канала;
- проблемы с мочеиспусканием.
У почечной недостаточности причины, ведущие к хронической форме болезни, такие:
- унаследованные болезни почек;
- подагра, сахарный диабет, МКБ, лишний вес, цирроз печени, метаболический синдром и другие патологии в хронической форме;
- болезни мочеполовой системы, при которых могут перекрываться мочевыводящие пути;
- передозировка лекарственных средств или их неправильное назначение;
- хроническая интоксикация различными вредными веществами.
У детей тоже может развиться почечная недостаточность, хотя случается это очень редко. Основной причиной, по которой возникает отказ почек, в данном случае является врожденная патология. Но современная медицина обладает достаточным арсеналом средств, чтобы ребенок смог жить нормально.
Острая почечная недостаточность
ОПН развивается вследствие острого поражения структуры почек под влиянием эндогенных или экзогенных факторов. Для нее характерны состояния от резкого снижения количества выделяемой мочи (олигурия), до полной блокады выделения (анурия). Нарушение экскреторной и фильтрационной функций приводит к резкому изменению водно-электролитного баланса и быстро нарастающего самоотравления организма вследствие азотемии. Клиника заболевания имеет цикличный характер и при адекватной терапии может завершиться полным восстановлением функционирования органа.
Причины ОПН
Причины развития ОПН у мужчин многообразны. Их можно выделить в три группы и соответствующие им формы:
- Внезапное расстройство почечного кровообращения (шок, коллапс). Развивается гемодинамическая (преренальная) форма ОПН.
- Отравления ядами экзогенного характера, инфекционная интоксикация, острые воспалительные заболевания (острый гломерулонефрит, острый пиелонефрит). Паренхиматозная (ренальная) форма.
- Непроходимость в мочевыделительной системе, обструктивное состояние мочевых путей, травмирование или удаление единственной почки. Обструктивная (постренальная) форма.
Симптомы ОПН
Симптомы ОПН делятся на две группы:
- Специфические, когда резко снижается количество выделенной мочи (олигурия), или до полного прекращения выделения мочи (анурия).
- Неспецифические, когда больной отказывается от еды, у него наблюдаются тошнота, рвота, диарея, отеки верхних и нижних конечностей, увеличение печени, заторможенность или возбудимость НС.
Стадии ОПН
В клинике острой почечной недостаточности различаются 4 четко ограниченные стадии.
Начальная
Эта стадия характеризуется симптоматикой, обусловленной воздействием факторов, вызвавших ОПН. Она может слабо проявляться в общем недомогании, постепенном развитии интоксикационного синдрома, сопровождающегося болями в животе, тошнотой, бледностью кожных покровов.
Олигоанурическая
Основным признаком развития этой стадии является резкое снижение выделяемой мочи, или полное ее отсутствие. Общее количество мочи обычно не превышает 500 мл в сутки. Моча кровянистая, с большим количеством осадка. Состояние больного резко ухудшается в течение первых трех суток. Характерны такие показатели крови, как протеинурия, азотемия, гиперфосфатемия, гиперкалиемия, гипернатиемия, ацидоз. Если развивается отек легких, то возникают одышка и влажные хрипы. Это свидетельствует о самоотравлении организма, признаками которого являются заторможенность, сонливость, распространенные по телу отеки, адинамия и др.
Со стороны других органов также развиваются патологические состояния: перикардит, уремический гастроэнтероколит, панкреатит, гепатит, пневмония, сепсис. Продолжительность этой стадии может быть от нескольких часов до нескольких дней. Более продолжительное течение этого периода ОПН может свидетельствовать о развитии осложнений со стороны почек или других органов и систем.
Диуретическая
Это восстановительная стадия, которая делится на фазу раннего диуреза и фазу полиурии. Суточный диурез постепенно увеличивается, что указывает на восстановление концентрационной функции почек. В этой стадии состояние больного может сопровождаться клеточным обезвоживанием. Но по мере восстановления почек, опасность обезвоживания и связанных с нею осложнений проходит. Объем выделяемой мочи приходит в норму и достигает 2,5 литра. Вместе с почками восстанавливаются функции других органов. Период восстановления длится до 2,5 -3 недель.
Выздоровление
Эта стадия довольно продолжительная и может затягиваться до нескольких месяцев. Восстанавливаются в полном объеме функции почек и других органов.
Диагностика ОПН
ОПН следует дифференцировать от острой задержки мочеиспускания из-за наличия общей симптоматики. Большое значение в диагностике ОПН придается анамнезу. Его информация поможет установить наличие заболеваний, которые могут вызвать анурию или факт отравления организма. Описание болей в области поясницы помогают врачу установить форму ОПН – ренальную, постренальную и т.д. Отсутствие мочи в мочевом пузыре дает основание предположить ОПН. Если в нем есть хотя бы незначительное ее количество, то она исследуется, что позволяет уточнить диагноз.
Симптомы и лечение заболеваний почек у мужчин
Почечная недостаточность в острой форме является терминальным состоянием, и исход ее зависит от своевременного и качественного лечения. При благоприятном исходе, восстановление почечных функций в полном объеме происходит в 35-40% случаев, частичное восстановление – в 10-15% случаев, а для 1-3% пациентов, перенесших ОПН постоянно необходим гемодиализ.
Клиническое течение и стадии патологии
Симптомы почечной недостаточности определяют лечебные мероприятия. Основные проявления:
- тошнота со рвотой;
- диарея;
- полное отсутствие аппетита;
- отеки рук и ног;
- возбуждение или заторможенность.
Обязательно проявляются:
- сниженное количество или отсутствие выделенной мочи;
- увеличение печени.
По клиническому течению почечная недостаточность формируется в несколько стадий.
I (начальная) — характеризуется непосредственной причиной, вызвавшей патологию, может продолжаться несколько часов или дней, учитывается время начала действия поражающего фактора (например, прием яда) и появление первых симптомов, возможны признаки интоксикации (бледность кожи, тошнота, неясные боли в области живота).
II (олигоанурическая) — состояние пациента оценивается как тяжелое, проявляется характерное снижение выделяемого объема мочи, нарастание интоксикации вызвано накоплением в крови конечных продуктов распада белка (мочевина, креатинин), из-за воздействия на клетки головного мозга появляется слабость, сонливость, заторможенность.
Другие симптомы:
- понос;
- гипертензия;
- повышенное число сердечных сокращений (тахикардия).
Признаками тяжести поражения почечных функций являются:
- азотемия (рост количества накопленных в крови азотистых веществ);
- анемия (малокровие);
- присоединение поражения печени в виде печеночно-почечной недостаточности.
III (восстановительная) — характеризуется возвратом к первоначальным явлениям. Сначала появляется фаза раннего диуреза, что соответствует клинике II стадии, затем возвращается полиурия (мочи становится много) с восстановлением способности почек к выделению достаточно концентрационной мочи.
На фоне нормализации биохимических показателей крови наблюдается улучшение работы нервной системы, сердца, снижение повышенного артериального давления, прекращение поноса и рвоты. Длится восстановление около 14 дней.
IV (стадия выздоровления) — все функции почек приходят в норму, потребуется несколько месяцев, для некоторых людей до года.
Классификация
Почечная недостаточность – синдром дисфункции парных органов, который приводит к нарушению метаболических процессов. По форме течения бывает 2 разновидностей: острой и хронической. Для первой характерно внезапное и стремительное развитие дисфункции парных органов.
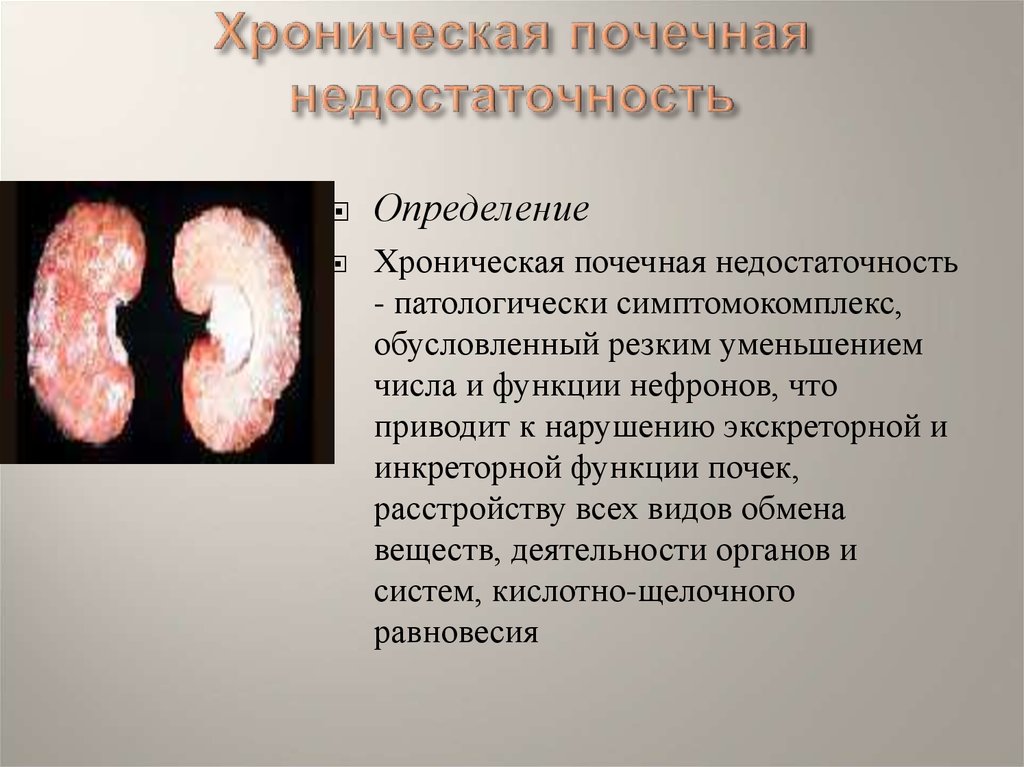
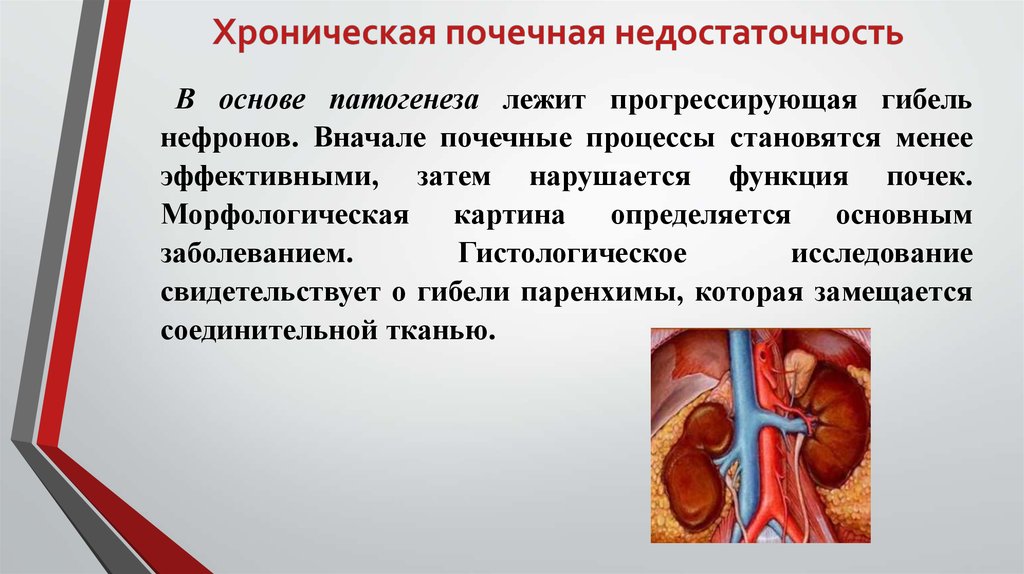
Хроническая почечная недостаточность – нарушение работоспособности парных органов, которое поражает почки в течение продолжительного периода времени от 3 месяцев и более. Характеризуется латентным течением, когда отсутствуют признаки патологии и острым периодом, когда происходит обострение заболевания и развитие выраженной клинической картины.
В зависимости от причин выделяют следующие виды почечной недостаточности:

- Преренальная характеризуется снижением количества крови, которая поступает к почкам. Является следствием внутренних кровотечений, продолжительной выраженной интоксикации, шоковых состояний (сепсис). Поддается терапии – удается восстановить работоспособность почки путем вливания регидрационных растворов.
- Постренальная является последствием закупорки мочеточника конкрементом, опухолью или спайками. Устраняется только при помощи операции.
- Ренальная недостаточность формируется на фоне инфекционных патологий почек. Сложно поддается лечению.
Лечение почечной недостаточности
Направления лечения при почечной недостаточности:
| Направление лечения | Мероприятия |
| Устранение причин преренальной острой почечной недостаточности. |
|
| Устранение причин ренальной острой почечной недостаточности |
|
| Устранение причин постренальной острой почечной недостаточности | Необходимо устранить препятствие, которое мешает оттоку мочи (опухоли, камня и др.) Чаще всего для этого требуется хирургическое вмешательство. |
| Устранение причин хронической почечной недостаточности | Зависит от основного заболевания. |
| Меры борьбы с нарушениями, которые возникают в организме при острой почечной недостаточности | |
| Устранение нарушений водно-солевого баланса |
|
| Борьба с закислением крови | Врач назначает лечение в случае, когда кислотность (pH) крови опускается ниже критического значения – 7,2. Внутривенно вводят раствор натрия бикарбоната, пока его концентрация в крови не повысится до определенных значений, а pH не поднимется до 7,35. |
| Борьба с анемией | При снижении уровня эритроцитов и гемоглобина в крови врач назначает переливания крови, эпоэтин (препарат, являющийся аналогом почечного гормона эритропоэтина и активирующий кроветворение). |
| Гемодиализ, перитонеальный диализ | Гемодиализ и перитонеальный диализ – методы очищения крови от различных токсинов и нежелательных веществ.Показания при острой почечной недостаточности:
При гемодиализе кровь пациента пропускают через специальный аппарат – «искусственную почку». В нем есть мембрана, при помощи которой происходит фильтрация крови и её очищение от вредных веществ. |
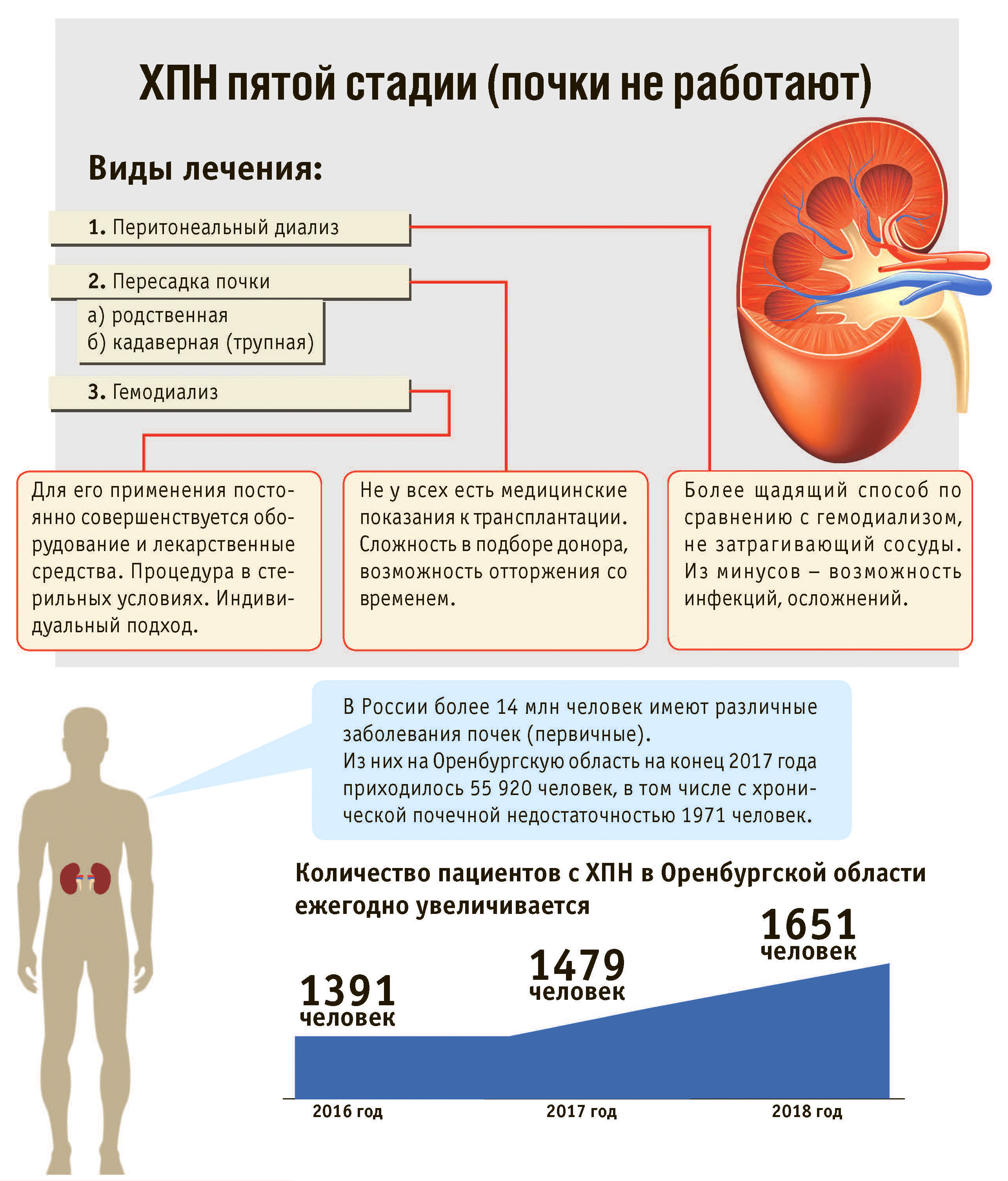
| Пересадка почки | Трансплантация почки осуществляется при хронической почечной недостаточности, когда в организме больного возникают тяжелые нарушения, и становится ясно, что помочь больному другими способами не получится. Почку берут от живого донора или трупа. После пересадки проводят курс терапии препаратами, подавляющими иммунитет, чтобы не произошло отторжение донорской ткани. |
Диета при острой почечной недостаточности
- Необходимо снизить количество белка в рационе, так как продукты его обмена оказывают дополнительные нагрузки на почки. Оптимальное количество – от 0,5 до 0,8 г на каждый килограмм массы тела в сутки.
- Для того чтобы организм больного получал необходимое количество калорий, он должен получать пищу, богатую углеводами. Рекомендуются овощи, картофель, рис, сладкое.
- Соль нужно ограничивать только в том случае, если она задерживается в организме.
- Оптимальное потребление жидкости – на 500 мл больше того количество, которое организм теряет в течение суток.
- Больному следует отказаться от грибов, орехов, бобовых – они также являются источниками большого количества белка.
- Если повышен уровень калия в крови – исключить виноград, курагу, изюм, бананы, кофе, шоколад, жареный и печеный картофель.
Лечение
Поскольку при острой почечной недостаточности речь идёт о ситуации, угрожающей жизни, то все больные не только с установленным диагнозом, но даже с подозрением на ОПН экстренно госпитализируются в стационар, где есть возможность подключение аппарата искусственной почки по экстренным показаниям. Лечение при острой почечной недостаточности зависит от ее формы.
Так, если у пациента постренальная форма, то неотложная помощь при острой почечной недостаточности этого типа сводится к восстановлению проходимости мочевыводящих путей. Если же развилась ренопривная форма, то лечение острой почечной недостаточности заключается в постоянной заместительной терапии, то есть в хроническом гемодиализе, пока не будет подобран трансплантат для пересадки почки.
Ренальный вид ОПН требует, в первую очередь, нормализации артериального давления на фоне восстановления объема крови, и стабилизации гемодинамики. Наиболее сложным является лечение ренальной формы. Дело в том, что иногда требуется специфическое лечение конкретного заболевания или назначение антидотов при наличии факта отравления. Зачастую очень сложно определить, какое именно химическое вещество или токсин спровоцировало развитие недостаточности, иногда требуется консультация токсиколога. Особенно трудно бывает узнать причину, если больной находится без сознания.
Диета
Очень важным лечебным фактором является диета при острой почечной недостаточности. Ограничивают белок, его количество не должна превышать 20 г в сутки. Строго дозирован прием жидкости, ограничивают калий. Если идёт восстановление диуреза, в таком случае больному ежедневно назначается на 300 мл больше жидкости, чем в предыдущие сутки. На фоне анурии нужно вводить не более 0,5 литра в сутки. Пить по желанию пациенту разрешается в том случае, если скорость клубочковой фильтрации превышает 15 мл/мин. Напомним, что нормальное значение скорости КФ — от 80 до 120 мл/мин.
Алгоритм неотложной помощи при острой почечной недостаточности включает в себя назначение диуретиков, если у больного ещё нет анурии. В том случае, если проксимальные почечные канальцы страдают, то дозы диуретиков необходимо значительно повышать. Однако есть опасность, что фуросемид может сам быть нефротоксичным, и поэтому назначают осмотический диурез препаратами маннитола. Применение диуретиков является ключевым моментом. Если они помогают, то это существенно упрощает лечение, поскольку появляется возможность начать вводить лекарства внутривенно. Отпадает необходимость проведения гемодиализа, улучшается возможность питания больного, а также становится возможным отслеживать диурез.
В лечении острой почечной недостаточности очень важно жёстко контролировать углеводный обмен. Малейшее повышение сахара в плазме крови сильно ухудшает прогноз на выздоровление, иногда необходимо использовать короткодействующие инсулины
С другой стороны, введение глюкозы с инсулином очень важно для уменьшения гиперкалиемии, которая развивается при этом состоянии. Но в том случае, если калий снижается плохо, или не снижается вообще, необходимо срочно проводить сеанс гемодиализа. Абсолютным показанием является выраженная гиперкалиемия, свыше 7 миллимоль на литр.
Какие ещё существуют показания к подключению искусственной почки?
Кроме гиперкалиемии — это существенное повышение массы тела вследствие задержки жидкости, если пациент пил много жидкости, чтобы самостоятельно увеличить отхождение мочи до развития анурии. Очень важным поводом к диализу является сильное закисление крови, или декомпенсированный ацидоз, резкий рост мочевины и остаточного азота в плазме крови, а также проявление уремической интоксикации. К таким симптомам острой почечной недостаточности у человека относится тошнота, рвота энцефалопатия с выраженным изменением сознания. При этом калий, креатинин и другие метаболиты, даже если они находятся на нормальных значениях, не принимаются в расчёт.
Наконец, на стадии, когда восстанавливается функция почек, пациенту можно пить столько жидкости, сколько он захочет, и не ограничивается поваренная соль. В эту стадию лечение острой почечной недостаточности у взрослых обязательно должно включать в себя терапию основного заболевания, если оно известно. Если же первичная патология неясна, то главным является контроль над содержанием электролитов в плазме крови, не допуская перекосов в сторону защелачивания, или алкалоза.