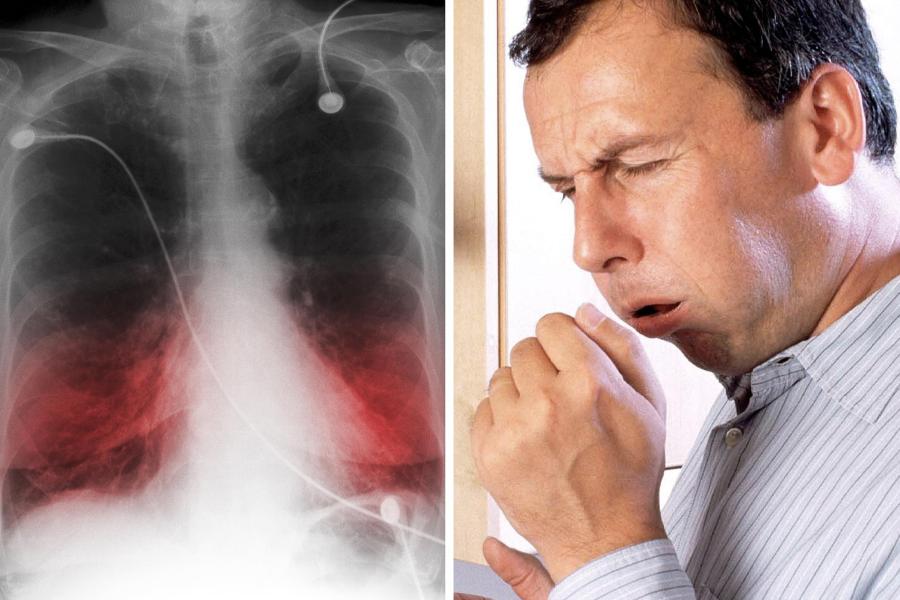
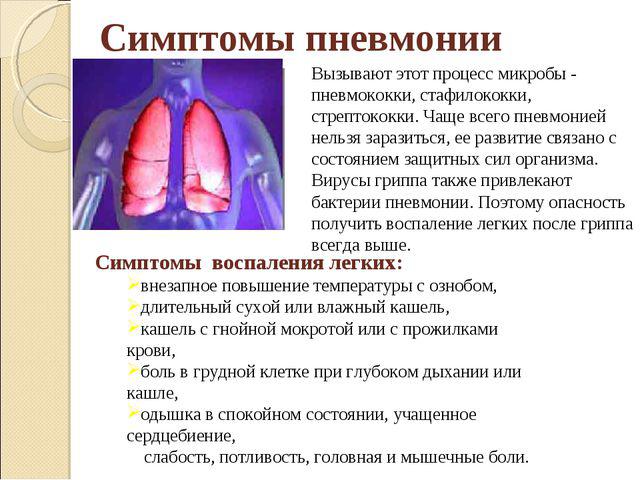
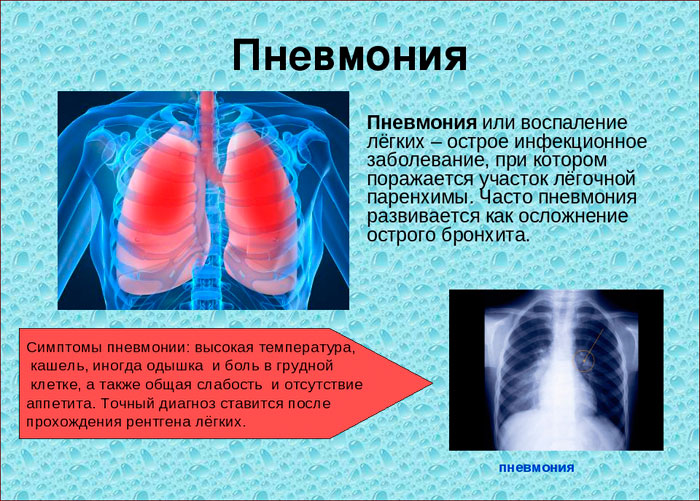
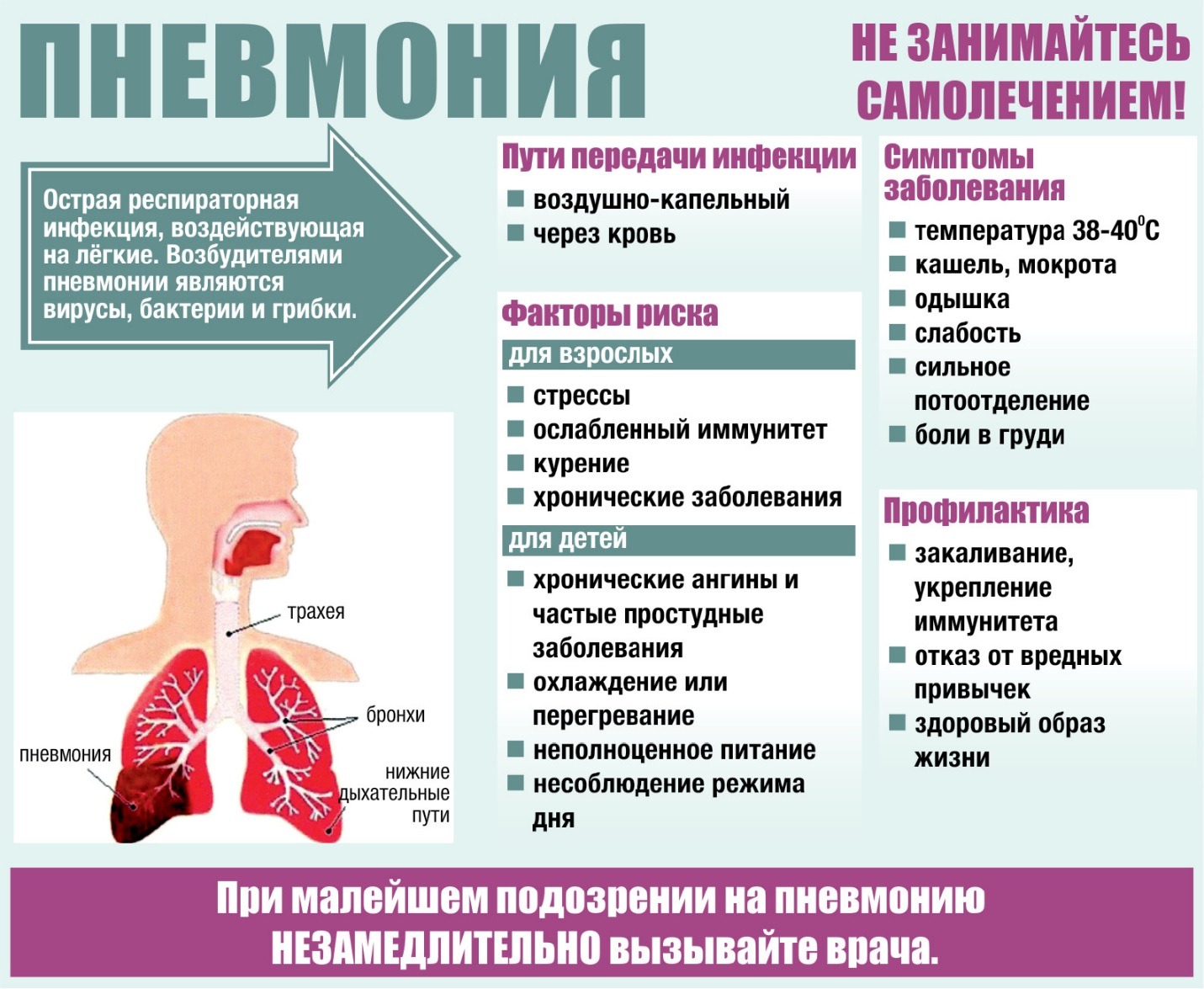
Причины
 Причиной пневмонита могут стать даже некоторые лекарственные препараты.
Причиной пневмонита могут стать даже некоторые лекарственные препараты.
Этиология пневмонита еще не до конца изучена, и идиопатические формы этого заболевания нередко являются существенной проблемой для пульмонологов. Наблюдения специалистов показывают, что весомую роль в развитии этого недуга могут играть следующие факторы:
- токсические соединения;
- лекарственные препараты;
- аллергены;
- ионизирующее излучение;
- вирусы;
- плесневые грибки;
- хронические заболевания (туберкулез, цирроз печени, уремия, патологии пищевода, сердца и др.).
Обычно развитие пневмонита провоцируется длительным воздействием вышеперечисленных факторов. То есть больной длительное время вдыхает аллергены и токсические вещества, принимает лекарственные препараты или подвергается воздействию радиации. Кроме вышеуказанных причин развития пневмонита существует ряд факторов, которые способствуют его развитию:
- курение и другие виды зависимости;
- хронические заболевания легких;
- аллергические заболевания;
- сниженный иммунитет (ВИЧ-инфекция и пр.);
- работа на вредном производстве;
- наследственная предрасположенность.
Почти все эти предрасполагающие факторы создают оптимальные условия для развития воспалительного процесса, а на вероятность наследственной склонности к пневмониту указывают данные статистики, согласно которым заболевание выявлялось у многих членов семьи.
Вакцинопрофилактика
Вакцинопрофилактика пневмококковых инфекций
Согласно позиции ВОЗ и Российского респираторного общества «Вакцинация — единственная возможность предотвратить развитие пневмококковой инфекции». В Российской Федерации 94 % от всех этиологически расшифрованных случаев осложнённой пневмококковой инфекции у детей приходится на пневмококковую внебольничную пневмонию. Пневмококк является причиной до 76 % внебольничных пневмоний у взрослых россиян. Для вакцинации против пневмококковой инфекции лиц старше 2 лет в США с 1983 г., а в РФ с 1999 г. успешно применяются полисахаридные поливалентные вакцины, содержащие антигены 23 серотипов, вызывающих до 90 % инвазивных заболеваний пневмококковой этиологии. Вакцинация проводится однократно, с последующей ревакцинацией пациентов из групп высокого риска (старше 65 и иммуноскомпрометированные лица) через 5 лет. Эффективность полисахаридных вакцин достигает 80 %, но может быть ниже у пожилых лиц, больных иммунодефицитными состояниями, а также у детей младше 2 лет. Эти вакцины обусловливают формирование Т-независимого В-клеточного иммунитета.
Показания для применения полисахаридной пневмококковой вакцины таковы:
- всем лицам от 65 лет и старше;
- лицам от 2 до 64 лет с хроническими заболеваниями сердца, лёгких, с серповидно-клеточной анемией, сахарным диабетом, циррозом печени, страдающими алкоголизмом;
- лицам от 2 до 64 лет с иммунодефицитными заболеваниями, как то: лимфогрануломатоз, лимфома и лейкемия, хроническая почечная недостаточность, нефротический синдром, множественная миелома, ВИЧ-инфекция, заболевания селезёнки или аспления, при трансплантации органов;
- лицам от 2 до 64 лет, получающим иммуносупрессорную терапию (лучевая терапия, длительный курс кортикостероидов или цитостатиков);
- взрослым от 19 до 64 лет, страдающим бронхиальной астмой, и курильщикам;
- лицам, длительно пребывающим в детских коллективах.
В настоящий момент в РФ зарегистрирована полисахаридная вакцина «Пневмо 23» (Санофи Пастер), проходит регистрацию популярная в США вакцина «Пневмовакс 23» (Мерк энд Ко).[источник не указан 2961 день]
Для детей младше 2 лет применяют конъюгированную с белком 7, 10 или 13-валентную пневмококковую вакцину. Она содержит антигены соответственно 7, 10 или 13 инвазирующих пневмококков, обусловливающих 80 % всех пневмококковых инфекций у детей в развитых странах. Вакцина формирует Т-клеточный ответ и высоко иммуногенна. В большинстве развитых стран эта вакцина делается массово по национальным календарям с 2-месячного возраста и до 2 лет, а также детям до 5 лет из групп риска.[источник не указан 2961 день]
В настоящее время в РФ применяется зарегистрированная конъюгированая пневмококковая вакцина «Превенар» производства компании Вайет (США) и Синфлорикс (производство ГлаксоСмитКляйн, Бельгия) Надо заметить, что в отличие от США, где включённые в вакцину «Превенар» серотипы 14, 6B, 19F, 18C, 23F, 4, и 9V охватывают 87 % изолятов от больных детей, в странах Азии очень актуальны серотипы 1 и 5, а в России — серотипы 1 и 3. Поэтому в РФ детям старше 2 лет и взрослым в группах риска наиболее целесообразно применение полисахаридной вакцины, включающей эти недостающие серотипы.[источник не указан 2961 день]
Вакцинопрофилактика гемофильной пневмонии
Бактерия Haemophilus influenzae типа В (ХИБ-инфекция) — широко распространённый возбудитель тяжёлых инфекций, в основном, у детей до 6 лет. Среди осложнённых пневмоний в развитых странах удельный вес ХИБ-инфекции составляет 10-24 %.[источник не указан 2961 день]
Массовая вакцинация детей против ХИБ-инфекции позволила сократить заболеваемость гемофильными инфекциями с 40-100 на 100 тыс. в 1980 г. до 1,3 на 100 тыс. в 1990 г. В развитых и во многих развивающихся странах массовая ХИБ-вакцинация позволила снизить заболеваемость осложненными пневмониями на 20 % (напр., в Чили с 5,0 до 3,9 на 1000). Если учесть тот факт, что среди штаммов ХИБ растёт устойчивость к антибиотикам, ХИБ-вакцина становится всё более актуальной. ВОЗ рекомендует включение ХИБ-вакцины в национальные календари во всех странах, отмечая, что «недостаток данных по заболеваемости не должен препятствовать внедрению ХИБ-вакцин». ХИБ-вакцина рекомендована МЗ РФ для использования там, где для этого есть возможности. В РФ зарегистрированы несколько зарубежных ХИБ-вакцин («Акт-Хиб» фирмы Авентис Пастер, «ХИБЕРИКС» фирмы «Глаксо СмитКляйн» и др).[источник не указан 2961 день]
Лечение
 Выставить достоверный диагноз поможет бронхоскопия.
Выставить достоверный диагноз поможет бронхоскопия.
Лечение пневмонита всегда должно быть комплексным и направляться как на прекращение воздействия провоцирующего фактора, так и на устранение последствий недуга. Всем больным с этим заболеванием рекомендуется отказ от вредных привычек, минимизация воздействия негативных факторов (контактов с пылью, токсическими веществами и пр.), рациональное питание, пребывание на свежем воздухе и ограничение физических нагрузок. При аспирационном пневмоните перед началом лечения проводится удаление пищевых остатков, попавших в дыхательные пути.
Для лечения пневмонита больным назначается медикаментозная терапия, план которой составляется индивидуально для каждого пациента. Для лечения могут использоваться препараты следующих групп:
- глюкокортикостероиды: преднизолон, бетаметазон;
- иммуносупрессоры: метотрексат и др.;
- цитостатики: фторурацил и др.
Курс медикаментозной терапии начинают с назначения глюкокортикостероидов, обладающих противовоспалительным и иммуносупрессивным действием. Средняя продолжительность их приема составляет около 3-6 месяцев. Уже на протяжении первых 30 дней прием этих препаратов должен приводить к улучшению рентгенологической картины. Если такие улучшения не наблюдаются, то в план лечения вводятся цитостатики. При необходимости терапия дополняется приемом симптоматических средств (противокашлевых, отхаркивающих, жаропонижающих и пр.). Применение антибиотиков при пневмоните обычно оказывается нецелесообразным и неэффективным. При выраженных проявлениях гипоксемии больному проводится оксигенотерапия. Для общего укрепления организма назначаются витаминно-минеральные комплексы.
Пневмонит нередко сопровождается снижением веса и иммунитета. Для коррекции этих нарушений больному рекомендуется соблюдение специальной диеты, подразумевающей введение в рацион достаточного количества молочных и мясных продуктов, свежих овощей, зелени, ягод и фруктов.
Диагностика пневмонии
Что же вас ждёт у врача?
| 1. | Беседа с врачом | На приёме врач расспросит вас о жалобах и различного рода факторах, которые могли вызвать заболевание. |
| 2. | Осмотр грудной клетки | Для этого вас попросят раздеться до пояса. Врач осмотрит грудную клетку, особенно равномерность участия её в дыхании. При пневмонии пораженная сторона часто отстаёт при дыхании от здоровой стороны. |
| 3. | Простукивание легких | Перкуссия необходима для диагностики пневмонии и локализации пораженных областей. При перкуссии производится пальцевое простукивание грудной клетки в проекции легкого. В норме звук при простукивании звонкий как коробчатый (из-за наличия воздуха) при пневмонии звук притуплен и укорочен, так как вместо воздуха в лёгком накапливается патологическая жидкость называемая экссудатом. |
| 4. | Выслушивание легких | Аускультация (выслушивание легкого) производится с помощью специального прибора названого стетофонедоскопом. Этот простой прибор состоит из системы пластиковых трубок и мембраны, которая усиливает звук. В норме слышен чистый легочной звук, то есть звук нормального дыхания. Если же в лёгких присутствует воспалительный процесс, то дыханию мешает экссудат и появляется звук затрудненного, ослабленного дыхания и различного рода хрипы. |
| 5. | Лабораторные исследования | Общий анализ крови: где будет повышение количества лейкоцитов — клеток отвечающих за наличие воспаления, и повышенное СОЭ то же, как показатель воспаления. Общий анализ мочи: осуществляется, чтобы исключить инфекционный процесс на уровне почек. Анализ мокроты при откашливании: чтобы установить, какой микроб вызвал заболевание, а также скорректировать лечение. |
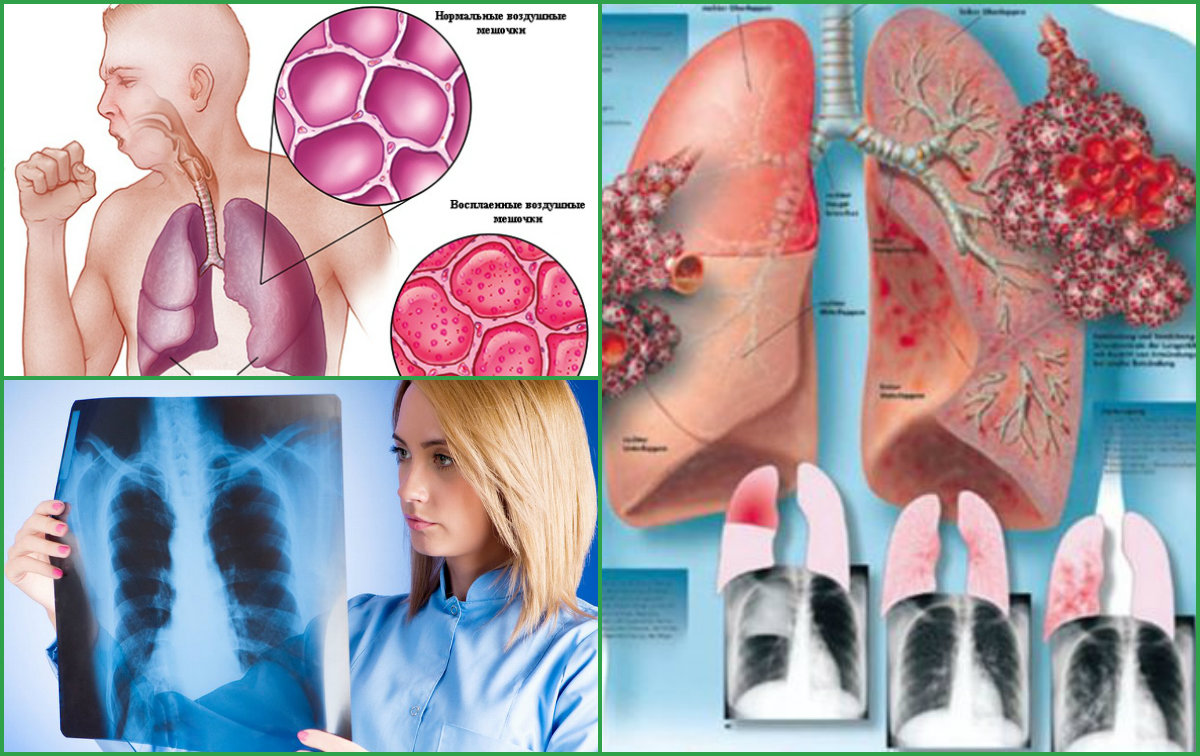
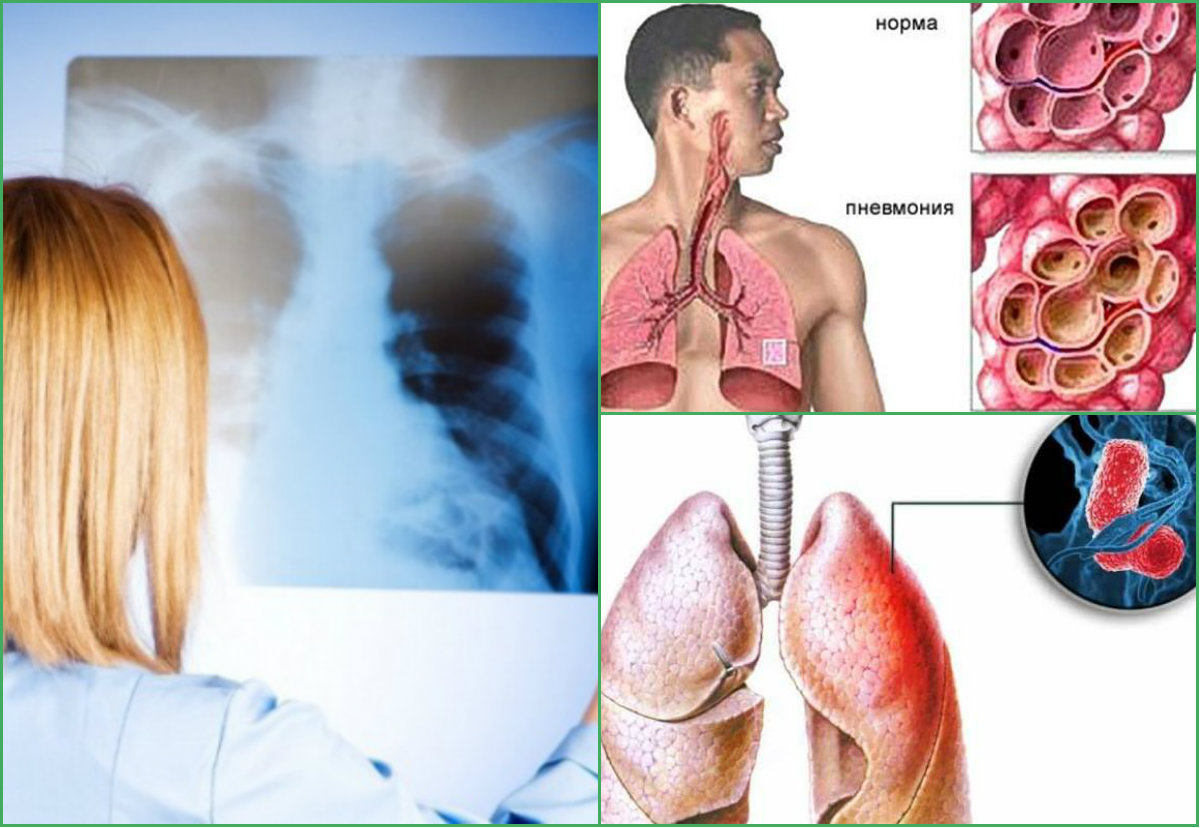
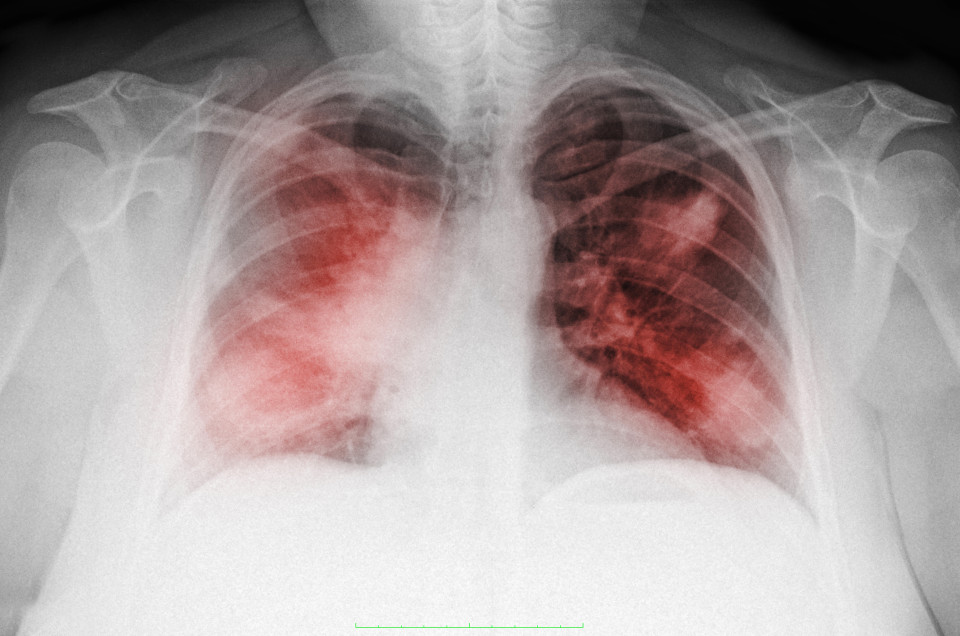
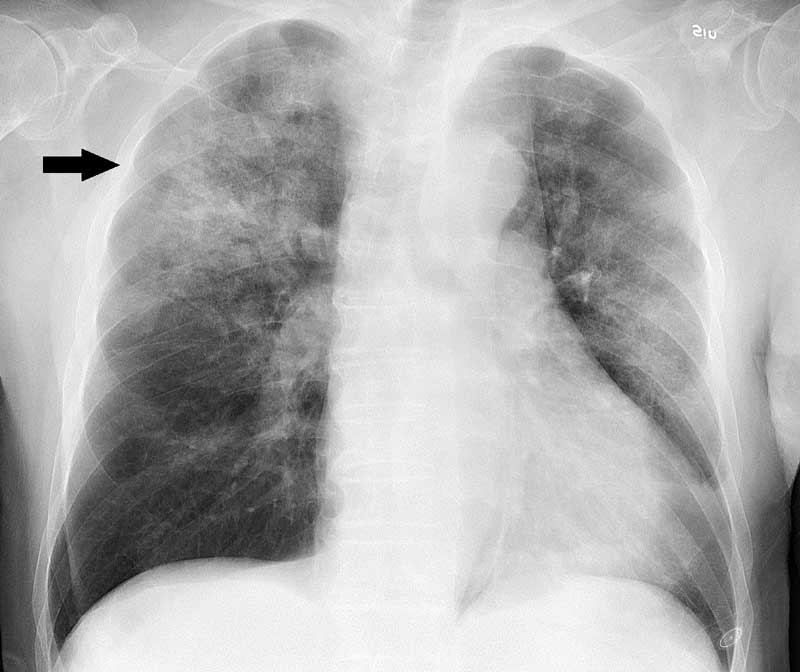
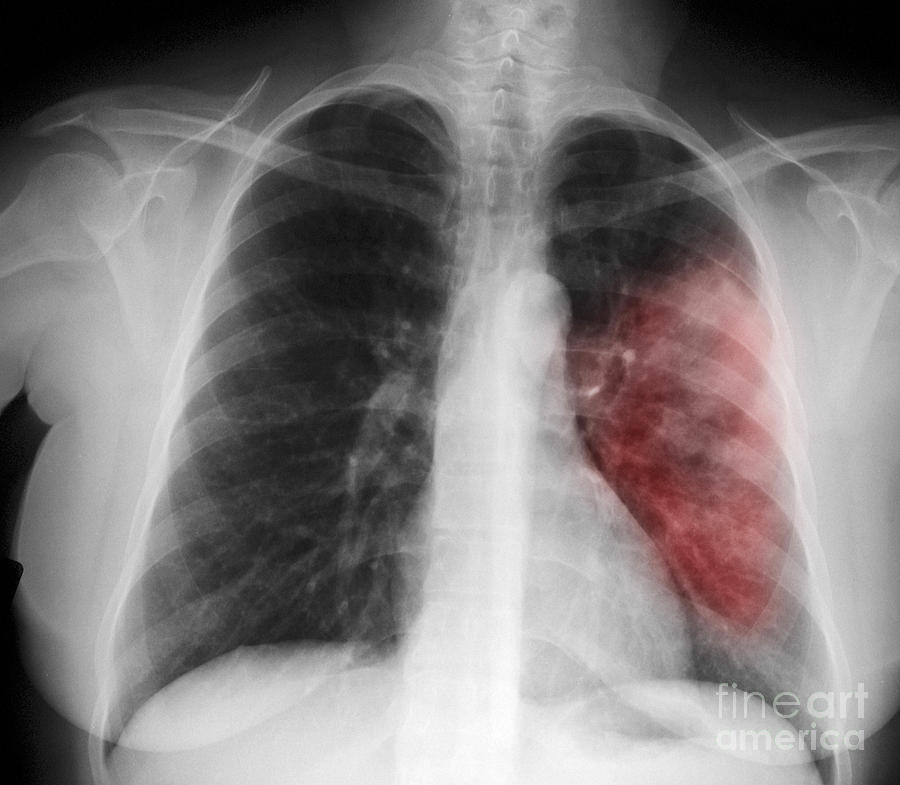
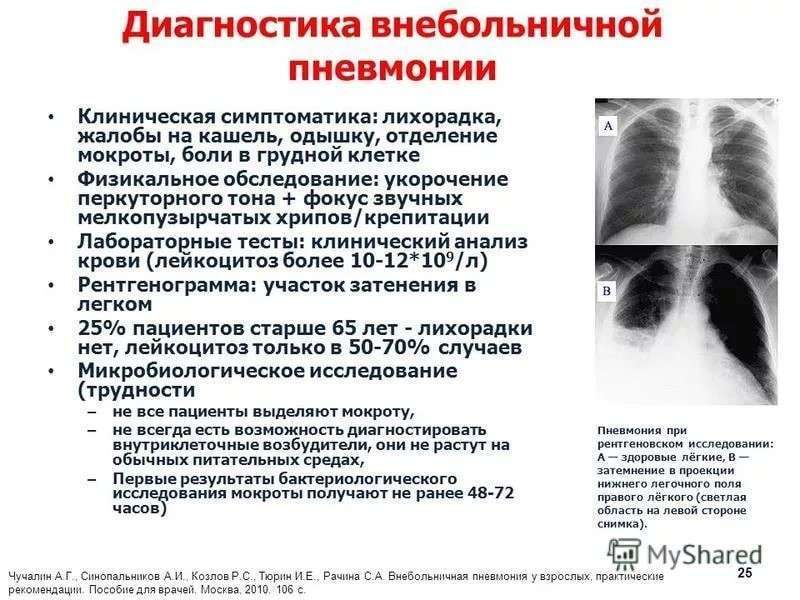
| 6. | Инструментальные исследования | Рентгенологическое исследование Что бы понять в какой области лёгкого находится очаг воспаления, какого он размера, а также наличие или отсутствие возможных осложнений (абсцесс). На рентгеновском снимке доктор видит на фоне тёмного цвета лёгких светлое пятно названое в рентгенологии просветление. Это просветление и есть очаг воспаления. Бронхоскопия Также иногда проводят бронхоскопию — это исследование бронхов с помощью гибкой трубки с камерой и источником света на конце. Эту трубку через нос проводят в просвет бронхов для исследования содержимого. Это исследование делают при осложнённых формах пневмонии. |
https://youtube.com/watch?v=D1tuDHsa14s
Лечение
При начальной стадии заболевания допустимо лечение в домашних условиях, но не народными средствами.
Это не относится к детям до трех лет – таких пациентов обязательно отправляют в стационар пульмонологического или инфекционного отделения. У всех групп больных принцип лечения один – прием антибиотиков и общеукрепляющих средств.
Среди антибактериальных препаратов особой эффективностью обладают:
- Фторхинолы («Ципробай», «Авелокс»);
- Линкозамиды («Клиндамицин», «Линкомицин»);
- Макролиды («Сумамед», «Ровамицин»);
- Пенициллины («Оксациллин», «Амоксилав», «Ампициллин»).
К последней группе медикаментов некоторые специалисты относятся с осторожностью – они сомневаются в их эффективности. Но отказываться от них не стоит, врач знает, что назначает
Помимо этого необходимо укреплять иммунную систему и организм в целом. Для этого подходят:
- Витаминные комплексы;
- Иммуномодуляторы;
- Костикостероиды (снимают воспаление и облегчают общее состояние);
- Муколитики, помогающие выводить мокроту их легких.
После нормализации температуры и улучшения общего состояния назначается физиотерапия. В нее входят ингаляции, УФО, электрофорез, пневмомассаж, укрепляющая гимнастика.
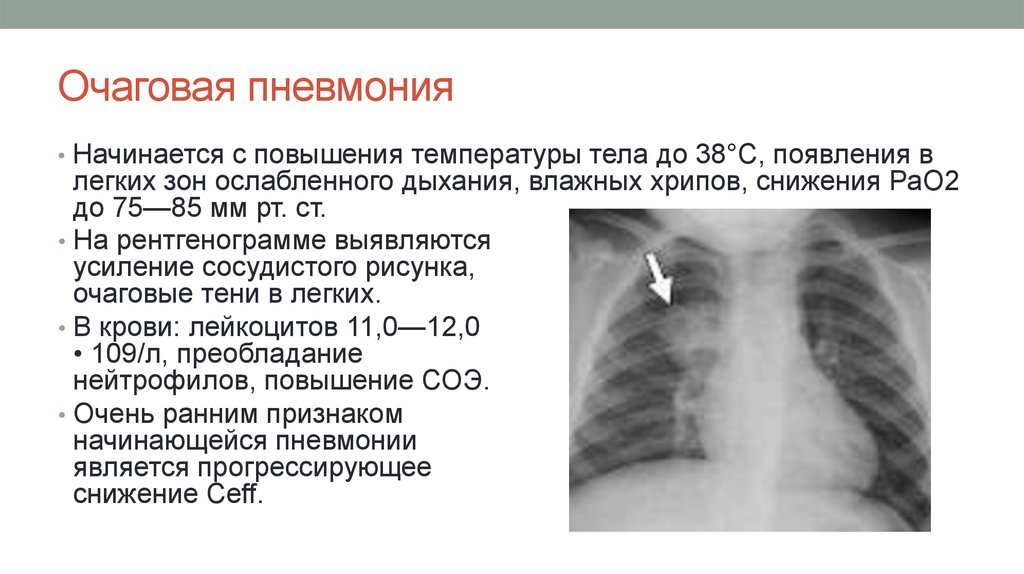
Стадии пневмонии
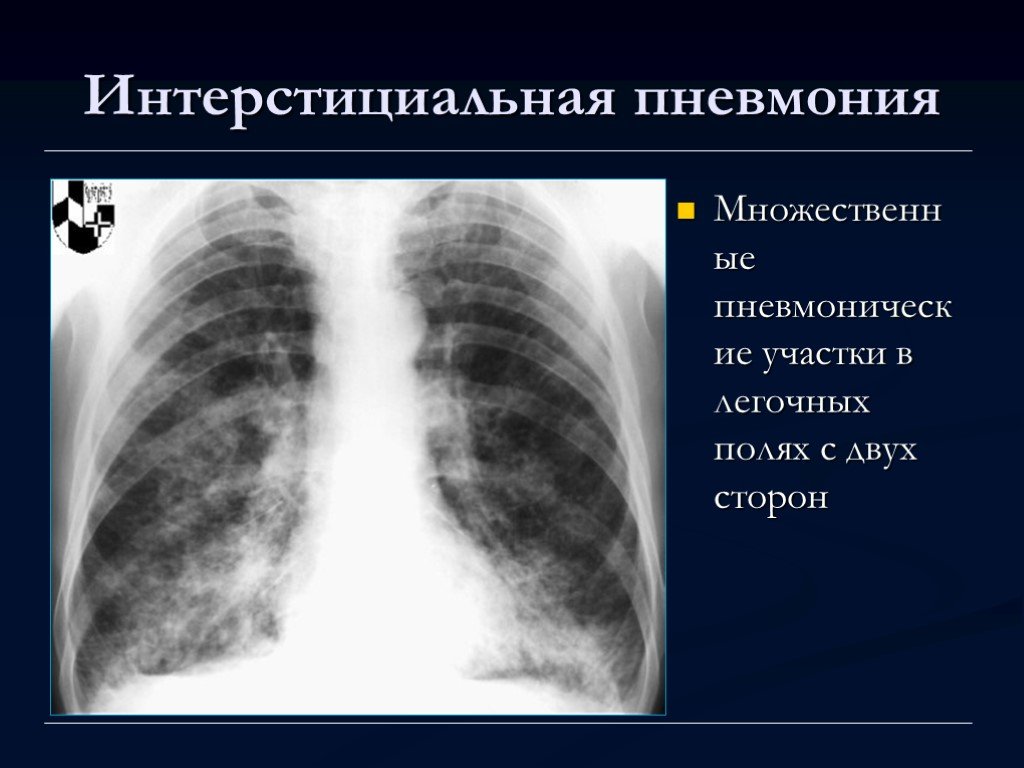
Острая пневмония может протекать по разному, в зависимости от преобладания тех или иных патоморфологических изменений в легочной паренхиме. Специфичность патоморфологии пневмонии зависима от вирулентности и специфичности ее возбудителя. Кроме того, морфологические изменения при пневмонии меняются в зависимости от стадии ее развития. Так, на ранней стадии развития пневмонии в легочной паренхиме происходит формирование очагов уплотнения без явных признаков воспаления.
На пике воспалительной реакции очаги в паренхиме легкого приобретают множественный характер и серую окраску. На разрезе пневмонический очаг имеет гладкую поверхность, а в экссудате содержится большое количество фибрина. В случае, когда в экссудате появляются эритроциты, что имеет место при геморрагической форме пневмонии, поверхность очага становится темно-красной окраски. В стадии рассасывания пневмонического очага, поверхность разреза легочной паренхимы приобретают обычную окраску, однако, дряблая консистенция пораженного участка легкого сохраняется продолжительное время.
В начале бактериальной пневмонии в легком отмечается полнокровие структурных образований легкого, что способствует быстрому размножению бактерий. Для данной формы пневмонии характерно раннее развитие эксудативной стадии воспаления, сопровождающейся пропотеванием плазмы через альвеолы с большим содержанием нейтрофильных лейкоцитов.
Крупозная пневмония отличается некоторыми особенностями патогенеза. В начале заболевания в легком образуется небольшой очаг серозного воспаления с преимущественным расположением в медиобазальных отделах. В пораженном участке легочной паренхимы формируется полнокровие, что способствует выраженному размножению пневмококков, распространяющихся в соседние участки легкого, что способствует распространению воспалительного процесса на значительную часть легких. В этой стадии помимо полнокровия легочная ткань становится резко отечной. Особенностью патогенеза крупозной пневмонии является отсутствие строгой стадийности. Так, уже на вторые сутки заболевания может наблюдаться стадия серого «опеченения», а «красное опеченение» наступает лишь на седьмые сутки.
При стафилококковой и стрептококковой этиологии пневмонии воспалительный очаг приобретает зональное строение, в эпицентре которого содержится большое количестве возбудителей, а по периферии располагается некротическая ткань, содержащая нейтрофильные лейкоциты. Вокруг воспалительного очага в альвеолах содержится большое количество фибринозного или серозного экссудата, в котором нет бактерий.
Пневмонические очаги при стафилококковой пневмонии имеют маленькие размеры со склонностью к слиянию и деструкции. Тяжелое течение стафилококковой пневмонии сопровождается развитием субтотальной деструкции пораженного легкого, особенно в проекции большого скопления бактерий. Пневмонические очаги имеют темно-красную окраску с желтовато-серым центром, соответствующем участку расплавления. Для стафилококковой пневмонии характерно развитие осложнений в виде пиопневмоторакса и интерстициальной эмфиземы.
Каковы первые симптомы внебольничной пневмонии?
В зависимости от возбудителя симптомы самые разные. Внебольничная пневмония, вызванная пневмококком, обычно сопровождается диареей, неврологической симптоматикой. Пневмония, вызванная микоплазмой, приводит к мышечным и головным болям, симптомам поражения верхних дыхательных путей.
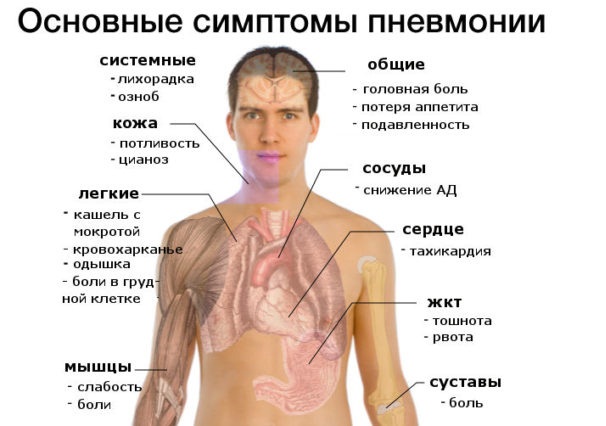
Кроме того, характерными симптомами являются повышенная температура, острый кашель, одышка, отделение мокроты и/или боль в грудной клетке при дыхании и кашле, сильное потоотделение по ночам. Всё это может сопровождаться быстрой утомляемостью, слабостью. Развитию болезни могут предшествовать боли в горле и насморк.
Особенности пневмоний у детей
Верхние дыхательные пути ребенка не достаточно развиты: они не могут «удержать» вирусы, которые быстро опускаются в бронхи и легкие. Банальный насморк и небольшое покашливание могут привести в дальнейшем к развитию трахеита, бронхита и даже пневмонии. Именно поэтому необходимо как можно скорее ликвидировать инфекцию в детском организме и снять воспаление. В домашних условиях можно сделать ребенку массаж, растереть грудь и спину, дать свежеприготовленный отвар лекарственных трав или травяной чай.
Классификация воспаления легких у детей по этиологии:
- Возбудителями пневмонии у новорожденных детей обычно являются бета-гемолитический стрептококк группы В, грамотрицательные палочки, цитомегаловирус и патогенные листерии.
- У детей от 3 недель до 3 месяцев — вирусы гриппа, РСВ, пневмококк, золотистый стафилококк, бордетелла, хламидия.
- У детей от 3 месяцев до 4 лет — стрептококки группы А, пневмококки, вирус гриппа, аденовирус, РСВ, микоплазма.
- У детей от 4 лет до 15 лет — пневмококки, микоплазмы, хламидии.
 Пневмонии, вызванные стафилококком, пневмококком, клебсиеллой и синегнойной палочкой, наиболее опасные для новорожденных и грудничков.
Пневмонии, вызванные стафилококком, пневмококком, клебсиеллой и синегнойной палочкой, наиболее опасные для новорожденных и грудничков.
Симптомы пневмонии у детей во многом схожи с клиническими проявлениями заболевания у взрослых
Одышка и частота дыхания — основные признаки воспаления легких, на которые необходимо обратить особое внимание при осмотре больного ребенка. Одышка на фоне ОРВИ и частота дыхательных движений более 40 в минуту — симптомы, угрожающие жизни ребенка
Среди детей наиболее распространены пневмонии, вызванные «атипичными» возбудителями — микоплазмами, хламидиями и легионеллами. Лечение таких заболеваний следует проводить антибиотиками из группы макролидов.
Детей, больных пневмонией, следует лечить только в условиях стационара, чтобы избежать таких опасных осложнений, как острая дыхательная и сердечно-сосудистая недостаточность.
Степени тяжести
- Для пневмонии легкой степени характерен слабовыраженный интоксикационный синдром, субфебрильная температура, одышка после физической нагрузки. Рентгенологические признаки – небольшой очаг воспаления.
- При средней степени появляются симптомы интоксикации — лихорадка, озноб, слабость, разбитость, раздражительность, понижение артериального давления, тахипноэ, одышка в покое. На рентгенограмме отчетливо видна инфильтрация легких.
- Тяжелая степень воспаления легких проявляется выраженными признаками интоксикации, лихорадкой, нарушением сознания, резким падением артериального давления, появлением признаков дыхательной недостаточности, развитием осложнений.