Лечение панкреатита поджелудочной железы
Лечение панкреатита с симптоматикой и в любой степени развития заболевания необходимо незамедлительно. При острой симптоматике терапия проводится в условиях стационара с назначением внутривенных вливаний для восстановления водно-солевого баланса в организме и для профилактики обезвоживания. Холод на область живота замедляет выработки ферментов, негативно влияющих на ткани воспаленного органа. Соблюдение строгой диеты важный этап на пути к выздоровлению. Целесообразно применение болеутоляющих препаратов для купирования болевого синдрома.
 медикаменты и диета при лечении панкреатита
медикаменты и диета при лечении панкреатита
Воспаление поджелудочной при хроническом развития панкреатита требует терапии в амбулаторных условиях. Однако, при осложнении самочувствия человека показано гастроэнтерологическое отделение. Назначаются лекарственные препараты, направленные на уменьшение болей, блокирующие или тормозящие активную выработку ферментов.
Что делать, если воспалилась поджелудочная железа:
- Не есть и не пить.
- Лечь на спину и попытаться расслабиться.
- Нельзя пить болеутоляющие препараты.
- Приложить холод на место поджелудочной железы.
- Вызвать скорую помощь.
Как лечить народными средствами
Лечение панкреатита осуществляется медикаментами и возможно совместное применение народных методов. Устранение причины болевых ощущений при помощи диеты является основным способом в восстановлении нормального функционирования железы.
 народные средства при панкреатите
народные средства при панкреатите
Врач назначает основную терапию и дает подробные разъяснения по поводу народных рецептов. Выбор — чем лечить панкреатит и как правильно использовать средства народной медицины, заключается и в профилактике рецидивов заболевания.
Чем снять воспаление поджелудочной железы:
 народная медицина при панкреатите
народная медицина при панкреатите
- ромашка;
- тысячелистник;
- кора дуба;
- семена льна;
- кора и ягоды барбариса;
- шалфей;
- календула;
- бессмертник;
- кукурузные рыльца;
- корни цикория;
- листья брусники, земляники;
- девясил;
- корни лопуха;
- одуванчик;
- зверобой.
При комбинации травяных отваров положительный эффект усиливается. Заваривают травы обычным способом, указанным на упаковке и пьют начиная с небольших доз натощак. Наблюдая за состоянием организма, употребление народных рецептов до 100-150 мл в день.
 отвары при панкреатите
отвары при панкреатите
Разобравшись, как лечится панкреатит, помните что травяные настои должны обладать следующими свойствами:
- спазмолитические;
- желчегонные;
- повышающие аппетит;
- общее укрепление организма.
Прием одного и того же средства не затягивать более, чем на 2 месяца.
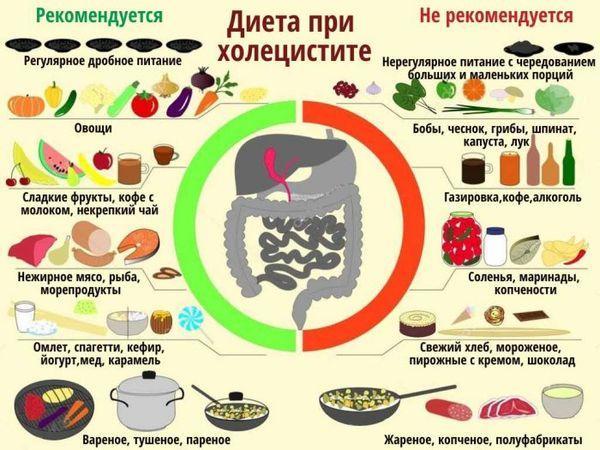
Диета при панкреатите
Эффективное лечение панкреатита заключается в строгом соблюдении прописанной врачом диеты.
 продукты при панкреатите
продукты при панкреатите
- Дробность питания до 6-7 раз в сутки.
- Еда теплая.
- Достаточное количество жидкости, в том числе минеральной воды комнатной температуры.
- Небольшие порции еды.
- Правильная термическая обработка-варка, тушение и запекание.
- Приветствуется постность блюд.
- Соблюдение диеты в течение года.
- Повышенное количество белка при составлении меню.
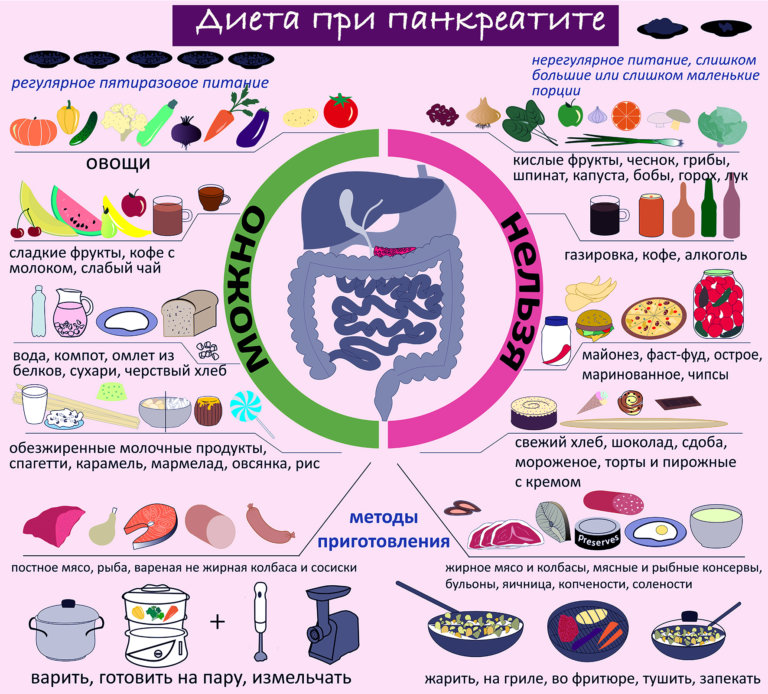
Все виды панкреатита поддаются рациональному лечению с корректировкой питания во время обострения воспаления. Абсолютными запрещенными продуктами являются:
 запрещено при панкреатите
запрещено при панкреатите
- жирное, жареное, копченое;
- сладкие десерты;
- алкоголь;
- консервация;
- сдобное тесто;
- кислые фрукты и овощи.
Принцип диеты при воспалительных заболеваниях поджелудочной заключается в щадящем воздействии на орган.
Методы лечения
Разработка схемы лечения острого панкреатита полностью зависит от формы патологии, сопутствующих осложнений, степени токсического воздействия на организм и развития недостаточности других органов.
Пациенты с отечной формой панкреатической острой патологии поджелудочной железы должны проходить лечение в отделении хирургии, с тяжелой формой острого панкреатита и панкреонекрозом в отделении реанимации либо интенсивной терапии, лечение острого панкреатита в стационаре, где им будет подробно разъяснено, что делать для снятия приступа боли, какие необходимо посещать процедуры.
Как лечить острый панкреатит?
Существует несколько видов лечения данного патологического нарушения поджелудочной железы:
- Консервативное лечение острого панкреатита, заключающееся в назначении обезболивающих и антибиотических препаратов, диуретиков, антисекреторных препаратов. Также назначаются средства, необходимые для улучшения процессов микроциркуляции и вливание физрастворов для ликвидации дегитратационных процессов.
- Оперативное вмешательство, необходимое в тяжелых случаях, когда консервативные методы лечения не дают необходимого эффекта.
- Интенсивная терапия острого панкреатита, применяемая в послеоперационный период.
- Сбалансированный рацион питания.
- Профилактические мероприятия.

При остром панкреатите лечение должно проводиться своевременно. Только в таком случае может помочь стандарт общепринятых терапевтических методов лечения.
Диетический режим питания в начале терапии панкреатита лечение заключается в назначении голодания на протяжении первых двух дней. Разрешается только щелочное питье: слабо заваренный не сладкий чай и отвар из ягод шиповника. А в качестве профилактики интоксикационных процессов назначается внутривенное введение физраствора с добавлением глюкозы. Такая голодовка обычно длится два максимум 4 дня.
После этого назначается диетический режим № 5 с первым столом. Сколько лечится панкреатит с такой диетой? В зависимости от того, насколько развилась патология, диета №5 должна соблюдаться не менее двух недель, после чего вводится реабилитационный период с расширением диетического питания до 2-го стола той же диеты с увеличением уровня калорийности до 1000 ккал. Такой рацион питания должен соблюдаться на протяжении последующей половины года. В рацион могут быть включены:
- свежие овощные и фруктовые культуры,
- ягоды,
- крупы,
- супы из овощей,
- нежирная рыба и мясо,
- творожные и кисломолочные продукты.
Своевременно проведенная медикаментозная терапия при остром панкреатите поджелудочной железы, на протяжении которой лечились и сопутствующие недомогания, может привести к улучшению общего самочувствия за 8-10 дней нахождения в стационарных условиях. Окончательный исход патологии зависит от индивидуальных особенностей организма пациента и степени тяжести поражения поджелудочной железы.
Список литературы
- Брускин, Б.С. Использование лазерной допплеровской флоуметрии для оценки эффективности лечения острого панкреатита. Хирургия №11 2003 г. стр.20–25.
- Федорук, А.М. Ультросонография в диагностике и лечении острого панкреатита. Минск, 2005 г.
- Верзаков В.Г., Гололобов Ю.Н., Сендерович Е.И. Способ лапароскопической ассоциированной операции при остром панкреатите. Эндоскопическая хирургия 1998 г. № 2 стр. 10–11.
- Ярема, И. В. Аутоиммунный панкреатит МЗ РФ, непрерывное медицинское и фармацевтическое образование. М. ГОУ ВУНМЦ МЗ РФ, 2003 г.
- Крылов, Н. Н. Билиарный панкреатит Вестник хирургии, гастроэнтерология 2008 г. № 2 стр. 5–12.
- Назыров Ф.Г., Ваккасов М.Х. и др. Диагностика и выбор хирургической тактики билиарного панкреатита. Бюллетень ассоциации врачей Узбекистана. 2000 г. № 1 стр. 10–13
Лечение
При лечении острого панкреатита обязательная госпитализация. Главной целью при лечении является снять болевые симптомы, восстановить функционирование поджелудочной железы, при этом соблюдая режим и специальную диету. Исходя из степени тяжести, применяют терапевтические меры (употребление лекарств, соблюдение диеты ) или хирургическое лечение.
Лечение у детей немного отличается от взрослых, поскольку главной причиной приобретения заболевания является неправильное питание, чрезмерное употребление жирной еды, фастфуда, газировок, чипсов. Соответственно ребенка, как и взрослого, госпитализируют, назначают медикаментозное лечение а также соблюдение строжайшей диеты. Первые 1-2 дня идет период голодания, когда ребенку назначается только щелочная минеральная вода. В случае некроза поджелудочной железы и отсутствии смысла в приеме медикаментов на помощь приходит хирургическое вмешательство.
Терапевтические меры
При обнаружении легкой формы панкреатита применяют консервативное лечение, без хирургического вмешательства. Стационарное лечение острого панкреатита включает в себя следующие действия:
 терапевтические меры
терапевтические меры
- Голодание, питание осуществляется согласно строгой диете.
- Прикладывание льда на область нахождения поджелудочной железы.
- Принятие внутрь солевых и белковых растворов для восстановления гомеостаза и налаживания биофлоры кишечника.
- Назначение новокаина и спазмолитиков для снятия болевого синдрома.
- Применение антибиотиков широкого спектра для профилактики появления возможных инфекций и осложнений.
Хирургическое лечение
Если консервативное лечение острого панкреатита в стационаре не показывает прогресс или же был обнаружен острый геморрагический панкреатит, на помощь приходит хирургия. Операция при панкреатите производится на пораженные некрозом участки, также на камни в желчных протоках или на удаление скопленной жидкости в поджелудочной железе и вокруг нее. Поджелудочную железу, как правило, полностью не удаляют, а вырезают пораженные или нагноившиеся ткани.
 хирургия при остром панкреатите
хирургия при остром панкреатите
Примерно 15% больных острым панкреатитом подвержены хирургическому вмешательству. Случаи смерти вовремя или после данной операции исключительны и если таковые случаются, то только по ошибке врача и учитывая человеческий фактор. А также операции назначаются в том случае, если врачи не уверены в постановке точного диагноза и степени тяжести заболевания.
Профилактика и прогноз
Чтобы исключить повторное появление заболевания, необходима строгая диета после острого панкреатита. Ведение здорового образа жизни, постоянная физическая активность, отказ от алкоголя и сигарет, а также регулярное медицинское обследование и соблюдение предписаний врача сведет появление болезни к минимуму. Учитывайте что причиной возникновения и развития панкреатита является не только регулярное употребление алкоголя, а также прием жирной вредной еды в больших объемах.
 запрет алкоголя
запрет алкоголя
Дальнейший прогноз после острого панкреатита в зависит от следующих условий: тяжесть болезни, запущенность, соблюдение режима и способ лечения болезни.
Если болезнь в легкой форме и протекла достаточно быстро и безболезненно, то у таких пациентов 100% шансов полностью излечиться и больше не вспоминать заболевание. Смертность при легкой форме панкреатита равна менее чем 1%.
Тяжелая форма панкреатита, сопровождающаяся осложнениями, нагноениями или же некрозом, требует намного больше времени для лечения, профилактики и дальнейшего нормального функционирования поджелудочной железы и других внутренних органов. При гнойном панкреатите и некрозе смертность повышается, среди пожилых людей и тех, кто пристрастен к алкоголю. Смертность в данном случае составляет 20-40%. Но при помощи новых технологий и сильнодействующих лекарств смертность в результате заболевания сводится к минимуму.
Лечение острого панкреатита
При данном заболевании необходимо помещение больного в стационар. Но помочь ему можно и нужно ещё до приезда скорой помощи.
С целью купирования спастических болей, которые могут вызвать шок, окажется полезным медикамент спазмолитического свойства – Но-шпа. На область железы положить грелку со льдом, которая поможет уменьшить воспаление, тем самым также утишив боль. Никакой пищи! Она спровоцирует рецидив, повторный приступ.
Врачи скорой помощи, правильно расценив состояние пациента, и верно поставив предварительный диагноз, повторно введут спазмолитики и добавят обезболивающие препараты. Уже на дому бригада начнёт проводить инфузионную терапию физиологическим раствором, с добавлением в него церукала для снятия рвоты.
В больнице внутривенные вливания продолжат, дополнив их реополиглюкином, раствором Рингера-Лока и другими кровезаменителями. Тем самым добиваются эффекта восполнения кровеносного русла и дезинтоксикации.
Применением диуретиков постепенно снимают отёк поджелудочной железы и убыстряют выведение из крови токсинов. Тяжёлый панкреатит требует назначения антибактериальных средств. С целью подавления переваривания железы собственными ферментами вводятся ингибиторы протеолитических ферментов типа контрикала. Обязательно назначаются витамины.
Продолжающаяся голодная диета только на четвёртый день расширяется питьевым режимом. Всё предыдущее время питание только парентеральное – внутривенно вводятся различные питательные среды. Затем, по затиханию острого процесса, разрешается больному принимать в небольшом количестве пищу естественным путём; сначала это будет простокваша, затем стол 5-П (панкреатический).
Хирургия в повестку дня войдёт при диагностировании деструктивного панкреатита или же при отсутствии должного эффекта от консервативного лечения. Чаще делаются операции с использованием лапароскопа, позволяющего эвакуировать инфицированную жидкость.
Этим же методом проводится дифференциальная диагностика панкреатита с иными заболеваниями. При онкологии выполняется лапаротомия, то есть вскрытие брюшной полости от концевого отростка грудины до паха. Ревизуется брюшная полость на предмет метастазов, опухоль удаляется.
Ни один народный метод лечения здесь неприменим.
Течение и осложнения болезни
Уже говорилось выше, что при лёгком варианте течения панкреатита, когда имеет место лишь незначительный отёк органа, а симптоматика настолько скудна, что на неё и внимания не все обращают, вовремя начатое лечение сулит полное исчезновение патологических изменений в железе.
Другое дело, когда поражается значительный участок железы и ферменты активируются и ведут разрушительную работу в самом органе и на удалённых от него участках организма. Здесь будут преобладать патологические изменения многих систем вплоть до лёгочной ткани, почек и сердечно-сосудистой системы.
В теле самой железы могут образовываться так называемые псевдокисты, где скапливается воспалительный секрет, который при адекватной терапии быстро рассасывается без последствий.

В системе кишечного тракта возможны кровоизлияния на почве эрозий и язв, которые могут осложниться внутрибрюшным кровотечением. Заболевание приводит и к возникновению абсцессов поджелудочной железы, флегмон.
Шок, причина которого – выраженный болевой приступ, ведёт к стенокардии и ишемии миокарда с появлением аритмий, которые ещё больше усугубят ситуацию.
Тяжелейшее осложнение произойдёт при нарушенной свёртываемости крови под влиянием токсинов – диссеминированное внутрисосудистое свёртывание крови (ДВС-синдром), при котором возникнут массивные кровотечения (лёгочные, желудочные, маточные, другие).
Гнойный оментобурсит различных отделов брюшной полости.
Тяжёлое течение острого панкреатита быстро приводит к нарушению жизнедеятельности всех систем организма с развитием недостаточности органов.
Диагностика острого панкреатита
- Аускультация брюшной стенки: выявляются специфические симптомы для острого панкреатита:
Отсутствие перистальтики кишечника;
- Общий анализ крови, позволяет выявить неспецифические признаки воспаления
- Может увеличиваться число лейкоцитов ( > 9*109);
- Увеличение скорости оседания эритроцитов (>15мм/ч);
- Гематокрит
- Биохимический анализ крови: за счёт усиленной выработки активных ферментов в поджелудочной железе и нарушения выведения их в кишечник, происходит их всасывание в кровь:
- Резкое увеличение уровня амилазы в несколько раз (норма 28-104 Ед/л);
- Увеличение липазы примерно в 2 раза, через 3-4 сутки после начала заболевания (норма 105Ед/л);
- Увеличение глюкозы > 5,5 ммоль/л;
- Снижение общего белка
- С – реактивный белок > 7 ммоль/л;
- Повышение мочевины > 8 ммоль/л (повышается в случае распространения патологического процесса на левую почку).
- Ионограмма, указывает на признаки обезвоживания в результате неукротимой рвоты:
- Снижение уровня кальция
- Снижение натрия
- Снижение калия
- Анализ мочи: исследование мочи на содержание в ней амилазы, один из основных анализов для определения острого панкреатита:
- Амилаза (диастаза) мочи в период обострения увеличивается (норма 1-17Ед/ч);
- В случае поражения почек, в моче наблюдаются: белки, эритроциты, лейкоциты.
- УЗИ поджелудочной железы: выявляет увеличенные размеры поджелудочной железы неоднородной эхогенности, неровные её контуры, свободная жидкость в забрюшинном пространстве или в некоторых участках брюшной полости.
- Рентгенологическое исследование живота с захватом нижних отделов лёгких: неспецифический метод, определяет, вздутие кишечника, может наблюдаться плевральный выпот с ателектазами слева.
- Диагностическая лапароскопия: инвазивный метод, является самым информативным и выявляет следующие прямые признаки для острого панкреатита:
- Геморрагический экссудат;
- Пятна цитостеатонекроза на поджелудочной железе и брюшине;
- Кровоизлияния на боковых поверхностей брюшины, брыжейки кишечника.
- К непрямым признакам для острого панкреатита относятся: застой в желчном пузыре, парез желудка и поперечно-ободочной кишки, отёк связок печени.
- Компьютерная томография: является информативным методом, выявляет участки некроза поджелудочной железы.
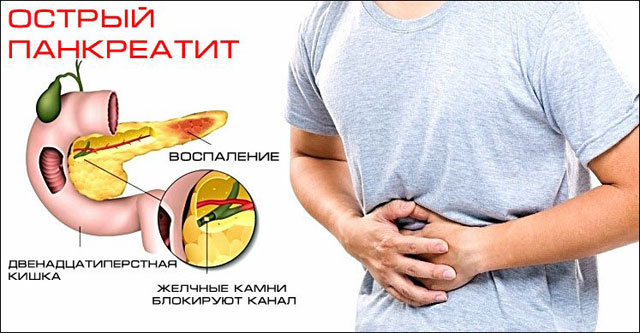
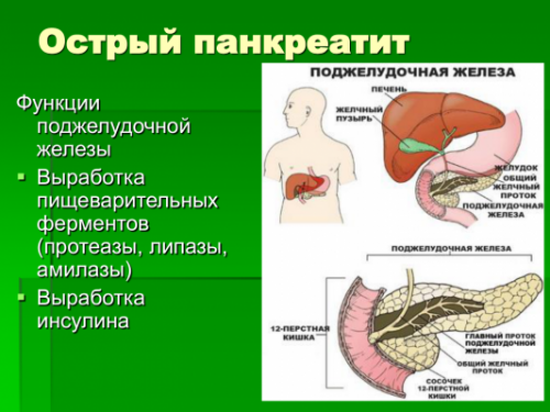
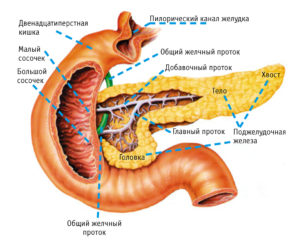
Что такое острый панкреатит
 поджелудочная железа
поджелудочная железа
Острый панкреатит это развитие воспаления в поджелудочной железе. Главным тревожным звонком являются сильные неприятные ощущения в абдоминальной области. Все зависит от воспаленной области поджелудочной железы, отсюда место болевого очага варьируется. По сравнению с панкреатитом в острой форме, хронический панкреатит обладает постоянными симптомами, но это заболевание имеет неоднозначный характер, поскольку в определенные периоды времени симптомы усиливаются, Больные вынуждены прибегать к употреблению медикаментов, но вскоре происходит ремиссия, тогда симптомы облегчаются или вовсе исчезают. Хронический панкреатит наблюдается у людей зрелого возраста. Главная причина заболевания – употребление алкоголя или мочекаменная болезнь.
Причины появления этого заболевания:
- Злоупотребление алкоголя, ведение нездорового образа жизни. Пассивность, наличие вредных привычек, а тем более злоупотребление ими приводит к развитию многих заболеваний.
- В результате мочекаменной болезни, нарушения функционирования желчного пузыря.
- Употребление некоторых медикаментов. Существует лекарственные препараты, негативно влияющие на работу поджелудочной железы, из-за чего происходит сбой в организме. Данная разновидность болезни называется медикаментозный панкреатит.
- После операций. В результате проведенных операций на органы желудочно-кишечного тракта возникают различные осложнения из-за некачественно проведенной операции или персональных особенностей организма.
- Наследственность, особенности работы поджелудочной железы. Данная причина возникновения острого панкреатита встречается реже.
- Иные заболевания, механическое повреждение поджелудочной железы. Такие серьезные заболевания, как гепатит, а также различные вирусы (свинка, микоплазма), повреждения поджелудочной железы провоцируют дальнейшие осложнения и развитие болезни.
Классификация
Острый панкреатит по степени тяжести разделяется на лёгкую и тяжелую форму.
При обнаружении острого панкреатита легкой формы гарантия того, что человек полностью вылечиться, равна почти 100%. При этом поджелудочная железа отекает, появляется минимальное отрицательное влияние на другие внутренние органы. Острый панкреатит у ребенка обычно наблюдается именно легкой формы, поэтому способы лечения от взрослого человека не отличаются.
 геморрагический панкреатит
геморрагический панкреатит
Тяжелую форму называют геморрагическим панкреатитом. Избавиться от него в этом случае намного сложнее, так как поражена большая часть поджелудочной железы, при этом присутствуют другие бактерии, гнойные абсцессы. Болезнь при этом влияет на другие органы.
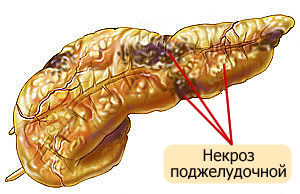 некроз поджелудочной железы
некроз поджелудочной железы
Но помимо легкой и тяжелой формы выделяют еще одну – деструктивный панкреатит, или панкреатический некроз. Это крайняя степень тяжести данного заболевания. Как правило, оно уже далеко запущено, прогнозы по поводу скорейшего выздоровления удручающие. При этом внутри происходит полное отмирание тканей без дальнейшей возможности восстановления. Идет необратимый процесс, когда работа поджелудочной железы настолько нарушена, что она просто переваривает саму себя. В результате таких процессов серьезно страдают органы ЖКТ, поскольку идет нарушение кровообращения. Панкреонекроз становится результатом осложнения.
Лечение осложнений
Схема лечения определяется врачом. При необходимости требуется консультация других специалистов (кардиолога, хирурга, пульмонолога, гепатолога). Лечение бывает консервативным и хирургическим. Его главными задачами являются:
- снижение ферментативной активности поджелудочной железы;
- устранение симптомов;
- восстановление нарушенных функций других органов;
- ликвидация инфекции;
- нормализация дыхания, состояния крови, сердцебиения и пищеварения;
- дезинтоксикация.
 Задачей лечения является ликвидация инфекции.
Задачей лечения является ликвидация инфекции.
Лечение может включать в себя инфузионную терапию, применение медикаментов, оксигенотерапию и очищение организма методом гемодиализа или плазмафереза.
Хирургическое
Показаниями к операции являются следующие осложнения панкреатита:
- абсцессы;
- кисты;
- панкреонекроз;
- камни желчных протоков;
- скопление жидкости вокруг железы;
- перитонит.

Показаниями к операции являются камни желчных протоков.
Наиболее часто проводятся следующие вмешательства:
- удаление некротических тканей;
- остановка внутрибрюшного кровотечения;
- наружное дренирование;
- резекция (частичное удаление) поджелудочной железы;
- иссечение стенок кисты;
- удаление камней.
При осложнениях панкреатита могут выполняться открытые и эндоскопические операции. Последние отличаются меньшей травматизацией тканей и лучшим косметическим дефектом.
Диета и лечебное питание
Рекомендуется пить минеральную воду без газов. Вскоре больным назначается диета №5. Она незаменима при развитии осложнений со стороны желчного пузыря и печени. Из меню исключаются жирные и жареные блюда, газированные напитки, сдобные и кондитерские изделия, маринады, копчености, соления и спиртное. Питание должно быть дробным, 4-6 раз в день. Рекомендуется употреблять продукты отварными, тушеными, полужидкими или запеченными.
В тяжелых случаях требуется парентеральное питание. При развитии осложнений для ускорения выздоровления полезны фрукты, овощи, ягоды и зелень. Они богаты витаминами и минералами. При появлении гиповолемического шока и сепсиса нужно пить больше чистой воды. Это способствует выведению микробов и их токсинов из крови.
 При появлении гиповолемического шока и сепсиса нужно пить больше чистой воды.
При появлении гиповолемического шока и сепсиса нужно пить больше чистой воды.
Народные средства
Народные средства при развитии осложненного панкреатита малоэффективны. Они используются с разрешения врача и как дополнение к медикаментозной или радикальной терапии. Возможно употребление отваров и настоев на основе календулы, хвоща, ромашки, зверобоя и других трав.
Медикаментозное
При развитии осложнений на фоне панкреатита могут применяться:
- Антибиотики широкого спектра. Позволяют устранить воспаление железы. Эффективны при гнойных осложнениях и сепсисе. Антибиотики могут вводиться инъекционным способом и местно. После установления возбудителя проводится корректировка лечения. Наиболее часто назначаются карбапенемы, фторхинолоны и цефалоспорины.
- Солевые и полиионные растворы.
- Диуретики (Лазикс).
- Наркотические и ненаркотические анальгетики.
- НПВС.
- Спазмолитики (Но-шпа, Дротаверин);
- Ингибиторы протеиназ плазмы (Апротекс). Позволяют снизить выработку ферментов поджелудочной железой.
- Кардиотонические и гипертензивные препараты (Дофамин-Дарница и Допамин Солвей). Назначаются при шоке, сопровождающемся падением давления.
- Тромболитики. Показаны при свежих тромбах.
- Адреномиметики (Адреналина гидрохлорид-Виал, Эпиджект). Показаны при гипотензии на фоне бактериемии и сепсиса.
- Гепатопротекторы (Эссенциале Форте Н, Гептрал). Применяются при токсическом гепатите.
- Желчегонные (Урсосан).
- Седативные. Используются при возбуждении.
- Анестетики (Новокаин). Применяются в качестве обезболивающего средства во время проведения блокад.
- Производные витамина K (Викасол). Показаны при кровотечениях.
 При развитии осложнений на фоне панкреатита можно принимать Но-шпа.
При развитии осложнений на фоне панкреатита можно принимать Но-шпа.
Если осложнения сопровождаются лихорадкой, то назначаются жаропонижающие (Панадол).
Профилактика и прогноз заболевания

Профилактические меры
К профилактическим методам острой стадии панкреатита относятся следующие:
- составление грамотного рациона питания с минимальным количеством фастфуда, жареной, копченой и соленой пищи;
- обогащение питания кисломолочными продуктами, овощами и фруктами, выбирать следует те, что не образуют газы и не способствуют расстройству кишечника;
- необходимо полностью избавиться от табачной зависимости и исключить алкогольные напитки;
- требуется поддерживать оптимальную массу тела, так как ожирение приводит к нарушениям в работе органа;
- несколько раз в год после перенесенного заболевания проходить УЗИ, чтобы исключить любые нежелательные изменения в поджелудочной железе;
- нельзя бесконтрольно принимать лекарственные препараты любого типа.

Спорт и правильное питание — лучшая профилактика

При обнаружении первых признаков следует обратиться к специализированному врачу
Еще 20-30 лет назад возникновение панкреатита поджелудочной железы приводило к смерти больного, особенно в острой стадии, которая мгновенно приводила к разрушению клеток органа. Сегодня болезнь успешно купируется и переводится в стадию ремиссии. Лишь в исключительных случаях больного не удается спасти. Чтобы не допустить проблем с поджелудочной железой или предотвратить их повторное возникновение в будущем, требуется четко следовать правилам лечения и соблюдать профилактические методы. Как устранить диарею быстро читайте у нас на сайте.
Примечания
- Ranson J.H., Rifkind K.M., Roses D.F. et al. Prognostic signs and the role of operative management in acute pancreatitis // Surg. Gynecol. Obstet.. — 1974. — № 139(1). — С. 69-81.
- Bradley E.L. 3rd. A clinically based classification system for acute pancreatitis. Summary of the International Symposium on Acute Pancreatitis, Atlanta, Ga, September 11 through 13, 1992 // Arch. Surg.. — 1993. — № 128(5). — С. 586-590.
- Knaus W., Drapper E., Wagner D. et al. APACHE II: A severity of disease classification system // Crit. Care Med. — 1985. — Vol. 13. — P. 818—829.
- Banks P.A. Practice guidelines in acute pancreatitis // Postgrad. Med. J.. — 1997. — № 71. — С. 472-475.
- ↑ Ушкалова Е. А. Применение Октреотида в гастроэнтерологии – Фарматека, № 1, 2005
- ↑ Гельфанд Б. Р., Бурневич С. З., Цыденжапов Е. Ц., Брюхов А. Н. Антибиотикопрофилактика и терапия при панкреонекрозе // Consilium-medicum. — 1999. — Т.1, № 2.
- Савельев В. С., Филимонов М. И., Гельфанд Б. Р.. Бурневич С. З. Деструктивный панкреатит: алгоритм диагностики и лечения (проект) // Новый Хирургический Архив. — 2002. — Т.1, № 5.