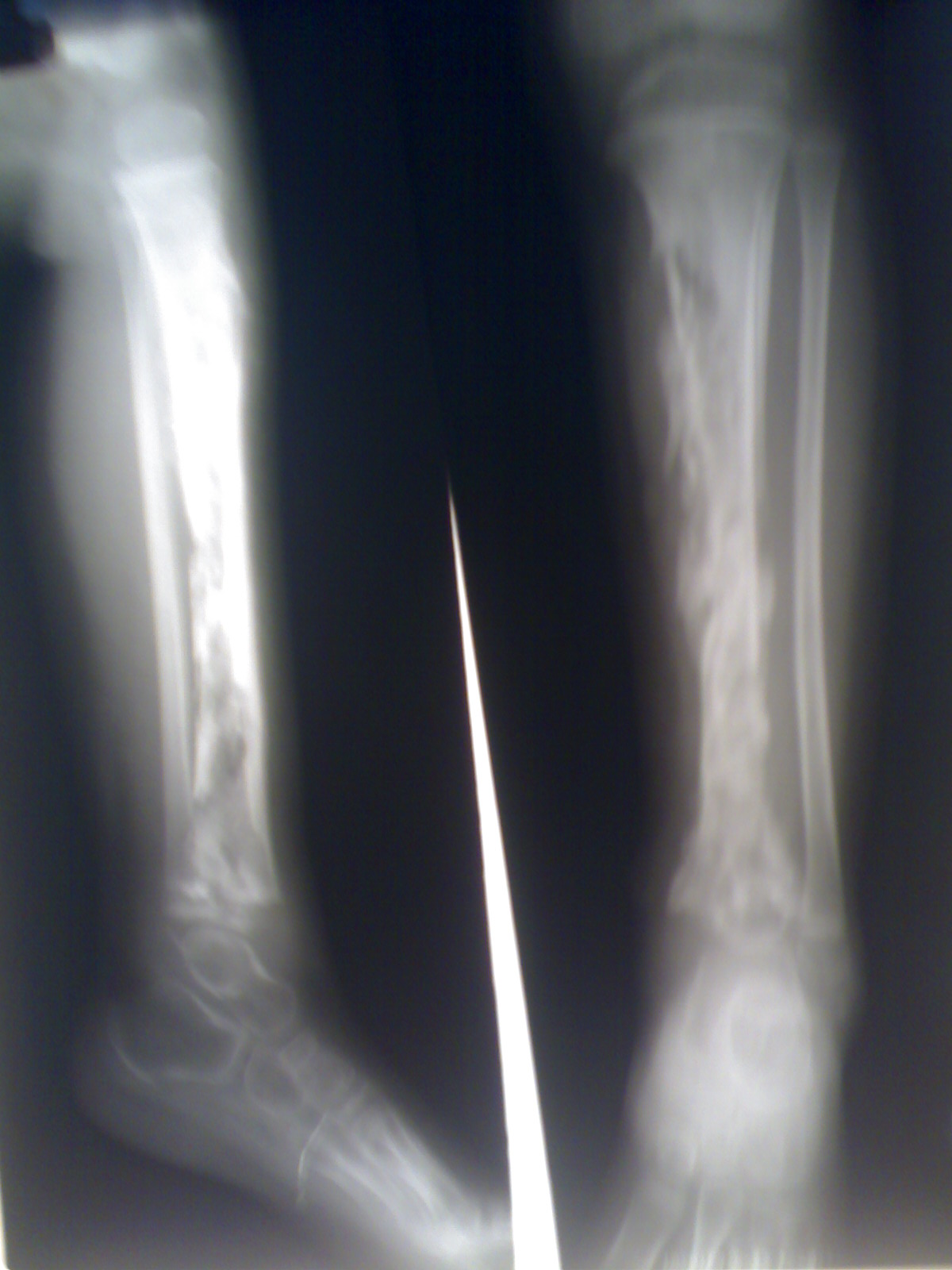
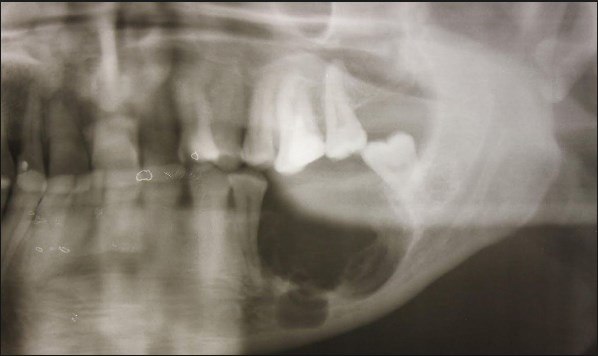
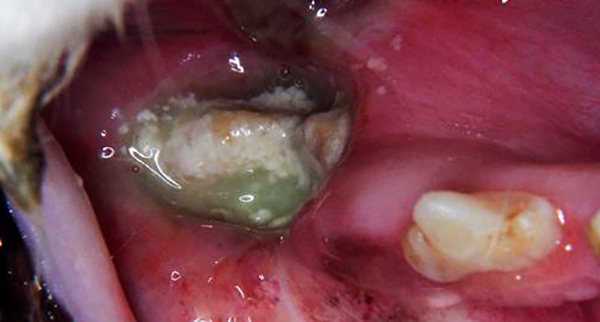
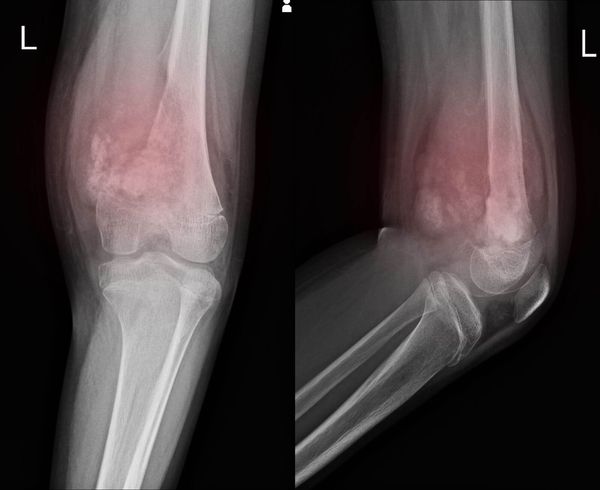
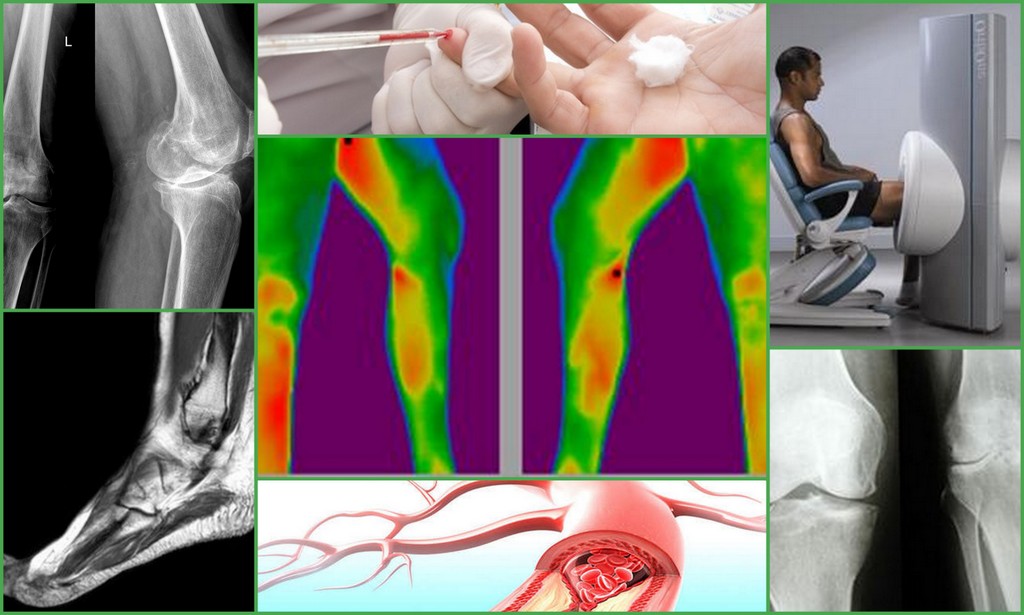
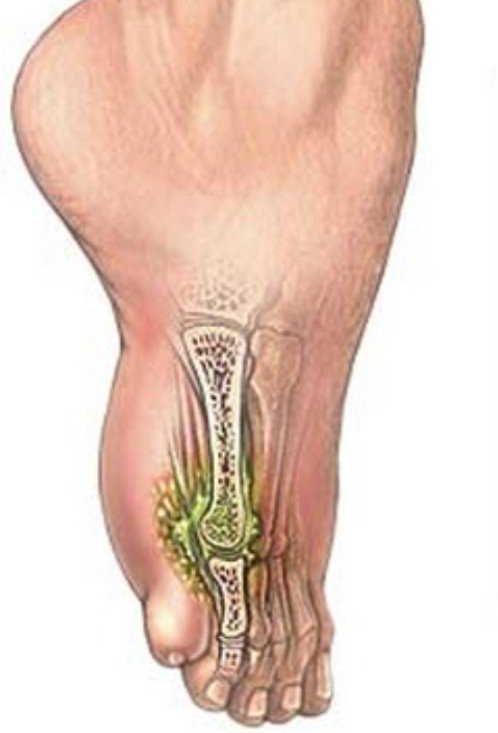
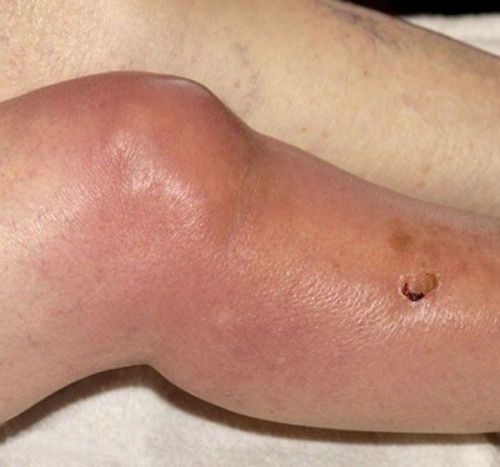
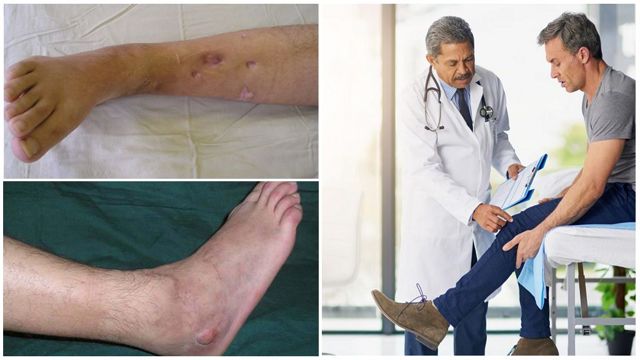
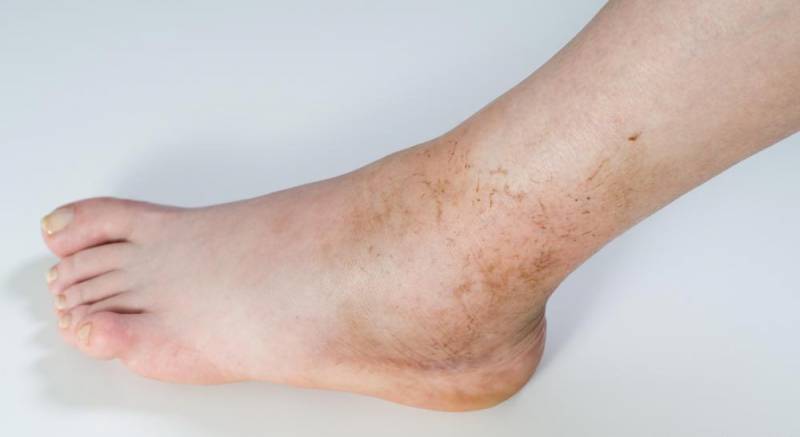
Симптомы и признаки поражения
Компактное вещество кости лишенное надкостницы, павшей жертвой инфекции и вследствие многочисленных тромбозов кровеносных сосудов, сильно страдает в своем питании и потому происходит процесс омертвения кости. Внутри сосудистых и костных канальцев развивается грануляционная ткань, под воздействием которой окружающая кость становится более разреженной и рыхлой, к этому присоединяется еще частичное рассасывание извести.
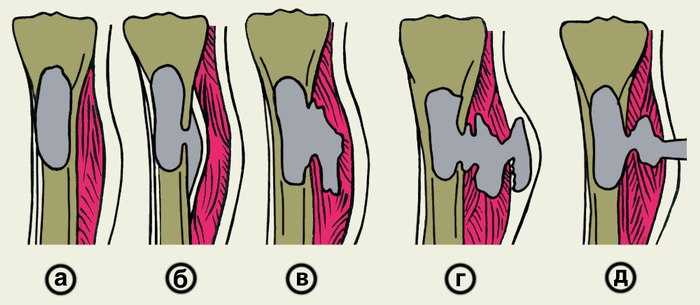
Вовлечённые в инфекционный процесс сосуды расширяются, равно как образуются новые, грануляционная ткань разрастается, в ней появляются гигантские клетки (остеокласты) и на границе некротизирующейся кости появляется сперва незначительная бороздка, затем постепенно увеличивающаяся и носящая название демаркационной, пока костный участок целиком не отделится от связки с остальной костью.
Благодаря разъедающему действию грануляционной ткани, секвестр представляет шероховатую, покрытую многочисленными отверстиями поверхность; секвестры кортикального слоя имеют форму пластинок или осколков, секвестры же, занимающие глубокие отделы кости или всю толщу последней, имеют цилиндрообразную форму, содержа в себе полость.
Секвестрирующаяся кость имеет желтоватый или даже белый цвет, чем разительно отличается от нормальной здоровой кости. Процесс секвестрации, равно как уже отделившийся костный секвестр, вызывая раздражение окружающих тканей, ведет к их реактивному воспалению.
Воспалительный процесс надкостницы ведет к значительному утолщению костного вещества, имеет место разрастание кости в окружности секвестра, выраженное тем более резко, чем дольше происходит процесс секвестрации. В конечном итоге секвестры могут быть окружены толстым слоем новообразованной кости, носящим название секвестральной сумки, последняя содержит, кроме секвестров, ещё и гной, прокладывающий себе путь через более или менее многочисленные отверстия в кости, носящие название клоак.
Иногда процесс обнаруживает вследствие его перехода на мягкие ткани, склонность к прободению под кожу и далее, через последнюю, наружу, что ведет к образованию свищей, через которые выходят мелкие секвестры, что может привести к самоизлечению процесса. Но такое излечение ни в коем случае не может считаться стойким, т.к. в кости остается гнездо дремлющей инфекции, которое под влиянием благоприятных условий (в первую очередь травмы, а иногда без видимой причины) может снова вспыхнуть и привести к рецидиву острого остеомиелита. Такие рецидивы наблюдаются и много лет спустя после первого процесса и могут развиваться у одного и того же больного неоднократно.
Гной из метафиза может проникнуть в эпифиз и легко привести, особенно у детей, к отделению последнего, что отражается на дальнейшем росте кости. Ближайшие суставы также достаточно часто вовлекаются в этот процесс; в ряде случаев имеется непосредственный прорыв гноя в полость сустава, но и без этого осложнения в полости сустава нередко скапливается серозный экссудат, как результат реактивного воспаления синовиальной сумки (так называемое сочувственное воспаление сустава).
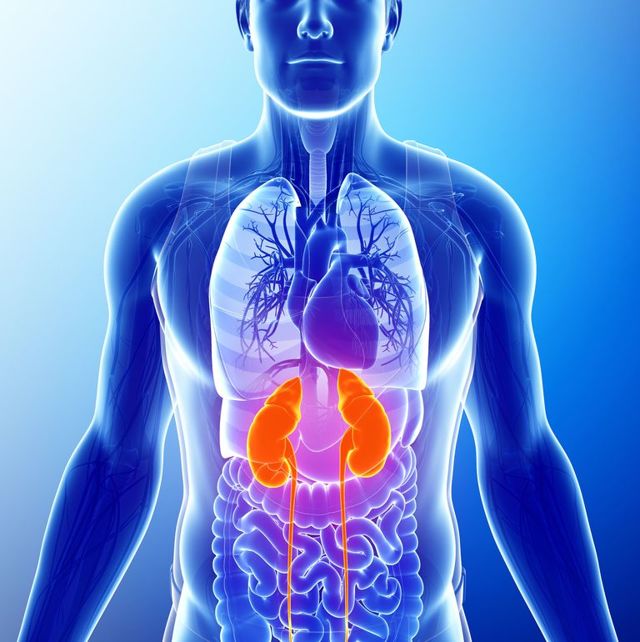
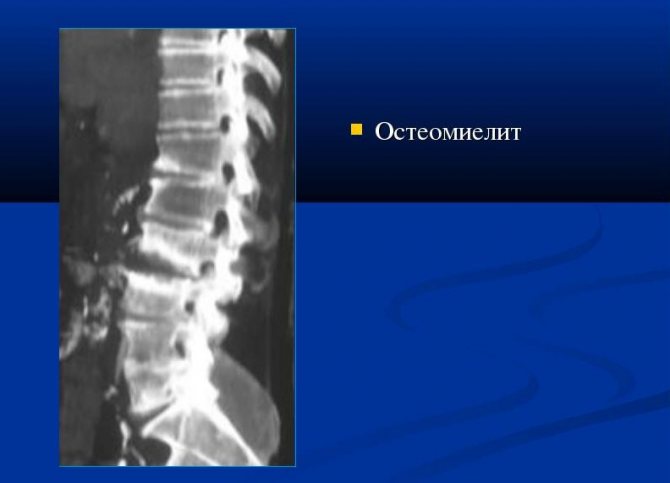
При остром остеомиелите черепных костей или позвонков вследствие непосредственного перехода гнойного процесса может развиться гнойное воспаление оболочек головного и спинного мозга. Наконец, долго длящийся гнойный процесс, даже без особых осложнений, может привести к амилоидному перерождению внутренних органов, особенно почек.
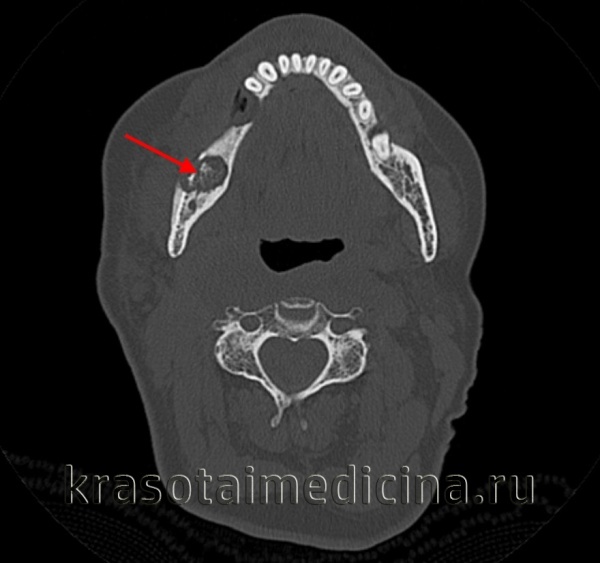
 Острый остеомиелит челюсти
Острый остеомиелит челюсти
Инфицирование ног
Любую кость нижней конечности может поразить инфекционный агент. Зачастую воспалительный очаг обнаруживается в области голени либо бедра. Если инфицирована голень, оценку симптоматики и назначение терапии проводит травматолог.
Консервативное лечение подразумевает использование таких антибиотиков:
- Цефтазидима;
- Цефепима;
- Левофлоксацина;
- Тобрамицина;
- в серьёзных ситуациях – Ванкомицина.
При остеомиелите ног чаще всего применяют не один антибиотик, а эффективное сочетание, выбор которого обусловлен чувствительностью определенного патогена, спровоцировавшего развитие патологии. Терапию и восстановление должен контролировать доктор до того момента, пока человек окончательно не вылечится.
Остеомиелит сустава колена
Одним из инфекционных поражений костного мозга или костей нижних конечностей является остеомиелит коленного сустава. Заболевание проявляется общими симптомами интоксикации и болью в колене.
Возникает при попадании стафилококка через кровь или после получения травмы. Лечение легкой формы проводится антибиотиками. Если в ткани есть гнойничковый очаг, необходимо хирургическое вмешательство.
Причины развития
Основная причина остеомиелита — инфицирование золотистым стафилококком. Эта бактерия, проникая в костную ткань, вызывает воспаление и гнойные процессы. Реже вызывать патологию могут такие бактерии, как пневмококк или кишечная палочка. Проникает в организм возбудитель такими путями:
- Через кровь. Гематогенный остеомиелит может передаться во время беременности от матери к ребенку.
- Вследствие открытого перелома. Инфекция проникает через открытую рану.
- После хирургического вмешательства. Заражение происходит, если плохо продезинфицированы инструменты во время операции.
Развиваясь в тканях, бактерия поражает мышцы и кость.
Чтобы болезнь начала прогрессировать, должны быть располагающие факторы. К ним можно отнести:
Голодание может быть толчком к развитию патологии.
- хронические болезни;
- воспаление или инфекционные процессы в организме;
- аллергические реакции;
- голодание и резкое похудение;
- физическое истощение;
- стресс;
- туберкулез;
- сахарный диабет;
- злокачественные опухоли;
- пониженный иммунитет;
- острые респираторные вирусные инфекции.
Симптоматика
Первые 2 дня развития болезни симптомы отсутствуют. Затем поднимается температура, проявляется общее недомогание. Боль в мышцах свидетельствует о воспалительном, а после гнойном процессе.
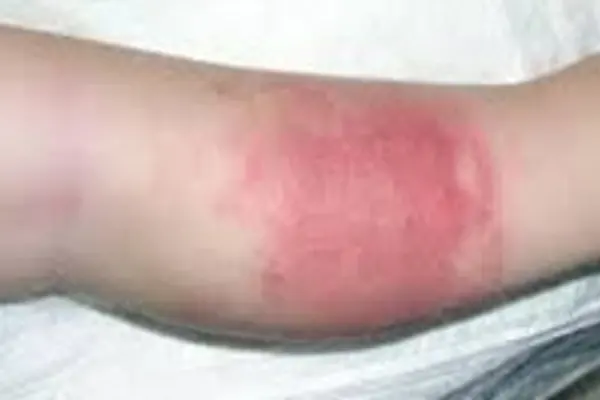
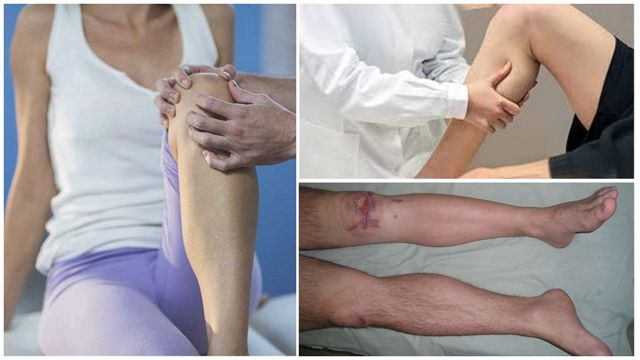
На участке, где локализуется травма, образуется припухлость и покраснение, кожа становится горячей. Через эпидермис может просачиваться гной.
Можно выделить 3 основные стадии остеомиелита, которые представлены в таблице:
| Легкая | Температура до 39 градусов |
| Общее состояние удовлетворительное | |
| Тяжелая | Гипертермия ярко выражена, может достигать 40 градусов |
| Рвота | |
| Сильная боль в месте поражения | |
| Дисфункция колена | |
| Токсическая | Снижение температуры |
| Ярко выраженная интоксикация | |
| Судороги | |
| Обмороки | |
| Бледность кожи | |
| Посинение губ |
Как проводится диагностика?
Проблема может быть выявлена с помощью рентгенографии.
Необходимо осмотреть пораженную область. Таким образом, можно оценить состояние кожи, общий вид зоны повреждения, отечность, цвет и температуру покровов, место очага инфекции. Далее, используют лабораторные и инструментальные исследования:
- общий анализ крови и мочи;
- УЗИ;
- биохимическое исследование крови;
- рентгенография;
- компьютерная томография.
Консервативное
Медикаментозная терапия проводится антибактериальными препаратами и только при легкой форме. В дальнейшем эффективности антибиотиков будет недостаточно. Неправильно подобранное лекарство или его дозировка приведет к мутации бактерий и сделает их менее чувствительными к терапии. Очаг инфекции промывается физиологическим раствором с добавлением антибактериальных медикаментов.
Такой способ позволяет прекратить развитие болезни, курс лечения длится 4—8 недель. Нужно придерживаться правил медикаментозной терапии остеомиелита:
В терапии заболевания могут использоваться внутривенные вливания.
- Максимально сократить движение в коленном суставе.
- Проводить внутривенные вливания растворов, повышающие сопротивляемость организма.
- Применять облучение крови ультрафиолетом в тяжелых случаях.
Результаты консервативного лечения без оперативного вмешательства спрогнозировать невозможно. Более благоприятный эффект дает полное удаление костного участка и мертвых тканей.
Хирургическое
Наличие гнойных процессов, свищей или флегмон являются показанием к оперативному вмешательству. Целью такого лечения является удаление очага инфекции. С помощью специальных медицинских инструментов можно подобраться к образованию гноя. Очаги необходимо устранить и промыть пораженный участок антисептиками. В канал устанавливается дренажная трубка, рана зашивается.
Травматический и контактный острый остеомиелит
Травматический острый остеомиелит является осложнением открытых переломов, огнестрельных ранений и ортопедических операций. Возникает в течение 2-3 недель после травмы или оперативного вмешательства. В патогенезе посттравматического остеомиелита ведущую роль играет соблюдение правил асептики и антисептики в ходе хирургического вмешательства и последующей обработки послеоперационной раны. Определенное значение имеет и состояние организма пациента. Вероятность развития острого остеомиелита при открытых переломах и огнестрельных ранениях напрямую зависит от таких факторов, как степень разрушения тканей, интенсивность микробного загрязнения, вирулентность инфекции, выраженность нарушений местного кровообращения, а также особенности реакции организма на травматическое воздействие.
Для посттравматического остеомиелита характерны как общие, так и местные симптомы. Возникает тяжелая интоксикация, выраженная разбитость и слабость, ознобы, тошнота и головная боль. Температура повышается до фебрильных цифр. Местные симптомы, как правило, появляются через 5-7 суток после возникновения общей симптоматики. В области повреждения отмечаются резкая болезненность, отек, гиперемия и местная гипертермия. Из раны выделяется значительное количество гноя.
Лечение острого остеомиелита хирургическое. Оперативные вмешательства выполняются на фоне комплексной консервативной терапии (основные методы лечения – как при остром гематогенном остеомиелите). Для улучшения оттока гнойного содержимого с раны снимают швы, раскрывают затеки. Удаляют некротизированные костные отломки и гнойные грануляции, выполняют секвестрэктомию. Осуществляют промывание и дренирование. Вопросы об иммобилизации фрагментов решают индивидуально. Обычно используют скелетное вытяжение, при возможности наложения аппарата Илизарова проводят внеочаговый остеосинтез.
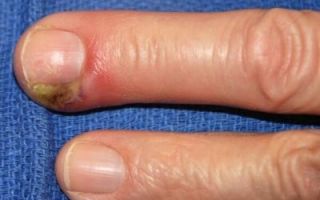
Острый контактный остеомиелит развивается при переходе воспаления на кость с окружающих тканей. Возникает при длительно текущих гнойных процессах: обширных ранах (особенно – волосистой части головы), панарициях и т. д. Проявляется усилением локальной болезненности, увеличением отека и образованием свищей. Лечение комплексное – хирургические вмешательства на фоне антибиотикотерапии и других консервативных мероприятий. Производится вскрытие гнойных очагов и удаление омертвевших тканей с последующим дренированием. При поражении всех тканей пальца может потребоваться ампутация.
Инфекция ноги
Патология большого пальца ноги встречается редко. Провоцирует процесс подагра, травматические повреждения этой зоны. Остеомиелит протекает по типу хронического поражения с периодическими обострениями и формированием гнойного свища. Это связано с недостаточным кровоснабжением зоны, особенно у лиц старшей возрастной группы.
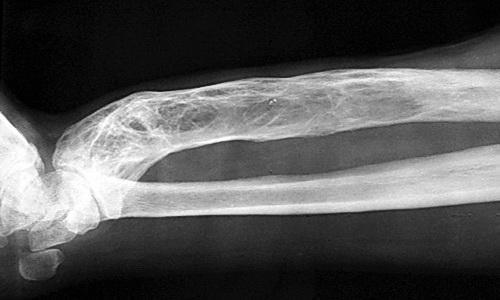
Так на рентгене может выглядеть инфекционное осложнение.
С целью предупреждения распространения инфекции одним из методов лечения является радикальное удаление пораженной фаланги. Такой подход обусловлен низким эффектом антибиотикотерапии даже на фоне применения препаратов, улучшающих кровоснабжение конечности. Вышележащие отделы ноги характеризуются более качественным кровотоком, поэтому лечение назначают согласно стандартному протоколу ведения больных.
Причины остеомиелита
Основные возбудители остеомиелита – бактериальная инфекция, реже грибки.
Если говорить о бактериях, то главными виновниками являются – стафилококки (особенно золотистый стафилококк), риккетсии, гемолитический стрептококк, синегнойная палочка, некоторые кишечные палочки.
Однако, для их патогенности и основополагающей роли в развитии болезни необходимо спусковой механизм (неблагоприятный для организма фактор).
Основные факторы, способствующие развитию остеомиелита:
- Травмы;
- ОРВИ, ОРЗ и другие инфекционные заболевания;
- Скрытые инфекции;
- Аллергические заболевания;
- Различные ожоги;
- Обморожение организма;
- Нарушение кровообращения;
- Чрезмерные физические нагрузки и физическое истощение организма;
- Ослабление иммунной системы, что чаще всего происходит из-за – переохлаждения организма, стрессов, некачественного питания, гиповитаминозов, химиотерапии, приема антибиотиков и некоторых других лекарственных препаратов, различных заболеваний (туберкулез, сифилис, сахарный диабет, гипотиреоз, язвы, синуситы, стоматит, кариес, пародонтит, фурункулез, онкологические заболевания и другие).
Попадание инфекции к кости (инфицирование) происходит следующими путями:
- Через кровь (гематогенный путь);
- Прямое попадание инфекции через открытый перелом, хирургическое вмешательство;
- Переход инфекции из расположенных рядом тканей.
Каким может быть остеомиелит
Бактерии могут попасть в кровь двумя путями: внутренним и наружным. В зависимости от этого различают два вида острого остеомиелита:
Эндогенный (гематогенный).
Возникает, если возбудители гнойной инфекции были занесены из удаленного очага через кровь.
Данный вид обычно развивается у детей, причем почти треть из них заболевает в первый год жизни. У взрослых очень редко встречается развитие гематогенного остеомиелита, чаще всего это рецидив перенесенной в детстве болезни. Обычно поражается бедренная кость и большеберцовая, а иногда происходит и множественное костное поражение.
Различают основные формы заболевания:
- Септико-пиемическую. Для нее характерно острое начало с ярковыраженной интоксикацией. Возможно поднятие температуры до сорока градусов, головная боль, рвота, судороги, озноб, потеря сознания. У больного учащается пульс, снижается давление. Примерно на вторые сутки в области поражения появляется очень сильная боль. Мягкие ткани отекают, кожа становится горячей и красной. Через одну-две недели в мягких тканях собирается жидкость, а в мышцы проникает гной, образуя межмышечную флегмону.
- Местную. Общее состояние может оставаться удовлетворительным и сопровождаться признаками местного воспаления мягких тканей или костей.
- Адинамическую (токсическую). Эта форма встречается довольно редко и характеризуется мощным началом с преобладанием симптоматики острого сепсиса.
Экзогенный.
Он возникает вследствие травм. В зависимости от способа занесения инфекции данный вид заболевания может быть:
- Посттравматическим. Возникает в результате открытых переломов костей, когда рана загрязняется в момент травмы. Особенно увеличивается риск заражения при оскольчатых переломах, при обширном повреждении мягких тканей, при тяжелых сопутствующих повреждениях, а также в случае снижения иммунитета и сосудистой недостаточности. При посттравматическом остеомиелите происходит поражение всех отделов кости. Если перелом линейный, то зона воспаления, как правило, ограничивается только местом перелома, при переломе оскольчатом гнойный процесс распространяется и на другие области.
Заболевание сопровождается лихорадкой, головной болью, общей слабостью, анемией, повышением СОЭ, лейкоцитозом. Возникает отек тканей в области перелома, они становятся гиперемированными и болезненными. Из раны в большом количестве выделяется гной. - Огнестрельным. Обычно возникает при обширном поражении мягких тканей и костей. Развивается на фоне психологического стресса, из-за чего сопротивляемость у организма снижается.
- Общие симптомы огнестрельного остеомиелита похожи на симптомы посттравматического, местные выражены более слабо: отек не настолько сильный, а гноя выделяется значительно меньше. О поражении остеомиелитом можно догадаться, увидев признаки изменения травмированной поверхности: она тускнеет и на ее поверхности образуется серый налет. Затем воспаление переходит на все костные слои.
- Послеоперационным. Возникает в результате несоблюдения правил антисептики во время проведения ортопедических операций или при спицевом остеомиелите.
- Контактным. Данный вид возникает из-за протекания гнойных процессов в мягких тканях, которые окружают кость. Чаще всего распространение инфекции происходит при абсцессах кисти, при панариции, а также при обширных ранах волосистых участков черепа. При этом наблюдается увеличение отека и усиление болей в пораженной области.
Если очаги воспаления небольшие, то при условии прохождения своевременного и комплексного лечебного курса возможно полное восстановление костной ткани. Если же выздоровления не произошло, то острый остеомиелит постепенно превращается в хронический. Такое явление наблюдается приблизительно в 30% случаев.
Возможно формирование свищевых ходов, которые будут выходить на кожную поверхность на большом расстоянии от поврежденных мест. Из свищей будет выделяться умеренное количество гноя. При наступлении ремиссии они могут полностью закрываться. Такой период может длиться недели, а может и годы. Все зависит от возраста и общего состояния больного, локализации очага и прочих факторов.

Локализация
Чаще всего локализация остеомиелита наблюдается в длинных трубчатых, бедренной и большеберцовой костях, реже – в плоских костях (таз, челюсти), в плечевой и малоберцовой. В последнее время наблюдается редкое явление – возникновение остеомиелита в височно-нижнечелюстном суставе, характеризующимся ограничением и болезненностью при открывании рта. Также к редкой локализации относится остеомиелит грудины и ребер. У новорожденных часто возникает патология в зоне эпифиса, что при отсутствии лечения может остановить рост конечности, и привести к деформации, разрушающей сустав.
Классификация
Среди многих разновидностей остеомиелита выделятся несколько наиболее распространенных, влияющих на процесс диагностики: острый гематогенный, посттравматический, хронический.
Острый гематогенный остеомиелит
Данный тип возникает при заносе во внутрикостные сосуды патогенных микроорганизмов, и образовании гнойного очага. Наиболее подвержены заболеванию дети 3-14 лет, несколько реже – новорожденные, а также старики и взрослые люди с перечисленными выше факторами риска. Особенно это касается мужского пола по причине более высокой физической активности и предрасположенности к травмам.
Варианты течения болезни
• Обрывной: наиболее благоприятный вариант, при котором очень выражена реакция организма, восстановительные процессы проходят максимально быстро, выздоровление наступает за 2-3 месяца.
• Затяжной остеомиелит: удается вылечить за 6-8 месяцев, хотя при этом типе заболевания течение болезни подострое, длительное, при низком иммунном статусе.
• Молниеносный: является наиболее плачевным вариантом заболевания, характерным для гематогенного остеомиелита с заражением золотистым стафилококком. В кровь массово выбрасываются бактерии, разрушаясь, они выделяют агрессивный эндоксин. Как следствие – стремительное падение артериального давления до нуля, смерть головного мозга.
• Хронический вариант остеомиелита тянется долго, чередуются периоды ремиссии и обострений, свищи открываются, закрываются, формируются участки омертвевшей ткани. Свищи, в свою очередь, провоцируют воспалительный процесс.
Посттравматический остеомиелит
Способствует развитию заболевания попадание бактерий открытым путем при контакте с загрязненной средой, при переломах, различного рода ранениях, в послеоперационный период и пр.
Первичный хронический остеомиелит
Снижение иммунитета, принятие антибиотиков способствуют возникновению этой формы заболевания. Отличается вялым течением, затрудняющим постановку диагноза.
Симптомы
Различают две формы по клиническому течению: локальная и генерализированная.
Локальный остеомиелит
При этой форме больной ощущает сильную распирающую боль в пораженной болезнью кости. При легком постукивании определяется место локализации боли, движения ограничены, участки кожи над очагом воспаления горячие с покраснением, характерен сильный отек, сильное натяжение кожи визуально вызывает ощущение блеска, температура тела 37,5-38,5. При формировании свища и прорыве гноя из надкостницы наблюдается уменьшение боли и признаков воспаления.
Начальный процесс идентичен локальной форме, но затем проявляются симптомы интоксикации. Температура поднимается до пределов 39-40 градусов, ощущается озноб, появляется липкий холодный пот. Может появиться гнойное поражение легких, почек, гнойный перикардит, эндокардит, поражение головного мозга. Появляются: сыпь, судороги, сильнейшие головные боли. С прогрессированием поражения мозга наступают оцепенение, затем прекома и кома.
Последствия
Остеомиелит может стать провокатором развития заболеваний в разных органах биологической системы. Путешествуя по кровотоку, инфекционные агенты способны спровоцировать воспалительный процесс на любом участке.
Поэтому в число самых частых осложнений входят:
- бронхопневмония;
- амилоидоз почек;
- перикард – поражение наружной сердечной сумки;
- почечная недостаточность;
- анкилоз;
- образование ложных суставов;
- патологические переломы;
- контрактуры суставов;
- нарушение обмена веществ.
Из-за проникновения гнойного экссудата в мышечные ткани формируется мышечная флегмона. Слаживаются все предпосылки к развитию гнойного артрита, либо сепсиса. В худшем случае разлитое гнойное воспаление потребует ампутации конечности.
Длительное инфицирование тканей приводит к их перерождению, гибели, озлокачествлению – малигнизации.
В хронической форме остеомиелит затрагивает близлежащие к костям сосуды и нервные окончания из-за чего ухудшается кровоснабжение дистальной части ноги, пропадает чувствительность, снижается функциональная способность. Постоянные гнойные выделения содействуют развитию дерматитов и экзем.
Прогноз и профилактика
При своевременной диагностике и выполнении всех предписаний остеомиелит хорошо подается лечению. В противном случае возникает риск следующих осложнений:
- флегмоны, абсцессы, аденофлегмоны – если область поражения достигает глазницы возникает риск частичной или полной потери зрения;
- тяжелые формы синуситов с поражением гайморовых и даже лобных пазух;
- тромбофлебиты и тромбозы крупных лицевых сосудов;
- распространение инфекционного процесса на головной мозг – менингиты, абсцессы мозга;
- инфекционные поражения легких (пневмонии, плевриты), печени, селезенки.
Частым следствием перенесенного остеомиелита челюсти становятся серьезные косметические дефекты с нарушением функциональности челюстно-лицевого аппарата. Для полного восстановления пациенту могут потребоваться услуги челюстно-лицевого и пластического хирурга. Чтобы избежать неблагоприятного сценария, тщательно следите за своим здоровьем и четко придерживайтесь профилактических мер:
- Своевременно лечите любые инфекционно-воспалительные процессы – вне зависимости от того, кариес это или пиелонефрит.
- Соблюдайте правила личной гигиены – старайтесь чистить зубы не менее 2 раз в день, пользуйтесь ополаскивателями. Не забывайте об общей гигиене – чаще мойте руки, меняйте белье, делайте влажную уборку в доме.
- Укрепляйте иммунную систему – хорошо питайтесь, закаляйте организм, больше двигайтесь.
- Избегайте травм челюстно-лицевой зоны и внимательно относитесь к их лечению, если этого не удалось избежать.
Помните, что остеомиелит – это крайняя стадия невнимательного отношения к своему здоровью. Это болезнь запущенного организма со слабой иммунной системой и недостатком питания.
Правила терапии
Лечение остеомиелита – сложный и длительный процесс (от 4 месяцев до полугода), прерывать который досрочно нельзя. Вылечить остеомиелит полностью не всегда удается. Даже после исчезновения симптоматики возможен рецидив – появление свищей, язв, секвестров, ложных сочленений.
Лечение остеомиелита народными средствами в домашних условиях строго запрещено. Проводить терапию должен опытный врач в условиях стационара. Он же подскажет чем снять отек и боль при обострении. Комплекс мер включает:
- Санацию пораженного участка,
- Прием системных антибиотиков,
- Назначение НВПС (нестероидных противовоспалительных средств),
- Устранение интоксикации,
- Курс иммуномодуляторов,
- Иммобилизация (фиксация) поврежденной конечности.
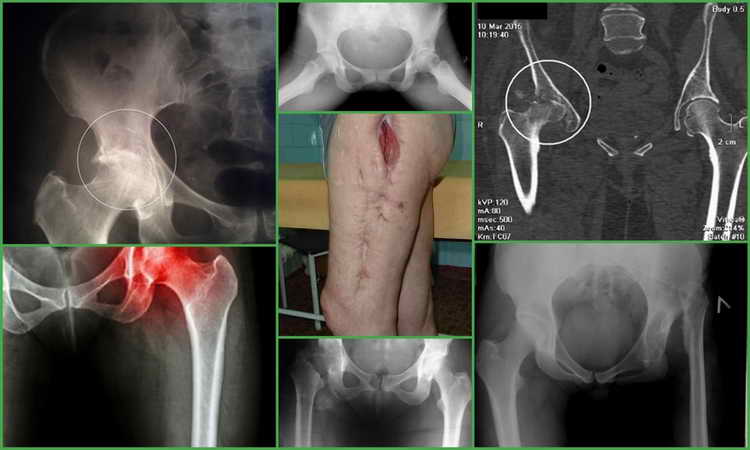
При тяжелом протекании заболевания показано оперативное вмешательство – секвестрэктомия. В ходе операции промывается пораженный участок кости, удаляется гной и некротизированные ткани.
После выписки из стационара пациенту рекомендуют курс массажа, физиопроцедуры и ЛФК. Специальные упражнения помогут восстановить двигательную активность и нормализуют трофические процессы в костной ткани.
Физиопроцедуры применяют для нормализации питания деформированного участка. Самыми популярными являются:
- Прогревание УВЧ,
- Использование лазера,
- Электрофорез,
- Озоновые, парафиновые и керитовые аппликации,
- Магнит.
Для быстрой регенерации кости важно сбалансировать меню и отказаться от вредных привычек. Большинству пациентов рекомендованы поливитаминные комплексы
Прогноз для больных в основном положительный. Но терапия – длительная, как и восстановительный период. Насколько успешной она окажется зависит от возраста пациента, стадии заболевания, своевременности постановки диагноза и начала лечения.

Причины заболевания
Врачи называют основной причиной остеомиелита проникновение в организм возбудителей – бактерий и микроорганизмов:
- Стафилококка (золотистого или эпидермального),
- Стрептоккока,
- Энтеробактерий,
- Гнойной или гемофильной палочки,
- Палочки Коха (вызывающей туберкулез).
Выделяют два пути инфицирования патогенной микрофолорой, провоцирующей остеомиелит нижних конечностей:
- Экзогенный – проникновение возбудителя непосредственно в кость коленного сустава или другого сочленения при открытой ране, травме, переломе, операции,
- Эндогенный или гематогенный – перенос бактериальной инфекции от очага воспаления (кариес, гайморит, тонзиллит) по сосудам вместе с кровью.
Повышают риск развития патологии:
- Переломы (особенно открытые),
- Эндопротезирование (замена суставов),
- Дисфункция печени или почек,
- Системные заболевания, ослабляющие иммунитет – СПИД, онкология, сахарный диабет, трансплантация органов,
- Недостаток витаминов и микроэлементов,
- Частые смены климата,
- Вредные привычки – злоупотребление алкоголем или прием наркотиков,
- Поражения сосудов и ЦНС.
Болезнь может развиться при нагноении костной раны. Это может случиться после операции или травмы. Воспаление возникает на участке раздробления кости, а со временем распространяется на костный мозг. Некротизированные костные ткани вызывают нагноение, формирование полостей с гноем и свищей. Появление такой тяжелой патологии препятствует формированию костной мозоли.
Диагностика остеомиелита
- Тщательно собранный диагноз.
- Общеклинические анализы.
- Экспресс бактериоскопия мазков, окрашенных по Грамму. Длительность исследования до 20 минут.
- Выделение чистой культуры методом посева инфицированного материала. Определение лекарственной чувствительности. Длительность исследования 2 – 4 дня.
- Рентген диагностика. Признаки остеомиелита определяются только через 14 — 16 дней.
- Фистулография. Позволяет определить свищевые ходы, их расположение и связь с первичным очагом в кости.
- Сцинтиграфия (введение радиоактивных изотопов). Диагноз можно поставить за 24 часа.
- МРТ.
- УЗИ.
- Термография.
- Радиометрия.
Рис. 16. Бактериоскопия мазка. Окраска по Грамму.
Рис. 17. Скопления стафилококков в культуре.
Рис. 18. Посттравматический остеомиелит (хронический) нижней трети бедренной кости. Наблюдается дефект костной ткани.
Рис. 19. Слева — обострение хронического остеомиелита (ребенок 10 лет). Рентгеновский снимок плечевой кости. Темные стрелки — тени периостальных наслоений. Справа — посттравматический остеомиелит (хронический) нижней трети бедренной кости. Наблюдается дефект костной ткани.
Терапия антибиотиками
Антибактериальная терапия назначается до хирургической санации и после нее. Главная задача антибиотиков – подавить активное размножение микроорганизмов. Вне зависимости от локализации инфекционного очага наиболее широко применяются парентеральные внутривенные средства, комбинируемые с принимаемыми внутрь. Для антибактериальной терапии используются группы препаратов:
- цефалоспорины – Цефуроксим, Цефтазидим, Цефтриаксон;
- гликопептиды – Ванкомицин;
- полусинтетические пенициллины – Амоксициллин в сочетании с клавулановой кислотой, Тикарциллин;
- аминогликозиды – Тобрамицин, Амикацин, Нетилмицин;
- фторхинолоны – Левофлоксацин, Ципрофлоксацин;
- производные имидазола – Метронидазол;
- антибиотики других групп у отдельных категорий больных.
Выбор конкретного препарата зависит от тяжести состояния больного, особенностей инфицирования. Ниже представлена таблица вариантов антибактериальных сочетаний у различных категорий больных.
| Дети | Ослабленные лица любого возраста, пожилые люди | Наркоманы и ВИЧ-инфицированные | Обычные пациенты | |
| Острый остеомиелит | Амоксициллин + клавулановая кислота в сочетании с Цефуроксимом или Цефотаксимом | Цефалоспорины 3-4 поколения в сочетании с фторхинолонами и Метронидазолом | Ванкомицин, Рифампицин, Бисептол в сочетании с цефалоспоринами 2-3 поколения | Цефтриаксон плюс аминогликозиды |
| Послеоперационный процесс | Имипенем либо прежняя комбинация | Ванкомицин | Та же комбинация | Фторхинолон, цефалоспорины, Метронидазол |
| Хронический остеомиелит | Амоксициллин + клавулановая кислота, Ванкомицин, Цефепим | Цефтазидим, аминогликозиды, Метронидазол | Ванкомицин, Метронидазол, фторхинолоны в больших дозах | Цефалоспорины, аминогликозиды, Тикарциллин |
| Диффузное поражение с многочисленными очагами в костях | Парентеральные макролиды, цефалоспорины, Ванкомицин | Та же комбинация | Та же комбинация | Метронидазол плюс ванкомицин в сочетании с цефалоспоринами |
| Сочетанная микс-инфекция | Имипенем, Ванкомицин | Цефалоспорины 4-5 поколения, Нетилмицин, Метронидазол, фторхинолоны | Бисептол, Ванкомицин, Имипенем | Та же комбинация |
| Устойчивые формы болезни | Ванкомицин | Ванкомицин, Имипенем | Та же комбинация | Ванкомицин или Имипенем |
Медикаментозное лечение наряду с антибиотиками должно включать дезинтоксикацию путем введения плазмозамещающих жидкостей, витаминотерапию, специфические препараты для отдельных категорий больных. При ВИЧ-инфекции обязательно параллельное проведение АРВТ (противовирусное воздействие). При отсутствии влияния на ретровирус эффект антибактериальной терапии будет незначительным даже при применении всех групп антибиотиков.
При многоочаговом диффузном остеомиелите, который распространяется гематогенным путем, показано только внутривенное и внутриартериальное введение антибиотиков. Для детей играет роль подавление воспаления, поэтому можно пренебречь некоторыми побочными реакциями препаратов и расширить круг антибактериального воздействия. Первоначально всем категориям пациентов назначается эмпирическая терапия для подавления наиболее вероятных возбудителей. Дальнейшая коррекция осуществляется путем выявления конкретного микроорганизма, вызвавшего очаг острого или хронического воспаления. Дополнительно к медикаментам и хирургической помощи применяется физиотерапия лазером, УВЧ или диадинамическими токами.
Для облегчения страданий больного могут применяться народные средства лечения. Они не являются основными, так как без полноценной врачебной помощи больной погибнет, но способны ускорить процесс выздоровления. Для местного воздействия знахари рекомендуют следующие травы для помощи при остеомиелите:
- ромашку;
- зверобой;
- мяту;
- окопник;
- овес;
- цветки сирени.
Эти растения обладают ранозаживляющим, рассасывающим, противовоспалительным действием. Из них делают отвары и настойки, а затем накладывают компрессы на пораженный участок костной ткани. Удаление гноя соком алоэ при остеомиелите практикуется в народной медицине на протяжении многих лет. Столь же популярна терапия окопником, как растением с ярко выраженными обезболивающими свойствами. Против кариеса используются ромашка или календула в виде отвара в качестве средства для полоскания полости рта. Однако при всех плюсах народных методов лечения эффективность их при серьезном остеомиелите недостаточная, поэтому помощь хирурга необходима.