Лечение миозита, препараты
При обнаружении симптомов миозита обязательно необходимо обратиться к доктору, который сможет диагностировать заболевание. Он соберет подробный анамнез и рассмотрит жалобы больного. В зависимости от степени запущенности заболевания, назначаются анализы:
- Общий и биохимический анализ крови, чтобы установить есть ли в организме воспалительный процесс;
- Анализ на антитела, чтобы исключить аутоиммунное заболевание;
- Магнитно-резонансная томография, чтобы установить точную локализацию поражения мышечных тканей;
- Электрофотография: электрическими стимуляторами проверяется функциональность мышц;
- Биопсия мышц спины, что является крайней мерой при диагностике миозита.
Схема лечения миозита зависит от причины его возникновения. Основной метод терапии заключается в принятии обезболивающих и противовоспалительных препаратов, например, Ортофена, Анальгина, Диклофенака, Вольтарена.
Также может понадобиться этиологическое лечение для непосредственного воздействия на причину боли (антибиотики – при инфекционном миозите, антигельмины – при паразитарном миозите и прочие).
Хирургическое вмешательство назначается при гнойном процессе для дренирования абсцесса.
Операция сопровождается введением в организм лекарственных препаратов для устранения интоксикации, таких как иммуностимуляторы и витамины.
Врачом может быть рекомендован комплекс физиотерапии для лечения миозита в домашних условиях. К таким мероприятиям относятся:
- согревающий компресс;
- растирание мазями;
- занятие лечебной физкультурой.
В стационаре больному предстоит посещение массажных и физиотерапевтических процедур:
- УВЧ,
- электрофорез,
- фонофорез,
- диадинамических токов и прочих.
В качестве профилактики миозита может назначаться санитарно-курортное лечение.
Следует помнить, что физиотерапевтические процедуры ни в коем случае нельзя посещать при обострении миозита, а также при токсической, гнойной и паразитарной его форме.
Как лечить миозит?
Лечение миозита начинают с устранения спровоцировавшего его фактора. При бактериальной инфекции назначают антибиотики и другие антибактериальные препараты, при паразитарных инвазиях проводят курсы лечения противопаразитарными препаратами. Для лечения аутоиммунного миозита используются гормональные средства. В случае гнойного миозита лечение начинается хирургом, который вскрывает абсцесс или флегмону, чтобы создать путь для оттока гноя и доступ для последующего промывания антисептиками очага нагноения. Для устранения общей интоксикации (при ее наличии) назначают внутривенное капельное введение растворов электролитов, введение сердечных препаратов, иммуностимулирующих средств, витаминов.
Пациенту необходимо обеспечить покой, особенно в случаях, когда миозит связан с профессиональной деятельностью или спортивными нагрузками. Для разгрузки воспаленных мышц могут использоваться специальные корсеты и бандажи, например, при миозите шеи назначается ношение воротника Шанца.
Помимо ограничения активности, необходимо соблюдение специальной диеты, исключающей потребление соленой, острой, жирной, жареной пищи, алкогольных напитков.
- Медикаментозное лечение включает применением нестероидных противовоспалительных средств: Диклофенака, Ортофена, Нимесулида, Индометацина, Вольтарена, Кеторола. Они устраняют болевые ощущения, жар, заметно улучшают самочувствие пациента.
- Местно можно применять согревающие гели и мази: Финалгон, Випросал, Апизартрон. Они помогают смягчить болевые ощущения, устранить мышечный спазм, способствуют улучшению кровообращения, за счет легкого массажа при втирании средств и притока крови в результате разогревающего эффекта.
- Неплохой результат дает применение сухого тепла. На пораженную область можно прикладывать теплую солевую грелку или укутывать ее шерстяным платком.
- При лечении миозита широко применяют физиотерапию (электрофорез, УВЧ, фонофорез, диадинамические токи), электростимуляцию мышц, иглорефлексотерапию. Физиотерапевтические процедуры не проводят в фазе обострения.
- Пациентам назначают лечебный массаж. Это достаточно эффективный метод, способствующий улучшению кровообращения и устранению очагов застоя. Значительное улучшение самочувствия достигается уже после первых сеансов.
Для скорейшего восстановления после утихания воспалительного процесса и сопровождающей его боли назначают лечебную физкультуру. Она направлена на восстановление утраченного объема движений. Нагрузки должны быть дозированными. ЛФК желательно выполнять под контролем специалиста.
Народные средства
В народной медицине есть рецепты, применение которых может облегчить состояние человека с миозитом. Использование таких средств следует дополнять фармакологическими препаратами, так как в качестве основного лечения народная медицина оказывает слабовыраженный эффект. Все виды народных средств, в зависимости от состава и оказываемого действия, делятся на 3 категории.
При миозите используются следующие виды народных средств:
- мази;
- настойки;
- отвары для приема внутрь.
Мази при миозите
Мази для лечения миозита изготавливаются из жировой основы и дополнительного компонента (одного или нескольких). Терапевтический эффект мазей заключается в их болеутоляющем и противовоспалительном действии. В качестве жировой основы может использоваться сливочное масло, свиной (несоленый) или барсучий жир. Жировая основа дополняется сухими (обязательно) растительными компонентами.
Для изготовления мази при миозите можно использовать следующие растения:
- цветки ромашки;
- цветки сирени;
- полевой хвощ;
- почки ивы;
- лавровый лист.
Растительное сырье следует измельчить в порошок, соединить с жировой базой и выдержать на паровой бане несколько часов, не допуская кипения. После этого масса переливается в емкость из стекла и выдерживается в темном месте не меньше 10 дней. Использовать готовое средство рекомендуется ежедневно, по 2 – 3 раза в день. Мазь наносится на болезненное место и накрывается сверху полиэтиленом и теплой тканью.
Настойки при миозите
Настойки для лечения миозита используются для растирания больного участка. Готовятся такие препараты на основе спирта и лекарственных растений. Так как настойки обладают разогревающим действием ввиду наличия спирта в составе, для усиления эффекта их нужно не просто наносить на кожу, а несильно втирать круговыми движениями.
Для изготовления настоек можно использовать следующие растения:
- крапива;
- полынь;
- шалфей;
- календула;
- зверобой.
Для изготовления настойки растительное сырье (высушенное или свежее) нужно выложить в стеклянную емкость и плотно утрамбовать. Поверх до краев заливается спирт, после чего сосуд нужно выдержать не меньше 7 дней (если использовалось сухое сырье, срок нужно увеличить на 4 – 5 дней).
Отвары для приема внутрь
Питье отваров показано для восполнения дефицита витаминов и других ценных веществ, который провоцирует воспалительный процесс. Также употребление таких напитков позволяет поддерживать рекомендуемый объем жидкости. При данном заболевании нужно пить не меньше 2 литров в день, не считая воды, используемой для приготовления пищи.
Готовить отвары можно из различных фруктов и ягод, которые обладают повышенным содержанием витаминов. Это может быть шиповник, боярышник, клюква, яблоки (сушеные или свежие), чернослив. Полезны при миозите и отвары из таких лекарственных растений как ромашка, липа.

Виды миозита мышц
Такое заболевание может проявляться в различных разновидностях. По типу причин, по которым болезнь возникает, выделяют профессиональный и хронический миозит. Также он может быть гнойным и негнойным, хроническим и острым.
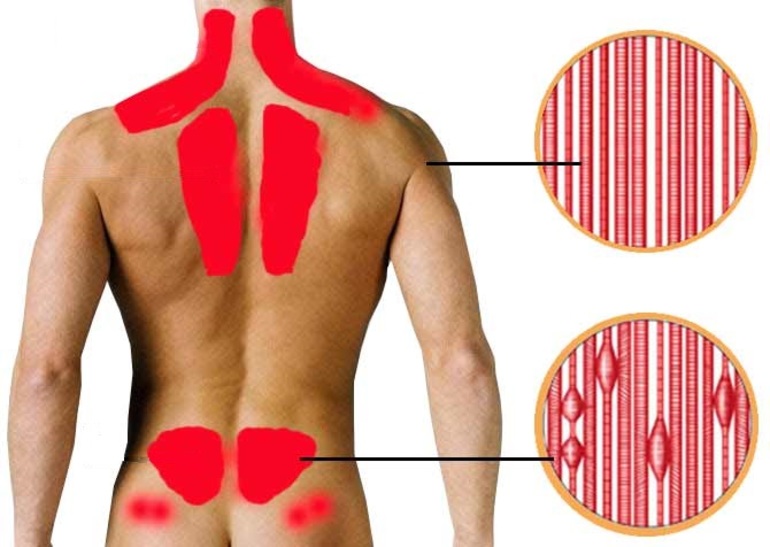
По локализации симптоматики выделяют миозит:
- Поясничный;
- Миозит шеи;
- Плечевых мышц;
- Ног;
- Рук;
- Жевательных мышц.
Миозит шеи и поясницы встречается чаще всего и требует своевременных лечебных мер.
Проблемы в области шеи могут возникнуть даже у полностью здорового человека, который волей обстоятельств попал под влияние нескольких факторов: работа на холоде в неудобной позе, дополненная стрессом. Также легкий приятный ветерок из открытого балкона летом может стать причиной развития миозита мышц.
При заболевании происходит воспаление нервов, которое характеризуется асимметрией. Иногда больной не может повернуть голову в одну сторону, хотя, и в другую делает это с трудом.
При возникновении болей в поясничном отделе часто медики ставят диагноз «поясничный миозит». Нередко данная разновидность заболевания сочетается с болезненными ощущениями в суставах.

Миозит мышц: признаки, виды и причины

Работаете в офисе и много времени проводите за компьютером? Возможно, вам предстоит неприятное знакомство с миозитом!
Миозит – общее название группы заболеваний, которые сопровождаются развитием воспалительного процесса в скелетных мышцах.
Международная классификация болезней 10-го пересмотра (сокращенно MKБ-10) определяет миозит как воспаление мышц, но все не так просто.
Миозит входит в класс «Болезни костно-мышечной системы и соединительной ткани», который включает в себя блоки М60-М63 (код миозита М60). Под этим кодом скрывается 55 (!) разновидностей болезни.
У большинства заболеваний есть свои причины, признаки, локализация и способы лечения. Обо всем по порядку.
Причины недуга
Миозит нередко сопутствует профессиям, представители которых вынуждены долгое время занимать статичную позу и задействовать одну и ту же группу мышц. Это значимый фактор, но далеко не единственный. Вот что еще способствует развитию миозита:
- инфекционные заболевания (обычная ОРВИ, тонзиллит или ангина);
- травмы;
- избыточные физические нагрузки;
- недостаток физической активности;
- пренебрежение ЗОЖ (употребление наркотических веществ и алкоголя);
- недостаток микроэлементов;
- переохлаждение мышц;
- деятельность паразитов;
- стресс;
- генетическая предрасположенность.
Симптомы миозита
У такого коварного недуга достаточно прямых и косвенных признаков:
- ноющая тупая боль;
- воспаление мышц;
- отечность и покраснение пострадавшей от заболевания области;
- повышение температуры тела;
- мышечная слабость (вплоть до атрофии);
- сохранение боли даже в спокойном состоянии и после отдыха;
- затрудненные движения;
- сыпь.
Виды и локализация
Во-первых, при установлении диагноза надо ответить на простой вопрос: «Где болит?» В зависимости от локализации болевых ощущений, миозит бывает:
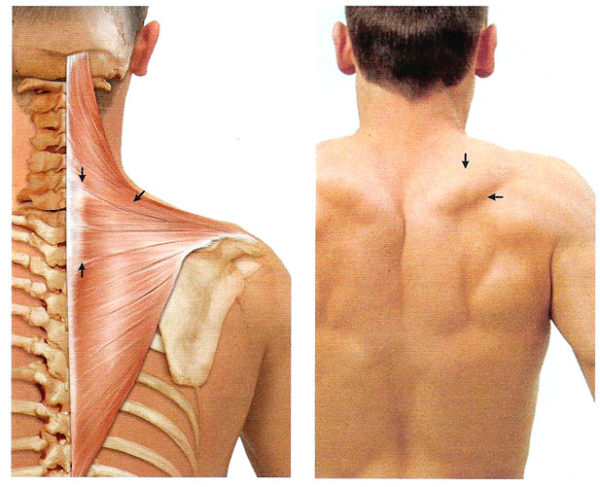
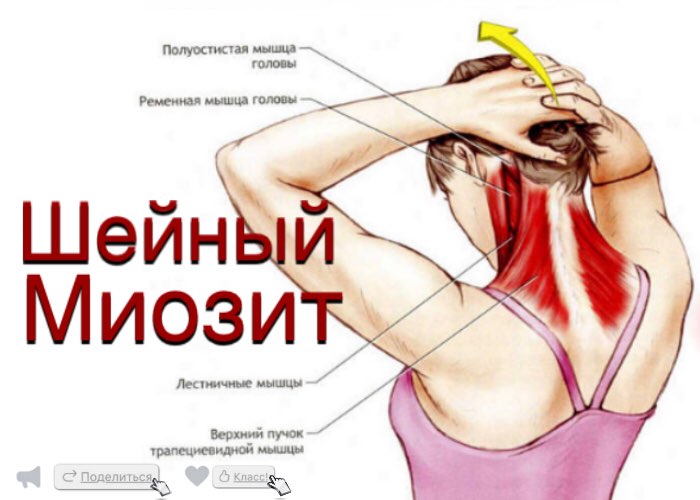
- шейным. Наиболее распространенный вид. Большинство взрослых людей когда-либо сталкивались с утренними болями в шее;
- миозитом грудной клетки. Сопровождается кашлем, затрудненным дыханием;
- межреберным. Боль при пальпации усиливается;
- миозитом поясничных мышц. Сопровождается ноющей болью, усиливается после физических нагрузок;
- миозитом конечностей. Это миозит локтевого, тазобедренного, коленного сустава;
- миозитом мышц живота. Вызывает боли в брюшине;
- глазным. Затрудняет деятельность мышц, отвечающих за движение глазного яблока.
Во-вторых, необходимо понимать, в какой стадии находится болезнь, — хронической или острой. Имеет значение, насколько локальный характер у заболевания и какое количество мышц поражено — одна или несколько (полимиозит).
В-третьих, точность диагностики зависит от причин болезни. По генезису миозит может быть:
- аутоиммунным. Мышечные ткани подвергаются вредоносному воздействию собственных иммунных клеток организма;
- инфекционным гнойным. Возникает после попадания инфекции в открытую рану или при нарушении правил инъекции;
- инфекционным негнойным (вирусным). Причиной возникновения может стать ОРВИ, грипп, туберкулез;
- паразитарным. Жизнедеятельность паразитов (токсоплазмы, трихинеллы, эхинококка) наносит поражает мышцы. Активность и жизненный цикл паразитов влияет на характер недуга;
- посттравматическим. Если при травме произошел разрыв мышечных волокон, то мышца может окостенеть;
- токсическим. Причиной может стать интоксикация алкоголем или медикаментами, отравление, укусы.
Миозит при беременности
Женщины, живущие в ожидании появления малыша, часто сталкиваются с неприятным сюрпризом. Им может стать поясничный миозит или миозит мышц спины. Причин для развития болезни достаточно:
- центр тяжести тела смещается;
- тело будущей мамы долгое время находится в статичном нефизиологичном положении;
- связки расслабляются под воздействием гормона релаксина;
- в организме запускаются аутоиммунные процессы;
- могут появиться судороги;
- организм больше подвержен стрессу.
Медицина может помочь беременной женщине, но перед обращением к непосредственному специалисту будущая мама должна проконсультироваться с гинекологом. Никакого самолечения, мамочки! Помните, что при беременности употребление многих препаратов строго запрещается.
Очевидно, что мышечный миозит — по-настоящему серьезный недуг, который может привести к осложнениям, но поддаваться панике не стоит.
Клиническая картина заболевания
Каждое недомогание, сколько их ни существует, характеризуется специфическими проявлениями. Но в случае данной болезни стоит уточнить, что ее симптомы могут возникать при любых недугах. Поэтому, заметив указанные ниже проявления, необходимо посетить доктора для более точного определения диагноза патологии.
- Основной симптом болезни – сильны болевые ощущения в конкретной области мышц: грудная клетка, шея, голень, поясница и т.д. Болевой синдром может проявиться сильней, когда надавить на ноющую область тела, когда человек двигается или при смене погодных условий. Миозит хронической формы часто сопровождается болью ноющего характера, замечается ослабление мышц.
- В некоторых ситуациях можно заметить покраснение кожного покрова, воспаление сопровождается легким, но заметным на ощупь набуханием мышц.
- По причине перенапряжения мускулов, функциональная способность суставов понижается, возникает вероятность развития артрита.
- Если присутствует полимиозит, клиническая картина будет характеризоваться общей слабость мышц с риском развития атрофии: возникает сложность при поднятии тела, теряются хватательные рефлексы, ослабляются повороты головы. Подобные проявления весьма опасны, потому что атрофия может поразить жизненно необходимые мышцы, обеспечивающие процесс дыхания, глотания и жевания пищи.
- Когда развивается дермамиозит, кожа покрывается красной или фиолетовой сыпью, веки глаз отекают. Одновременно формируются такие проявления, как слабость тела, высокая температура тела, необусловленная потеря массы, озноб. Длинна мускул сокращается, их структура становится дряхлой, под кожным покровом активизируется скопление солей кальция, провоцирующие сильные болевые ощущения.

Яркой спецификой обладают проявления паразитарного типа болезни, когда мышечные ткани поражаются вредоносными микроорганизмами: цистицерки, трихинеллы. Паразитарный миозит характеризуется болью скелетных мускул, мускул языка и челюсти, лихорадкой.
Когда есть подозрения на воспаление мускул, следует пройти консультацию ревматолога или терапевта, так же оказать квалифицированную помощь может оказать невролог. Особенно, если симптоматика патологии указывает на поражение позвоночного столба.
Если болезнь отличается рецидивом или заболевание долгое время не проходит или лечение дает слабый результат, требуется внимание инфекциониста или паразитолога, эндокринолога. Пройдя полный осмотр, доктор точно укажет тип заболевания и назначит соответствующие препараты и объяснит, сколько времени их принимать
- Межреберный миозит: лечение народными и традиционными методами
- Как вылечить миозит глаза в домашних условиях
- Миозит грудной клетки: причины возникновения и основные симптомы
Лечение болезни
Миозиты подлежат лечению, но в зависимости от стадии углубления заболевания используются различные методы. Прежде всего, потребуется соблюдение постельного режима и согревание мышц, что поможет уменьшить болевые симптомы.
Лечение миозита проводится с использованием медицинских препаратов нестероидного противовоспалительного типа:
- Кетонал;
- Нурофен;
- Диклофенак;
- Реопирин.
Согревание мышц можно проводить мазями:
- Финалгон;
- Апизартрон;
- Никофлекс.
Эти мази помимо согревания, еще и снижают напряженность мышц. Лечить детей в домашних условиях можно мазью «Доктор Мом».
Если повышается температура, то используются жаропонижающие препараты. Обязательно лечение миозита должно проводиться с использованием терапевтических методов. К таковым относятся:
- массаж;
- лечебная физкультура;
- гимнастика;
- физиотерапия.
 Процедура физиотерапии
Процедура физиотерапии
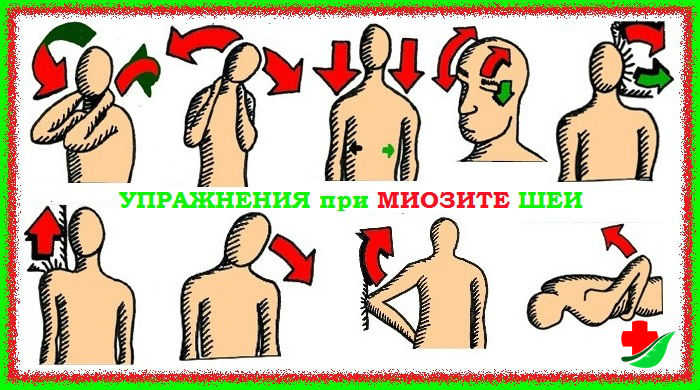
Лечение миозита шеи направлено на снятие боли и удаление причины недуга. Помимо растирания шеи согревающими мазями назначается новокаиновая блокада при нестерпимых болевых ощущениях. При использовании новокаина наблюдается быстрое и эффективное снижение боли.
В случае самого тяжелого вида миозита — гнойного, потребуется исключительно хирургическое вмешательство. Операция включает в себя формирование надреза на коже в области очага воспаления и удаление гноя с помощью установки специального дренажа.
Лечить начальные стадии заболевания можно в домашних условиях, а более сложные в стационаре и под наблюдением. Не исключается назначение антибиотических средств, чтобы иметь возможность побороть причину заболевания (вирусы, инфекции).
В домашних условиях проводится новый вид лечения — релаксация постизометрическая. Ее суть заключается в напряжении и расслаблении мышц в определенный промежуток времени. Действует достаточно эффективно.
Лечить в домашних условиях заболевание можно и с подручных средств:
- шерстяные вещи;
- телогрейки;
- согревание изнутри травяными чаями (ромашка).
Симптомы и признаки миозита мышц
Признаки миозита мышц чаще рассматривают по видам. Полимиозит проявляется в таких симптомах:
- Усталость и слабость мышц;
- Симптоматика развивается неделями и даже месяцами;
- Слабость усиливается и переходит в умеренную боль;
- Двигательная активность замедлена и пассивна. Становится трудным вставать с кровати, поднимать руки, ноги, напрягать их;
- Возникают симптомы, как при ларинготрахеите или ангине: боль при глотании, затрудненное дыхание и осиплая речь.
При дерматомиозите наряду со всеми признаками проявляются кожные высыпания, немногие выступающие над кожей и имеющие пурпурный оттенок.
При нейромиозите проявляются такие симптомы:
- Снижение или повышение чувствительности;
- Выраженные боли, которые усиливаются при движении мышцами. Вскоре боль возникает в состоянии покоя;
- Натяжение мышц;
- Боли в суставах;
- Снижение силы и тонуса мышц.
Полифибромиозит характеризуется такими симптомами:
- Уплотнение пораженных мышц;
- Образование узелков;
- Возникающая боль при пальпации и движении;
- Патологические сокращения мышц;
- Уменьшение подвижности и амплитуды движения;
- Отечность и увеличенность мышц.
Оссифицирующий миозит характеризуется такими признаками:
- Уплотненность мышц;
- Ограниченность движений;
- Деформация конечностей;
- Возникновение болей при движениях.
Общими симптомами и признаками воспаления мышц являются:
- Синяки, раны, ушибы и прочие признаки травмирования;
- Боль;
- Изменение цвета и формы кожных покровов;
- Слабость и быстрая утомляемость мышц;
- Изменение чувствительности;
- Снижение (ограничение) подвижности;
- Аномальное расположение конечностей. При шейной форме – искревление шеи — тортиколлис; при грудной форме – сколиоз;
- Изменение тканей мышц.
При остром миозите после травм будут наблюдаться такие симптомы:
- Покраснение кожи;
- Болезненность;
- Гематома;
- Отек;
- Подкожные кровоизлияния;
- Повышение местной температуры.
Боли, возникающие при поясничном миозите, часто путаются с радикулитом. Однако при радикулите болезненность более интенсивная, а при поясничном миозите – умеренная.
Причины заболевания
Что же такое миозит, и какие его разновидности бывают теперь известно, необходимо еще выяснить, чем же обусловлены признаки возникновения недуга. Рассмотрим основные причины возникновения недуга у человека.
Итак, в медицине выделяют следующие основные причины, по которым свойственно образование воспалительных процессов в мышечных тканях человека:
Переохлаждения непосредственных мышц или влияние сквозняков;
Травмы мышечных волокон;
Вирусные заболевания;
Поражение тканей мышц паразитирующими существами;
Попадание инфекции в мышечные волокна;
Токсическое или аутоиммунное поражение;
Под воздействием частого пребывания в одном положении тела человека;
Постоянство и длительность статистических видов нагрузок на мышцы.
Рассмотрим, какие же причины провоцирования недуга присущи тем или иным видам этого заболевания.
Шейный миозит возникает зачастую по причине влияния холода на поверхность тела. Второстепенной причиной формирования этого вида является простуда, перенапряжение мышц и неудобная поза.
Спинной миозит возникает вследствие влияния следующих факторов:
- попадания инфекционных или бактериальных микроорганизмов;
- при остеохондрозе или сколиозе;
- вследствие частого преобладания тяжелых физических нагрузок, перенапряжений;
- при отеках или переохлаждениях.
- Нередко миозит мышц спины возникает во время беременности, когда плод с каждым днем растет, а нагрузка на спину увеличивается.
Миозит грудной клетки возникает в результате влияния следующих факторов:
- травм;
- патологических отклонений соединительных тканей;
- ревматизма, сколиоза и артрита;
- при попадании инфекции.
Не исключается формирование воспалительных процессов грудной клетки посредством ее переохлаждения или постоянного напряжения.
Заболевание также имеет следующую классификацию, которой свойственны причины локализации миозита.
Преобладание гнойных процессов, которые были спровоцированы анаэробными микроорганизмами, стафилококками или стрептококками, носит название острый гнойный миозит.
Вирусные инфекции, а также острые и хронические заболевания инфекционного рода преимущественно носят название инфекционный миозит.
Причины появления заболевания аутоиммунного характера именуются аутоиммунным миозитом.
При диффузных воспалениях мышечной ткани всего организма возникает заболевание полимиозит.
При влиянии токсико-аллергических составляющих на мышечную систему возникает паразитарный миозит.
При травмах, ушибах или растяжениях свойственно формирование травматического миозита.
При физическом или инфекционном воздействии на межреберные мышцы возникает межреберный миозит.
Причина заболевания также может быть вызвана в результате отложения солей кальция в соединительных тканях, что говорит о заболевании оссифицирующий миозит.
Помимо этого не исключаются также такие причины, как генетическая предрасположенность, частые стрессовые ситуации и резкие перепады настроения, а также излучение ультрафиолета. Радиоактивное излучение помимо влияния на кожу способно также вызвать воспаление мышечных тканей.
Владея информацией о причинах возникновения недуга можно стараться всеми способами избежать его локализации. В случае воспаления мышечной системы начинается развитие недуга, характеризующееся определенными симптомами.
Диагностические мероприятия
При появлении признаков миозита спины следует обратиться к неврологу или вертебрологу. Только специалист сможет определить форму патологии и составить план терапии.
Начинается диагностика со сбора анамнеза, врач расспрашивает пациента о присутствующих симптомах, узнает, когда они появились, что этому предшествовало и т. д
Потом он проводит визуальный осмотр спины, обращает внимание на характер боли, ее усиление во время пальпации, находит триггерные точки, определяет неврологические расстройства (если они присутствуют)
Для установления точного диагноза могут назначаться следующие исследования:
- Рентгенография позвоночника позволяет оценить его структуру, а также функциональное состояние.
- УЗИ спины применяется для определения состояния мягких тканей спины. Этот метод диагностики позволяет выявить очаг воспаления мышц, участки фиброзного перерождения тканей, абсцессы и т. д.
- МРТ – это наиболее точный метод оценки состояния мягких тканей спины
- КТ – высокоинформативное исследование, которое показывает даже минимальные патологические изменения костной ткани.
- Электромиография помогает оценить электрическую активность мышц спины.
- Общий анализ крови назначается для подтверждения/исключения инфекционной или паразитарной формы патологии. Исследование позволяет выявить повышение СОЭ, увеличение уровня лейкоцитов, нейтрофилов, эозинофилов.
- Анализ на креатинкиназу назначают, чтобы определить превышение нормы этого фермента, что указывает на поражение мышечных волокон.
- Ревмопробы позволяют диагностировать аутоиммунные патологии. Это исследование позволяет выявить общий белок, белковые фракции, С-реактивный белок, ревматоидный фактор и т. д. Особое диагностическое значение имеет анализ на миозит-специфичные антитела.
- Биопсия – прижизненный забор фрагментов тканей для исследования под микроскопом. Эта методика показывает структурные изменения мышц, питающих их сосудов, а также окружающей соединительной ткани.
Симптоматика поясничного миозита схож с признаками заболевания почек, поэтому дополнительно назначается УЗИ почек, лабораторный анализ мочи и крови.