Причины
Непосредственные причины

Причина 3-4 из 5 случаев внезапной коронарной смерти — фибрилляция желудочков. В 65-80% случаев внезапная коронарная смерть вызывается первичной фибрилляцией желудочков, при которой эти отделы сердца начинают сокращаться очень часто и беспорядочно (от 200 до 300-600 ударов в минуту). Из-за такого нарушения ритма сердце не может перекачивать кровь, и прекращение ее циркуляции вызывает смерть.
Примерно в 20-30% случаев внезапная коронарная смерть вызывается брадиаритмией или асистолией желудочков. Такие нарушения ритма также вызывают тяжелое нарушение в циркуляции крови, это приводит к летальному исходу.
Примерно в 5-10% случаев внезапное наступление смерти провоцируется пароксизмальной желудочковой тахикардией. При таком нарушении ритма эти камеры сердца сокращаются со скоростью 120-150 ударов в минуту. Это провоцирует существенную перегрузку миокарда, и его истощение вызывает остановку кровообращения с последующим летальным исходом.
Факторы риска
Вероятность наступления внезапной коронарной смерти может увеличиваться при некоторых основных и второстепенных факторах.
Основные факторы:
- ранее перенесенный инфаркт миокарда;
- ранее перенесенная выраженная желудочковая тахикардия или остановка сердца;
- уменьшение фракции выброса из левого желудочка (менее 40%);
- эпизоды неустойчивой желудочковой тахикардии или желудочковой экстрасистолии;
- случаи утраты сознания.
Второстепенные факторы:
- курение;
- алкоголизм;
- ожирение;
- частые и интенсивные стрессовые ситуации;
- артериальная гипертензия;
- частый пульс (более 90 ударов в минуту);
- гипертрофия миокарда левого желудочка;
- повышенный тонус симпатического отдела нервной системы, проявляющийся гипертонией, расширением зрачков и сухой кожей);
- сахарный диабет.
Любое из вышеперечисленных состояний способно повышать риск внезапного наступления смерти. При сочетании нескольких факторов риск летального исхода существенно возрастает.
Группы риска
В группу риска входят больные:
- перенесшие реанимацию по поводу фибрилляции желудочков;
- страдающие от сердечной недостаточности;
- с электрической нестабильностью левого желудочка;
- с выраженной гипертрофией левого желудочка;
- с ишемией миокарда.
Какие заболевания и состояния чаще всего становятся причиной внезапной коронарной смерти
Наиболее часто внезапная коронарная смерть наступает при присутствии следующих заболевания и состояний:
- ИБС;
- гипертрофическая кардиомиопатия;
- дилатационная кардиомиопатия;
- аритмогенная дисплазия правого желудочка;
- пролапс митрального клапана;
- аортальный стеноз;
- острый миокардит;
- аномалии коронарных артерий;
- синдром Вольфа-Паркинсона-Уайта (WPW);
- синдром Бургада;
- тампонада сердца;
- «спортивное сердце»;
- расслоение аневризмы аорты;
- ТЭЛА;
- идиопатическая желудочковая тахикардия;
- синдром удлиненного QT;
- кокаиновая интоксикация;
- прием лекарств, способных вызывать аритмию;
- выраженное нарушение электролитного баланса кальция, калия, магния и натрия;
- врожденные диверкулы левого желудочка;
- новообразования сердца;
- саркоидоз;
- амилоидоз;
- обструктивное апноэ во время сна (остановка дыхания во сне).
Как протекает болезнь?
Описано и течение болезни. Выздоровление наступало в среднем за 22 дня (18-25 дней), летальный исход – за 18.5 (15-22 дня) от начала проявления симптомов заболевания. Выжившие в итоге пациенты были заразными от 8 до 37 дней, в то время как невыжившие сохраняли способность заразить окружающих до ухода из жизни.
В первый день проявления болезни температура поднимается выше 37.3. Кашель начинается с 1-го по 4-й день. Затем могут начаться трудности с дыханием (с 4-го по 10-й день), многим может потребоваться палата интенсивной терапии (ПИТ), начиная уже с 8-го дня, и начало терапии системными кортикостероидами и иммуноглобулином внутривенно, начиная в среднем с 10-го дня.
Тем, кто в итоге не выжил, начинали принудительную инвазивную вентиляцию легких с 15-го дня. Отказ внутренних органов с развитием вторичной инфекции случался к 17-му дню и приводил к последующему летальному исходу к 18,5 дню.
95% пациентов принимали антибиотики, 21% – препараты лопинавир/ритонавир (используемые при лечении ВИЧ).
Какими препаратами можно отравиться
В общем случае отравление может возникнуть в результате передозировки либо приёма неуместного лекарства. Ошибочное применение приведёт к отравлению только тогда, когда был принят сильнодействующий препарат, и оказываемый им эффект существенен для всего организма. При этом возможны неблагоприятные последствия ещё и из-за отсутствия действительно необходимой медикаментозной помощи.
С превышением допустимого количества таблеток дела обстоят немного по-другому. Симптомы передозировки лекарствами зависят от того, был ли чрезмерный приём разовым или регулярным. Специалисты в этом случае различают острое либо хроническое отравление. При острой интоксикации симптомы будут ярко выраженными, а ухудшение самочувствия – резким; хроническая отличается смазанной симптоматикой и сложностью диагностирования.

Наибольшую угрозу для здоровья и жизни представляет отравление лекарственными препаратами следующих групп:
- антигистамины;
- анальгин и его производные;
- жаропонижающие медикаменты;
- снотворное;
- седативные препараты;
- опиаты;
- средства для лечения сердечно-сосудистых заболеваний.
Их передозировка представляет наибольшую угрозу для здоровья, и может привести к серьёзным последствиям – вплоть до летального исхода.

В зависимости от предназначения принятого препарата, отравление будет сопровождаться такими симптомами:
- Гликозиды вызывают замедление сердцебиения и пульса, вплоть до полной остановки. Тяжёлая интоксикация сопровождается бредом и расстройством работы желудочно-кишечного тракта.
- Средства с жаропонижающим действием и производные анальгина дестабилизируют работу нервной системы, изменяя процессы торможения и возбуждения. В результате они оказывают сосудорасширяющий эффект, который способствует снижению температуры тела и чрезмерной потливости. Возможна болезненная слабость, головокружение, потеря сознания, а при значительной передозировке – кома, остановка дыхания и сердечной деятельности.
- Аспирин и средства, содержащие этот компонент в составе, провоцирует резкую боль в эпигастральной области, избыточное слюнотечение и одышку. У больного наблюдаются рвотные позывы, снижение температуры, озноб, а при тяжёлой интоксикации – нарушение зрительной функции и сердечного ритма.
- Снотворное, принятое в чрезмерных количествах, дестабилизирует работу нервной системы. Эти процессы проявляются потерей сознания, различными парезами и параличами. Может быть затруднение дыхания и нарушение координации движений.
- Антигистаминные средства в случае передозировки приводят к болезненной слабости, резкому расширению зрачков, нервному возбуждению и возникновению галлюцинаций. Лоратадин – популярный препарат против аллергии – вызывает головную боль, сонливость и тахикардию.
- Передозировка транквилизаторами вызывает угнетение центральной нервной системы, нарушение дыхательной функции, судороги и тремор. У пострадавшего ухудшается зрение, речь, возникают галлюцинации.
- Чрезмерный приём пенициллина изменяет запах кожи и дыхания – они приобретают аромат, напоминающий конский пот.
- Настойка белладонны, или атропин, расширяет зрачки, провоцирует сухость во рту и лихорадочный румянец. Но-шпа и папаверин приводят к аналогичным симптомам.
- Особую опасность представляет отравление антибиотиками: симптомы включают повышение температуры до 39–40 градусов, головную боль, спутанность сознания, тошноту и рвоту. Возможно расстройство стула, дестабилизация артериального давления, учащение сердцебиения, ломота в мышцах и суставах. Некоторые группы антибиотиков имеют специфическое воздействие. Тетрациклин, провоцирует кожный зуд и боли в правом подреберье, а аминогликозиды вызывают снижение слуха. Сульфаниламиды способны спровоцировать появление почечной недостаточности, сопровождающейся острой и сильной болью в области поясницы. В отдельных случаях наблюдаются проблемы с мочеиспусканием, повышение температуры и зудящая кожная сыпь.
- Изменение цвета кожных покровов – нередкое явление при медикаментозном отравлении. Превышение дозировки борной кислоты сопровождается покраснением, йода – побледнением, а препараты на основе брома приводят к возникновению коричневого оттенка.
Передозировка любыми наркотическими препаратами характеризуется дезориентацией, сонливостью, головокружением, потерей сознания. Нарушение ритма дыхания, побледнение кожи, появление синюшного оттенка губ. В редких случаях отравление сопровождается тошнотой и рвотой, снижением артериального давления и комой.
Причины внезапной сердечной смерти
Причин подобных приступов много. Этиология их различна, однако все они связаны с нарушением функционирования сердца и его сосудов. Распространенной причиной ВСС является ишемическая болезнь, которая развивается при наличии атеросклероза коронарных артерий. В этом случае миокард не снабжается необходимым объемом кислорода.
Скопление липидных формирований на стенках коронарных артерий без соответствующего лечения может закрыть просвет артерии на 65% и более. В результате коронарный кровоток не в состоянии удовлетворить метаболические потребности сердечной мышцы. Симптомы данного процесса проявляются заблаговременно крайне редко. В большинстве случаев больной и не догадывается о наличии холестериновых формирований, которые приводят к ВСС.
Внезапная коронарная смерть может быть спровоцирована острой формой аритмии. Эта болезнь нарушает гемодинамику, в результате чего органы подвергаются гипоксии, что приводит к интенсивным нагрузкам сердца, которых оно не выдерживает.
К числу менее распространенных патологий, приводящих к гибели, относятся:
- врожденные аномалии венечных артерий;
- артериальные эмболии, которые развиваются при эндокардите;
- артериальные спазмы;
- механические повреждения и злокачественные новообразования в области грудной клетки;
- хроническая форма сердечной недостаточности;
- гипертрофия;
- интенсивная физическая или психо-эмоциональная нагрузка.
Следует обратить внимание на факторы, которые повышают вероятность ВСС:
- перенесенный инфаркт;
- периодические потери сознания без видимых причин;
- пережитая клиническая смерть;
- желудочковая тахикардия.
Выделяют заболевания, которые способствуют ВСС:
- сахарный диабет;
- гипертония;
- ожирение 3-4 степени;
- гипертрофия миокарда;
- хроническая тахикардия (пульс более 90 ударов в минуту).
В группе риска ВСС – курильщики и спортсмены. Интенсивные физические нагрузки влекут за собой гипертрофию сердечной мышцы. Это становится основной причиной развития аритмии и нарушения проводимости, что может привести к внезапному сердечному приступу. Гиподинамия также не способствует профилактике ВСС. Для поддерживания организма в нормальном тонусе рекомендуется выполнять простые физические упражнения ежедневно 20-30 минут.
Что делать при опасных симптомах?
Заподозрить, что отравление проходит в тяжелой форме и может быть смертельно опасно, удается по следующим симптомам:
- нестерпимые спазматические боли в животе,
- удушье,
- потеря сознания,
- недостаточная реакция человека на внешние раздражители, в том числе отсутствие понимания ситуации и концентрации зрения.
При появлении подобных признаков обязательно немедленно вызвать скорую помощь и постараться выяснить причину отравления, чтобы сообщить врачам. Тактика действий специалистов будет зависеть от причины интоксикаций. Например, при случайном попадании в ЖКТ стирального порошка или другой бытовой химии запрещается давать человеку пить (вода сразу активизирует поверхностно-активные вещества и способствует обильному образованию пены), а при острой кишечной инфекции введение жидкости небольшими порциями, наоборот, обязательно.
До приезда врачей, в зависимости от ситуации, окружающие больного люди могут постараться вызвать рвоту, дать сорбенты, обеспечить приток свежего воздуха, привести в чувство с помощью нашатырного спирта.

Помните, что отравиться может каждый из нас в обычной повседневной жизни. Особую группу риска составляют дети и старики.
Кожа ребенка значительно тоньше, чем у взрослого, и лучше впитывает вредные токсины. При попадании яда в кровь внутренние органы ребенка недостаточно эффективно с ним справляются, поэтому опасные симптомы могут возникнуть при меньшей дозе ядовитого агента.
Проблема стариков , в замедленной работе внутренних органов и затрудненном выведении токсинов. Кроме того, пожилые люди имеют сопутствующие заболевания, которые могут усугубить ситуацию при серьезных отравлениях.
Смерть от отравления – чего бояться?
В домашних условиях есть три основных пути, как яд попадает к человеку:
- Ингаляционный. Сюда относятся токсические вещества, проникающие в дыхательную систему, а затем в кровь. Действие таких ядов на организм может проявляться по-разному, однако все они представляют собой летучие или газообразные соединения. Пример источников: бытовая химия, которую используют дома, реже летучие лекарственные препараты, хранящиеся недолжным образом.
- При прямом контакте с ядовитыми веществами они проникают вглубь тканей и вызывают местные повреждения. При обширных поражениях токсины поступают в системный кровоток, провоцируя сбой работы многих внутренних органов.
- Перорально. Попадание яда в желудочно-кишечный тракт возможно при пищевых отравлениях, передозировке лекарств или случайной ситуации, например, когда ребенок съел бытовую химию. Такие состояния крайне опасны и губительны – токсины всасываются из кишечника в кровь и оказывают губительное действие на весь организм.
Бытовая химия угрожает жизни
Бытовой химией также можно отравиться насмерть. Несчастные случаи по неосторожности чаще возникают с маленькими детьми. Неправильное хранение бытовой химии, а также яркие рисунки и красивая упаковка привлекают к подобным средствам взгляды детей и увеличивают вероятность исследования продукта на вкус
Если ребенок съел, например, стиральный порошок, возможен серьезный ожог слизистой пищевода и желудка. Симптомами интоксикации будут рвота, головокружение, сильные боли в животе.
Частое применение чистящих средств, особенно с агрессивными химическими ингредиентами и запахом может спровоцировать постепенное накопление токсинов в организме. Сюда же относятся косметические средства, например, постоянное применение лака или красок для волос парикмахерами.
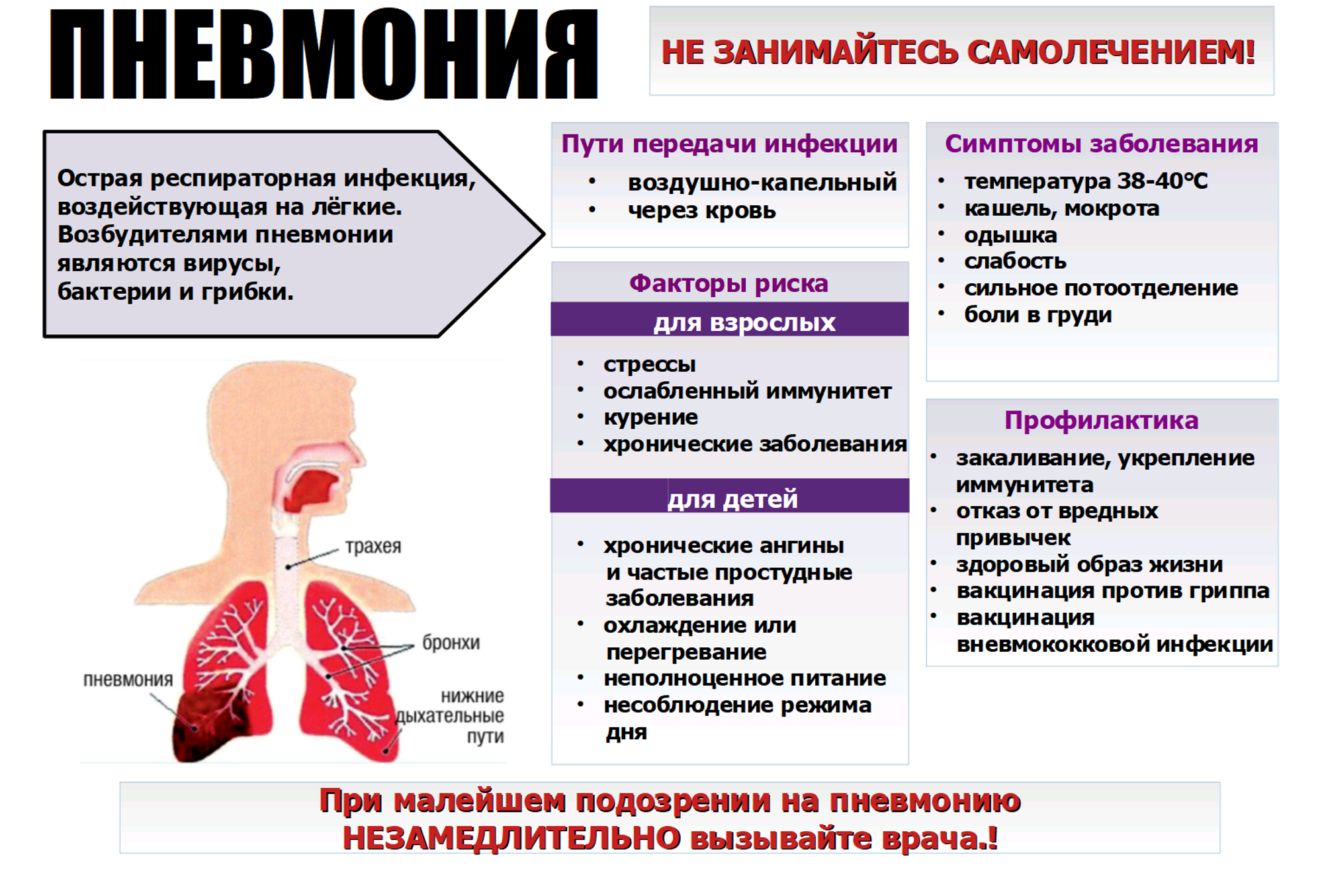
Нужно ли делать КТ при коронавирусе
Основная проблема и осложнение при COVID 19 – воспаление легких или атипичная пневмония, которая стремительно развивается через несколько дней после заражения вирусом. Врачи считают томографию «золотым стандартом», дающим высокую точность диагностики опасного заболевания на любой стадии.
Существует несколько показаний, когда нужно делать КТ легких при коронавирусе:
- субфебрильная температура в течение 3−5 суток;
- постоянное ощущение нехватки воздуха;
- частое и поверхностное дыхание с характерными шумами;
- бледность кожных покровов;
- потеря вкуса и обоняния;
- длительный непрекращающийся кашель;
- мышечная слабость, потеря аппетита.
Врачи и пульмонологи назначают КТ, когда выявлены характерные признаки заболевания. Томография не проводится по желанию пациента в качестве профилактической меры или для получения медицинской справки. Это не дежурный способ диагностики, он несёт лучевую нагрузку на организм.
Что показывает КТ при коронавирусе
При осложнённом течении заболевания врачи часто направляют пациентов на томографию, чтобы сократить время на диагностику, быстрее приступить к лечению. Симптомы коронавируса схожи с обычной вирусной пневмонией, гриппом, поэтому требуют дополнительного исследования.
Как выглядит КТ легких при коронавирусе:
- очаги инфекции на снимках находятся в области альвеол, не связаны с бронхиальным деревом;
- характерны симптомы «матового стекла»;
- слияние воспалительных очагов;
- ретикулярные изменения в ткани легких с уплотнениями;
- двустороннее поражение с периферическими изменениями;
- на снимках четко видны ветвящиеся просветы бронхов, напоминающие раскидистое дерево.
Точность диагностики при правильном проведении достигает 98−99%
Сканирование позволяет получить процент поражения легких, что важно для определения дальнейшей методики лечения, направления больного на ИВЛ.. Существует несколько рекомендаций, на какой день проводить обследование, когда делать повторное КТ
Пиком коронавируса считаются 10 сутки, на которые часто приходятся первые осложнения и развитие пневмонии. При затрудненном дыхании, ослабленном состоянии его назначают незамедлительно при поступлении в стационар или обращении к терапевту не позднее 5 суток. Контрольное сканирование производится по назначению лечащего специалиста.
Существует несколько рекомендаций, на какой день проводить обследование, когда делать повторное КТ. Пиком коронавируса считаются 10 сутки, на которые часто приходятся первые осложнения и развитие пневмонии. При затрудненном дыхании, ослабленном состоянии его назначают незамедлительно при поступлении в стационар или обращении к терапевту не позднее 5 суток. Контрольное сканирование производится по назначению лечащего специалиста.
Смертельная доза снотворного Донормил
Данный препарат стал предметом интереса психически неуравновешенных личностей. Так как нет более несложного метода послать себя в мир другой, чем выпить пилюли и не проснуться. Но осуществить это пока никому не получалось. Значительно чаще такие опыты заканчиваются инвалидностью и психбольницей. Смертельная доза препарата установлена так и не была. К смерти прием снотворных препаратов Донормил не приведет, но приведёт к сильнейшей интоксикации всего организма.
Показатели, замечаемые при применении снотворного Донормила в случае передозировки:
Не обращая внимания на то, что многие производители упоминают об опасности применения громадных доз снотворного для жизни, чаще человек, пробовавший лишить себя жизни, делается больным психиатрической клиники.

Отпускается легкое снотворное Донормил без рецепта, но все же просто так затевать его принимать не нужно. Вначале необходимо попытаться нормализовать сон без помощи лекарств, а позже обращаться к доктору. В случае если вам выписали Донормил, то его не советуют совмещать с приемом других антиаллергических средств. Кроме этого не рекомендуют в течение нескольких суток по окончании приема препарата садиться за руль и заниматься работой, требующей чрезмерной концентрации внимания.
Следует знать, что безопасных лекарств не бывает. Передозировка медикаментами приводит к опасным состояниям и проблемам с печенью. Когда человек принимает лекарства без согласования с врачом, не придерживаясь инструкции, возникают серьезные побочные эффекты терапии. В народе говорят, что лекарства одно лечат, а другое калечат, и это действительно так, поэтому их бессистемный прием недопустим. Теперь узнаем, какие таблетки в случае передозировки могут вызвать смерть. Для тех, кто пренебрегает рекомендациями врача, информация поможет избежать необратимых последствий.
Серьезные заболевания, способные вызвать смерть, лечатся преимущественно сильнодействующими составами, которые сами по себе опасны. Поэтому необходимо следовать инструкции и наблюдаться у врача. Не забудем и о том, что некоторые лекарства не сочетаются друг с другом, а большинство препаратов несовместимо с алкоголем. Из-за недопустимых сочетаний лекарств случаи смертельно опасных состояний не редки. Печень не в состоянии нейтрализовать токсические соединения, образованные несовместимыми компонентами. В результате состояние больного резко ухудшается, развивается кома, а затем наступает смерть.
К причинам летального исхода относят не только случайное воздействие отравляющего фактора. Некоторые люди с помощью таблеток пытаются покончить с собой. К счастью, немногие знают, какие таблетки выпить для наступления смерти, а большинство опасных препаратов реализуется исключительно по рецепту врача.
Впрочем, можно нанести вред здоровью и обычными медикаментами, если принять их много. Смертельные дозы существуют у каждого препарата. Сколько нужно таблеток, чтобы спровоцировать смерть, зависит от возраста, массы тела, индивидуальных особенностей организма и сопутствующих заболеваний. По статистике, большинство попыток самоубийц покончить с собой с помощью таблеток, оборачивается тяжелыми формами отравления.
Применение в домашних условиях таблеток для похудения или улучшения сна также может привести к печальным последствиям, если не соблюдать дозировку. Дети травятся таблетками из-за собственного любопытства и халатности взрослых. Отравления медикаментами в экстренных случаях возникают при оказании ПМП некомпетентными людьми. Если пострадавшему больно, несведущий человек может дать слишком большую дозу препарата, что в таком случае приведет к остановке дыхания и смерти.
Признаки внезапной сердечной смерти

В четверти всех случаев внезапной гибели взрослых людей каких-либо предшествующих симптомов не было, она наступала без явных на то причин. Другие больные отмечали за одну-две недели до приступа ухудшение самочувствия в виде:
- Более частых болевых приступов в области сердца;
- Нарастания одышки;
- Заметного уменьшения работоспособности, чувства усталости и быстрой утомляемости;
- Более частых эпизодов аритмии и перебоев в деятельности сердца.
Эти признаки можно считать предвестниками надвигающейся угрозы, они говорят об обострении существующих проблем с сердцем, поэтому целесообразно при их появлении обратиться к кардиологу.
Перед сердечно-сосудистой смертью резко нарастает боль в области сердца, многие больные успевают на нее пожаловаться и испытать сильный страх, как это происходит при инфаркте миокарда. Возможно психомоторное возбуждение, больной хватается за область сердца, дышит шумно и часто, ловит воздух ртом, возможны потливость и покраснение лица.
Девять из десяти случаев внезапной коронарной смерти происходят вне дома, часто – на фоне сильного эмоционального переживания, физической перегрузки, но случается, что больной умирает от острой коронарной патологии во сне.
При фибрилляции желудочков и остановке сердца на фоне приступа появляется выраженная слабость, начинает кружиться голова, больной теряет сознание и падает, дыхание становится шумным, возможны судороги вследствие глубокой гипоксии мозговой ткани.
При осмотре отмечается бледность кожи, зрачки расширяются и перестают реагировать на свет, тоны сердца выслушать невозможно по причине их отсутствия, пульс на крупных сосудах также не определяется. В считанные минуты наступает клиническая смерть со всеми характерными для нее признаками. Так как сердце не сокращается, нарушается кровоснабжение всех внутренних органов, поэтому уже через несколько минут после потери сознания и асистолии пропадает дыхание.
Внезапная смерть из-за острой коронарной недостаточности сопутствует атеросклерозу артерий, тогда ее чаще диагностируют у пожилых людей.
Среди молодых такие приступы могут возникать на фоне спазма не измененных сосудов, чему способствуют употребление некоторых наркотических средств (кокаин), переохлаждение, непосильная физическая нагрузка. В таких случаях исследование покажет отсутствие изменений в сосудах сердца, но вполне может быть обнаружена гипертрофия миокарда.
Признаками смерти от сердечной недостаточности при острой коронарной патологии станут бледность или цианоз кожи, быстрое увеличение печени и шейных вен, возможен отек легких, который сопровождает одышка до 40 дыхательных движений в минуту, резкое беспокойство и судороги.
Если больной уже страдал хронической недостаточностью органа, но на сердечный генез смерти могут указать отеки, синюшность кожи, увеличенная печень, расширенные границы сердца при перкуссии. Часто родственники пациента при приезде бригады скорой помощи сами указывают на наличие предшествующей хронической болезни, могут предоставить записи врачей и выписки из больниц, тогда вопрос диагностики несколько упрощается.
Заболевания
Инсульт
Инсу́льт (апоплексический удар) — острое нарушение мозгового кровообращения с дефектом мозговых функций различной степени выраженности. Инсульт является вторым (по частоте) «убийцей» после инфаркта миокарда. Последствия инсульта катастрофичны:
- более 80 % умирают или остаются инвалидами
- у 50 % выживших — повторный инсульт в последующие 5 лет жизни
- лишь около 10 % полностью выздоравливают
После 55 лет риск развития инсульта возрастает вдвое с увеличением возраста на каждые 10 лет.
Инсульт возникает при сужении, закупорке или разрыве сосудов, кровоснабжающих головной мозг.
Большинство инсультов являются ишемическими (инфаркт мозга), то есть артерия, несущая кровь к мозгу, закупорена тромбом, ее просвет сужен атеросклеротической бляшкой или она сдавлена каким-либо образованием (опухолью, кистой и т. п.). Клеткам мозга не хватает кислорода, и если соседние артерии не могут взять кровоснабжение этого участка на себя, то в течение нескольких минут они умирают.
Причиной геморрагического инсульта является кровоизлияние. Это происходит реже, но намного более опасно для жизни. В этом случае происходит разрыв стенки дефектной артерии. Причиной может стать аневризма, или нарушение целостности сосудистой стенки из-за того же атеросклероза, а провоцирующим фактором повышение артериального давления. В результате кровь разливается по ткани мозга. Клетки гибнут от недостатка кислорода, а разлившаяся кровь сдавливает соседние ткани, мешая их нормальной работе. Половина пациентов с кровоизлиянием в мозг умирают именно из-за этого сдавливания.
Заболеваемость и смертность от инсульта остаются в России одними из самых высоких в мире. В России ежегодно возникает около 400 тысяч инсультов. Среди них чаще встречаются ишемические (около 80 % всех случаев инсульта), реже возникают геморрагические инсульты (около 15 %) и субарахноидальное кровоизлияние (5 %). Смертность при инсульте высокая (20-40 % умирает в течение первого месяца заболевания), а среди оставшихся в живых более половины имеют стойкую инвалидность.
Главным фактором риска является возраст. Ежегодно в молодом возрасте инсульт развивается только у 1 из 90 тысяч населения, в то время как в старческом возрасте (75-84 года) он возникает у 1 из 4-5 человек. В 45 лет риск инсульта сравнительно низок в течение последующих 20 лет (возникает у одного из 30 человек), однако его вероятность к 80 годам существенно возрастает (он возникает у одного из четырёх мужчин и у одной из пяти женщин).
В целом риск развития инсульта у мужчин на 30 % выше, чем у женщин. Однако это характерно только для возрастной группы населения от 45 до 64 лет. В возрасте старше 65 лет риск инсульта у мужчин и женщин не отличается.
К основным факторам риска инсульта также относят артериальную гипертонию, заболевания сердца, перенесённый ранее церебральный инсульт, курение, злоупотребление алкоголем, высокий уровень холестерина в крови, избыточное употребление соли. К факторам риска относят также атеросклероз: психические травмы, отрицательные эмоции, неправильное питание, переутомление, недосыпание. Между многими факторами существует взаимное влияние, поэтому их сочетание приводит к более значительному увеличению риска заболевания, чем простое арифметическое сложение их изолированного действия.
Происхождение термина
Наверняка выражение «летальный исход» слышал абсолютно каждый. Но откуда же появилось данное высказывание и каково его истинное значение?
Дело в том, что очень многие люди верят в то, что после смерти душа человека буквально вылетает из его тела. На этом мистическом предположении и построено выражение «летальный исход». Более того, такой медицинский термин, как «exitus letalis» представляет собой один из существующих вариантов развития какого-либо заболевания. Другими словами, данное словосочетание используют тогда, когда в результате длительной болезни организм пациента не может справиться с возникшим отклонением, что приводит к его смерти.