Другие тесты
Определение антител IgA к эндомизию (EMA). Специфичность теста EMA составляет почти 100%, что делает его наиболее специфичным тестом для целиакии, но чувствительность меньше, чем тест tTG-IgA.
Определение общего сывороточного IgA. Используется, чтобы определить дефицит IgA, который связан с целиакией. При дефиците IgA возможны ложноотрицательные результаты тестов tTG-IgA или EMA. Если он обнаружен, для определения наличия глютеновой болезни назначается тест DGP или tTG-IgG.
Дефицит IgA встречается также при других патологиях (например, при лямблиозе, избыточном бактериальном росте тонкой кишки). Необходимо провести дифференциальную диагностику в отношении этих заболеваний.
Определение дезамидированного глиадинового пептида (DGP IgA и IgG). Используется для дальнейшего скрининга глютеновой болезни у людей с дефицитом IgA (их количество составляет 2-3%) или когда получен отрицательный результат тестов на антитела tTg или EMA, но достоверность анализа под сомнением (например, человек все-таки исключил глютен, а не вводил в рацион, что необходимо).
Причины развития
Точные причины целиакии назвать крайне проблематично. Но основными предпосылками к ее развитию считаются:
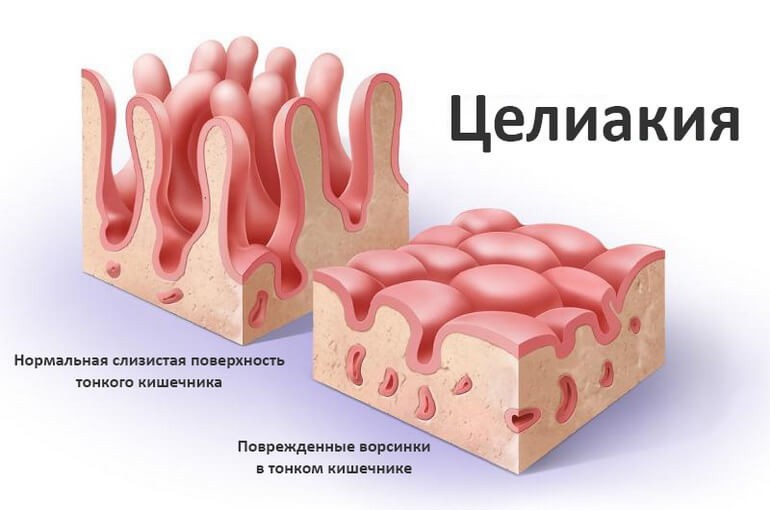
- Наследственная предрасположенность. В частности, сбой в генах, отвечающих за усвоение белков. Это вызывает гиперчувствительность клеток эпителия кишечника к глютену, что, в свою очередь, провоцирует воспалительные процессы в толщах слизистой ЖКТ. Под воздействием такого патологического процесса нарушается всасываемость и переваривание пищи.
- Аутоиммунное происхождение. В этом случае возникновение целиакии связывают с активностью фагоцитарного защитного механизма иммунитета. Клетки иммунной системы атакуют клетки слизистой оболочки кишечника. Эта атака является специфической реакцией на раздражение эпителия ЖКТ, произошедшее при расщеплении глютеновых белков. Попадание в организм даже минимального их количества способно привести к гиперактивности иммунных клеток.
- Вирусная этиология. У многих пациентов, страдающих от целиакии, во время лабораторных исследований крови отмечалось появление антител к определенным штаммам вируса. В частности, к энтеровирусу.
Глютеновая энтеропатия может возникать в качестве отдельной болезни, либо же синдрома, вызванного разными аномалиями развития, инфекциями, либо приемом антибактериальных препаратов. Несмотря на форму патологического процесса, его симптомы в обоих случаях одинаковы, и проявляются в полной мере.
Диагностика целиакии
Чтобы подтвердить диагноз, больному потребуется пройти три этапа исследований:
- Анализ крови. Необходимо определить количество антиглиадиновых антител, обнаружить наличие или отсутствие антител к эндомизию, ретикулину и тканевой трансглютаминазе.
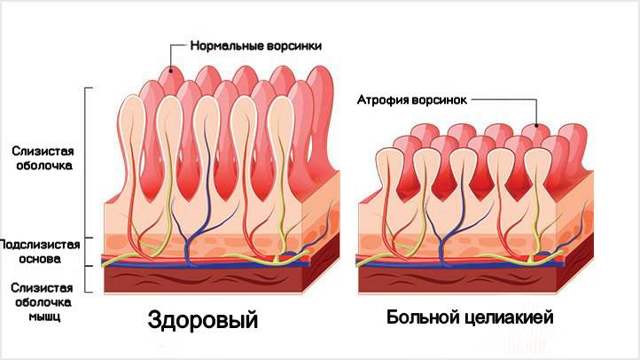
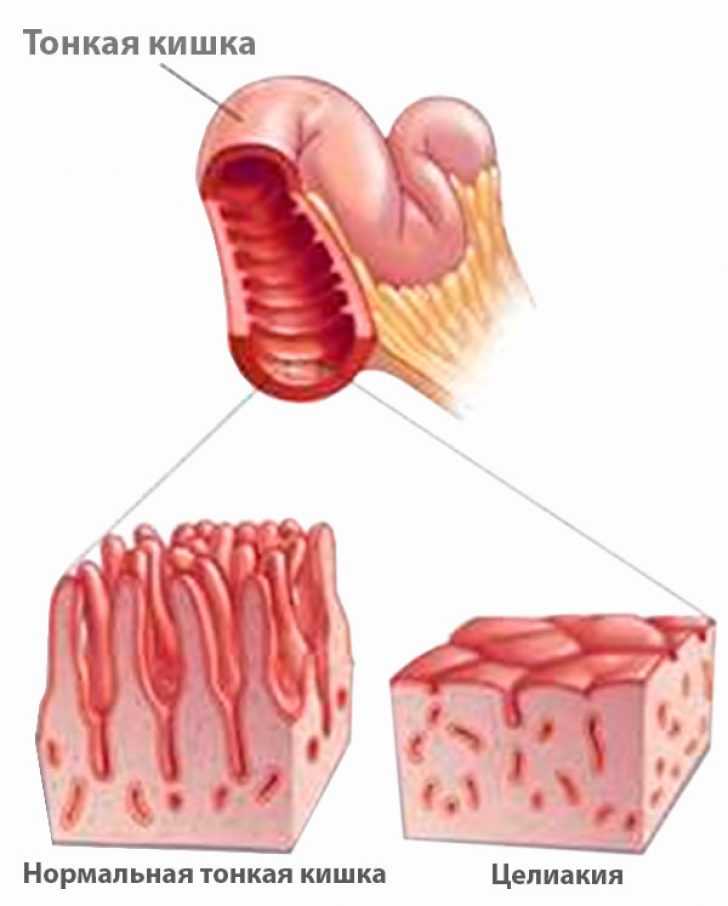
- Если результат положительный, то необходима биопсия тонкого кишечника. Исследование даст информацию о состоянии ворсинок слизистой оболочки, о том, имеется ли воспалительная реакция и присутствуют ли лимфоциты, имеющие измененные рецепторы. Именно биопсия является самым важным этапом исследования.
- Больному назначается безглютеновая диета на срок 6 месяцев. Если его самочувствие улучшается, то диагноз подтверждается окончательно.
Диета будет назначена, даже если были получены отрицательные результаты биопсии, но при положительных иммунных тестах. Когда безглютеновая схема питания даёт видимые результаты, врачи говорят о потенциальной целиакии.
По прошествии 12 месяцев, больной вновь сдает кровь на иммунологическое исследование. Спустя ещё 12 месяцев необходимо выполнение биопсии, состояние кишечника должно быть отличным.
Симптомы
Самые яркие клинические проявления бывают у маленьких детей через несколько месяцев после введения прикорма: каш, печенья, хлеба. Иногда триггером («пусковым крючком») болезни может стать перенесенная инфекция.
При классическом течении болезни заметнее всего так называемые кишечные проявления:
- болит и вздувается живот;
- постоянные поносы (но могут быть и запоры);
- кал зловонный, в больших количествах;
- потеря аппетита.
Если родители не обращаются к врачу вовремя, болезнь начинает отражаться на всем организме. Ребёнок:
- теряет вес;
- начинает отставать в физическом развитии;
- становится вялым, апатичным;
- у него снижается тонус мышц.
У детей старшего возраста и взрослых кишечные симптомы, как правило, неспецифичны, то есть могут относиться ко многим заболеваниям:
- время от времени болит и/или пучит живот;
- запоры чередуются с поносами;
- тошнота;
- повышается уровень печеночных трансаминаз в крови.

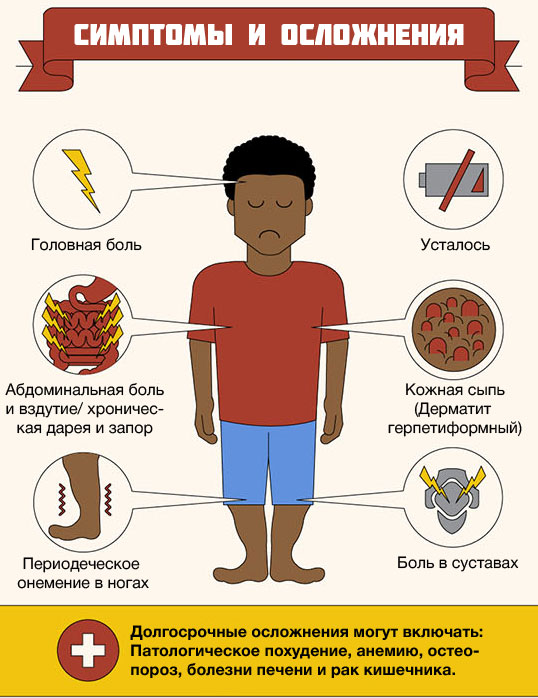
- хроническое утомление;
- слабость;
- раздражительность;
- головная боль;
- сонливость сменяется бессонницей;
- нарушение равновесия (атаксия);
- полинейропатии.
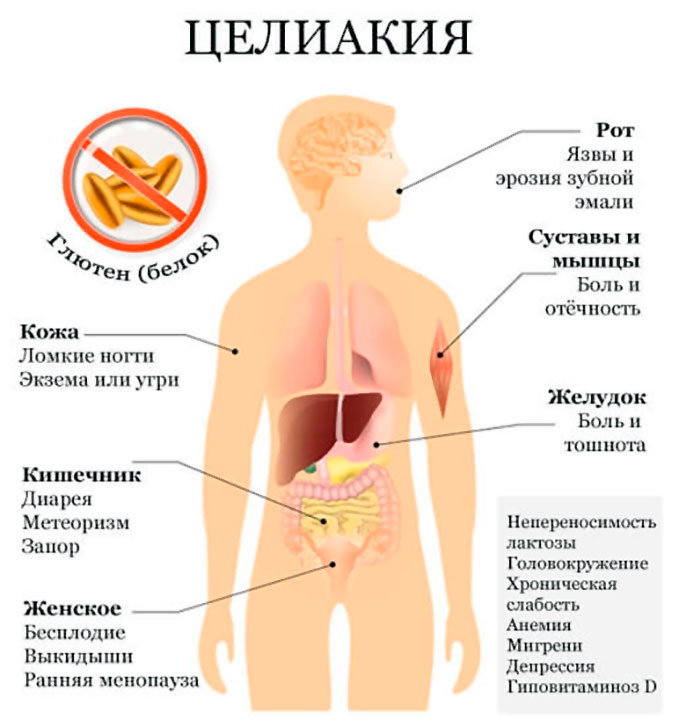
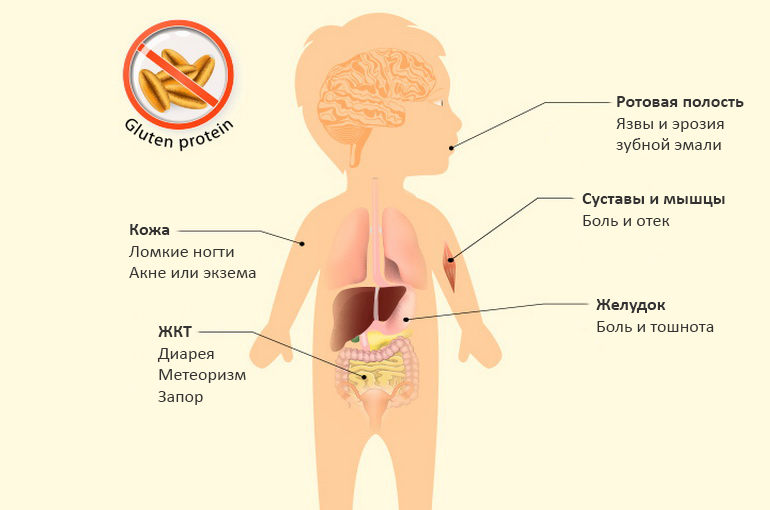
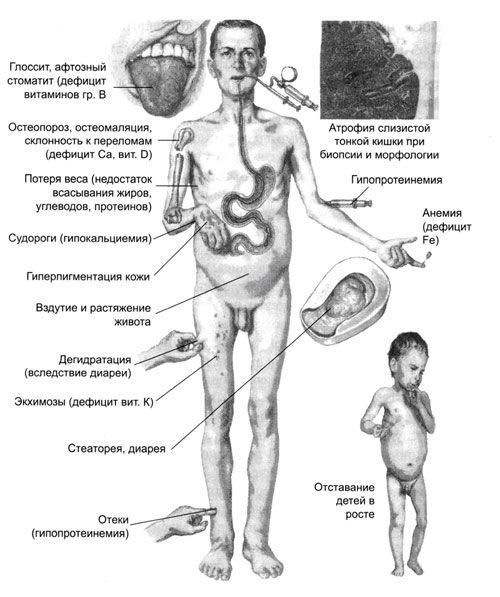
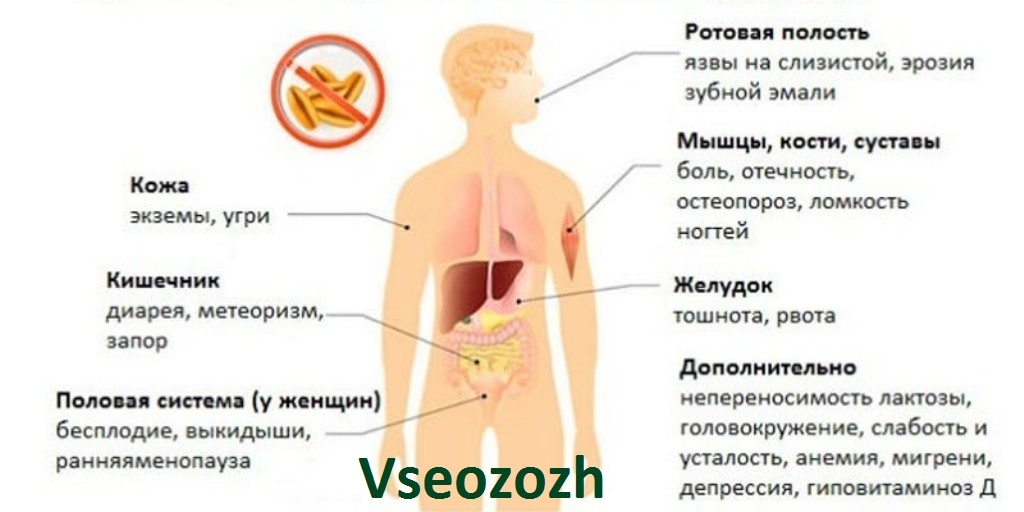
Проблемы кожи и слизистых:
- дерматиты;
- алопеция (облысение);
- витилиго;
- хейлиты (воспаление области красной каймы губ);
- афтозные стоматиты (язвы во рту).
- боли в костях;
- частые переломы;
- боли в суставах;
- низкий рост.
- устойчивые к приему препаратов железа анемии;
- кровотечения.
Кроме того, у детей и взрослых отмечается множественный активный кариес, у взрослых — бесплодие, спонтанные аборты (выкидыши), привычное невынашивание.
Причины возникновения
Основные причины целиакии – различные врожденные или приобретенные факторы, агрессивно воздействующие на состояние выстилающих оболочек тонкой кишки.
Врожденные
К врожденным причинам относят:
- патологии развития кишечника и других органов ЖКТ;
- синдром мальабсорбции любого иного генеза;
- пороки и аномалии развития кишечного тракта.
Дополнительно следует выделить наследственную предрасположенность, тератогенные воздействия на плод в период беременности, а также спонтанные мутации генов, отвечающие за формирование и внутриутробное развитие тонкого кишечника.
Приобретенные
Помимо врожденных причин, существует ряд аутоиммунных факторов:
- повышенный стрессовый фактор, психические расстройства;
- обильное потребление глютенсодержащей пищи;
- патологии желез, секретирующих органов;
- гормональные нарушения;
- ферментная недостаточность любой природы;
- частые инфекции кишечного тракта;
- тяжелые отравления и интоксикации;
- рак кишечника;
- почечная или печеночная недостаточность.
В группе риска по развитию целиакии находятся недоношенные дети, лица, имеющие в семье случаи глютеновой непереносимости, органные патологии, тяжелые аутоиммунные заболевания.
Симптомы целиакии у взрослых
С учетом типа заболевания симптоматика патологии может носить разный характер и затрагивать различные системы организма. При целиакии больные сталкиваются со следующими неприятными признаками:
-
сильными болями в животе, метеоризмом и выделением сильно пахнущих газов;
- стул становится нестабильным, чаще беспокоит диарея, при которой кал сильно пенится;
-
каловые массы окрашиваются в серый или светлый цвет;
- при анализе на дисбактериоз в стуле нет патогенной микрофлоры, несмотря на явные симптомы преобладания болезнетворных бактерий;
-
может наблюдаться полное отсутствие аппетита;
- больной начинает стремительно терять вес;
-
время от времени возникает тошнота, которая может переходить в рвоту;
- так как жиры плохо перевариваются, кал становится жирным и плохо смывается;
-
с учетом ухудшения состояния у больного начинает заметно увеличиваться живот, слизистые оболочки становятся яркими.
В некоторых случаях, из-за нарушения всасывания необходимых организму веществ, у больных наблюдаются сильные отеки нижних конечностей, могут ломаться кости без серьезного механического воздействия.

Нижние конечности при целиакии отекают
Нередко в тонком кишечнике наблюдается скопление жидкости, что еще больше увеличивает объем живота. Поливитаминная недостаточность приводит к сильной сухости и шелушению кожи, начинают разрушаться зубы, может появиться стоматит, страдают ногти и волосы.

Болезнь приводит к тому, что волосы выпадают, а ногти ломаются
Из-за неправильной работы кишечника проблемы появляются не только на физическом, но и на психологическом уровне. Пациент становится раздражительным, подавленным, присутствуют признаки негативизма.

Психическое состояние также страдает, человек становится раздражительным
Нередко больные с целиакией страдают из-за недостаточного роста.
Диагностика целиакии
Обычное тестирование на целиакию не рекомендуется, если у вас нет симптомов или повышенного риска их развития.
Тестирование на целиакию включает в себя:
- анализы крови – помогают выявить у человека целиакию;
- биопсия – проводится для подтверждения диагноза.
Эти процедуры описаны более подробно ниже.
При тестировании на целиакию вам нужно будет есть продукты, содержащие глютен, чтобы гарантировать, что тесты точны. Вы также не должны начинать придерживаться безглютеновой диеты, пока диагноз не подтвердится специалистом, даже если результаты анализов крови будут положительными.
Анализ крови
Ваш терапевт возьмет образец крови и проверит его на наличие антител, обычно присутствующих в крови людей с целиакией. Перед обследованием вам необходимо включить глютен в свой рацион – это поможет избежать неточного результата. Если в крови присутствуют определенные антитела, ваш терапевт направит вас на биопсию тонкого кишечника.
Однако иногда возможно иметь целиакию и не иметь этих антител в крови. Если у вас продолжаются симптомы, связанные с целиакией, несмотря на отрицательный анализ крови, ваш врач может по-прежнему рекомендовать вам биопсию.
Биопсия
Биопсия проводится в больнице, как правило, гастроэнтерологом (специалистом по лечению заболеваний желудка и кишечника). Биопсия может помочь подтвердить диагноз целиакии
Если вам нужно провести биопсию, вам в рот будет вставлен эндоскоп (тонкая гибкая трубка с подсветкой и камерой на одном конце) и осторожно введен в тонкую кишку
Перед процедурой вам дадут местный анестетик, чтобы вызвать онемение в горле или успокоительное средство, чтобы помочь вам расслабиться. Гастроэнтеролог введет крошечный инструмент для биопсии с помощью эндоскопа, чтобы взять образцы слизистой оболочки тонкой кишки. Затем образец исследуют под микроскопом на наличие признаков целиакии.

Тесты после диагностики
Если вам поставили диагноз целиакия, вас также могут направить на другие тесты, чтобы оценить, как это заболевание повлияло на вас.
Вам могут сделать дополнительные анализы крови, чтобы проверить уровень железа и других витаминов и минералов в крови. Это поможет определить, привела ли целиакия к развитию анемии (отсутствие железа в крови) в результате плохого пищеварения.
Если у вас появляется герпетиформный дерматит (зудящая сыпь, вызванная непереносимостью глютена), вам могут сделать биопсию кожи, чтобы подтвердить это заболевание. Биопсия кожи будет проводиться под местной анестезией и включает в себя небольшой образец кожи, взятый из пораженного участка, чтобы его можно было исследовать под микроскопом.
DEXA-сканирование также может быть рекомендовано в некоторых случаях целиакии. Это тип рентгеновского обследования измеряет плотность костной ткани. Это может быть необходимо, если ваш терапевт думает, что ваше заболевание, возможно, начало истончать ваши кости.
При целиакии отсутствие питательных веществ, вызванное ухудшением степени усвоения питательных веществ может сделать кости слабыми и хрупкими (остеопороз). Сканирование DEXA не используется для выявления и оценки артрита, и только измеряет плотность кости, чтобы определить, подвержены ли вы переломам костей по мере взросления.
Руководство NICE
В руководстве 2015 года, опубликованном National Institute for Health and Care Excellence (NICE), содержится подробная информация о том, когда следует проводить диагностику на целиакию.
Взрослые или дети должны быть протестированы, если у них есть следующие признаки или симптомы:
- постоянные необъяснимые желудочно-кишечные симптомы (описаны выше);
- задержка в росте;
- длительная усталость (чувство усталости все время);
- непредвиденная потеря массы тела;
- сильные или постоянные язвы во рту;
- необъяснимая железодефицитная анемия, витамин-B12-дефицитная или фолиеводефицитная анемия;
- обнаружен сахарный диабет 1 типа;
- обнаружена аутоиммунная болезнь щитовидной железы (малоактивная щитовидная железа или гиперактивная щитовидная железа);
- синдром раздраженного кишечника (СРК) — у взрослых.
Тестирование также рекомендуется, если у вас есть родственник первой степени родства (родитель, родной брат или ребенок) с целиакией. ()
Симптомы целиакии у детей и особенности проявления

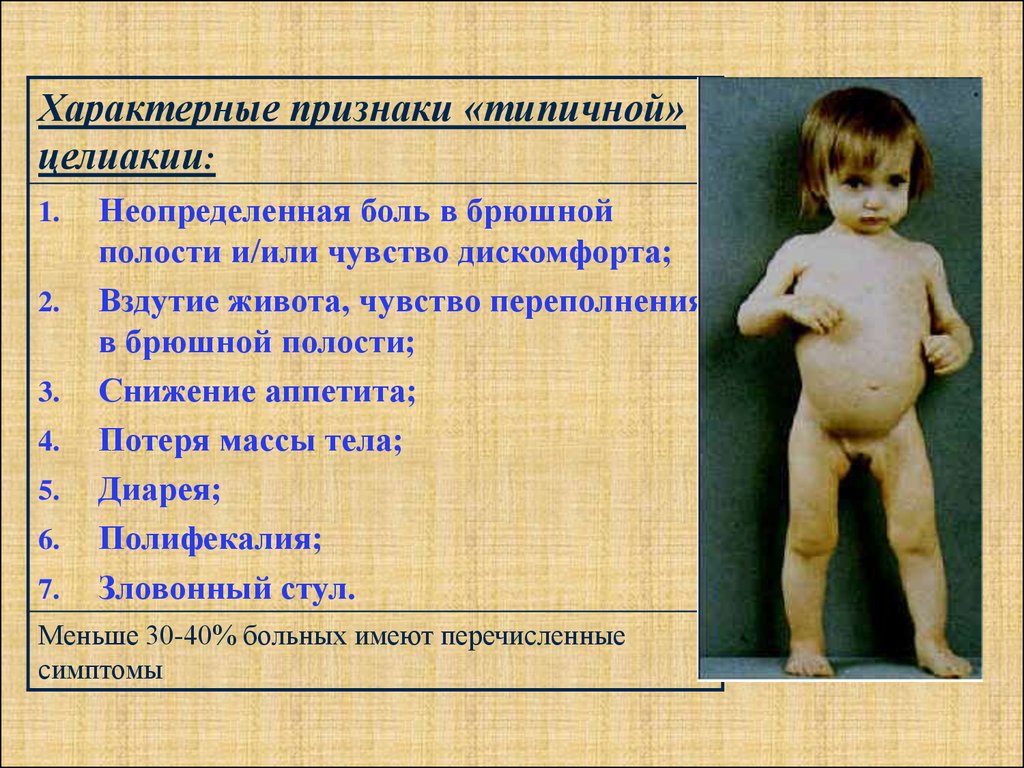
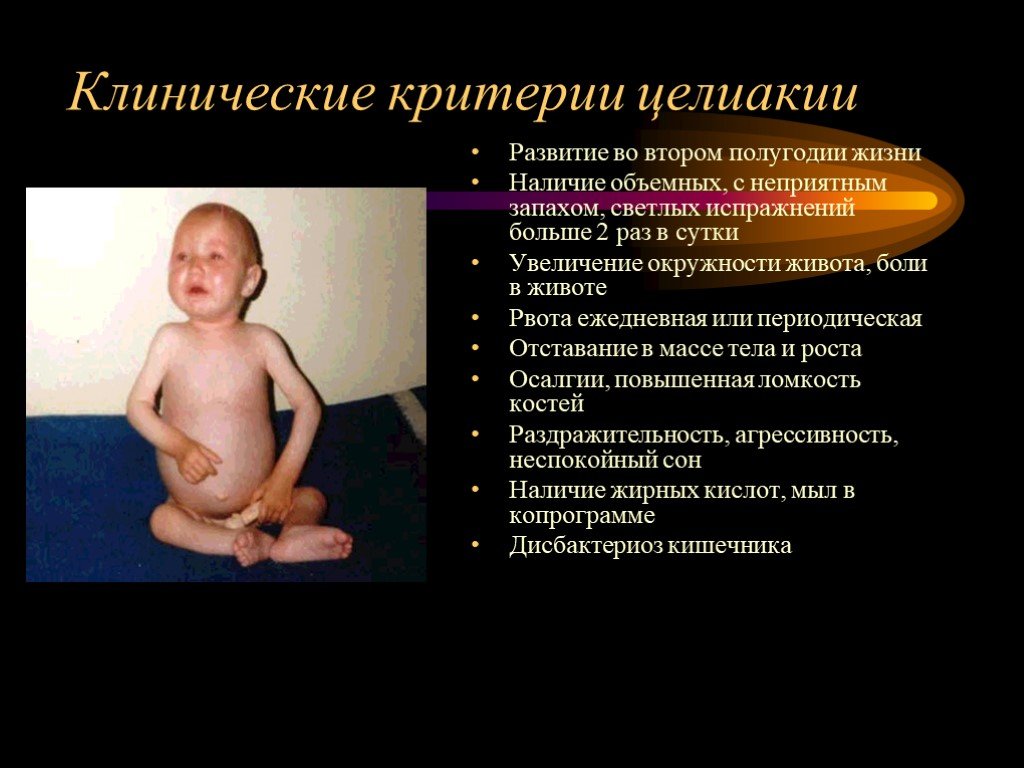
Симптомы целиакии у детей более выраженные, преобладают признаки поражения кишечного тракта. Для малышей до 2 лет характерны следующие проявления болезни:
- зловонная диарея, большое количество кала от светло-желтого до серого и зеленоватого цвета;
- нередко обнаружение прожилок крови в каловых массах, слизи и непереваренной клетчатки (в обычном анализе кала присутствуют непереваренные волокна и жирные кислоты);
- характерный признак — кал не тонет в воде и расплывается на кусочки;
- тошнота, рвота;
- прибавка в весе практически отсутствует или минимальна, возможна анорексия;
- метеоризм и огромный вздутый живот, особенно заметный на фоне тоненьких ручек/ножек;
- тремор конечностей, психомоторное возбуждение.
У более старших детей целиакия проявляется:
- запорами, сменяющимися поносами (практически нет нормального стула);
- потерей аппетита или, наоборот, постоянным голодом;
- анемией;
- малым весом, низким ростом;
- различными аллергическими реакция ми (диатез, крапивница, поллиноз);
- остеопорозом, быстрым разрушением молочных зубов;
- алопецией;
- аутизмом.
Рекомендации по питанию для детей
Диетическое питание – наилучший метод предупредить развитие патологии. В основном целиакия появляется у детей. Начальные признаки начинают отмечаться, когда малышу дают первый прикорм – кашу.
Важнейшая диета при целиакии у детей основывается на некоторых главных правилах, нарушать их довольно опасно. Глютеновая энтеропатия – серьезное расстройство. У малышей оно способно осложниться и привести к рахиту. Однако у взрослых тоже может появиться целиакия. При частом приеме клейковины происходит изменение обмена веществ.
Важно соблюдать следующие принципы питания:
- употреблять пищу с небольшим числом глютена, суточная калорийность должна составлять не более 3000 ккал, норма белка не превышает 120 г, жиров – 100 г, углеводов – до 400 г;
- в начале заболевания рекомендуется принимать измельченную, перетертую пищу, это заметно уменьшает нагрузку на кишечник;
- пищу употреблять часто (не менее 5-6 раз в день), но небольшими порциями;
- блюда готовят на пару, отваривают или тушат (это облегчит работу пищеварения), исключить стоит жареную, жирную;
- первые 2 месяца специалисты требуют ограничить грубую клетчатку, временно убрать бобовые, орехи;
- молочная продукция также нежелательна при хронической форме патологии тонкого кишечника, допускается немного добавлять в момент приготовления пищи. Когда пациент лактозу переносит благоприятно, можно пить домашнее молоко;
- в течение дня рекомендуется человеку выпивать 1-2 чайные ложки масла облепихи с медом.
Все вышеперечисленные правила хорошо применять при ярко проявленной симптоматике недуга
Особенно важно соблюдение в первые 2 месяца лечения болезни
- по возможности стараться дольше кормить кроху грудным молоком;
- первый прикорм вводить без наличия молока, каши должны состоять из одного элемента;
- наблюдать за состоянием малыша, когда мама дает новые продукты;
- при покупке детского питания тщательно изучить состав.
Учитывая тот факт, что при целиакии допустимо употребление продуктов с содержанием глютена не более 1 мг на 100 грамм, то лечебная диета предполагает значительные перемены в привычном питании. Больным рекомендуется диета №4аг (аглютеновая). Она полностью отвечает всем современным принципам здорового питания и может соблюдаться на протяжении всей жизни.
Особенности диеты №4аг:
- суточная калорийность рациона должна составлять приблизительно 3000 калорий, 120 грамм белков, не более 100 грамм жиров и 400 грамм углеводов;
- рекомендовано разбить дневной рацион на несколько небольших приёмов пищи;
- в начале лечения необходимо соблюдать принцип механически щадящего питания, то есть перетирать твёрдые продукты;
- в начале допускается только тушение, приготовление на пару и разваривание продуктов, через пару месяцев можно добавить запекание;
- в первые месяцы исключается любая пища, содержащая грубую клетчатку (овощи, фрукты и ягоды в натуральном виде, соки, грибы, орехи, бобовые);
- промышленное молоко необходимо максимально ограничить и употреблять только в составе готовых блюд;
- домашнее молоко допускается при отсутствии непереносимости лактозы;
- необходим ежедневный приём масла облепихи и мёда в количестве 1-2 ч.л. (обязательно в разные приёмы пищи).
Жизненно важно следить за чистотой продуктов: они не должны содержать E-добавки, консерванты, усилители вкуса, стабилизаторы, красители. Все, что свободно от клейковины и синтетических добавок, безопасно. . Нельзя перегружать организм пищей, содержащей рафинированные углеводы (картофелем, рисом, кукурузой и т.д.)
Это может спровоцировать ухудшение самочувствия больного, снизить эффективность диеты. Рацион должен быть в первую очередь сбалансированным. Только тогда он будет полезным для вас.
Нельзя перегружать организм пищей, содержащей рафинированные углеводы (картофелем, рисом, кукурузой и т.д.). Это может спровоцировать ухудшение самочувствия больного, снизить эффективность диеты. Рацион должен быть в первую очередь сбалансированным. Только тогда он будет полезным для вас.
Что можно есть при непереносимости глютена, если сопутствующим заболеванием является сахарный диабет? Прекрасное решение – добавление в меню продуктов, содержащих натуральные растительные компоненты: стевиозид, амарант, топинамбур.
Пища с преобладанием крахмалистых углеводов может привести к кандидозу, особенно если иммунитет на нуле. Чтобы не бороться с грибково-дрожжевой инфекцией, защитите себя от нее: пусть в вашем меню всегда будут яйца, курятина, рыба, нежирное мясо и другие продукты животного происхождения.
ЛЕЧЕНИЕ БОЛЬНЫХ ЦЕЛИАКИЕЙ.
-
Аглютеновая Диета является единственным методом лечения целиакии, должна соблюдаться всю жизнь.Полностью исключаются ржаной и пшеничный хлеб, крупяные и кондитерские изделия из муки. Запрещаются продукты, которые могут содержать небольшие количества злаков (вареные колбасы, сосиски, мясные консервы, майонез, горчица, соусы, подливки, мороженное, вермишель, макароны, шоколад, пиво и др.).Разрешаются изделия из риса, кукурузы, сои; молоко, яйца, рыба, картофель, овощи, фрукты, ягоды, орехи.
Включение в рацион больных мяса, сливочного и растительного масла, маргарина, кофе, какао, чая зависит от индивидуальной непереносимости этих продуктов. - У 85% больных целиакией аглютеновая диета дает хороший терапевтический эффект, хотя гистологическое восстановление слизистой оболочки наступает не ранее 3-6 месяцев. Проводить провокационную пробу с глютеном (глиадином) у взрослых больных не следует.
- Прием препарата железа и фолиевой кислоты при наличии анемии, глюконата кальция (6-12 таб. в день при ежемесячном контроле уровня сывороточного кальция) при гипокальциемии, парентеральное питание, белковые и жировые энпиты, коррекция электролитного дисбаланса.
- Больные целиакией подлежат ежегодному диспансерному осмотру с возможной коррекцией диетического режима и лечения, выявления осложнений, сопутствующих заболеваний и т.д.
В настоящее время доказано, что аглютеновая диета снижает риск развития малигнизации.
Необходимо каждому больному давать перечень продуктов, которые он может использовать для составления меню на каждый прием пищи.
Важно убедить больного в том, что диета является единственным методом лечения.
Если аглютеновая диета неэффективна в течение 3 месяцев, то возможные причины следующие:
- Больной не соблюдал диету в полном обьеме.
- Влияние сопутствующих заболеваний, в том числе дисахаридазной недостаточности, развившейся в связи с атрофией слизистой оболочки тонкой кишки, лямблиоза и других паразитарных заболеваний, Аддисоновой болезни.
- Лимфомой тонкой кишки, язвенным еюнитом, гипогаммаглобулинемией и др.
Ведение больных, дающих слабый ответ на аглютеновую диету.
- Исключить из рациона все продукты, которые могут содержать глютен.
- При малейшем подозрении на наличие лактазной недостаточности на 4-е недели исключить все молочные
продукты и после этого еще раз проанализировать результаты лечения. - При обнаружении лямблий проводить соответствующее лечение (см.лямблиоз).
- Назначить однократно внутрь метронидазол 2,0 г даже, если лямблии не обнаружены.
- Провести ирригоскопию тонкой кишки с бариевой клизмой для исключения болезни Крона, лимфомы, дивертикулеза или аденокарциномы.
- Назначить терапию преднизолоном по 20 мг в день, если исключены все другие причины слабого ответа на аглютеновую диету.
- Повторная биопсия слизистой оболочки из дистального отдела двенадцатиперстной кишки проводится через 3 месяца от начала терапии.
- При отсутствии положительного ответа на эту терапию больные нуждаются в дополнительном обследовании в соответствущем специализированном центре.
Прогноз при целиакии.
- Гиперчувствительность к глютену у больных целиакией сохраняется всю жизнь.
- Продолжительность жизни при целиакии не уменьшается при условии, если больной соблюдает аглютеновую диету.
- Целиакия, проявившаяся в раннем детском возрасте, на аглютеновой диете, течет бессимптомно, но при нарушении строгого диетического режима вскоре может декомпенсироваться и осложниться.
Лечение целиакии
Единственный возможный на современном уровне медицины метод лечения – пожизненная строгая безглютеновая диета.
Из питания исключаются:
При целиакии можно есть любое мясо, гречку, овощиФото: shutterstock.com
- хлеб в любом виде;
- тесто в любом виде (пельмени, домашняя выпечка, пирожные, торты);
- макароны;
- крупы из пшеницы (манка, булгур (отваренная и дробленая пшеница), кускус (дробленая пшеница));
- ячневая крупа, перловка;
- тритикале (гибрид ржи и пшеницы);
- полба, спельта;
- отруби пшеницы, ржи, ячменя.
Кроме того, придется исключить из меню многие другие продукты, в которых есть «скрытый» глютен:
- колбасы и другие мясные полуфабрикаты (добавляется мука);
- детские консервы (может быть добавлена мука или крупа);
- котлеты промышленного производства;
- готовые продукты на основе творога: сырки, сырники, пасты;
- продукты на основе молока с добавлением растительных жиров (сметанный продукт, сырный продукт и т. п.);
- любые блюда в панировке или под соусом, в виде полуфабрикатов или приготовленные в столовых, ресторанах и т. п.
- крабовые палочки, «снежный краб»;
- квас;
- пиво;
- растворимый кофе и кофейные напитки (содержат ячмень);
- ячменный кисель,
Некоторые производители могут добавлять глютен и в такие продукты, как:
- томатная паста, кетчуп;
- мороженое;
- йогурты;
- маргарин;
- соевый соус;
- майонез;
- супы и лапша быстрого приготовления, бульонные кубики;
- чипсы картофельные и кукурузные;
- быстрые завтраки, подслащенные ячменной патокой;
- быстрорастворимое какао;
- халва, шоколадные конфеты с начинкой;
- повидло.
Кроме того, у детей с целиакией часто возникает непереносимость белков коровьего молока, поэтому примерно в ⅔ случаях приходится исключать из питания молоко и молочные продукты.
Разрешенные продукты:
- любые мясо, птица, рыба, морепродукты домашнего приготовления (без добавления муки и панировки);
- овощи в любом виде (при условии, что приготовлены без добавления муки);
- яйца;
- молочные продукты (для взрослых при условии нормальной переносимости);
- картофель;
- бобовые;
- рис;
- киноа;
- кукуруза;
- гречка;
- пшенная крупа;
- саго;
- сорго;
- соя;
- рисовый или картофельный крахмал;
- мука из орехов, бобовых.
Часто встречаются рекомендации удалить из диеты овес и приготовленные из него блюда: в овсе не содержится глютена, но на перерабатывающих предприятиях он может быть загрязнен примесями пшеницы и других злаков. Добавляйте его в питание только эпизодически, строго контролируя самочувствие.
Лекарственная терапия назначается в качестве дополнительного лечения. Рекомендуют витаминно-минеральные комплексы для профилактики дефицитарных синдромов, вызванных нарушением всасывания жизненно важных веществ. Кроме того, могут быть назначены гастропротекторы (ребагит), которые способствуют уменьшению активности воспаления и восстановлению нормальной структуры и функции слизистой оболочки тонкого кишечника.
Прогноз
Клиническое улучшение отмечается уже спустя несколько дней соблюдения специальной безглютеновой диеты, стойкое улучшение через 3-6 месяцев. При хорошей приверженности к диете прогноз относительно благоприятен, требуется наблюдение гастроэнтеролога 1-2 раза в год.
Прогноз ухудшается при позднем начале лечения, развитии рефрактерной целиакии, формировании осложнений, требуется динамическое наблюдение терапевта и гастроэнтеролога, консультации других специалистов (хирург, эндокринолог, акушер-гинеколог, уролог, ревматолог, дерматолог). Показатели смертности у пациентов, не соблюдающих безглютеновую диету, составляют около 10-30%. На фоне диеты этот показатель становится менее 1%.
Следует помнить, что непереносимость глютена сохраняется с течение всей жизни. Диета и лечение помогут лишь убрать беспокоящие симптомы. В процессе освоения нового стиля жизни вам могут помочь общества людей, страдающих тем же заболеванием, сайты в интернете, специализирующиеся на поставке безглютеновых продуктов.