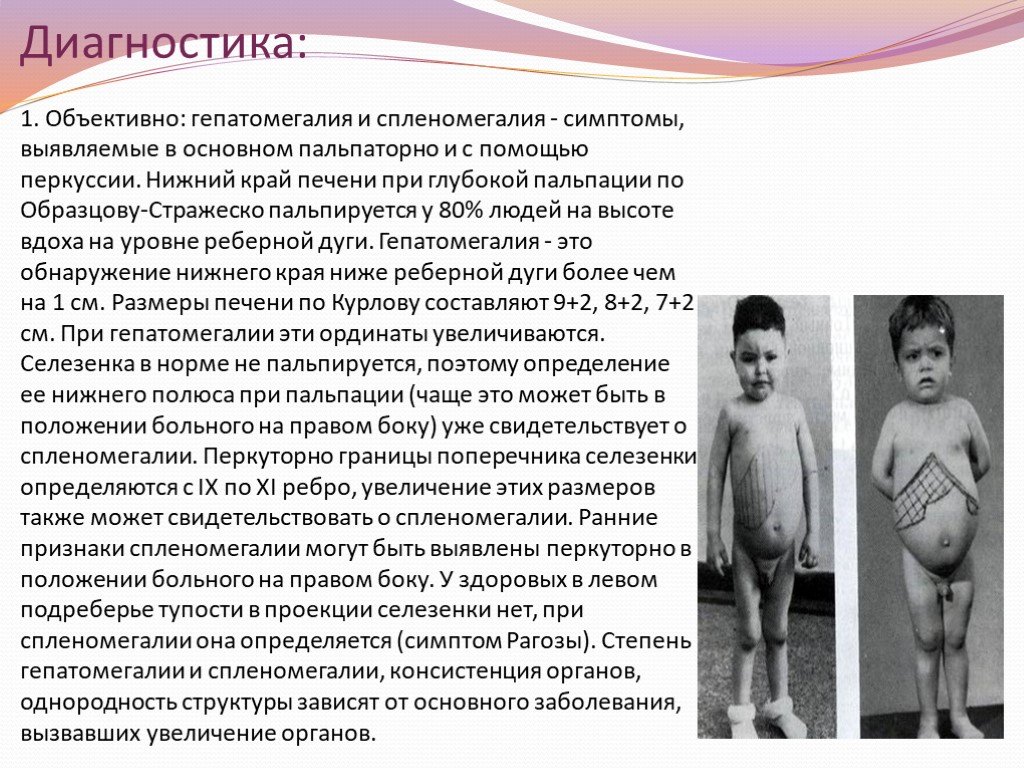
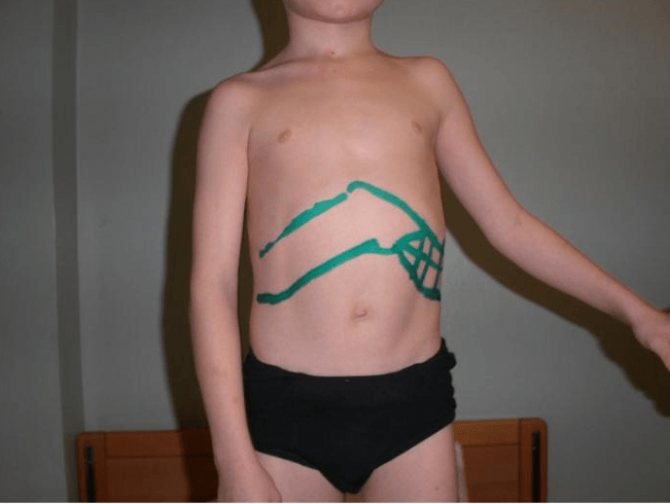
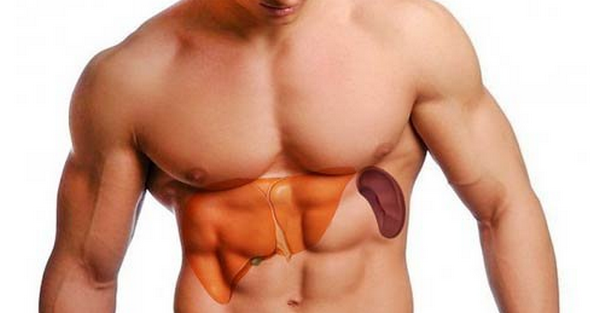
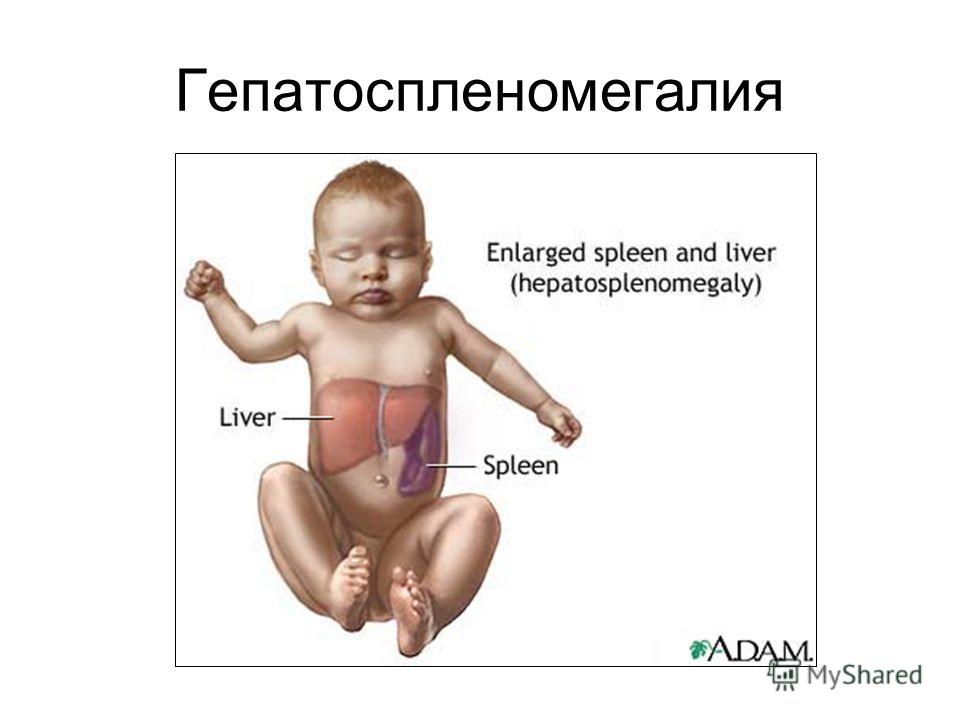
Причины патологии

Патология может быть следствием печеночных заболеваний. Гепатоспленомегалия проявляется на фоне хронических и острых заболеваний с поражением органов и систем, вызывающим застойные явления. Основные причины заболевания:
- Болезни печени: цирроз;
- жировой гепатоз;
- кистозное поражение;
- эндофлебит печеночных вен;
- холестаз;
- гепатиты;
- злокачественные новообразования.
ишемическая болезнь сердца;
сердечная недостаточность;
врожденные и приобретенные пороки сердца;
констриктивный перикардит.
Инфекционные заболевания:
- малярия;
бруцеллез;
инфекционный мононуклеоз;
лейшманиоз;
сифилис;
паразитарное поражение.
На фоне лейкоза размеры печени существенно увеличиваются.
Нарушения метаболизма:
- амилоидоз;
гемохроматоз.
Гепатоспленомегалия у новорожденных и детей в возрасте до 3-х лет в основном развивается при инфекционном заражении, воспалительном или онкологическом процессе. Увеличение печени и селезенки у ребенка на фоне острого воспалительного процесса проходит после устранения патологического влияния.
Причины увеличения селезенки
Среди причин спленомегалии значатся болезни и состояния:
- Инфекционная природа.
Увеличение селезенки развивается при прохождении через орган патогенов различного генеза:
- вирусный (ВИЧ-инфекция, цитомегаловирус);
- бактериальный (клещевой боррелиоз, сифилис, туберкулез);
- паразитарный (эхинококкоз, лейшманиоз, токсоплазмоз);
- протозойный (малярия).
- Застойная форма появляется при нарушении кровообращения в результате:
- тромбоза селезеночной вены;
- портальной гипертензии при циррозе печени;
- сердечной недостаточности;
- констриктивном перикардите.
- Аутоиммунный процесс.
Приводит к повышению функции фагоцитов и массивному удалению патологически измененных элементов крови при:
- мастоцитозе (чрезмерное накопление тучных клеток в селезенке);
- ювенильном идиопатическом и ревматоидном артрите;
- муковисцидозе;
- системной красной волчанке.
- Инфильтративная форма.
Вызывает накопление в макрофагах включений, не прошедших последний этап фагоцитоза, которые провоцируют:
- почечный амилоидоз;
- болезнь Гоше.
- Онкологические образования:
- доброкачественные (лимфангиома, эндотелиома, гемангиома);
- злокачественные (саркома, фибросаркома, лимфосаркома);
- метастазы в селезенку из других органов.
Миелопролиферативная форма протекает с чрезмерной выработкой элементов крови при:
- миелолейкозе;
- эозинофильной лейкемии;
- хроническом нейтрофильном лейкозе;
- эссенциальном тромбозе.
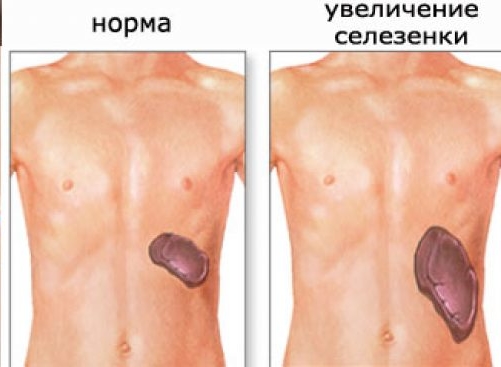
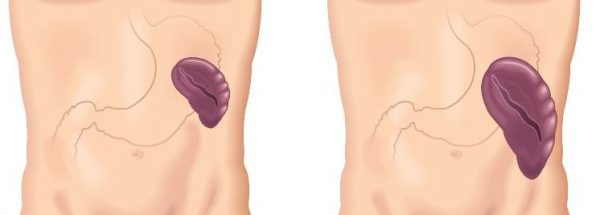
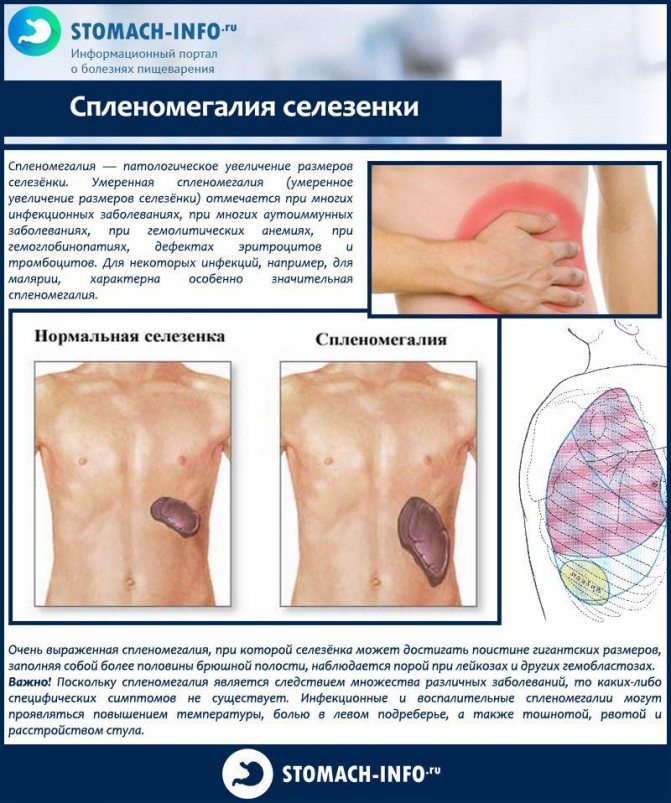
Спленомегалия — что это такое?
Иногда от врача можно услышать, что у больного увеличена селезенка или «спленомегалия». Людям, далеким от медицины, сложно разобраться в этом вопросе, диагноз это или, что это такое? Спленомегалия – это аномальное увеличение селезенки, связанное с протеканием какого-либо патологического процесса в организме и не является самостоятельным заболеванием. Простыми словами — это симптом, увеличенная селезенка.
Сам по себе симптом не представляет опасности, но в любом случае требуется глубокая диагностика, направленная на выявление причин.
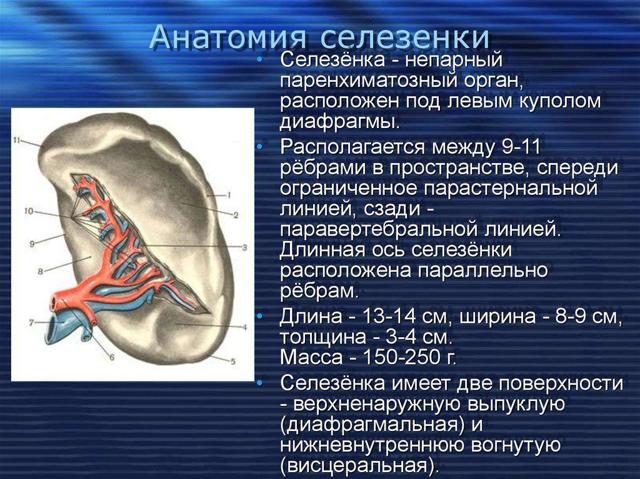
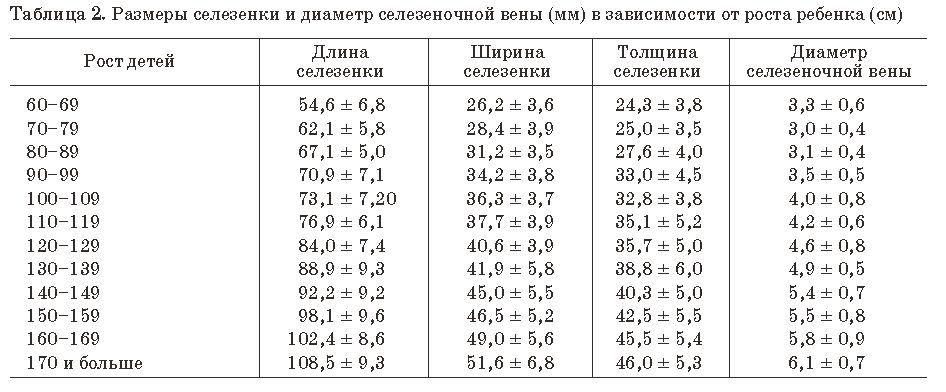
В норме длина селезенки не превышает 12 см у взрослого человека, весит этот орган порядка 100-150 грамм и не обнаруживается при прощупывании. Исключение составляют только очень худые люди.
В человеческом организме селезенка выполняет кроветворную функцию, является при этом одним из основных кровяных депо, в котором содержатся эритроциты, тромбоциты и лейкоциты. Помимо продукции красных кровяных телец, этот орган отвечает за образование белых клеток крови – лейкоцитов. Так реализуется иммунная функция селезенки.
Впрочем, в этом органе не только формируются кровяные клетки, но и разрушаются поврежденные и старые. Ответственна селезенка и за синтез некоторых белковых структур, в частности, иммуноглобулинов.
Спленомегалия у взрослых может наблюдаться, когда организм стремится скомпенсировать недостаточность тех или иных компонентов. Например, при анемии, вызванной низким содержанием гемоглобина в крови, либо при мощном иммунном ответе, когда селезенкой производится огромное количество иммуноглобулина. Кроме того, умеренную спленомегалию вызывают многие инфекции.
Симптомы
Часто, спленомегалия не даёт о себе знать, и никаких специфических симптомов нет. При увеличении органа при различных патологиях, первостепенными будут именно симптомы заболевания, а спленомегалия всего лишь диагностический критерий, симптом который может выявить доктор на осмотре.
Возникающие симптомы из-за увеличенного органа неспецифичны и чаще списываются на другие патологии, причины. За счёт того, что орган расположен близко к желудку, увеличение органа может стать причиной постоянного ощущения перенасыщения, наполненности желудка.
Иногда, можно заметить бледность кожных покровов, иногда настолько выраженную, что кожа приобретает синюшный оттенок. Также симптомами может быть повышенная потливость ночью, чрезмерная усталость, снижение массы тела. Редко появляются лихорадочные состояния.
Диагностика спленомегалии у ребёнка
Перечисленные симптомы могут быть характерны для многих заболеваний, и чаще всего их и списывают на основную патологию. Постановка диагноза требует сбора данных – жалобы, состояние здоровья ребёнка, какие заболевания были перенесены ранее, диагностированы ли заболевания крови, аутоиммунные патологии.
Диагностировать спленомегалию, удаётся только путём пальпации живота. Напомним, что не всегда увеличение органа может говорить о патологической причине, возможно, это всего лишь защитная реакция организма. При пальпации, врач оценивает состояние селезёнки – мягкость, плотность, болезненность при прикосновениях.
Для постановки диагноза, в зависимости от подозреваемой причины спленомегалии, могут назначаться ряд лабораторных анализов, обязательно общий и биохимический анализ крови, общий анализ мочи и кала. Иногда в процесс диагностики подключаются и другие специалисты – гематологи, иммунологи и даже онкологи. В качестве дополнительных методов исследования может назначаться УЗИ, КТ и МРТ.
Классификация
В медицине различают две формы спленомегалии, которые могут проявляться как у взрослых людей, так и у детей:
- воспалительная;
- невоспалительная.
Воспалительная форма недуга развиваться под воздействием глистных инвазий, бактериальных инфекций, из-за инфаркта и абсцесса селезёнки (частая причина прогрессирования). На фоне всего это происходит снижение её основных функций, а также воспаление тканей.
Невоспалительная форма патологии протекает без воспаления тканей. Но происходит снижение иммунокомпетентной и избирательной функции. Предшествуют её развитию аутоиммунные патологии, анемии, недуги органов кроветворения и прочее.
Распространенность
В норме селезенка не прощупывается при пальпации. Статистические исследования на тему спленомегалии в США показали, что на практике прощупать селезенку можно, по разным данным, у 2–5% популяции.
Считается, что спленомегалии в равной степени подвержены представители всех рас. Однако, у чернокожих жителей эндемичных по малярии стран увеличение селезенки может быть также вызвано присутствие в крови мутантных гемоглобинов S и С.
Отдельно стоит тропическая спленомегалия – увеличение селезенки, которое части случается у туристов, посетивших страны Африки, причем женщины подвержены ей в два раза чаще, чем мужчины.
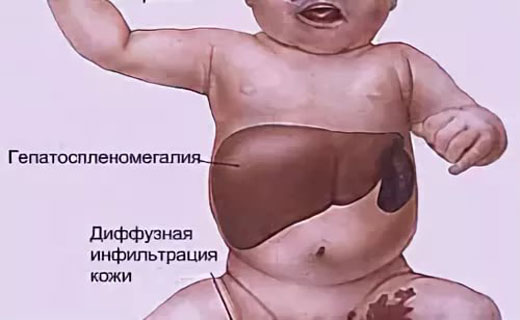
Причины гепатоспленомегалии у взрослых и детей
Когда обнаруживается гепатоспленомегалия у ребенка или взрослого, провоцирующими факторами обычно служат заболевания внутренних органов, инфекции, паразиты, рак и нарушения сердечно-сосудистой системы, системные болезни кожи. Появление у детей такого синдрома чаще связано с онкологическими причинами, врожденным туберкулезом или сифилисом, а иногда – с неправильным питанием (жирная, жареная, вредная пища). Редко возникает из-за нарушения внутриутробного развития.
Поражение печени
К нарушению кровотока по воротной вене приводят диффузные заболевания печени (изменение тканей). Состояние связано с:
- циррозом;
- невоспалительными заболеваниями;
- гепатитом.
Изменение тканей происходит из-за фиброза, внутрипеченочного и внепеченочного холестаза. При диагностике обнаруживаются также кисты или опухолевидные образования.
Поражения тканей протекают в хронической или острой форме. Это становится причиной появления регенеративных узлов (нарушение дольчатого строения печени).
Инфекционные и паразитарные заболевания
Умеренная гепатоспленомегалия часто вызывается болезнями инфекционной природы. Например, такие проявления вызывают малярия, краснуха, цитомегаловирус и мононуклеоз. Иногда гепатоспленомегалия возникает вследствие паразитарных инвазий. Причиной становятся глисты – эхинококки, описторхи, альвеококки.
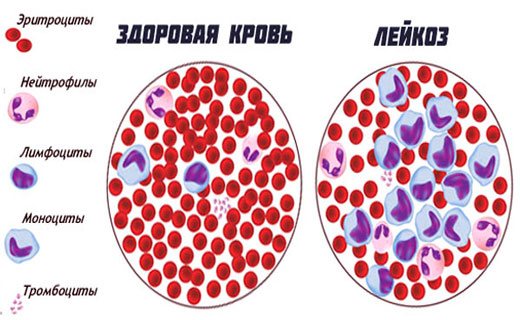
Онкология и заболевания крови
Гепатоспленомегалия у детей появляется из-за проблем с плазмой крови. Заболевания кроветворной системы делятся на несколько категорий. В основном это тяжелые состояния:
- лимфогранулематоз;
- лейкозы;
- злокачественная анемия или малокровие.
Онкологические предпосылки возникают в печени в виде доброкачественных образований. Опухоль или полип способны перейти в злокачественный нарост, что становится причиной увеличения печени в объеме.
Болезни сердца
Синдром гепатоспленомегалии с увеличением печени возникает из-за хронических заболеваний. Нарушение поступления и оттока крови в воротной вене происходит из-за поражений сердца. На это влияют сердечно-сосудистые заболевания, например, гипертония, пороки или недостаточность. Увеличение селезенки и зачастую печени связано с постинфарктным кардиосклерозом или фиброзами сердца.
Другие состояния
Иногда увеличение кроветворных органов и нарушение кровотока возникают из-за патологических изменений в организме в целом, нарушения обмена веществ и из-за аутоиммунных реакций:
- системная красная волчанка;
- акромегалия;
- амилоидоз;
- саркоидоз и другие.
Диагностика
Первичная диагностика заключается в консультации гастроэнтеролога. Во время физикального осмотра специалист пальпаторно определяет патологически увеличенный орган, перкуторно – изменённую селезеночную тупость. С помощью изучения анамнеза жизни и заболевания врач может предположить причину, повлекшую развитие спленомегалии. Для подтверждения диагноза и проведения дифференциальной диагностики назначают следующие инструментальные исследования:
- УЗИ селезёнки. Позволяет определить размеры и форму органа. Выявляет травмы, воспалительные процессы, новообразования и аномалии развития селезенки.
- Обзорная рентгенография брюшной полости. На снимках определяется увеличение селезенки и смещение близлежащих анатомических структур (желудка, кишечника). При рентгеноскопии селезенка подвижна и участвует в акте дыхания.
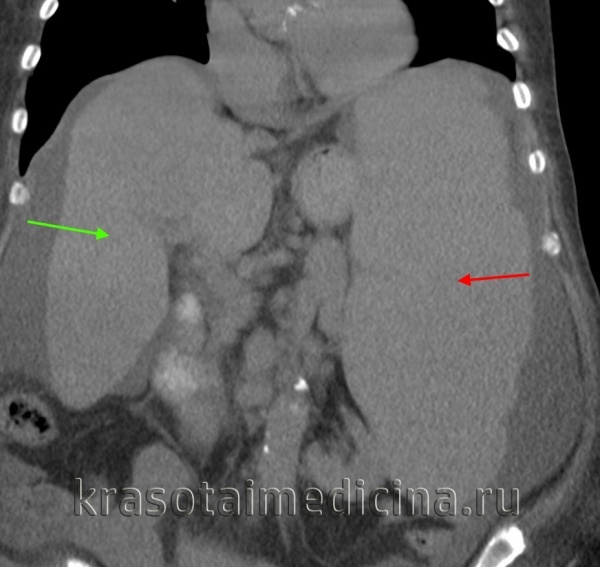
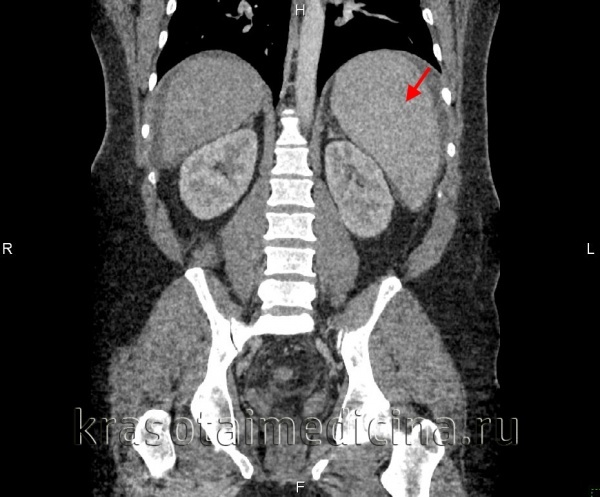
- МСКТ брюшной полости. Современный метод исследования, который позволяет получить детальное изображение органа. При локализации первичного заболевания в брюшной полости (опухоль, эхинококковая киста) данный способ помогает определить причину спленомегалии.
- Сцинтиграфия селезенки. С помощью радиоизотопного исследования можно определить функциональное состояние и очаговые изменения селезеночной паренхимы. Одновременно часто проводится сцинтиграфия печени, что может помочь в поиске причины болезни.
При ярко выраженной клинической картине с симптомами интоксикации назначают ОАК, биохимический анализ крови, ОАМ. Спленомегалию дифференцируют с доброкачественными и злокачественными образованиями, абсцессом, кистой селезенки.
Нужно ли лечить спленомегалию
Спленомегалия является не болезнью, а лишь ярким признаком развития каких-либо отклонений в организме. Поэтому целью специалистов является выявление причин, спровоцировавших данное состояние органа.
При обнаружении инфекционных патологий необходимо лечение в условиях стационара. При каких-либо заболеваниях кровеносной системы производится тщательное, длительное исследование крови пациента и всего организма, специалисты составляют сложный план лечения и, скорее всего, в таком случае госпитализация пациента понадобится неоднократно.

Лечение спленомегалии
В зависимости от того какое заболевание послужило причиной развития аномалии, пациенту могут назначаться следующие препараты:
- противоопухолевые – если причиной аномального роста селезенки стали опухоли: «Метотрексат» (лечение лейкозов у взрослых и детей, а также рака молочной железы у женщин), «Брунеомицин» (антибиотик для лечения нейробластомы, опухоли Вильмса и лимфогранулематоза), «Бензотэф» (назначается при раке легкого или молочных желез); «Дегранол» (показан при лимфолейкозе, миелолейкозе и лимфогранулематозе);
- гормональные – с целью снятия воспаления и подавления иммунитета: «Преднизолон» относящийся к глюкокортикоидным препаратам. Принимать его нужно беспрерывно на протяжении от 3 до 6 месяцев (решает специалист в зависимости от ситуации) не превышая дозу 20-40 г в сутки по назначению лечащего врача;
- антибактериальные – когда причиной роста селезенки стали бактериальные инфекции: «Адефовир» при гепатите В; «Хлорохин» и «Пириметамин» при малярии; «Азитромицин» и «Кларитромицин»при мононуклеозе;
- противогрибковые – если причиной спленомегалии стали грибковые заболевания: «Клафоран», «Флуконазол», «Нистатин», «Ампиокс».

Физиология селезенки
Лишь при полноценном избавлении от заболеваний спровоцировавших аномальное увеличение селезенки ее размеры вернуться в нормальные рамки.
Параллельно с лечением основного заболевания, спровоцировавшего спленомегалию, специалисты применяют методы, способствующие уменьшению селезенки до нормальных размеров. С этой целью используют:
- Переливания лейкоцитарной, а также тромбоцитарной масс.
- Медикаментозное лечение – пациенту назначают в зависимости от причины, спровоцировавшей спленомегалию.
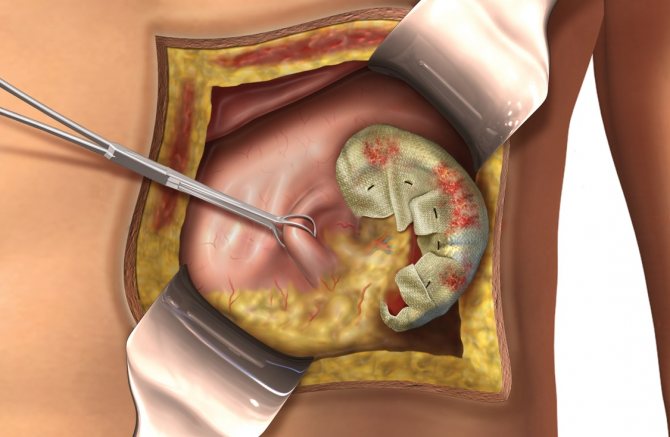
В случаях, когда все причины чрезмерного увеличения вышеуказанного органа были устранены, но тем не менее селезенка продолжает активно увеличиваться в размерах, специалисты настаивают на ее удалении. При обнаружении запущенных опухолей также часто рекомендуется оперативное вмешательство с целью удаления селезенки.

Методи диагностики селезенки
Такая процедура может спровоцировать резкое снижение иммунитета у человека, поэтому пациентам, прошедшим через удаление органа обязательно назначается курс антибиотиков и мероприятия, направленные на иммунизацию организма. После перенесенной операции человеку необходимо следить и за ежедневным рационом. В нем должны присутствовать продукты питания, обогащенные витаминами.
Диагностика
Для выявления болезней селезенки и других патологических состояний, которые привели к появлению спленомегалии, необходимо тщательное обследование в специализированном медицинском учреждении. Уже во время первичного клинического осмотра в обычной поликлинике врач-терапевт (педиатр) может обнаружить увеличение селезенки при прощупывании (пальпации) живота с левой стороны (при этом пациент лежит на правом боку, высоко подтянув ноги). Врач также может определить размеры селезенки во время перкуссии по методу Курлова.
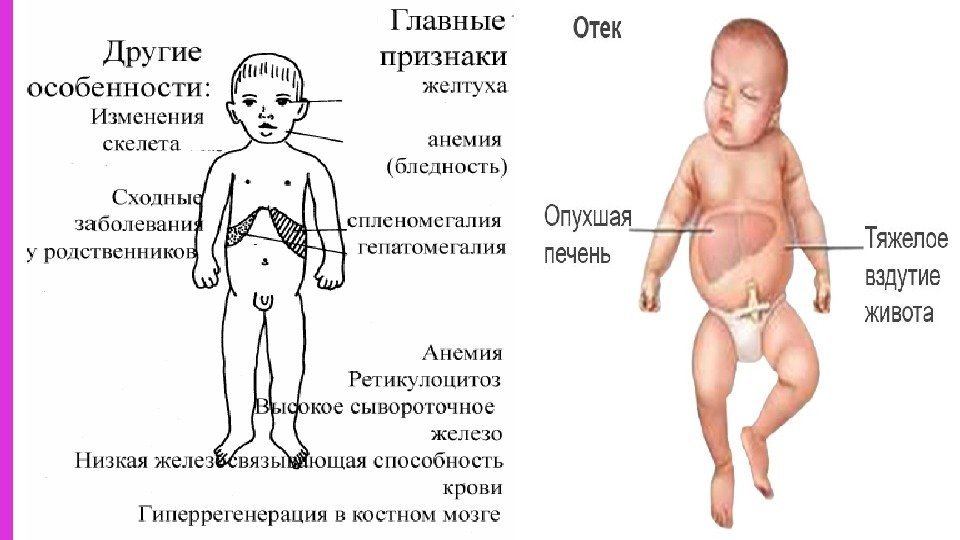
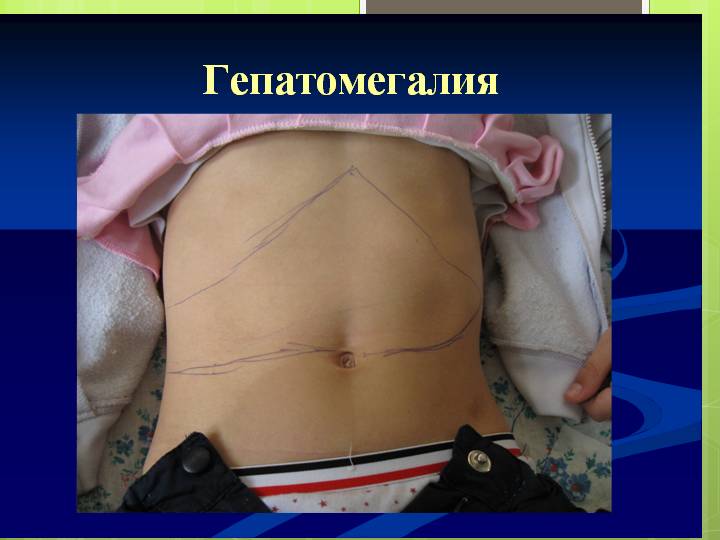
Изолированная спленомегалия встречается довольно редко и наблюдается в основном в начальной стадии заболевания (обычно при болезнях кроветворной системы). В дальнейшем появляется гепатоспленомегалия (другое название – гепатолиенальный синдром) то есть одновременное увеличение печени и селезенки, что обусловлено общностью системы кровообращения, иннервации и оттока лимфы. Гепатомегалия обнаруживается также при обычном физикальном осмотре путем пальпации печени в правом подреберье и перкуссии с определением размеров органа.
Для уточнения причины заболевания необходима консультация врача-гематолога, а также по показаниям – инфекциониста, хирурга, кардиолога, онколога и врачей других специальностей. Назначаются необходимые в данном конкретном случае лабораторные исследования (общий, клинический и биохимический анализ крови, иммунограмма) и инструментальные диагностические процедуры (УЗИ селезенки, печени и других органов брюшной полости, эхокардиография, КТ и МРТ, лапароскопия). По показаниям выполняется пункционная биопсия печени и селезенки, а также пункция лимфатических узлов и исследование пунктата костного мозга.
Куда обратиться
При подозрении на спленомегалию следует в минимальные сроки обратиться в клинику. Сначала требуется консультация терапевта. Специалист опровергнет или констатирует наличие спленомегалии, назначит обследование, чтобы выявить провоцирующие факторы. Это начальный, но важный этап диагностики основного заболевания.
Диагностика
Чтобы определить провокатора симптома, потребуются результаты:
- общего и биохимического анализов крови;
- анализа мочи;
- анализы на маркеры аутоиммунных заболеваний.
Ориентируясь на перечисленные исследования, врач подбирает тактику ведения больного – направляет его к:
- гепатологу;
- гематологу;
- эндокринологу;
- иммунологу;
- онкологу.
Далее пациент должен пройти аппаратную диагностику:
- УЗИ селезенки и других внутренних органов;
- МРТ или КТ брюшной полости;
- рентгенологическое обследование;
- сцинтиграфическое исследование.
Подбор лечения
Успешное устранение спленомегалии зависит от эффективности лечения болезни-провокатора. Если диагноз поставлен точно, в организме не случились необратимые изменения, вероятно полное излечение основной патологии и устранение вторичной. Терапию проводят с учетом патогенеза и этиологии основной болезни:
- при воспалительной форме назначают антибиотики, противовирусные, антипаразитарные препараты, противовоспалительные средства и детоксикационные мероприятия;
- при невоспалительной форме проводят консервативное или хирургическое лечение (при аутоиммунных процессах назначают гормоны и иммуносупрессоры, при анемиях – препараты для стимуляции кроветворения и витамины, при злокачественных заболеваниях – химио- и радиоволновую терапию, трансплантацию кроветворных органов, хирургическое удаление опухолей).
На время лечения пациенту показана диета, исключающая жирные, соленые, жареные, копченые, маринованные блюда, продукты промышленного производства. Рацион составляют на основе круп, свежих овощей, фруктов, нежирных сортов мяса и рыбы.
Если в железе произошли необратимые изменения или спленомегалия не поддается коррекции (даже после излечения основной болезни), проводят спленэктомию – хирургическое вмешательство по удалению селезенки.
Орган активно участвует в иммунитете, поэтому его удаление провоцирует снижение активности защитных сил организма. Пациенту будет показано санитарно-курортное лечение, укрепление иммунитета с помощью физиотерапевтических мер и фитопрепаратов, своевременная вакцинация против инфекций. При соблюдении всех рекомендаций медиков пациент сможет полноценно жить селезенки.
Прогнозирование спленомегалии для больных осложняется большим количеством факторов, которые провоцируют увеличение селезенки. Для повышения шансов на полное излечение и улучшение прогноза больной должен обращаться в клинику при первых симптомах патологии. Своевременная диагностика основной болезни и подбор правильной терапии – залог полного выздоровления.
Болит селезенка – вы часто слышали эту фразу из своего окружения? Как правило, жалуются что болит живот, печень, поджелудочная. Многие люди вообще не знают, где находится селезенка и как болит этот орган, не понимают вообще, для чего нужна эта «деталь» в нашем организме.
Если мы зайдем в любое хирургическое отделение, или в отделении гастроэнтерологии в терапевтической клинике, то чаще всего мы столкнемся с пациентами с хроническим холециститом, хроническим панкреатитом и язвенной болезнью желудка и двенадцатиперстной кишки. В отделении нефрологии и урологии нам встретятся пациенты с нефротическим синдромом, хронической почечной недостаточностью и признаками мочекаменной болезни. В неврологической клинике мы встретим пациентов с корешковым синдромом, с люмбалгией, ишиасом и остеохондрозом. И очень редко можно найти пациентов, которые страдают заболеваниями селезенки.
Спленомегалия — что это такое?
Спленомегалия – это увеличение селезенки. Патология может быть вызвана многими причинами и встречается как у взрослых, так и у детей. Селезенка играет важную роль в борьбе с инфекциями. В ней формируются лейкоциты, которые первыми начинают уничтожение проникших в организм патогенов.
Другие функции селезенки:
- Фильтрация и разрушение поврежденных и старых клеток крови;
- Производство резервного количества эритроцитов, которые используются организмом при необходимости, например, при кровопотерях;
- Синтез белков;
- Хранение запаса кровяных клеток (тромбоциты, эритроциты, лейкоциты);
- Разрушение нерастворимых соединений, появившихся вследствие ожогов.
Спленомегалия рассматривается как симптом того или иного заболевания и сопровождается нарушением каждого из этих важных процессов. Например, селезенка начинает отфильтровывать не только поврежденные, но и нормальные клетки крови, которые накапливаясь в ней, мешают правильной работе органа.
Причины возникновения спленомегалии
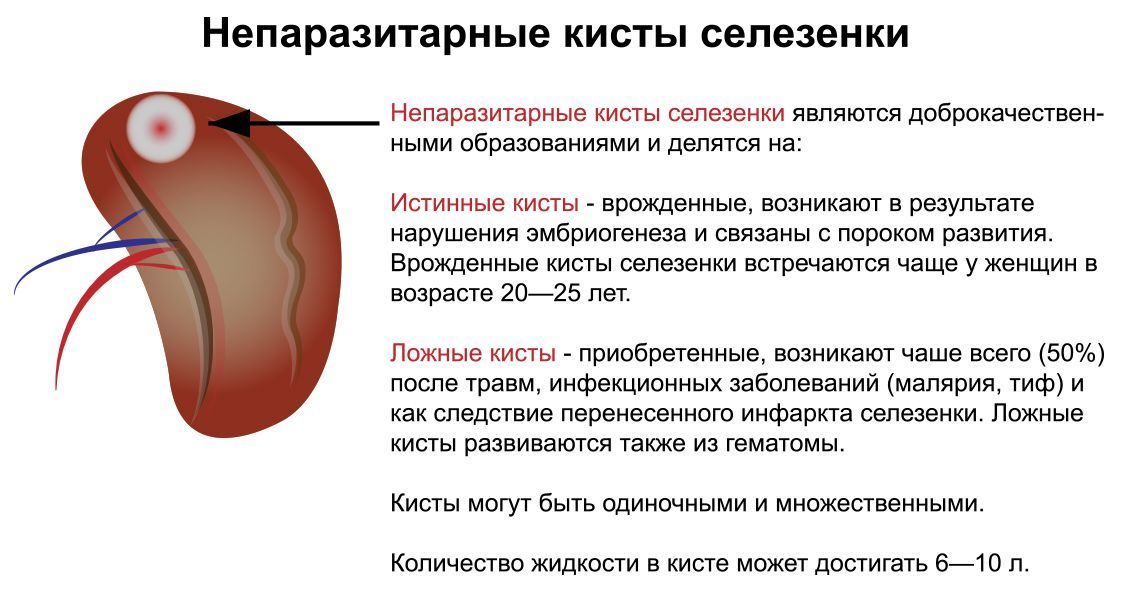
Существует множество болезней, которые вызывают спленомегалию. Это явление может быть временным, что зависит от эффективности лечения основного заболевания. Кроме патологий селезенки – опухолей, кист, инфарктов органа, абсцессов, – при спленомегалии причины могут быть такими:
- острые и хронические бактериальные инфекции – , бруцеллез;
- вирусные патологии – гепатит, краснуха, корь;
- микозы – бластомикоз, гистоплазмоз и другие грибковые поражения крови и внутренних органов;
- протозойные инфекции – лейшманиоз, ;
- гельминтозы – , шистосомоз;
- нарушения кровообращения – развитие , цирроза Пика;
- системные болезни кроветворных органов – лейкозы, лимфомы, миелофиброз;
- патологии, связанные с нарушением обмена веществ – гликогеноз, болезнь Вильсона;
- аутоиммунные заболевания, при которых иммунитет принимает клетки организма за чужеродные – ревматоидный артрит, системная красная волчанка.
Причиной развития спленомегалии также является анемия разных типов – пернициозная, гемолитическая и другие.
Признаки и формы спленомегалии, симптомы
Спленомегалия, как было отмечено выше, является не болезнью, а возможным симптомом патологии. Основные причины спленомегалии – это инфекции, аутоиммунные состояния, заболевания крови и органов кроветворения, нарушения кровообращения, обмена веществ, абсцессы, инфаркты органа и новообразования в нем.
Инфекции, приводящие к увеличению селезенки, могут быть вызваны возбудителями различной природы:
- бактериями;
- вирусами;
- простейшими;
- гельминтами;
- грибками.
Инфекции
Причиной спленомегалии может стать бактериальная инфекция, протекающие в острой или хронической форме. Увеличение селезенки наблюдается при таких острых состояниях:
- сепсис;
- милиарный туберкулез;
- заболевания из группы тифо-паратифозных, возбудителями которых являются микроорганизмы Salmonella.
Кроме того, спленомегалия отмечается при хроническом течении сифилиса, бруцеллеза, туберкулеза селезенки. В последнем случае преимущественное поражение наблюдается только в конкретном органе, тогда как при сифилисе и бруцеллезе страдают и иные структуры.
Вирусы
Говоря о вирусных инфекциях, приводящих к увеличению селезенки, следует упомянуть корь, гепатит, краснуху и инфекционный мононуклеоз. При кори и краснухе тело покрывает сыпь, патологические изменения наблюдаются дополнительно в лимфоузлах.
Вирусы гепатита поражают преимущественно печень, селезенка страдает вторично. Она, являясь иммунным органом, обеспечивает усиленную борьбу с возбудителем и увеличивается при гепатите в хронической форме.
Развитие инфекционного мононуклеоза, вызываемого вирусом Эпштейна-Барр, связано с поражением не только селезенки, но и печени, лимфоузлов на шее.
Простейшие
Протозойные инфекции наиболее распространены в тропических странах. Чаще всего спленомегалию вызывают малярия и лейшманиоз. В первом случае патологические процессы затрагивают не только селезенку, но и прочие органы.
При лейшманиозе страдает также печень, возможно тяжелое поражение кожи. Еще одним протозойным заболеванием, распространенным не только в южных широтах, является токсоплазмоз — при этой патологии страдает нервная система. Часто токсоплазмоз протекает бессимптомно.
Спленомегалия регистрируется при острой форме инфекции.
Паразиты и грибки
Наиболее опасные, с точки зрения поражения селезенки, паразиты (гельминтозы) – это эхинококкоз и шистосомоз. Из грибковых заболеваний, являющихся причинами спленомегалии, стоит отметить гистоплазмоз (он сопровождается дополнительным поражением легких) и бластомикоз (страдает также кожа).
Инфекции, глистные инвазии, а также абсцессы и участки инфаркта в органе вызывают воспалительное увеличение селезенки. В таком случае признаки спленомегалии следующие:
- высокая температура тела (39-40˚С, иногда вплоть до 42˚С при тифе, малярии, лейшманиозе, гистоплазмозе, бластомикозе, эхинококкозе);
- рвота, тошнота;
- иногда диарея;
- боль в левом подреберье;
- болезненная пальпация селезенки.
Впрочем, помимо воспалительного, увеличение селезенки может быть и невоспалительным. Для него характерна такая клиническая картина:
- нормальные показатели температуры тела или незначительное ее повышение (не выше 37,5˚С);
- невыраженная, слабая боль при пальпации селезенки;
- тянущие дискомфортные ощущения в левом подреберье;
- быстрое наступление насыщения во время еды, поскольку селезенка сдавливает желудок.
Невоспалительная спленомегалия наблюдается при разных видах анемии, нарушениях обмена веществ врожденного или приобретенного характера, портальной гипертензии, циррозе Пика (захватывающем, помимо печени, сердце и легкие), лейкозах, лимфомах, миелофиброзе и аутоиммунных процессах (ревматоидный артрит, системная красная волчанка, узелковый периартериит).
Поскольку клиническая картина при невоспалительной спленомегалии неспецифична и достаточно смазана, для выявления патологии-причины требуется полная комплексная диагностика, включающая как лабораторные, так и инструментальные методы исследования.