Возможные осложнения
Возможные осложнения при постановке диагноза заключаются в сложности определения причин болезненности вследствие поколачивания.
Негативные ощущения могут возникать из-за:
- сбоя в работе селезенки, печени;
- травм;
- гинекологических заболеваний;
- панкреатита;
- воспаления кишечника;
- гематом;
- нарушений опорно-двигательного аппарата;
- проблем с желудочно-кишечным трактом;
- доброкачественных или раковых новообразований.
Поэтому необходим анализ мочи. При указанных состояниях и патологиях он будет в норме. Состав урины меняется при заболеваниях мочевыделительной системы.
При положительном симптоме лечение и прогноз зависят от многих факторов:
- развития заболевания;
- его стадии, степени тяжести;
- сопутствующих отклонениях в здоровье (хронических патологий);
- возраста и пола пациента.
Хронические формы заболеваний требуют профилактического лечения, тогда прогноз станет более благоприятным. При опухолях и гнойных патологиях зачастую необходимы хирургические операции. Однако при этом повышаются риски летального исхода. Иногда неблагоприятный прогноз дают даже при лечении мочекаменной болезни, если конкременты все равно увеличиваются в размерах.
Если патологию не обнаружить вовремя и не начать своевременное лечение, это может привести к дополнительным проблемам со здоровьем, инвалидности, необходимости хирургического вмешательства. Тогда пораженные органы подлежат удалению, что значительно ухудшает качество жизни.
Иногда несвоевременное лечение или его отсутствие приводит к летальному исходу. Например, в случаях, когда прекращается нормальная работа почек, закупориваются мочевыводящие каналы. Это приводит к накоплению в организме токсических веществ, которые начинают отравлять весь организм.
В итоге начинают постепенно отказывать все внутренние органы, нарушается работа систем жизнеобеспечения. В запущенных случаях не смогут помочь даже врачи.
Симптом Пастернацкого – это способ выявить патологии мочевыводящей системы. Этот метод диагностики особенно важен для лежачих больных. Однако с простым «поколачиванием» симптом путать не надо. Метод Пастернацкого всегда доп?
Перкуссия и пальпация мочевого пузыря: методика проведения

Физические методы диагностики, в том числе перкуссия и пальпация мочевого пузыря, широко используются терапевтами с целью предварительной диагностики патологий этого органа. Если врач профессионально владеет техникой их проведения, то сможет получить всю необходимую информацию и сделать процедуру полностью безболезненной для обследуемого пациента.
Пальпация и перкуссия мочевого пузыря. Бимануальная пальпация почек у детей
Мочевой пузырь, как орган выделительной системы, всегда должен быть в норме.
Если появляются рези и боли внизу живота, поход по малой нужде становится проблемой (хочется часто, мочеиспускание болезненное), повышается температура, необходимо выяснить причину, чтобы не запустить возможные заболевания мочеполовой системы. В первую очередь проводится осмотр, а также перкуссия и пальпация органов брюшины.
Показанием для проведения является нарушение мочеиспускания. В медицине перкуссия мочевого пузыря — один из методов диагностики — заключается в простукивании участков тела и анализе звуков, которые появляются при этом. Эти звуки зависят от того, в какой среде они распространяются. Метод перкуссии точен только при больших объемах мочи в мочевом пузыре.
Техника выполнения
Положение пациента — лежа на спине. Перкуссия проводится сверху вниз от пупка к лону. Палец-плессиметр ставится параллельно животу, другой рукой наносятся по нему легкие удары при постепенно снижении на 1—2 см. Дно мочевого пузыря определяется появлением притупления. Нормой считается нахождения полного мочевого пузыря на 2—3 см над лобковой костью.
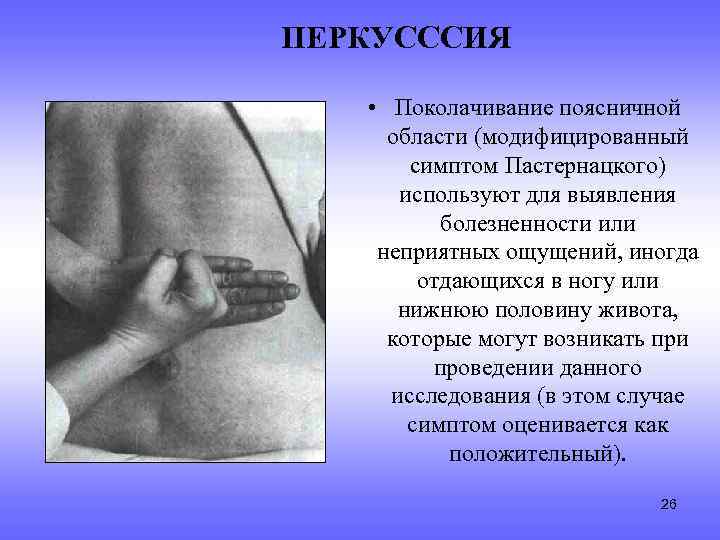
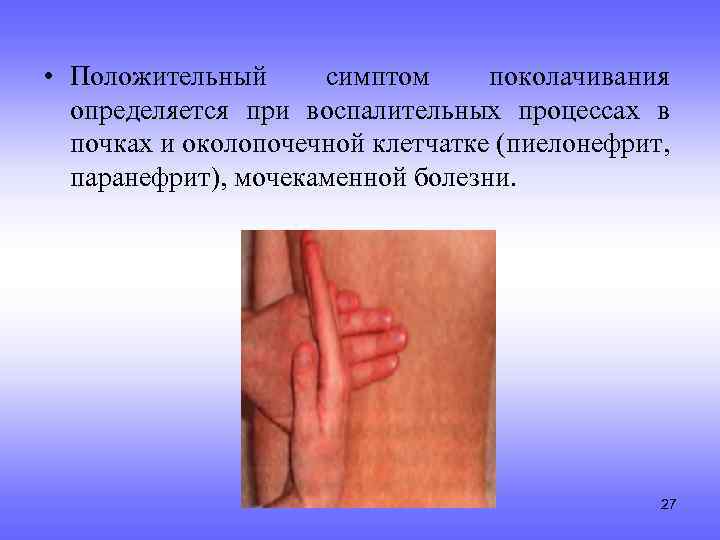
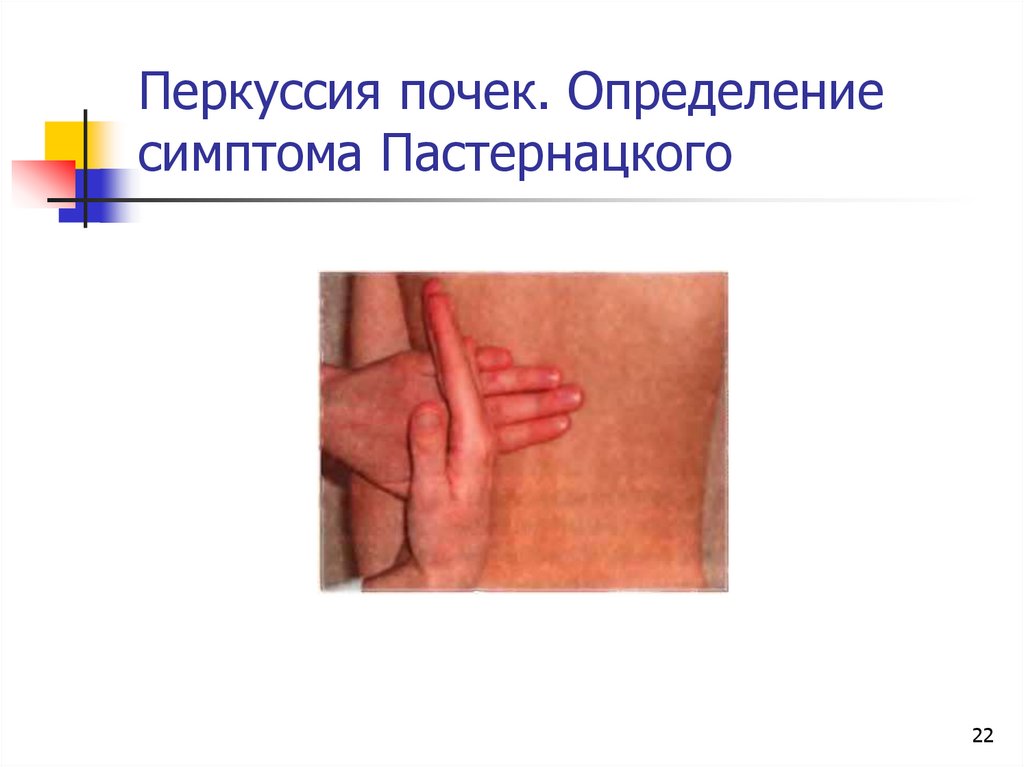
Для диагностики некоторых заболеваний используют «симптом Пастернацкого». При этом пациент должен стоять или сидеть. Для определения симптома, проводится перкуссия в области 12-го ребра по направлению к позвоночнику.
Если появляется боль, он считается положительным, боль резкая — резко положительным, слабые болевые ощущения — слабо положительным. Отсутствие боли указывает на отрицательный «симптом Пастернацкого».
При мочекаменной болезни, заболеваниях мочевого пузыря он — положительный.
Описание и методика проведения пальпации мочевого пузыря
Метод пальпации основан на ощущениях, которые испытывает пациент во время надавливания на тот или иной орган тела.
Дает первичную информацию о состоянии мочеполовых органов, прощупывая живот в области размещения органов брюшины, можно определить, насколько напряжены брюшные мышцы.
Он часто использовался, когда не было современного диагностического оборудования (УЗИ, рентген и томографии). Но и в наше время пальпация позволяет определить подвижность органов брюшной полости, их форму и размер, плотность.
Как проводится?
Для исследования органов мочеполовой системы применяется глубокая пальпация. Когда мочевой пузырь пустой и без патологий, его тяжело нащупать, поэтому перед походом к врачу нужно его опорожнить.
Пальпация проводится так: пациент ложится на спину, на кушетку, и врач осторожно надавливает рукой на низ живота. Пациент должен описывать свои ощущения — где болит, какая боль? Сначала касания доктора легкие, потом он применит более сильные надавливания в области пупка, чтобы ощупать контуры мочевого пузыря
Пациент должен описывать свои ощущения — где болит, какая боль? Сначала касания доктора легкие, потом он применит более сильные надавливания в области пупка, чтобы ощупать контуры мочевого пузыря.
Особенности проведения у женщин
Существуют некоторые особенности проведения этого метода диагностики относительно женщин.
Чтобы не перепутать мочевой пузырь с маткой при беременности или при наличии опухоли в ней, пальпация осуществляется дважды — когда он полный и когда пустой.
При наполнении он прощупывается в виде тугого грушевидного органа, что есть нормой. Даже если надавливания доставляет боль — это не всегда означает наличие заболевания.
Тактика врача после выявления положительного симптома Пастернацкого
После обнаружения положительного симптома Пастернацкого врач назначает дополнительное обследование и, получив их результаты, ставит диагноз и назначает лечение.
В терапии мочекаменной болезни используются:
- консервативные методы, которые подразумевают купирование боли при почечной колике, расширение мочеточников и форсированный диурез для изгнания камня, профилактическое назначение противовоспалительных средств для предупреждения пиелонефрита;
- при камнях, сформированных из солей уратов, возможно применение препаратов с растворяющим действием;
- эндоскопические способы извлечения камней;
- метод ударно-волновой литотрипсии;
- оперативное лечение при осложнениях (анурии, перекрытии мочевыводящих путей, почечном кровотечении).
Воспалительные и гнойные процессы в почках и околопочечной клетчатке требуют незамедлительного применения сильных антибиотиков группы:
- пенициллинов,
- цефалоспоринов,
- фторхинолонов.
Возможно понадобится вскрытие гнойника с промыванием полости антисептическими растворами. При аутоиммунном воспалении (гломерулонефрит) назначают:
- препараты цитостатической группы;
- высокие дозы кортикостероидов.
В зависимости от результатов диагностики определяется дальнейшая тактика ведения пациента
Начальные проявления почечной недостаточности лечат с помощью строго ограничительной диеты (минимум белка, отсутствие соли), компенсации электролитного и кислотно-щелочного состава крови. Необходимо вовремя принять решение об использовании гемодиализа. Метод позволяет сохранить жизнь пациентам.
Тактический подход к лечению опухолей почек зависит от их происхождения и результатов биопсии. За небольшими доброкачественными новообразованиями, не имеющими тенденции к быстрому росту, просто наблюдают. Если опухоль раковая, то ее следует удалить как можно раньше. Объем оперативного вмешательства зависит от поражения почки, степени распространенности процесса на лимфоузлы и окружающие органы.
В случае неоперабельной стадии, назначают симптоматические средства. Как видим, выявление симптома Пастернацкого до настоящего времени имеет значение в диагностике и организации последующего лечения.
Общая информация
Симптом Пастернацкого назван по имени российского врача Ф.И. Пастернацкого, который разработал метод пальпаторного обследования, позволяющий диагностировать ряд заболеваний почек.
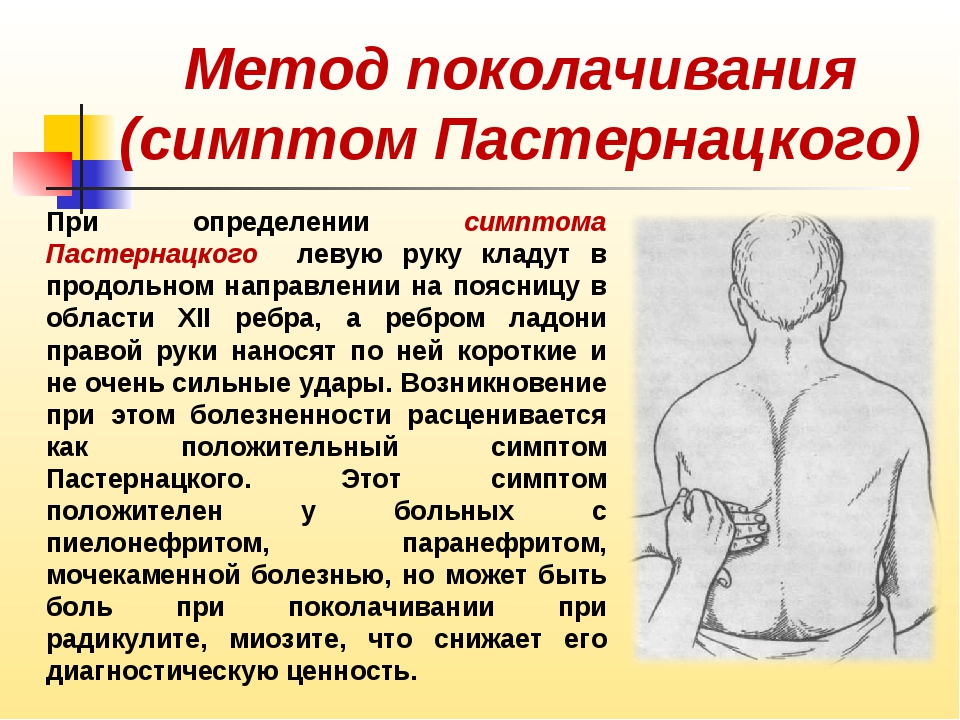
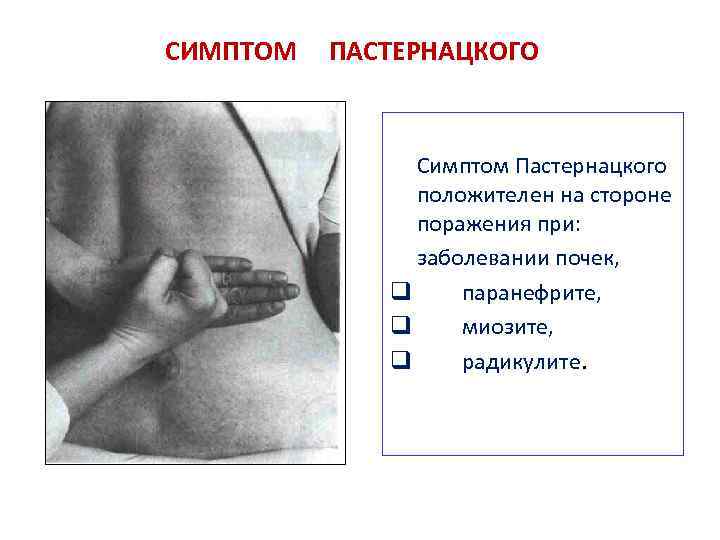
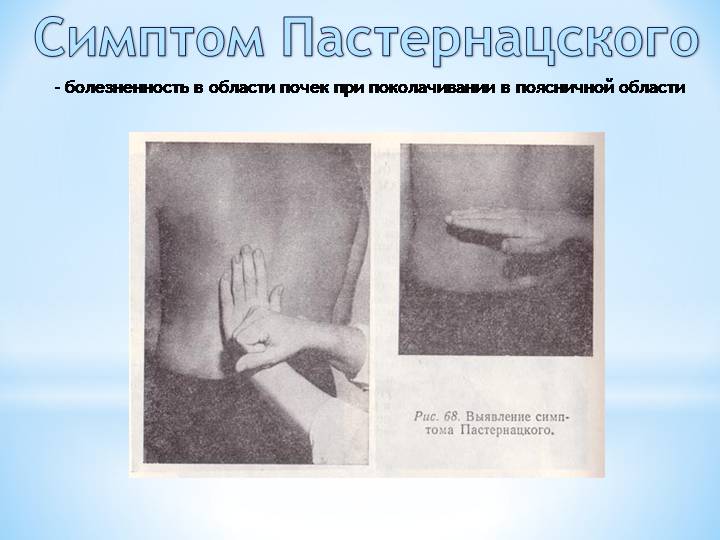
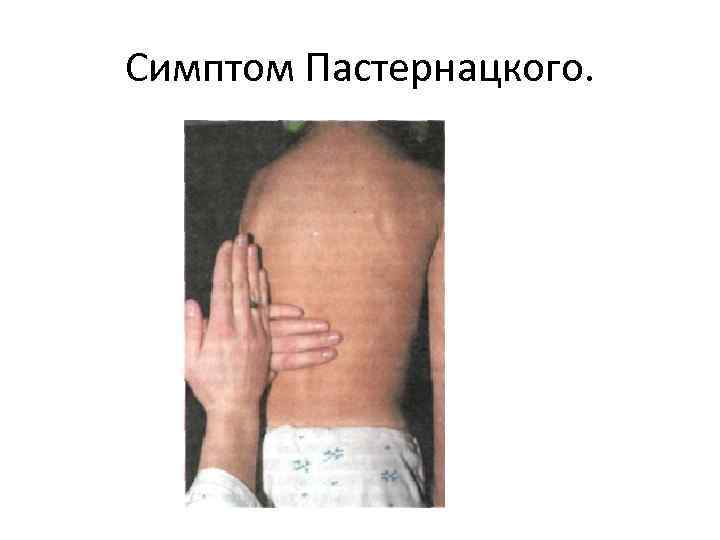
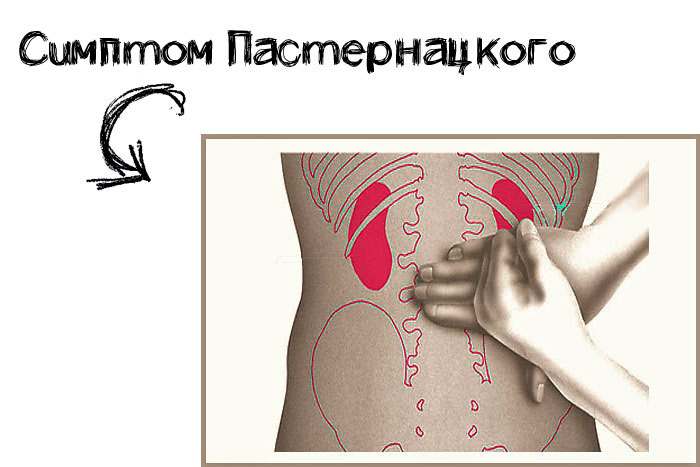
Симптом Пастернацкого выявляется методом постукивания по пояснице в области проекции почек. Описано три способа проведения:
- Пациент стоит или сидит. Доктор размещает свою ладонь на его пояснице и легко ударяет по ней кулаком второй руки.
- Пациент сидит. Доктор без сильного давления постукивает пальцами по области, находящейся на границе поясницы и нижнего края двенадцатого ребра.
- Пациент лежит на спине. Доктор заводит руку ему под спину, размещает ее на области почки и делает несколько толчков.
Все манипуляции проводятся с обеих сторон. Если из-за постукиваний боль в одной или двух почках усиливается, врач отмечает симптом Пастернацкого положительный справа, слева или с обеих сторон. Если пациент не ощущает дискомфорта, то симптом Пастернацкого отрицательный.
Классическая методика обследования по Пастернацкому включает проведение анализа мочи после пальпации. При положительном симптоме он показывает появление или кратковременное увеличение уровня эритроцитов. Без этого признака болезненность при постукивании (симптом поколачивания) может указывать не только на заболевания почек, но и на патологии костно-мышечного аппарата или ЖКТ.
Симптомы
Основной симптом при тестировании – боль. Она может быть слабой, умеренной, средней, острой. В последнем случае она характерна для спазмов, перемещении конкрементов. Резкие боли только с одной стороны (с обеих – редко) встречаются при гнойном воспалении (апостематозном нефрите), поражении околопочечной клетчатки.
Слабая боль плюс «чистая» моча указывают на ложноположительный симптом Пастернацкого. Он наблюдается при неправильном расположении внутренних органов, небольших опухолях, не обостренном хроническом воспалении.
На необходимость проведения диагностики указывают некоторые симптомы:
- пожелтение кожных покровов и слизистых оболочек;
- появление отечности в ногах, на лице, его одутловатость;
- боли в поясничной области (это основной признак инфекционных заболеваний – пиелонефрита, гидронефроза);
- частые головные боли;
- хронический пиелонефрит характеризуется сразу несколькими симптомами – высокой температурой, гипертонией, сильным переутомлением;
- повышение температуры;
- общая слабость;
- боли, разливающиеся по позвоночнику (при этом высокой температуры и онемения не наблюдается);
- ухудшение цвета и запаха мочи;
- уменьшение количества выделяемой урины.
Однако даже при отсутствии болей во время простукивания не может свидетельствовать об отсутствии заболеваний. Они могут находиться в латентной форме и проявиться намного позже.
Техника выявления симптома
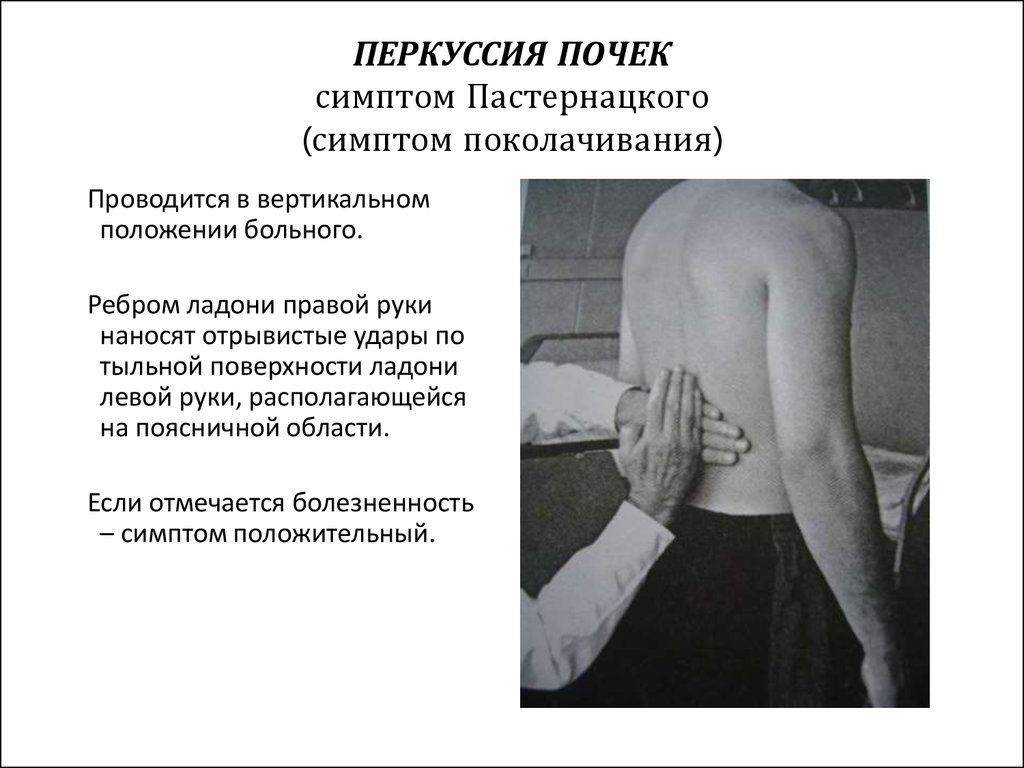
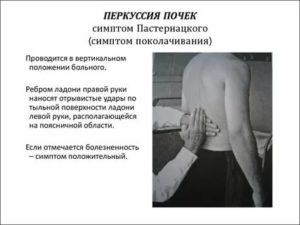
Врачам рекомендуется использовать 3 варианта классического приема. Они зависят от положения пациента, его общего состояния:
- если больной может стоять или сидеть, то врачу рекомендуется положить ладонь одной руки на поясничную область и провести несколько несильных ударов кулаком или ребром ладони другой руки по тыльной поверхности кисти;
- если пациент только сидит, то врач может постучать пальцами по зоне проекции почек (на границе нижнего ребра и поясничных мышц);
- при положении исследуемого человека на спине доктору следует подвести руку под область поясницы и сделать несколько толчков.
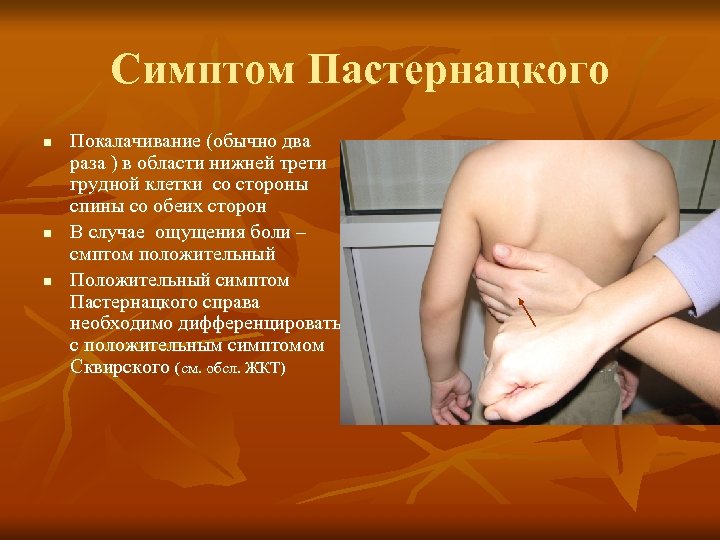
Все варианты включают обязательное двухстороннее применение. Это позволяет выявить отличия в реакции со стороны каждой почки. При осмотре детей поколачивание проводится легким пальцевым постукиванием.
Постукивание можно производить ребром ладони
Стадии и степени
Отрицательный симптом с двух сторон указывает на скрытое течение патологии и требует дополнительной диагностики. Положительным считается тест, если во время врачебных манипуляций появляются неприятные ощущения в области ребер. Особенно если в биоматериале присутствует увеличение концентрации эритроцитов и лейкоцитов.
После диагностики пациент мочится в стерильную емкость. Если вибрация от ударов спровоцировала попадание в урину выщелоченных эритроцитов – указывает на положительный симптом Пастернацкого. Чтобы удостовериться в этом, тестирование проводят со стороны левой и правой почки, выявляя реакцию пациента.
Когда обследуют детей, постукивание проводят подушечками пальцев. Однако в таком возрасте симптом Пастернацкого появляется редко, обычно с одной стороны. Гломерулонефрит можно исключить, если ребенок недавно перенес грипп, инфекционные заболевания носа, горла.
Во время менструации женщинам тестирование не проводят. Положительный правосторонний симптом у дам встречается при опущении почек. Иногда может развиваться после родов годами. Опухоли почек чаще диагностируются у мужчин. Тогда симптом Пастернацкого будет право- или левоположительным.
Симптом Пастернацкого – это не самостоятельный диагностический метод, так как дает мало информации. Главное преимущество диагностики – ее можно проводить у лежачих пациентов, когда более сложное обследование невозможно либо затруднено.
При положительном симптоме боль будет ощущаться слева, справа, с обеих сторон плюс эртроцитурия. Это часто указывает на наличие мочекаменной болезни. Как трактуют результаты в зависимости от локализации боли.
При положительном симптоме:
- слабом – в области почек ощущения неясные;
- при среднем боль терпимая, умеренная;
- резко положительный – ощущения настолько сильные, что больной морщится, вскрикивает;
- с обеих сторон – боль возникает слева и справа, что указывает на серьезное поражение почек.
Симптом Пастернацкого
Отрицательный двусторонний не всегда свидетельствует об отсутствии заболеваний. Если в моче нет красных телец, то требуется дополнительная диагностика. Причиной боли может быть не мочевыводящая система.
Иногда отрицательный симптом указывает на опущение почек. Болезненность при простукивании может возникать вследствие имеющихся почечных заболеваний либо при тазовой дистопии (смещении органов за область поясницы).
Когда необходимо обратиться к врачу
К врачу необходимо обратиться сразу, как только появились боли в области почек, поясницы, тазовой области. Также тревожной симптоматикой становится изменение цвета, запаха мочи и уменьшение ее выделения, недержание урины. Поводом для обследования является нарушение показателей нормы состава мочи и крови, появление при мочеиспускании крови.
Первичный осмотр проводит терапевт, затем с результатами анализов пациента направляют к урологу. Если причина появления симптомов кроется в текущих заболеваниях, то больной проходит обследование у соответствующего врача (онколога, хирурга, травматолога и т.д.).
Также необходимо обратиться к терапевту при появлении любых заболеваний мочевыделительной системы, новообразований, болей в спине.
Лечение положительного симптома Пастернацкого
В зависимости от природы заболевания, выделяют разные группы препаратов для лечения. Так, для полного выздоровления необходимо точно установить диагноз и назначить необходимое комплексное лечение.
С помощью антибиотиков лечится пиелонефрит, основные из них: пенициллин, аминогликозид, цефалоспорин, фторхинолон. Дополнительно назначаются препараты утоляющие боли, воспаления, а также мочегонные препараты для очищения почек.

Лечение паранефрита и апостематозного нефрита требует в повышенных дозах приема антибиотиков. Когда медикаменты не в силах помочь, следует провести операцию для вскрытия гнойников.
При мочекаменной болезни – нефролитиазе, больному необходимо придерживаться диеты, она зависит от самого вида конкрементов. Для лечения данной болезни, применяются препараты ускоряющие процесс отхождения камней – тамсулозин, нифедипин. Если же камни не выводятся самостоятельно, тогда применяются такие процедуры как: литотрипсия ударно-волновая, уретроскопия, чрескожная нефролитотомия или операция.
Лечение опухолей обусловливается их видом. Так небольшие доброкачественные образования не поддаются терапии, если они не беспокоят пациента. Их удаляют лишь в случае жалоб пациента. Иногда раковые опухоли удаляют вместе с почкой. При неоперабельных случаях назначают противоопухолевое медикаментозное лечение.
Расшифровка анализа
Результат теста считается положительным, если при проведении осмотра пациент ощущает сильные болевые ощущения, а в анализе урины повышено количество эритроцитов. В случае если отмечается только боль, то потребуется проведение дополнительных исследований.
В зависимости от степени выраженности болевых ощущений итог может быть слабовыраженным, средневыраженным и острым. В первом случае врачи считают, что результат анализа ложноположительный и назначают ультразвуковое исследование или другие анализы.
При остром пиелонефрите боль очень сильная и во время постукиваний пациент обязательно должен об этом сказать. В некоторых случаях при врожденных патологиях итог анализа носит отрицательный характер. При ложноположительном результате болевые ощущения могут свидетельствовать о наличии других заболеваний (печени, селезенки и т.д.).
Единственно правильная методика проведения
Существует великое множество методов исследования почек, однако именно симптом Пастернацкого остается первым и самым важным способом определения заболеваний. При неправильном проведении симптома можно получить ложный положительный или отрицательный результат, что негативно скажется на лечении, которое принимает пациент. В стационарах в настоящее время симптом поколачивания проверяют в двух положениях: сидя и лежа, что гарантирует максимально достоверный результат. Доктор или медицинская сестра устанавливают ладонь на области поясницы в проекции почек с одной стороны, а второй рукой, сжатой в кулак, производит удары умеренной силы по своей ладони. При появлении сомнений в местоположении боли пациент должен сдать анализ мочи.
Болезненные признаки пациентов
Внешний вид пациента – на лице и на ногах образуются отеки. Кожа лица имеет желтый оттенок.
Боль в области поясницы – основной показатель при инфекционных недугах – пиелонефрит, и гидронефроз – разлад оттока мочи.
Повышенная температура, слабость и головные боли – это признаки сбоя обмена веществ и активация воспалительного процесса. Ухудшение запаха и цвета мочи, а также количества ее выделения.
Если же симптом Пастернацкого негативен (то есть отсутствуют боли при диагностике), конечно нельзя считать что у пациента могут быть полностью здоровые почки. Так как некоторые недуги могут быть в латентной форме и не проявляться преждевременно. Потому для более эффективной диагностики используют:
- Анализ крови и мочи.
- Рентгенологические исследования.
- Ультразвуковые исследования.
Особенности диагностики
На практике врачи различают симптомы Пастернацкого и «поколачивания», когда не прослеживается увеличения количества эритроцитов в моче.
Положительный симптом «поколачивания» может быть при таких патологиях как:
- травмы почечных структур при ушибах, ранениях;
- сосудистой ишемии с отделением некротизированных тканей;
- патологии околопочечной клетчатки (паранефрите);
- болезнях костно-мышечной системы;
- заболеваниях органов пищеварения (особенно кишечника);
- у женщин при хроническом воспалении придатков, кистозно-измененных яичниках.
Заболевания позвоночника тоже дают положительную реакцию на поколачивание
Для подтверждения связи симптома «поколачивания» или Пастернацкого с конкретными заболеваниями необходима углубленная диагностика. В нее входят:
- полный сбор анамнеза;
- анализ крови общий, биохимические тесты на сахар, белок, азотистые вещества, электролиты, ферменты поджелудочной железы, печени;
- анализы мочи, включая общее исследование, микроскопию осадка, проведение проб по Нечипоренко и Зимницкому, определение белка, сахара, билирубина;
- ультразвуковое сканирование органов брюшной полости и почек;
- рентгенографические методики с обзорными снимками, томограммами, контрастированием мочевыделительных путей;
- цистоскопия;
- магниторезонансное и компьютерное исследование;
- биопсия подозрительных участков тканей для исключения злокачественного разрастания.
Эти исследования оцениваются в совокупности и позволяют получить более достоверную информацию о состоянии почек и других мочевыделительных структур, их функциях, наличии патологии в соседних органах.