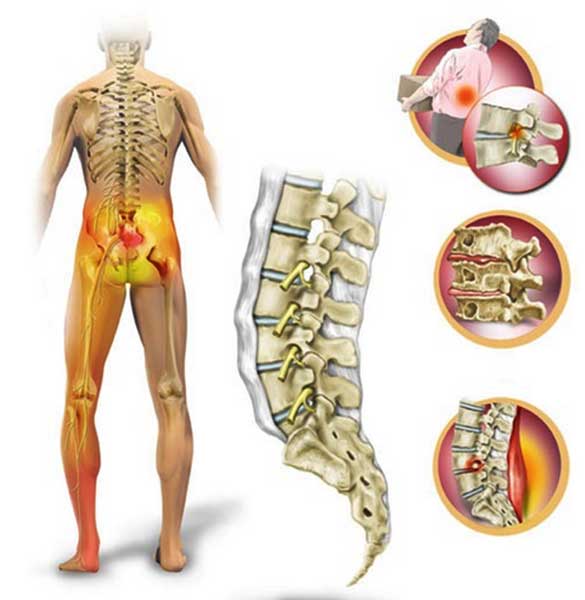
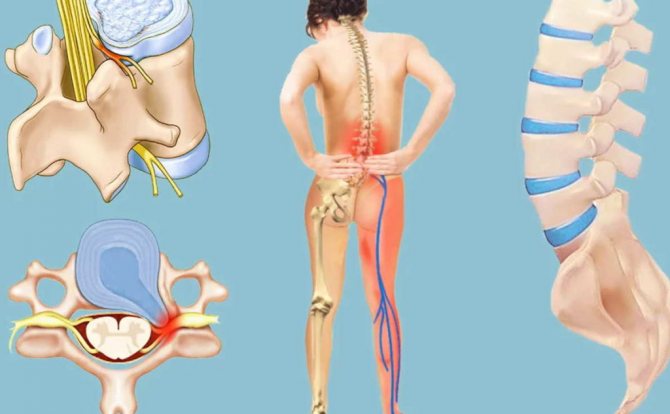
Причины и факторы, провоцирующие люмбоишиалгию каковы причины люмбоишиалгии
Патогенез патологии следующий: болевой синдром появляется при раздражении нервов в результате их сдавливания, травмирования, воспаления.
Болевые импульсы могут усиливаться, когда мышечная ткань в зоне поражения становится напряженной, нарушается ее питание, появляются узлы и бугорки.
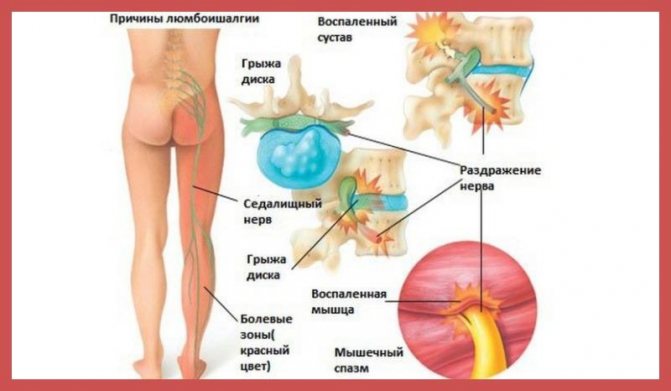
Наиболее часто причиной возникновения люмбаго с ишиасом становятся:
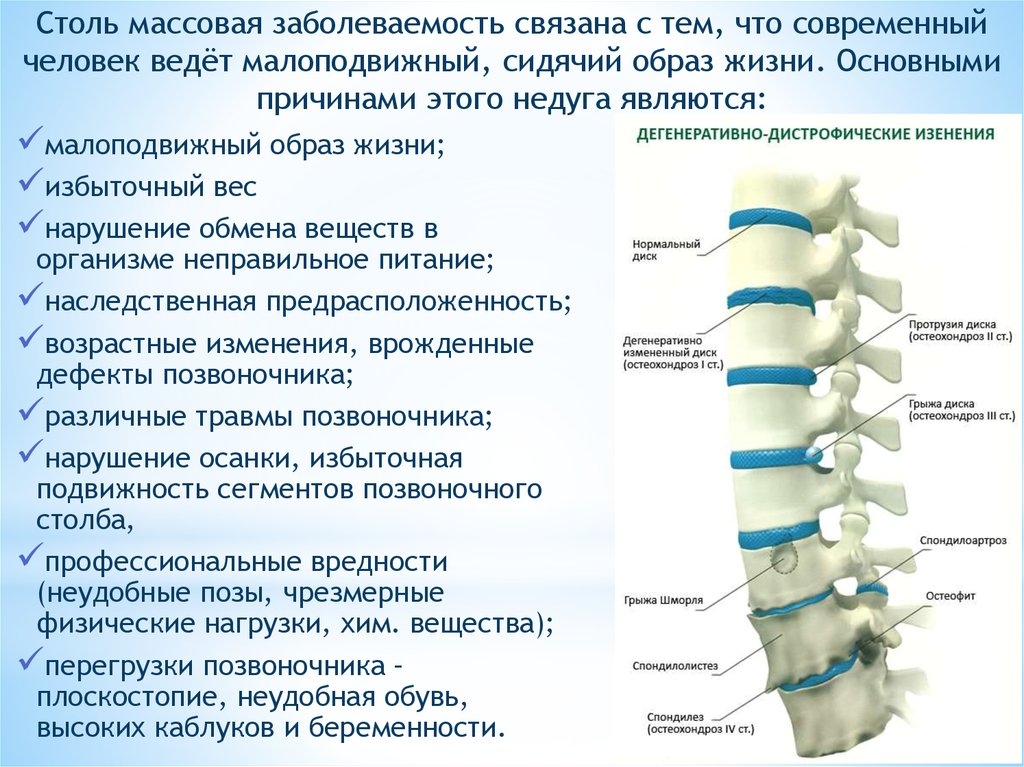
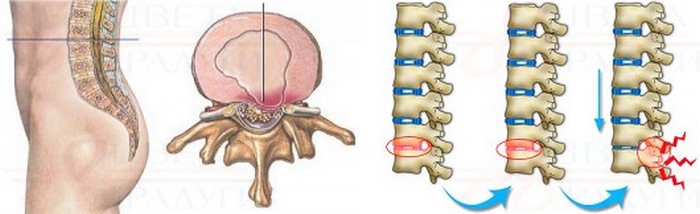
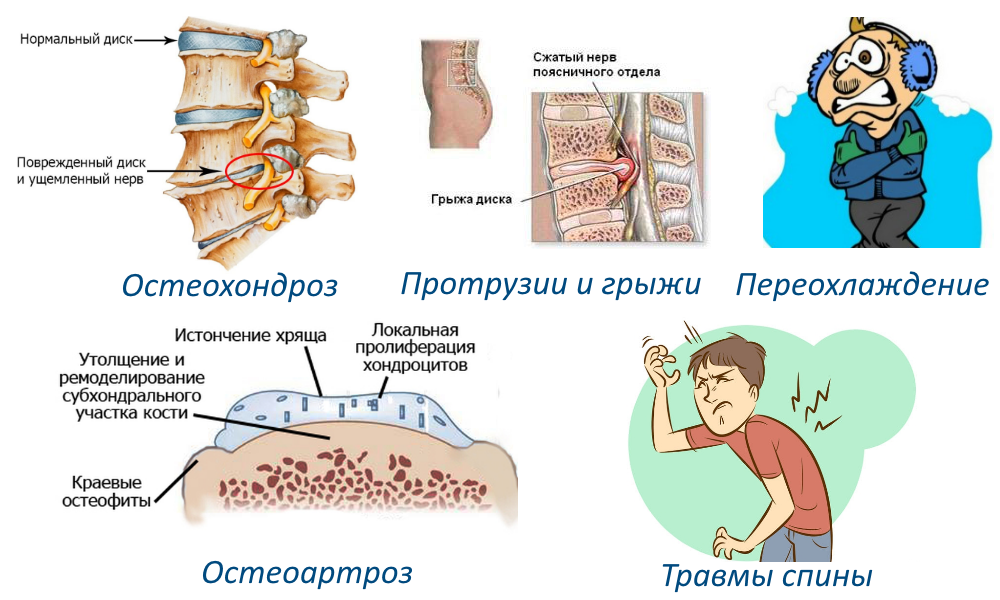
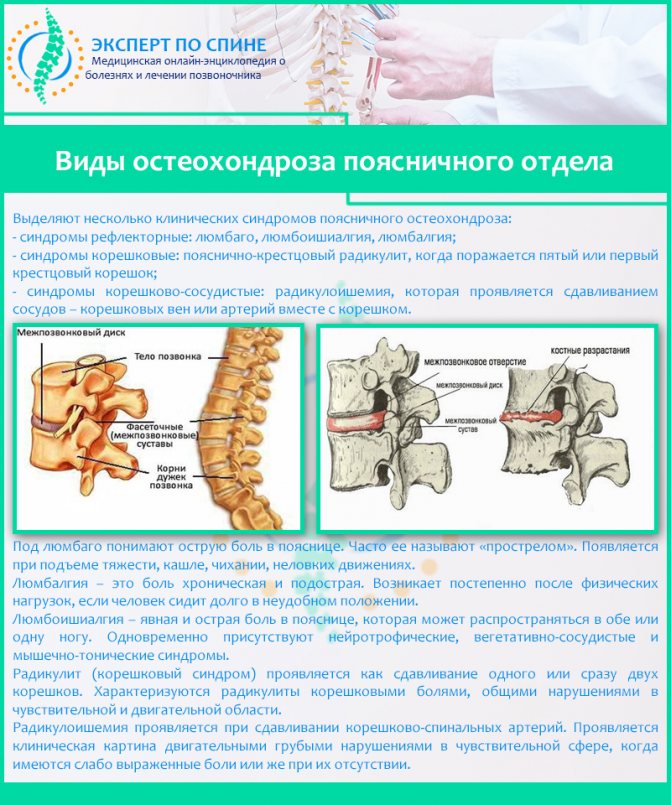
Остеохондроз позвоночника и стадии его прогрессирования — дисфункция отдельных сегментов, грыжи и протрузии дисков, формирование костных остеофитов. Артроз межпозвоночного диска. Остеопороз позвоночника и тазовых костей. Сколиоз, спондилит позвоночника. Врожденные аномалии позвонков. Опухоли, абсцессы в области поясницы. Заболевания внутренних органов, чаще — связанные с опухолевыми процессами. Болезни, затрагивающие крупные сосуды, приводящие к нарушению кровообращения в зоне поясницы. Поражение мышц, тазобедренного сустава. Травмы поясницы или тазобедренного сустава, послеоперационные осложнения, неудачные инъекции в эпидуральное пространство. Ревматизм, системные патологии соединительной ткани. Тяжелые инфекционные заболевания с поражением нервных стволов. Идиопатическая люмбоишиалгия (без определенной причины).
Факторы, провоцирующие появление синдрома люмбоишиалгии:
дегенеративные возрастные процессы в позвоночнике, пожилой возраст; ожирение; беременность, особенно — многоплодная; частые стрессы, депрессии; нарушения осанки; занятия тяжелым трудом; переохлаждения.
Симптомы люмбаго с ишиасом
Чаще всего первые приступы возникают на фоне прогрессирования остеохондроза. Острый синдром люмбаго с ишиасом выражен очень резко, хронические явления — более смазано, периодически активизируясь и затухая.

Основные симптомы люмбоишиалгии:
сильная, постепенно или быстро нарастающая боль в пояснице (острая, простреливающая, жгущая, пульсирующая); распространение боли на одну или обе ягодицы, ноги до внутренней стороны коленных суставов или ниже — до пятки через икроножную мышцу; локализация болей — внутри мышц, редко — ближе к поверхности кожи; ощущение жара, сменяющееся ознобом; иногда — повышение температуры тела; кожный зуд по ходу нерва; ограничение подвижности поясницы; бледность кожных покровов, их «мраморность», холодность; усиление болей при попытке сменить положение (часто человеку приходится замирать в неудобной позе — выгнув спину назад или вперед), при наступании на ногу; в тяжелых случаях — потеря контроля над мочеиспусканием, дефекацией.
Продолжительность приступа правосторонней или левосторонней люмбоишиалгии может варьировать от пары минут до 24 и более часов. Нередко дискомфорт исчезает спонтанно, как и начинается.
Повторение приступа может произойти быстро (например, в тот же день) или не появляться месяцами.
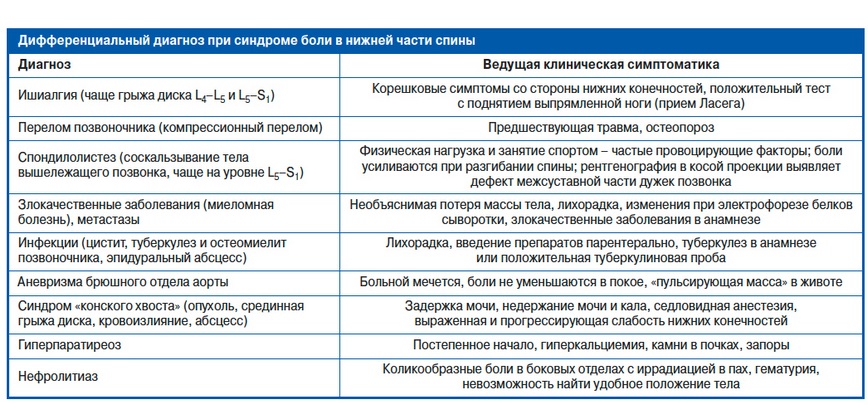
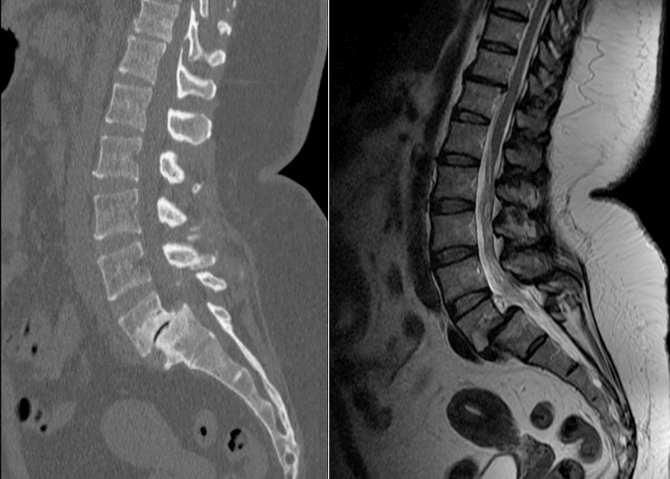
Диагностика люмбаго с ишиасом. Как диагностируется люмбоишиалгия?
Методы обследования пациента при подозрении на люмбаго с ишиасом:
Рентгенография позвоночника. МРТ или КТ позвоночника, тазобедренного сустава, сосудов. Денситометрия. УЗИ, МРТ органов брюшины. Анализы крови на маркеры инфекционных и аутоиммунных заболеваний (например, ревматоидный фактор).
Устраняем потенциальные причины
Правильно начинать лечение люмбоишиалгии поясничного отдела с устранения потенциальных причин развития данной патологии. Стоит уточнить, что люмбоишиалгия как результат компрессии седалищного нерва, может развиваться на фоне следующих заболеваний:
- дегенеративные дистрофические изменения в хрящевых тканях межпозвоночных дисков пояснично-крестцового отдела позвончого столба (остеохондроз);
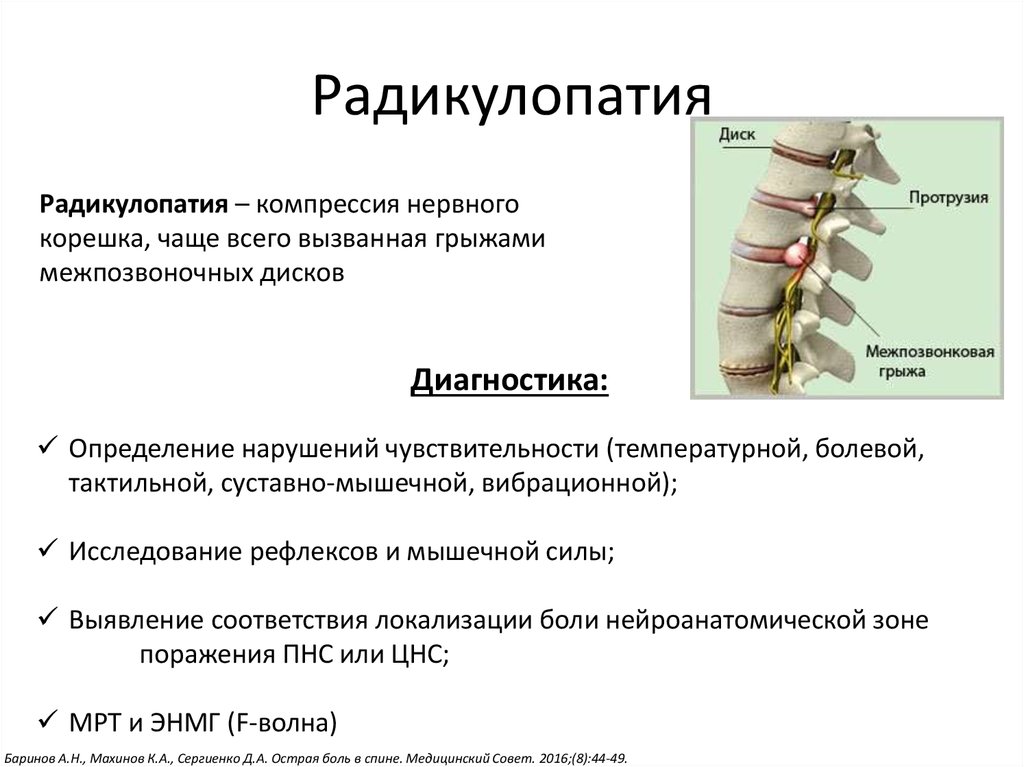
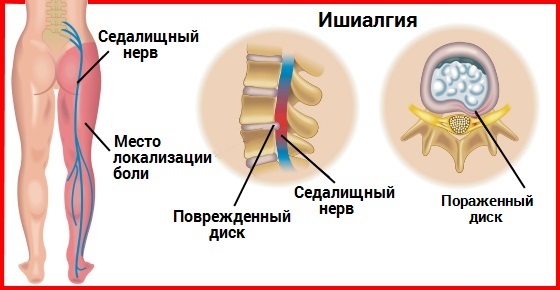
- осложнения остеохондроза, такие как протрузия, экструзия или межпозвоночная грыжа диска;
- стеноз спинномозгового канала;
- нестабильность положения тел позвонков и их смещение по типу антелистеза или ретролистеза;
- искривление позвончого столба и нарушение осанки со смещением тел позвонков и межпозвоночных дисков;
- чрезмерное напряжение мышечного волокна, в том числе на фоне миозита или фибромиалгического синдрома;
- разрушение межпозвоночных фасеточных и дугоотросчатых суставов (спондилоартроз);
- деформирующий остеоартроз подвздошно-крестцовых сочленений костей;
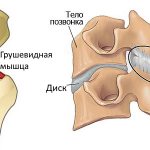
- туннельный синдром грушевидной мышцы;
- воспалительные и опухолевые процессы в месте прохождения седалищного нерва.
Лечение люмбоишиалгии поясничного отдела позвоночника опытный врач всегда начинает с подробного расспроса пациента. Он собирает данные анамнеза, оценивает состояние организма в целом. Затем дает индивидуальные рекомендации. Они могут затрагивать следующие аспекты:
- решение проблемы с лишним весом, поскольку каждый избыточный килограмм создает чрезмерную нагрузку на хрящевые ткани позвончого столба и провоцирует их преждевременное разрушение;
- правильная организация с точки зрения эргономики спального и рабочего места, поскольку именно этот фактор может быть решающим в разрушении хрящевой ткани межпозвоночных дисков;
- ведение активного образа жизни с регулярным оказанием достаточного количества физической нагрузки на мышечный каркас спины;
- отказ от курения и приема алкогольных напитков;
- решение вопроса о переводе на легкий труд, если выполнение профессиональных обязанностей связано с подъемом и переносом тяжестей;
- организация рационального питания и употребления достаточного количества чистой питьевой воды в сутки.
Очень важно при проведении синдрома люмбоишиалгии устранить действие негативного фактора
Обратите внимание, что лечить нужно само заболевание, а не болевой синдром. От правильного выбора методики во многом зависит прогноз развития заболевания
Если сделаете ставку неверно, то в будущем это может привести вас на хирургический стол по поводу удаления секвестрированной грыжи диска. В крайних случаях при серьёзной степени стеноза спинномозгового канала возможно развитие паралича нижних конечностей. При этом гарантирована инвалидность. Так что ен стоит рисковать своим здоровьем и работоспособностью. Выбирайте для себя только безопасные и эффективные способы лечения синдрома люмбоишиалгии.
Симптомы люмбоишиалгии
Люмбоишиалгия часто характеризуется наличием одного или нескольких симптомов из нижеприведенного списка:
- Постоянная боль только в одной ягодице или в одной ноге (редко может ощущаться в обеих ногах);
- Боль усиливается в сидячем положении, при кашле, чихании или смехе, при отклонении туловища назад;
- Ощущение жжения и покалывания в ноге;
- Слабость, онемение, сложно даются движения ногой или стопой;
- Постоянная боль в одной ягодице;
- Острая боль, при которой сложно вставать и ходить.
Люмбоишиалгия может варьироваться от редких и раздражающих приступов до постоянной боли, приводящей к ограничению жизнедеятельности. Специфические симптомы люмбоишиалгии также сильно варьируются по типу, локализации и выраженности, в зависимости от того, каким заболеванием они вызваны.
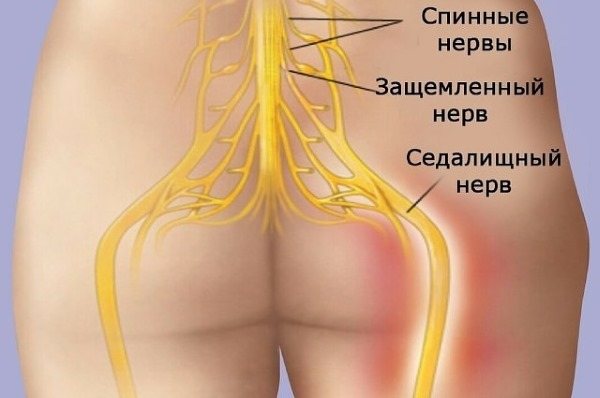
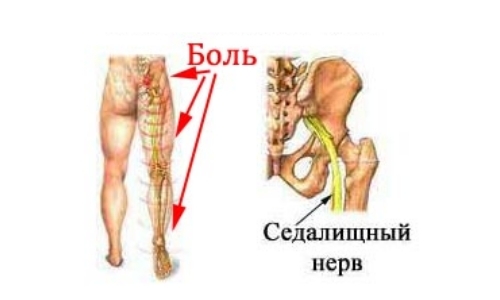
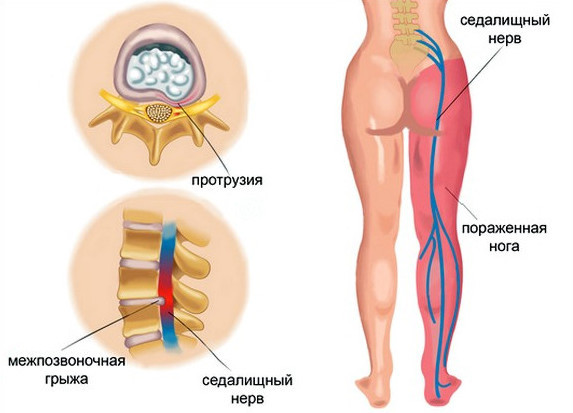
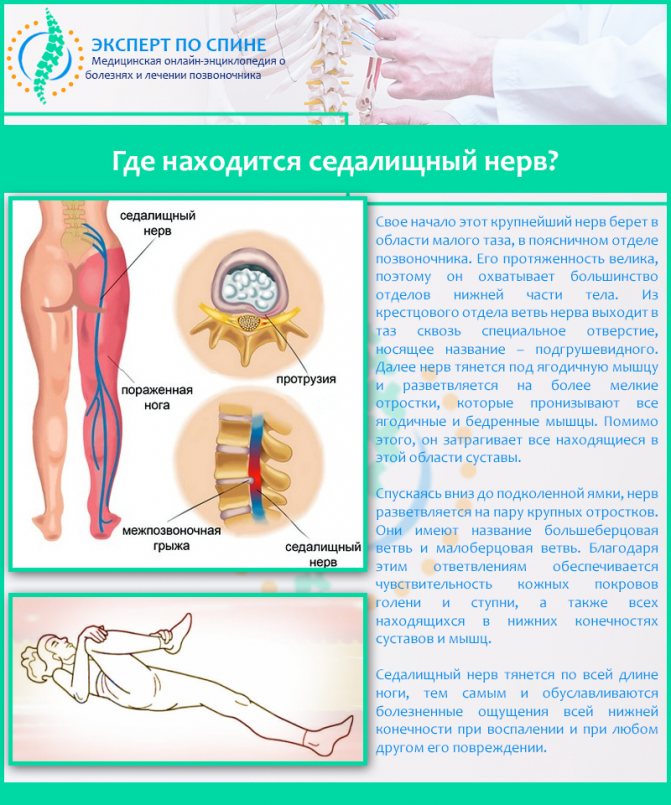
Симптомы люмбоишиалгии появляются тогда, когда задевается и раздражается седалищный нерв. Седалищный нерв представляет собой самый толстый нерв нашего тела, состоящий из отдельных нервных корешков, выходящих из спинного мозга в поясничном отделе позвоночника на уровне третьего поясничного сегмента (L3). Седалищный нерв иннервирует поясничную область, бедра, ягодицы и проходит по всей длине ноги, включая стопу и пальцы стопы.
Симптомы люмбоишиалгии (боль в ноге, онемение, покалывание, слабость, боль, иррадиирующая в стопу) различны и зависят от того, какой из нервных корешков оказался защемленным. Например, защемление на уровне пятого поясничного сегмента (L5) может вызвать слабость при выпрямлении большого пальца ноги или слабость в лодыжке.
Распространенность люмбоишиалгии наиболее высока среди людей среднего возраста. Люмбоишиалгия редко возникает до 20 лет, вероятность ее возникновения достигает пика на пятом десятке и затем снижается.
Обычно люмбоишиалгия не появляется после какой-то конкретной травмы, а постепенно развивается со временем.
Превалирующее большинство людей, страдающих люмбоишиалгией могут почувствовать себя лучше уже после нескольких недель или месяцев и избавляются от боли с помощью нехирургических методов лечения. Но иногда боль может быть ярко выраженной и мешать нормальной жизнедеятельности пациента. Существует несколько симптомов, при наличии которых требуется немедленное врачебное вмешательство. К ним относятся прогрессирующие неврологические симптомы (например, слабость в ноге) и/или потеря контроля за процессами мочеиспускания и/или дефекации. Эти симптомы могут говорить о наличии у пациента редкого заболевания — синдрома конского хвоста.
Классификация и разновидности
Люмбоишиалгия может протекать в нескольких формах, каждая из которых классифицируется по различным признакам.
По степени и характеру распространения болей патология может быть односторонней (боль отдает в ягодицу и ногу только с одной стороны) или двухсторонней, когда больной жалуется на болезненные ощущения в обеих конечностях.
 Боль может отдавать только в одну ногу или сразу в обе
Боль может отдавать только в одну ногу или сразу в обе
По особенностям течения выделяют острую люмбоишиалгию, возникающую впервые, и хроническую, которая длится дольше 12 недель и проявляется регулярными рецидивами под воздействием неблагоприятных факторов.
Основная классификация люмбоишиалгии проводится по патогенетическим особенностям и механизму развития.
Виды люмбоишиалгии
| Разновидность | Характеристика и описание |
|---|---|
| Мышечно-тоническая (миофасциальная). | Главная причина миофасциальной люмбоишиалгии – нарушение тонического напряжения мышц. В основе патогенетического механизма – мышечный спазм, который приводит к сдавливанию и защемлению кровеносных сосудов и нервных пучков, а также нарушению циркуляции крови и лимфы. Нарушение мышечной моторики характерно не только для заболеваний опорно-двигательной системы, но и для патологий внутренних органов, например, пищеварительного тракта. |
| Нейродистрофическая. | Нейродистрофическая люмбоишиалгия всегда является следствием миофасциальной формы заболевания. Сдавленный корешок воспаляется, что приводит к изменению трофических свойств и нарушению питания нервных окончаний. Способствует дистрофии нервных клеток и компрессия кровеносных сосудов, по которым к нервным окончаниям поступают питательные вещества, необходимые для регулирования нервно-мышечной передачи. |
| Вегето-сосудистая. | При данной форме люмбоишиалгия сочетается с острым нарушением кровообращения в сосудах дистальной части позвоночника и нижних конечностях, что клинически проявляется выраженной парестезией (онемение, покалывание), а также чувством жара или озноба в области поясницы. |
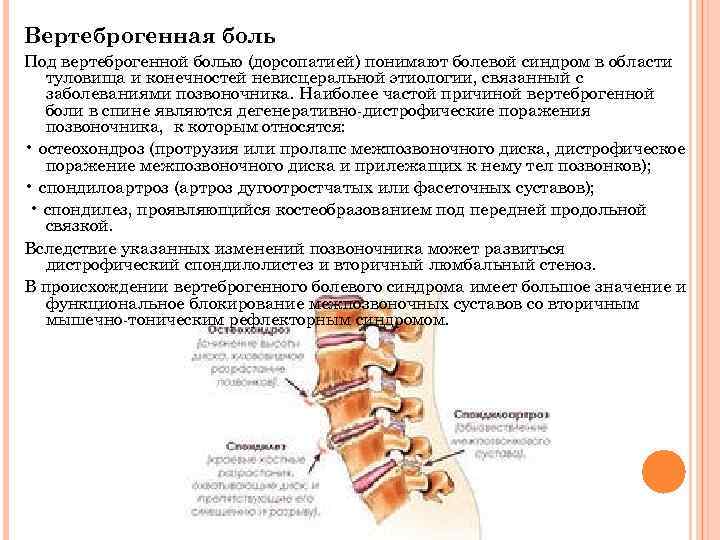
Отдельно нейрохирурги выделяют вертеброгенную форму, которая развивается на фоне заболеваний позвоночника (вертеброгенный означает «идущий от позвоночника»). Это могут быть как патологии межпозвоночных дисков, так и дегенеративные изменения в костных структурах и суставах позвоночника. Лечение вертеброгенной люмбоишиалгии невозможно без коррекции основного заболевания.
Лечение люмбоишиалгии в домашних условиях
В большинстве случаев лечение люмбоишиалгии проводится амбулаторно, в домашних условиях. Единственный случай, когда может потребоваться экстренная госпитализация в хирургический стационар – это секвестрирование грыжевого выпячивания пульпозного ядра. Если произошло его отделение в полость спинномозгового канала, что могут развиваться парезы и параличи нижних конечностей, недержание мочи и кала или напротив, отсутствие мочеиспускания и опорожнения кишечника. Это состояние может угрожать жизни и здоровью пациента. Поэтому при секвестрированной пояснично-крестцовой грыже, осложнённой люсбоишиалгией, требуется стационарное лечение. Вероятнее всего, в такой ситуации без хирургического вмешательства будет не обойтись.
Эффективное лечение люмбоишиалгии в домашних условиях можно проводить без использования фармакологических препаратов. Большинство из них представляют собой угрозу состоянию межпозвоночных дисков и других тканей человеческого организма.
Например, использование миорелаксантов для купирования мышечного спазма и перенапряжения приводит к тому, что быстро увеличивается размер межпозвоночной грыжи или наблюдается усиление протрузии диска. Дело в том, что напряжение мышц – это компенсаторный эффект. Таким образом организм обеспечивает защиту корешковых нервов и поврежденных хрящевых тканей межпозвоночных дисков от сдавливания соседними телами позвонков. Если лишить мышцы способности напрягаться, то защита пропадает и произойдет катастрофа.
Противовоспалительные нестероидные препараты часто назначают для купирования болевого синдрома. Да, они позволяют на несколько часов убрать боль. Но при этом они нарушают процессы кровоснабжения и приводят к тому, что хрящевая ткань начинает разрушаться еще быстрее.
Мы рекомендуем проводить лечение люмбоишиалгии крестцового отдела позвоночника под контролем со стороны опытного мануального терапевта, невролога или вертебролога. Эти специалисты обладают достаточным уровнем профессиональной компетенции для того, чтобы разработать индивидуальный курс лечения для пациента.
Обычно в него входят следующие виды воздействия:
- остеопатия и массаж- они позволяют быстро и безопасно восстановить нарушенный процесс микроциркуляции крови и лимфатической жидкости, обеспечивают улучшение эластичности и проницаемости всех мягких тканей, окружающих позвоночный столб;
- лечебная гимнастика обеспечивает равномерное распределение нагрузки на мышечный каркас спины и активизирует работу отдельной мускулатуры;
- кинезиотерапия купирует спазм мышечного волокна, нормализует его тонус и капиллярное кровоснабжение;
- лазерное воздействие запускает механизм восстановления нарушенной целостности фиброзных дисков;
- физиотерапия активирует обменные процессы, обеспечивает отток лишней жидкости, улучшает общий тонус организма;
- иглоукалывание используется для воздействия на биологически активные точки на теле человека для решения многих задач (обезболивание, регенерация, усиление кровообращения и т.д.).
Выбор подходящей методики осуществляется лечащим врачом. Самостоятельно заниматься лечением люмбоишиалгии не рекомендуется. Таким образом можно причинить вред своему здоровью. Подыщите кинику мануальной терапии по месту жительства.
Имеются противопоказания, необходима консультация специалиста.
Лечение люмбоишиалгии
В неврологии устранение острой боли в спине проводится на фоне мероприятий, направленных на борьбу с ее первопричиной: межпозвоночными грыжами, пояснично-крестцовым остеохондрозом и т. д.  
Лечение люмбоишиалгии проводит врач невролог или вертебролог
В острой стадии болевого приступа важно организовать больному качественный уход.  
Постельное место должно быть жестким, упругим; для купирования боли назначаются анальгетики, а в особо сложных случаях применяются блокады — уколы с обезболивающими и противовоспалительными компонентами, которые вводятся непосредственно в болезненный очаг
 
Хорошим обезболивающим эффектом обладают местные раздражающие процедуры (использование перцового пластыря, отвлекающих методик, растираний).  
При неэффективности терапевтического лечения используется вытяжение позвоночника. Рекомендованы физиотерапевтические процедуры (грязевые ванны, иглорефлексотерапия, лечебный сон, массажные сеансы, мануальная терапия).
В комплексную терапию люмбоишиалгии, как правило, включают противовоспалительные средства, миорелаксанты, спазмолитики, препараты для улучшения микроциркуляции. Положительное влияние на самочувствие пациента оказывает прием витаминов, которые способствуют восстановлению тканей, регенерации и питанию хрящевых структур позвоночного столба.
Отличным обезболивающим и общеукрепляющим действием в подострый период болезни обладает лечебный массаж
При люмбоишиалгии особое внимание уделяется области поясницы и крестца. При систематическом разминании этой зоны удается улучшить кровоток, восстановить метаболизм в позвоночном столбе и замедлить прогрессирование остеохондроза
Если физиотерапия и медикаментозное лечение перестают действовать или неэффективны, назначается оперативное лечение.  
Показаниями к его проведению являются: симптомы сдавления спинного мозга; тазовые нарушения и нижний парапарез; тяжелый болевой синдром, не поддающийся консервативному лечению. Чаще всего рекомендуется проводить хирургическое лечение межпозвоночных грыж. В ходе операции поврежденный диск могут удалить частично или полностью. Возможно проведение дискэктомии, микродискэктомии и эндоскопической дискэктомии. При тотальных вмешательствах применяется пластика поврежденного межпозвоночного диска.
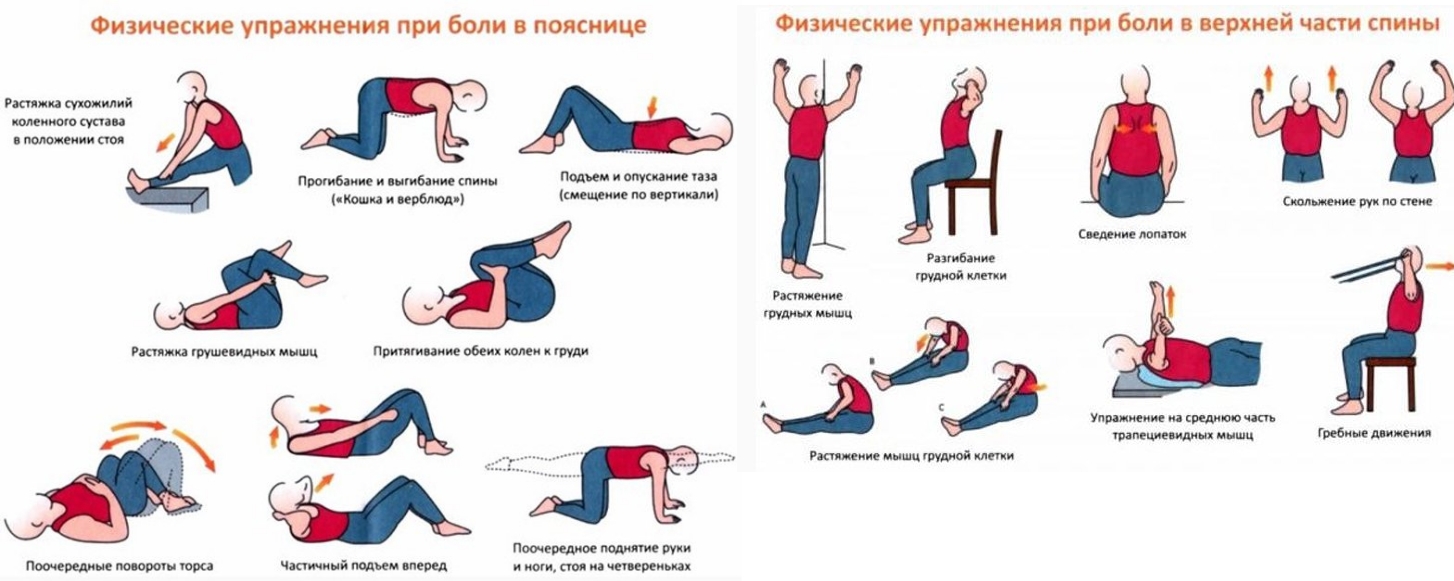
При частых рецидивах поясничной боли рекомендованы специальные гимнастические упражнения. Они позволяют укрепить мышцы, окружающие позвоночный столб, что значительно сокращает риск смещения позвонков и повышает их устойчивость к физическим нагрузкам.  
Лечебную физкультуру рекомендуется проводить в медицинском учреждении, под руководством опытного врача ЛФК. Не имея знаний в области ЛФК, не стоит экспериментировать с неизвестными упражнениями, так как при одном неловком движении можно растянуть мышцы, спровоцировать появление воспалительного процесса и усилить признаки межпозвоночных грыж. Постепенно пациенты привыкают к ритму, в котором выполняют упражнения, осваивают новые приемы и подходы, чтобы после выписки из стационара или прекращения активного периода лечения продолжить применять лечебную физкультуру, но уже без посторонней помощи.
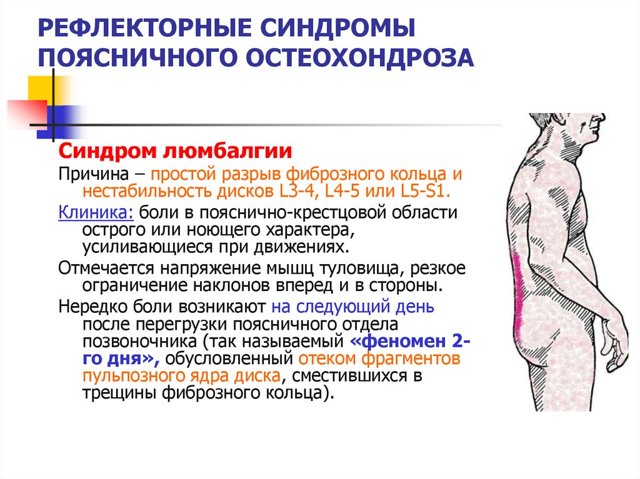
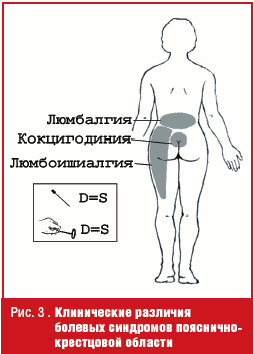
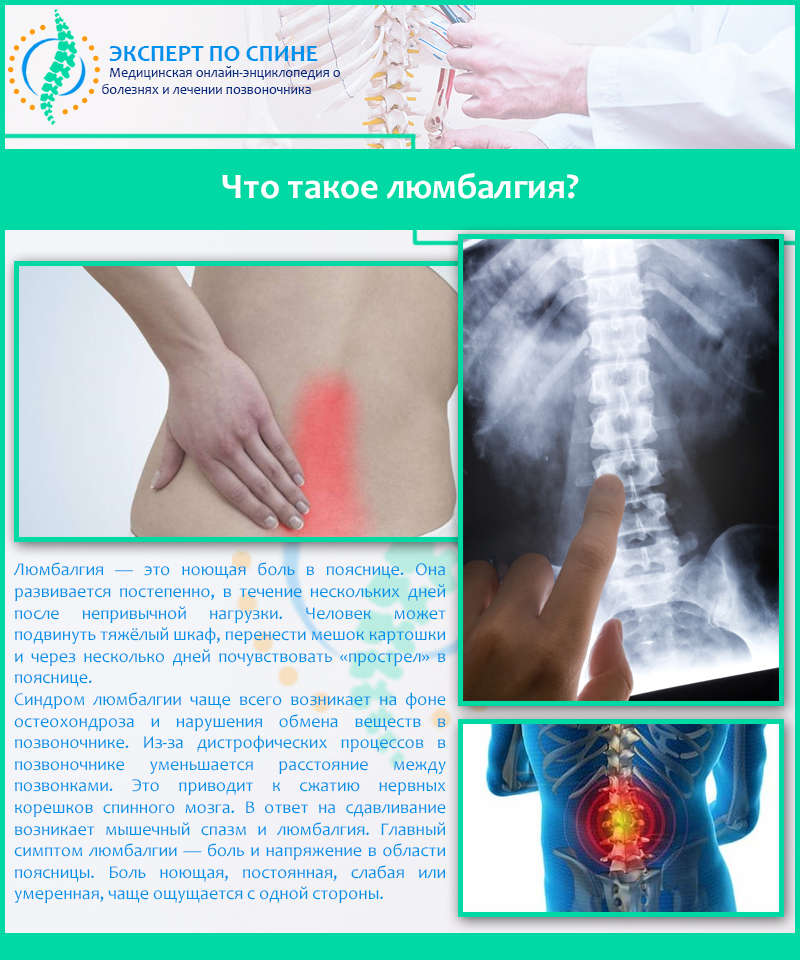
Что такое люмбалгия?
Люмбалгия, или спондилогенная люмбалгия – собирательный термин, обозначающий локальную болезненность в поясничной области. Среди всех болей в спине, болевой синдром, развивающийся в поясничной области, занимает первые позиции. У 20% всего взрослого населения земного шара периодически развивается люмбалгия.
Развитие люмбалгии может быть связано с вертеброгенными факторами, то есть заболеваниями позвоночника, и невертеброгенными причинами.
Вертеброгенная люмбалгия развивается в результате:
- Грыжи пояснично-крестцового отдела позвоночника;
- Стеноза позвоночного канала;
- Спондилолистеза;
- Нестабильности поясничного отдела позвоночника;
- После хирургических вмешательств данной области;
- При развитии возрастных дегенеративных изменений;
- При наличии опухоли позвоночника;
- Инфекционного поражения позвоночного столба;
- Травмы поясницы.
Невертеброгенная люмбалгия поясничного отдела связана с заболеваниями внутренних органов. Болевой синдром в поясничной области может быть связан с гинекологическими заболеваниями, болезнями почек, урологическими проблемами.
Интересен тот факт, что острая люмбалгия имеет прямую взаимосвязь между уровнем социального положения, образования, временем работы и образом жизни пациентов.
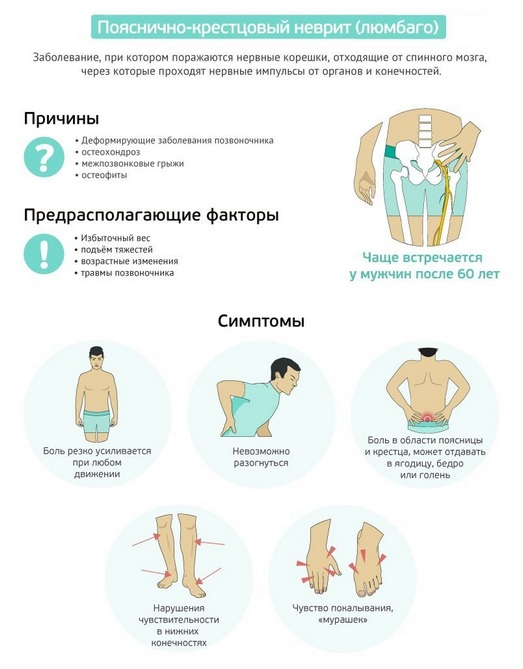
Многие пациенты путают два термина: люмбалгия, или люмбаго, и люмбоишиалгия. В первом случае возникает резкая, точечная болезненность, которую чаще всего провоцирует какой-то фактор: кашель, чихание, поднятие тяжестей. Если же боль начинает иррадиировать, то говорят о люмбоишиалгии.
Объективно при люмбалгии можно выявить сплощение физиологического поясничного лордоза, а также болезненность при пальпации паравертебральных точек. Симптомы натяжения выражены слабо.
Для поясничной люмбалгии характерно развитие двух основных синдромов:
- Синдром Левингстона, при котором формируется контрактура в области треугольника многораздельной мышцы, появляется ощущение стянутости и тупая боль;
- Синдром Соля-Вильямса, при котором развиваются те же изменения, но дополнительно присоединяется невозможность сделать глубокий вдох, так как резко усиливается боль в данной области.
Болевой синдром «люмбалгия» возникает вследствие нарушения функциональности позвоночника и не является самостоятельным заболеванием. Чаще всего люмбалгия не имеет отношения к развитию серьёзных патологий и носит временный характер, проявляясь болевыми ноющими ощущениями, которые отдают в заднюю поверхность бедра и становятся сильнее при совершении физических усилий.
Со временем болевая симптоматика уходит, однако может возникнуть снова в любой момент. Для того, чтобы избавиться от неё, необходимо устранить причину, которая вызывает её.
Симптомы люмбоишиалгии
Для люмбоишиалгии характерны следующие общие симптомы:
- ограничение подвижности в поясничном отделе;
- фиксация спины в положении, при котором она слега согнута вперед;
- возникновение во время движений боли по ходу нерва;
- резкое усиление боли при внезапной перемене положения тела;
- изменение температуры и оттенка покровов ног из-за нарушения процесса кровенаполнения;
- сильная боль при попытке стать на ногу;
- боли в ноге проходят в основном по колену, ягодице, наружной поверхности бедра;
- по ходу нерва нередко возникает чувство жара, жжения, зуда или похолодания;
- боли резко усиливаются при простуде, переохлаждении, обострении хронических заболеваний, переутомлении;
- наблюдается скованность поясницы во время ходьбы, может возникнуть сколиоз;
- диагностируется симптом Минора — больной при смене положения сначала переворачивается на здоровую сторону, после чего подтягивает больную ногу.
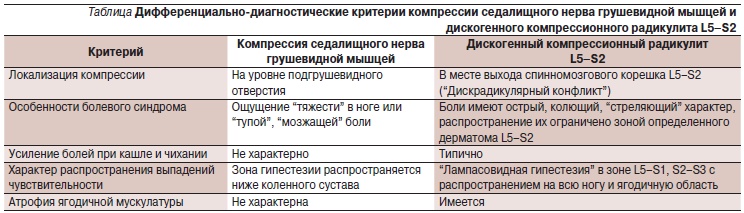
Симптомы люмбоишиалгии могут отличаться между собой в зависимости от формы. Всего выделяют четыре формы люмбоишиалгии:
- Мышечно-скелетная
Причиной возникновения этой формы заболевания может стать изолированный мышечно-тонический синдром, имеющий вертеброгенный характер. Болевые импульсы при этом обычно локализуются в капсулах межпозвонковых суставов, рецепторах фиброзного кольца, капсулах межпозвоночных дисков. Нередко причиной возникновения болей в области позвоночника становится патология фасеточных суставов. При этом кажется, что боль затрагивает нервные корешки и отдает в ногу, в результате чего возникает мышечный спазм. Таким образом боль становится причиной мышечного спазма, после которого она усиливается.
Мышцы при этом находятся в состоянии спазма, а боль отдает в ногу, но не доходит до стопы. По своему характеру боль существенно отличается от радикулярой, имеет ноющий характер, а также проявляется разной интенсивностью. Мышечно-скелетная люмбоишиалгия может возникнуть также из-за миофасциального болевого синдрома, который возникает в случае перегрузки ранее нетренированных мышц, суставной патологии, болезни висцеральных органов, аномалий развития. Симптомы патологии — спазмированные мышцы и болезненные уплотнения в мышцах.
Нейродистрофическая
Данная форма патологии возникает на фоне мышечно-тонического рефлекса. Наиболее частые ее проявления — периартроз коленного сустава, локализация боли в пояснице и ее последующее перемещение в коленный сустав. Основные отличительные признаки патологии — выраженные боли в пояснице, которые беспокоят пациента в течение нескольких лет, невосприимчивость к медикаментозному лечению, наличие на одной ноге поражения крупного сустава. У пациента с этой формой наблюдаются патологические изменения в суставах. Этим изменениям подвергаются крупные суставы: коленные, голеностопные, тазобедренные.
Нейрососудистая
Развитие патологии у большинства пациентов возникает зачастую из-за переохлаждения. У больных при этом наблюдается зябкость, онемение левой или правой ноги, боли, чувство тяжести. Во время клинического осмотра врач диагностирует вегетативные нарушения, которые проявляются сухостью кожи, изменением ее окраски, отечностью в области голени. У больных также может быть диагностирован синдром псевдоэндартериита, для которого характерна бледность пальцев.
Невропатическая
К основным клиническим проявлениям этого типа заболевания относятся:
- стреляющие боли радикулярного характера, которые отдают в икру, бедро, ягодицу, стопу, а также усиливаются при движении в поясничном отделе;
- наличие различных симптомов выпадения поврежденного корешка (выпадение или снижение сухожильных рефлексов, гипестезии, атрофии или гипотрофии мышц с формированием периферических парезов).
Обычно для постановки точного диагноза врач не ориентируется исключительно на наличие болезненных ощущений в зоне корешков. Поставить диагноз врач может при наличии симптомов выпадения поврежденного корешка. Необходимо также учитывать, что на данный вид заболевания приходится около 5% случаев.