Первая помощь при травматическом шоке
Правильно оказанная экстренная помощь может стать решающим фактором в сохранении жизни больного. Алгоритм действий должен быть следующим:
- При наличии наружного кровотечения необходимо как можно быстрее остановить кровопотерю. Когда выделяется темная венозная кровь, требуется давящая повязка, когда алая артериальная — накладывается жгут. Для этих целей используют подходящие подручные предметы: пояс, галстук, веревку и т. д.
- Очистить полость носа и рта от возможных засоров (земли, мелких обломков, рвотной массы и т. п.). Освободить шею и верхнюю часть тела от сковывающих деталей одежды, чтобы пострадавшему было легче дышать.
- По возможности обезболить. Желательно сделать укол, но можно дать рассосать таблетку любого анальгетика, имеющегося под рукой.
- Если признаки жизни отсутствуют, необходимо приступить к сердечно-легочной реанимации — искусственному дыханию и непрямому массажу сердца.
- Зафиксировать поврежденные конечности, промыть раны.
- Во избежание переохлаждения больного надо укутать (укрыть). Эта мера нужна даже при теплой погоде.
Вызывать бригаду скорой помощи следует после проведения мероприятий первостепенной важности. Или же можно попросить об этом кого-то другого, убедившись, что он выполняет просьбу
В ожидании прибытия медиков нужно следить за давлением и пульсом больного.
Что делать категорически запрещается:

- поднимать пострадавшего без достаточных оснований;
- перемещать человека с переломами до проведения иммобилизации;
- накладывать шину до прекращения видимой кровопотери;
- извлекать из раны предметы (нож, арматуру, осколок и пр.), которые потенциально могут сдерживать кровотечение;
- удалять остатки ткани с ожоговых поверхностей;
- вправлять вывихи без использования анальгетиков;
- поить при наличии ранения в живот или при подозрении на скрытое кровотечение;
- давать алкоголь, газировку или энергетик;
- предпринимать попытки перорального введения лекарств или жидкости, если больной находится в бессознательном состоянии;
- оставлять пострадавшего без присмотра.
Степени и клиника

Не всегда можно оценить тяжесть шока по травме. В случае тупой травмы живота вообще неизвестно, какие повреждения получили органы и ткани. Если времени очень мало, то врач может понять, что у пациента травматический шок, учитывая следующие симптомы:
- нитевидный пульс, тахикардия до 120 , падение давления;
- заторможенность, адинамичность;
- одышка;
- олигурия, или снижение объема мочи;
- липкий пот, влажная, холодная кожа, синюшный или бледный цвет лица, «мраморность» кожи
Если шок более легкий, (травматический шок 1 степени), то пациент в сознании, но, несмотря на одышку и тахикардию, давление поддерживается самостоятельно. Часто действия врача позволяют еще до госпитализации стабилизировать состояние пациента, и везти его в больницу без опасений.
При тяжелом травматическом шоке 3 степени пациент не имеет сил повернуть голову, он полностью безразличен к окружающему, часто имеет землистый цвет лица. Диастолическое давление может вовсе не определяться, уровень систолического менее 60, пульс достигает частоты в 140 ударов в минуту. Моча не выделяется. У таких пациентов стабилизация состояния возможна только в условиях реанимации в стационаре.
Чем опасен травматический шок?
Самый несведущий в медицине человек может понять, что после шока 1, 2 и 3 степени можно выделить и четвёртую – необратимую степень, после которой начинается агония. Такой терминальный шок определяется как травматическая глубокая или запредельная кома, с поверхностным, судорожным дыханием, очень слабым и нитевидным пульсом лишь на центральных артериях.
После этого наступает период прекращения спонтанного дыхания и остановка сердца. У реаниматологов есть 3-4 минуты, чтобы вернуть человека к жизни. Как правило, если клиническая смерть продолжается свыше 5 минут при комнатной температуре, то при оживлении на 5-6 минуте уже можно ожидать довольно грубые изменения личности, в связи с гибелью большого числа нейронов.
Конечно, при утоплении в ледяной воде, например, это время значительно увеличивается.
Для того чтобы избежать этого печального финала, нужно своевременно оказать первую помощь при шоке.
Первая помощь при травматическом шоке, алгоритм действий
Чтобы не путаться, нужно определить, что первая помощь оказывается любым лицом, кто оказался рядом. При травматическом шоке возможности простых людей сильно ограничены: нужно срочно вызвать спасателей, или «скорую помощь», следить за проходимостью дыхательных путей, и при необходимости проводить искусственное дыхание и непрямой массаж сердца. С целью улучшения кровообращения можно поднять ножной конец носилок, кровати.
Оказание первой помощи при травматическом шоке будет бесполезно при продолжении кровотечения. Особенно опасно внутреннее кровотечение, поскольку остановить его может только оперативное вмешательство. При тупой травме живота нужно положить пузырь со льдом на живот, при кровотечении из конечности наложить жгут.
Алгоритм оказания неотложной помощи при травматическом шоке похож на неотложную помощь других шоков, но имеет свои особенности. Так, например, транспортировать пациента, находящегося без сознания, можно только на жестком щите, поскольку при транспортировке на носилках при травме позвоночника может быть повреждении спинной мозг.
Коррекция волемии
Если первая задача – остановка кровотечения – решена, то тогда приступают к восполнению потери жидкости. Это можно делать в машине скорой помощи, или даже на месте происшествия.
Если у пациента не спавшиеся вены, то одновременно нужно вводить и кристаллоиды (то есть ионные растворы, например, изотоничный плазме раствор Na Cl 0,9%), и коллоидные растворы, чтобы поднять онкотическое давление белков плазмы.
Нужно помнить, что дефицит ОЦК (объема циркулирующей крови) возникает не только потому, что произошло кровотечение, но и вследствие централизации кровообращения и выхода жидкой части крови в ткани.
Адекватное дыхание
Очень хочется написать, что это – «следующий этап», но, увы, все нужно делать одновременно: восполнять дефицит объема, следить за проходимостью дыхательных путей, накладывать герметичную повязку при пневмотораксе. Можно установить воздуховод, если пациент находится без сознания, и есть риск западения языка.
Также может быть проведена еще на догоспитальном этапе интубация трахеи, с подачей кислорода, а при необходимости – ручная ИВЛ с помощью мешка Амбу.
Обезболивание
Это важнейший этап лечения шока, который позволяет снизить потребность тканей в кислороде, прервав шокогенную импульсацию из поврежденных тканей. В результате, при правильном обезболивании, восстанавливается гемодинамика, повышается давление, начинает работать почка и нормализуется капиллярный кровоток.
Существуют различные схемы анальгезии: от применения опиатов («Промедола», «Омнопона») до схем, включающих атропин и диазепам с трамадолом. Последний способ называется атаралгезия.
Иммобилизация и транспортировка пациента
Затем, используя шины для иммобилизации, щиты или матрасы, с применением мер предосторожности пациента перегружают в транспортное средство. Естественно, все эти действия можно проводить только после обезболивания, иначе можно существенно «сдвинуть» степень шока в худшую сторону
При подозрении на перелом шейных позвонков используют специальный воротник. Транспортировка должна проводиться с возможностью оказания нужной помощи, установки и смены флаконов для инфузии, возможностью проводить ручную вентиляцию лёгких.
Применение лекарственных препаратов
Еще на догоспитальном этапе, при стабилизации основных показателей, могут применяться препараты, целью введения которых будет стабилизация геодинамики. Так, для этого могут применяться глюкокортикоидные гормоны (дексаметазон).
Одним из механизмов их действия, например, является сужение вен, что помогает поддержать давление. Кроме того, гормоны тормозят перекисное окисление жиров, и, как следствие, уменьшают проницаемость мембран. Именно это действие гормонов так ценно при отеке легких, вызванных анафилактическим шоком.
Заключение
В заключение нужно напомнить, что если все сложилось удачно, и пациента удалось доставить в отделение травматологии, или в реанимацию, то это не значит, что с шоком все кончено, и теперь хирурги должны лечить собственно травму, а затем выписывать пациента.
У пациента может развиться респираторный дистресс – синдром, возникнуть диссеминированное внутрисосудистое свертывание крови (ДВС – синдром), наступить отёк головного мозга, развиться пневмония, парез кишечника, вторичная почечная и вообще, полиорганная недостаточность.
Все это должен предвидеть врач – анестезиолог-реаниматолог, который в содружестве с хирургом – травматологом и смежными специалистами, с медсестрами и санитарками (уход чрезвычайно важен), должен сделать все возможное, чтобы избежать этих осложнений.
Общие сведения
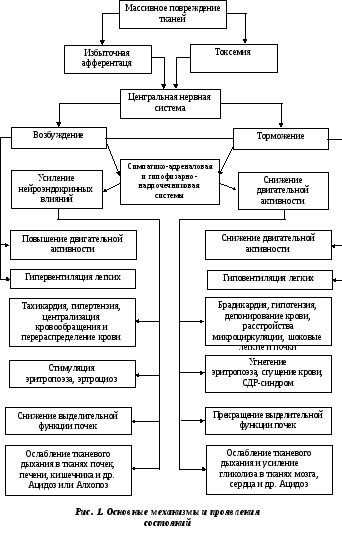
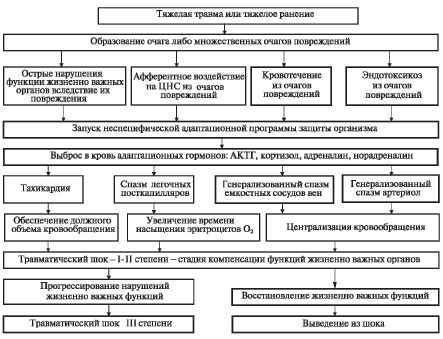
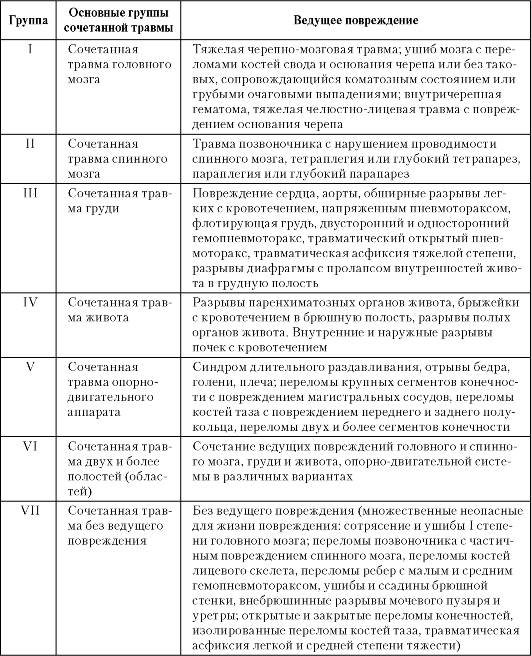
В связи с высоким ритмом жизни, работой с техникой, вождением транспорта, постоянной миграцией и активными путешествиями людей увеличивается риск травм, в том числе и тяжелых. При тяжелых повреждениях и политравме у пострадавших развивается травматическая болезнь — это совокупность изменений и реакций, которые возникают в организме с момента травмы и до ее исхода.
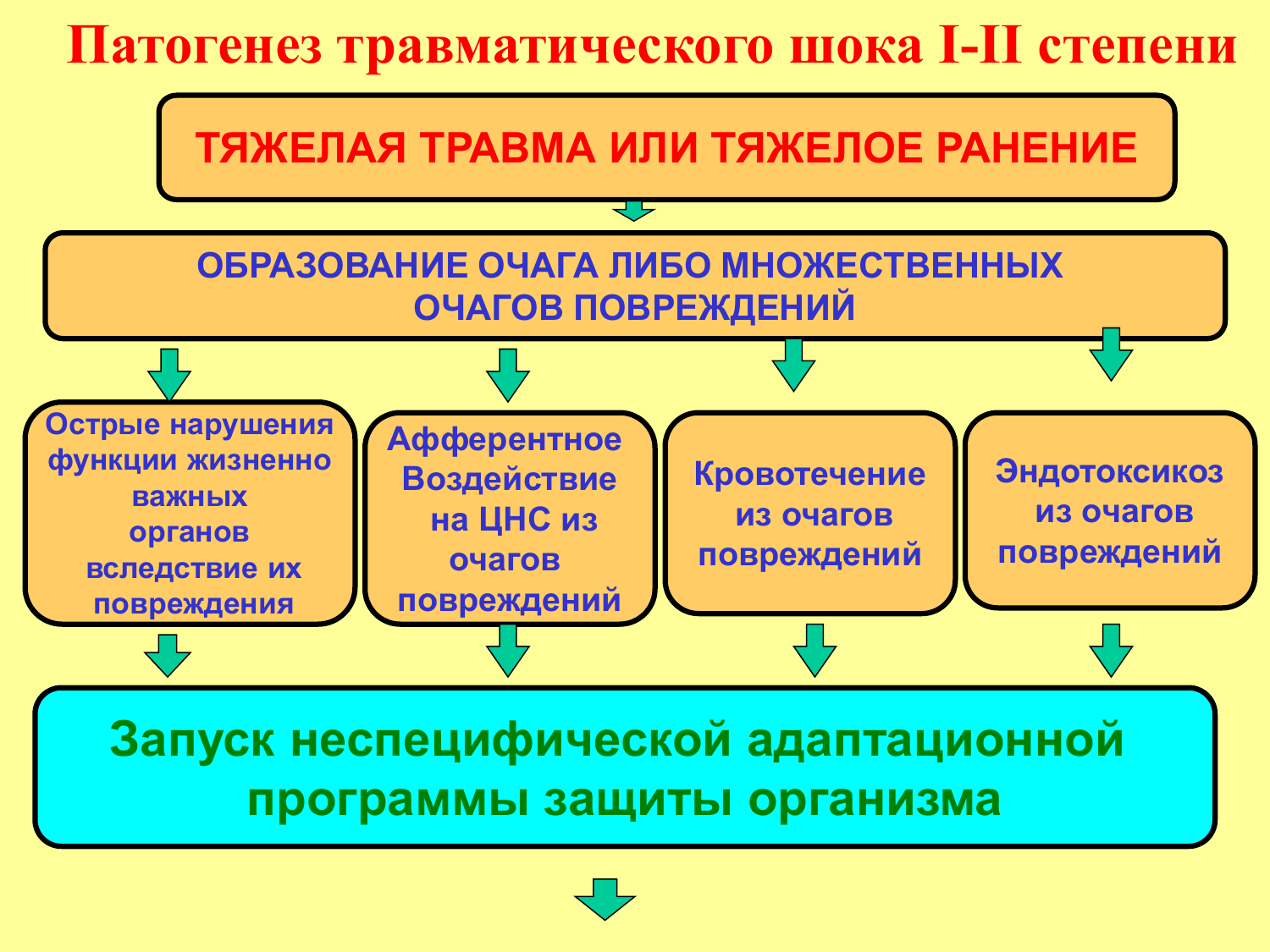
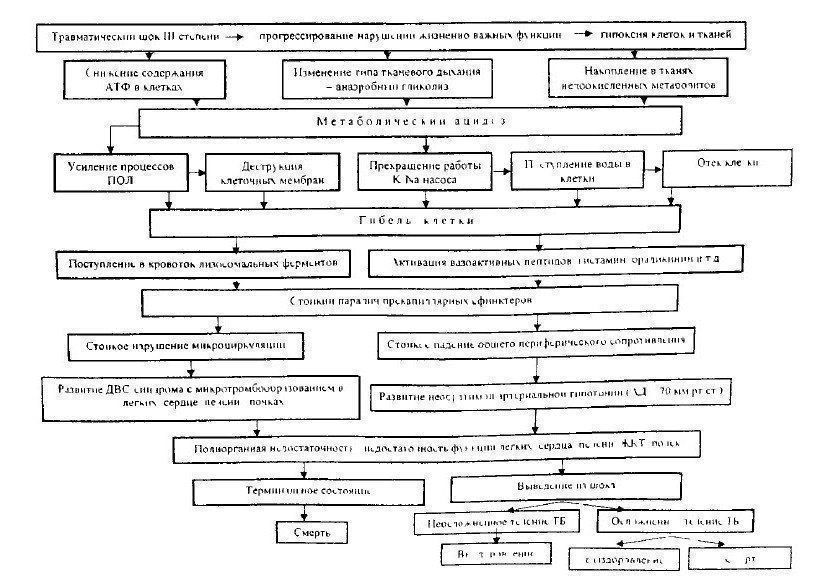
Травматическая болезнь протекает в несколько периодов. Первым из них является травматический шок (код по МКБ-10 T79.4). Это тяжёлое, критическое состояние, характеризующееся выраженными нарушениями жизненно важных функций, прежде всего кровообращения — развивается критическое снижение кровотока в тканях. Также нарушается легочный и тканевой газообмен, метаболизм в тканях, нарастает эндотоксикоз (отравление организма продуктами распада тканей).
Нарушения гемодинамики возникают в связи с развившейся на фоне кровопотери гиповолемии (уменьшение объема циркулирующей крови). У больных с тяжелой формой шока уменьшается объем жидкой части крови также за счет перехода ее в ткани (интерстициальные отеки). В связи с чем резко сгущается кровь, снижается давление, и в этих условиях почти в два раза уменьшается функция сердца, как насоса (синдром малого выброса). Таким образом, при шоке на первое место выступает синдром гипоциркуляции с нарушением перфузии тканей в ответ на механическое повреждение. Разновидностью травматического шока является ожоговый шок. Они имеют много общего в патогенезе и основных подходах к лечению.
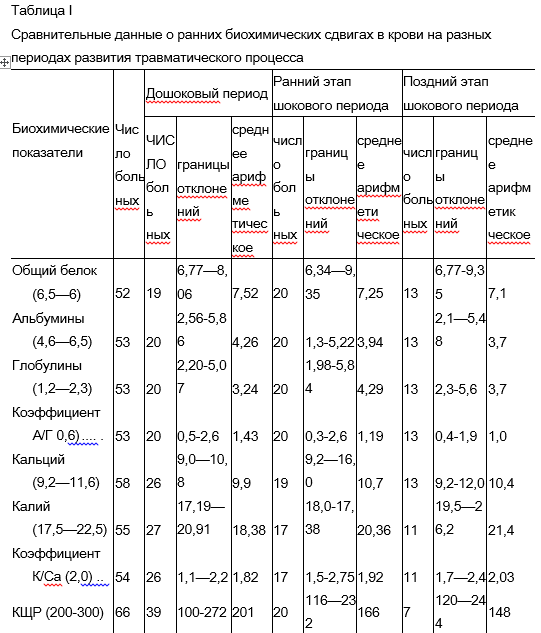
За периодом острого шока следует период полиорганной недостаточности длительностью 3-7 суток. Затем следует период инфекционных осложнений (до 1 месяца) и период замедленной реконвалесценции. Таким образом, нарушения важных функций организма, вызванные травмой, имеют длительный характер. Если при шоке все мероприятия направлены на спасение жизни (устраняют причины шока, проводят коррекцию кровообращения и дыхания), то в дальнейшем травматическая болезнь требует длительного лечения до исхода.
Процессы, происходящие в поздние периоды, связаны с начальными часами болезни. Актуальность проблемы состоит в том, что шоковое состояние представляет не только угрозу для жизни при неправильно и несвоевременно оказанной помощи, но также имеет неблагоприятные последствия, касающиеся физического и психического здоровья человека.
Симптомы травматического шока
Симптоматика зависит от фазы и тяжести шокового состояния. При эректильном шоке пострадавший испытывает сильнейшую боль, поэтому кричит, плачет, мечется, а если сил не осталось, то стонет. Он перевозбужден, встревожен и напуган, может вести себя агрессивно, сопротивляться оказываемой помощи.
Другие признаки, характерные для этой фазы:
- побледнение покровов, усиливающееся с течением времени;
- учащение дыхания;
- повышение частотности сердечных сокращений;
- расширение зрачков;
- нездоровый блеск в глазах;
- обеспокоенный, ни на чем долго не задерживающийся взгляд;
- тремор или периодическое подергивание мышц;
- холодная липкая испарина;
- давление и температура могут быть несколько повышенными.
Компенсаторные механизмы на данном этапе еще эффективны, поэтому многие показатели остаются в норме, а выраженные функциональные расстройства пока не проявляются. При высокой болевой чувствительности пострадавший отключается вскоре после получения травмы.
В торпидной стадии возбуждение сменяется вялостью, апатией, сонливостью. Хотя степень выраженности боли не снижается, проявляется это разве что слабыми стонами. Даже обработка раны не вызывает особой реакции. Артериальное давление и пульс на периферии постепенно ослабевают, а тахикардия нарастает. В терминальной стадии пульсация не определяется.
Глаза западают и тускнеют, взгляд замирает, под глазницами ложатся тени. Ткани становятся дряблыми, губы синими и пересохшими, а кожа — бледной, сухой и холодной. Слизистые тоже синеют, заостряются черты лица. Нередко наблюдаются озноб, судорожные проявления, рвота. Больного мучает жажда, но обильное питье не утоляет ее. Мочеиспускание недостаточное (олигурия) или полностью отсутствует (анурия). Возможно самопроизвольное опорожнение кишечника и мочевого пузыря.
Травматический шок

В результате травмы человек может впасть в шоковое состояние, представляющее угрозу для жизни.
Травматический шок сопровождает тяжелые нарушения, нередко с масштабной кровопотерей, повреждением головного и/или спинного мозга либо внутренних органов: легких, сердца, брюшины.
Основные факторы развития шокового состояния: стремительная кровопотеря и непереносимая боль. Своевременно оказанная первая медицинская помощь при травматическом шоке позволяет сохранить жизнь пострадавшему.
Код травмы по МКБ 10
По МКБ 10 шифром T79.4 обозначают шоковые состояния, сопровождающие травму. Однако шок от электротравм получает по МКБ код T75.4. Шок после операции обозначают кодом T81.1.
Причины
Этиология развития травматического шока напрямую связана с характером повреждений. Основными причинами травматического шока выступают:
Если рассматривать патогенез формирования травматического шока, то ведущими факторами выступают спазм периферических сосудов и выброс адреналина. Эти изменения являются ответом на травматическую ситуацию – так организм пытается противостоять нарушениям и спасти жизненно важные органы.
Со временем состояние пострадавшего ухудшается, что связано с длительным спазмом сосудов, гипоксией тканей и масштабной кровопотерей. Условиями, при которых развиваются шоковые состояния, признаны:
- снижение артериального давления;
- дисфункция почек;
- нарушения тканевого метаболизма;
- повышение вязкости крови.
Причинами развития травматического шока называют прогрессирующую интоксикацию, тромбообразование и, как следствие, ДВС-синдром. В результате пострадавший впадает в кому, а затем наступает смерть.
Симптомы
Первыми признаками травматического шока выступают острые боли. У пострадавшего могут развиться панические состояния. Он беспокоен, агрессивен, кричит и стонет. Этап возбуждения характеризуется побледнением кожных покровов и ростом АД. Клиника травматического шока подразумевает учащение дыхания, увеличение ЧСС, тремор конечностей, патологическое возбуждение.
Симптомы на торпидной фазе меняются. Клиническими признаками нарушений считаются вялость и сонливость, пульс ослабевает, давление падает, зрачки расширяются.
Боль остается стабильно высокой, но пострадавший перестает на нее реагировать, ощущения притупляются, организму сложнее сопротивляться нарушениям.
Достоверными симптомами 3-й степени шокового состояния являются спутанность сознания и признаки интоксикации: обложенность языка, тошнота, жажда. Не исключены потеря сознания, недержание мочи, судороги и рвота.
Чего не следует делать при травматическом шоке
Какие манипуляции запрещены при шоковых состояниях? Так, не стоит вытаскивать ранящий предмет из раны, даже если он торчит и мешает. В противном случае возрастает риск инфицирования и еще большего кровотечения, которое сложно будет остановить не только в бытовых условиях, но и медикам.
Чего еще не стоит делать при травматическом шоке:
- выпивать спиртное – оно способствует расслаблению и незначительно снижает боль, но усиливает кровотечение и может усугубить шок при непереносимости алкоголя;
- перемещать пострадавшего при травмах позвоночника;
- давать питье при рвоте или повреждениях живота;
- вправлять кости или выпавшие органы.
У медиков неоднозначное отношение к обезболивающим. В случае шока требуется быстро купировать болевой синдром, но не все препараты подходят. Безопасными считаются обезболивающие на основе анальгина. Наркотические препараты нельзя давать без согласования с врачом. Если пострадавший без сознания, предлагать ему средства перорального применения запрещено.
Диагностика
Определить шоковое состояние помогает яркая симптоматика. Опытный травматолог или врач скорой помощи без труда выявит прогрессирующий шок и проведет своевременное купирование осложнения травмы
Важно контролировать жизненные параметры пострадавшего: пульс, давление, размер зрачков, диурез
Эволюция трилобитов
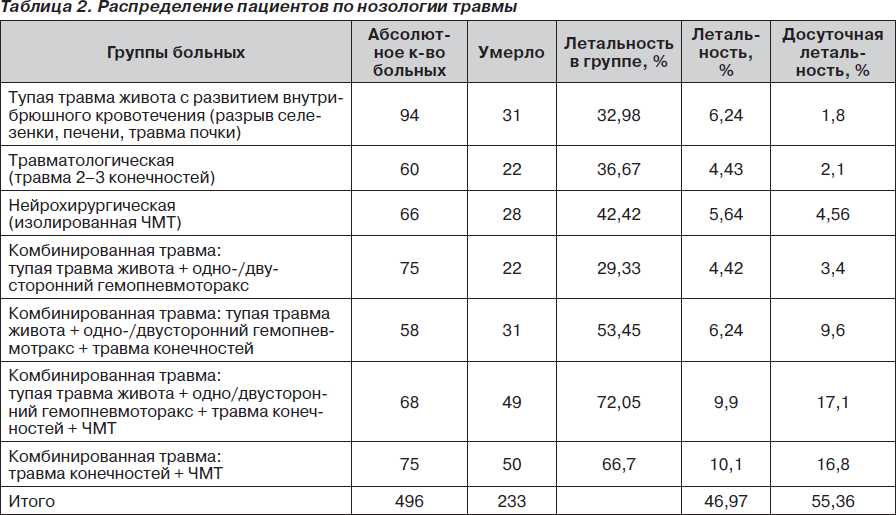
Оказание доврачебной помощи при травматическом шоке
В медицине существует понятие «золотого часа», в течение которого необходимо оказать помощь пострадавшему. Ее своевременное оказание является залогом сохранения жизни человека. Поэтому до приезда бригады врачей «Скорой помощи» необходимо принять меры по устранению причин, вызывающих травматический шок.
Алгоритм действий
1. Устранение кровопотери — первый шаг в оказании помощи. В зависимости от сложности случая и вида кровотечения используют тампонирование, наложение давящей повязки или жгута.
2. После этого пострадавшему необходимо помочь избавиться от боли, применяя любые болеутоляющие препараты группы анальгетиков
- ибупрофен,
- анальгин,
- кеторол и др.
3. Обеспечение свободного дыхания. Для этого раненого укладывают на ровную поверхность в удобной позе и освобождают дыхательные пути от посторонних тел. Если одежда стесняет дыхание, ее следует расстегнуть. Если дыхание отсутствует, проводят искусственную вентиляцию легких.
4. При переломах конечностей необходимо произвести первичную иммобилизацию (обеспечение неподвижности травмированных конечностей) при помощи подручных средств.
При отсутствии таковых, руки приматываются к телу, а нога – к ноге.
Важно! При переломе позвоночного столба пострадавшего двигать не рекомендуется. 5
Необходимо успокоить травмированного и накрыть его какими-нибудь теплыми вещами, чтобы не допустить переохлаждения
5. Необходимо успокоить травмированного и накрыть его какими-нибудь теплыми вещами, чтобы не допустить переохлаждения.
6. При отсутствии травм брюшной полости требуется обеспечить пострадавшему обильное питье (теплый чай).
Важно! Ни в коем случае нельзя самостоятельно вправлять поврежденные конечности, без крайней необходимости перемещать раненого. Не устранив кровотечения, нельзя накладывать шину, извлекать из ран травмирующие предметы, так как это может привести к летальному исходу
Что запрещено делать при оказании первой помощи

Очень важно не навредить человеку с травматическим шоком. Поэтому нужно знать, что не стоит делать
Запрещено:
- Трогать, доставать застрявшие в ране предметы. Это может спровоцировать кровотечение. По возможности рана только очищается от грязи (например, промыванием водой). Застрявшие предметы в крайнем случае могут фиксироваться бинтами. Однако, если есть риск расшатывания, лучше их не трогать вообще.
- Перемещать пострадавшего. Передвигать человека нельзя, потому что у него могут быть внутренние повреждения, которые при движении усугубятся. Только в крайнем случае, например, если он лежит на трассе, где ему угрожает опасность, пострадавшего можно аккуратно перетянуть.
- Давать пить. В норме питье улучшает и облегчает состояние больного. Однако жидкость запрещена, если есть травмы головы, проникающие ранения брюшной полости, подозрение на любое внутреннее кровотечение.
- Давать лекарства. Поскольку после тяжелых травм оценить повреждения организма на глаз просто невозможно, врачи не рекомендуют давать какие-либо препараты пострадавшему. В походах или отдаленной местности, где сложно быстро получить медицинскую помощь, для снятия боли на первой стадии можно дать анальгетик. Обезболивающие препараты можно давать только человеку без массивной кровопотери, иначе они еще больше понизят АД.
Классификация и степени
 В зависимости от причины возникновения травмы виды травматического шока классифицируются как:
В зависимости от причины возникновения травмы виды травматического шока классифицируются как:
- Хирургический;
- Эндотоксиновый;
- Шок, полученный в результате ожога;
- Шок, ставший следствием раздробления;
- Шок от воздействия ударной волны;
- Шок, полученный при наложении жгута.
По классификации В.К. Кулагина есть такие виды травматического шока:
- Операционный;
- Раневой (появляется в результате механического воздействия, бывает висцеральным, церебральным, пульмональным, возникает при множественных травмах, резком сдавливании мягких тканей);
- Смешанный травматический;
- Геморрагический (развивается вследствие кровотечений любого характера).
Независимо от причин возникновения шок проходит две фазы — эриктильную (возбуждение) и торпидную (торможение).
- Эриктильная.
Эта фаза возникает в момент травматического воздействия на человека при одномоментно резком возбуждении нервной системы, проявляющемся в возбуждении, беспокойстве, страхе.
Пострадавший сохраняет сознание, но недооценивает сложности своего положения. Он может адекватно отвечать на вопросы, но имеет нарушенную ориентацию в пространстве и во времени.
Характеризуется фаза бледным покровом кожи человека, учащённым дыханием, выраженной тахикардией.
Мобилизационный стресс в этой фазе имеет разную длительность, шок может продолжаться от нескольких минут до часов. Причем при тяжёлой травме он иногда не проявляется никаким образом.
А слишком короткая эриктильная фаза часто предшествует более тяжёлому течению шока в дальнейшем.
- Торпидная фаза.
Сопровождается некой заторможенностью за счёт угнетения деятельности основных органов (нервная система, сердце, почки, лёгкие, печень).
Возрастает недостаточность кровообращения. Пострадавший приобретает бледный вид. Его кожа имеет серый оттенок, иногда мраморный рисунок, свидетельствующий о плохом кровенаполнении, застое в сосудах, он покрывается холодным потом.
Конечности в торпидной фазе становятся холодными, а дыхание учащённым, поверхностным.
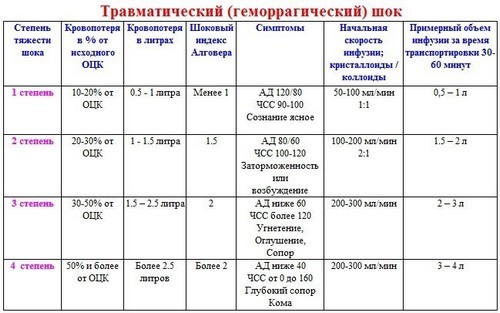
Торпидная фаза характеризуется 4-мя степенями, которые обозначают тяжесть состояния.
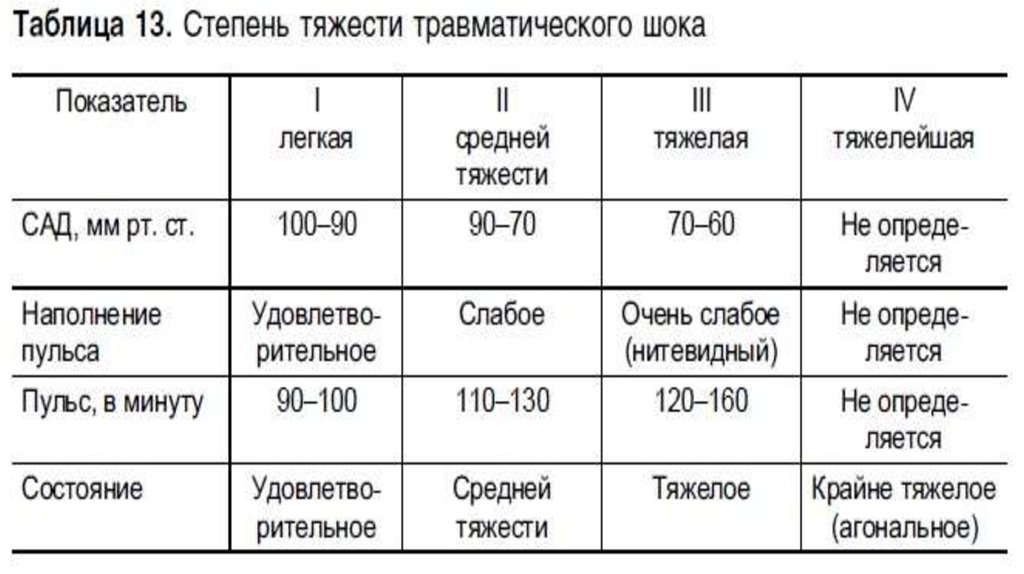
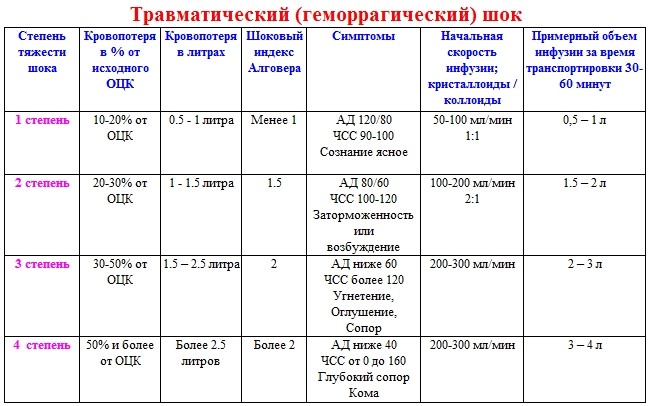
- Первая степень.
Считается лёгкой. При этом состоянии пострадавший имеет ясное сознание, бледную кожу, одышку, небольшую заторможенность, биение пульса доходит до 100 уд./мин., давление в артериях составляет 90-100 мм рт. ст.
- Вторая степень.
Это шок средней тяжести. Для него характерны снижение давления до 80 мм рт. ст., пульс доходит до 140 уд./мин. Человек имеет сильно выраженную заторможенность, вялость, поверхностное дыхание.
- Третья степень.
Крайне тяжёлое состояние человека в шоке, который находится в спутанном сознании или совсем утратил его.
Кожа становится землисто-серого цвета, а кончики пальцев, нос и губы — синюшными. Пульс становится нитевидным и учащается до 160 уд./мин. Человек покрыт липким потом.
- Четвёртая степень.
Пострадавший пребывает в агонии. Шок этой степени характеризуется полным отсутствием пульса и сознания.
Пульс едва прощупывается или совсем неощутим. Кожные покровы имеют серый цвет, а губы приобретают синюшный оттенок, не реагирует на боль.
Прогноз чаще всего неблагоприятный. Давление становится меньше 50 мм рт. ст.
Классификация
Ранний (первичный) шок возникает преимущественно сразу после получения травматических повреждений. Иногда же реакция развивается со временем (может пройти до 36 часов) в результате возобновления кровотечения, переохлаждения, повторного получения травмы, хирургических манипуляций или в силу других причин. Тогда речь идет о вторичном шоке.
Шоковое состояние является динамическим, оно последовательно проходит 2 этапа — возбуждение и угнетение. Соответственно выделяют 2 стадии травматического шока:
- Эректильную, когда запускаются компенсационные процессы, задачей которых является восстановление работоспособности организма. Если они оказываются эффективными, развитие шока может самопроизвольно прекратиться. Продолжительность этой фазы в среднем составляет 10-40 минут, хотя может длиться несколько часов.
- Торпидную, при которой ресурсы организма истощены, компенсаторные механизмы не срабатывают, но способствуют нагромождению функциональных сбоев.
В последнем случае в зависимости от тяжести проявлений различают такие степени травматического шока:

- легкую;
- среднетяжелую;
- тяжелую;
- терминальную.
По мере их возрастания усиливается заторможенность пациента (вплоть до полного отсутствия рефлексов) и усугубляется его состояние.
Есть еще ряд классификаций шокового состояния в зависимости от этиопатогенеза, на основании которых можно выделить следующие виды шока:
- раневой;
- ожоговый;
- септический (эндотоксический);
- ударно-волновой;
- геморрагический;
- хирургический;
- смешанный и др.
Дополнительно несколько разновидностей шока (висцеральный, церебральный, пульмональный и пр.) определяется расположением механического повреждения.
Механизм развития
Болевой шок возникает при любых серьезных повреждениях, независимо от травматической причины и локализации. Чаще всего это состояние встречается при переломах, от ножевых и огнестрельных ранений или при черепно-мозговых травмах. Такие повреждения могут образоваться в ходе самых разных ситуаций:
- во время работы на производстве;
- при занятиях спортом;
- в случае ДТП;
- в быту.
Кроме переломов и других, отрытых или закрытых повреждений, к шоку также могут привести серьезные ожоги или обморожения, в связи с чем, у пострадавшего наблюдается большая потеря плазмы.

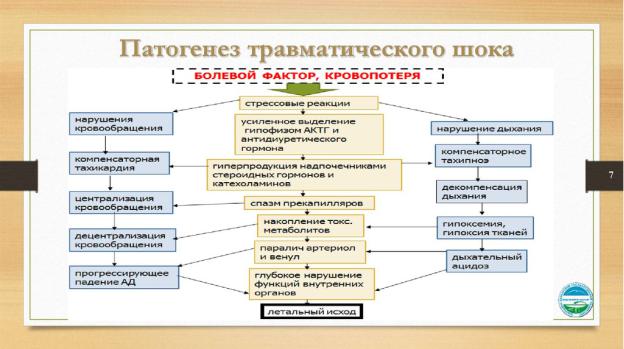
Основополагающим в возникновении болевого шока является значительная потеря крови, сильное проявление болевого синдрома, повреждение внутренностей, а также психологическое состояние, которое образуется посредством серьезной травмы. Самое значительное влияние имеет кровопотеря, в то время как воздействие оставшихся факторов различается в зависимости от области травмы. Например, при повреждении очень чувствительных зон (шеи, гениталий) на развитие болевого шока особое влияние может оказать очень сильная боль, а в случае перелома грудины, привести к подобному состоянию может нарушение дыхания и кислородное голодание отделов мозга.
Возникающий посттравматический шок по большей части может зависеть от централизации системы кровообращения в организме человека. Это состояние, когда кровь направляется к органам, важным для жизнеобеспечения.
При этом заметно снижается подача крови к менее важным органам и зонам человеческого организма (мышцы, кожный покров или жировая клетчатка). Это происходит из-за того, что к мозгу поступают импульсы, сигнализирующие о кровопотере, в процессе чего надпочечники начинают выработку адреналина, который заставляет сосуды сужаться, что приводит к притоку крови к мозгу, сердцу, легким.
Через определенный промежуток времени такой механизм, посредством отсутствия кислорода в области периферических сосудов, может дать сбой и запустить обратное движение крови от этих органов. Сосуды перестают принимать нервные импульсы, и перестают реагировать на вырабатываемый адреналин. Сосудистые стенки уже не сужаются, а периферическая система становится «банком» крови.
По причине того, что кровообращение нарушено, сердце начинает страдать от недостатка кислорода, в связи с чем, нарушается его работа и происходит снижение артериального давления. В это время возникает сбой в функциональности почек, а еще чуть позже начинается дисфункция кишечника и печени. Таким образом, возникает большое количество участков омертвевших тканей от кислородной гипоксии, что становится причиной серьезных сбоев в работе системы обмена веществ.
Все процессы, работа которых нарушается во время состояния посттравматического болевого шока, часто становятся причиной не только значительного усугубления состояния пострадавшего, но в ряде случаев приводят к смерти потерпевшего. Такой пострадавший нуждается в скорейшем оказании первой медицинской помощи и госпитализации в реанимацию. Лечение травматического шока проводится в больничных условиях, в ходе терапии пациент должен круглосуточно находиться под строгим наблюдением сотрудников больницы.
18.9.4. Ожоговый шок
Ожоговый шок представляет собой начальную
стадию ожоговой болезни и развивается
вследствие шокогенной болевой травмы
и прогрессирующей плазмопотери. Ожоговый
шок диагностируется в тех случаях, когда
общая площадь
ожогов у детей до 1 года является 8%
поверхности тела, у детей старше 1 года
— 10% при I, IIА стадии ожога и более 5% при
глубоком ожоге III стадии. У взрослых
шокогенная поверхность составляет 20%
при поверхностных и 10% при глубоких
ожогах. Сопутствующее ожоговое поражение
дыхательных путей (ОДП) эквивалентно
15-30 ед. индекса Франка (ИФ) и увеличивает
тяжесть шока (Р.И. Муразян, Н.Р. Панченков,
1983; А.А. Алексеев, В.А. Лавров, В.Н. Дутиков,
1995; В.А. Жегалов и др., 2003).
При установлении глубины и площади
ожога обычно пользуются критерии,
приведенные в разделе 18.10. Неотложная
помощь при термических поражениях и
химических ожогах. Основными
патогенетическими моментами ожогового
шока являются боль, гиповолемия,
плазмопотеря, гипонатриемия и гипокалиемия,
развивающаяся по мере нормализации
диуреза, когда потери калия составляют
до 200 ммоль на 1 л мочи. При некоррегированной
гипокалиемии закономерно развивается
парез кишечника, синдром транслокации
кишечной флоры, что имеет первостепенное
значение в развитии гнойно-септических
осложнений. На фоне выраженной
централизации кровотока ишемизируется
слизистая ЖКТ, что часто приводит к
развитию стрессовых язв и кровотечения,
усугубляющего уже имеющуюся гиповолемию.
Активация синдрома системного
воспалительного ответа и вызванного
им эндотоксикоза, катаболизма,
энергетического дефицита, синдрома
капиллярной утечки, полиорганной
дисфункции может реализоваться в
дальнейшем в сепсис. При пожаре возможно
отравление угарным газом, на что будет
указывать бордовая окраска кожи и
синдром угнетения ЦНС, а также отравление
продуктами горения (цианиды, фосген,
галогеновые кислоты), часто сопровождающееся
развитием отека легких. Ожоговая травма
может осложниться раневой инфекцией,
в том числе столбняком.
На возникновение и тяжесть течения
ожогового шока влияет множество факторов,
в частности ожог дыхательных путей
(ОДП). ОДП — своеобразное поражение
дыхательного тракта, которое может
возникнуть при вдыхании горячего
воздуха, пара, дыма, частиц копоти, даже
языков пламени и т.д.
При сочетании ожога кожи и ОДП ожоговый
шок может развиться при площади поражения,
примерно вдвое меньшей, чем без ОДП.
Считается, что ОДП оказывает на пораженного
такое же воздействие, как и глубокий
ожог кожи площадью около 10-15% поверхности
тела.
ОДП необходимо заподозрить в случаях,
если ожог произошел в закрытом помещении
или в полузамкнутом пространстве: пожар
в доме, подвале, в горных выработках, в
транспортном средстве; если ожог вызван
паром, пламенем; если горела одежда;
если есть ожог груди, шеи, а тем более
лица.
Комплекс реакций, направленных на
поддержание жизнедеятельности организма,
одинаков как при ожогах на площади 20%
поверхности тела, так и при субтотальных
ожогах. Различие у отдельных индивидуумов
заключается в степени адекватности
реакции систем реализации стресса на
травму, в соотношении: индивидуальные
возможности адаптации/тяжесть травмы.
Ниже приведены общепринятые классификации
тяжести ожогового шока в зависимости
от площади и глубины поражения (см. табл.
18-8 и 18-9).
Таблица 18-8. Оценка тяжести
ожогового шока по площади и глубине
поражения

Таблица 18-9. Характеристика
тяжести ожогового шока

Признаки травматического шока
Реакция организма при шоке делится на возбуждение и заторможенность.
Симптомы первого этапа могут быть следующие:
- учащенное сердцебиение и дыхание;
- температура выше 38 градусов;
- бледность кожи и синюшность губ;
- расширенные зрачки.
Симптомы второго этапа такие:
- потеря сознания;
- падение температуры ниже нормы;
- падение давление;
- полная апатия;
- бледность становится еще заметнее.
Став свидетелем несчастного случая, приведшего к травмам, кровопотерям пострадавшим и травматическому шоку, следует вызвать бригаду скорой помощи. Индивидуально исходя из каждой ситуации необходимо провести доврачебную помощь нуждающемуся.