Аортокоронарное шунтирование: жизнь, лечение и диета после коронарного шунтирования сосудов
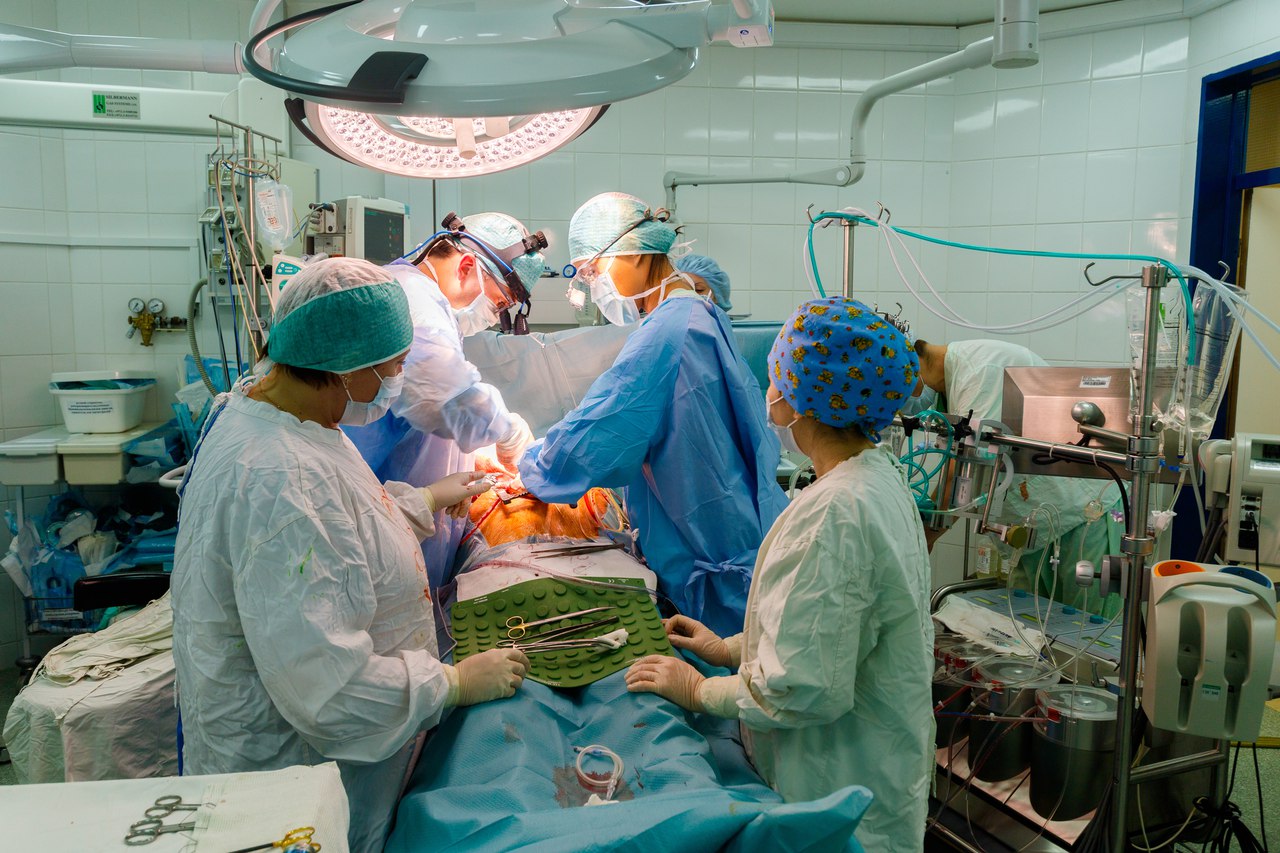
Сразу после окончания операции по аортокоронарному шунтированию пациента доставляют в отделение реанимации. В течение некоторого времени после хирургического вмешательства анестезия продолжает свое действие, поэтому конечности пациента зафиксированы, чтобы неконтролируемое движение не принесло вреда человеку.
Дыхание поддерживается с помощью специального аппарата: как правило, уже в первый день после операции этот аппарат отключают, поскольку пациент может дышать сам. К телу также подключены специальные катетеры и электроды.
Обильное потоотделение в этом случае не должно пугать пациента.
Для ускорения выздоровления, если проведено аортокоронарное шунтирование, требуется научиться выполнять особые дыхательные упражнения, которые позволят восстановить работоспособность легких после операции.
Также необходимо стимулировать откашливание, чтобы стимулировать выделение секрета в легкие, а соответственно, быстрее их восстановить.
Первое время после операции придется носить грудной корсет. Спать на боку и поворачиваться можно только после разрешения врача.
При сильных болях требуется незамедлительно обратиться к врачу. Полноценное восстановление после аортокоронарного шунтирования происходит только спустя несколько месяцев, поэтому неприятные ощущения могут сохраняться довольно продолжительное время.
Швы с раны снимаются на 8 или 9 день после операции. Выписывают пациента после 14-16 дней пребывания в больнице.
Довольно часто бывают случаи, когда пациенты хотят остаться в больнице еще несколько дней, поскольку считают, что процесс реабилитации в медицинском учреждении еще не закончился.
Волноваться не нужно: врач точно знает, когда пора выписать пациента для выздоровления в домашних условиях.
Жизнь после
Девизом каждого человека, который прошел через аортокоронарное шунтирование, должна стать фраза: «Умеренность во всем».
Для восстановления после шунтирования необходимо принимать лекарства. Препараты должны быть только те, которые порекомендовал врач.
Если до операции вы курили, то о данной привычке придется забыть навсегда: курение значительно повышает риск повторения операции по шунтированию. Чтобы бороться с этой зависимостью, бросайте курить еще до операции: вместо перерывов на перекур пейте воду или клейте никотиновый пластырь (но после операции клеить его уже нельзя).
Довольно часто пациентам, пережившим шунтирование, кажется, что выздоровление идет слишком медленно. Если это ощущение не покидает, то следует обратиться к врачу. Однако, как правило, это не несет в себе серьезных поводов для волнения.
Диета. После коронарного шунтирования сосудов потребуется коррекция всего образа жизни пациента, в том числе и питание. В рационе потребуется сократить потребляемое количество солей, сахара и жиров.
При злоупотреблении опасными продуктами растет риск повторения ситуации, но уже с шунтами — кровоток в них может затруднить образовавшийся на стенках холестерин. Необходимо контролировать свой вес.
Операция по шунтированию сердца не является чем-то специфическим в медицинской практике. Вы можете попросить отзывы о хирургах от знакомых, прошедших через данную процедуру, или почитать отзывы в Сети. Как правило, процедура проходит благополучно. Степень восстановления и выздоровления пациента в большей мере зависит от действий больного.
А как происходит подготовка к аортокоронарному шунтированию?
Как и перед любым другим видом хирургического вмешательства, пациент проходит ряд диагностических мероприятий:
- Сбор жалоб и анамнеза, в ходе которых врач определяет основные проблемы пациента и составляет план дальнейших действий.
- Объективный осмотр, включающий аускультацию сердца и лёгких, измерение артериального давления.
- Лабораторное обследование:
- общие клинические анализы крови и мочи;
- биохимия крови;
- группа крови и резус-фактор;
- коагулограмма;
- определение уровня общего холестерина и липидограмма.
- Инструментальные тесты:
- дуплексное УЗ-сканировпние – неинвазивный и безопасный метод, позволяющий визуализировать каждую артерию, питающую сердечную мышцу и оценить степень закупорки ее холестериновыми бляшками.
- ангиография – метод рентгенологического исследования сосудов с использованием контрастного вещества.
- МР-ангиография.

Если анализы не соответствуют нормам, лечение придется отложить
При наличии сопутствующих заболеваний врачебная инструкция предусматривает проведение дополнительных диагностических тестов. Полученные данные необходимы для составления индивидуального плана терапии: ими пользуются хирурги, когда делают операцию.
Как выполняется АКШ?
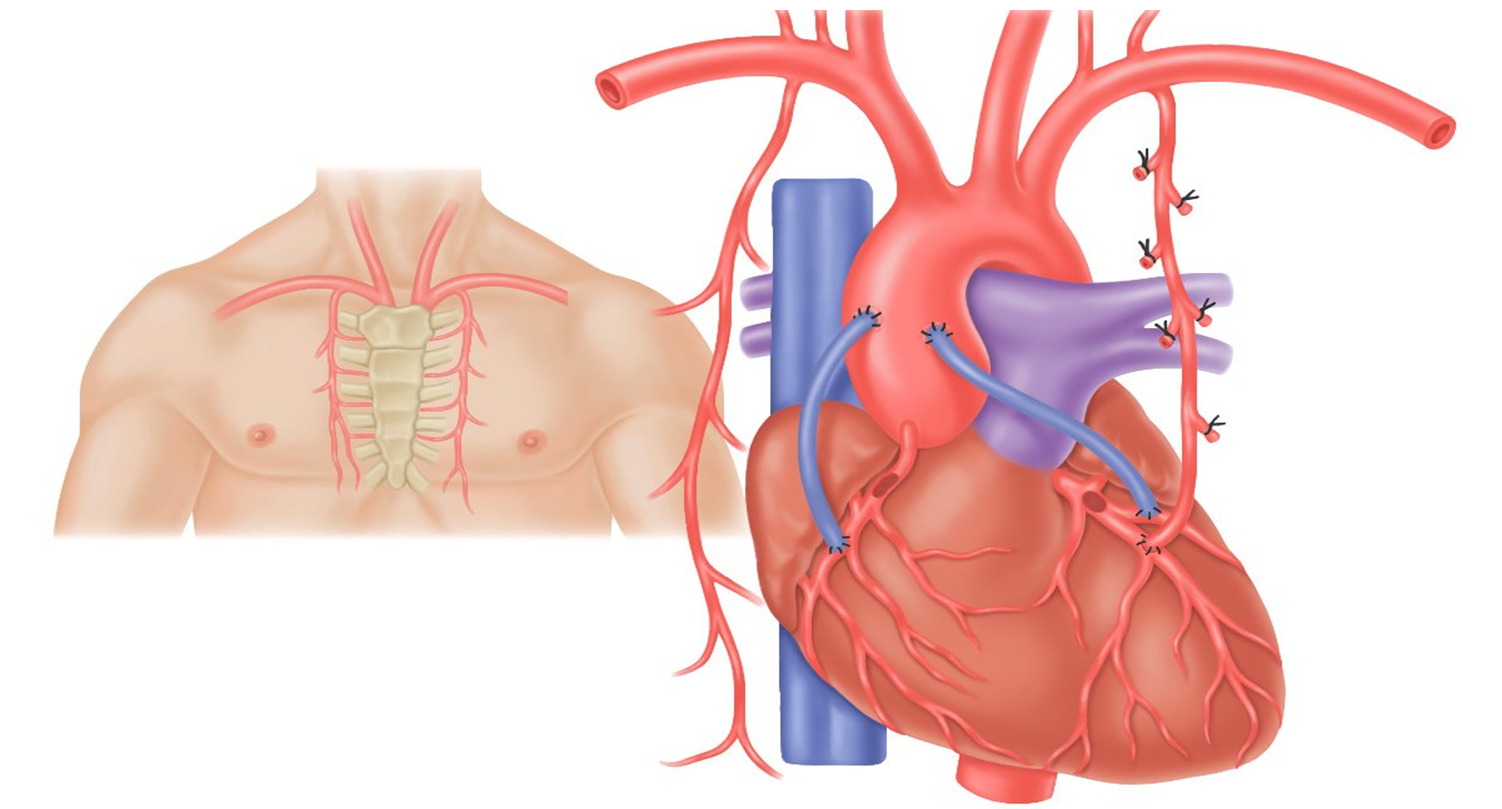
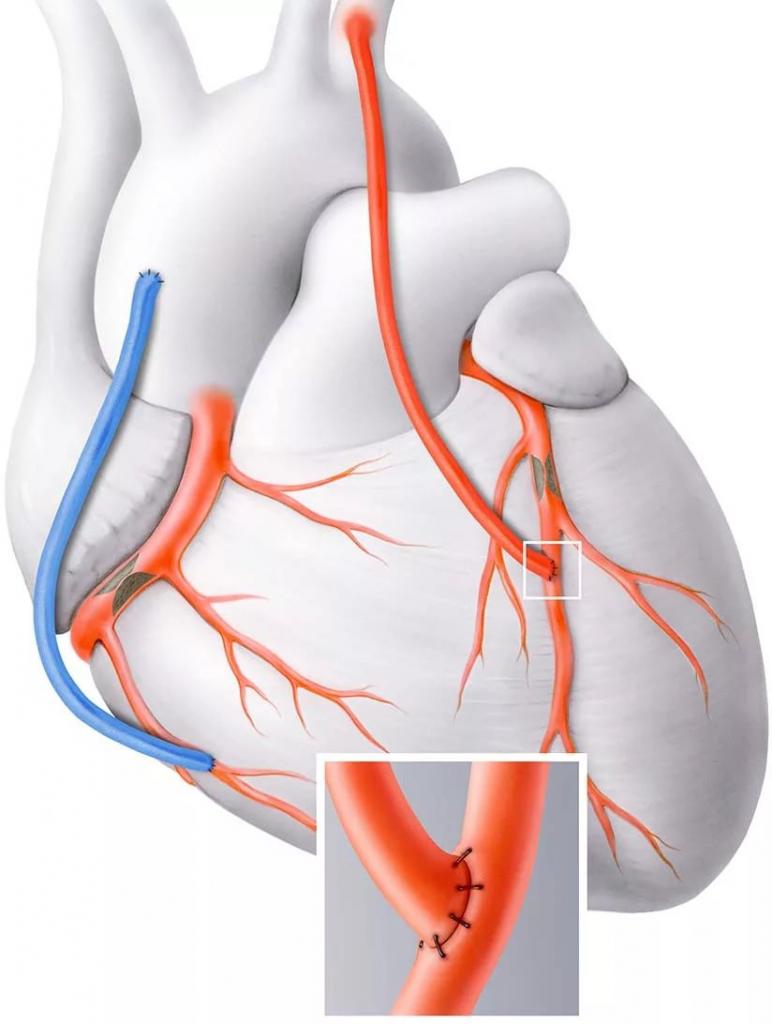
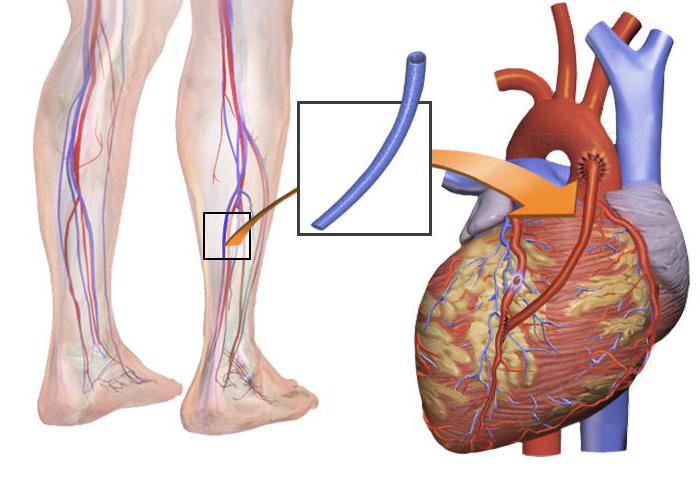
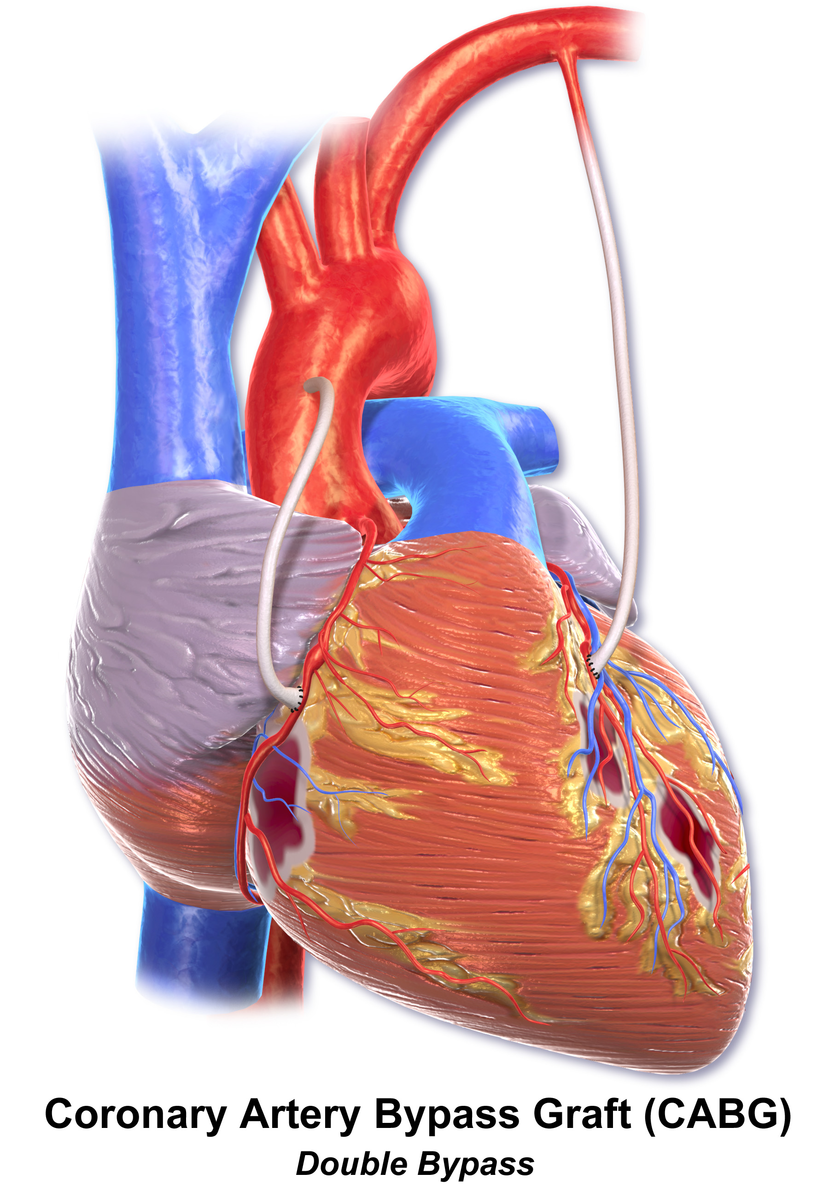
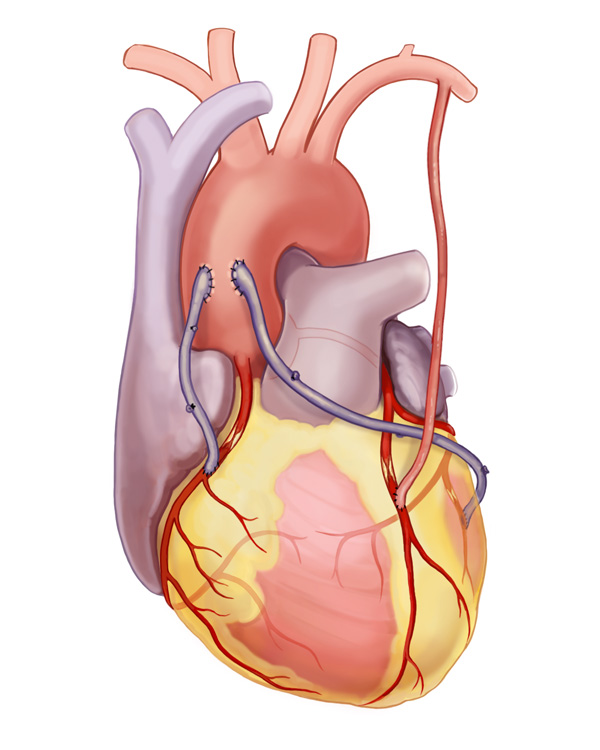
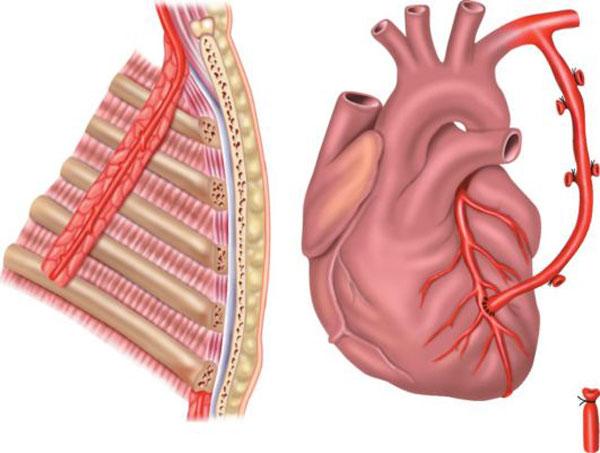
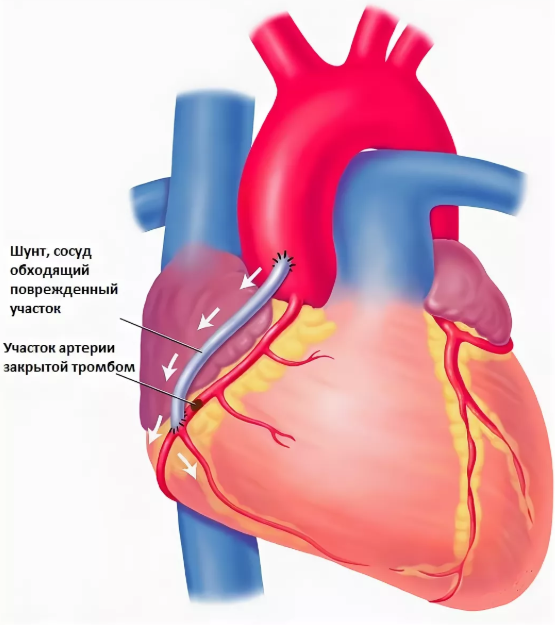
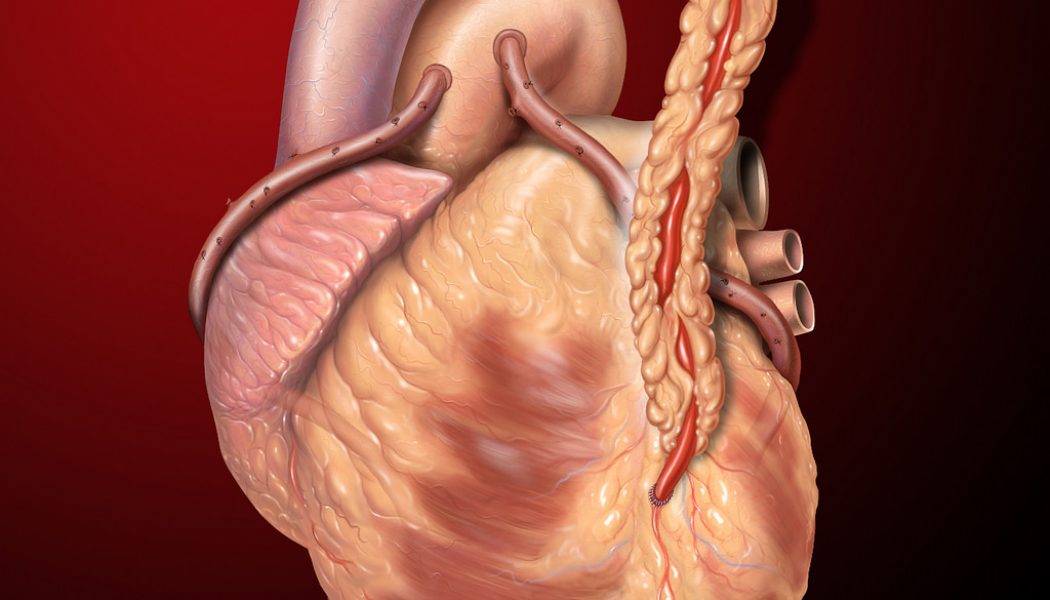
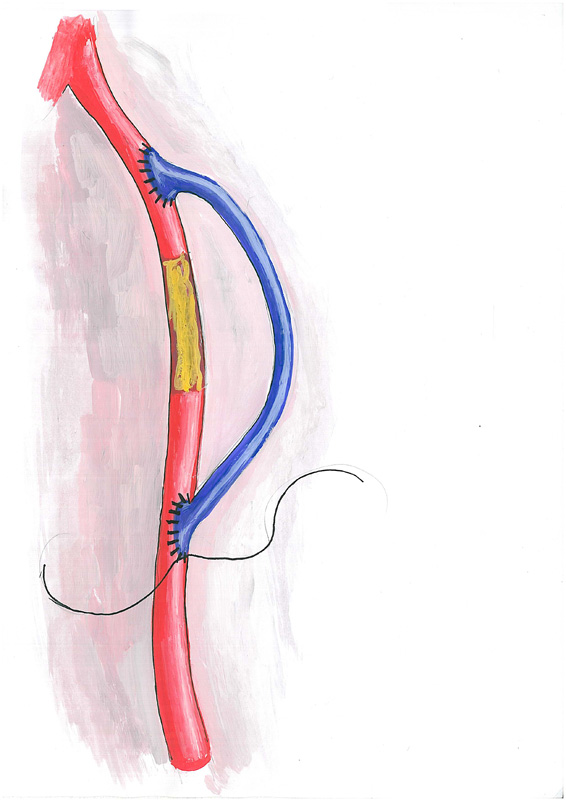
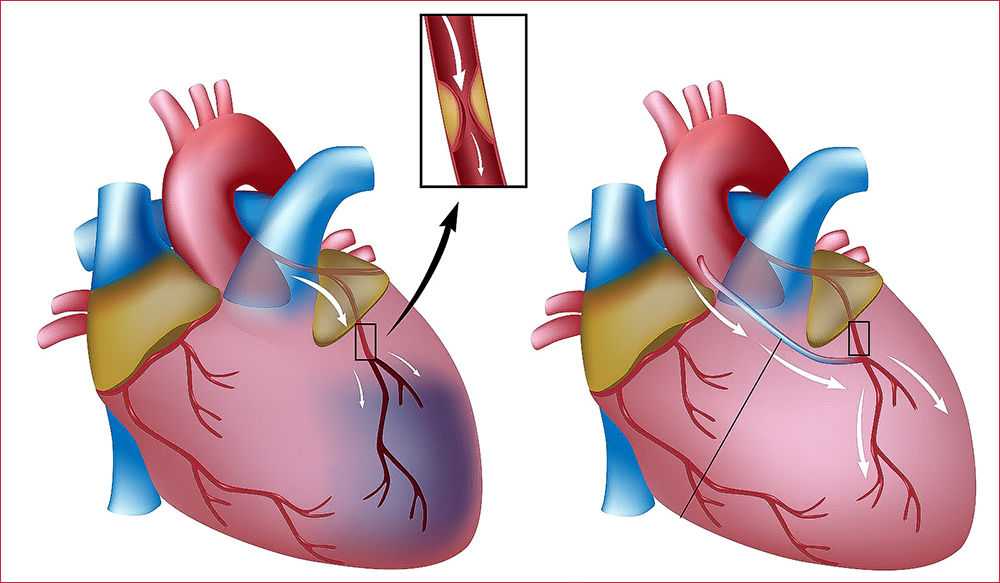
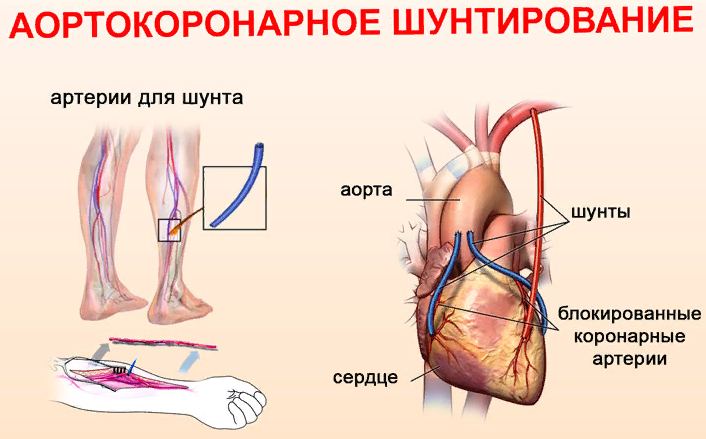
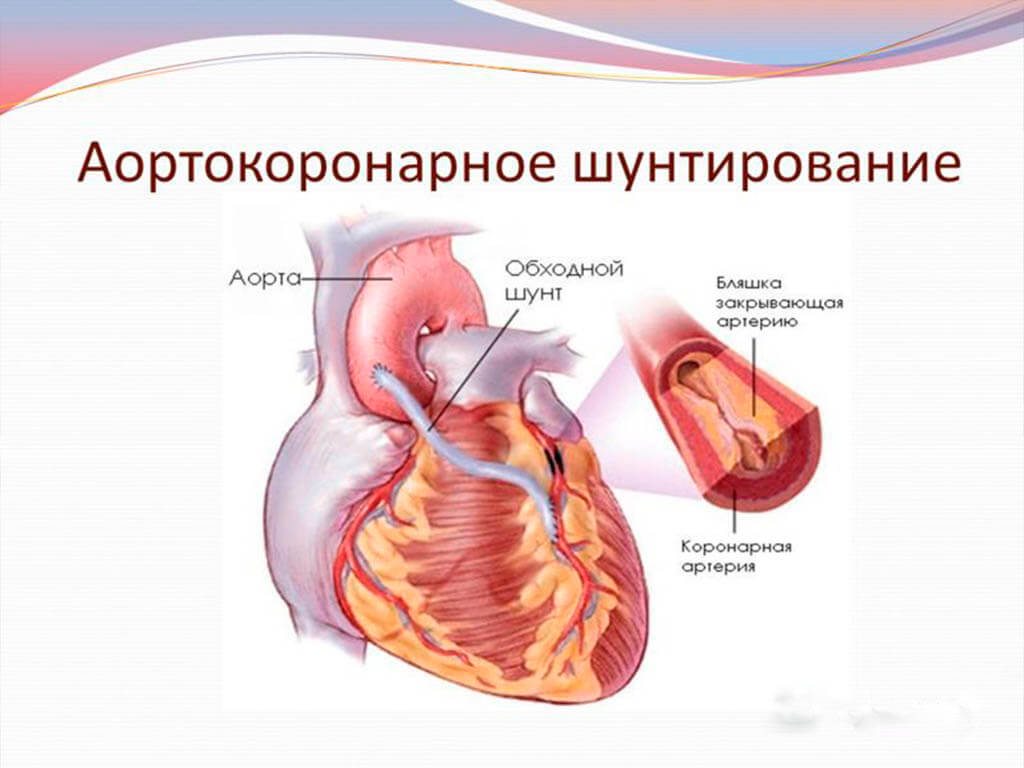
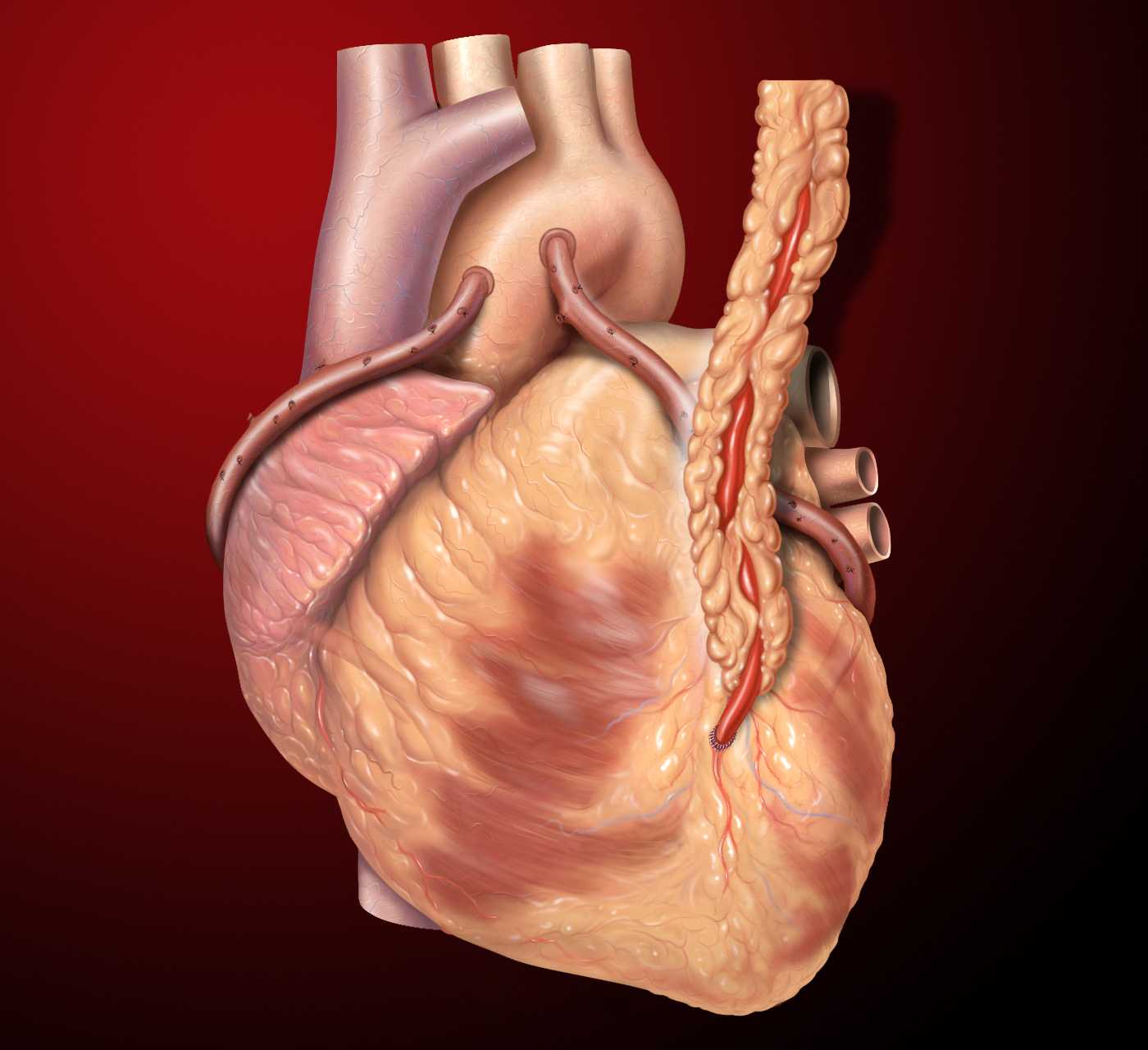
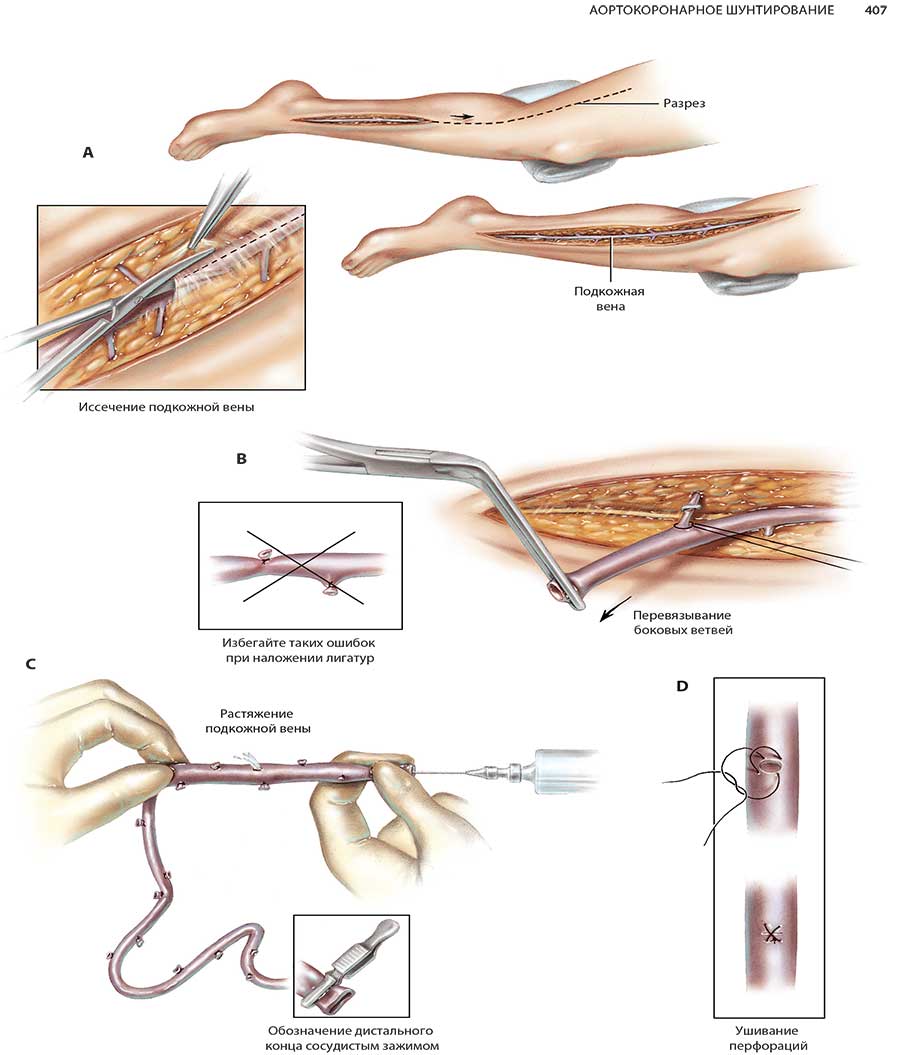
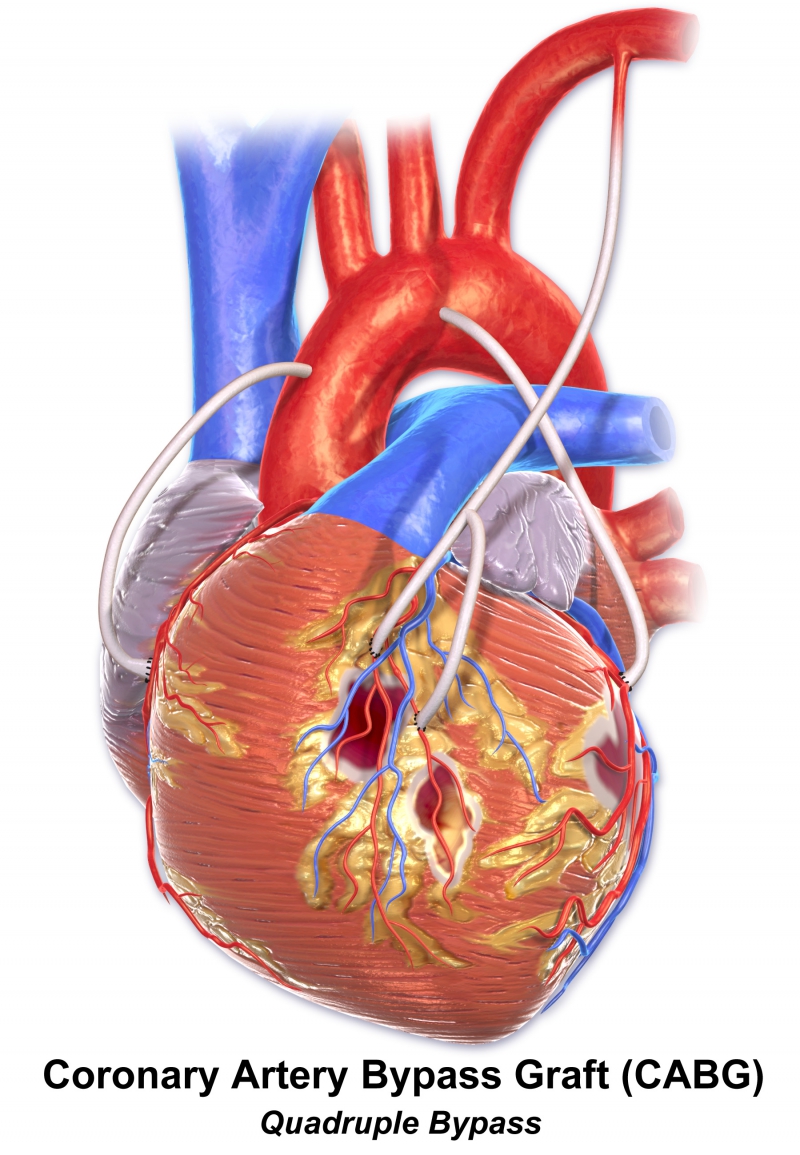
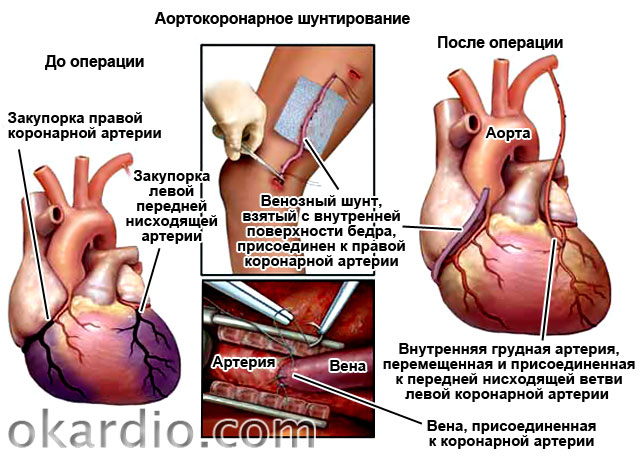
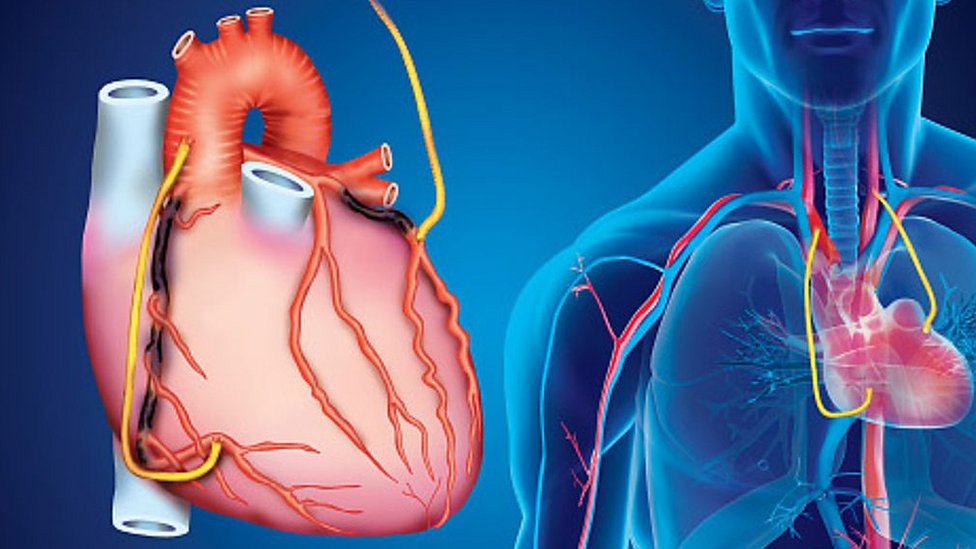
Коронарное шунтирование заключается в том, чтобы с помощью шунта создать дополнительный обходной путь от аорты к артерии, который позволяет миновать участок, где произошла закупорка, и восстановить кровоток к сердцу. Шунтом чаще всего становится грудная артерия. Благодаря своим уникальным особенностям, она имеет высокую сопротивляемость атеросклерозу и долговечность в качестве шунта. Однако может быть использована большая подкожная вена бедра, а также лучевая артерии.

Результат шунтирования
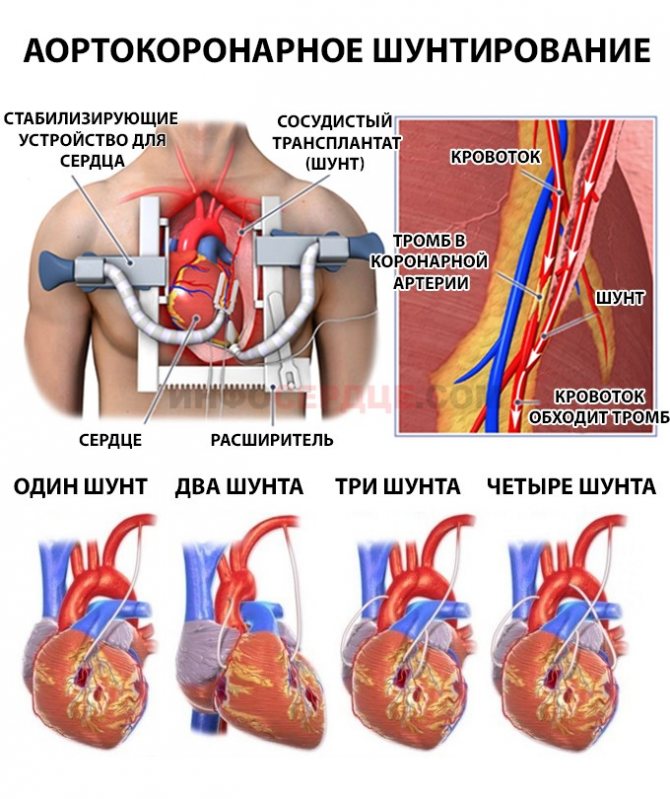
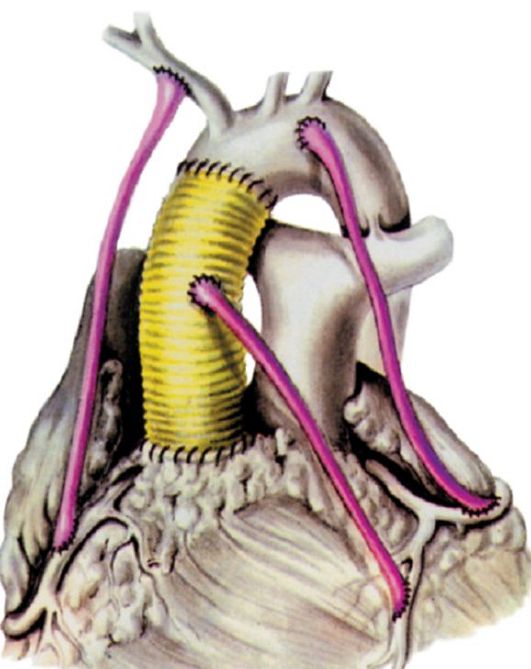
АКШ бывает одиночным, а также двойным, тройным и т.д. То есть если сужение произошло в нескольких коронарных сосудах, то вставляют столько шунтов, сколько необходимо. Но их количество не всегда зависит от состояния пациента. Например, при ишемической болезни выраженной степени может понадобиться только один шунт, а ИБС меньшей степени выраженности, наоборот, потребует двойное, или даже тройное, шунтирование.
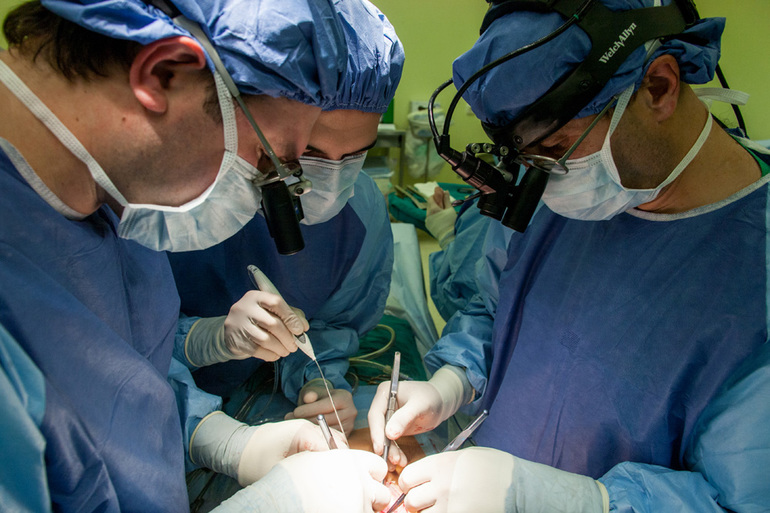
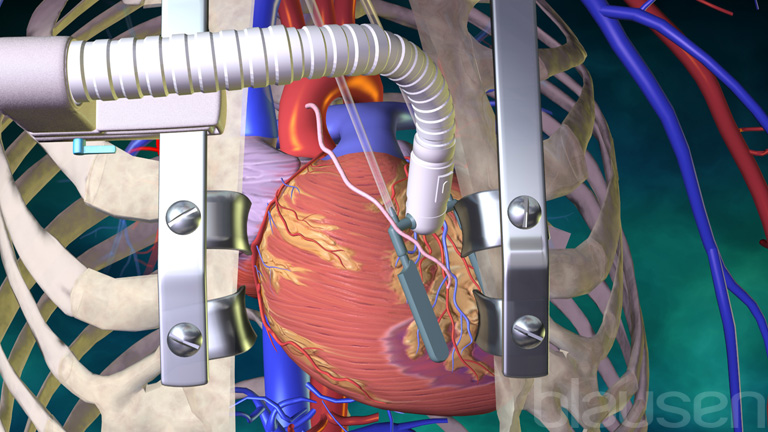
Операция выполняется под общим наркозом на открытом сердце, ее длительность зависит от сложности и может продолжаться от трех до шести часов. Хирургическая бригада выполняет обычно лишь одну такую операцию в день.
Существует 3 вида аортокоронарного шунтирования:
- С подключением аппарата ИК (искусственного кровообращения). В этом случае сердце пациента останавливают.
- Без ИК на работающем сердце – данный метод уменьшает риск возникновения осложнений, сокращает длительность операции и позволяет пациенту быстрее восстановиться, но требует от хирурга большого опыта.
- Относительно новая техника – миниинвазивный доступ с применением ИК или без него. Преимущества: меньшая кровопотеря; уменьшение числа инфекционных осложнений; сокращение времени пребывания в стационаре до 5–10 дней; более скорое выздоровление.
Осложнения после шунтирования сердца случаются достаточно редко, и обычно они связаны с воспалением или отечностью. Еще реже открывается кровотечение из раны. Воспалительные процессы могут сопровождаться высокой температурой, слабостью, болью в груди, суставах, нарушением ритма сердца. В редких случаях возможны кровотечения и инфекционные осложнения. Воспаления могут быть связаны с проявлением аутоиммунной реакции – иммунная система может так отреагировать на собственные ткани.
Редко встречающиеся осложнения АКШ:
- Несращение (неполное сращение) грудины;
- Инсульт;
- Инфаркт миокарда ;
- Тромбоз;
- Келоидные рубцы;
- Потеря памяти;
- Почечная недостаточность;
- Хронические боли в области, где была проведена операция;
- Постперфузионный синдром.
Кроме того, если пациент не соблюдает рекомендации лечащего врача или прекращает выполнять в период восстановления прописанные ему медикаментозные мероприятия, рекомендации по питанию, нагрузкам и т.п., возможен рецидив в виде появления новых бляшек и повторная закупорка нового сосуда (рестеноз). Обычно в таких случаях отказывают в проведении еще одной операции, но могут провести стентирование новых сужений.
Противопоказания
Коронарное шунтирование сосудов сердца показано в следующих случаях:
- Снижение проходимости крови по левой венечной артерии не менее чем на 50 процентов. Данный сосуд является основным в питании миокарда. Большая часть крови идет именно по нему, из-за чего блок на уровне данного сосуда чреват сильной ишемией и инфарктом миокарда.
- Уменьшение просвета всех венечных сосудов до 70 процентов.
- Наличие стенозов передней межжелудочковой артерии (особенно в месте ее бифуркации).
Данные показания являются основными для проведения операции коронарного шунтирования.
Кроме них можно выделить побочные, симптоматические показания. Они обусловлены частыми приступами стенокардии (боль, чувство сдавления в груди) и обычно купируются медикаментозно. Однако проблема становится более серьезной в том случае, когда лекарственная терапия утрачивает свою эффективность, а приступы становятся все более частыми. Именно в данном случае уже должен подниматься вопрос об шунтировании.
Благодаря широкому распространению информационных технологий, узнать про коронарное шунтирование — что это такое, какие у него показания, — не составляет труда. Все несколько сложнее с противопоказаниями.
В отличие от показаний к операции, все противопоказания являются относительными, так как у каждого пациента вопрос об операции должен рассматриваться исходя именно из его конкретных данных.
Раньше коронарное шунтирование сосудов сердца не проводилось при почечной недостаточности или активном онкологическом процессе. Сейчас можно найти информацию о довольно успешно проведенных вмешательствах у таких пациентов с благоприятным исходом и продлением жизни более чем на 10 лет.
Шунтирование пораженных сосудов сердца проводят при сужении просвета одного или нескольких коронарных сосудов, которое приводит к ишемии.
Чаще всего ишемическую болезнь сердца провоцирует атеросклероз. При этой патологии просвет артерии сужается из-за откладывания на внутренней стенке бляшки из холестерина и других жиров. Также сосуд может закупориться из-за тромбоза.
Дополнительное обследование назначают, если пациента беспокоят такие симптомы:
- приступы болей в груди, отдающих в левое плечо и шею;
- повышенное давление;
- тахикардия;
- тошнота;
- изжога.
Шунтирование сердца может применяться как при наличии основных показаний, так и в случае некоторых состояний, при которых рекомендуется данный метод. Выделяют три основных показания:
- Непроходимость левой коронарной артерии превышает 50%;
- Диаметр всех коронарных сосудов меньше 30%;
- Сильное сужение передней межжелудочковой артерии в области ее начала в совокупности со стенозами двух других венечных артерий.
К ним относят: разностороннее поражение большинства венечных артерий, быстрое снижение функции выброса левого желудочка до уровня ниже 30% вследствие очагово-рубцового поражения, неспособность сердца перекачивать необходимое для питания тканей количество крови.
Помимо частных, выделяют общие противопоказания, к которым относятся сопутствующие заболевания, например, хронические неспецифические заболеваний легких (ХНЗЛ), онкология. Но данные противопоказания относительны по своему характеру.
Но некоторые противопоказания все-таки есть, и врачи учитывают всю тяжесть патологий и принимают все меры предосторожности, чтобы их влияние на ход операции было минимальным. Стентирование или шунтирование сосудов сердца противопоказано людям с почечной или дыхательной недостаточностью, с заболеваниями, которые влияют на свертываемость крови, при аллергических реакциях на препараты, содержащие йод
В каждом из вышеуказанных случаев предварительно с пациентом проводится терапия, ее цель — максимально снизить развитие осложнений хронических заболеваний больного.
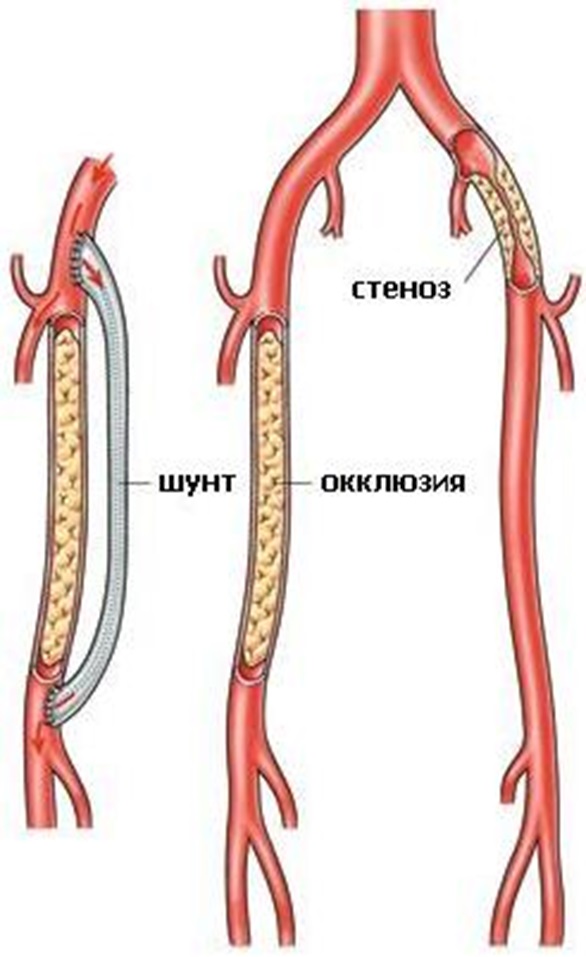
Шунтирование нижних конечностей — что это за операция
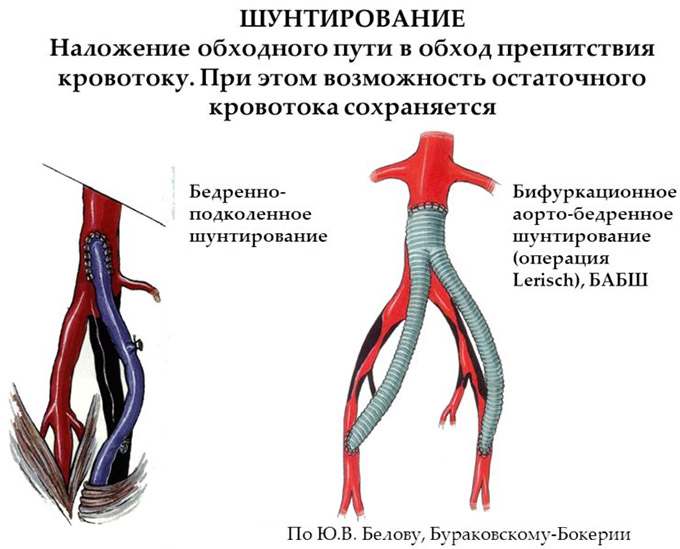
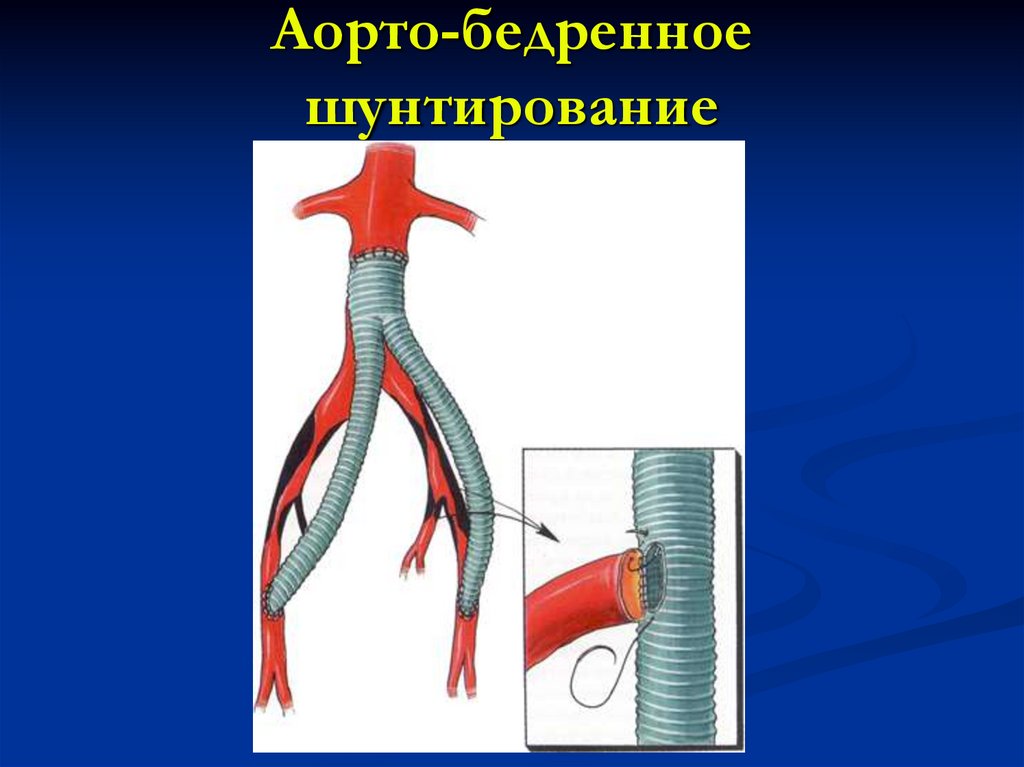
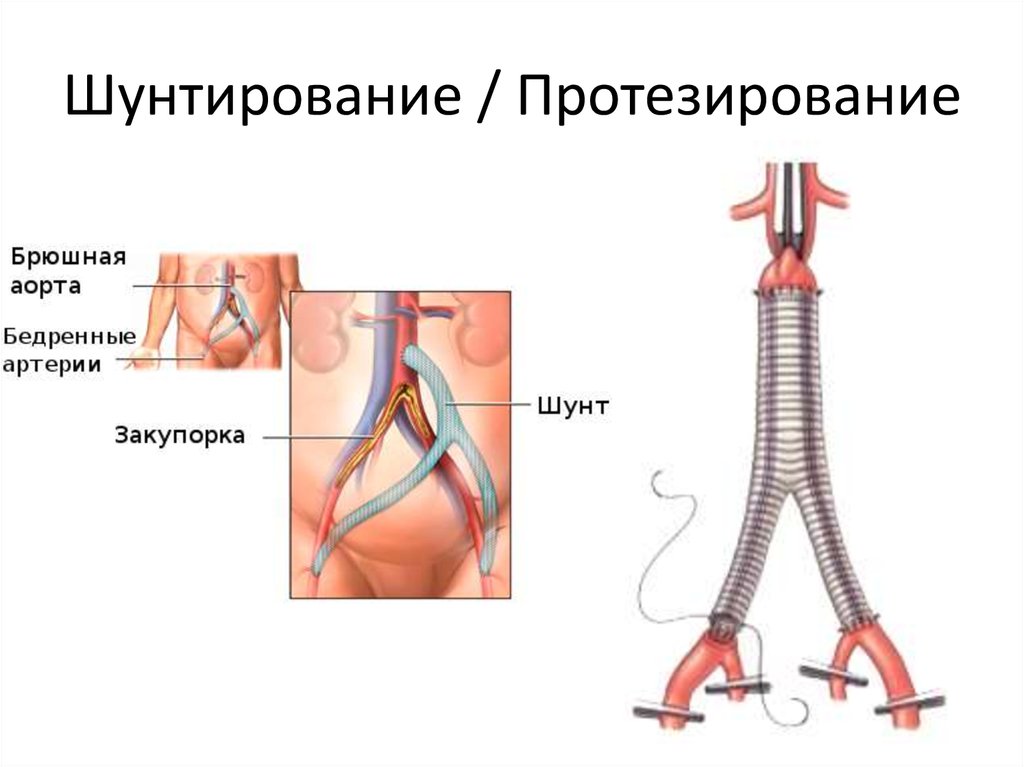
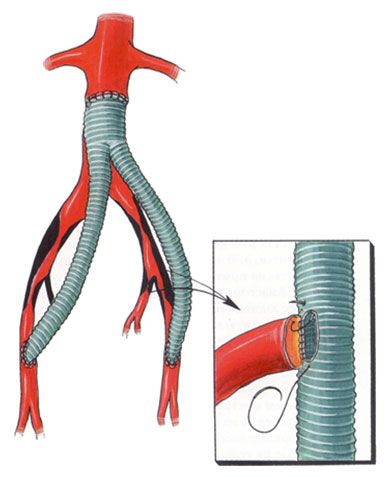
Шунтирование артерий и вен нижних конечностей – это процедура хирургического вмешательства, основной целью которой является восстановление физиологического кровоснабжения пораженного участка ноги. Другими словами, при этой операции, пораженный участок сосуда «выключают» из сосудистого русла, обходя его и соединяя два здоровых фрагмента сосуда шунтом.

Для артерий и вен на ногах используются биосинтетические протезы – шунты, а также варианты анастомозирования со здоровыми сосудами. На характер и вид оперативного вмешательства влияет степень запущенности процесса, обширность поражения, возраст и индивидуальные особенности. От этих показателей зависит и цена операции.
Уровень развития современной медицины позволил превратить шунтирование в малоинвазивную процедуру, которая проводится быстро, безболезненно и с малой частотой осложнений. Выполняют это хирургическое вмешательство под местным обезболиванием. Такой вид анестезии гораздо безопаснее, чем общий наркоз, особенно для пациентов в возрасте, поскольку он менее токсичен, не затрагивает жизненно важные центры мозга и не требует длительного периода восстановления. После обезболивания в артерию вводится шунт, который соединяет два здоровых участка артерии или вены в обход пораженного.
Реабилитационный период
Когда больной вновь сможет самостоятельно дышать, ему предлагают резиновую игрушку, которую он время от времени надувает. Это необходимо для того, чтобы обеспечить нормальную вентиляцию легких и предупредить застойные явления. Обеспечивается постоянная перевязка и обработка ран пациента.
Также в связи с кровопотерей во время операции, у больного наблюдается анемия, которая не требует особенного лечения, но для ее устранения рекомендуется более насыщенное питание, включающее калорийные продукты животного происхождения.
Обычный уровень гемоглобина возвращается примерно через 30 дней.
Следующий этап реабилитации после аортокоронарного шунтирования сердца — постепенное увеличение физической нагрузки. Начинается все с прогулки по коридору до тысячи метров в день, с постепенным увеличением нагрузки.
По выписке из лечебного учреждения больному рекомендуется пребывание в санатории для полного восстановления.
https://youtube.com/watch?v=videoseries
Период реабилитации после инфаркта миокарда и его срок будет зависеть от того, какой тип хирургического вмешательства применялся (шунтирование, стентирование). Восстановление пройдет значительно быстрее, если у пациента отсутствуют осложнения после операции.
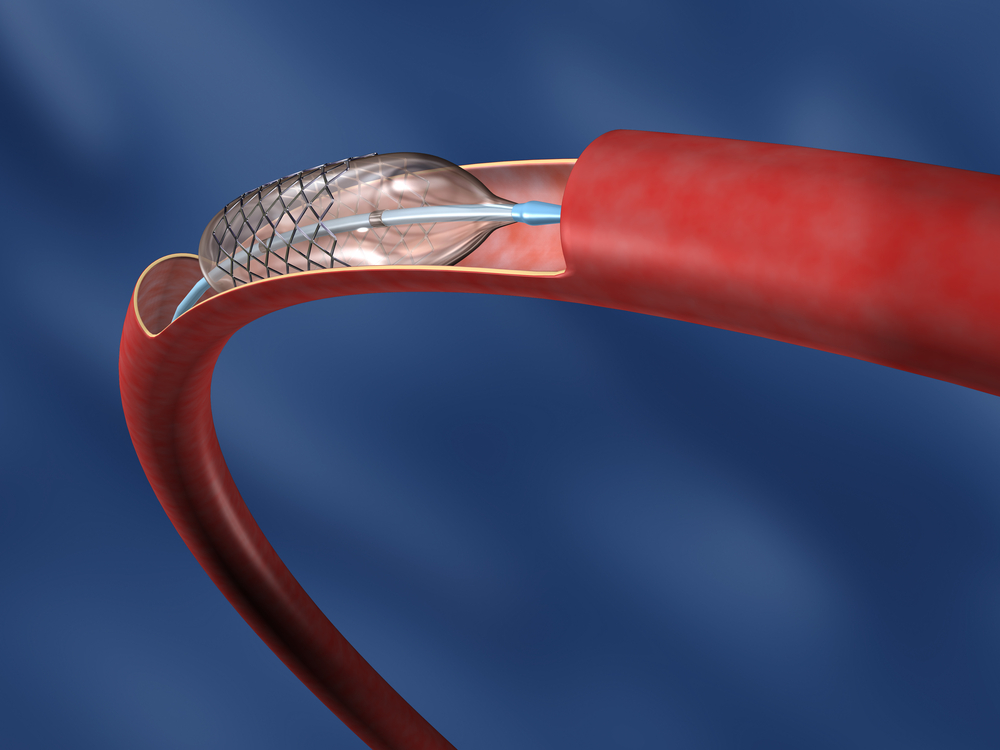
Среди нежелательных последствий стентирования сосудов сердца могут возникать следующие патологии:
- кровотечения;
- нарушение работы почек;
- тромбоз;
- гематома;
- прободение стенок артерии.
В течение нескольких дней придется ограничить трудоспособность и дождаться, пока полностью заживет место прокола артерии в области бедра. Кроме того, в первый месяц с момента установления стента следует избегать резких колебаний сосудистого тонуса и исключить вредные привычки (алкоголь, курение).
Первое время после операции пациент должен оставаться в реанимации, где ему будут делать восстановление функции легких и сердца. Такой период может занимать до 10 дней, так как главной его задачей является, чтобы человек правильно дышал.
Сначала может ощущаться боль или жжение в области швов, но через определенное время эти признаки исчезают. Показания к приему обезболивающих препаратов или антибиотиков после операции на сердце зависят от наличия осложнений.
Ускорить процесс заживления костной ткани у мужчин или женщин поможет специальный грудной бандаж. Эластичные чулки рекомендуется носить для профилактики тромбов. Необходимо исключить физические нагрузки и не поднимать сильные тяжести.
Физические нагрузки на организм следует давать постепенно и соблюдать двигательный режим. Для начала можно просто ходить по больничным коридорам на определенные расстояния и затем продолжать давать постепенную нагрузку в домашних условиях.
Совет: важной частью реабилитации мужчин и женщин является правильное поведение пациента и соблюдение всех рекомендаций врача. В этом помогут специальные дыхательные упражнения, правильное питание и исключение физических нагрузок первые дни после хирургического лечения
В ранний период после операции рекомендуется избегать посещений сауны, бани и контрастного душа
Пациент после операции должен не бояться покашлять и делать все так, как рекомендует ему лечащий врач
Реабилитация после шунтирования сосудов сердца
Рассказывая о том: шунтирование сердца, что это такое, врачи сразу затрагивают и момент реабилитации, от которой зависит скорость восстановления пациента.
Реабилитация после шунтирования сердца содержит комплекс упражнений и мероприятий:
- Дыхательные упражнения. Выполняются с первых дней после операции. Упражнения помогают восстановить работоспособность легких.
- Физические нагрузки. Начинаются с нескольких шагов по палате в первые послеоперационные дни и постепенно усложняются.
- Ингаляции с помощью небулайзера с добавлением бронхолитиков или муколитиков.
- Внутривенная лазеро- или озонотерапия.
- Разные виды массажа.
- Ультратонофорез с Пантовегином или Лидазой.
- Магнитотерапия для воздействия на периферические отделы.
- Сухие углекислые ванны.
Коронарное шунтирование сосудов сердца — послеоперационный период
После операции на сердце тщательное наблюдение за больным ведется в течение 2-3 месяцев. Первые 10 дней пациент может оставаться в реанимационном отделении, что зависит от скорости восстановления, самочувствия и наличия-отсутствия осложнений. В период, когда действует наркоз, больному фиксируют конечности, чтобы избежать резких опасных движений. Первые часы после операции больной может дышать с помощью аппарата, который отключают к концу первых суток.
В стационаре ежедневно проводят обработку швов и следят за их состоянием. Небольшая боль, покраснение и ощущение натяжения кожи в месте шва являются нормальным для этого периода. Если аортокоронарное шунтирование сосудов сердца прошло успешно, то на 7-8 сутки пациенту снимают швы. Только после этого пациенту могут разрешить принимать душ. Для облегчения заживления костей грудины пациенту рекомендуется полгода носить корсет, спать в этот период можно лишь на спине.
Жизнь после коронарного шунтирования
Коронарное шунтирование сосудов считается успешным, если пациент через два месяца возвращается к привычному режиму жизни.
Длительность и качество жизни будут зависеть от соблюдения предписаний врача:
- Принимать медикаменты, назначенные врачом, и не заниматься самолечением.
- Не курить.
- Придерживаться рекомендованного рациона питания.
- После операции шунтирования, а затем раз в году проходить лечение в санатории.
- Выполнять посильные физические нагрузки, избегая перегрузок.
Диета после шунтирования сердца
В послеоперационный период пациенты, перенесшие коронарное шунтирование сосудов сердца, должны тщательно следить за своим питанием. От этого фактора зависит, сколько лет жизни они смогут еще прожить. Рацион питания должен быть составлен таким образом, чтобы не допустить появления лишнего веса и отложения на стенках сосудов вредного холестерина.
После операции пациентам рекомендуется придерживаться таких советов:
- Уменьшить количество сахара, заменив его стевией.
- Молочные продукты должны быть обезжиренными.
- Из сыров следует отдавать предпочтение диетическим сырам и тофу.
- Из мяса разрешено соевое мясо, белое мясо курицы, индейка, нежирная телятина.
- Из круп можно все, кроме манки и риса.
- Дополнительно употреблять рыбий жир.
- Из рыб можно есть маложирную и иногда рыбу средней жирности.
- Из жиров желательно отказаться от всех, кроме растительного оливкового масла холодного отжима.
- Рекомендуется снизить количество соли.
- Полезно употреблять свежие овощи и фрукты.
Приблизительное меню на день
- Завтрак — яичный омлет из белков на пару, салат из фруктов и обезжиренного йогурта.
- Второй завтрак — обезжиренный творог.
- Обед — вегетарианский суп с черным подсушенным хлебом, овощное рагу.
- Перекус — запеченные яблоки.
- Ужин — оладьи из овощей, тушенная рыба нежирных сортов или белое мясо курицы.
Аортокоронарное шунтирование сердца: методика, сроки, реабилитация и прогноз жизни
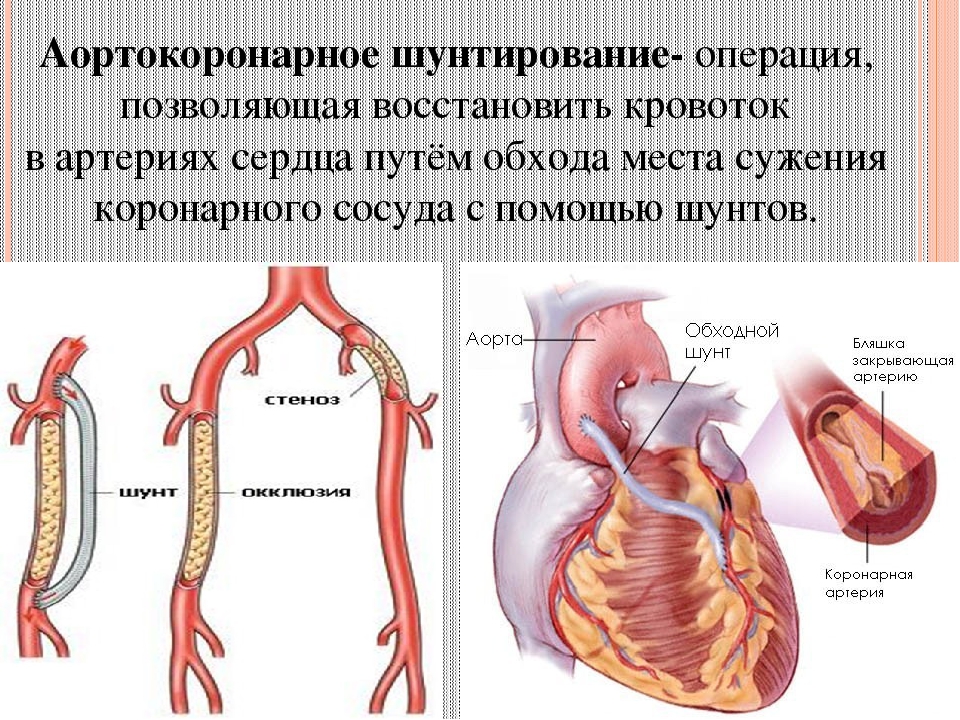
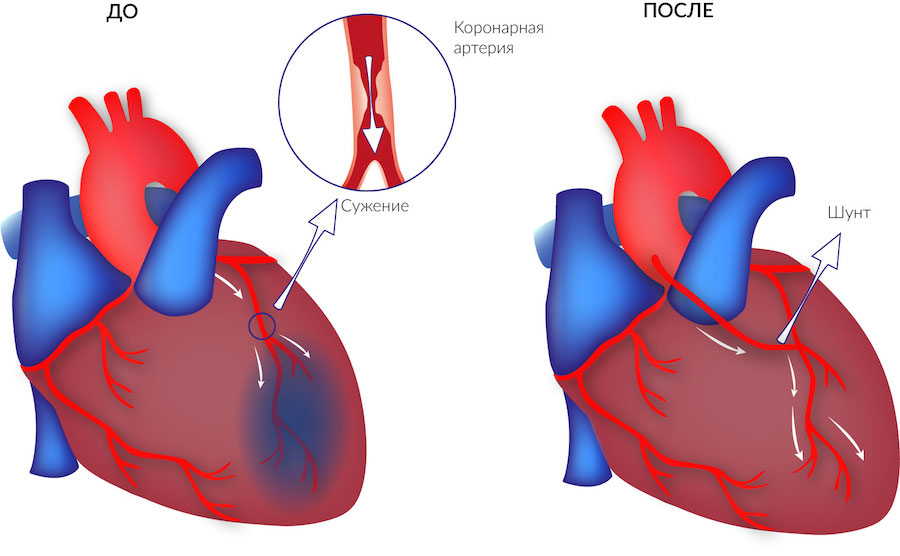
Аортокоронарное шунтирование сердца (АКШ) – разновидность оперативного вмешательства на сосудах сердца, направленного на восстановление кровотока в коронарных артериях сердца и улучшение кровоснабжения сердечной мышцы. Снижение кровотока в коронарных сосудах, как правило, происходит при развитии в них атеросклероза и роста бляшек, закрывающих просвет. Шунтирование позволяет решить проблему с проходимостью сосудистого русла, что в итоге приводит к улучшению прогноза заболевания, улучшению качества жизни пациента, снижению риска развития инфаркта.
Сутью шунтирования сосудов сердца является создание нового, окольного кровотока, в обход поражённого сосуда. Это метод выбора при лечении стенокардии или инфаркта миокарда, вызванными множественными бляшками в коронарных артериях, когда невозможно определить «причинный» участок сосуда.
Подготовка к операции
Шунтирование сердца, как и любая другая операция, требует проведения подготовки. Её суть заключается в следующем:
- Приём препаратов, способных разжижать кровь, запрещён на протяжении двух недель до даты операции.
- Врач должен быть в курсе всех препаратов, которые вы принимаете. Возможно, их также придётся заблаговременно отменить. Значение имеют не только лекарства, но также БАДы и средства народной медицины.
- Обязательно проводится госпитализация для проведения комплексного обследования организма.
- Перед операцией обязательно проводит осмотр анестезиолог. Он изучает физические параметры тела, узнаёт о наличии аллергии, в ходе беседы выясняет нужную информацию и составляет план своей работы.
- Накануне вечером может быть предложено успокоительное, которое поможет расслабиться, избавит от переживаний и позволит хорошо выспаться.
Для пациента установлен ряд правил, которые нужно соблюдать вечером, перед операцией:
- самый поздний приём пищи в 6 вечера;
- после полуночи нельзя пить;
- приём выписанных препаратов нужно осуществить после ужина, позже нельзя;
- вечером нужно принять душ.
В среднем операция по шунтированию сосудов сердца длится не более 4 часов, часто хватает и трёх часов.
Говорить о том, сколько стоит сердечное шунтирование, сложно, поскольку большое число факторов влияет на формирование конечной суммы.
Шунтирование – что это такое
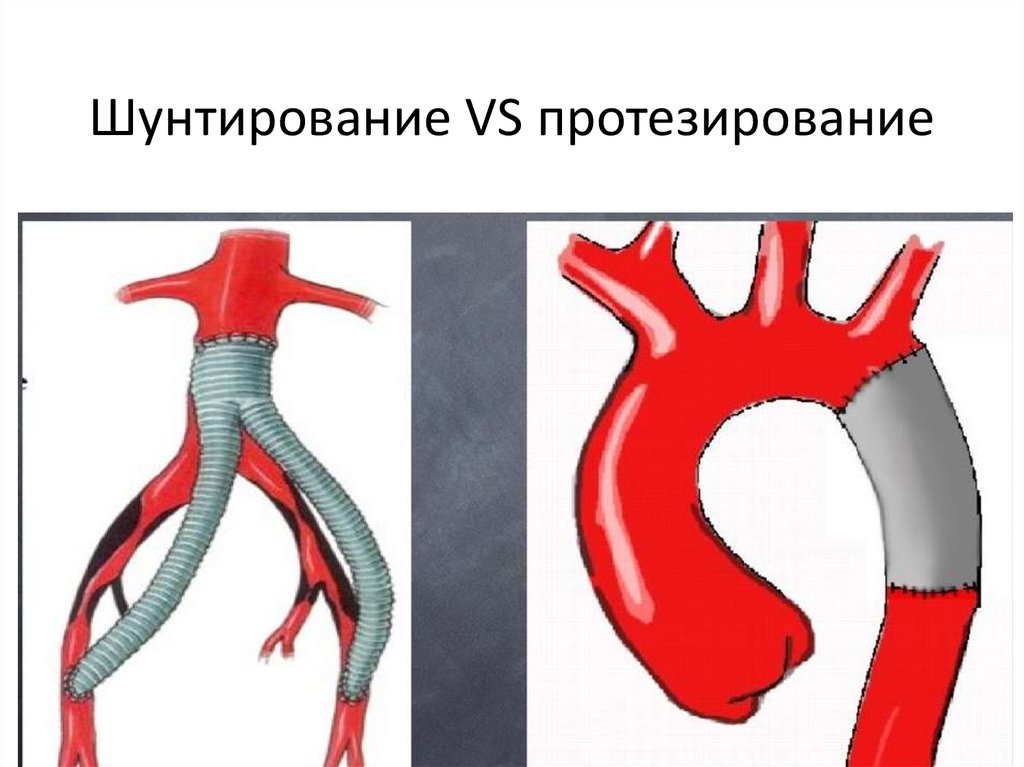
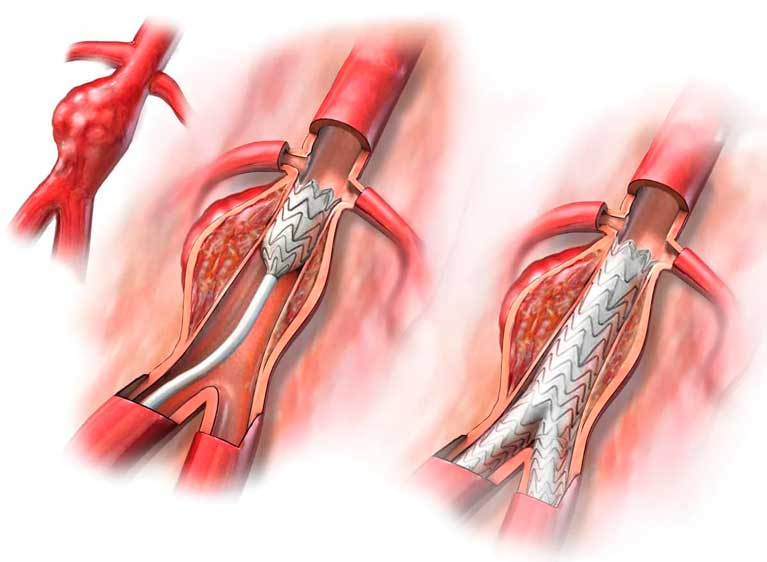
Один из самых эффективных методов восстановления кровотока имеет чёткое определение. Шунтирование – это способ оперативного лечения заболеваний, приводящих к стенозу сосудистого просвета и нарушению кровообращения в органных структурах, которые кровоснабжаются за счёт поражённых сосудов. Его суть заключается в создании дополнительного пути кровотока, который «обходит» повреждённый участок сосудистой сети. Это значит, что хирург использует специальный трансплантат, который называется шунтом. Выделяют постоянное и временное шунтирование сосуда.
Техника проведения операции довольно сложная. Вмешательство проводят две бригады хирургов. Сосуды для шунтирования берут сосудистые хирурги, они же занимаются их подготовкой. Нейрохирургическая бригада выполняет шунтирование артерий головного мозга, кардиохирурги делают аорто-коронарное шунтирование. Подобные вмешательства проводят при запущенном кальцинозе сосудистой стенки, облитерирующем эндартериите, атеросклерозе и его осложнениях.
Операции на желудке выполняют бариартрические хирурги. Через руку этих врачей проходят люди, которые не могут самостоятельно распрощаться с избыточным весом. После операции масса тела пациентов быстро нормализуется.
Для проведения шунтирующих оперативных вмешательств имеются чёткие показания. К ним относятся:
Реабилитация
Восстановление после операции представляет собой комплекс мероприятий, направленных на возвращение к повседневной жизни, адекватным физическим нагрузкам и профессиональной деятельности.
Весь период делят на несколько этапов:
- Стационарный период направлен на расширение двигательного режима. Пациенту разрешают садиться, потом стоять, ходить по палате и т. д., каждый день увеличивая нагрузку на сердце под строгим контролем персонала.
- Длительное наблюдение. После выписки из кардиологического центра продолжается восстановление после операции шунтирования сосудов сердца в домашних условиях. Пациент, как правило, находится на больничном листе, чтобы избежать перегрузок и простуд. Вернуться к работе можно не раньше чем через шесть недель после выписки (срок устанавливают индивидуально). Водителю или строителю его обычно продлевают еще до трех месяцев. Больной должен посещать участкового врача и кардиолога через 3, 6 и 12 месяцев после вмешательства. Во время каждого визита ему выполняют ЭКГ, определяют биохимический спектр липидов, общий анализ крови, при необходимости — рентгенографию органов грудной клетки. Основной принцип реабилитационного процесса на этом этапе заключается в модификации образа жизни. Понятие подразумевает полноценный сон (не менее 7 часов), частое дробное питание с обязательным включением в диету полиненасыщенных жирных кислот, отказ от курения и злоупотребления алкоголем, достаточная физическая активность, поддержание нормальной массы тела (окружность талии у женщин <80 см, у мужчин <94 см). Несмотря на значительное улучшение самочувствия и исчезновение боли в груди, больному нужно придерживаться постоянного приема некоторых медикаментов. К ним относятся препараты, разжижающие кровь, уменьшающие уровень холестерина и антигипертензивные средства.
- Санаторно-курортный. Пациентам рекомендовано пройти курс оздоровления в специализированном заведении. Комплексная программа обычно включает кардиотренировки, ЛФК и физпроцедуры.
Возобновление проходимости сосудов методом АКШ, как правило, значительно улучшает качество жизни пациентов: исчезают приступы стенокардии, снижается вероятность инфаркта после шунтирования, восстанавливается трудоспособность. Необходимость в медикаментах сводится к профилактическому минимуму. Однако стоит отметить, что риск повторных тромбозов существует, и только при соблюдении рекомендаций по поводу образа жизни удастся надолго сохранить здоровье.