Причины плеврита
Основные причины плеврита:
- Инфекция;
- Опухоли;
- Травмы грудной клетки;
- Системные заболевания – ревматоидный артрит, ревматизм, системная красная волчанка, дерматомиозит, склеродермия, васкулиты (синдром Чарга-Стросса, гранулематоз Вегенера), саркоидоз;
- Аллергическая реакция в ответ на аллергены, патологические факторы, инфекционные агенты (экзогенный аллергический альвеолит, аллергия на лекарства и продукты питания);
- Воздействие на организм токсических веществ, в т.ч. отравление парами аммиака, ртути и другими веществами;
- Облучение организма ионизирующей радиацией;
- Воздействие на легкие и плевру ферментов поджелудочной железы, которые при воспалении этого органа попадают в кровь и деструктивным образом воздействуют на плевру, поскольку эти части организма находятся достаточно вблизи относительно друг к другу;
- Туберкулез.
Факторы риска
Следующие факторы могут способствовать развитию плеврита:
- Наличие заболеваний дыхательных путей – ангина, фарингит, ларингит, трахеит, бронхит, пневмония, эмфизема, бронхиальная астма, обструктивная болезнь легких и другие;
- Наличие иных заболеваний — сахарный диабет, гипотиреоз;
- Алкоголизм, курение;
- Снижение реактивности иммунитета, чем обычно способствуют – переохлаждение организма, гиповитаминозы, стрессы, злоупотребление лекарственными препаратами (особенно глюкокортикоидами, цитостатиками), наличие инфекционных заболеваний (ОРВИ, ОРЗ, грипп, ВИЧ-инфекция и другие), язва желудка и 12-перстной кишки, беременность;
- Желудочно-пищеводный рефлюкс (обратное забрасывание пищи из желудка в пищевод).
Основные виды инфекции, которые способствуют развитию плеврита
Вирусы – гриппа, парагриппа, энтеровирусы и другие;Бактерии – стафилококки, пневмококки и прочие стрептококки, хламидии, риккетсии и другие; Грибки – кандида, кокцидиоидоз, бластомикоз и другие; Прочие микроорганизмы — паразиты (амебиаз, эхинококкоз).
Каким образом происходит инфицирование плевры?
- Воздушно-капельный путь – при вдохе загрязненного воздуха, что особенно часто происходит при нахождении вблизи болеющего человека, который в это время кашляет и чихает;
- Гематогенный путь (через кровь) – болезнетворные микроорганизмы при наличии инфекционного заболевания в любой из частей тела могут попасть в кровь и с током крови попасть в плевру;
- Лимфогенный путь (через лимфатическую систему) – аналогично, как и через кровь, инфекция из любой части тела с током лимфы может попасть в плевру;
- Проникающая травма грудной клетки может привести к попаданию внутрь организма инфекции.
Лечение плеврита народными средствами
Важно! Перед применением народных средств лечения против плеврита обязательно проконсультируйтесь с лечащим врачом!
Хрен. Смешайте 150 г сухого измельченного корня хрена с соком из 3х лимонов. Принимать средство нужно по половине чайной ложки 2 раза в день, утром натощак и вечером перед сном.
Барсучий жир. Сделайте смесь из 250 г барсучьего жира, 300 г очищенных от колючек и измельченных листьев алоэ и стакана мёда. Полученную смесь поставьте на 15 минут в духовку, для топления, после этого средство нужно процедить, а оставшееся сырье выбросить. Принимать это народное средство от плеврита нужно по 1 ст. ложке 3 раза в день, за 30 минут до приема пищи.
Лук. Сделайте кашицу из луковицы среднего размера, положите ее в емкость. Далее, закрыв глаза, наклоните голову к кашице и вдыхайте ртом ее пары. Это средство отлично помогает в борьбе с различными заболеваниями дыхательной системы.
Лук и вино. Измельчите 300 г лука и добавьте в него 500 мл сухого белого вина, а также 100 г светлого мёда. Поставьте смесь в темное место для настаивания, ежедневно ее встряхивая. После, средство процедите и принимайте по 1 ст. ложке 4 раза в день, за 30 минут до еды.
Женьшень. Измельчите корень женьшеня кавказского, которому не менее 3х лет, и положите его в компрессионную бумагу с небольшими отверстиями, после замотав марлей, приложите средство к области желудка в качестве компресса. Сверху компресса приложите вату и примотайте все это дело теплой тканью. Данную процедуру необходимо проводить после вывода из организма экссудата.
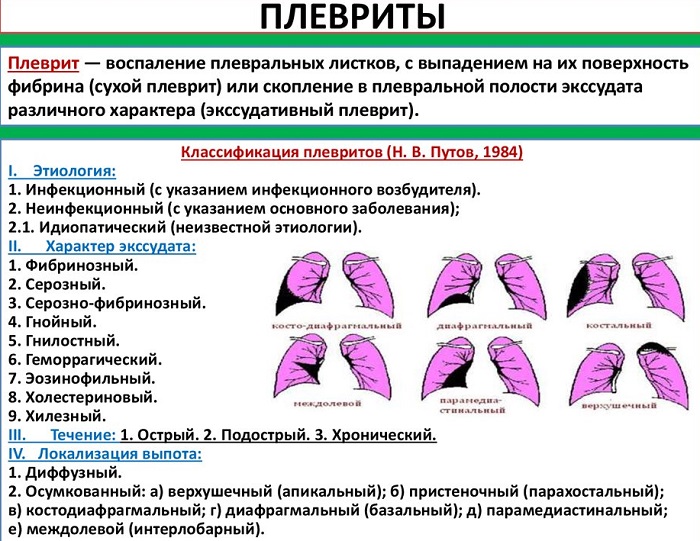
Виды плеврита
Классификация плеврита производится следующим образом:
По характеру воспаления:
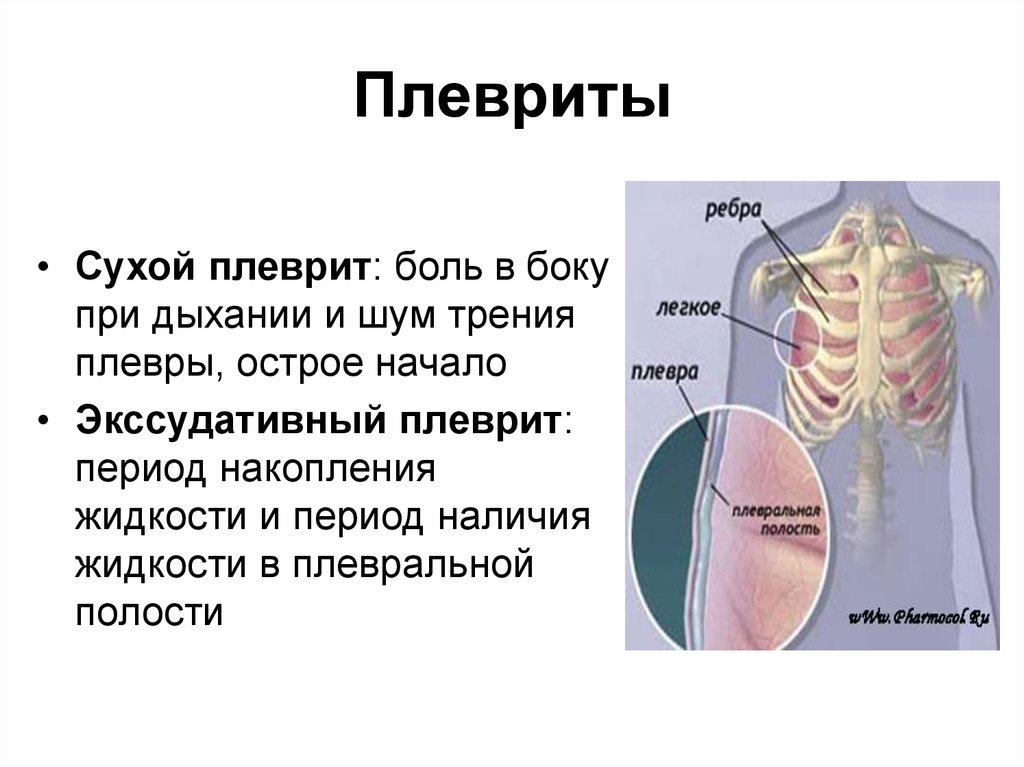
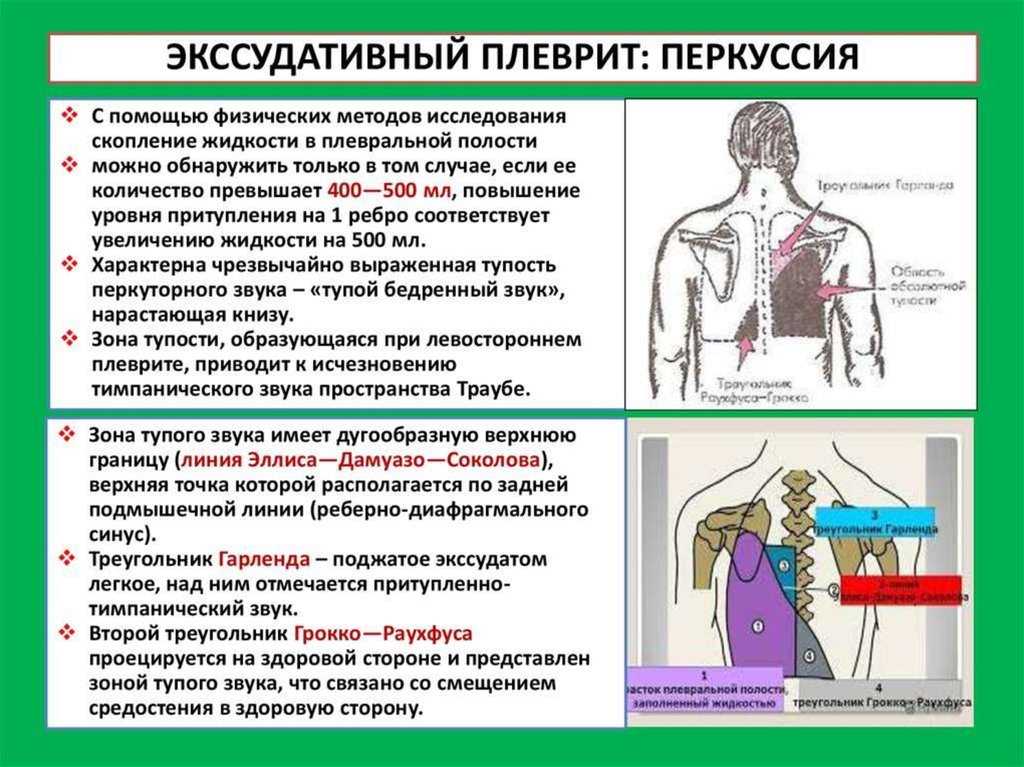
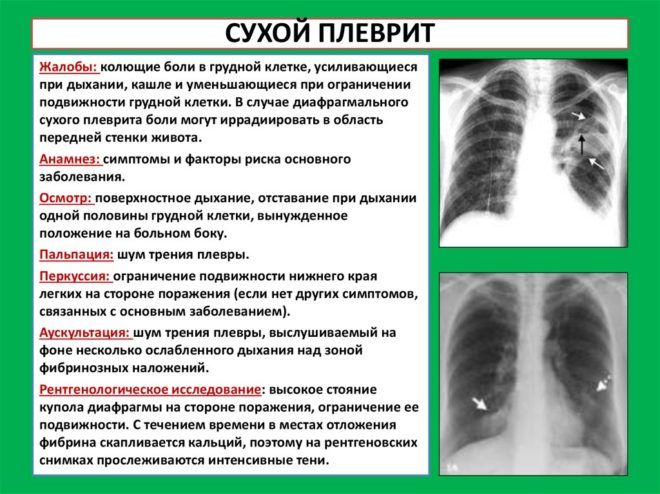
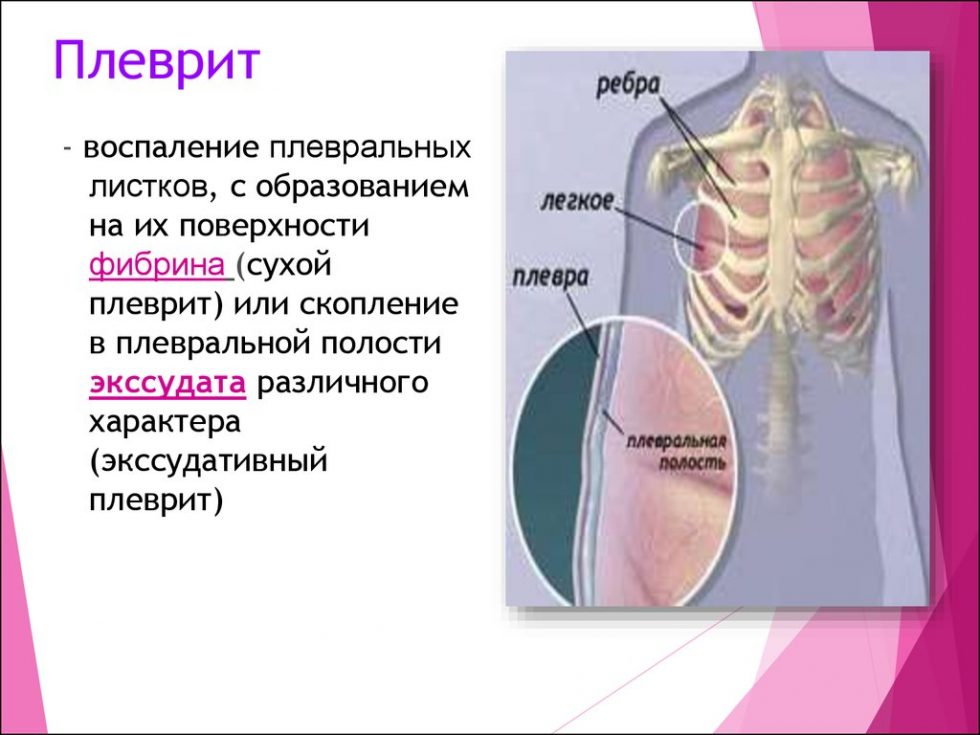
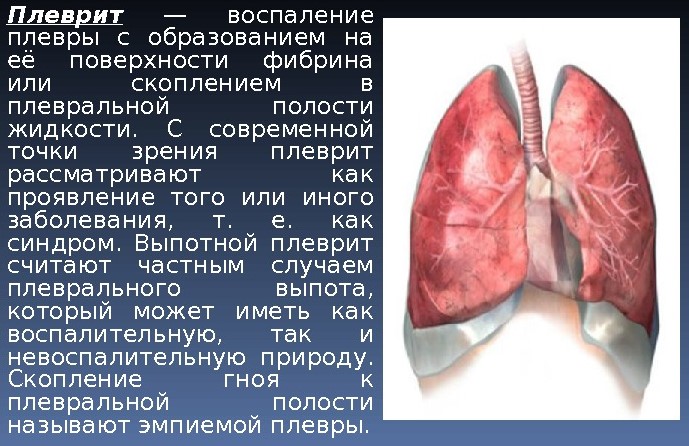
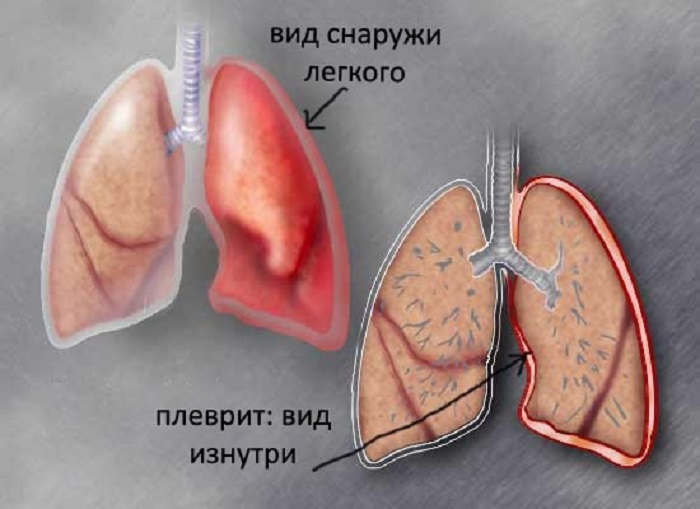
Сухой (фибринозный) плеврит – характеризуется оседанием на плевре высокомолекулярного белка плазмы крови – фибрина, при этом экссудата остается в минимальном количестве. Фибрин представляет собой клейкие нити, присутствие которых при минимальной жидкости усиливают трение листков плевры, а соответственно и легких друг о друга. Это приводит к болевым ощущениям. Многие специалисты выделяют сухой плеврит в качестве первой стадии развития данной патологии, после которой развивается экссудативный плеврит.
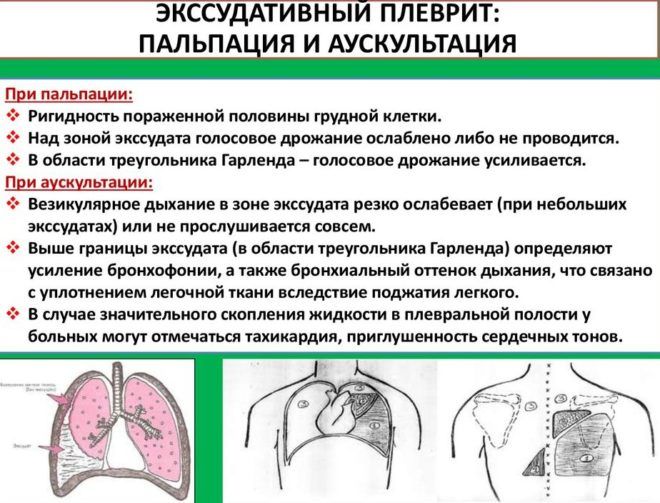
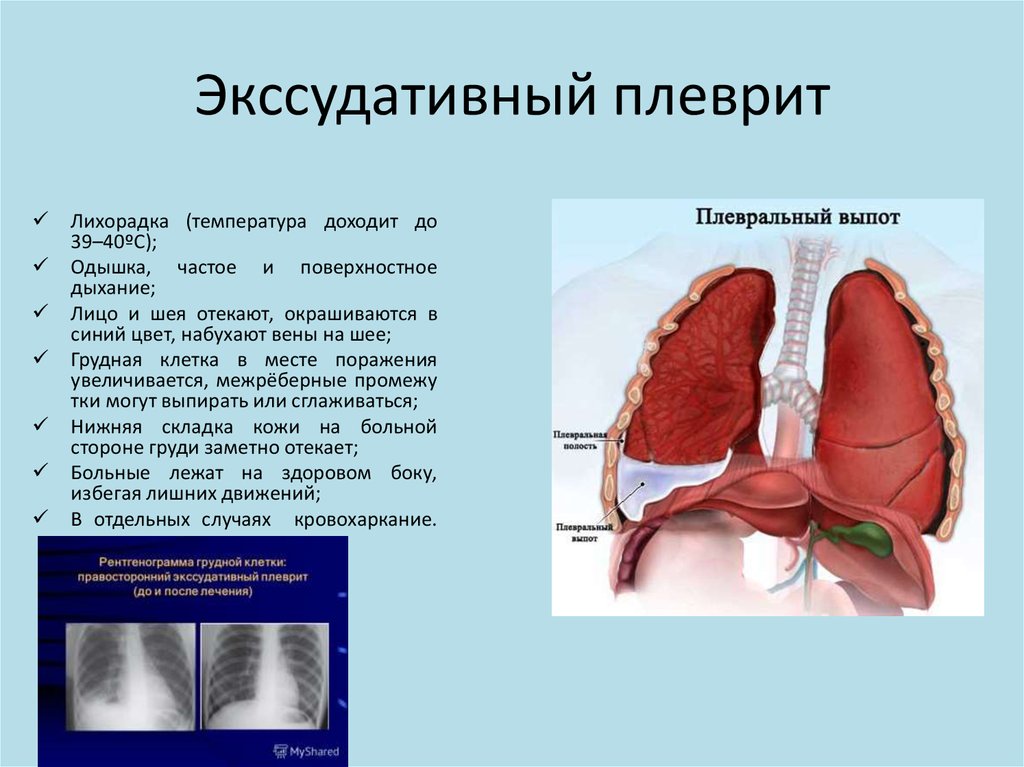
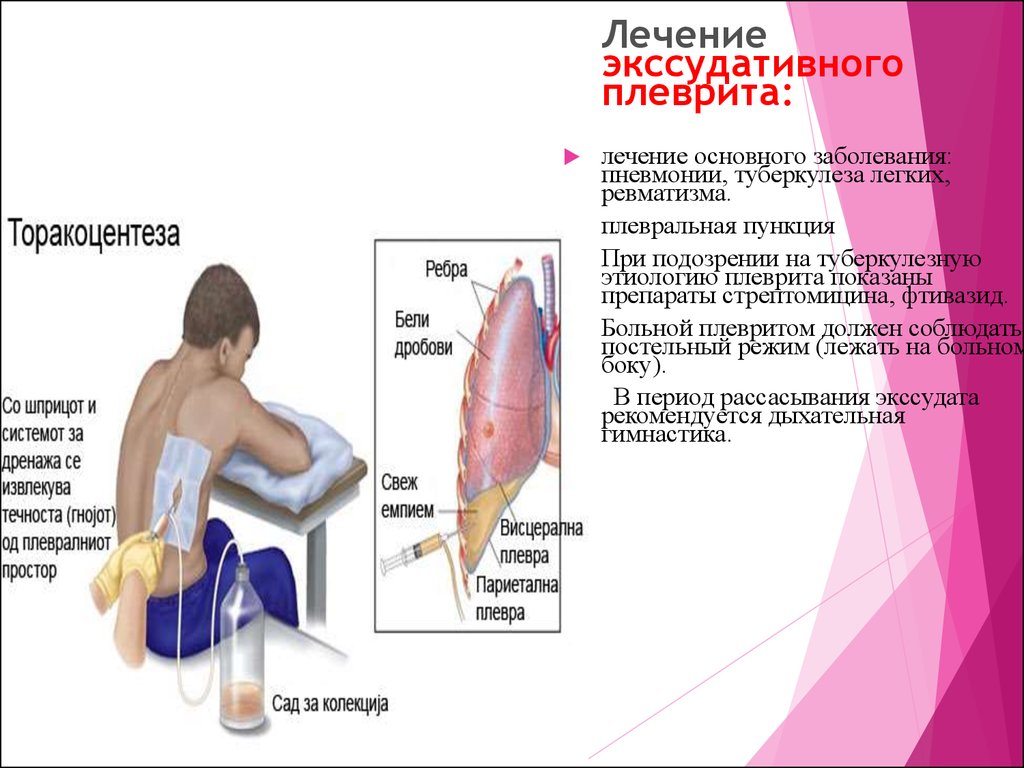
Экссудативный (выпотной) плеврит – характеризуется значительным количеством экссудата в плевральной полости, что приводит к избыточному давлению на располагающиеся рядом ткани и органы. Экссудативный плеврит сопровождается увеличением поражаемой площади воспалительным процессом, снижением активности ферментов, участвующих в расщеплении фибриновых нитей, формированием плевральных карманов, в которых со временем может скапливаться гной. Кроме того, нарушается отток лимфы, а обильное количество выпота способствует уменьшению жизненного объема легкого, из-за чего может сформироваться дыхательная недостаточность.
По этиологии:
1. Инфекционные, которые могут быть:
- Бактериальный (стафилококковый, пневмококковый, стрептококковый и другие);
- Грибковый (кандидозный, актиномикозный и другие);
- Паразитарный (при амебиазе, парагониазе, эхинококкозе и другие);
- Туберкулезный – характеризуется медленным течением с симптомами общей интоксикации организма, кашлем, выпотом с содержанием большого количества лимфоцитов, а иногда и характерным творожистым гноем.
2. Неинфекционные (асептические):
- Травматические – обусловленные значительным кровоизлиянием при травмировании органов грудной клетки, что приводит к скоплению крови в плевральной полости (гемоторакс). Далее, свернувшаяся кровь, при отсутствии нагноения, в сочетании с соединительной тканью начинает образовывать толстые шварты, которые ограничивают функционирование легкого. Стоит заметить, что при небольшом гемотораксе кровь обычно рассасывается в плевральной жидкости и особого вреда нанести не успевает. При большом гемотораксе и тяжелой травме грудной стенки и легкого кровь в плевральной полости свертывается (свернувшийся гемоторакс). В дальнейшем, если не происходит нагноеине, массивный сгусток подвергается организации соединительной тканью, в результате чего формируются толстые шварты, ограничиваю¬щие функцию легкого.
- Опухолевые;
- Ферментативные;
- Обусловленные системными заболеваниями;
- Обусловленные другими заболеваниями – уремией, инфаркте легкого, асбестозе и другие.
3. Смешанные.
4. Идиопатические (причина патология не выявлена).
По патогенезу:
- Инфекционный;
- Инфекционно-аллергический;
- Аллергический и аутоиммунный;
- Токсико-аллергический;
- Токсический.
По распространению:
- Диффузный (тотальный);
- Отграниченный (осумкованный) – развитие происходит за счет фиброзного склеивания, а после сращения плевральных листков на границах жидкого выпота, из-за чего формируется так называемый карман, который обычно располагается в нижних частях плевры.
По характеру выпота:
- фибринозный – характеризуется минимальным количеством экссудата с оседанием на плевре фибрина;
- серозный – характеризуется минимальным количеством экссудата без оседания на плевре фибрина;
- серозно-гнойный – характеризуется серозно-гнойным выпотом;
- гнойный (эмпиема плевры) – характеризуется скоплением между плевральными листками гнойного экссудата, что сопровождается симптомами интоксикации организма и наличием угрозы для жизни человека. Развитие обычно происходит на фоне поражения организма инфекцией на фоне снижения реактивности иммунной системы, или же при самопроизвольном вскрытии абсцесса из легкого в область плевры.
- геморрагический — характеризуется экссудатом с примесью крови, что обычно развивается при туберкулезе, инфаркте легкого, панкреатите, карциноматозе плевры;
- хиллезный (хилоторакс) – характеризуется обильным количеством экссудата, по внешнему виду напоминающего молоко, что связано с примесью в экссудате лимфы (хилюса);
- холестериновый – характеризуется наличием в выпоте холестериновых кристаллов;
- эозинофильный – в выпоте преобладают эозинофилы.
По образованию:
- Первичный – развитие болезни происходит самостоятельно, без других патологий;
- Вторичный – развитие болезни происходит в последствии иных заболеваний (пневмонии, бронхита, трахеита, злокачественных новообразований), различных патологий, воспалительных процессов в соседних с плеврой тканях и т.д.
Симптомы плеврита
Симптоматика плеврита во многом зависит от типа и формы болезни, ее причины, стадии и других факторов.
Основные симптомы плеврита
- Кашель – сухой, непродуктивный, или же с мокротой гнойного характера (обычно при инфекционном поражении), обычно средний по интенсивности;
- Одышка, особенно при физической нагрузке;
- Боль в области грудной клетки, которая обуславливается трением между плевральными листками;
- Повышенная и высокая температура тела (до 39 °С и выше, при таких заболеваниях, как пневмония) – характерна преимущественно при инфекционной форме болезни;
- Смещение трахеи – обуславливается избыточным давлением большого объема экссудата на органы средостения, при этом, трахея смещается в здоровую сторону.
Дополнительные симптомы плеврита
При наличии в организме инфекции и развитии на ее фоне различных заболеваний, в том числе дыхательных путей, помимо повышенной температуры тела, могут наблюдаться такие симптомы, как – озноб, слабость, общее недомогание, боль в суставах и мышцах, отсутствие аппетита, тошнота.