Клиническая картина
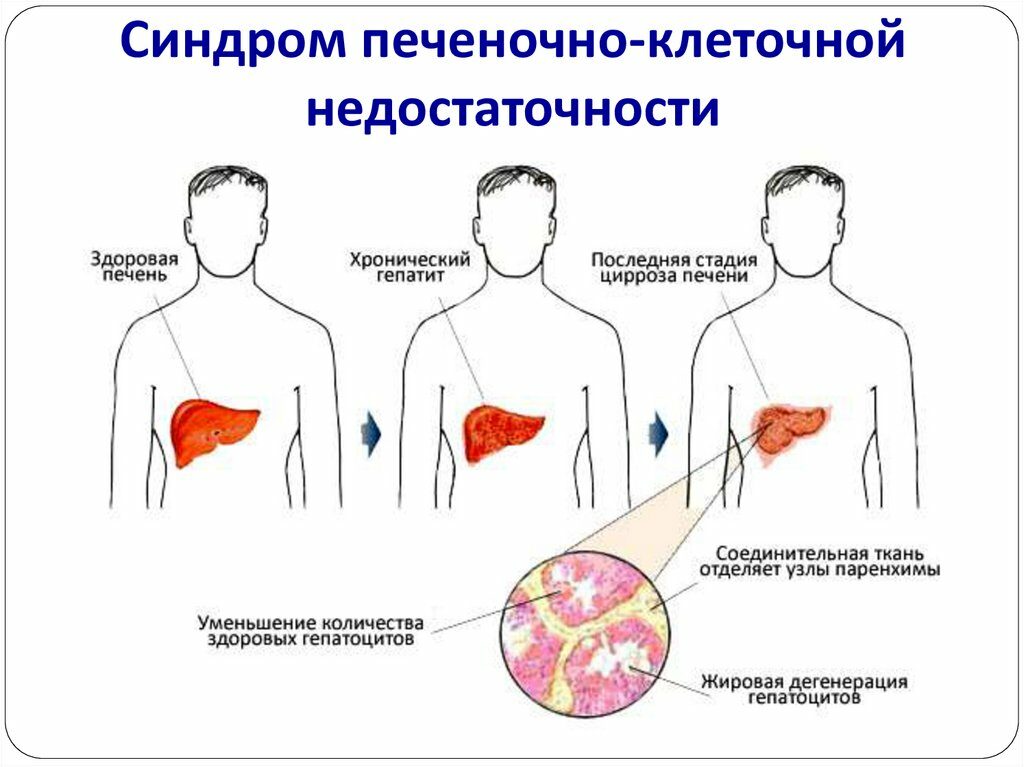
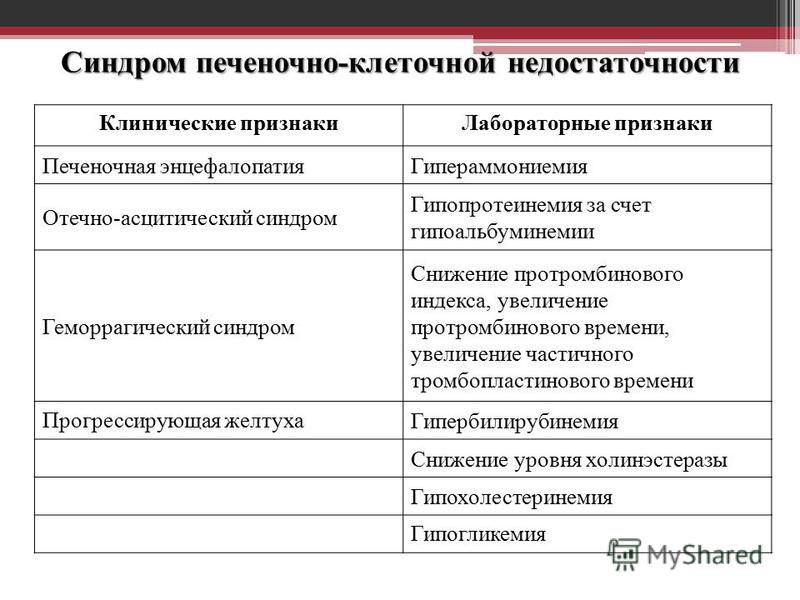
Течение заболевания включает симптоматику трёх основных синдромов: печёночноклеточной недостаточности, печёночной энцефалопатии и комы.
Некроз гепатоцитов вызывает следующие проявления:
- Желтушное окрашивание кожных покровов. Обусловлено отложением кристалликов билирубина в коже и слизистых оболочках, так как их обмен нарушен.
- Множественные телеангиоэктазии – кровоизлияния в коже в виде звёздочек. Причиной является снижение синтеза тромбоцитов.
- Отёки (ввиду уменьшения продукции белков в кровь).
- Асцит (причина – портальная гипертензия).
- Диспепсические расстройства. На начальных этапах больных беспокоят повышенное газообразование, расстройства стула по типу диареи, крайне редко отрыжка и изжога. При дальнейшем прогрессировании могут быть хронические запоры, функциональная кишечная непроходимость.
- Снижение массы тела из-за нарушения процессов усваивания пищи.
При хроническом течении заболевания дополнительно наблюдаются:
- снижение либидо;
- бесплодие (как у мужчин, так и у женщин);
- атрофические изменения молочных желёз и матки;
- аллопеция – облысение;
- печёночный (сладковатый) запах изо рта и от пота.
Прогрессирование заболевания приводит к нарушениям со стороны центральной нервной системы.
| Прекома 1 | Больные не проявляют инициативность, заторможены. Отмечается нарушение сна по типу сонливости днём и бодрствованию в ночное время. Речь замедляется, нарушается ориентация в пространстве и времени (незначительно). |
| Прекома 2 | Большую часть времени пациенты проводят за сном, практически полностью дезориентированы в происходящем. Речь имеется, но замедлена и целенаправлена. Больной только отвечает на вопросы. Может отмечаться тремор рук и снижение сухожильных рефлексов. Крайне редко угнетение сменяется периодами психического возбуждения с появлением галлюцинаций (протекающих по типу алкогольного делирия). |
| Кома 1 | Сознание утрачено, имеется реакция только на резкие и сильные воздействия (громкий звук, боль, холод). Зрачки расширены, реагирование на свет наблюдается крайне редко, глазные яблоки плавают. Мускулатура кишечника не работает, отмечается вздутие, прекращение мочевыделения. |
| Кома 2 | Больной глубоко угнетён, полностью утрачена чувствительность по отношению к различным раздражителям. |
Симптомы хронической печеночной недостаточности
Для хронической печеночной недостаточности характерно постепенное, поэтапное нарастание симптомов. И как бы долго болезнь не существовала на начальной стадии, рано или поздно она начнет прогрессировать.
Хроническая печеночная недостаточность протекает в четыре стадии:
- Первая стадия — компенсированная;
- Вторая стадия — декомпенсированная;
- Третья стадия — терминальная;
- Четвертая стадия — печеночная кома.
Компенсированная стадия
Симптомы, возникающие на этапе компенсированной стадии, неспецифичны. Больного беспокоят потеря аппетита, а также периодически возникающее чувство подташнивания, рвоты.
Нарушается дезинтоксикационная функция печени, из-за чего в организме накапливаются токсические вещества. Эти вещества нарушают работу нервной системы, вследствие чего развивается печеночная энцефалопатия. На начальных этапах энцефалопатия проявляется тем, что человек быстро устает, чувствует себя слабым, отмечается некоторая заторможенность. Больного мучает постоянная сонливость днем, а ночью — бессонница. Для печеночной недостаточности характерны колебания настроения, особенно в сторону депрессивного полюса.
Декомпенсированная стадия
Патологический процесс в печени прогрессирует, из-за чего имеющиеся симптомы становятся выраженными и постоянными. На этом фоне возникают такие симптомы как нарушение координации движения, появление хлопающего тремора, проблемы с памятью. Человек может вести себя не совсем адекватно и даже агрессивно. Отмечается дезориентация в пространстве. Кроме того, от больного можно почувствовать специфический сладковатый печеночный запах изо рта, вызванный накоплением продуктов метионина.
Терминальная стадия
На данном этапе развития печеночной недостаточности имеющиеся симптомы усугубляются. Более выраженными становятся признаки поражения нервной системы — появляется спутанность сознания, человек никак не реагирует на обращение к нему, но сохраняется реакция на болевое воздействие.
Застой желчи в печени (холестаз) приводит к появлению желтухи и кожного зуда. Неизбежно развивается портальная гипертензия, проявляющаяся увеличением живота за счет скопившейся жидкости в брюшной полости (асцит), расширением сосудов на коже живота. Больной может заметить покраснение ладоней это так называемая пальмарная эритема и мелкие сосудистые кровоизлияния-звездочки по всему телу. Кроме того, могут возникать кровотечения из органов ЖКТ.
Стадия комы
На этой стадии печеночной недостаточности происходят тяжелейшие, зачастую необратимые изменения. У больного наблюдается выраженное угнетение нервной системы, из-за которого происходит потеря сознания. На начальной стадии комы реакция на боль присутствует, но вскоре исчезает. Могут возникать судороги, расходящееся косоглазие. В стадии комы постепенно нарастает полиорганная недостаточность. Все эти нарушения приводят к непоправимым последствиям и летальному исходу.
Классификация и формы печеночной недостаточности
Заболевание по характеру течения делится на такие виды, как острый и хронический. Первые формы печеночной недостаточности появляются, когда печень прекращает функционировать, недуг развивается несколько дней. Для острого типа заболевания свойственно тяжелое протекание симптомокомплекса, заканчивающееся смертельным исходом, если признаки не были вовремя обнаружены. Хроническая печеночная недостаточность развивается при медленном течении недуга. Орган спустя время не выполняет свои функции, как прежде, в результате чего появляется печеночный цирроз или хронический гепатит. Такие недуги заканчиваются печеночной комой или смертью.
Патогенез разделяет заболевание на два вида. Первый тип классификации — эндогенный, характеризуется развитием осложнений в период изменения печеночных тканей. Это проявляется при наличии цирроза печени или хронического гепатита. Второй тип — экзогенный, развивается из-за самоотравления организма, которое происходит в результате действия специальных продуктов метаболизма.
 Классификация печеночной недостаточности зависти от масштабов патологии.
Классификация печеночной недостаточности зависти от масштабов патологии.
В зависимости от степени тяжести в классификации различают 4 основные стадии протекания заболевания, а именно:
- Начальную (компенсированную), на которой печеночная недостаточность протекает бессимптомно, но печень уже активно реагирует на токсические соединения.
- Декомпенсированную — появляется первый комплекс симптомов, а по анализу крови можно обнаружить развивающийся недуг.
- Дистрофическую (терминальную). На терминальной стадии печень плохо функционирует, нарушается работа организма в целом (ЦНС, обмен веществ). Прогрессирующая терминальная степень является предзавершающей.
- Стадию печеночной комы, при наступлении которой наблюдается полное поражение печени, что ведет к смертельному исходу. На этой стадии лечение бессмысленно, потому что орган начал отмирать.
Симптомы
Признаки поражения печени и недостаточности во многом зависят от формы течения патологии. При острой разновидности недостаточности функционирования печени наблюдается стремительное ухудшение состояние. У пациентов появляются жалобы на сильные боли в области правого подреберья. Неприятные ощущения настолько интенсивны, что больному требуется срочная госпитализация. Болевые приступы могут усиливаться после приема пищи. В дальнейшем появляются жалобы:
- на тошноту и рвоту;
- на повышение температуры тела;
- на озноб;
- на общую слабость;
- на повышенную утомляемость при минимальных физических нагрузках;
- на усиливающий кожный зуд;
- на пожелтение склер глаз и кожных покровов;
- на запах тухлого мяса изо рта;
- на тремор верхних конечностей;
- на снижение артериального давления;
- на увеличение селезенки;
- на одышку;
- на кашель;
- на кровотечения из органов ЖКТ;
- на массированные назальные кровотечения;
- на стремительное снижение уровня глюкозы в крови;
- на критическое снижение АД.
Также у пациентов наблюдается появление диареи. Кал становится белого или светло-бежевого цвета. При этом моча может темнеть. На фоне этого патологического состояния у пациентов нередко наблюдается снижение аппетита. У некоторых больных возникает острое желание попробовать несъедобные предметы.
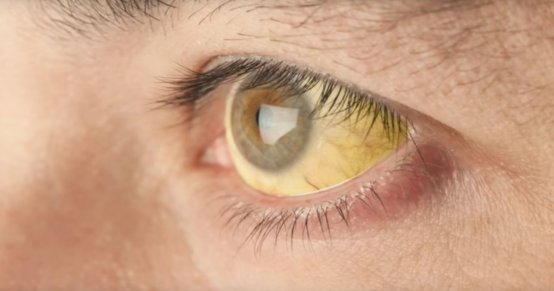
По мере ухудшения состояния у пациентов появляется боль в суставах, причем как в крупных, так и в мелких. Имеется изменение размеров печени. У пациентов наблюдается стремительное увеличение объемов живота из-за накопления жидкости в брюшной полости. При острой разновидности недостаточности печени у больных отмечается стремительная потеря веса.
В течение нескольких часов или дней после начала приступа появляются признаки печеночной энцефалопатии, являющейся результатом поражения ЦНС на фоне повышения уровня токсических соединений в крови. У многих пациентов даже при остром течении патологии наблюдается появление сосудистых звездочек, которые особенно хорошо выражены на передней стенке живота и на плечах.
Выделяется не менее 4 стадий развития хронической формы недостаточности. Для каждой из них характерны свои симптомы. Начальная стадия патологического процесса считается компенсированной, т. к. в это время не наблюдается появления выраженной клинической картины из-за того, что повышается активность оставшихся здоровых клеток. Только при проведении лабораторных исследований можно выявить снижение функции органа.
При переходе заболевания во вторую декомпенсированную стадию наблюдается появление выраженных признаков портальной гипертензии. У пациентов возникают выраженные сосудистые звездочки не только на коже живота, но и на лице. Нередко появляются гематомы даже без какого-либо травматического воздействия. Возможны массированные кровотечения из органов ЖКТ и носа. Данные симптомы являются результатом снижения свертываемости крови.
У большинства пациентов уже на этой стадии хронической печеночной недостаточности наблюдается появление асцита, эмоциональной лабильности или развитие депрессивных расстройств. Возможны нарушения сна. Выраженными становятся диспепсические расстройства, в т. ч. тошнота, рвота и диарея. Появляется кахексия, т. е. истощение.
Стремительно атрофируются мышечные ткани. Кожа сильно истончается и приобретает желтушный оттенок. Подобный цвет могут приобретать склеры глаз и слизистые оболочки. Ладони и ступни могут отличаться красным оттенком. Ухудшается состояние волос и ногтей. Общее самочувствие пациента также стремительно ухудшается. Данная стадия может продолжаться на протяжении от нескольких недель до месяца и более.
При переходе заболевания в третью, т. е. терминальную, стадию все ранее присутствующие симптомы становятся выраженными. Печень уменьшается в размерах. Кровь почти не сворачивается. Это становится причиной развития массированного кровотечения. Нарастают проявления со стороны ЦНС.
Последней стадией хронического течения является кома. Данное состояние в большинстве случаев заканчивается летальным исходом из-за отека мозга и развития полиорганной недостаточности.
Причины
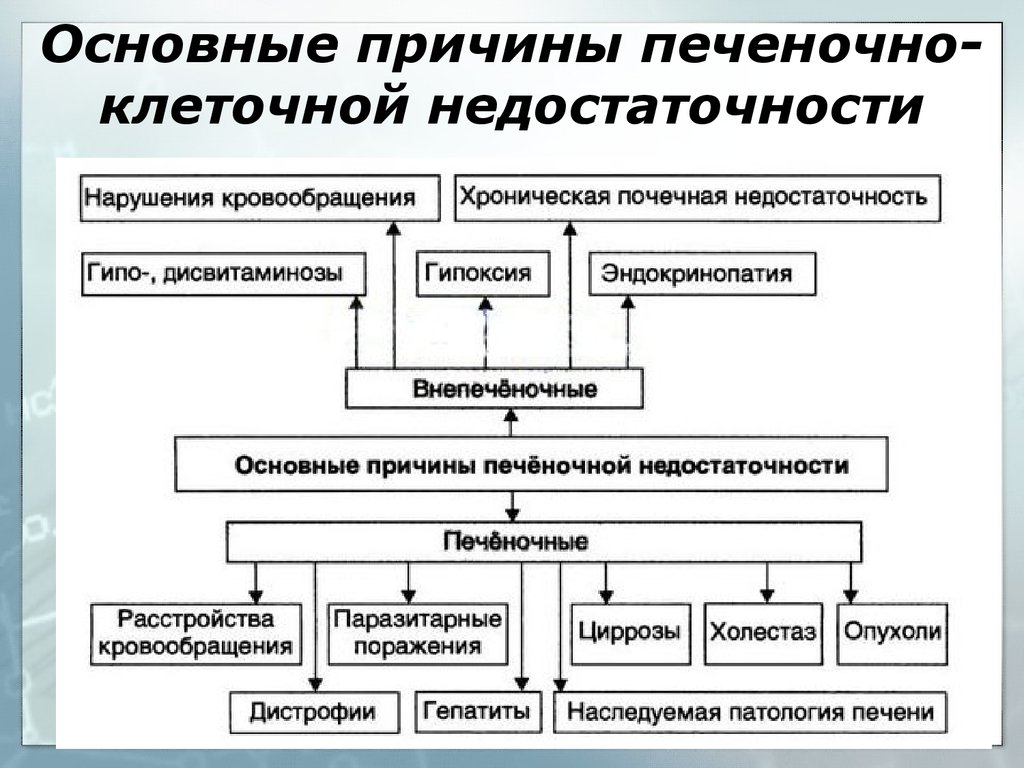
Основной фактор, приводящий к функциональной недостаточности органа – гибель большого числа клеток печени – гепатоцитов, которая преобладает над процессами регенерации. В результате нарушаются все основные функции. Самыми распространёнными причинами являются:
- Острое течение вирусных инфекций (вирусы гепатита А, В, С, D и E, вирус Эпштейна-Барр, цитомегаловирусная персистенция).
- Использование гепатотоксических медикаментов. К ним относятся: противотуберкулёзные и химиотерапевтические средства, многие нестероидные анальгетики (например, ибупрофен или ацетилсалициловая кислота), глюкокортикостероиды, препараты, влияющие на липидный спектр (Симвастатин).
- Отравление ядовитыми грибами (мухоморы, поганки).
- Пролиферативные заболевания печени: доброкачественные (гемангиома) и злокачественные (саркома).
- Сосудистые патологии. Массивная гибель печёночных клеток может наступить на фоне ишемии, вызванной тромбозом или атеросклеротическим поражением сосудов. Реже причиной является синдром Бадда-Киари (тромбоз вен печени, приводящий к нарушению оттока крови).
- Сердечная недостаточность, приводящая к застою жидкости внутри гепатоцитов и в межклеточных пространствах. На фоне гипергидратации снижается перфузия.
- Болезни обмена веществ: болезнь Вльсона-Коновалова (патология обмена ионов меди), синдром Рейе (нарушение ферментативных процессов после перенесённых острых вирусных инфекций любого рода).
- Длительное употребление наркотиков – кокаина, экстези (свыше 2 месяцев).
- Отравление алкоголем (более 1 литра единовременно) или его сурогатами (метанол).
- Беременность. При вынашивании могут развиваться острая печёночная недостаточность, HELLP – синдром, проявляющийся массивным разрушением эритроцитов, снижением числа тромбоцитов, повышением активности ферментов печени (АЛТ и АСТ).
- Травмы. Любые воздействия на печень способны привести к разрыву капсулы и тканей органа с нарушением кровоснабжения и последующим некрозом.
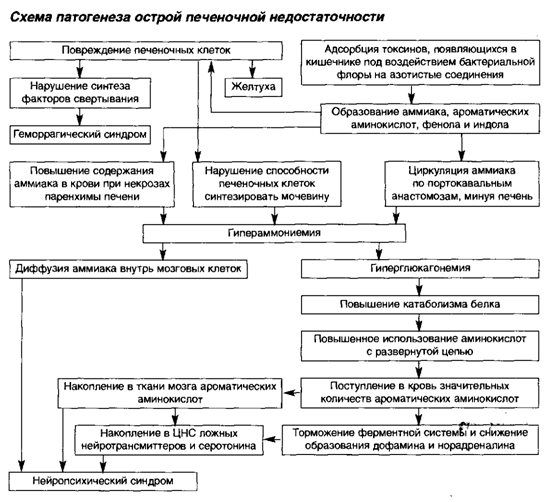
Все перечисленные факторы приводят к некротическим изменениям клеток печени. На фоне асептического или септического воспаления орган значительно увеличивается в размерах, на капсулу возлагается значительная нагрузка, но её объём ограничен. В итоге краевые сегменты печени так же испытывают состояние гипоксии и могут погибнуть.
Затем нарушается движение крови по сосудам и развивается синдром портальной гипертензии с повышением давления в воротной вене, формируется асцит (скопление жидкости в брюшной полости). Кровь начинает двигаться в обход печени по геморроидальным, околопупочным и пищеводным сосудам, что может осложниться их разрывом и кровотечением.
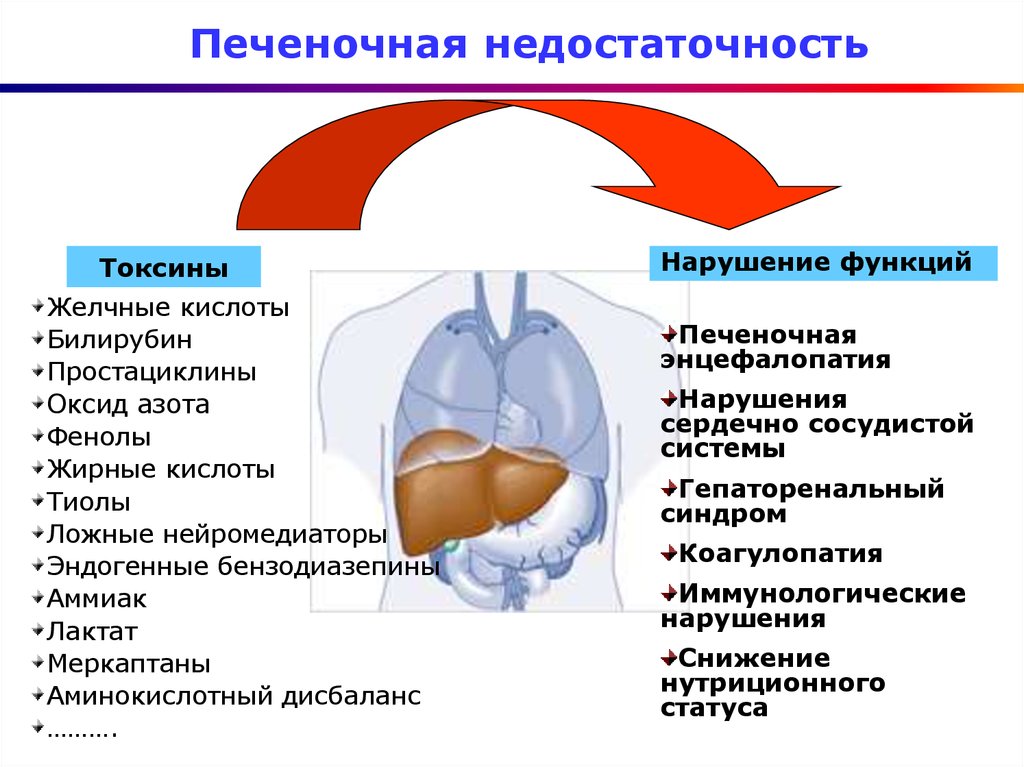
Токсические вещества аккумулируются в организме. Первый удар получает головной мозг, развивается токсическая энцефалопатия.
Мнение эксперта
Шошорин Юрий
Врач терапевт, эксперт сайта
Снижение белковосинтетической функции приводит к гипопротеинемии. На фоне падения онкотического давления формируются множественные отёки, вплоть до анасарки (тотальный отёк всего тела, включая полостные образования).
К группе риска по печёночной недостаточности относятся:
- лица, длительно принимающие токсичные медикаменты;
- наркоманы, алкоголики;
- люди без проведения в срок профилактических прививок против гепатитов;
- беременные;
- работники вредных химических производств (пестициды, инсектициды, бытовая химия).
Симптомы печеночной недостаточности
Общая характеристика
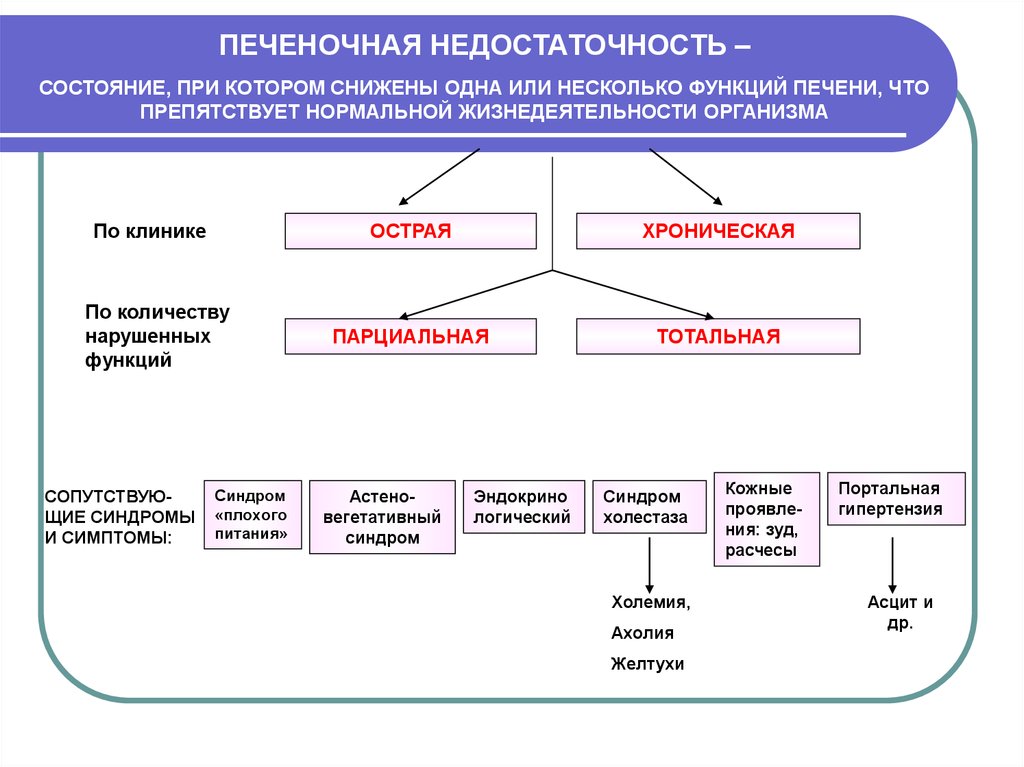
Печеночная недостаточность представляет собой клинический синдром, наступающий при частичной дисфункции печени, а именно, потере органом способености полноценно восстанавливаться и участвовать в обмене веществ.
Интересно, но классификация этого синдрома как особого заболевания стала возможной только в последние годы. Ранее, еще в середине прошлого века, печеночную недостаточность ошибочно относили к самым распространенным патологическим процессам, таким как интоксикация, сердечно-сосудистая или легочная недостаточность. Подобная диагностика была обусловлена схожестью симптомов этих заболеваний и неспособностью медицины до недавнего времени выявить характерные черты печеночного синдрома.
Причины
Факторы развития печеночной недостаточности довольно разнообразны. К ним относятся:
- инфекционные и паразитирующие заболевания (в особенности гепатиты В, С и Е. В редких случаях к печеночной недостаточности могут привести герпес, аденовирус, желтая лихорадка и туберкулез. Частным примером паразитирующего заболевания является эхинококк);
- хронические заболевания печени (цирроз) и других органов (нарушение функциональности сердечно-сосудистой и эндокринной систем);
- интоксикация лекарственными средствами (в первую очередь антибиотиками), алкоголем и ядовитыми грибами;
- закупорка желчных протоков, вызывающая ряд патологических процессов в клетках печени (желчную гипертензию и, как следствие, нарушение кровообращения и обмена кислорода);
- различные травмы, ожоги и шоковые ситуации.
Вне зависимости от факторов развития печеночной недостаточности, синдром проявляется однообразно и к тому же быстро прогрессирует, поскольку клетки органа крайне восприимчивы к нехватке кислорода.
Симптомы
Характер печеночной недостаточности, главным образом, определяется двумя патологическими процессами: синдромом холестаза и некрозом печеночной ткани.
В первом случае из-за обструкции желчных протоков и, следовательно, прекращения нормального выведения желчи возникает желтуха. Она является наиболее характерным и заметным проявлением заболевания печени и может носить острую и хроническую форму. Степень выраженности желтухи может различаться от яркой пигментации до практически незаметного вида.
Во втором случае запускается большее количество опасных процессов. Печеночно-клеточная недостаточность приводит не только к лихорадке, но и к различным нарушениям сердечно-сосудистой системы (изменению кровообращения, тахикардии, гипертензии и гипотензии) и работы ЖКТ (обесцвеченный стул).
Помимо этого, острому и хроническому некрозу печени по отдельности сопутствуют свои заболевания и расстройства. Острый некроз вызывает частичную дисфункцию легких (отек легких), которая наступает в связи с попаданием крови в альвеолы; а также нарушения работы почек и нервной системы (притупление сознания, тошнота, вялость или гипервозбудимость).
Для хронического некроза характерна портальная гипертензия и асцит (пропотевание жидкости в брюшную полость). Более того, у больных этих синдромом наблюдаются поверхностные, ярко выраженные венозные сплетения и сосудистые звездочки и анемия.
Как видно из сказанного, печеночная недостаточность запускает большое количество патологических процессов. К сожалению, все эти многочисленные изменения обусловлены особым положением печени в организме человека – ее теснейшим взаимодействием с другими органами и системами
Поэтому очень важно сохранять свою печень здоровой!
Диагностика
Выявление заболевания и установление степени тяжести и активности патологического процесса обычно не представляет сложностей. Ведущим методом диагностики нарушений является биохимический анализ крови, в котором определяется:
- Протромбиновое время, протромбиновый индекс, нормализованное международное отношение. Показатели позволяют получить полное представление о состоянии свёртывающей и противосвёртывающей системах крови.
- Уровень АЛТ и АСТ. При некрозе 1-5% гепатоцитов показатели повышены в 4-5 раз, 20% — в 100 раз.
- Определение уровня билирубина и его фракций (прямой и непрямой). При нарушении поглотительной функции повышен непрямой билирубин, экскреторной – прямой. Массивная гибель клеток печени сопровождается равномерным подъёмом обоих показателей.
- Содержание аммиака в сыворотке крови. Повышен при печёночной недостаточности. Чем значительнее уровень, тем выше риск фатальных осложнений.
- Глюкоза крови – показатель нарушения обмена углеводов.
- Газовый состав крови.
- Креатинин – повышен при вовлечении в патологию почек с появлением их недостаточности.
Для установления этиологии заболевания могут быть назначены:
- Оценка концентрации меди и церулоплазмина. Оба показателя приподняты при болезни Вильсона-Коновалова.
- Иммуноферментное исследование, направленное на выявление вирусных гепатитов. Положительный результат подтверждает инфицирование.
- Анализ крови на ВИЧ.
- Выявление антинуклеарных антител. Метод крайне дорогой и применяется в ситуациях, когда установить причину поражения печени невозможно. Аутоимунные патологии печени встречаются с частотой – 1 человек на 100 000 населения.
Из числа инструментальных исследований используются:
- Ультразвуковое исследование органов брюшной полости. Визуализируются скопления жидкости в брюшной полости, расширенные вены (в том числе воротная), дистрофические изменения печени (склероз, уменьшение размеров, уплотнение), признаки воспаления (утолщение стенок, расслоение капсулы и связок). Возможно обнаружение пролиферативных отклонений.
- Биопсия печени. Производится путём трансдермального введения тонкой иглы через переднюю брюшную стенку под местной инфильтративной анестезией. Взятый образец изучается под микроскопом и устанавливается характер разрушения клеток органа.
- Фиброгастродуоденоскопия – важный метод в раннем распознавании поражения пищевода (расширенные вены, очаги разрыва сосудов и кровотечений), желудка (гастрит на фоне желчной недостаточности и задержки химуса).
При диагностировании злокачественных опухолей показаны КТ и МРТ.

Виды и формы печеночной недостаточности
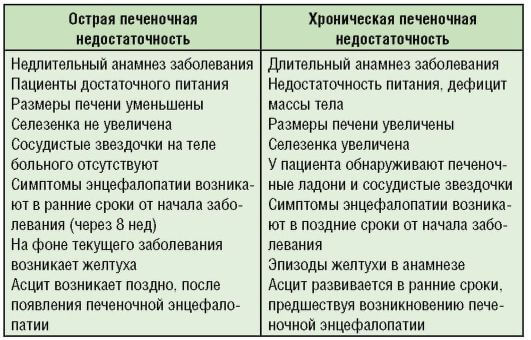
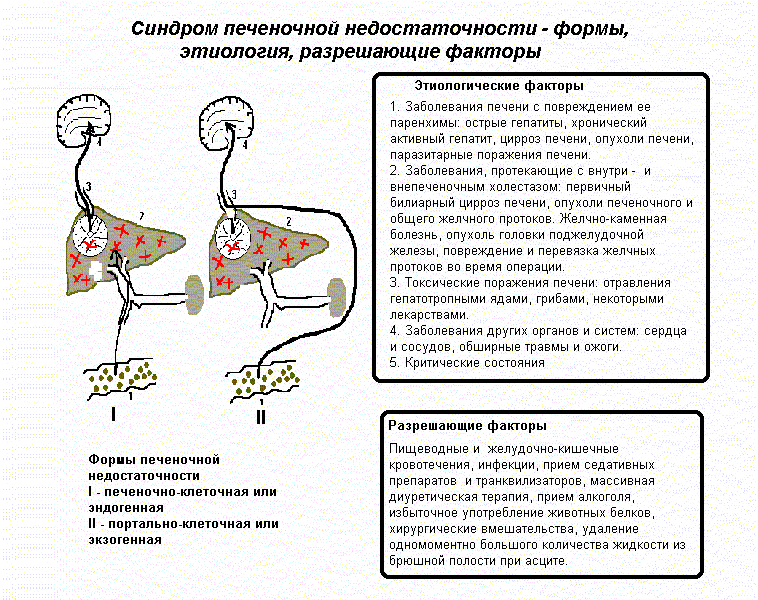
Классификация печеночной недостаточности подразделяет ее виды на две ветви: острая и хроническая.Отличия их заключается в протяженности во времени и степени выраженности симптомов. Стоит подробнее остановиться на их описании.
Острая печеночная недостаточность
При острой печеночной недостаточности компрессионная стадия отсутствует или очень коротка. Симптоматика ярко выражена. Время развития — от нескольких суток до нескольких недель, без лечения довольно быстро приводит к коме и смерти.
Существует близкое к острому, более быстрое течение болезни — фульминантная (молниеносная) печеночная недостаточность. При подобном развитии событий отказ печени наступает за 6-10 часов. Причины таких явлений — интоксикация ядами, лекарственными веществами, инсектицидами, пестицидами и др.
В зависимости от типа и местоположения нарушений выделяют несколько ее форм:
- Печеночно-клеточная (эндогенная) — характеризуется массовым очаговым поражением гепатоцитов, вызванным сильным токсическим воздействием (например, ядов, лекарств и т.п.), острыми гепатитами.Э
- кзогенная — провоцируется дефицитом питание в результате патологий кровоснабжения. Нарушение кровообращения в печени или патологии венах, несущих к ней кровь, часто возникает при циррозах. Кровь циркулирует, минуя печень, отравляя все органы и системы организма.
- Смешанная — сочетает в себе обе вышеописанные формы и их симптомы, характерна для хронических и системных заболеваний печени.
Течение заболевания всегда тяжелое. Чаще всего острая недостаточность вызвана попаданием в организм большой дозы ядовитого вещества. Прием сильнодействующих препаратов, особенно в комбинации с алкоголем, после операций в брюшной полости или при гепатитах типа А, В, С, D, E, F также может стимулировать развитие заболевания.
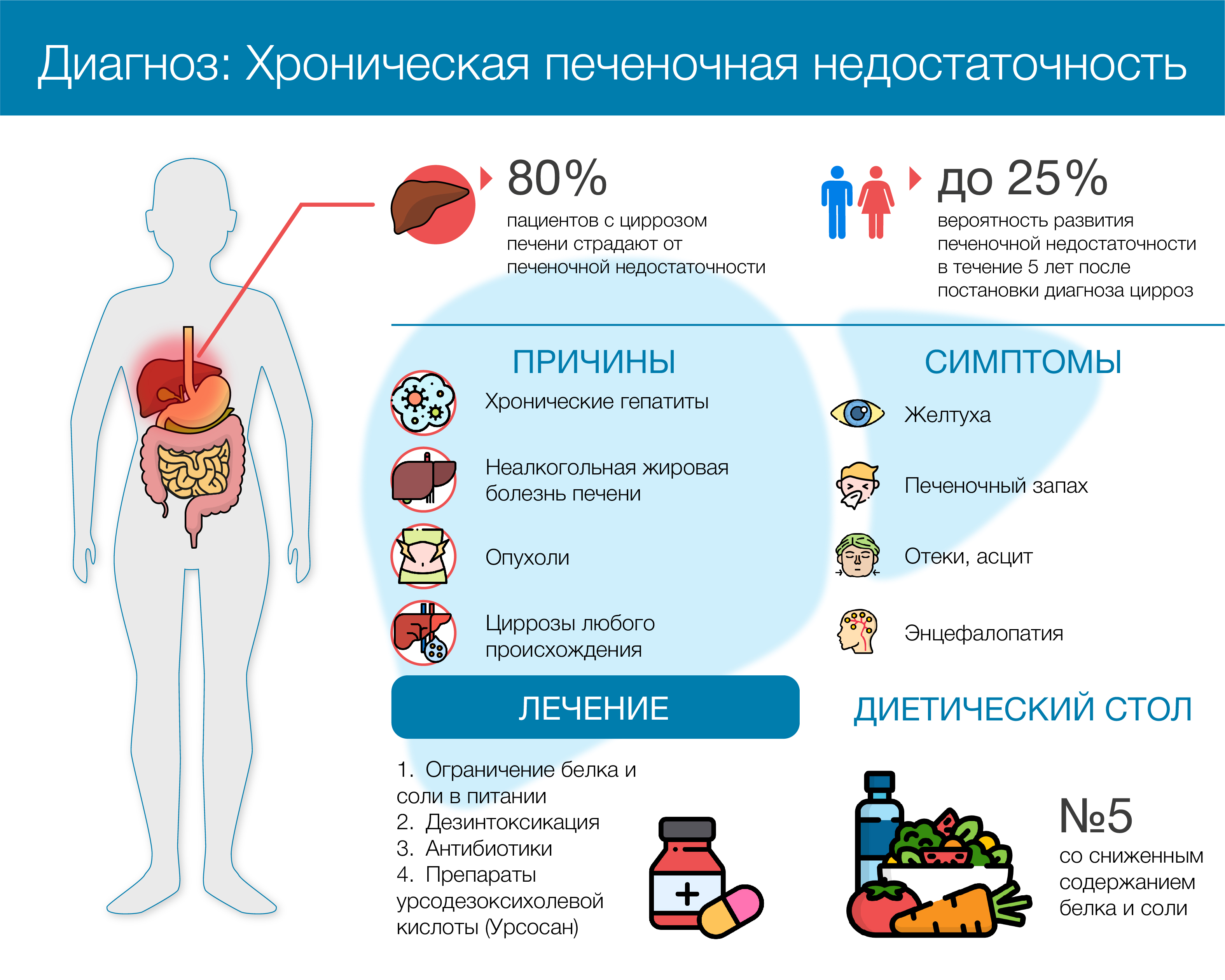
Хроническая печеночная недостаточность
Хроническая печеночная недостаточность развивается медленно, на фоне постоянного поступления гепатотоксических факторов. Симптомы могут быть незаметны вовсе или проявиться лишь на последних стадиях, по прошествии длительного времени (от 2х месяцев до 6-10 лет)
Изначально может проявляться признаками нарушения обмена веществ, желчекаменной болезнью, расстройствами желудка, которые врачи не связывают с печеночной недостаточностью.
Причинами хронической печеночной недостаточности могут быть алкоголизм, гепатиты типа B и C, раковые опухоли печени, сахарный диабет и другие расстройства эндокринной системы, аутоиммунные заболевания
Формы хронической недостаточности идентичны с формами острой. Процессы, угнетающие деятельность печени на протяжении нескольких лет, гораздо тяжелее поддаются коррекции и лечебным процедурам. Самой распространенной формой является цирроз печени, проявляющийся на фоне алкоголизма. Ежедневная интоксикация этанолом приводит к медленному некрозу функциональных тканей, которые не могут восстановиться, и их замещению
Почему же хроническую печеночную недостаточность так трудно диагностировать? Все из-за чрезвычайной живучести этой примечательной железы. Печень успевает компенсировать полученные повреждения, но часть токсичных веществ в течение длительного времени циркулирует по организму, ухудшая общее состояние организма и вызывая осложнения заболеваний, которые в иных условиях не смогли бы развиться. Например, если у человека была вероятность развития артрита из-за условий труда, интоксикация гарантированно усилит данную вероятность. Он придет к врачу и будет жаловаться на суставы, хотя изначальная причина совершенно в иной системе органов.
Рано или поздно наступает момент, когда ослабленная хроническим поступлением токсинов печень подвергается воздействию каких-либо дополнительных гепатотоксических факторов, и гепатоциты теряют возможность восстановление. При таком стечении обстоятельств может возникнуть энцефалопатия и печеночная кома.
Что может привести к осложнениям при хронической печеночной недостаточности:
- алкоголь в любых количествах;
- Прием лекарственных средств в больших дозах;
- Употребление большого количества жирной и белковой пищи;
- Стрессы;
- Инфекции, поражающие все системы организма;
- Беременность;
- Общий наркоз для операций.
Эта болезнь требует соблюдения диеты и прохождения курса процедур для детоксикации организма.
Прогноз, как и при острой недостаточности, неблагоприятный: лишь 30% больных успевают начать лечение вовремя, а при энцефалопатии и печеночной коме шансы выжить снижаются до 10-15%.
Общие сведения о болезни
Печеночная недостаточность — болезнь, сопровождающаяся нарушением деятельности ЦНС. Вследствие чего возникает печеночная кома, являющаяся тяжелой степенью. По статистике, примерно в 80% случаев наступает летальный исход. Болезнь бывает двух типов: хронической и острой. Для каждого типа характерны определенные симптомокомплексы, не похожие друг на друга. Все обменные процессы в организме регулируются печенью, поэтому алкогольная зависимость или заболевания напрямую влияют на работу органа. Около половины века назад патологию не рассматривали в качестве печеночной недостаточности, а ставили диагноз интоксикации или недостаточности легких и т. д. Для патологии характерен механизм развития такого недуга, как токсическая энцефалопатия — комплекс симптомов, возникающих в ЦНС, ведущий к смертельному исходу в 90% диагностированных случаев.
Печеночная недостаточность – что это
Справочно. Печеночная недостаточность – это совокупность различных нарушений гепатоцитарных функций, проявляющаяся неспособностью печени к адекватному поддержанию обменных процессов и обеспечения постоянства внутренней среды организма.
На начальных этапах заболевания возможно поддержание нормального функционирования печени за счет максимальной активизации ее компенсаторных возможностей. Однако, прогрессирование заболевания сопровождается быстрым истощением потенциальных возможностей печени.
Острая печеночная недостаточность – это тяжелое нарушение печеночной функции, которое развивается менее чем за восемь недель и сопровождается развитием тяжелой коагулопатии (нарушения свертываемости крови), желтухи и печеночной энцефалопатии.
Хронической печеночной недостаточностью называют патологические состояния, сопровождающиеся прогрессирующим поражением печеночных тканей, разрушением гепатоцитарных клеток и нарушением печеночных функций в течение более шести месяцев.
Печеночную недостаточность, развивающуюся в течение от восьми до двадцати четырех недель, называют подострой.
Справочно. В случае, если симптомы печеночных недостаточностей развиваются в течение семи суток от момента появления желтушности кожи, выставляется диагноз молниеносной (фульминантной или сверхострой) ПН.
Код печеночной недостаточности по МКБ10 зависит от типа заболевания:
- алкогольную острую и хроническую печеночную недостаточность классифицируют как К70.4;
- неклассифицируемую ПН нумеруют как К72;
- острую и подострую ПН как К72.0;
- ПН с печеночным некрозом, развившиеся вследствие токсического поражения печени, классифицируют как К71.1;
- хроническую печеночную недостаточность – как К72.1;
- неуточненные печеночные недостаточности – как К72.9;
- поражение печеночных тканей у беременных, а также у женщин в послеродовом периоде – как О26.6.
Внимание. Следует отметить, что само определение «острая или хроническая печеночная недостаточность» имеет достаточно широкую трактовку
Данный диагноз не имеет четких, стандартных критериев диагностики как, например, сердечно-сосудистая, дыхательная или почечная недостаточность.
В связи с этим, диагноз острых печеночных недостаточностей может выставляться как на основании только отклонений в биохимических анализах и показателях коагулограммы (в таком случае клиническая симптоматика заболевания может быть выражена слабо), так и на основании яркой клинической картины болезни.
Однако в обоих случаях, основой патогенеза заболевания будет уменьшение массы нормально функционирующих гепатоцитов.
Выраженность клинической симптоматики, скорость прогрессирования заболевания и прогноз зависят от выраженности некроза гепатоцитов. Развитие ПН сопровождается нарушением:
- белкового обмена;
- белоксинтетической функции печени;
- свертывания крови;
- процесса дезинтоксикации, обезвреживания экзогенных токсинов и продуктов белкового обмена;
- синтезирования таких веществ как холин, глутатион, таурин и т.д.;
- билирубинового обмена;
- осуществления таких реакций как дезаминирование, трансаминирование, декарбоксилирование белков и аминокислот;
- регулирования печенью метаболических процессов и т.д.
Вследствие этого, острая и хроническая печеночная недостаточность проявляется возникновением выраженной гипопротеинемии, гипоальбуминемии, гипоглобулинемии, гипофибриногенемии, гипотромбинемии, гипокоагуляции и гиперферментемии.
Указанные нарушения при печеночной недостаточности клинически проявляются развитием желтухи, выраженной слабостью и сонливостью, отвращением к пище, тошнотой и рвотой, геморрагической сыпью и кровотечениями, отеками и асцитом, тремором конечностей или судорожными приступами, неврологическими нарушениями и т.д.