Основные причины развития хронической сердечной недостаточности
От чего бывает хроническая сердечная недостаточность?
Инфаркт миокарда. Потому как повреждение сердца во время инфаркта или оставшийся рубец после него мешает сердечной мышце полноценно сокращаться и снижает сократительную способность миокарда.
Читать подробно об инфаркте миокарда здесь…
Артериальная гипертензия. Потому как систематическое повышение артериального давления не дает возможности сердечной мышце адекватно сокращаться.
Читать подробно об артериальной гипертензии здесь…
Пороки сердца препятствуют правильному кровообращению, за счет врожденного нарушения или приобретенного изменения «архитектуры» сердца.
Кардиомиопатии, расширяя, сужая объемы и уплотняя стенки сердца, снижают сократительную способность миокарда.
Другие причины развития ХСН:
Это состояния, повышающие потребность тканей организма в кислороде и соответственно требующие повышенной работы сердца (увеличение сердечного выброса).
Сердечный выброс — это показатель сократительной «насосной» функции сердца, при которой все органы и ткани организма хорошо питаются кислородом.
К состояниям, требующим усиленной работы сердца относятся:
Аритмии (нарушения ритма сердца). Подробно читать здесь…
Анемии (малокровие).
Заболевания щитовидной железы (тиреотоксикоз).
Перикардит (воспаление перикарда — оболочки сердца, околосердечной «сумки»).
Состояния при хронических интоксикациях организма (алкоголизм, наркомания).
Факторы, способствующие прогрессированию хронической сердечной недостаточности (ХСН)
Кардиальные (связанные с заболеваниями сердца)
Инфаркт миокарда. Читать подробно об инфаркте миокарда здесь…
Аритмии сердца. Подробно читать здесь…
Некардиальные (заболевания, не связанные с сердцем).
Инфекции дыхательных путей, пневмонии.
Заболевания щитовидной железы (тиреотоксикоз).
Хроническая почечная недостаточность.
Физические и эмоциональные перенапряжения.
Злоупотребление алкоголем, жидкостью, солью.
Эмболия легочных сосудов (перекрытие тромбом кровоснабжения в легких).
Лекарственные препараты, которые могут спровоцировать развитие ХСН:
Аритмические препараты (кроме амиодарона).
Нестероидные противовоспалительные препараты (НПВС), глюкокортикоидные гормоны.
Антагонисты кальция (лекарственные средства, применяемые для лечения артериальной гипертензии).
Противоопухолевые средства.
Симпатомиметики лекарственные вещества, которые стимулируют определенную часть нервной системы (тербуталин, тирамин).
Антидепрессанты (трициклические).
Противомалярийные препараты.
Наркотики (героин).
Вазодилататоры (средства расширяющие сосуды — диазоксид, гидралазин).
Анальгетики (ацетамифен).
Средства, снижающие артериальное давление (резерпин).
Физические воздействия (радиация, повышенная и пониженная температура, сигаретный дым).
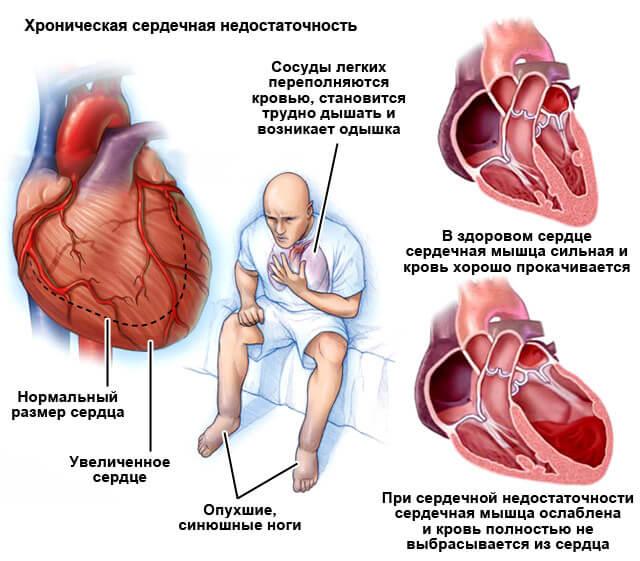
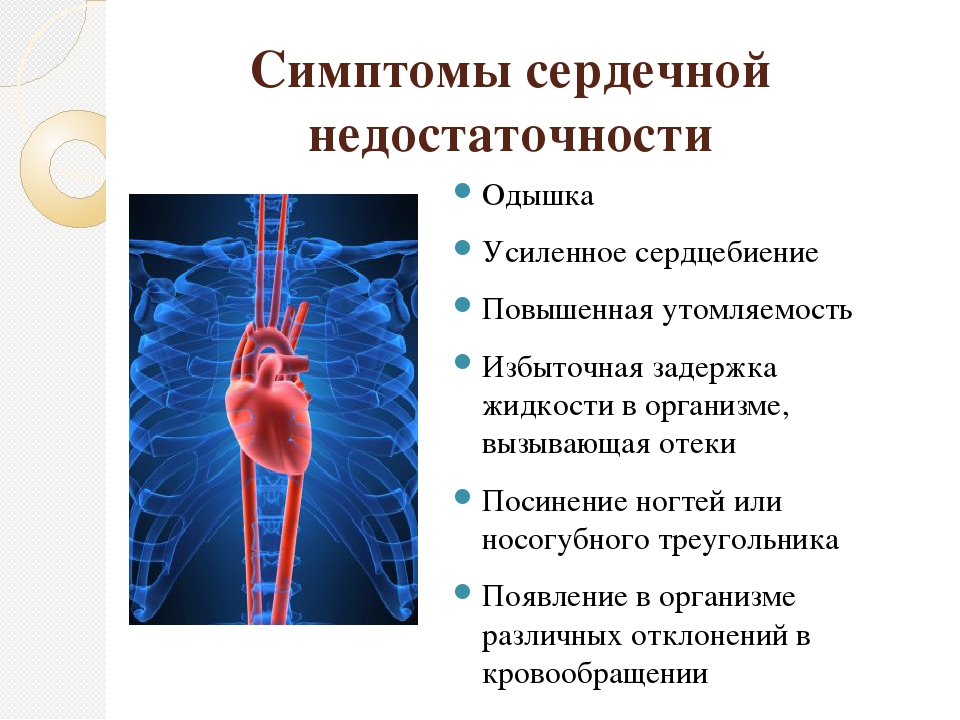
Хроническая сердечная недостаточность (ХСН) развивается, когда сердце перестает перекачивать необходимое количество крови для жизненно важных органов человека. Для того, чтобы обеспечивать органы нужным количеством крови, сердце включает свои компенсаторные «резервные» возможности и начинает «биться» быстрее.
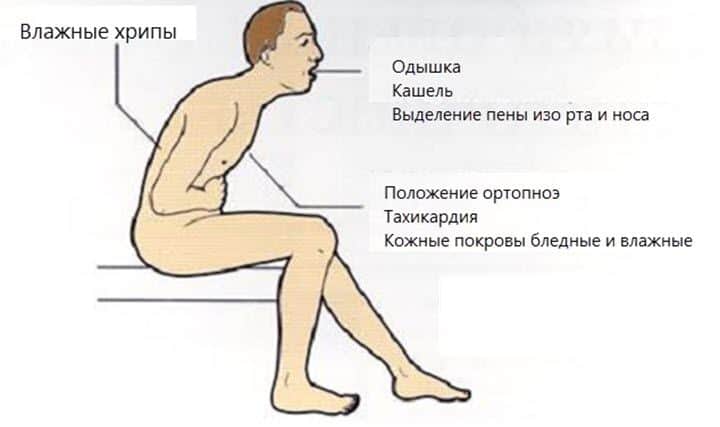
Это для него большая нагрузка, при этом сердце работает в усиленном режиме и происходит увеличение его объемов. В растянутом состоянии сердце не может хорошо сокращаться и выталкивать из себя кровь. Кровь застаивается в сердце и выливается «через край», а именно обратно в легкие, откуда и пришла. В результате этого развивается застой в малом кругу кровообращения (в правых отделах сердца и легких), что проявляется одышкой и сердечной астмой.
Как развивается недостаточность сердца
 В основе возникновения СН лежит нарушение кардиального и экстракардиального компенсаторного механизма. Поскольку СН определяют как состояние, при котором сердце неспособно удовлетворять потребности организма в О2 в условиях нормального давления сердечного наполнения, для поддержания потребности организма в О2, включаются специальные компенсаторные механизмы, способные повысить давление сердечного наполнения.
В основе возникновения СН лежит нарушение кардиального и экстракардиального компенсаторного механизма. Поскольку СН определяют как состояние, при котором сердце неспособно удовлетворять потребности организма в О2 в условиях нормального давления сердечного наполнения, для поддержания потребности организма в О2, включаются специальные компенсаторные механизмы, способные повысить давление сердечного наполнения.
Первоначально это достигается за счет увеличения силы и числа сокращений сердца. Далее происходит расширение сосудов микроциркуляторного русла (артериолы и капилляры) и уменьшение диастолического давления.
Справочно. Компенсаторные механизмы способны в течение длительного времени поддерживать достаточную гемодинамику и обеспечивать ткани и органы О2.
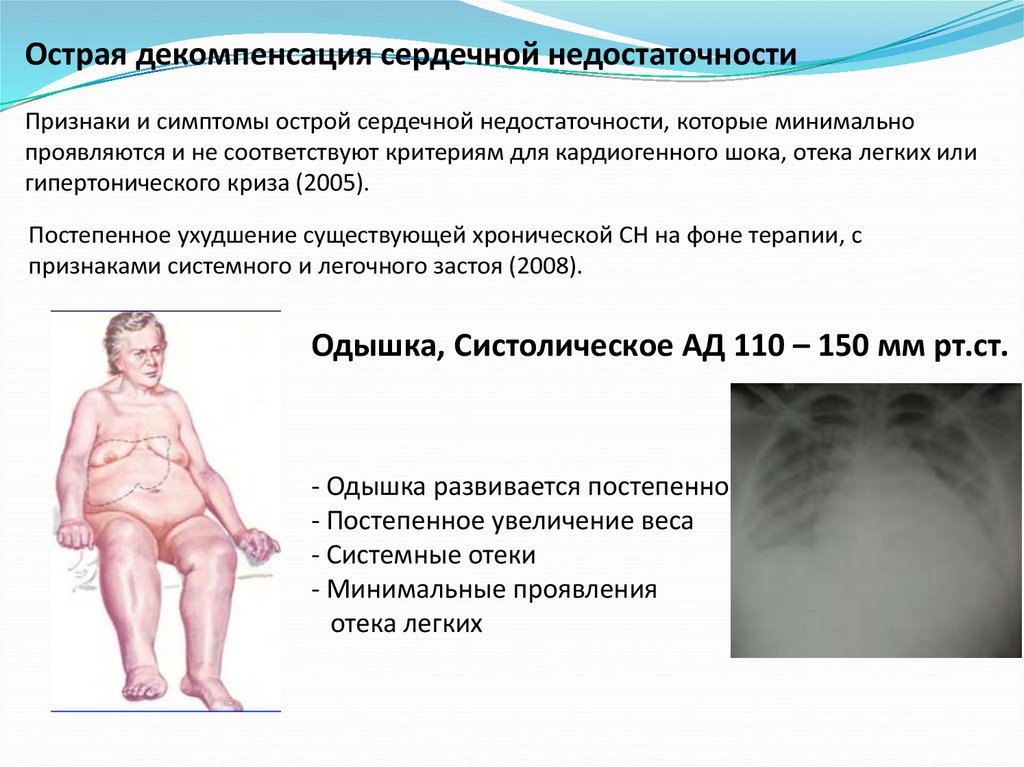
На данном этапе симптомы сердечной недостаточности начинают проявляться только при физ.нагрузке. В покое, симптомов сердечной недостаточности нет. Их возникновение без физ.активности или при малейшем движении, свидетельствует об истощении механизмов компенсации и развитии декомпенсации СH.
В развитии симптомов декомпенсированной сердечной недостаточности можно выделить несколько этапов.
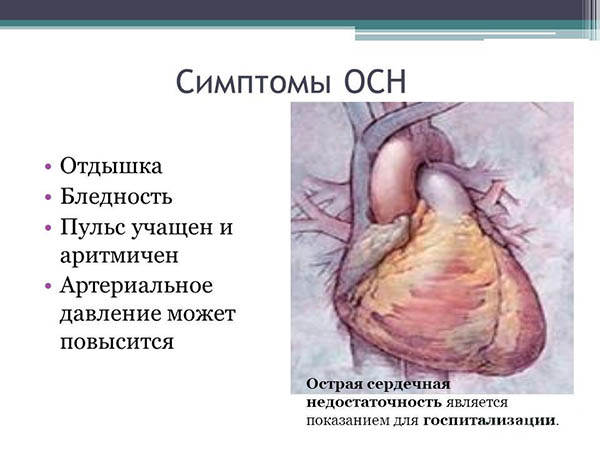
Формирование недостаточности по правожелудочковому типу (симптомы обусловлены застоем крови в большом круге кровообращения; характерно развитие жалоб на учащенное сердцебиение, удушье, слабость при физической активности). После прекращения нагрузки симптоматика быстро устраняется.
Возникновение острой СН по левожелудочковому типу сопровождается приступами сердечной астмы и отеком легких. На этой стадии физическая активность ограничивается (вначале умеренно, затем при прогрессировании – значительно).
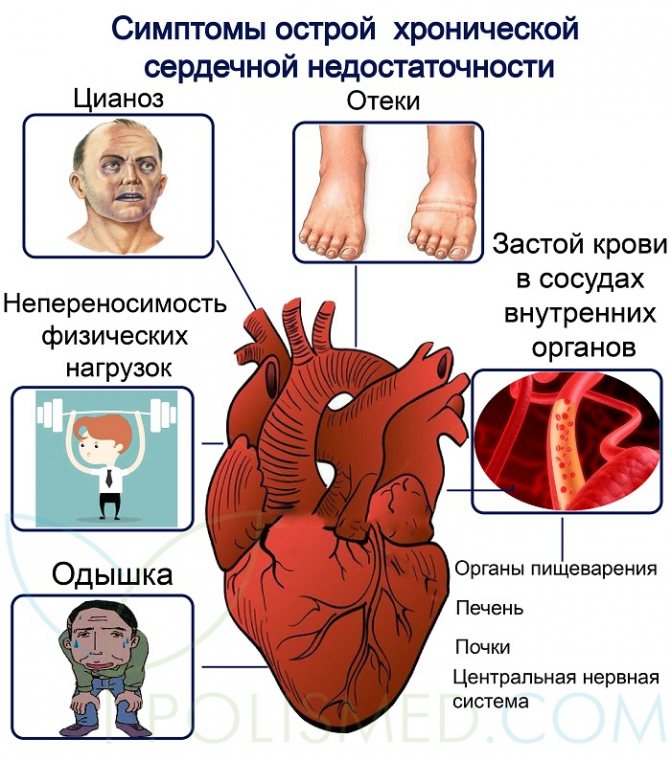
К основным симптомам сердечной недостаточности присоединяются:
- значительные отеки голеней,
- скопление жидкости в брюшной полости (асцит),
- цианоз лица,
- акроцианоз.
Справочно. Терминальная стадия СН сопровождается развитием острой сосудистой недостаточности (коллапс). Тяжесть состояния больного на этой стадии обусловлена необратимыми нарушениями во всех органах и системах организма.
Как возникает застойная сердечная недостаточность
Далее включается механизм Старлинга. То есть, слои миокарда начинают смещаться по отношению друг к другу, способствуют увеличению способности сердца к сокращению. Возникают компенсаторная гиперфункция и гипертрофия миокарда.
В результате этого увеличивается ОЦК, стимулируется работа почек, усиливается продуцирование аденокортикотропного гормона и альдостерона. Гипоксические изменения в тканях способствуют повышению числа форменных кровяных элементов для удовлетворения кислородной потребности тканей.
Прогрессирование заболевания приводит к развитию усиления постнагрузки за счет спазмирования артериальных сосудов. Возникающий венозный застой приводит к возрастанию сердечной преднагрузки.
Истощение компенсаторных механизмов миокарда приводит к его «изнашиванию» и растяжению.
Справочно. Увеличенное венозное давление, нарушенный обмен веществ и сниженная белоксинтетическая функция печени и патологическая сосудистая проницаемость, а также удерживание Na и воды тканями, способствуют возникновению тяжелых распространенных отеков и развитию дистрофического поражения органов.
Сердечная недостаточность: течение болезни и прогноз
Сердечная недостаточность не излечима. Тем не менее, каждый пациент может влиять на то, насколько прогрессирует болезнь. Через изменение образа жизни и сознательного подхода к болезни можно многое сделать , чтобы улучшить свой прогноз.
В дополнение к образу жизни, это прежде всего приверженность терапии (соблюдение), что пациенты должны учитывать. Врач описывает приверженность терапии или соблюдение того, в какой степени пациенты придерживаются назначенной и обсуждаемой терапии. Это включает, например, то, что предписанные лекарства принимаются регулярно, даже если в настоящее время нет никаких симптомов. Осложнения и ухудшение общего состояния могут быть предотвращены заранее.
Соблюдение также означает, что проверки у врача проводятся регулярно. Прежде всего, проверяются концентрации натрия и калия в крови, а также показатели почек. Если эти значения находятся за пределами нормального диапазона, необходимо проводить более частые проверки.
Сердечная недостаточность: продолжительность жизни
Статистически говоря, половина всех пациентов умирает в течение пяти лет после установления диагноза «сердечная недостаточность». Ожидаемая продолжительность жизни и ее качество увеличились в последние годы благодаря постоянно совершенствующемуся медицинскому обслуживанию. Пострадавшие часто имеют хороший прогноз и, несмотря на болезнь, все еще имеют сравнительно высокую продолжительность жизни. В отдельных случаях это зависит от типа (происхождения) заболевания, возраста пораженного человека, возможных сопутствующих заболеваний и образа жизни.
Об этом тексте
Этот текст соответствует спецификациям медицинской литературы, медицинским руководствам и текущим исследованиям и был проверен медицинскими работниками.
Сердечная недостаточность: обследования и диагностика
Диагноз сердечной недостаточности основан на записи истории болезни ( анамнез ) и физикальном осмотре (включая осмотры аппарата).
В анамнезном интервью врач спрашивает пациента, среди прочего, о его симптомах и о том, были ли уже сердечные заболевания в семье (генетическая предрасположенность).
Существуют различные возможности для физического обследования , которые по-разному сложны и значимы. Кроме того, физическое обследование служит для исключения других заболеваний, которые также вызывают симптомы сердечной недостаточности, такие как одышка и боль в груди (дифференциальная диагностика).
Перехват сердечной деятельности с стетоскопом обеспечивает врач с первым доказательством болезни клапанов сердца или сердечной недостаточностью. Когда вы слушаете легкие, дребезжащий звук является признаком сердечной недостаточности. Это указывает на задержку воды в легких.
При наличии отеков на ногах видимые вмятины в области лодыжки могут быть вдавлены в кожу.
Функцию сердца можно оценить с помощью УЗИ сердца (эхокардиография). Врач может видеть, есть ли дефекты клапанов, структуры стенок сердца или внутри сердца. Утолщенная структура стены и способность сердца к выбросу также становятся видимыми.
Кровоток, который течет через сердце, может быть визуализирован с помощью цветной допплерографии . Это особая форма ультразвукового исследования.
Сердечные аритмии лучше всего обнаруживаются при длительной ЭКГ . Заинтересованному лицу предоставляется портативное небольшое устройство. Он подключен к электродам, которые врач надевает на левую грудь пациента, и непрерывно регистрирует сердечную деятельность. Такая длительная ЭКГ обычно длится 24 часа. Обследование безболезненно и не влияет на пациента.
Исследование катетера сердца может определить, сужены ли коронарные артерии. Обследование обычно проводится под местной анестезией. Если суженные области обнаружены, они могут быть расширены немедленно. Стенты могут быть использованы, чтобы держать суженную коронарную артерию постоянно открытой.
Кроме того , измерение артериального давления выполняется при подозрении на сердечную недостаточность. Врач также организует различные анализы мочи и крови в лаборатории: анализ мочи и анализ крови. Содержание электролитов натрия и калия в крови определяется. Креатинин , уровень сахара в крови натощак, ферменты печени и значение B-натрийуретического пептида (BNP) также измеряются . Сердечная недостаточность приводит к повышению уровня BNP. Это напрямую связано с разделением сердечной недостаточности на стадию ассоциации NYHA (см. Ниже).
Эти обследования могут быть использованы для определения заболеваний печени, почек или щитовидной железы . Таким же образом можно диагностировать повышенный уровень липидов в крови и сахарный диабет.
Кроме того, рентгенография грудной клетки и магнитно-резонансная томография (МРТ) могут помочь диагностировать сердечную недостаточность.
Сердечная недостаточность: причины и факторы риска
При сердечной недостаточности сердце уже не может адекватно снабжать ткани организма кровью (и, следовательно, кислородом). Это может быть опасно для жизни. Сердечная недостаточность может иметь разные причины:
Наиболее распространенной причиной является кальцификация коронарных артерий. Это кальцификация вызывает сужение сосудов, которые снабжают сердечную мышцу. В результате сердечная мышца недоедает и уже не так эффективна.
Второй основной причиной является высокое кровяное давление (гипертония). При высоком кровяном давлении сердце должно работать сильнее в долгосрочной перспективе. Однако эта нагрузка не может продолжаться долго — производительность насоса падает.
Другие причины сердечной недостаточности включают сердечную аритмию и миокардит. Кроме того, дефекты сердечной перегородки и клапанной болезни сердца (врожденных или приобретенных) может привести к сердечной недостаточности. То же самое относится к накоплению жидкости в перикарде (или перикардиальный выпот).
Сердечная недостаточность также может быть вызвана заболеваниями сердечной мышцы (кардиомиопатии). Это, в свою очередь, может быть результатом инфекции или чрезмерного употребления алкоголя или наркотиков. Особый случай — это так называемая стрессовая кардиомиопатия. После тяжелого травмирующего события внезапно возникает опасный для жизни сердечный приступ. Через некоторое время функция сердца, как правило, снова нормализуется. Следовательно, ожидаемая продолжительность жизни и ее качество не снижаются после стрессовой кардиомиопатии.
Метаболические заболевания также могут играть роль в развитии сердечной недостаточности. Примерами являются сахарный диабет и нарушения функции щитовидной железы (такие как тиреотоксикоз = избыток гормонов щитовидной железы).
Легочные расстройства, такие как эмфизема легких или ХОБЛ, являются другими возможными причинами сердечной недостаточности. Особенно реже правая сердечная недостаточность (функциональная слабость правой половины сердца) может быть связана с заболеванием легких.
У некоторых людей, сердечная недостаточность развивается в результате анемии ( малокровия).
Иногда лекарства также вызывают сердечную недостаточность. Этот риск существует, например, с некоторыми средствами против сердечной аритмии, некоторыми противораковыми препаратами (противоопухолевые средства), средствами, подавляющими аппетит, и лекарствами от мигрени (такими как эрготамин).
Систолическая и диастолическая сердечная недостаточность
Сердечная недостаточность обычно состоит из двух параметров: систолическая и диастолическая сердечная недостаточность.
Термин систолическая сердечная недостаточность (также называемый застойной сердечной недостаточностью) относится к уменьшенной насосной способности сердца. Насосная функция и производительность выброса левого желудочка снижаются. В результате органы перестают адекватно снабжаться кровью.
В дополнение к систолической сердечной недостаточности, обычно также возникает диастолическая сердечная недостаточность. Это означает, что камеры сердца больше не заполнены кровью. Левый желудочек обычно болен и не может быть адекватно заполнен. В результате, меньше крови попадает в кровообращение. Это приводит к недостаточному снабжению организма кислородом. Диастолическая сердечная недостаточность встречается преимущественно в пожилом возрасте. Женщины страдают чаще, чем мужчины.
Диастолическая и систолическая сердечная недостаточность имеют разные причины и различаются с точки зрения терапии и прогноза сердечной недостаточности.
Причины сердечной недостаточности
Причины хронической сердечной недостаточности
- Болезни сердечных клапанов – приводят к поступлению излишнего количества крови в желудочки и их гемодинамической перегрузке.
- Артериальная гипертензия (гипертоническая болезнь) – нарушается отток крови из сердца, увеличивается объем крови, находящийся в нем. Работа в усиленном режиме приводит к переутомлению сердца и растяжению его камер.
- Стеноз устья аорты – сужение просвета аорты приводит к тому, что кровь скапливается в левом желудочке. Давление в нем повышается, желудочек растягивается, его миокард ослабляется.
- Дилатационная кардиомиопатия – заболевание сердца, характеризующееся растяжением сердечной стенки без ее утолщения. При этом выброс крови из сердца в артерии уменьшается наполовину.
- Миокардиты – воспаления сердечной мышцы. Они сопровождаются нарушением проводимости и сократимости сердца, а также растяжением его стенок.
- Ишемическая болезнь сердца, перенесенный инфаркт миокарда – данные заболевания приводят к нарушению снабжения миокарда кровью.
- Тахиаритмии – нарушается наполнение сердца кровью во время диастолы.
- Гипертрофическая кардиомиопатия – происходит утолщение стенок желудочков, уменьшается их внутренний объем.
- Перикардиты – воспаления перикарда создают механические препятствия для заполнения предсердий и желудочков.
- Базедова болезнь – в крови содержится большое количество гормонов щитовидной железы, которые оказывают токсическое действие на сердце.
Данные заболевания ослабляют сердце и приводят к тому, что включаются механизмы компенсации, которые направлены на восстановления нормального кровообращения. На время кровообращение улучшается, но скоро резервные возможности заканчиваются и симптомы сердечной недостаточности проявляются с новой силой.
Причины острой сердечной недостаточности
Нарушения в работе сердца:
- Осложнение хронической сердечной недостаточности при сильных психоэмоциональных и физических нагрузках.
- Тромбоэмболия легочной артерии (ее мелких ветвей). Повышение давления в легочных сосудах приводит к чрезмерной нагрузке на правый желудочек.
- Гипертонический криз. Резкое повышение давления приводит к спазму мелких артерий, питающих сердце – развивается ишемия. Одновременно количество сердечных сокращений резко увеличивается и возникает перегрузка сердца.
- Острые нарушения сердечного ритма – ускоренное сердцебиение вызывает перегрузку сердца.
- Острое нарушение движения крови внутри сердца может быть вызвано повреждением клапана, разрывом хорды, сдерживающей створки клапана, перфорацией створок клапана, инфарктом межжелудочковой перегородки, отрывом сосочковой мышцы, отвечающей за работу клапана.
- Острые тяжелые миокардиты – воспаление миокарда приводит к тому, что насосная функция резко снижается, нарушается сердечный ритм и проводимость.
- Тампонада сердца – скопление жидкости между сердцем и околосердечной сумкой. При этом полости сердца сдавливаются, и оно не может полноценно сокращаться.
- Остро возникшая аритмия (тахикардия и брадикардия). Тяжелые нарушения ритма нарушают сократимость миокарда.
- Инфаркт миокарда – это острое нарушение кровообращения в сердце, которое приводит к гибели клеток миокарда.
- Расслоение аорты – нарушает отток крови из левого желудочка и деятельность сердца в целом.
Несердечные причины развития острой сердечной недостаточности:
- Тяжелый инсульт. Мозг осуществляет нейрогуморальную регуляцию деятельности сердца, при инсульте данные механизмы сбиваются.
- Злоупотребление алкоголем нарушает проводимость в миокарде и приводит к тяжелым нарушениям ритма – трепетанию предсердий.
- Приступ бронхиальной астмы нервное возбуждение и острая нехватка кислорода приводят к нарушениям ритма.
- Отравление бактериальными токсинами, которые оказывают токсическое действие на клетки сердца и угнетают его деятельность. Наиболее частые причины: пневмония, септицемия, сепсис.
- Неправильно подобранное лечение сердечных болезней или самостоятельное злоупотребление лекарственными средствами.
Факторы риска развития сердечной недостаточности:
- ожирение
- курение, злоупотребление алкоголем
- сахарный диабет
- гипертоническая болезнь
- заболевания гипофиза и щитовидной железы, сопровождающиеся повышением давления
- любые заболевания сердца
- прием лекарственных препаратов: противоопухолевых, трициклических антидепрессантов, глюкокортикоидных гормонов, антагонистов кальция.
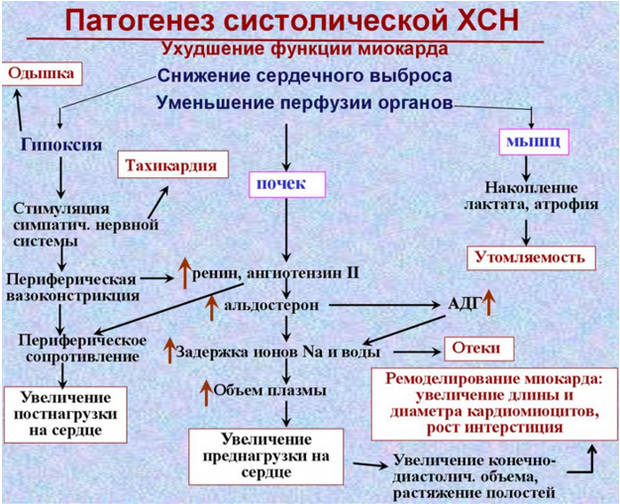
2 Патогенез

В определенный момент течения кардиологической патологии, «перегонять» кровь миокарду становится не под силу. Одним из приспособительных механизмов сердечной недостаточности является гипертрофия миокарда — увеличение массы мышечной оболочки сердца. В стадии компенсации сердечной недостаточности, мышечный компонент сердца способен сопротивляться неадекватно возросшей гемодинамической нагрузке, однако по прошествии времени наступает стадия декомпенсации, наступающая в результате «слабости» миокарда. Мышечная оболочка испытывает недостаток питания, возникает дистрофия — нарушение питания. В дальнейшем, мышечный компонент замещается фиброзной тканью — соединительнотканным рубцом — неспособным к сокращению.
Запускаются сложные нейрогуморальные процессы, активируется так называемая симпатоадреналовая система, деятельность которой направлена на сужение периферических сосудов. Тем самым при сниженном объеме сердечного выброса на какое-то время обеспечивается поддержание стабильного уровня артериального давления в большом круге кровообращения.
В стадии декомпенсации заболевания, компенсаторные механизмы, направленные на замедление течения патологического процесса, значительно усугубляют течение патологии. Стойкое сужение сосудов приводит к нарушению кровообращения в почках. Развивающаяся при этом почечная вазоконстрикция (сужения просвета сосудов) приводит к ишемии почек, способствующей внутритканевой задержке жидкости.
В то же время под влиянием гипофиза возрастает объем циркулирующей крови, которая, перегружая сердце, повышает артериальное и венозное давление. Под воздействием повышенного давления избыточное количество жидкости перемещается в ткани.
Таким образом, в результате прогрессивного течения сердечной недостаточности наступают следующие виды нарушения гемодинамики:
| Нарушения гемодинамики | Описание |
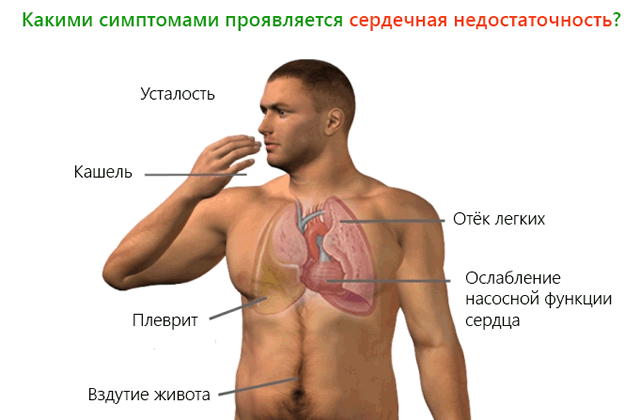
| Расстройства газового обмена | Вследствие гемодинамических нарушений развивается ацидоз. Недоокисленные продукты обмена веществ стимулируют усиление дыхания, создавая замкнутый круг.
Организм испытывает нехватку кислорода, которую сердечно-сосудистая система не в состоянии восполнить. Возникает одышка и цианоз — синюшная окраска слизистых оболочек и кожных покровов, обусловленная повышенным содержанием в крови карбоксигемоглобина. В зависимости от того, в каком круге кровообращения возникает застой, цианоз бывает центральным (застой в малом круге ), и периферическом (застой в большом круге ) |
| Отеки | В зависимости от патогенеза при сердечной недостаточности отеки сначала скрытые, затем видимые. Скрытые отеки сопровождаются сниженным количеством отделяемой мочи и увеличением массы тела. Видимые отеки начинаются с нижних конечностей или крестца. Прогрессируя, отеки становятся полостными: отек брюшной полости (асцит), отек плевральной полости (гидроторакс), отек полости перикарда (гидроперикард) |
| Застойные явления в органах | Застой в легких связан с гемодинамическими нарушениями в малом круге кровообращения. Проявляется кровохарканьем, застойным бронхитом, пневмосклерозом кардиального генеза.
Гепатомегалия (увеличение печени) развивается в результате застоя в большом круге кровообращения. Гепатомегалия способна завершиться разрастанием фиброзной ткани с последующим склерозом органа. К недостаточности клапанного аппарата сердца могут привести расширение полостей сердца. Клинически это проявляется набуханием шейных вен, увеличением частоты сердечных сокращений, расширением границ сердца. Результатом прогрессии сердечной недостаточности может оказаться сердечная кахексия – крайняя степень истощения больного. Застой в почках провоцирует развитие олигурии — увеличения количества мочи, повышению ее относительной плотности в связи с протеинурией и гематурией |