Содержание
Кератотические бородавки
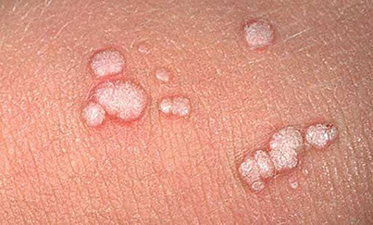
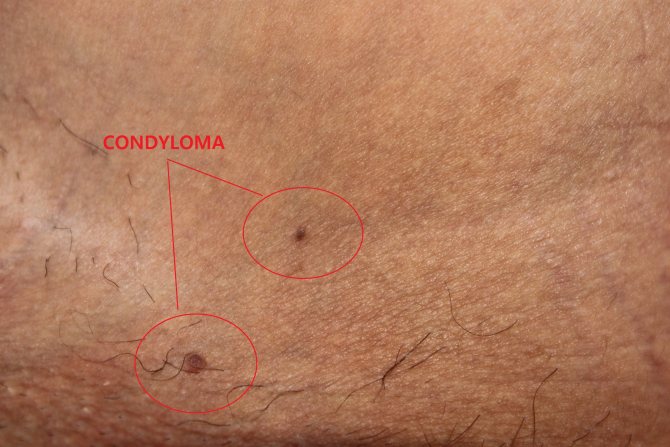
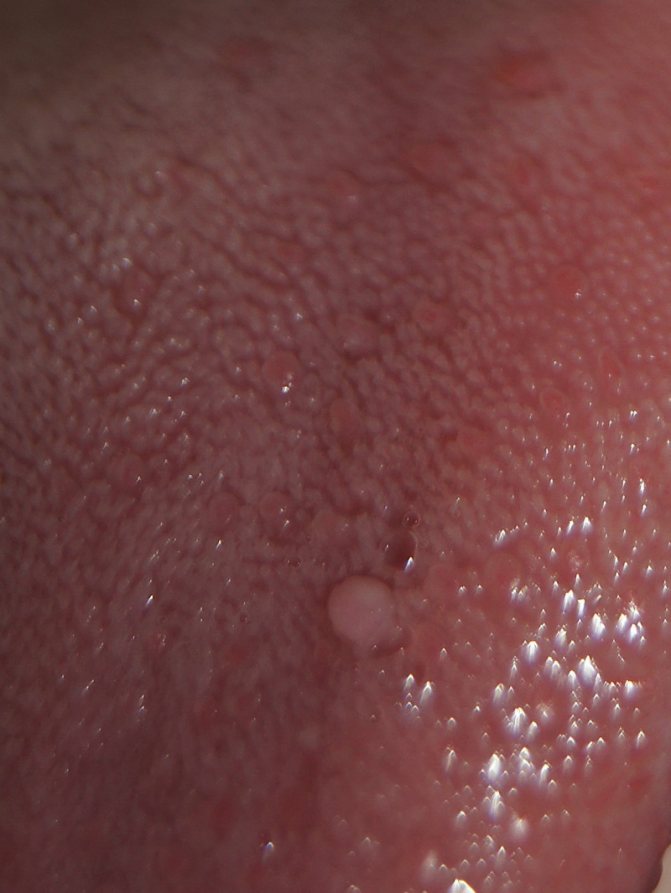
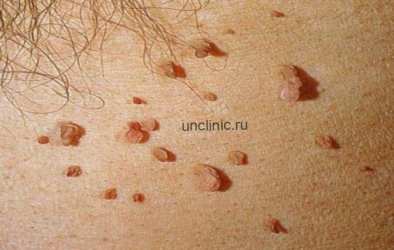
Иногда кондиломы выглядят как небольшие плоские папулы с признаками ороговения.
Такие появляются на промежности, в паховой и перианальной зоне, на теле полового члена и мошонке.
 У них выражена пигментация.
У них выражена пигментация.
Цвет часто коричневый или темно-красный.
Пальцеобразных выпячиваний нет.
Они характерны лишь для остроконечных кондилом.
Иногда участки пораженной папилломавирусом кожи и вовсе выглядят как пятна.
Эти образования отличаются тем, что они не возвышаются над поверхностью кожи.
Заметные такие элементы исключительно благодаря изменению цвета.
Пятна бывают розовыми, красными, коричневыми.
Профилактика
Несмотря на широкое распространение папилломавируса среди населения планеты, если соблюдать определенные правила, вполне возможно оградить себя от заражения кондиломами:
- Осознанно подходить к выбору полового партнера. В идеале он должен быть единственным и здоровым. По статистике чаще всего кондиломы атакуют людей, склонных к беспорядочным половым связям. С каждым новым партнером риск заражения увеличивается;
- Избегать физических контактов с людьми, которые являются носителями кондилом;
- Соблюдать правила гигиены интимных органов;
- Использовать качественные средства барьерной контрацепции. Хотя они и не гарантируют полное отсутствие риска инфицирования, но значительно его снижают;
- Если были обнаружены первые признаки кондилом, не стоит заниматься самолечением. Не откладывая, обратитесь к квалифицированному специалисту для удаления новообразования. Также следует позаботиться о здоровье своего полового партнера и сообщить ему об инфекции и вместе пройти лечение;
- Поддерживать высокий уровень иммунитета с помощью занятий спортом, правильного питания, отказа от вредных привычек, соблюдения режима сна и бодрствования;
- В случае неуверенности в отсутствии вируса у полового партнера, рекомендуется использовать специальные средства интимной гигиены, имеющие противовирусный и иммуномодулирующий эффект. Распыляя спрей внутри влагалища, можно препятствовать распространению инфекции;
- Одним из способов предупредить заражение является вакцинация. Специальная вакцина, созданная на основе белков, входящих в структуру онкогенных штаммов ВПЧ 16 и 18, помогает иммунитету человека идентифицировать такой белок как чужеродный объект и вырабатывать против него антитела. Считается, что нужный эффект от вакцинации будет достигнут, если сделать прививку девочке в раннем возрасте, до начала ведения половой жизни.
Лечение кондиломы народными средствами
Вопрос, есть ли лекарство от остроконечных кондилом, встречается достаточно часто. Несмотря на то, что существуют различные мнения, большинство исследователей склоняются к мысли, что подобного лекарства все-таки нет. В большинстве случаев лечение сводится к снижению вирусной активности и удалению имеющихся образований.
Помимо этого, огромные надежды связываются с вакцинацией, а именно, вакциной гардасил, предотвращающей возможность заражения наиболее распространенными типами ВПЧ.
На сегодняшний день мазь от остроконечных кондилом применяют в качестве иммуномодулирующего и консервативного лечения. В большинстве случаев при лечении остроконечных кондилом мазью используется несколько эффективных разновидностей линиментов.
Действие означенных препаратов направлено на подавление жизнедеятельности возбудителя и восстановление иммунной системы, вследствие чего мазь при остроконечных кондиломах убирает их так, что они исчезают без прижигания и хирургического удаления.
Чем похожа и чем отличается папилома от кандиломы
Кандиломы и папилломы вызваны одним и тем же вирусом — ВПП. В природе существует примерно 100 разновидностей вируса папилломы человека. Он относится к группе вирусов, содержащих ДНК, которые встраиваются в клетки и изменяют ДНК. В зависимости от того, какой из типов вирусов присутствует в организме, высыпания могут проявлять себя по-разному и располагаться в определенных частях тела. Одни типы вирусов менее опасны и безвредны, другие более опасны и могут провоцировать перерастание наростов в раковые опухоли. Инфекция вируса папилломы человека может протекать бессимптомно и себя никак не проявлять, особенно если человек-носитель вируса имеет хороший иммунитет. Эти люди являются носителями ВПП. Но при ослаблении иммунитета вирус может вызвать изменение ДНК клеток и дать толчок развитию предракового состояния.
Отличается папиллома от кондиломы следующим:
- Оба типа бородавок относятся к вирусу папилломы человека разных типов. То есть кондиломы вызывает одна разновидность вируса, а папилломы другая.
- Инфицирование папилломами происходит бытовым путем, а кондиломы могут передаваться бытовым и половым путем. Поэтому проявления кондилом относят к заболеваниям, передающимся половым путем.
- Папилломы врачи не советуют обязательно удалять, с ними люди могут прожить всю жизнь, они им не мешают. Отличие кондилом в том, что от них нужно обязательно избавляться , так как они доставляют массу неприятностей, кровоточат и воспаляются.
- Папилломы от кондилом отличаются месторасположением на теле. Первые располагаются в основном на открытых участках кожи лица, шеи, ног, рук, туловища. Вторые находятся обычно на тонкой коже межъягодичных и паховых складок и на половых органах. В редких случаях кондиломы встречаются на слизистых ротовой полости.
- Отличается кондилома от папилломы более высокой контагиозностью. Этот обусловлено типом папилломовируса, вызывающего кондиломы.
- Бородавки, папилломы, кондиломы относят к доброкачественным образованиям. Но кондиломы обладают большей предрасположенностью к онкологическим заболеваниям, что может привести к злокачественным образованиям.
Вероятность заражения ВПЧ очень высока.
На сегодняшний день примерно 90 человек из 100 являются носителями папилломовируса. Поэтому, заметив у себя непонятные наросты и бородавки, следует обязательно сразу обратиться к врачу.
Виды
Аногенитальные венерические бородавки имеют определенные разновидности:
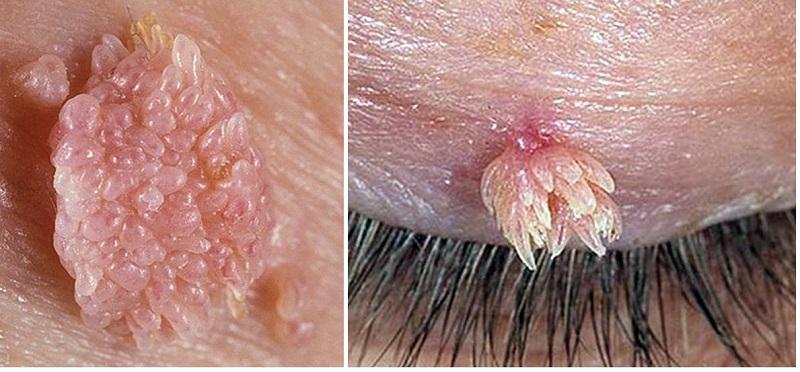
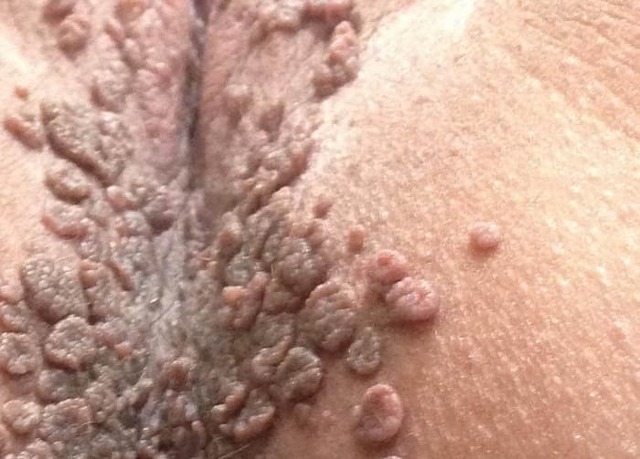
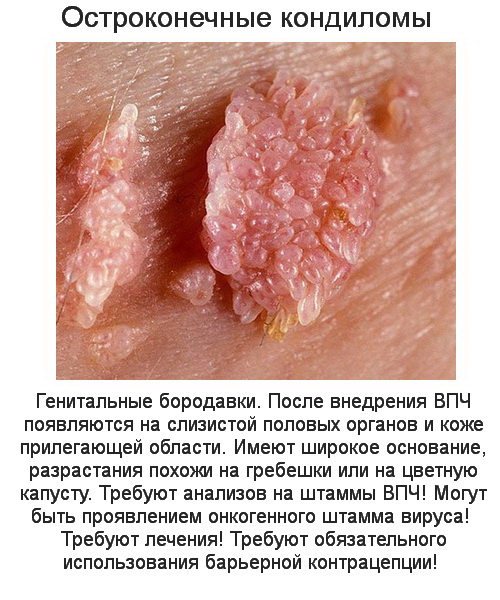
- Остроконечные венерические бородавки. Возникают при внедрении вируса в организм человека и при ослабленности иммунной системы. Чаще всего такие бородавки или кондиломы располагаются в области ануса, на поверхности уретры у женщин или мужчин, на эпителиальном слое наружных гениталий, в промежности, паху. У женщин могут поражаться внутренние части влагалища. Помимо появления на половых органах, вирусные генитальные образования в некоторых случаях могут локализоваться на поверхности эпителия ротовой полости. Как выглядят остроконечные кондиломы? Контагиозный моллюск или бородавка выглядит, как сосочковая папула, имеющая красный или коричневый цвет, располагается на половых органах. Такие бородавчатые образования мелкие, возникают группами, растут и разрастаются.
- Широкие (плоские или сифилитические) кондиломы. Являются следствием развития инфекции грибковой этиологии при сифилисе или фрамбезии. Как выглядят данные бородавки? Такие папиллярные наросты растут не столько в высоту, сколько в ширину. Возвышаются над поверхностью кожи примерно на два миллиметра. Данные генитальные бородавки имеют серый или телесный цвет. Их не всегда можно заметить. Внешне ощущается шероховатость. Половые образования провоцируют развитие предрака и рака шейки матки у женщин.
У представителей мужского пола чаще всего отмечается появление наростов на поверхности головки пениса
У представителей мужского пола чаще всего отмечается появление наростов на поверхности головки пениса, на крайней плоти, реже возникают на самом половом члене, на анусе, отверстии мочеиспускательного канала. При возникновении образований в области уретрального отверстия появляются неприятные ощущения, трудности с мочеиспусканием, разбрызгивание струи мочи.
У представительниц женского пола чаще всего можно встретить кондиломы в участке больших и малых половых губ, на поверхности шейки матки, в участке ректального прохода, на промежности. Если они расположены во влагалище или на шейке матки, обнаружить их можно только при прохождении гинекологического осмотра.
Помимо аногенитальных, иногда встречаются и иные виды остроконечных кондилом:
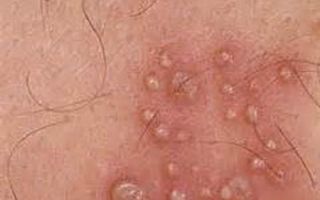
- Папулезные образования. Окрашены в темно-красный цвет, по форме куполообразные, гладкие, шероховатость отсутствует. Располагаются на ороговевшей части слизистой оболочки.
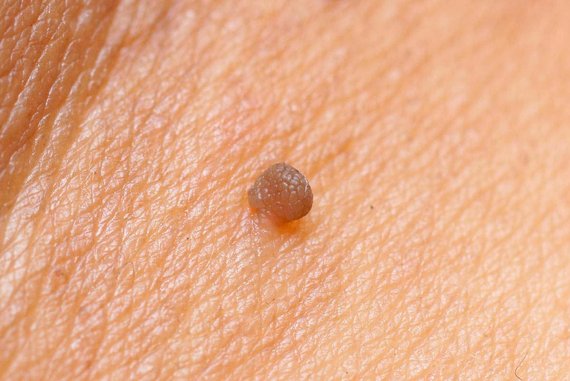
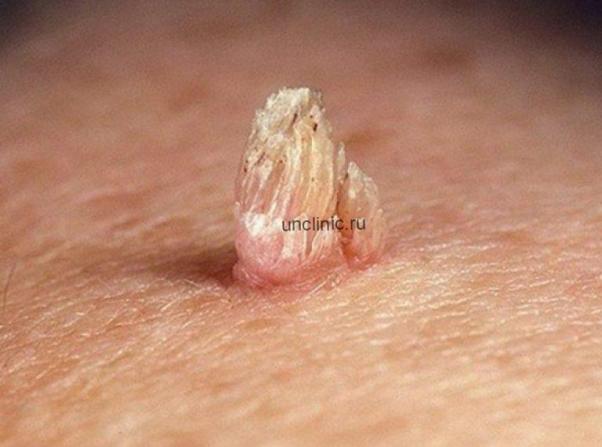
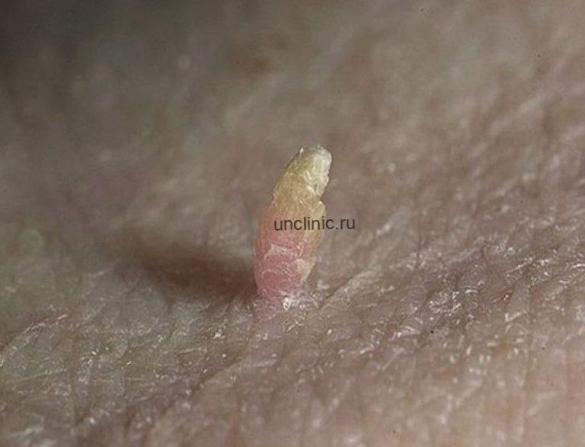
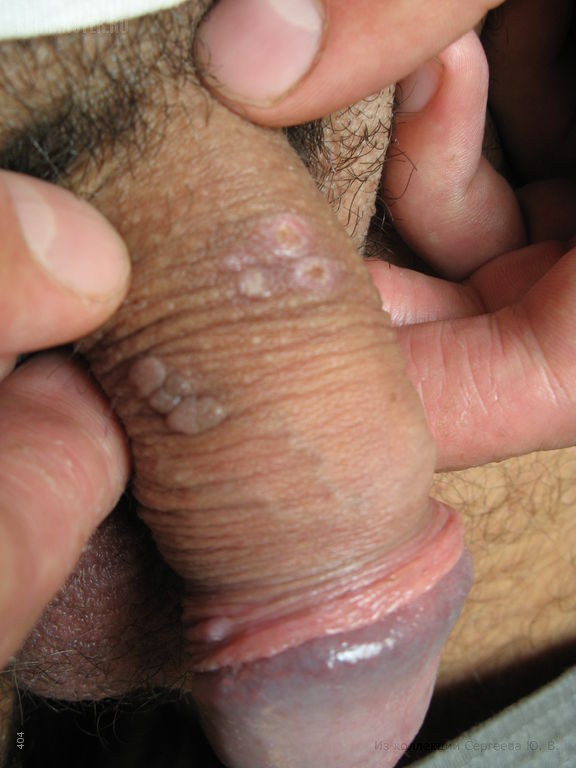
- Кератотические. По своему внешнему виду схожи с цветной капустой. Чаще всего локализуются на стволе пениса, на поверхности полового члена, мошонка и половых губ.
- Гигантские. Появляются в период вынашивания ребенка у женщин, которые страдают слабым иммунитетом.
- Эндоуретральная. Чаще всего появляются у мужчин, располагаются в области мочеиспускательного канала.
- Кондиломы шейки матки: наружные, внутренние, эпидермодисплазия.
Основные виды

Корсет – это ортопедическое приспособление, подбираемое индивидуально в зависимости от целей воздействия и вида имеющейся патологии позвоночника.
Существует 2 основных типа корсета для спины: корректирующие и фиксирующие.
Они имеют разное предназначение.
Есть детские и взрослые модели, принципиально не отличающиеся по устройству друг от друга. Но все же детские корсеты сконструированы так, что надевать их легче, они нередко имеют более мягкий материал на внутренней поверхности. Также важным является возможность коррекции размера детского изделия, так как корсет носится длительно, а ребенок продолжает расти.
Корректирующая модель используется при нарушениях осанки. Это корсет для выпрямления спины, а не для разгрузки отдельных участков позвоночника. Он обычно эластичный, состоит из системы широких ремней (лент), которые разводят плечи в стороны и отводят их назад, затрудняют сгибание туловища вперед. Таким образом постепенно устраняются сутулость и патологический кифоз. Разновидностью корректирующего корсета является реклинатор.
 Некоторые разновидности корректирующих изделий имеют дополнительную бандажную накладку. Это увеличивает жесткость изделия в месте наибольшего искривления спины. Выпускают также популярные модели с магнитными вставками вдоль линии остистых отростков позвонков. Но достоверно не доказана их более высокая эффективность по сравнению с классическими корректорами осанки.
Некоторые разновидности корректирующих изделий имеют дополнительную бандажную накладку. Это увеличивает жесткость изделия в месте наибольшего искривления спины. Выпускают также популярные модели с магнитными вставками вдоль линии остистых отростков позвонков. Но достоверно не доказана их более высокая эффективность по сравнению с классическими корректорами осанки.
Фиксирующий корсет для исправления осанки предназначен для ограничения подвижности определенного отдела позвоночника, придания ему среднего физиологического положения. Это уменьшает тоническое мышечное напряжение, снижает нагрузку на позвоночник и окружающие его ткани. В случае повреждения позвонков такой корсет позволяет удерживать кости в необходимом положении, снижает риск смещения отломков, ущемления нервных структур и улучшает заживление.
Фиксирующие модели могут быть полужесткими и жесткими. Это обеспечивают специальные металлические и пластиковые вставки, пружины и особая выкройка плотной ткани. Выделяют грудные, грудо-поясничные, пояснично-крестцовые модели.
При сложных искривлениях может потребоваться индивидуально изготовленный корсет. Чаще всего такая необходимость возникает при лечении детей.
К корсетам нередко относят и согревающие пояса. Строго говоря, они не являются ортопедическими изделиями и не влияют на положение позвоночника. Такие пояса оказывают тепловой и рефлексогенный эффект за счет воздействия шерсти различных животных (овцы, собаки, ламы, верблюда).
Особенности кондиломатоза при беременности
В том случае, если было проведено лечение кондиломатоза, планировать беременность нужно не ранее, чем через несколько месяцев. Период воздержания от беременности удлиняется, если во время терапии женщина пила противовирусные препараты. После успешного лечения и выдержанного интервала можно смело беременеть.
Если же болезнь обнаружилась уже во время вынашивания ребенка, то с лечением рекомендуют подождать до того момента, когда все органы малыша будут уже сформированы. Лечение после 28 недели не вызывает у плода отклонений в развитии.
К причинам, по которым у беременных появляются кондиломатозные бородавки, относят стандартное снижение иммунитета при возросшей нагрузке на организм и значительные гормональные колебания.

Если папилломы размещаются на наружных частях половых органов или в перианальной зоне и не доставляют дискомфорта, то вопрос о лечении можно отложить до момента, когда ребенок будет рожден. Но в случае быстрого роста, увеличения в размерах и сильной болезненности выростов следует незамедлительно обратиться к врачу. Иногда при высокой скорости прогрессии образований наблюдается их разрыхление, что может привести к разрыву влагалища.
Когда при прохождении плода через родовые пути происходит повреждение кондилом, это часто приводит к инфицированию малыша и кондиломатозу гортани в неонатальном или грудном периоде. Поэтому наличие значительных по размерам папиллом в родовых путях является прямым показанием для кесарева сечения.
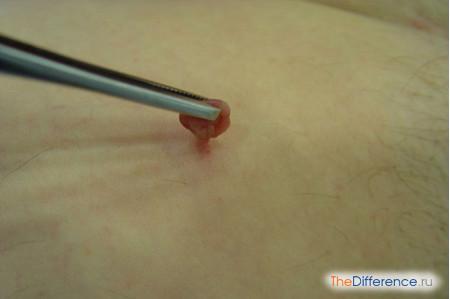
При необходимости вырост удаляется во время беременности, после чего ткань направляют на гистологию для того, чтоб удостовериться в ее доброкачественной природе.
Применение методов народной медицины для избавления от кондилом во время беременности недопустимо, так как это не только может не оказать позитивного результата, но способно дать начало перерождению доброкачественных клеток в злокачественные.
Образования, которые не причиняли дискомфорта на протяжении беременности, нередко самостоятельно исчезают без лечения в течение нескольких месяцев после родов на фоне нормализации гормонального баланса женщины.
Пути развития
После попадания в организм человека вирус на протяжении определенного времени не вызывает никаких проявлений.
Течение болезни происходит по такому алгоритму:
- Скрытый период. В течение этого этапа носитель не догадывается о присутствии у него инфекционного возбудителя, поскольку любые клинические проявления отсутствуют. Однако, человек на этом этапе уже заразен и при половом контакте способен заразить своего партнера. Этот латентный период может продолжаться от 2-3 месяцев до нескольких лет.
- Начало болезни приходится на момент достаточного размножения вируса в организме или на момент снижения защитных механизмов иммунной системы. В этот период появляются первые симптомы.
- Активное развитие с нарастающей симптоматикой.
Дальнейший ход событий развивается по одному из направлений:
- самостоятельное излечение с полным исчезновением папилломных бородавок (чаще всего наблюдается после окончания беременности);
- вялое течение и отсутствие роста кожных выростов;
- активная динамика папиллом с увеличением формы, размера, количества, и слиянием близко расположенных групп;
- перерождение доброкачественных выростов в злокачественные.
Профилактические методы
Профилактика всегда лучше лечения. Нельзя ограничиваться предотвращением возникновения бородавок
Важно проводить полноценную профилактику заражения вирусом папилломы человека

Она возможна с самого раннего возраста. В частности, Американский Федеральный Комитет Практической Вакцинации разработал и рекомендует к использованию специальную противовирусную вакцину. Она помогает в профилактике заражения ВПЧ 6, 11, 16 и 18 типов.
Вакцинировать нужно детей в возрасте от 11 лет. Когда такая вакцинация проводится девочкам, это позволяет предотвратить развитие рака шейки матки. У мальчиков предотвращает рак простаты.
Также вакцина рекомендована для применения у мужчин старшего возраста с целью снижения риска малигнизации кондилом и ускорения выведения из организма вируса папилломы человека.
Сейчас врачи активно назначают вакцину Гардасил.
Для специфической профилактики заражения вирусом папилломы человека рекомендуется следующее:
- Ранняя трехэтапная вакцинация девочек от 11 лет.
- Регулярные посещения гинеколога (не реже одного раза в год) и уролога.
- Соблюдение правил личной гигиены.
- Своевременное лечение кондиломатоза.
- Мужчинам и женщинам необходимо использовать презервативы во время полового контакта. Они дают не стопроцентную защиту, но риск заражения ЗППП снижается.
По статистике ВООЗ и ЦКЗ в США, все женщины, у которых обнаружили рак шейки матки, были заражены вирусом папилломы человека. Риск развития онкологической патологии возрастает почти в два раза при наличии ВПЧ. Если же соблюдать несложные правила личной безопасности, можно никогда не обнаружить у себя симптомов остроконечной кондиломы.
Остроконечная кондилома — проявление системного поражения иммунитета вирусом папилломы человека. Долгое время заболевание может никак не проявляться, поскольку находится в латентной фазе. Обычно кондилома проявляется как бородавчатое разрастание на коже и слизистых оболочках половых органов, ротовой полости и ануса, реже — на коже век, пальцах. Для диагностики кондиломатоза применяют визуальный осмотр и ПЦР. При подтверждении наличия вируса проводится сложное и длительное лечение.
К сожалению, полностью избавиться от вируса невозможно, потому лучше обезопасить себя и своих близких профилактическими мероприятиями: вакцинацией, соблюдением правил безопасного сексуального контакта и личной гигиены.
Профилактика
Осложнение микотической экземы
Микотическая экзема является хроническим заболеванием и имеет склонность к регулярным рецидивам. Как долго продлится ремиссия зависит от самого пациента, от того как хорошо он будет соблюдать меры профилактики. Экзема может осложняться длительным течением и высыпаниями по всему телу, а ранки на коже не редко инфицируются, появляется нагноение, в запущенных случаях развивается сепсис.
Профилактика рецидивов микотической экземы заключается в правильном образе жизни. Пациенту необходимо сбалансировано питаться, исключая употребление аллергенных продуктов, регулярно заниматься спортом, закаливаться и всячески укреплять иммунитет своего организма.
Также очень важно следить за состоянием кожи, сразу обрабатывать ранки и лечить любые высыпания на покровах. Нельзя допускать воздействия бытовой химии, все манипуляции нужно проводить в перчатках
Необходимо соблюдать личную гигиену, регулярно мыть руки и все тело.
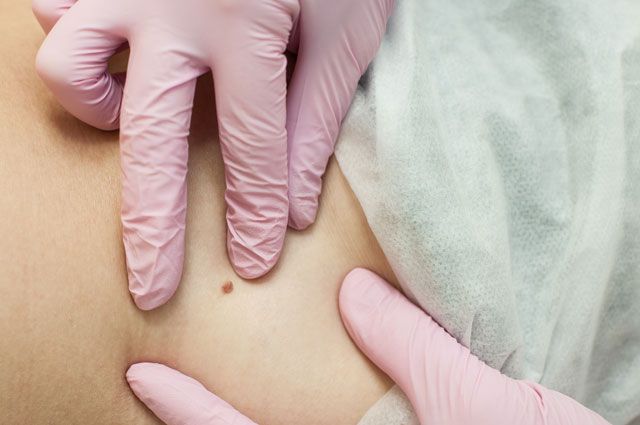
Признаки кондилом
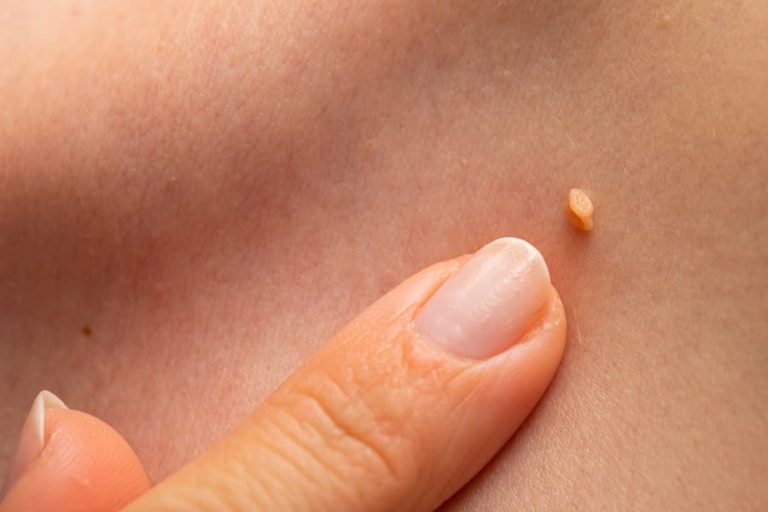
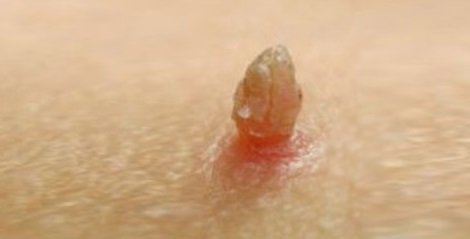
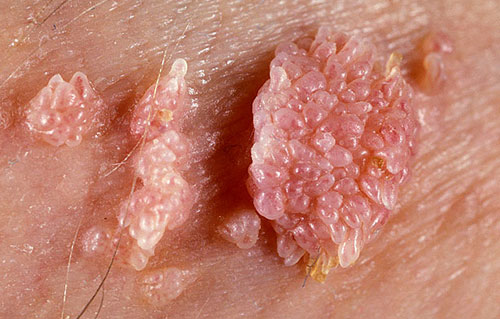
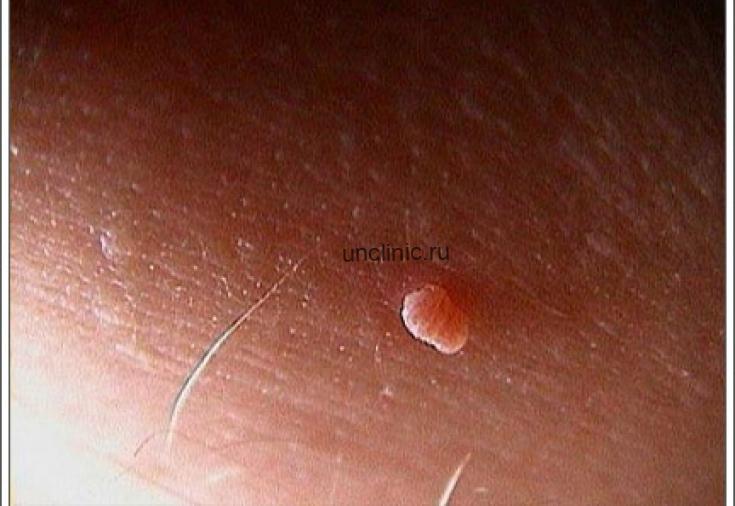
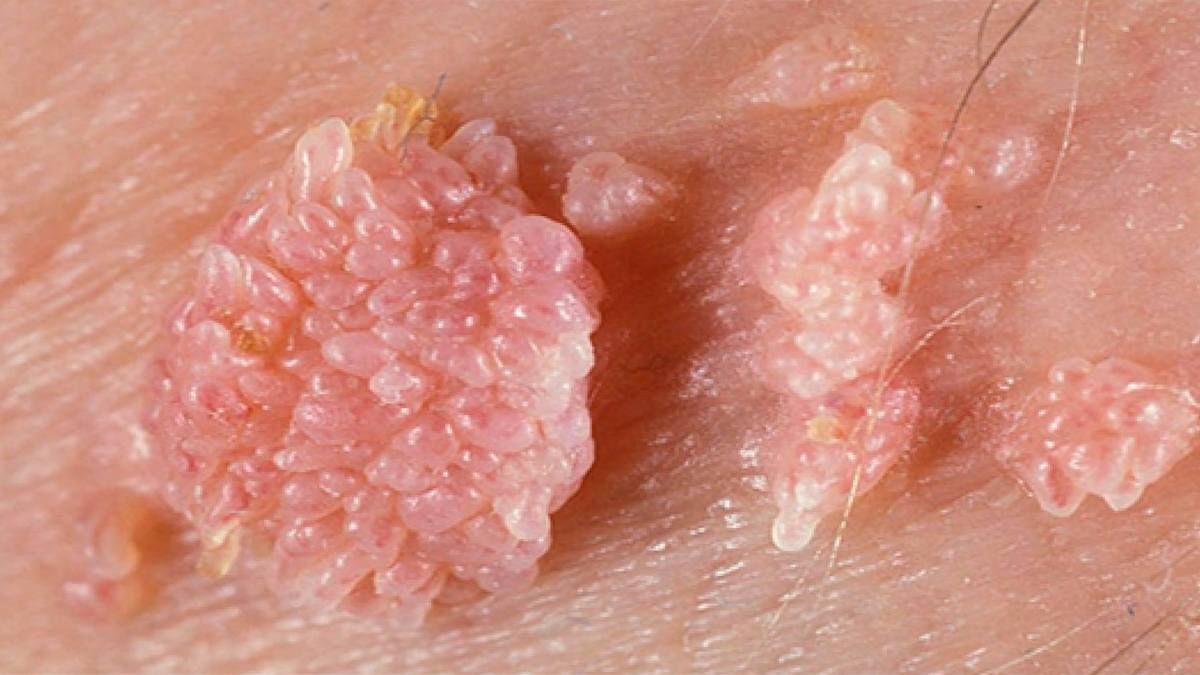
Выглядят кондиломы как сосочки цвета окружающего эпителия (обычно розового), возвышающиеся на поверхности кожи единично или целыми «букетами». На ощупь они мягкие, увлажненные, с неровной поверхностью. Вырастают очень быстро, так же быстро захватывают «новые территории»
Повреждение кондиломы в результате неосторожного обращения или неумелой попытки удаления приводит к возникновению кровянистых выделений и продолжительно незаживающей язвы
Традиционно располагаются:
- На поверхности эпителия внутри и снаружи интимных органов;
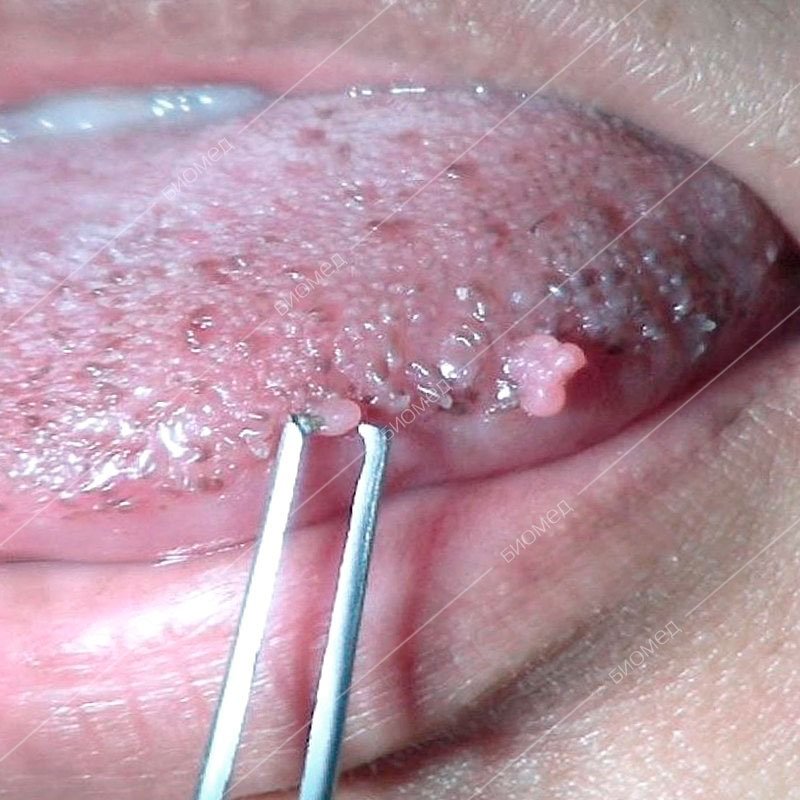
- В зоне ануса;
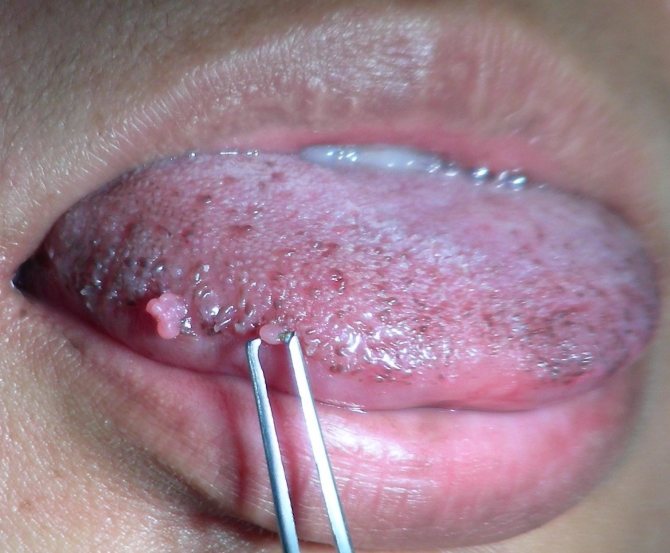
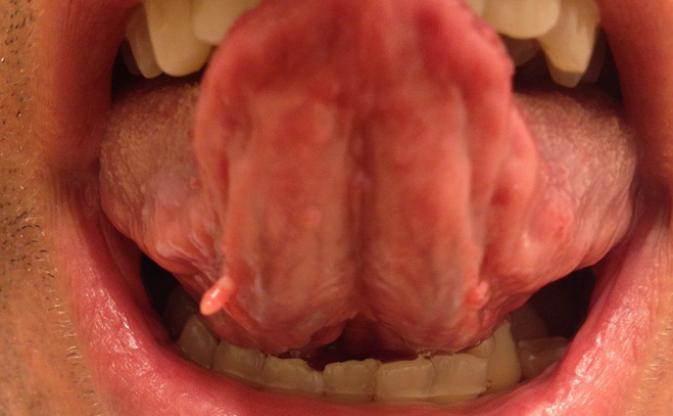
- Во рту и гортани, на языке.
Также бывают более плоские кондиломы, возникающие на тканях влагалища и на шейке матки. Часто их трудно обнаружить в результате стандартного визуального осмотра. Такие наросты выявляют при помощи кольпоскопа, позволяющего за счет многократного оптического увеличения изучать структуру слизистой. Существует риск перерождения подобной кондиломы в злокачественное новообразование.
Единичная кондилома выглядит скромно и неопасно – несколько миллиметров измененной ткани. Однако на практике разрастания остроконечных кондилом могут включать в себя многие десятки наростов. В медицинской практике встречались случаи, когда весь кожный покров в интимной зоне, вокруг ануса и в зоне промежности был сплошь покрыт инфекционными новообразованиями.
Часто генитальным кондиломам сопутствуют другие заболевания, передающиеся половым путем. Это «сообщество» сильно ослабляет иммунитет и способствует прогрессированию заболевания. Также возможно случайное обнаружение инфекции. Например, при обследовании во время беременности в крови выявляется ВПЧ, хотя внешние признаки пока отсутствуют. В такой ситуации следует обратиться к инфекционисту за консультацией и при необходимости пройти курс лечения.
Папиллома на половой губе: причины, фото, опасность
Заболевание может возникнуть после секса с инфицированным партнером, а также вирус способен проникнуть в организм через средства личной гигиены. Например, через полотенце. Возможен вариант заражения ребенка в процессе родов. Подхватить инфекцию можно при посещении сауны, бани или бассейна. Активация вируса происходит, как правило, на фоне сниженного иммунитета.
Опасна папиллома женских органов тем, что несет в себе угрозу развития рака. Проявления ВПЧ на половых губах зависят от штамма возбудителя и разделяются на следующие типы:
- Риск развития рака отсутствует.
- Возможность возникновения злокачественной опухоли небольшая.
- Высокая вероятность развития рака. Подобное наблюдается при появлении кондилом.
Установить тип вируса папилломы на половых губах можно только после медицинских обследований. Еще одна опасность недуга заключается в том, что диагностировать его самостоятельно практически невозможно.
Папилломатоз половых губ: клинические признаки
Существует несколько симптомов, указывающих на возможное инфицирование:
- появление бородавок в интимной зоне;
- дискомфорт в области поражения;
- кровоточивость бородавки;
- болезненный половой акт;
- обильные выделения из влагалища, нередко с неприятным запахом;
- ухудшение самочувствия;
- дискомфорт внизу живота.
МИНЗДРАВ РФ: Папилломавирус — один из самых онкогенных вирусов. Папиллома может стать меланомой — раком кожи!
В случае появления наростов на гениталиях необходимо обратиться к гинекологу, урологу или дерматовенерологу.
Папиллома на половых губах: лечение
Устранением такого заболевания может заниматься только квалифицированный специалист. Врачи выделяют более 40 видов этого недуга с разной вероятностью развития осложнений. Прогноз зависит от штамма ВПЧ, в большинстве случает исход патологии благоприятный.
Прежде, чем удалять новообразование, обязательно назначаются противовирусные препараты (Ацикловир, Генферон). Это позволяет ликвидировать патологического агента в организме. Также используются иммуномодуляторы: Лавомакс, Иммунал.
Для избавления от папилломы на малых половых губах (см. фото) подойдут следующие мази: Оксолиновая, Стефалин или San fen zhong. Эти же средства используют и для лечения папилломы на клиторе. Следующий шаг – это удаление наростов.
Удаление папиллом на половых губах
Сегодня наросты на гениталиях можно убрать несколькими способами. Какой из них необходим в конкретной ситуации решает врач:
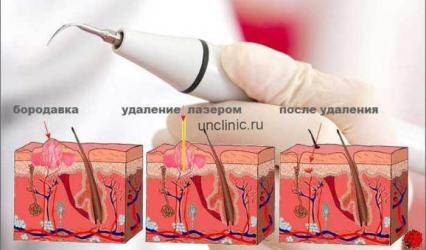
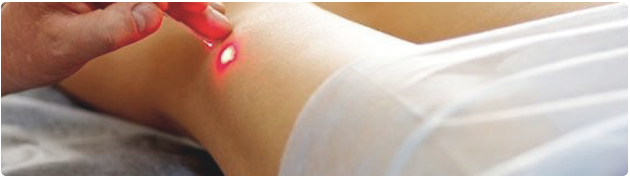
- Лазерное удаление. Такой метод проводится в стадии обострения. Под воздействием лазера образование удаляется независимо от глубины его расположения. Процедура безболезненна и высокоэффективна.
- Криодеструкция – воздействие жидким азотом. Наросты замораживаются и отпадают. Чувство боли при этом отсутствует.
- Химическое удаление. Используется обработка наростов препаратом Подофиллотоксин. После нанесения этого средства на пораженный участок начинается омертвение отростков. Использовать его необходимо до абсолютного выздоровления.
- Электрокоагуляция – наросты удаляются с помощью электрического тока.
- Хирургическое иссечение. Наиболее травматичный способ, используется при высоком риске перерождения нароста в злокачественное новообразование.
Еще один способ лечения – это народные средства. Данный метод используют 50% зараженных женщин. Помощью в постановке диагноза для них являются фото папилломы на женских органах. Для удаления наростов необходимо обрабатывать наросты соком чистотела или одуванчика. Также можно пить настой из трав зверобоя, шалфея, репейника, мелисы или подорожника. Достичь положительного результата удается не всегда, а иногда подобное лечение может ухудшить ситуацию
Важно помнить, что народные средства следует использовать по рекомендации специалиста и в комбинации с традиционными методиками
Избавиться от папилломы на больших половых губах можно в домашних условиях с помощью специальных лекарственных составов. Например, Суперчистотел, Солкодерм или Ферезол
Применять эти средства следует крайне осторожно, они не должны попадать на слизистую, поскольку могут вызвать серьезные ожоги
Главным профилактическим методом является соблюдение личной гигиены, использование только личного полотенца и нижнего белья. При половых контактах с разными партнерами следует пользоваться презервативом.
Удаление нароста – не гарантия абсолютного выздоровления. Поэтому профилактика этого заболевания крайне необходима.
МИНЗДРАВ ПРЕДУПРЕЖДАЕТ: «Папилломы и бородавки в любой момент могут стать меланомой. «
Диагностика кондиломатоза
Бородавки на коже или слизистых — это симптом ВПЧ, но его мало для диагностики. Чтобы подтвердить диагноз, больному обычно необходимо пройти несколько этапов:
- Первичный осмотр: достаточно наличия кондилом, присутствия нескольких провоцирующих факторов.
- Опрос врачом, сбор анамнеза жизни и болезни, жалоб и выявление предположительного времени инфицирования.
- Инструментальная диагностика:
- уретроскопия — осмотр мочеиспускательного канала с использованием специального оптического прибора — уретроскопа;
- аноскопия — похожая процедура, но для осмотра используют другой прибор;
- гинекологический осмотр влагалища, шейки матки;
- расширенная кольпоскопия.
- анализ ПЦР для выявления ЗППП, папилломавируса;
- взятие мазков-отпечатков на цитологию;
- гистологическая диагностика для исключения онкологического заболевания;
- у женщин — обработка стенок матки раствором Люголя и уксусной кислотой;
- микроскопическое исследование мазков из уретры для диагностики других ЗППП и ВИЧ.
Когда исследования подтверждают наличие вируса, пора приступать к курсу лечения, а курс этот весьма длительный и многокомпонентный.
Симптомы
Первые симптомы проявляются после завершения латентного периода, который продолжается в самом кратком случае несколько недель.
Возникновение кондилом происходит следующим образом:
- на коже появляется незначительное покраснение, которое начинает чесаться;
- на кожной или слизистой поверхности возникает сыпь в виде пузырьков или небольших бугорков;
- бугорки постепенно увеличиваются до 1-1,5 сантиметра в длину;
- рядом появляются новые высыпания, которые тоже превращаются в кондиломные папулы.
Локализация зависит от конкретного штамма и места проникновения возбудителя в организм:
- наружные половые органы;
- область анального отверстия (аногенитальные папилломы);
- внутри уретры;
- на шейке матки;
- на эпителии во рту (на щечных поверхностях, языке и внутренней части губ).

Клиническая картина может отличаться в каждом конкретном случае в зависимости от состояния здоровья человека. При небольших бородавках других симптомов может не наблюдаться.
При более тяжелом характере протекания наблюдаются такие сопутствующие симптомы:
- зуд или жжение в месте появления высыпаний;
- ощущение постороннего предмета в районе промежности;
- влажность в зоне новообразований;
- неприятный запах от области расположения кондилом.
При физических нагрузках, длительной ходьбе или беге все вышеперечисленные симптомы усиливаются.
В тяжелых случаях наблюдается быстрая утомляемость, слабость, признаки интоксикации, продолжительная головная боль, лихорадка и высокая температура.
У мужчин и женщин симптоматика имеет некоторые отличия. Это связано с анатомическими различиями и особенностями сексуального поведения.
Проявления у мужчин
Кондиломы у мужчин чаще всего поражают мошонку, пах, лобок и разные структурные части члена: головку, тело, уздечку и крайнюю плоть, венечную борозду. При локализации у мочеиспускательного канала папилломы приобретают выраженную красную окраску, к тому же такое место расположения часто вызывает раздвоение или разбрызгивание струи при мочеиспускании.
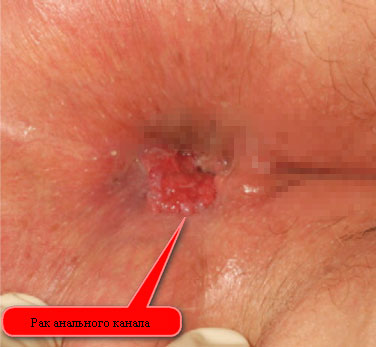
Если сыпь расположилась на выходе из анального отверстия, то во время дефекации может появиться сильная боль, а в каловых массах наблюдаются примеси крови. Из-за этого часто появляется рефлекторный страх перед дефекацией, что вызывает периодические запоры, а иногда — геморрой.
Внизу живота часто присутствуют неясные боли, во время секса появляется жжение и болезненность, как и при мочеиспускании.
Длительное присутствие инфекции снижает иммунитет мужчины, что делает его более уязвимым для респираторных заболеваний, которые лечатся тяжелее, чем обычно.
Проявления у женщин
Самые частые места возникновения папиллом у женщин — перианальные зоны, где постоянно повышена влажность и температура: эпителий клитора, половых губ, выход влагалища и отверстие уретры. При заражении, произошедшем во время анального секса, кольцо из выростов может сосредоточиться вокруг анального отверстия.
Большие разрастания нередко вторично инфицируются, что вызывает резкий запах, кровотечение, язвы и сильную боль при прикосновении. Во время ходьбы наблюдается раздражение и выраженный дискомфорт.
В ряде случаев все разрастания находятся на слизистой внутренних половых органов женщины, поэтому она не замечает их до планового посещения гинеколога. Это часто служит причиной начала лечения в более поздние сроки по сравнению с мужчинами.
Часто женщины испытывают стеснение из-за наличия образований в интимных местах, что вынуждает их отказываться от секса.
Редко папилломы возникают во рту, а в крайне редких случаях — на лобке, на бедрах, шее или на лице.