Осложнения
Ранними осложнениями хронического панкреатита поджелудочной железы являются: обтурационная желтуха вследствие нарушения оттока желчи, портальная гипертензия, внутренние кровотечения вследствие изъязвления или прободения полых органов ЖКТ, инфекции и инфекционные осложнения (абсцесс, парапанкреатит, флегмона забрюшиннной клетчатки, воспаление желчных путей).
Осложнения системного характера: мультиорганные патологии, функциональная недостаточность органов и систем (почечная, легочная, печеночная), энцефалопатии, ДВС-синдром. С развитием заболевания могут возникать кровотечения пищевода, снижение массы тела, сахарный диабет, злокачественный новообразования поджелудочной железы.
Диета как способ улучшить состояние поджелудочной железы
Диетотерапию назначают больным не только в качестве лечебного метода. Она дает возможность избежать возникновения обострения и дальнейшего прогрессирования панкреатита.
При обострении первые два-три дня пищу лучше не употреблять. Питание проводится при помощи внутривенного введения глюкозы. Также вводится изотонический раствор натрия хлорида. Чтобы избавить пациента от жажды, ему дают 1%-ый раствор соды. С наступлением четвертого дня рацион пополняется продуктами.
Садиться за стол необходимо часто – 7-8 раз на протяжении дня, при этом порции должны быть маленькими. Разрешено употребление:
- фруктовых соков;
- сахара;
- меда;
- варенья;
- отвара шиповника и смородины;
- клюквенного морса.
Пятый день: больной может принимать пищу, которая содержит в небольшом количестве белок – растительный и молочный. Шестой-седьмой дни: белков и углеводов может быть больше, также вводятся жиры. Пища должна протираться.
Нельзя использовать продукты, которые обладают стимулирующим воздействием на секрецию желудка и на работу поджелудочной. К примеру, следует воздерживаться от мясных, рыбных отваров, напитков – газированных и алкогольных, кофе, крепкого чая, копченостей, шоколада, колбас, кислых соков и так далее.
Период обострения – это время, когда пациенту запрещены продукты, в которых присутствует много клетчатки и соединительной ткани, а также блюда в холодном виде.
Диета при панкреатите: 5 этапов
Лечение панкреатита требует комплексного подхода. И речь идет не только о медикаментозных методах. При осложнениях возможно хирургическое вмешательство. Но в любом случае пациент с диагнозом «панкреатит» должен придерживаться лечебного питания. О том, что можно и что нельзя есть при панкреатите, рассказывает Андрей Налетов.
Андрей Васильевич говорит, что лечебная диета пациента с диагнозом «панкреатит» назначается в зависимости от формы заболевания и особенностей его течения. Например, диета при обострении панкреатита сначала вообще предусматривает отказ от пищи
Это важно, чтобы остановить интенсивный синтез ферментов, снять воспаление
Доктор подчеркивает, что при панкреатите важно убрать из меню продукты, стимулирующие секрецию пищевых желез. Это кофе, шоколад, крепкий чай, наваристые бульоны из мяса и рыбы, грибные супы
Исключается и богатая грубой клетчаткой пища. Жирные блюда также будут провоцировать сохранение симптомов панкреатита и прогрессирование заболевания.
Доктор выделяет пять основных этапов изменения в диете пациента при остром панкреатите или обострении хронического панкреатита.
- Голод. Он показан пациентам с диагнозом «острый панкреатит» при наличии выраженного болевого синдрома и признаков интоксикации. Голод такому больному прописывают в условиях стационара на период до трех дней. Запрещена любая пища. Допустимо лишь частое питье небольшими порциями. Предпочтительнее всего щелочная вода без газа. Но голод не должен быть длительным. В противном случае запускается процесс распада собственных энергетических ресурсов и тканей, снижается иммунитет и функция желудочно-кишечного тракта.
- Внутривенное питание. На фоне ограничения приема пищи через рот пациенту назначается парентеральное питание. Оно вводится внутривенно. В данном случае питательные вещества поступают в организм в обход желудочно-кишечного тракта.
- Специальные смеси. По мере исчезновения диспептических расстройств у пациента его переводят на следующий этап диеты — энтеральное питание. А именно: кормят смесями через зонд.
- Диета № 5п. Прописывается после смесей при остром панкреатите и при обострении хронического панкреатита. При остром панкреатите это может произойти на пятый-шестой день. А при обострении хронического — уже со второго-третьего дня. Диета разработана специально под потребности людей, страдающих панкреатитом. В рационе стола № 5п акцент сделан на белковую пищу, а вот количество жиров и углеводов сводится к минимуму. Такое питание при панкреатите, в том числе, позволяет снизить нагрузку на печень и желчный пузырь. Указанного рациона пациенты придерживаются в пределах недели.
- Диета № 5. Стол № 5 назначается пациентам в периоды стихания острого панкреатита и ремиссии хронического. Также его прописывают при холецистите, гастрите и язвенникам. По набору продуктов эта диета схожа со столом № 5п, но здесь появляется больше углеводов и уже можно есть не только протертую пищу. Из мяса и рыбы делают фарши. Каши варят с добавлением молока. Можно немного больше сладкого и сахара. Медики советуют придерживаться рекомендацией диеты № 5 минимум от двух до четырех месяцев. А в идеале — особо не выходить за рамки всю жизнь. Подробно правила диетического стола № 5 и примерное меню на неделю описаны в отдельной статье.
Если у пациента диагностирован панкреатит, то об алкоголе и сигаретах не может быть даже речи. Врачи жестко реагируют, если человек, которого буквально вытаскивают с того света, не собирается отказываться от вредных пристрастий. Любое лечение в таком случае неперспективное.

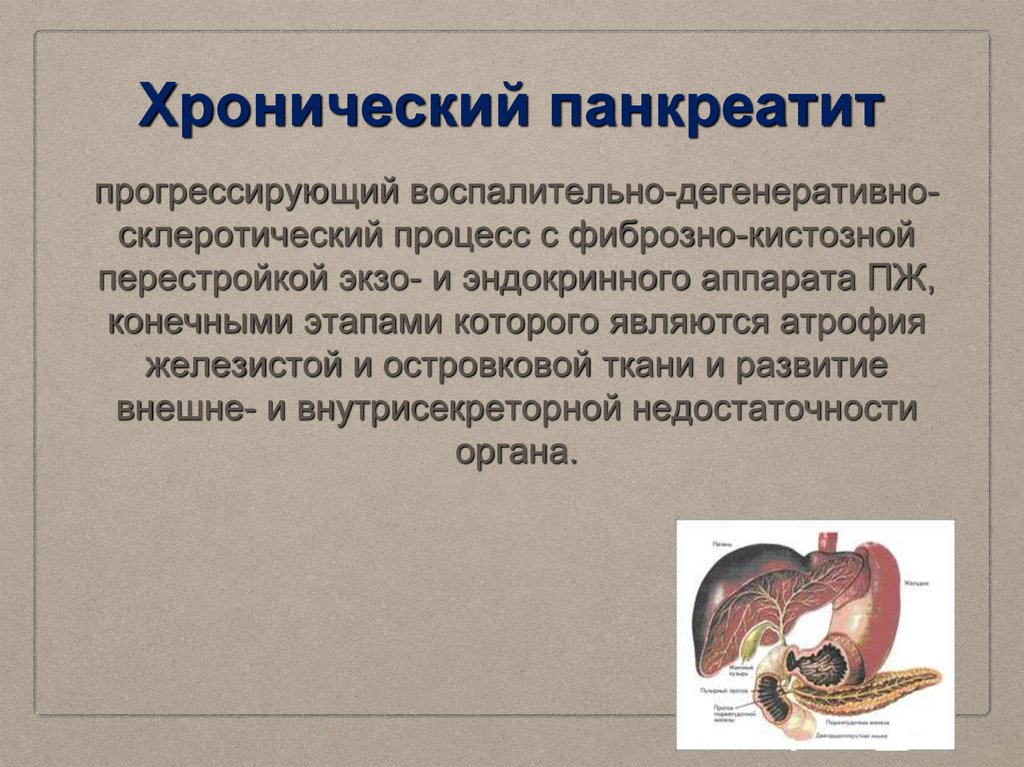
Лечение хронического панкреатита
После постановки диагноза разрабатывается схема лечения, которая зависит от степени распространения болезни и сопутствующих заболеваний, периодов обострения и ремиссии. Применяют консервативное лечение, основанное на диетотерапии и медикаментах, а также хирургическое – при развитии болезни и неэффективности неинвазивных способов лечения.
Консервативное лечение
Главное условие нормализации состояния больного и последующей стабилизации самочувствия – строжайшее следование принципам правильного составления рациона. При панкреатите это понятие подразумевает:
- частое дробное питание 6 – 8 раз в день;
- исключение из рациона острых, кислых, жирных, жареных продуктов, насыщенных бульонов, консервации, промышленных пищевых добавок;
- полный запрет на алкоголь;
- повышенное поступление белка с пищей (рыба, мясо, птица, творог, пресный сыр);
- ограниченное потребление углеводов – разрешены только сложные, без прямых сахаров;
- употребление пищи в теплом состоянии;
- исключение грубых натуральных растительных продуктов – белокочанной капусты, грибов, помидоров, гороха, бобов, чечевицы, винограда, цельного молока.
При развитии обострения панкреатита применяют медикаментозное сопровождение диеты:
- антиферментные препараты;
- метаболические средства;
- липотропные вещества;
- антибиотики;
- обезболивающие препараты и спазмолитики.
При симптомах внешнесекреторной недостаточности рекомендована заместительная терапия и поливитамины.
Тяжелые приступы обострения хронического панкреатита лечат в стационаре как острое заболевание. После стихания симптомов и при удовлетворительном самочувствии больного полезна реабилитация в учреждении санаторного типа гастроэнтерологического профиля.

Оперативное вмешательство
При неуклонном прогрессировании заболевания, тяжелых болевых проявлениях и неуспешности консервативных методов возникает вопрос о хирургическом лечении. В его ходе устраняют стенозирование и закупорку протоков (общего или панкреатического), абсцесс, кисту, омертвевшие ткани или всю железу.
В большинстве случаев хирургия спасает жизнь, но обрекает человека на инвалидность.
Народные методы помощи при хроническом панкреатите
Применение травяных сборов основано на противовоспалительных, обезболивающих, желчегонных и стабилизирующих пищеварение свойствах некоторых растений.
В таблице приведены некоторые рецепты против хронического панкреатита, применяемые в народной медицине.
| ингредиенты | действие, курс приема | приготовление | употребление |
|---|---|---|---|
|
желчегонное, 1 месяц, затем перерыв на 2 – 3 месяца. |
|
|
|
противовоспалительное и обезболивающее, при болях периодически |
|
на ночь по 100 – 200 мл |
|
желчегонное, не более 2 недель |
|
3 р. / день по 1 ст. л. до еды |
|
желчегонное, до 30 дней |
смешивают 100 гр. трав, заливают кипятком (0,5 л.) и настаивают до охлаждения при комнатной температуре | по 1 ст. л. после еды |
| прополис | устранение проблем пищеварения;
при обострении |
|
|
|
при обострении, 2 недели | выжимают сок, смешивают | 200мл перед едой трижды/день |
| овес (зерно) | профилактика обострения, постоянно | стакан зерен заливают литром воды и отваривают 10 мин, процеживают | За полчаса до еды по 0,5 стакана мелкими глотками |
При малейшем неудобстве или ухудшении состояния необходимо прекратить прием народных средств.
Медикаментозное лечение
В фазе ремиссии
Больной должен соблюдать только основные принципы щадящей диеты. Медикаментозное лечение в эту фазу не назначается. Диета должна стать своеобразным образом жизни для пациента. Если пациент строго придерживался правил, то правильное питание может вывести заболевание в период стойкой ремиссии, либо «оттянуть» следующее обострение, тем самым остановив дальнейшее разрушение ткани железы.
У взрослых людей при хроническом панкреатите питание должно быть пятиразовым в одно и то же время. В рацион включается больше белковой пищи, жирные, жареные, острые блюда исключаются, так как они увеличивают нагрузку на поджелудочную железу. Также исключаются газированные и спиртные напитки, кофе, квас. Пациенту рекомендуют полностью отказаться от курения.
На завтрак употребляют основную часть углеводных продуктов. Это различные каши на молоке, картофельное пюре с отварным мясом.
Обед должен состоять из двух блюд: первое и второе. Первое блюдо – суп. Его готовят на нежирном мясном или овощном бульоне. На второе отваривают или готовят на пару нежирное мясо или рыбу. В качестве гарнира подойдут овощи, которые также отваривают или готовят на пару.
Ужин состоит из кисломолочных продуктов, творожных запеканок, нежирных сортов рыбы. Он должен быть очень лёгким и легко усваиваемым.
В качестве второго завтрака и полдника отлично подойдёт печёные груши и яблоки, пудинги, запеканки, овощи. Из напитков употребляют чаи, компоты, отвары трав, кисели. За день можно употребить кусочек подсушенного несвежего хлеба и десертную ложку сахара. В качестве подсластителя используют мед, но в небольшом количестве. От употребления свежего молока лучше отказаться, так как оно затруднительно для пищеварения.

В фазе обострения
В первые дни острой симптоматики показан полный голод, затем щадящая диета. Диету сочетают с медикаментозным лечением.
Для лечения боли больному назначаются анальгетики. Препараты первой линии – нестероидные противовоспалительные препараты. Они одномоментно снимают воспаление и боль, не вызывая при этом привыкания. В тяжёлых случаях в качестве альтернативы в лечении могут быть использованы наркотические анальгетики и блокада нервных стволов и сплетения. Если болевой симптом вызван закупоркой протока камнем, то назначаются спазмолитики (но-шпа, папаверин, платифиллин).
Кроме этого, в лечение добавляют глюкокортикостероиды и антигистаминные препараты. Они подавляют иммунный ответ организма, что в итоге приводит к снижению аутоагрессии против своих же клеток поджелудочной железы.
Для профилактики инфекционных осложнений при обострении активно применяются антибиотики широкого спектра действия (цефалоспорины III поколения). С целью восстановления объёма циркулирующей крови и выведения воспалительных токсинов, назначаются инфузионные вливания в больших объёмах. В тяжёлых случаях инфузионную терапию заменяет форсированный диурез.
В случае тяжёлого состояния пациента, он срочно госпитализируется в отделение интенсивной терапии, где проводят реанимационные мероприятия по лечению и восстановлению деятельности жизненно важных органов и систем организма. После стабилизации состояния пациента, решается вопрос об оперативном вмешательстве.

Профилактика и прогноз заболевания
Профилактические меры
К профилактическим методам острой стадии панкреатита относятся следующие:
- составление грамотного рациона питания с минимальным количеством фастфуда, жареной, копченой и соленой пищи;
- обогащение питания кисломолочными продуктами, овощами и фруктами, выбирать следует те, что не образуют газы и не способствуют расстройству кишечника;
- необходимо полностью избавиться от табачной зависимости и исключить алкогольные напитки;
- требуется поддерживать оптимальную массу тела, так как ожирение приводит к нарушениям в работе органа;
- несколько раз в год после перенесенного заболевания проходить УЗИ, чтобы исключить любые нежелательные изменения в поджелудочной железе;
- нельзя бесконтрольно принимать лекарственные препараты любого типа.
Спорт и правильное питание — лучшая профилактика
При обнаружении первых признаков следует обратиться к специализированному врачу
Еще 20-30 лет назад возникновение панкреатита поджелудочной железы приводило к смерти больного, особенно в острой стадии, которая мгновенно приводила к разрушению клеток органа. Сегодня болезнь успешно купируется и переводится в стадию ремиссии. Лишь в исключительных случаях больного не удается спасти. Чтобы не допустить проблем с поджелудочной железой или предотвратить их повторное возникновение в будущем, требуется четко следовать правилам лечения и соблюдать профилактические методы. Как устранить диарею быстро читайте у нас на сайте.
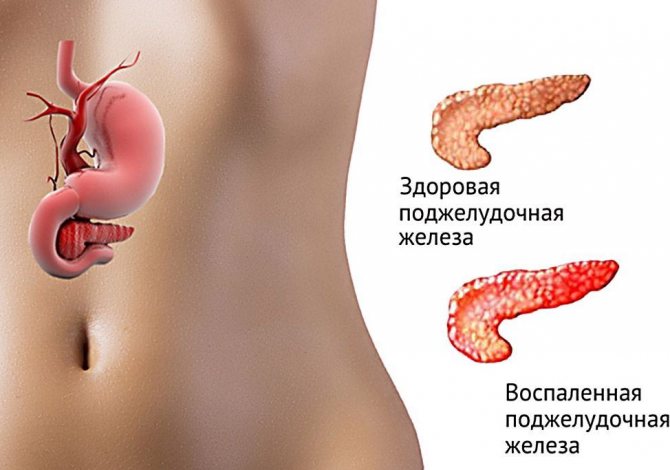
Панкреатит: суть патологии
Располагается поджелудочная железа возле двенадцатиперстной кишки, позади желудка. Орган имеет 2 основные функции в пищеварительной системе:
- выделение особых ферментов, с помощью которых происходит переваривание углеводов и жиров;
- биосинтез инсулина — гормона, влияющего на обменные процессы почти во всех тканях и предотвращающего развитие сахарного диабета.
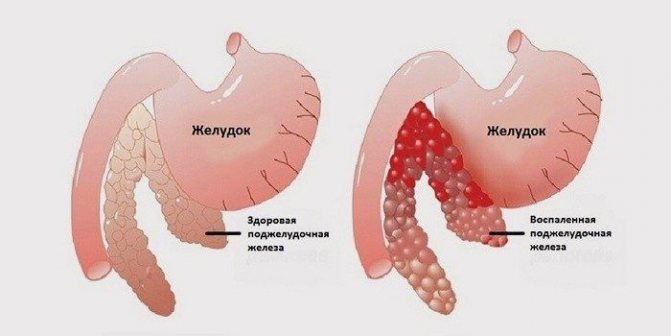
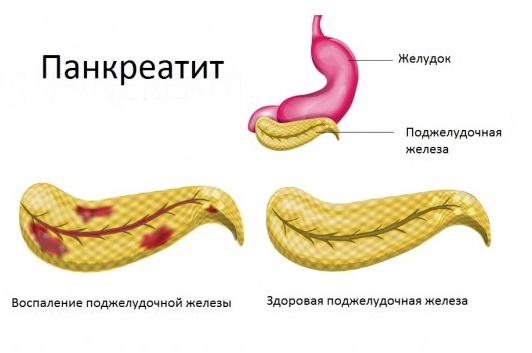
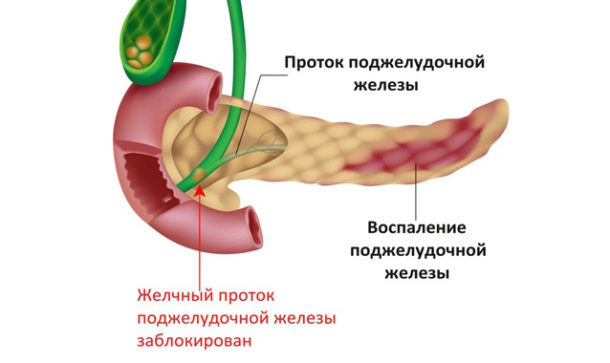
Патологические процессы в железе начинаются в тот момент, когда пищеварительные ферменты локализуются в органе, не происходит оттока их в двенадцатиперстную кишку. Попадая в железу, ферменты начинают процесс разрушения ее тканей, происходит некий процесс самопереваривания. Как следствие, развивается отечность, повреждение слизистой железы, приводящее к кровотечению.
 Расположение поджелудочной железы
Расположение поджелудочной железы
Заболевание может развиваться на фоне образования камней в желчном, злоупотребления алкоголем, воспалительных процессов, а также в ходе лечения некоторыми группами препаратов. Причиной панкреатита может стать генетическая предрасположенность и наличие в органе новообразований.
Клинические формы заболевания
Выделяют несколько клинических форм хронического панкреатита. Каждая из них имеет свою симптоматику и причины развития. Так, принято выделять следующие формы хронического панкреатита:
- обструктивный;
- кальцифицирующий;
- паренхиматозный;
- псевдомуторозный.
Обструктивный хронический панкреатит характеризуется длительным течением — от 6 месяцев. Такая форма заболевания вызвана закупоркой протока, через который сок поджелудочной железы проникает в двенадцатиперстную кишку.
Его симптомы проявляются в повторно возникающих болях в области верхней части живота. Они усиливаются после приема пищи, особенно жирной и острой, а также при положении лежа на спине. Часто возникает отрыжка, вздутие, тошнота и рвота, жидкий стул. Кроме того, наблюдается желтизна кожи и слизистых. Это происходит вследствие повышения уровня билирубина в крови. В результате данного заболевания у больного может развиться сахарный диабет. Такая форма заболевания требует хирургического лечения.
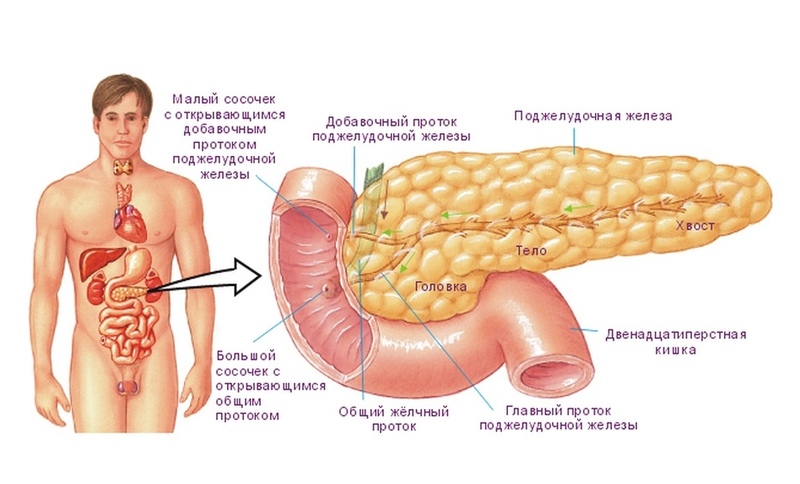 Обструктивный хронический панкреатит вызван закупоркой протока, через который сок поджелудочной железы проникает в двенадцатиперстную кишку
Обструктивный хронический панкреатит вызван закупоркой протока, через который сок поджелудочной железы проникает в двенадцатиперстную кишку
Кальцифицирующая форма характеризуется образованием кальциевых камней во всех отделах органа. Происходит это чаще всего по причине злоупотребления алкоголем. Кроме того, в протоках образуются кисты, происходит атрофия тканей. По форме течения она схожа с острым панкреатитом.
Паренхиматозная форма характеризуется нарушением секреторной функции поджелудочной железы. В этом случае не происходит поражения протоков железы, и в ней не образуются кальцификаты. Она отличается медленным течением и отсутствием явно выраженного болевого синдрома. Его клиническая картина часто бывает стерта, и поэтому возникают сложности в диагностике.
Псевдомуторозная форма хронического панкреатита развивается в результате длительного его течения (5-15 лет). Заболевание характеризуется увеличением органа, которое происходит за счет разрастания головки железы и значительного увеличения ее протоков. Нередко такая форма заболевания переходит в рак. Болезнь сопровождается опоясывающими болями, тошнотой, рвотой, нестабильностью стула, желтухой, потерей веса.
Симптоматическое лечение
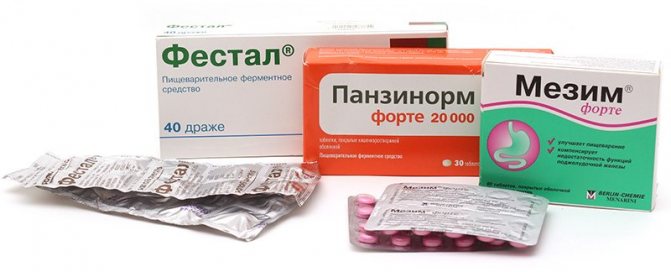
При наличии симптомов секреторной недостаточности больному в лечение добавляется препараты ферментов поджелудочной железы. Это панзинорм, фестал, панкреатин.
Если наблюдается быстрая потеря веса (до 15 кг), то показано введение растворов аминокислот, белков, жировых эмульсий, а также витаминотерапия.
При возникновении сахарного диабета в срочном порядке назначаются пероральные сахароснижающие препараты или инъекции инсулина.
Не менее важный этап терапии хронического панкреатита – санаторно-курортное лечение. Направление в санаторий можно получить у своего лечащего врача. Стоит отметить, что все больные, страдающие хроническим панкреатитом, находятся под диспансерным наблюдением и проходят обследование и противорецидивное лечение два раза в год. При запущенных формах хронического панкреатита госпитализация может доходить до 4 раз в год.
Лечение панкреатита
Как лечить панкреатит не знает только ленивый. В быту достаточно популярным методом является совокупность трех ограничений – голод, холод и покой. Во многом это оправдано, и именно данные рекомендации лежат в основе всех терапевтических манипуляций при данном заболевании.
С другой точки зрения, всё лечение панкреатита можно разделить на два больших блока – хирургический и консервативный. Применение той или иной тактики зависит от морфологических изменений органа, тяжести состояния больного и фазы/периода заболевания.
Основными целями терапии являются:
- купирование абдоминальной боли;
- функциональный покой поджелудочной железы (временное «выключение» ее из работы);
- коррекция метаболических нарушений, вызванных обострением;
- профилактика осложнений.
Медикаментозное лечение

Лечение лекарственными средствами, как и другие способы, не требующие инвазивного вмешательства, относят к консервативной терапии.
Острый панкреатит подлежит обязательной госпитализации в хирургическое отделение, но, тем не менее, легкие его формы лечат медикаментозно (обезболивающие препараты, спазмолитики, инфузионная терапия), холодным компрессом на область живота и голодом.
Консервативное лечение хронического панкреатита преследует своей целью облегчить состояние больного (прежде всего купировать боль), увеличить сроки ремиссии и сократить до минимума эпизоды обострения заболевания.
В случае длительного и интенсивного болевого синдрома пациенту однократно или в виде курса назначается прием ненаркотических анальгетиков, как правило это лекарства из группы НПВС (нестероидные противовоспалительные препараты). Например, Парацетамол по 1000 мг 3р/сут или Трамадол 800 мг 1р/сут.
С этой же целью назначаются противосудорожные средства (Прегабалин) и спазмолитики (Но-шпа).
В качестве восполнения нарушенных функций поджелудочной железы используются препараты ферментов – Панкреатин, Креон.
Для купирования диспепсических явлений применяются Церукал (противорвотное средство) и Мотилиум.
Хирургическое лечение
Хирургическое лечение панкреатита проводится пациентам как с острым, так и с хроническим течением. Условно все методы делят на радикальные и паллиативные (органосохраняющие).
В первом случае происходит иссечение (резекция) некротизированных участков железы, во втором – установка дренажей для ликвидации абсцессов, некрсеквестрэктомия.
Показаниями к операции являются:
- тяжелые формы острого панкреатита, при которых комплексное консервативное лечение оказалось не эффективным;
- закупорка выводных протоков железы;
- случаи некроза тканей поджелудочной объемом более 50%;
- распространение некротических процессов забрюшинно;
- инфицирование некротизированных тканей;
- хронический панкреатит, резистивный к консервативному лечению;
- осложненный хронический панкреатит (желтухой, свищами, кистами);
- хронический панкреатит на фоне заболеваний желудка, двенадцатиперстной кишки;
- подозрение на рак поджелудочной железы.
При резекционных операциях может удаляться часть железы (головка вместе с участком двенадцатиперстной кишки) или хвост.
Возможна и тотальная панкреатическая резекция. Из дренажных операций большое распространение получили методы Пестова (1 и 2), Дюваля и пластика главного панкреатического протока.
Дополнительные и альтернативные методы лечения в домашних условиях
Хирургия и медикаменты совсем не главные способы того, как лечить панкреатит. На первый план выходит изменение образа жизни, которое включает в себя множество пунктов (диету, отказ от вредных привычек, избегание стрессов и т.д.). Особенно это касается лечения хронического панкреатита.
При обострении процесса терапию начинают с обеспечения полного покоя больному. На живот кладется холод, а из рациона убирается абсолютно любая еда – первые несколько дней (чаще всего три) голодовка.
Питание в дальнейшем

После того, как острые признаки панкреатита купировались, можно постепенно давать пациенту есть. Основные рекомендации по рациону такие:
- питание дробное (до 6-8 раз в сутки);
- с 5-го дня заболевания в диету включают молочные продукты, а также продукты, содержащие растительные белки;
- в конце первой недели рацион расширяют – добавляют больше углеводов и немного жиров;
- необходимо соблюдать щадящий режим питания: пищу перетирают, подают оптимально теплой;
- запрещены черный хлеб, пряные продукты, копченая, острая еда, консервы и соления, чай, кофе, шоколад, алкоголь, газировка.
Диета и лечение медикаментозными средствами в комплексе дают хороший положительный эффект.
Лечение хронического панкреатита соками
Панкреатит можно также лечить соками, снимающими воспаление и улучшающими пищеварение. Самый известные сок от этого заболевания – картофельно-морковный (в пропорциях 300 мл на 200 мл). Готовьте его дома самостоятельно, используя свежие продукты. Картофель при этом не нужно очищать от кожуры (достаточно просто удалить «глазки»). Выпивайте по стакану этого сока каждое утро после пробуждения. Дополнительно пользуйтесь другими народными средствами.
Помогает пациентам также регулярное употребление сока из квашеной капусты. Только не забывайте, что готовить это блюдо нужно без острых специй (можно добавить в капусту только тмин, укроп, любисток или майоран).
Лимонный сок – очень действенное средство при панкреатите у взрослых. Но мы усилим его действие несколькими дополнительными ингредиентами. Итак, вам понадобится 1 кг лимонов (со шкуркой, но без косточек), 300 г петрушки и несколько зубчиков чеснока. Пропустите лимоны и петрушку через соковыжималку, к полученному соку добавьте раздавленные зубчики чеснока, все перемешайте и храните в холодильнике. Принимайте это средство по одной чайной ложке 2 раза в день на голодный желудок, запивая небольшим количеством воды. Через пару недель вы почувствуете значительное облегчение.
https://youtube.com/watch?v=Ybd5DPWPYJo
Клинический симптомы панкреатита

Признаки панкреатита во многом зависят от причины, остроты течения заболевания и возраста больного, т.е. панкреатит у детей будет отличаться по своему проявлению от патологии взрослых.
Если речь идет об остром процессе, то на первый план в клинике выступает триада Мондора:
- интенсивная боль в области эпигастрия, не проходящая после приема спазмолитических препаратов;
- непрерывная, изнуряющая рвота, возможно с примесями желчи;
- вздутие живота.
При этом из-за отека и, соответственно, увеличения головки поджелудочной железы, возможно появление механической желтухи. У больного желтеет кожа и склеры глаз, слизистые, изменяется окраска его испражнений: моча становится темной, кал ахоличным (белым).
При осложненных формах появляются и другие симптомы панкреатита:
- высокая (гектическая) лихорадка с ознобом;
- бледность кожного покрова с акроцианозом (синюшная окраска кожи);
- запоры и неприятные ощущения в области кишечника, как признаки кишечной непроходимости.
Хронический панкреатит имеет менее яркую, но достаточно объемную симптоматику. Всю совокупность проявлений можно объединить в ряд синдромов:
- синдром внешнесекреторной недостаточности обусловлен нарушением пищеварительной функции ПЖ. Больной отмечает снижение веса, изменения внешнего вида и других свойств кала. Характерным является так называемый «панкреатический стул», отличающийся от нормального сероватым цветом, зловонием, большим объемом испражнений (полифекалия) и жирным блеском (стеаторея). Изменяется кожный покров, ухудшается состояние волос и ногтей: сухость, ломкость, тусклость;
- синдром воспалительных и деструктивных изменений. Морфологические признаки панкреатита, рассмотренные выше (кисты, отек, склероз) нередко приводят к пережатию общего желчного протока. В этом случае в клиникой картине начинают преобладать явления желтухи. Особенностью при этом является болевой приступ, предшествующий желтушному окрашиванию кожи и слизистых;
- болевой синдром при хроническом панкреатите чаще всего связан с затрудненным оттоком поджелудочного сока и переходом хронического воспаления на брюшину. Боли, как правило, длительные, почти постоянные. Боли возникают в области проекции железы – над пупком. Носят опоясывающий характер, отдают в правое подреберье при повреждении головки или тела, левое подреберье в случае поражения хвоста. Пациент отмечает их усиления после погрешности в диете;
- синдром инсулиновой недостаточности. Из-за низкого уровня глюкагона в крови в связи с длительным воспалением поджелудочной железы, у пациентов развивается триада симптомов, напоминающих клинику сахарного диабета. У таких больных усиливается чувство голода и жажды, появляется ощущение сухости во рту. При этом кетоацидотические состояния (характеризующееся повышением уровня кетоновых тел в крови) не развиваются;
- астенический синдром – синдром «общей слабости». Довольно типичный синдром, не специфичный для данного заболевания, но, тем не менее, помогающий в диагностики. Астенический синдром характеризуется недомоганием, раздражительность, нарушением сна и работоспособности;
- синдром диспепсический изменений проявляется снижением аппетита вплоть до анорексии, тошнотой, гиперсаливацией, рвотой без чувства облегчения;
- дискинетический синдром – нарушение кишечной перистальтики. Возникает чередование поносов и запоров, вздутием живота.
Панкреатит у детей клинически отличается от взрослой патологии разлитым характером болей (дети дошкольного возраста с трудом локализуют болевые ощущения вследствие несовершенной нервной системы), быстрым развитием воспаления и деструктивных процессов.
Осложнения хронического панкреатита
Опасен ли хронический рецидивирующий панкреатит
Без лечения эта болезнь может привести к тяжелым последствиям.
При осложнениях возникают отклонения в работе других органов пищеварения, нередко к воспалительному процессу присоединяется инфекция.
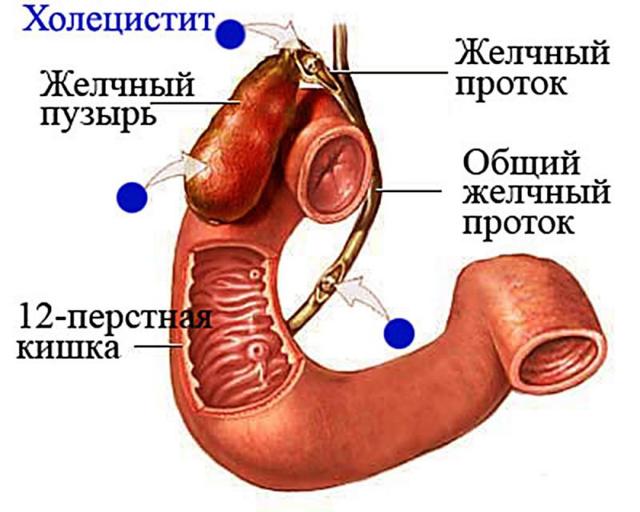
Возможны осложнения хронического панкреатита со стороны печени и желчных протоков, такие как холестаз и токсический гепатит.
При холестазе затрудняется выведение желчи в кишечник.
Кожные покровы приобретают желтый оттенок, каловые массы становятся бесцветными, больного беспокоит зуд.
В биохимическом анализе крови повышается уровень билирубина, холестерина и желчных кислот.
Токсический гепатит возникает как осложнение панкреатита, если в организм попадает ядовитое вещество, приводящее к отравлению.
В результате постоянных интоксикаций болезнь может перейти в цирроз печени.
Последствия хронического панкреатита опасны тем, что они могут привести к раку поджелудочной железы.
Клетки пораженных участков склонны к злокачественному перерождению.
В редких случаях осложнения хронического панкреатита сопровождаются образованием свищей в поджелудочной железе.
Синдром портальной гипертензии возникает из-за увеличения давления панкреатического сока на стенки протока.
Как проявляется?
Основной симптом острого панкреатита — сильнейшая боль в верхней части живота (подложечная область, правое или левое подреберье), как правило, опоясывающего характера. Боли не снимаются спазмолитиками (но-шпа) и анальгетиками. Часто отмечается рвота, нарушение стула, слабость, головокружение. В биохимическом анализе крови при панкреатите уровень альфа-амилазы повышен в 10-тки раз. Основные признаки панкреатита на УЗИ (ультразвуковом исследовании) поджелудочной железы – изменение формы и неровность краев, может быть наличие кист.
При хроническом панкреатите больного, в первую очередь, беспокоят боли. Они локализуются в «подложечной» области, нередко распространяясь в левое и правое подреберье и отдавая в спину. Часто боль бывает опоясывающей, она усиливается, если лечь на спину, и ослабевает, если сесть и чуть наклониться вперед. Боли возникают или усиливаются через 40-60 минут после еды (особенно после обильной, жирной, жареной, острой пищи). «Отголоски» боли могут дойти до области сердца, имитируя стенокардию.
Другие неприятные признаки панкреатита — поносы. Стул становится кашицеобразным, при этом может содержать частички непереваренной пищи. Количество кала сильно увеличивается. Он имеет неприятный запах, серый оттенок, жирный вид, тяжело смывается со стенок унитаза. Могут появиться отрыжка, тошнота, эпизодическая рвота, метеоризм. Человек теряет аппетит и быстро худеет.

Какие продукты предпочесть при хроническом панкреатите?
| Группа продуктов | Рекомендуемые | Следует ограничить |
| Мясо, рыба, яйца | Запеченное, отварное, тушеное или приготовленное на пару нежирное мясо: телятина, говядина, кролик, индейка, курица (без кожи), рыба; консервированный тунец в собственном соку, без масла, яйца всмятку, яичные белки, паровой омлет. | Жаренное, жирное мясо, мясо курицы с кожей, органы животных (печень и др.), утка, гусь, жареные яйца, бекон, консервированный тунец в масле, хот-доги, салями, колбасы, копченая рыба |
| Молочные продукты | Обезжиренная или с низким содержанием жирности молочная продукция как: молоко, сыры, йогурт, сметана. | Сливочные и сырные соусы, сливки, жареный сыр, молочные продукты с высокой жирностью, молочные коктейли. |
| Альтернативные продукты мясу и молочным изделиям | Миндальное/рисовое молоко и продукты изготовленные из них, соевые продукты, тофу. | Кокосовое молоко, орехи, ореховое масло, пережаренные бобы, жареный тофу. |
| Зерновые, хлебобулочные, крупы, бобовые | Цельнозерновые: хлеб (желательно вчерашний), кус-кус, обезжиренные крекеры, лапша, паста, рис, пшено, перловка, кукуруза, овсянка. | Печенье, круассаны, картофель фри, жаренный картофель или кукуруза, чипсы, жаренный рис, сладкие рулеты, кексы, свежий хлеб, сдобная выпечка. |
| Фрукты | Свежие, замороженные, консервированные фрукты. Желательно употреблять термически обработанные. Без кожуры, мягкие, сладковатые, без грубых семян.. К примеру: Сладкие запеченные яблоки, бананы, голубика. Переносимость фруктов при хроническом панкреатите весьма индивидуальна. | Не употреблять кислые фрукты и их сорта: лимон, вишня, красная смородина и др. Авокадо в ограниченном количестве – большое содержание жиров. Дыня, арбуз небольшие ломтики 1-2 в день. Исключить жареные фрукты. Ограничить виноград особенно с косточкой, крыжовник, сливы, абрикосы. |
| Овощи | Свежие, замороженные и приготовленные. Желательно употреблять термически обработанные. Удалять кожуру и большие семена. Тыква, морковь, свекла, кабачки, картофель. | Жареные овощи, капуста, сырой репчатый лук, болгарский перец, редис, редька, чеснок, шпинат, щавель, дайкон, томаты, огурцы, белокочанная капуста, баклажаны, зеленый горошек, молодая фасоль. |
| Десерт | Яблочный соус, пудинги, шербет, мармелад, небольшое количество шоколада, мёд, варенье. | Пирожные, торты, конфеты, пироги, заварной крем, пончики. |
| Напитки | Компот из сухофруктов, Отвар из фиников, спортивные напитки, некрепкий чай, минеральная вода Боржоми, Ессентуки №17. | Напитки со сливками, газированные напитки, алкоголь, квас. Соки из цитрусовых, винограда. |
| Специи и приправы | Зеленый кардамон, корица, мускатный орех, растительное/сливочное масло в небольших количествах, кленовый сироп, обезжиренный майонез, горчица, соль, сахар (в ограниченном количестве). | Сало, майонез, маслины, заправки для салатов, паста тахини. |
| Ø При низком весе, можно использовать специальные добавки, содержащие особый вид жиров как Триглицериды со средней длиной цепочкой (MTC Oil, middle-chain triglycerides). Для всасывания этих жиров не требуются ферменты поджелудочной железы. Приобрести такие жиры можно в магазинах спортивного питания в виде отдельных смесей или же их можно найти в кокосовом и в косточковом пальмовом масле (Palm Kernel Oil). МТС Oil добавлять в еду, 1-3 чайных ложек на день. Так же такими жирами богаты пищевые добавки как: Peptamen и Vital. |